- Основные виды повреждения
- Почему важна реабилитация
- Диагностика
- Другие средства для восстановления после перелома лучезапястного сустава
- Ванночки
- Физиотерапия
- Комплекс упражнений на стадии иммобилизации в гипсе
- Лечение
- Оперативное лечение
- Оперативные и консервативные способы
- Осложнения и последствия
- Первая помощь
- Питание во время периода реабилитации после передлма луча
- Прогноз на выздоровление
- Реабилитация после перелома лучевой кости руки в домашних условиях
- Симптоматика
- Травмы у детей
- Частые причины травмы
Оглавление
- 1 Основные виды повреждения
- 2 Почему важна реабилитация
- 3 Диагностика
- 4 Другие средства для восстановления после перелома лучезапястного сустава
- 5 Комплекс упражнений на стадии иммобилизации в гипсе
- 6 Лечение
- 7 Оперативные и консервативные способы
- 8 Осложнения и последствия
- 9 Первая помощь
- 10 Питание во время периода реабилитации после передлма луча
- 11 Прогноз на выздоровление
- 12 Реабилитация после перелома лучевой кости руки в домашних условиях
- 13 Симптоматика
- 14 Травмы у детей
- 15 Частые причины травмы
Основные виды повреждения
В медицине по определенным характеристикам принято классифицировать травму лучезапястного сустава. Переломы этой области возникают из-за падения на кисть руки. В результате этого выделяют:
- Перелом Коллеса – то есть повреждение сгибательного характера.
- Перелом Смита – когда повреждение имеет разгибательный характер.
- Повреждение Бартона – когда перелом краевой.
Перелом со смещением возникает при падении на ладонь. В таких случаях отломок лучевой кости смещается с головкой в тыльном направлении.
Вид перелома лучезапястного сустава со смещением называется переломом Коллеса.
При травмировании кисти руки, которая в момент падения была в разогнутом состоянии, костный обломок отклоняется в сторону ладони.
Что касается повреждения Смита или Бартона – эти виды переломов случаются редко, в последнем случае, при переломе Бартона речь идет о краевом повреждении боковой части сустава.

Все вышеописанные травмы – полученные в типичном месте. Но бывают и повреждения, которые происходит при воздействии в нетипичных областях. К примеру, при воздействии на ось лучевой кости, или под определенным углом отмечается сложный и многооскольчатый перелом.
Также могут быть открытые переломы, что встречается не редко, так как кость ломается на 2-2,5 см выше суставной сумки.
В первом случае, при стабильном переломе происходит травмирование кости без отрывов отростка. При нестабильном переломе, присутствует отрыв шиловидного отростка и целостность локтевой кости нарушена.
Классификация перелома лучезапястного сустава по международному коду МКБ 10
- Перелом на уровне запястья и кисти (S62)
Сгибательный или перелом Смита. При таком переломе точка удара приходится на тыльную сторону запястья и происходит смещение дистального отдела лучевой кости в ладонную сторону.
Разгибательный или перелом Колесса. При такой травме точка удара приходится на ладонь и, как правило, отломки кости смещаются к тыльной стороне. В дистальном участке лучевой кости хорошее кровообращение, поэтому при любых переломах кость срастается довольно быстро.

Помимо этих двух основных видов, переломы могут быть открытыми и закрытыми. При открытых переломах нарушается целость кожи. При оскольчатых переломах целостность кости нарушается сразу в нескольких местах, вследствие чего она оказывается, расколота на 3 и более части.
Основными принципами лечения перелома дистального отдела лучевой кости является закрытая репозиция (устранение смещения) поврежденных частей и обеспечение неподвижности кисти, что достигается путем наложения фиксирующей гипсовой повязки либо открытой репозицией и установкой пластины и винтов.
Существует 2 вида переломов лучезапястного сустава:
- Перелом Смита. Чаще всего он возникает в результате удара прямыми ладонями или падения на вытянутые руки. В этом случае кость повреждается выше ее дистального кольца на несколько сантиметров. При этом обломки кости перемещаются в противоположную от ладони сторону. Благодаря тому, что кровообращение в этой области достаточно активно, травмы быстро срастается;
- Перелом Коллеса. Встречается гораздо реже и возникает в результате падения на спину и прямого удара предплечья. При этом осколки лучевой кости смещаются к ладони.
Также перелом лучезапястного сустава классифицируется следующим образом:
- Закрытый;
- Открытый. При травме повреждаются кожные покровы;
- Внутрисуставный. Излом кости в области лучезапястного сустава;
- Внесуставный. При этом суставная поверхность не затрагивается.
Переломы руки в запястье (лучезапястного сустава) бывают со смещением и без. А так же перелом может быть оскольчатый, когда в результате удара кость разбивается на более чем 3 сегмента.
Переломы со смещением бывают: открытые и закрытые.
Переломы опасны, ведь возникает движение костей, которые поражают ткани. В определенных случаях, когда повреждены нервные ткани или сосуды, после заживания конечность не может работать полностью.
Если кость неправильно срастется, то движение руки будет ограничено. Если падение будет на прямую руку, то может произойти двойной перелом.
Почему важна реабилитация
Программу реабилитации, как правило, назначает врач. Это несложный процесс, но, как правило, длительный, требующий от пациента терпения, ответственного подхода и некоторых знаний.
Необходимо ежедневно заниматься ЛФК, делать массаж и правильно питаться. Для скорейшего выздоровления и восстановления всех функций следует начать восстановительные мероприятия еще до снятия гипсовой повязки, это поможет в:
- Снятии отечности.
- Снятии воспаления в пораженном месте.
- Улучшении обменных процессов.
- Ускорении регенерации и, как следствие, восстановлении костной мозоли.
Чтобы конечность как можно скорее восстановила свои функции, необходимо выполнять весь комплекс реабилитации, о котором речь пойдет чуть ниже, так как мышечные ткани начинают атрофироваться во время иммобилизации без необходимой физической нагрузки.
Диагностика
Диагностика перелома лучезапястного сустава должна быть проведена с обязательным рентгенологическим исследованием. Рентген выполняют в двух проекциях. На снимке участки травмирования, как правило, видны хорошо, поэтому врач ставит диагноз и назначает соответствующее лечение.
Благодаря МРТ удается увидеть полную картину травмирования, а также выявить причину их возникновения. Кроме этого, данные МРТ дают возможность со 99% точность выполнить репозицию обломков, что способствует скорейшему выздоровлению.
Для того чтобы диагностировать перелом, необходимо сразу же после получения травмы обратиться за помощью к травматологу, поскольку симптомы могут напоминать вывих, растяжение или ушиб.

После визуального осмотра и пальпации врач назначает дополнительные методы исследования.
В обязательном порядке выполняется рентгенография в 2-х проекциях. При необходимости врач может назначить компьютерную томографию. Ее выполняют в том случае, если перелом внутрисуставный, со смещением или было проведено хирургическое вмешательство для удаления осколков.
Лучевые методы диагностики являются «золотым стандартом» в диагностике переломов. Чаще всего в рутинной практике используется рентгенография конечности в двух проекциях.
Рентгеновский снимок покажет не только наличие перелома, но и его характер, наличие отломков, вид смещения и др. Эти данные играют ключевую роль в выборе лечебной тактики.
Иногда для диагностики сложных травм травматологи используют метод компьютерной томографии.
Опытный травматолог определит необходимые диагностические методы в зависимости от общего состояния пострадавшего. От своевременности обращения к доктору зависит прогноз на выздоровление без каких-либо последствий. Смещенные кости восстанавливаются путем репозиции.
Другие средства для восстановления после перелома лучезапястного сустава
В период восстановления после перелома также нашли применение другие методы реабилитации.
Ванночки
- Использование специальных ванночек именуют бальнеотерапией. Их готовят с применением различных трав, эфирных масел, солей:
- Солевые ванночки. С целью приготовления разводят столовую ложку морской соли на 1 литр воды. Размешивают до полного растворения. После увеличивают объем жидкости и ему пропорционально количество соли соответственно поврежденной области. Конечность помещают на 15 минут в данный раствор. Длительность проведения данных процедур – 2 месяца. Такая ванночка способствует уменьшению болевого синдрома, восполняют недостаток минеральных веществ в организме, уменьшают отёчность мягких тканей, оказывают расслабляющий эффект.
- Ванночки с пихтовым маслом. На 1 литр воды добавляется 10-15 капель пихтового масла, 2 столовых ложки мёда, 1 столовая ложка морской соли. Процедура выполняется перед отходом ко сну. Длительность приёма ванночки – 15-20 минут. Повторять их следует ежедневно на протяжении 10-15 дней.
- Контрастные ванночки. Поочередно опускают поврежденную конечность в холодную и горячую воду. Время приёма ванночки с горячей водой – 3 минуты, с холодной – 30 секунд. Процедуры повторяют три раза. Завершающей должна быть ванночка с холодной водой. Такие манипуляции помогают восстановить кровоснабжение тканевых структур.
В терапевтических целях при реабилитации после перелома лучезапястного сустава применяют различные мази:
- С целью снятия болевого синдрома применяют: Кетонал, Диклофенак, Найз, Кетопрофен. Быстро впитываются в кожные покровы и быстро попадают в кровоток.
- Для снятия отёчности используют: Гепариновую мазь, Троксевазин, Троксерутин, Лиотон, Индовазин. Действующие вещества данных препаратов улучшают кровообращение в тканях.
- Для скорейшей регенерации и полного восстановления применяют Випросал (мазь на основе змеиного яда) и Вирапин (на основе пчелиного яда). Оказывают согревающий, антибактериальный эффекты, также улучшают метаболизм в тканевых структурах.
- Согревающие мази (Финалгон, Капсикам) улучшают кровоснабжение поврежденных структур и близлежащих тканей, а также регулируют работу сосудов.
Физиотерапия
С целью лечения и реабилитации после переломов применяются также физиотерапевтические методы. Они направлены на:
- снятие болевого синдрома;
- уменьшения признаков воспалительного процесса;
- уменьшение отёчности тканей;
- улучшение двигательной функции;
- улучшение трофики поврежденных структур;
- предупреждение образования контрактур.
В первые 10 суток после травмы применяют:
- УВЧ-терапию. Направлена на снижение болезненности и отёчности. Длительность процедуры не превышает 10 минут. Повторяют ежедневно на протяжении 10 суток.
- УФ-облучение. Улучшает трофику тканей, стимулирует обменные процессы.
- Высокочастотную магнитотерапию. Оказывает противовоспалительный эффект, повышает температуру тканевых структур, как результат – улучшение кровоснабжения.
С 10 суток до 1,5 месяцев прибегают к использованию:
- Ультразвуковой физиотерапии. Повышает температуру тканей, стимулирует метаболизм в них, а также кровообращение в поврежденных участках, стимулирует регенерацию нервных волокон.
- Инфракрасную лазеротерапию. Оказывают стимулирующий эффект на дифференцировку клеточных структур, которые участвуют в восстановлении кости.
С 1,5 месяцев, после снятия фиксирующей повязки, применяют:
- Парафино- и озокеритотерапию. Увеличивают местную температуру, улучают местный кровоток, питание и регенерацию.
Комплекс упражнений на стадии иммобилизации в гипсе
Когда гипс позволяет шевелить пальцами, то можно делать следующие упражнения:
- Сгибать и разгибать незафиксированные пальцы рук.
- Соединять большой палец с остальными пальцами.
- С помощью здоровой руки производить сгибание ногтевой фаланги травмированной руки.
Упражнения не должны причинять дискомфорт или боль, при их появление стоить обеспечить руке полный покой и через некоторое время опять приступить к занятиям.
Если болевой синдром или отечность тканей не проходит, стоит немедленно обратиться к лечащему врачу.
Лечение
Лечение после переломов лучезапястного сустава проводят консервативным или хирургическим методом. Консервативное лечение заключается в следующем:
- Проведение иммобилизации. Как правило, ее достаточно, если отмечаются стабильные не осложненные переломы шейки луча без смещения обломков, или со смещением, угол которого не превышает 15 градусов. Если произошло смещение с большим углом, значит, проводят репонирование обломков.
- После иммобилизации показан остеосинтез, при котором выполняют сопоставление смещенных обломков.
- На последнем этапе, если хирургическое вмешательство не было проведено, выполняют фиксацию при переломе лучезапястного сустава, а также дальнейшую иммобилизацию конечности. Для фиксации и иммобилизации используют гипс, ортез, бандаж. Вид фиксатора зависит от сложности перелома.
Оперативное лечение
Операция проводится при сложных травмах со смещением обломков. При этом врач проводит местное обезболивание, иногда может понадобится общий наркоз. После чего, вскрывает кожу и сопоставляет смещенные обломки, фиксируя их винтами, спицами. Затем ткани сшиваются, накладывается гипс.
Очень часто врача спрашивают о том, сколько носить гипс при переломе лучезапястного сустава. Обычно, фиксирующую повязку или гипс носят в течение четырех, иногда пяти недель, пока не произойдет срастание смещенных обломков.
При переломе лучезапястного сустава больному необходимо оказать первую помощь, зафиксировать руку в одном положении и в случае закрытого перелома приложить холод на область повреждения, для того чтобы уменьшить отек и боль. Также проводится обезболивание с помощью анальгетиков: Кетанов, Дексалгин.
В дальнейшем после диагностики врач определит, потребуется ли пациенту консервативная терапия или хирургическое вмешательство. Если перелом был без смещения, или оно не столь критичное, то после обезболивания части кости возвращаются в анатомически правильное положение. Затем рука фиксируется гипсовой или полимерной повязкой.

Сколько носить гипс при переломе запястья: повязку носят при переломе Колесса 4-5 недель, а при переломе Смита 6-8 недель.
Если произошел перелом лучезапястного сустава со смещением, то необходимо на 10, 21 и 30 день делать рентген, чтобы убедиться, что после наложения повязки не произошло повторное смещение костей.
При наложении повязки особое внимание уделяют кровообращению в пострадавшей руке. Пальцы остаются открытыми, и при первых признаках онемения нужно обязательно сообщить об этом врачу.
Если же обломки костей не могут держаться в нормальном положении или наблюдается большое количество осколков, то проводится хирургическая операция. Репозиция может быть 2-х типов:
- Закрытая репозиция. В таком случае отломки фиксируются с помощью спиц. Недостатки: через ранки в коже у основания спиц может проникать инфекция, а движение рукой ограничивается на длительный период;
- Открытая репозиция. Это полноценное хирургическое вмешательство, при котором кожные покровы рассекаются, а осколки костей устраняются. Смещение устраняется при помощи винтов и пластин из титана. В этом случае наложение гипса не требуется.
Оперативные и консервативные способы
Чтобы оказать первую медицинскую помощь не требуется вмешательство специалистов. Главной задачей человека, который оказывает пострадавшему помощь – обеспечить покой конечности и предотвратить повреждение близлежащих тканей (возле перелома). Никакое «вставление» сустава посторонними не проводится .
Если перелом не открытый, то зафиксируйте конечность в положении, которое более удобно, при этом переломе остановите кровь и наложите специальную повязку. Доставьте пострадавшего в медицинское учреждение.
В больнице врач окажет вам первую помощь. Если медицинский работник прибыл на место происшествия, то это еще лучше. По прибытию врач оценивает состояние пациента и определяет, какие меры нужно предпринять в данный момент.
Эта одна из старых, но очень эффективных методик. Секрет этого способа заключается в том, что травматолог руками восстанавливает фрагменты костей, так, чтобы их положение совпадало с тем, что было до травмы.
Далее кости фиксируются в этом положении и им нужно находиться так до того момента, пока не сформируется костная мозоль. Это наиболее безопасный способ, но все же в некоторых случаях лучше хирургическое вмешательство. Иногда требуется срочное вправление.

Да, есть такие случаи, когда без вмешательства врачей ничего не получится. Если происходят какие-то осложнения, то специалисты придут на помощь, ведь именно они лучше и точнее устранят проблему.
Лечение с помощью операции нужно в случаях, когда:
- Перелом открытый.
- Патологический перелом.
- Обращение к специалистам произошло намного позже после травмы.
- Перелом со смещением.
- Перелом со сдавливанием нервов.
Врачи сопоставляют обломки костей, используют в качестве фиксаторов пластины или спицы. Выбор того, чем фиксировать, зависит от перелома.
В большинстве случаев именно открытые переломы требуют вмешательства хирургов, ведь инфекция попадает очень быстро и может пройти по всему организму, включая ткани, находящиеся не только в руке, но и в других частях тела.
Гипс при закрытом и открытом переломе необходимо носить:
- Если же восстанавливается сломанная головка лучевой кости – 2-3 недели.
- Диафиз срастается за 8-10 недель.
- «Типичное место» — 10 недель.
- Локтевая кость срастается за 10 недель.
Физиотерапия занимает важное место в реабилитации. С помощью процедур сокращается реабилитационный период и появляется возможность для избежания осложнений.
Используются следующие процедуры:
- Электрофорез с препаратами кальция. Суть электрофореза сводится к медленному направленному движению частиц лекарственного препарата вглубь тканей. Кальций повышает минеральную плотность костей и ускоряет сращение костных отломков;
- Низкочастотная магнитотерапия. Оказывает обезболивающее и противовоспалительное действие;
- Метод УВЧ. Выбранная методика направлена на прогревание мягких тканей. В результате улучшается местный обмен веществ, что ускоряет регенерацию;
- Ультрафиолетовое излучение. Под действием ультрафиолетового излучения происходит выработка витамина D, необходимого для лучшего усвоения кальция.
Осложнения и последствия
Осложнения возникают после переломов лучезапястного сустава в случае, если помощь была оказана неправильно или несвоевременно. При этом могут сместиться обломки, в результате чего повредятся новые ткани.
Если заниматься самолечением, с использованием народных средств и не обращаться за помощью к травматологу, кости срастутся не правильно. В результате этого развивается деформация костных обломков, боли периодически возобновляются, кисть трудно согнуть или разогнуть.
Со временем такие травмы приводят к болезням опорно-двигательной системы. Поэтому не пытайтесь сопоставить сломанные кости самостоятельно или лечиться дома с помощью народных средств. Это не тот случай, когда самолечение пойдет на благо.
Опасность травмы лучезапястного сустава в том, что при неправильном сращении возникает деформация.
В результате нагрузка на связочный аппарат становится нестабильной, и пациент начинает испытывать ноющую боль в этой области на протяжении длительного времени, болевые ощущения при поднятии тяжестей, скованность движений.
Серьезным осложнением перелома является посттравматический артроз. Он возникает через несколько недель или месяцев после травмы. Для него характерны хруст в области пораженного сустава и болевые ощущения на этом участке при определенных движениях или сгибании руки до упора.
Если рукой не двигать, то боль практически не ощущается, за исключением случаев, когда предварительно была сильная физическая нагрузка. При этом внешне вид сустава не меняется.
Еще одним осложнением может стать артрит. В этом случае внешний вид руки меняется, появляется отек в области лучезапястного сустава или провал, связанный с атрофией мышц. Боль при этом более ярко выражена, особенно в ночные и утренние часы.
При любых признаках осложнения необходимо обратиться к врачу.
Перелом может сопровождаться повреждением мягких тканей и кровеносных сосудов, зажиманием нервных волокон, вывихами и подвывихами, которые впоследствии при самолечении могут привести к осложнениям:
- некрозу тканей из-за нарушения кровообращения;
- в случае открытой раны могут образоваться гнойно-некротические очаги, вследствие инфекционного заражения мягких тканей, или спровоцировать остеомиелит, если инфекции подверглась костная ткань;
- частичной или полной утратой движения предплечья вплоть до инвалидности.
При падении на вытянутую руку нередко может иметь место вывих плечевого сустава и смещение ключицы.
Только врач может оценить полную картину всех сопутствующих перелому нюансов.
Первая помощь
Игнорировать симптоматику перелома нельзя. Так как отсутствие надлежащей помощи спровоцирует множество необратимых осложнений.
Поэтому, первое и самое важное, что нужно сделать при переломе сустава – оказать помощь пострадавшему до приезда скорой.
Правила оказания первой доврачебной помощи заключаются в следующем:
- Успокоить пострадавшего.
- Обезболить место повреждения или дать человеку препарат для общего купирования боли. О том, какой именно препарат использовать и в какой дозе, лучше проконсультироваться со специалистом скорой помощи.
- После того, как боль постепенно стала утихать, руку фиксируют, иммобилизируют.
- При этом можно наложить шину, чтобы предотвратить смещение костных обломков.
- Отвезти пострадавшего в травматологический пункт.
Как правило, при открытых переломах происходит повреждение сосудов и кожных покровов, при этом кровоснабжение в пальцах кисти может быть нарушено. Если подобное случилось, и кровь выливается из раны, тогда место повреждения обрабатывают антисептическим раствором, после чего накладывают не тугую повязку из стерильных материалов. Это может быть бинт, марля, вата.
Если повреждено артерию, тогда кровь будет «быть фонтаном». Накладывать жгут в этом случае опасно, так как это повлечет еще большие повреждения и смещения костных обломков. Поэтому, если вы не знаете, как именно остановить такое кровоизлияние, проконсультируйтесь с врачом скорой помощи и действуйте по указанной инструкции.
Важно!
При оказании первой медицинской помощи необходимо помнить о своей безопасности. Так как мы не можем знать о том, какие болезни (передающиеся с кровью) могут быть у пострадавшего.

Правила оказания:
- Максимально обездвижить травмированную руку посредством наложения шины или подручных средств и фиксирующей повязкой через плечо.
- При наличии сильного болевого синдрома принять обезболивающее вещество, приложить холод к поврежденному участку.
- При наличии открытой раны следует остановить кровотечение, продезинфицировать рану. При сильном кровотечении наложить жгут.
- При переломе без смещения необходимо предотвратить смещение наложением гипса, лонгеты или полимерной фиксирующей повязки
Как долго ходить в гипсе и держать руку в неподвижном состоянии зависит от нескольких факторов:
- характером перелома (частичный или полный);
- местом перелома;
- скоростью регенерации костной ткани.
Необходимо учитывать то, что при консервативном лечении возможны усложнения из-за того, что гипсовая повязка может сильно сдавливать мягкие ткани, нервы, сосуды.
Об этом свидетельствуют такие симптомы:
- отечность;
- бледность пальцев;
- потеря чувствительности кисти руки.
При первых проявленных симптомах необходимо обратиться к врачу. Ни в коем случае не следует пробовать снимать или корректировать наложенную повязку.
Если больные снимают повязку в случае полного перелома без смещения может произойти смещение части кости, и она срастется неправильно.
Питание во время периода реабилитации после передлма луча
Очень важно чтобы в период реабилитации луча после перелома организм больного получал достаточное количество витаминов и минералов, а именно кальция, фосфора, фтора, кремния, аскорбиновой и никотиновой кислоты, витаминов А, Е, В, D. Ведь именно они необходимы для формирования новой костной ткани.
Для скорейшего выздоровления медики советуют придерживаться молочно-растительной диеты, есть как можно больше рыбы, творога, зелени, орехов и хлеба с отрубями.
Длительность реабилитации лучезапястного сустава в каждом случае индивидуальна и зависит от вида перелома, возраста пострадавшего, сопутствующих заболеваний.
Лучезапястный сустав – это сочленение 3-х костей запястья и лучевидной кости.
Перелом этого сустава – это нарушение анатомической целостности одной или нескольких костей вследствие травмы. После ее получения необходимо обязательно обратиться к врачу, для того чтобы избежать негативных последствий.
Прогноз на выздоровление

Комплекс упражнений на заключительном этапе пополняется вращательными движениями предплечья, сгибаниями и разгибаниями локтевого сустава. Мелкая моторика – перебирание зерен, рисование восстанавливает координацию движений.
Осложнения в виде контрактур суставов, инфекции, повреждения нервов существенно увеличивают время восстановления до полугода и более. Комплекс упражнений составляется с учетом патологии и динамики выздоровления.
Реабилитация после перелома лучевой кости руки в домашних условиях
Перелом именно лучевой кости считается довольно распространенным, 16% всех повреждений заканчивается именно такой травмой.
Чтобы после лечения рука снова нормально работала нужно будет пройти ряд реабилитационных процедур, в которые входят физиотерапия, лечебный массаж, специальная физкультура ЛФК. К счастью, рука восстанавливается быстрее всех конечностей, а лучевая кость, как правило, заживает без осложнений.
Физиотерапия проводится дома, массаж нужен для снятия боли (которые часто остаются уже после гипса), ЛФК позволяют вернуть руке полную подвижность. Почитайте о том, сколько срастается перелом лучевой кости.
Что важно в период восстановления

Срастанию и укреплению костей способствуют бананы и кисломолочные продукты (содержат магний), рыба (содержит цинк), яйца и сыр, фасоль (содержат фосфор) и каши с большим содержанием натуральной клетчатки в составе.
После того как сняли гипс начинается активный процесс реабилитации. Нужно делать дыхательные упражнения, ЛФК, проводить растягивание.
На первых порах лучше всего все это делать под контролем врачей, потому что, в это время перелом еще свежий и возникает риск повторного повреждения.
Процесс как происходит восстановление после перелома лучевой кости со смещением практически ничем не отличается от того, как проходит реабилитация при переломе без смещения. Единственное различие тут будет в увеличение временных рамок заживания.
На перелом со смещение уходит два месяца реабилитации, а вот без смещения все укрепляется, как правило, уже в течение месяца.
Важно! Чтобы восстановить подвижность руки нужно упорство и сила воли. Ни в коем случае нельзя игнорировать рекомендации врача, бояться, что процесс выздоровления будет болезненным. Да, боль может приветствовать, но ее облегчает расслабляющий массаж или теплая ванна, врач может при необходимость прописать болеутоляющие препараты.
Прекрасный источник кальция для человека — это яичная скорлупа, перетертая в пыль. Можно дважды в день кушать по половинке маленькой ложки порошка. Чтобы его было легче проглотить, капнуть в порошок немного сока.
Алгоритмы самостоятельной реабилитации
Если делать упражнения в теплой воде, это позволит облегчить боль. Поэтому рекомендуется наполнить таз теплой водой, окунуть в эту воду кисть и предплечье.
Нащупать дно ребром ладони и теперь энергично сгибать и разгибать запястье. Это упражнение достаточно делать раз в сутки.
Можно ли вылечить без операции перелом шейки бедра?
*Ладонь направлять то вверх, то вниз. При этом сгибать ее и разгибать.
* Кисть положить ребром, пытаясь дотянуться пальчиками до твердой поверхности. Ладошку медленно проворачивать взад и вперед.
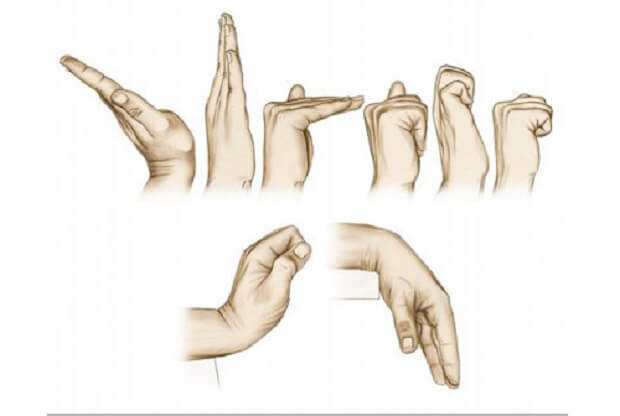
* Тыльной стороной ладони расположить руку вверх, раздвигать пальчики, возвращая их в исходное положение. По поверхности как бы скользить пальчиками в момент выполнения данного упражнения. * При смотрящей вверх ладошке нужно собирать пальцы в кулак, а потом разгибать. Повторять как можно больше раз.
* Просто вращать кистью, сначала по ходу часовой стрелки, а потом против ее движения. Дополнительно желательно еще делать следующие упражнение — это поможет скорейшей реабилитации, но они не являются обязательным.
только не забыть потом этот кусочек пластилина сразу утилизировать из жилища.С одной стороны кажется, что упражнения эти достаточно легкие. Но так будет первые несколько повторений, а потом станет сложнее. Важно именно увеличивать постоянно число повторений.
Совет! Такие домашние обязанности как мытье посуды, стирка и глажка а также вязание и шитье помогают размять конечность, так что, отказываться от этого удовольствия не стоит.
Реабилитация для локтевого сустава
Делается дыхательная гимнастика благодаря которой в движение приводятся и пальцы, и плечевой сустав. Когда повязка снимается, то можно пытаться аккуратно сгибать и разгибать локтевой сустав.

Какие упражнения помогут:1.Плечо больной руки поставить на стол на уровне подмышки, вытянуть руку и повторять много раз сгибания и разгибания сустава.
2. Из такого же исходного положения сжимать в кулаке какой-то предмет, мячик или игрушки. Тут важно, чтобы плечо было зафиксировано и раскатывать игрушку именно предплечьем. 3. Стать, наклонившись вперед.
Важно! Запрещено поднимать тяжести, ровно как и переутомлять мышцы после перелома.
Но пассивность тоже будет вредна, нагрузку нужно распределять равномерно: с одной стороны, не лениться, а с другой стороны — не испытывать свой организм.
Обязательное внимание обратить на правильный рацион питания.
О других процедурах
В этом материале уже упоминалось, что рекомендуется пройти курс лечебного массажа у профессионала своего дела. Нужно найти специалиста, который умеет разрабатывать именно лучевую кость.
Отлично, если дополнительно в ходе массажа используются лечебные мази: они ускорят выздоровление.
Что касается физиотерапии, то часто врач из доступных процедур назначает ультрафиолетовое излучение, электрофорез кальция, прогревания парафином, лазеротерапия или грязелечение.
О том, насколько важна правильная диета (в особенности, если перелом случился у человека с остеопорозом) уже писали выше. Если не питаться правильно и сбалансированно, то реабилитация может затянуться на длительный срок.
Симптоматика
Признаки того, что вы сломали лучевую кость зависят от вида повреждения.
В основном признаки такие:
- Верхняя конечность начинает опухать.
- Болезненные ощущения при ощупывании.
- Поврежден локтевой сустав, а значит боль усиливается.
- Нарастающая боль.
- Кости при движении лучевого запястья хрустят.
- Появляются синяки.
- Боль в суставах.
Ещё одним симптомом того, что сломана конечность, может стать ее похолодание, это случается из-за того, что нарушается кровоснабжение. Ведь при переломе происходит большая потеря крови, которая ведет к потере сознания.

Клиническая картина перелома лучезапястного сустава разнообразна и ясна. Поскольку при переломе лучезапястного сустава без смещения геометрия расположения кости не меняется, но появляется сильная боль и гематома в месте повреждения.
Что касается перелома со смещением, кроме видимой деформации, происходит повреждение нерва лучезапястного сустава, что вызывает его расстройство. При этом отмечается онемение кисти, кожа на пальцах становится менее чувствительна.
Признаки перелома:
- Сильна боль в месте слома.
- Локализированный отек и гематома.
- Крепитация трущихся обломков.
На перелом лучезапястного сустава (запястья руки) указывают следующие признаки и симптомы:
- Сильные болевые ощущения в области запястья, которые усиливаются при пальпации;
- Кровоизлияние в области травмы;
- Онемение пальцев;
- Ограничение движения в пораженном суставе;
- Отек, появившийся спустя некоторое время.
Если перелом был со смещением, то внешне заметна деформация кости в области лучезапястного сустава.
При разгибательном механизме травмы запястья руки (перелом Коллеса) на ладони появляется штыкообразная выпуклость. Пациент чувствует онемение руки или пальцев, у него возникает ощущение «мурашек». Также может появляться характерный хруст сломанных костей.
При открытом переломе на месте повреждения образуется рана, в видны отломки кости.
Травмы у детей
Дети, играя в активные игры, более часто подвержены внезапному падению, что становится предпосылкой для различных травм, в том числе и переломов.
Детская кость гибкая и эластичная, с более толстой надкостницей, покрыта оболочкой, которая толще, чем у взрослых и имеет места тканевого роста, хорошо снабжается кровью. В ней большее количество органических веществ.
Именно зоны роста правой или левой руки становятся самыми частыми местами перелома у ребенка. Такой перелом представляет опасность неблагоприятными последствиями, которые приводят к тому, что зона роста преждевременно закрывается и впоследствии предплечье травмированной руки будет укорочено, не исключены деформация кости и частичное ее искривление.
У детей переломы по типу «зеленой веточки», при которых кость выглядит как надломленная и немного согнутая веточка (отсюда и название), переломы костных выступов в местах прикрепления связок и мышц.
Хорошее кровоснабжение способствует ускоренной регенерации тканей, более быстрому образованию костной мозоли и срастанию кости.
В младшем и среднем возрасте остаточные смещения костных отломков самокорректируются из-за активного роста кости и мышечной системы. Но такая самокоррекция происходит не во всех случаях переломов.
Симптомы перелома такие же, как и у взрослых, но дополнительно может:
- подняться температура до 38 градусов;
- повыситься кровяное давление;
- отмечаться побледнение кожи;
- может выступить холодный пот на лбу.
Частые причины травмы
Неполный перелом – следствие падения на прямую руку, повреждения кисти во время ДТП. Травмы часто случаются у здоровых молодых людей при активных занятиях спортом, в том числе, экстремальными видами.
В раннем возрасте кости срастаются быстрее, но родителям приходится постоянно контролировать поведение ребёнка, часто пытающегося избавиться от фиксирующей повязки.

Признаки, при появлении которых после падения, сильного ушиба пора идти к врачу:
- болезненность в зоне лучезапястного сустава (даже, при не очень сильном дискомфорте);
- небольшая отёчность тыльного участка предплечья;
- сложно пошевелить кистью.
Зона перелома зависит от положения руки в момент падения, других факторов, при которых была приложена сила, превышающая прочность кости.
Частыми и распространенными причинами, в результате которых происходит повреждение – это падение. В особенности, когда травмируется лучезапястный сустав, врач предполагает, что было осуществлено падение на руку.
Основные причины:
- падение с высоты;
- ДТП;
- производственные травмы;
- падение с велосипеда, на роликах, падение при катании на лыжах, коньках, и т. д.
Кроме прямых травм, повреждения могут возникать и при патологических состояниях, которые характеризуются болезнями опорно-двигательного аппарата. Например, при остеоартрите.
Самой частой причиной травмы лучезапястного сустава являются травмы или падение на вытянутые руки. Также это может быть прямой удар. Способствовать повреждению могут следующие факторы:
- Недостаток кальция в организме;
- Нарушения гормонального фона;
- Остеопороз;
- Возраст старше 60 лет.
Чаще всего перелом запястья руки сустава наблюдаются пожилых людей. Это связано с тем, что костная ткань со временем становится слабее. Также часто такие травмы рискуют получить женщины в период менопаузы.
Мужчины подвержены переломам лучезапястного сустава гораздо меньше. Гормональные изменения у них не столь выражены, а кости более прочные и объемные, чем у женщин.






Оставить комментарий