- Что такое спондилоартроз
- Механизм развития
- Болезни позвоночника и спины: их названия, симптомы и лечение
- Остеохондроз
- Диагностика, лечение заболевания – консервативные и оперативные методы
- Клиническая картина
- Лечение
- Лечебный массаж
- Гимнастика и ЛФК
- Основные симптомы
- Остеохондроз
- Если боль острая
- Массаж
- Меры профилактики
- Народные средства
- Медовые компрессы
- Восковые аппликации
- Маточное молочко
- Причины
- Степени
Оглавление
Что такое спондилоартроз
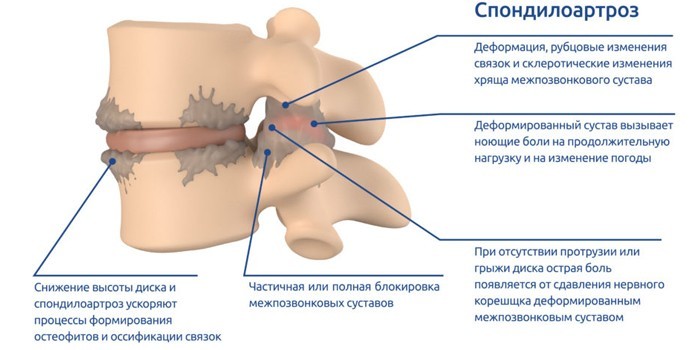
Этот диагноз ставят, когда разрушаются фасеточные суставы позвонков, а на их краях образуются костяные наросты – остеофиты.
Патология часто встречается в возрасте старше 50 лет. На поражение шейного отдела приходится 55% случаев спондилоартроза.
Часто затронуты 3–7-й позвонки. Причина – в высокой нагрузке на этот участок. Другие названия патологии – деформирующий артроз и цервикоартроз.
Механизм развития
Когда снижается высота хрящевых дисков, страдают и разрушаются все межпозвонковые структуры, включая унковертебральные. Из-за внешних факторов на их поверхности от трения образуются наросты. Они цепляют мягкие ткани, сосуды, корешки нервов. Это вызывает боль и другие симптомы спондилоартроза.
Наросты на краях позвонков в шейном отделе задевают и сдавливают артерию, которая идет к головному мозгу. Кровь к нему плохо поступает – мозг испытывает нехватку кислорода и питания. На поздней стадии патологии может развиться инсульт. Другие осложнения спондилоартроза:
- шейный остеохондроз;
- инвалидность;
- неподвижность шеи;
- парезы рук и верхней части тела из-за давления на нервный ствол;
- смерть.
Позвонки позвоночника – это сложные структуры, каждая из которых состоит из нескольких частей. Одна из мелких частей позвонка – это фасеточный сустав – крошечное сочленение, связывающее дуги и отростки позвонка.
Важно понимать, что опорно-двигательный аппарат – это единая система, которая состоит из мышц, связок, костей, суставов и других элементов. Повреждение или заболевание одного элемента в большинстве случаев «тянет» за собой развитие и других болезней.
В патологический процесс вовлекаются все новые структуры. Это правило распространяется и на спондилоартроз, причин его возникновения может быть несколько, но как уже упоминалось, основная – это дегенеративно-дистрофический процесс в тканях шейного отдела – остеохондроз, сколиоз. На примере такой ситуации и рассмотрим механизм развития спондилоартроза:
- При остеохондрозе первыми страдают позвоночные диски. Они начинают смещаться, меняется их анатомически нормальное положение в позвоночном столбе.
- Под давлением смещенных позвонков начинают деформироваться межпозвоночные диски.
- Деформация и разрушение межпозвоночных дисков оказывает воздействие и на другие структуры позвонков, в частности на мелкие фасеточные суставы.
- Деформация хрящевой прослойки фасеточных суставов способствует сужению суставной щели. Увеличивается давление, оказываемое вышерасположенными позвонками на те, что находятся ниже. Начинается воспалительный процесс.
Если заболевание не диагностировано, протекает латентно (скрыто), то рано или поздно начнется образование остеофитов, то есть костных наростов на теле позвонков. Это очень серьезное осложнение, которое сопровождается невыносимыми болями, мышечными спазмами.
В патологический процесс вовлекаются все ткани, которые окружают поврежденные позвонки. В том числе кровеносные сосуды, которые питают головной мозг. И самое неприятное то, что остеофиты, если они уже образовались, «вылечить» невозможно.
Могут также развиться такие осложнения, как спондилолистез, спондилолиз. В этой ситуации двигательная функция позвонков в буквальном понимании исчезает. То есть пациент просто не может двигать головой, а любые телодвижения вызывают острую боль. Тут уже речь идет об инвалидности пациента, потере трудоспособности, даже о летальном исходе.
Учитывая, что спондилоартроз шейного отдела позвоночника может возникнуть и у относительно молодых пациентов 25-30 лет, последнее обстоятельство будет означать конец активной жизни, карьере, понадобится длительное лечение с применением хирургических методов.
Болезни позвоночника и спины: их названия, симптомы и лечение
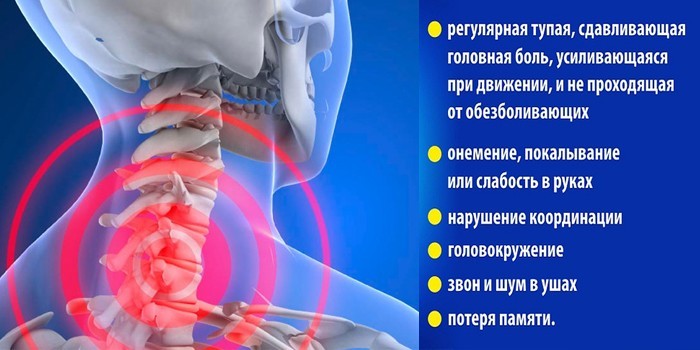
Основной признак патологии – боль в затылке, которая отдает в лопатки, верхние конечности. При сгибании шеи возникает дискомфорт, мушки перед глазами. Выраженность и обратимость симптомов спондилоартроза зависят от стадии заболевания:
- 1-я. Редко возникают боли при долгой статичной нагрузке на шейные позвонки.
- 2-я. После отдыха в течение часа чувствуется скованность шеи, появляются боли.
- 3-я. Возникают спазмы шейных мышц, онемение этого участка. Боли становятся резкими, стреляющими, усиливаются при наклоне головы. Если поражен участок между 1-2 шейными позвонками, у больного нарушается равновесие, развивается гипертония.
- 4-я – полное разрушение хряща. Ноющая боль в шейном отделе постоянная, движение позвонков ограничено. Резко снижаются слух и зрение, часто появляются тошнота, головокружения. Нарушается координация, возникают сильные головные боли.
Очень часто при болезнях позвоночника на начальном этапе их путают с другими заболеваниями и начинают подозревать у себя проблемы с сердцем или другими органами.

Это объясняется симптомами, которые сопровождают заболевания позвоночника: постоянная усталость, ощущение скованности между лопатками, боли за грудиной, онемение конечностей, боли в левой лопатке, тахикардия и др.
Содержание статьи:ОстеохондрозСколиозИшиасСпондилезГрыжа межпозвоночного дискаБолезнь Бехтерева
Заболевания спины довольно распространены и могут возникать у людей разных возрастных групп. При этом обычно никто не спешит к доктору на обследования при появлении болезненности в спине.
Большинство идет в аптеку за очередными обезболивающими таблетками и мазями. Болезнь при этом прогрессирует, что чревато необходимостью более длительного лечения, иногда и с хирургическим вмешательством.
Разнообразных заболеваний позвоночника довольно много.
Вот список основных и наиболее часто встречающихся:
- остеохондроз;
- сколиоз;
- ишиас;
- спондилез;
- спондилоартроз;
- протрузия диска;
- грыжа межпозвоночного диска;
- радикулопатия;
- пояснично-крестцовый радикулит;
- спондилолистез;
- спондилолиз;
- синдром конского хвоста;
- миелопатия;
- переломы позвоночника;
- опухоли позвоночника;
- болезнь Бехтерева;
- остеопороз;
- лордоз;
- люмбаго;
- дорсопатия;
- межреберная невралгия.
Остеохондроз
Это заболевание характеризуется дегенеративно-дистрофическими изменениями в тканях позвоночника. При этом поражаются межпозвоночные диски, тела позвонков, прилегающие суставные поверхности и связочный аппарат позвоночника.

Клинические проявления на ранней стадии заболевания могут вообще отсутствовать, быть слабо выраженными или «теряться» на фоне симптоматики основного/сопутствующего заболевания или травмы. Но все же, их нужно кратко охарактеризовать, чтобы пациент понимал, что данные симптомы – это не нормально, нужно обратиться к врачу:
- Кратковременные, но регулярные боли в шее, иррадиирующие в руки или лопатки, в затылочную область головы.
- Снижение чувствительности тканей в области шеи, ощущение покалывания или «мурашек по коже».
- После долгого периода отдыха подвижность шеи может быть ограничена или болезненна, но после небольшой физической активности подвижность восстанавливается.
- Мышечные спазмы в области шеи.
- Головокружения, тошнота, различные нарушения зрения.
Это симптомы первой-второй стадий спондилоартроза. Далее ситуация ухудшается:
- Амплитуда движений сильно ограничена, если приходится поворачивать голову, появляется сильная непреходящая боль. Суставы шеи практически обездвиживаются.
- Онемение шеи и зоны плеч.
- Нарушение координации движений, моторики.
- Появляются симптомы повышенного артериального давления и нарушений функции мозга, органов зрения, речи, слуха.
При возникновении тяжелых симптомов молодые люди и так понимают, что что-то не так с тканями шеи. А вот пожилые пациенты могут продолжать «сбрасывать» симптомы на другие заболевания – гипертонию, остеохондроз.
Или просто воспринимать такие проявления как часть процесса старения организма. Но такой подход в корне неправильный. Спондилоартроз можно и нужно диагностировать, лечить, как и другие заболевания ОДА независимо от возраста пациента.
Диагностика, лечение заболевания – консервативные и оперативные методы
Врач осматривает пациента, собирает данные о характере боли и условиях ее появления. При пальпации (ощупывании) он определяет зоны спазмов мышц. Диагноз ставится на основе:
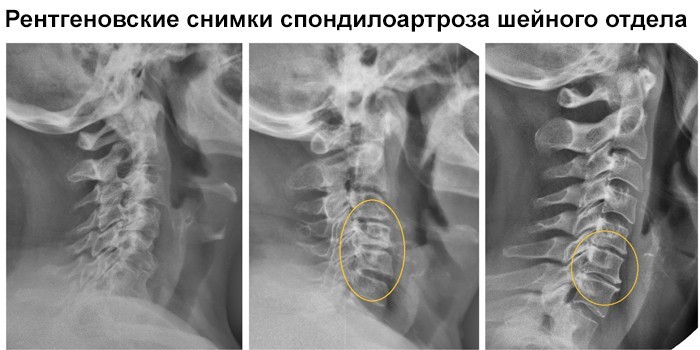
- Рентгенографии. Она показывает высоту дисков, степень разрушения шейных позвонков и наросты на них.
- Магнитно-резонансной томографии (МРТ). Томограмма выявляет патологию на ранней стадии. Снимки послойно показывают состояние и структуру дисков, защемленные корешки нервов и изменения в связках.
Дополнительные методы диагностики при спондилоартрозе:
- Радиоизотопное сканирование. В кровь вводят вещество, чтобы обнаружить очаги воспаления в позвоночнике.
- УЗИ сосудов головы и шеи. Оно помогает исключить синдром позвоночной артерии (нарушение кровообращения).
Первое, что сделает врач – это проведет беседу с пациентом, установит данные анамнеза, осмотрит больного. Далее, перед тем, как принимать решение о том, как лечить патологию, могут быть назначены такие виды исследований:
- Рентген шейного отдела или спондилография.
- КТ или МРТ.
- Радиоизотопное сканирование, которое позволит обнаружить очаги воспаления.
- Ангиография, которая поможет выявить нарушения в структуре сосудов.
- Диагностическая блокада, которая помогает установить реакцию на блокирующие препараты и определить локализацию проблемы.
Консервативное лечение спондилоартроза обязательно должно быть комплексным. Все методы терапии действуют по-разному. Одни направлены на купирование болевого синдрома, другие на остановку дегенеративно-дистрофических процессов, третьи на регенерацию тканей ОДА.
Из консервативных методов применяют стандартный набор:
- Медикаментозная терапия.
- Физиотерапия – мануальная терапия, ЛФК, гимнастика и другие разновидности процедур.
- Ношение специального шейного воротника.
- Коррекция образа жизни и меню.
Если консервативная терапия недостаточно эффективна, может быть проведено лечение с применением оперативных методов.
В большинстве случаев назначают:
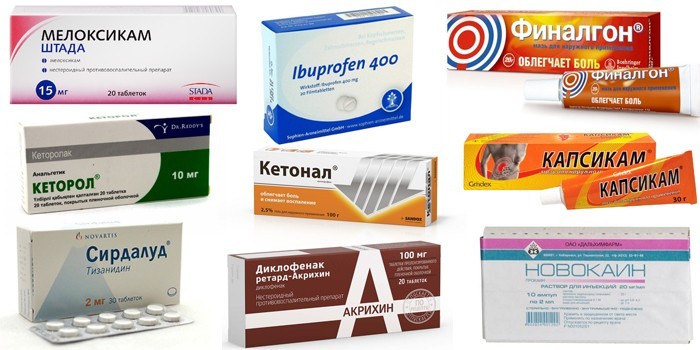
- НПВС (Ибупрофен, Ибупром) – снимают воспаление, купируют боль.
- Анальгетики (Новокаин) – снимают сильную боль.
- Спазмолитики (Но-Шпа) – снимают мышечные спазмы, которые возникают в тканях внутренних органов.
- Миорелаксанты (Мидокалм) – снимают спазмы мускулатуры скелета.
- Препараты для укрепления сосудов (Аскорутин).
- Хондропротекторы (Дона) – улучшают состояние тканей ОДА.
- Витамины группы В – восстанавливают нервные волокна.
Могут быть также назначены препараты для местного нанесения – согревающие мази, гели.
Образ жизни – умеренно активный, без нагрузок на шею. Относительно рациона – побольше диетического мяса, овощей, фруктов, зелени, молочных продуктов и рыбы. Избегать жареного, копченого, соленого. А также снизить употребление сахара, алкогольных, слабоалкогольных и безалкогольных газированных напитков.
Из физиотерапии могут быть назначены:
- Массаж, ЛФК.
- Электрофорез.
- Магнито- и лазеротерапия.
- Вытягивание позвонков.
В домашних условиях можно заниматься простой гимнастикой для шеи – совершать плавные вращательные движения головой, наклоны. А также очень полезно делать самомассаж руками, полотенцем или специальными приспособлениями (массажер Ляпко).
Спондилоартроз шейного отдела позвоночника – это серьезное заболевание, которое может некоторое время протекать скрыто. Эта патология сама по себе не пройдет, лечение точно понадобится. Но если спондилоартроз возник на фоне других патологий ОДА, устранение одной проблемы будет способствовать излечению и от сопутствующего заболевания.
Подтвердить подозрения на спондилоартроз в области шеи помогут инструментальные исследования:
- рентгенография (рекомендуется сделать в двух проекциях). Исследование позволяет заметить уменьшение суставной щели или её полное исчезновение, выявить наличие остеофитов, остеохондроза, форму и степень деформации позвонков. Также опытный специалист при помощи рентгенографии может обнаружить врождённые дефекты позвоночника;
- МРТ. Самый информативный способ исследования патологий на сегодняшний день. С помощью томографии можно рассмотреть повреждения не только костей, но и мягких тканей;
- в обязательном порядке пострадавшему назначают посещение невролога, чтобы выявить неврологические осложнения, их степени.
Важно! Ставит окончательный диагноз, назначает курс терапии только опытный специалист. Начинать лечение самостоятельно на основе полученных результатов категорически запрещено.
Как лечить спондилоартроз шейного отдела позвоночника? Сначала доктор должен подтвердить диагноз, определить точную степень заболевания. А только после этого подбирается наиболее подходящая схема лечения.
Необходимо обратиться к неврологу или травматологу. Врач осматривает пациента, выслушивает все его жалобы. Для подтверждения диагноза назначаются такие инструментальные методы диагностики:
- Спондилография. Это один из рентгенологических методов, при котором можно определить состояние позвонков и узнать степень их поражения.
- КТ и МРТ. Обе процедуры дают точную информацию о локализации патологического процесса и степени его тяжести.
- Радиоизотопное сканирование. Помогает обнаружить воспалительные процессы в позвоночнике.
- УЗИ. Это исследование показывает состояние сосудов и мышечных волокон.
Доктор может назначить только некоторые из вышеперечисленных манипуляций. Наиболее информативными считаются МРТ и КТ.
Клиническая картина
Симптоматика спондилоартроза шейного отдела позвоночного ряда разнится, в зависимости от стадии развития заболевания.
Выделяют несколько специфических проявлений дегенеративно-дистрофических изменений во внутрисуставных хрящах:
- болезненные ощущения, которые локализуются в шее, могут отдавать в затылок, плечи, руки;
- онемение в области шейных позвонков, плечевого пояса;
- скованность движений, ограничение подвижности области шеи сразу после пробуждения. На фоне постоянного дискомфорта могут появиться проблемы со сном, острые боли во время поворота шеи;
- ухудшение слуха, зрения, головные боли;
- во время попытки повернуть шею возникает характерный неприятный хруст;
- для запущенных стадий развития болезни характерна невралгия (боли в области грудной клетки);
- во время физических нагрузок, после сидения в одном положении, дискомфорт в области шейных позвонков усиливается.
Вышеперечисленные признаки могут указывать не только на течение спондилоартроза, но и на массу других патологий. Выяснить причину дискомфорта в шее поможет только специалист, откажитесь от домашней терапии в пользу профессионального лечения.
Лечение
Лечение унковертебрального артроза шейного отдела позвоночника должно быть комплексным. Применяются лекарственные препараты, средства народной медицины, а также оперативные методы.
Спондилоартроз шейного отдела позвоночного ряда встречается довольно часто (около 40% заболевания приходится именно на шею). Поэтому специалистами разработан эффективный план лечения заболевания.
Общие рекомендации для лечения спонилоартроза шейного отдела позвоночника:
- главное правило: откажитесь от самолечения;
- физиопроцедуры, гимнастика разрешена только в период ремиссии. Во время обострения обеспечьте максимальный покой области шеи, иначе дискомфорт усилится во много раз;
- купите тонкую подушку, спите на жёстком матраце;
- перед походом к доктору не принимайте обезболивающие средства, их использование может «смазать» клиническую картину спондилоартроза.
Лекарства являются самым действенным способом замедлить дегенеративно-дистрофические изменения во внутрисуставных хрящах, купировать болевой синдром при спондилоартрозе шейных позвонков.
Эффективные препараты:
- НПВС (Ибупром, Мовалис, Наклофен, Миелокс и другие). Препараты направлены на устранение воспалительного процесса в позвонках, снимают отёчность, уменьшают болевой синдром;
- спазмолитики (Но-Шпа, Актовегин). Справляются со спазмами в мышцах, облегчают состояние пациента, расширяют сосуды, обеспечивая полноценное питание головному мозгу;
- анестетики (Новокаин, Лидокаин). Используются при сильных болях, некоторые средства вводят непосредственно в область шеи;
- препараты, укрепляющие стенки сосудов (Аскорутин). Предназначены для снижения проницаемости сосудистой стенки для ионов;
- витамины группы В. Запускают активную мозговую деятельность, благотворно сказываются на нервной системе, что немаловажно при защемлении нервных столбов;
- согревающие мази (Финалгон, мазь на основе красного перца). Обладают обезболивающим, противовоспалительным эффектом. Средства благотворно влияют на клеточный обмен веществ. Их наносят непосредственно в область шейных позвонков;
- хондропротекторы (Терафлекс, Артра). Активируют выработку жидкости, которая «смазывает» суставы, предупреждают дальнейшее разрушение суставов.
Только комплексный подход обеспечит положительный результат. Купирование неприятных симптомов без терапии усугубит ситуацию, пациент почувствует облегчение, а суставы тем временем будут дальше разрушаться.
Лечение спондилоартроза обязательно включает физиотерапию. Процедуры купируют болевой синдром, снимают воспаление, способствуют уменьшению отёчности тканей, запускают регенеративные процессы, улучшают ток крови.
Для терапии патологии используют:
- ультразвук,
- лекарственный фонофорез,
- электрофорез,
- магнитотерапию,
- грязелечение.

Противопоказания к проведению методов физиотерапии:
- наличие опухолей в организме;
- эпилепсия, сахарный диабет;
- кровотечения;
- психозы, истерия, другие неврологические проблемы.
Конкретный вид физиотерапии прописывает врач, учитывая степень поражения внутрисуставных хрящей, состояние пациента, наличие других заболеваний в организме.
Лечебный массаж
Является неотъемлемой частью лечения спондилоартроза. Манипуляции усиливают кровообращение, ток лимфы, способствуют ускоренному выведению продуктов обмена из организма. Массаж также способен купировать мышечные спазмы, повышает работоспособность мышц.
Имеется несколько разновидностей массажа при спондилоартрозе:
- ручной,
- баночный,
- аппаратный,
- точечный.
Массажные движения принято проводить сверху вниз (от волосяного покрова к шее). На поглаживания отводится 10 минут. На разминание и растирание нужно около 20 минут. В качестве вспомогательных веществ рекомендуется взять специальные крема, массажное масло или лечебные препараты в визе мазей или эмульсий. После массажа укутайте шею на несколько часов, лучше проводить лечение перед сном.
Предупреждение! Запрещено проводить целебный массаж при наличии у пациента кожных недугов, сильных болей, в период обострений заболевания.
Гимнастика и ЛФК
Упражнения увеличивают подвижность повреждённых суставов, уменьшается болевой синдром:
- повисните на перекладине. Под собственным весом позвонки хорошо вытягиваются, выпрямляются;
- лягте на спину, ноги прижмите к груди, попытайтесь достать подбородка (задержитесь в таком положении на пять секунд);
- встаньте прямо, наклоняйте голову вперёд–назад, в обе стороны поочерёдно. В каждом направлении сделайте по 10 поворотов;
- встаньте на колени, выгните спину, достав грудью и подбородком пол, задержитесь на пять секунд, вернитесь в исходное положение. Повторите манипуляции десять раз.

При своевременном обращении к доктору прогноз для пациентов благоприятный. Отсутствие терапии ведёт к ухудшению подвижности суставов, в некоторых ситуациях – к полной неподвижности шейного отела. Сдавливание артерий, нервных стволов ведёт к нарушениям зрения, кислородному голоданию мозга, что губительно для всего организма.
Спондилоартроз или артроз межпозвонковых суставов — это серьезное заболевание, для которого свойственно образование костных наростов, отдаленно напоминающих шипы.
Увеличиваясь, наросты повреждают хрящевые ткани, что приводит к деформации дугоотросчатых суставов.
Это становится причиной сужения позвоночного канала, а также ряд других негативных явлений. Иное название деформирующего спондилоартроза шейного отдела — цервикоартроз.
Он относится к хроническим недугам, которые трудно поддаются лечению.
Спондилоартроз шейного отдела позвоночника может развиться по ряду видимых причин. В группу риска попадают, преимущественно, лица старшего возраста.
Крайне редко данный недуг встречается у людей в возрасте от 25-30 лет.
Когда мы говорим о проявлении симптомов недуга у старшей возрастной группы, то с большей долей вероятности можно заподозрить характерные инволюционные изменения тканей хряща.
Позвоночником утрачивается способность стойко переносить повседневные нагрузки.
врожденного или приобретенного сколиоза, кифоза, гиперлордоза и иных нарушений осанки;
- остеохондроза, спондилолистеза;
- плоскостопия;
- гиперподвижности опорно-двигательного аппарата;
- регулярного и длительного пребывания в неудобной позе (сидение за компьютером);
- бытовых травм, повреждений и т.д.
После перенесенных ранее травм позвоночника, может произойти неравномерное и неправильное срастание тканей позвонков, отклонение оси позвоночного столба, недостаточное сращение дужек и т.д. Все это в комплексе и по отдельности, становится причиной развития артроза межпозвонковых суставов.
Существует несколько разновидностей данного недуга.
В зависимости от типа пораженных суставов, выделяют:
- спондилоартроз, локализующийся на дугоотростчатых суставах первого шейного позвонка;
- унковертебальный цервикоартроз;
- цервикоартроз второго шейного позвонка;
- поражение иных шейных позвонков.
В некоторых случаях у больного выявляется сразу несколько форм спондилоартроза. Например, при значительном повреждении хрящевых тканей, в отсутствии своевременного лечения, а также при ряде сопутствующих заболеваний опорно-двигательного аппарата.
В зависимости от характера поражения, выявляют четыре степени артроза межпозвонковых суставов:
- Первая (она же начальная), характеризующаяся утратой влаги межпозвоночными дисками и истиранием межпозвоночных дисков, уменьшением эластичности связок и усыханием хряща.
- Вторая, при которой разрушение приобретает более глобальный характер, давление, оказываемое на межпозвоночные диски, усиливается и нарушается функционирование фиброзных колец (симптомы уже становятся заметны).
- Третья степень – происходит обызвествление связок, разрастание костного остеофита.
- Четвертая степень характеризуется появлением наростов, снижением подвижности, защемлением нервных окончаний и сосудов. Это запущенный спондилоартроз, грозящий больному рядом осложнений, а также значительными трудностями в лечении.
Основные симптомы
Для каждой из стадий спондилоартроза шейного отдела позвоночника свойственны вполне типичные симптомы.
Важно не пропустить начало болезни и вовремя обратиться за квалифицированной помощью.
Однако, в подавляющем большинстве случаев, пациенты впервые приходят в медучреждение, когда недуг уже прогрессирует, а поражение достигает 3-4 степени.
Причиной становится не только халатность и невнимание к сигналам, подаваемым собственным организмом, но и отсутствие выраженных симптомов на начальной стадии патологии.
Больной может списать испытываемый дискомфорт на усталость и прозевать начальную фазу заболевания.
Вторая стадия реже проходит незаметно.
Остеохондроз
Вылечить спондилоартроз можно только при комплексном подходе и только на начальных стадиях. Способ лечения подбирается врачом индивидуально. Если консервативные методы не помогают, прибегают к операции.
Если боль острая
…то врач сначала назначит медикаментозное лечение. К нему относятся:
- НВПС (нестероидные противовоспалительные средства) направлены на снятие воспаления и отеков;
- Анальгетики помогают купировать боль;
- Спазмолитики расширяют сосуды и снимают мышечный спазм;
- Миорелаксанты способны устранить спазмы скелетной мускулатуры;
- Действие хондропротекторов направлено на предотвращение разрушения суставов и восстановление хрящевой ткани;
- Витамины группы В восстанавливают обменные процессы, улучшают кровоснабжение, обеспечивая клетки кислородом;
- Согревающие мази и компрессы снимают болевой синдром, останавливают воспалительные процессы.
Помочь также может массаж, лечебная гимнастика или физиотерапия.
Массаж
К обязательным методам лечения спондилоартроза относится массаж. Но в период обострения он противопоказан, чтобы не травмировать и так пораженные позвонки. После купирования боли лекарственными препаратами подключают массаж, но он должен быть максимально щадящим.
Меры профилактики
Предупредить формирование спондилоартроза поможет соблюдение особых правил на протяжении всей жизни, начиная с ранних лет:
- для сна используйте матрац средней жёсткости. Слишком мягкое спальное место приводит к неправильному положению позвоночника, формированию различных недугов;
- следите за правильной осанкой, по необходимости делайте специальные упражнения;
- умеренно занимайтесь спортом, контролируйте свой вес;
- в случае сидячей работы раз в час проводите “пятиминутку” расслабляющей гимнастики для шеи, спины;
- регулярно употребляйте поливитаминные препараты, сбалансируйте рацион;
- занимайтесь водными видами спорта (в умеренном количестве).
Соблюдая профилактические рекомендации можно предупредить не только спондилоартроз, но и ряд других заболеваний. Берегите здоровье, по необходимости посетите врача и начните терапию.
Если терапия начата на ранней стадии болезни, хрящи и позвонки полностью восстанавливаются.
На поздней – лечение без операции только замедляет развитие патологии.
Чтобы предотвратить артроз, соблюдайте такие меры профилактики:
- Следите за осанкой.
- Не держите статичную позу шеи дольше 30–40 минут.
- Каждый день делайте гимнастику, массаж.
- Правильно питайтесь, откажитесь от алкоголя, сигарет.
- Избегайте переохлаждения шеи.
- Займитесь плаванием.
Чтобы избежать развитие заболевания, необходима профилактика. Наиболее актуально для людей, находящихся в группе риска. Профилактику стоит начать еще в молодом возрасте, не дожидаясь первых симптомов.
Важно знать!
К профилактике спондилоартроза относится:
- регулярные физические нагрузки;
- отказ от вредных привычек;
- сбалансированное питание;
- периодическая разминка при длительной статической работе;
- правильно подобранная обувь, которая не деформирует стопу;
- удобные подушка и матрас;
- профилактика механических повреждений шеи;
- нормализация веса и обменных процессов.
Здоровым людям профилактика поможет избежать заболевания. Если заболевание уже имеется – поможет предупредить обострение.
Народные средства
На ранней стадии дополните схему лечения домашними мазями, компрессами и растирками. Согласуйте эти методы терапии с врачом. Основные рекомендации:
- Не наносите составы со спиртом или эфирными маслами на участки с поврежденной кожей.
- Каждый вечер расслабляйте позвоночник. Для этого подойдет теплая ванна с ароматическими маслами – лаванда, кедр, сандал. Используйте 2-3 капли на весь объем воды. Эффективны и травы: ромашка, эвкалипт, шалфей. Делайте отвар на их основе – 100 г сырья на 1 л воды – и вливайте его в ванну.
- Введите в рацион сыр, творог, чечевицу, нежирную рыбу, яйца, овощи и фрукты.
- Делайте легкий массаж шейного отдела с медом или оливковым маслом. Легко поглаживайте мышцы по обе стороны от позвоночника, растирайте и слабо разминайте в течение 5–10 минут.
- Не занимайтесь самолечением на поздних стадиях патологии.
- Соблюдайте осторожность с рецептами на основе продуктов пчеловодства – они вызывают аллергию.
Медовые компрессы
Перед процедурой проверьте себя на аллергию – нанесите немного состава на сгиб локтя. Если кожа покраснела, откажитесь от медовых компрессов. Проверенные рецепты:
- Натрите 100 г сырого картофеля на мелкой терке. Добавьте 100 г согретого на водяной бане меда. Перемешайте, распределите ровно по больному отделу. Накройте компресс целлофаном, утеплите шарфом. Проводите процедуру на ночь раз в неделю. Утром смывайте состав под душем. Курс лечения – 4-5 сеансов.
- Смешайте 20 г жидкого меда с ампулой Диклофенака (1-2 мл). Распределите по области шеи, накройте целлофаном и шерстяной тканью. Смойте через 2 часа. Повторяйте процедуру при сильных болях в течение недели 1 раз в день.
Восковые аппликации
Процедура мягко прогревает больной участок, убирает отек, активирует обменные процессы и снимает скованность суставов. Порядок выполнения:
- Согрейте на водяной бане (до 40 °С) 50–70 г воска или парафина.
- Сделайте лепешку, положите на пораженный отдел позвоночника.
- Утеплите шею, оставьте на час.
- Проводите процедуру 2 раза в неделю. Курс состоит из 10 сеансов.
Маточное молочко
Продукт улучшает метаболизм, ускоряет восстановление тканей. Маточное молочко входит в состав средства Апилак – таблеток, которые рассасывают под языком. При деформирующем артрозе принимайте их 15 дней по 1 шт. 3 раза в сутки.
В чистом виде маточное молочко смешивайте с медом в пропорции 1:100 и рассасывайте по 5 г смеси каждое утро натощак в течение месяца.
Причины
Вертебральный артроз шейного отдела позвоночника может возникнуть по следующим причинам:
- Врожденные патологии позвоночного столба.
- Травмы в области позвоночника, спровоцировавшие ушибы и переломы.
- Хронические микротравмы позвонков, возникающие в результате повышенных нагрузок или из-за избыточного веса.
- Неправильная осанка, из-за которой шейные позвонки постоянно находятся в неправильном положении.
- Заболевания, при которых происходит нарушение метаболизма (сахарный диабет и другие). Часто подобные нарушения наблюдаются в пожилом возрасте.
- Частые физические нагрузки. Поэтому спондилоартроз шеи часто наблюдается у спортсменов.
- Плоскостопие любой степени, из-за чего на разные отделы позвоночника распределяется неправильная нагрузка.
Чтобы предотвратить возникновение спондилоартроза, необходимо исключить влияние вышеперечисленных факторов на организм.
Болезнь не протекает как самостоятельная патология, исключением являются посттравматические повреждения позвонков. Во всех остальных случаях недуг формируется на фоне остеохондроза.
В силу разрушения межпозвоночных дисков, уменьшения их высоты, на суставы увеличивается давление. Со временем неблагоприятная обстановка ведёт к дегенеративным изменениям хряща, который находится внутри сустава.
В процесс вовлекаются мышцы позвоночного столба (формируется стойкий спазм). Между двумя близлежащими позвонками шейного отдела связки растягиваются, что ведёт к вывихам позвонков. Патологический процесс в конечном результате ведёт к деформации шейного отдела, неврологическим проблемам на фоне сдавливания спинномозговых корешков.
В группе риска находятся лица преклонного возраста, хотя недуг диагностируют и у молодых пациентов. Патологический процесс, в большинстве случаев, формируется на фоне возрастных изменений.
Специалисты выявили ряд негативных факторов, увеличивающих риск развития спондилоартроза позвоночника во много раз:
- различные травмы области шеи или позвоночника;
- врождённые аномалии опорно-двигательного аппарата;
- течение у пациента остеохондроза или других патологий, характеризующихся дегенеративно-дистрофическими изменениями в позвоночнике;
- чрезмерные нагрузки на позвоночник (наблюдаются у профессиональных спортсменов);
- ожирение, плоскостопие, артроз;
- эндокринные проблемы.
Совокупность даже нескольких неблагоприятных факторов может привести к формированию спондилоартроза шейного отдела. Будьте бдительны, не допускайте перехода заболевания в хроническую форму.
Если заболеваний ОДА нет, но спондилоартроз есть, значит, причины развития могут быть следующими:
- Генетический фактор (врожденные аномалии тканей), наследственная предрасположенность;
- Бытовая, спортивная или профессиональная травма шеи;
- Профессиональный фактор – большие нагрузки на шею или продолжительное пребывание головы (шеи) в неподвижном положении;
- Регулярное переохлаждение шеи;
- Нарушение функции эндокринной системы;
- Возрастные изменения в тканях опорно-двигательного аппарата, которые возникают у всех людей старше 55-60 лет;
- Значительные отклонения от нормальных показателей массы тела.
Как видно, риску развития спондилоартроза подвержены и активные люди, и те, что ведут малоподвижный образ жизни; и молодые, и пожилые. Уберечься от заболевания или хотя бы вовремя его обнаружить, можно, главное знать, на какие симптомы обращать внимание.
Спондилоартроз шейного отдела у пожилых (старше 60 лет) развивается на фоне общих изменений позвоночника. Если пациент моложе, к патологии часто приводят такие факторы:
- травмы шейного отдела;
- высокие нагрузки на позвоночник в спорте;
- долгая статическая поза шеи;
- сбои обмена веществ;
- переохлаждение шеи;
- сколиоз;
- слабые шейные мышцы;
- врожденные аномалии позвоночника.
Степени
В клиническом течении деформирующего спондилоартроза шеи выявляют 4 этапа развития заболевания:
- Хрящ диска между позвонками начинает истончаться, эластичность связок снижается.
- Хрящ разрушается, снижается подвижность шейных позвонков. Их края утолщаются, цепляются друг за друга.
- Шейные мышцы в постоянном напряжении. Позвонок сверху сдвигается назад, давит на нижний. Появляются остеофиты, которые задевают окончания нервных корешков и сосуды. Уменьшается просвет позвоночного канала. Нарушается приток крови к головному мозгу.
- Суставы позвоночника срастаются, шейный отдел становится неподвижным.
Симптомы спондилоартроза шейного отдела зависят от степени заболевания. Выделяют 4 стадии патологического процесса.






Оставить комментарий