Оглавление
Что такое субдуральное кровоизлияние?
Субдуральная гематома – это кровоизлияние травматического генеза (происхождения), при котором кровь скапливается между листками твердой и арахноидальной (паутинной) оболочки и приводит к компрессии (сдавливанию) мозга.
Классификация
В практической медицине выделяют 3 типа субдуральных гематом:
- Острая;
- Подострая;
- Хроническая.
Субдуральное кровоизлияние возникает вследствие травм головы различной тяжести. Острая субдуральная гематома головного мозга возникает вследствие перелома костей черепа и сочетанной патологией, хроническая и подострая гематомы головного мозга образуются на фоне черепно-мозговой травмы средней или легкой степени тяжести.
Субдуральное кровоизлияние у взрослых в подавляющем большинстве случаев возникает вследствие тяжелой черепно-мозговой травмы. Намного реже к подобной патологии приводят хронические сосудистые заболевания (гипертоническая и атеросклеротическая болезнь) или врожденная мальформация сосудов головного мозга. Еще одна причина – гематома может возникнуть на фоне приема антикоагулянтов в следующих случаях:
- непереносимость препарата;
- нарушена схема и дозировка приема или не учтены другие препараты, которые принимает пациент (у женщин репродуктивного возраста это могут быть некоторые гормональные пероральные контрацептивы).
Так как молодая мама не может еще в полной мере оценить состояние своего малыша, она должна настоять на осмотре ребенка неонатологом и неврологом, если возникло подозрение на какие-либо нарушения, так как субдуральные гематомы могут развиваться во время прохождения плода по родовым путям.
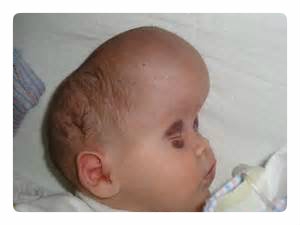
Одной из наиболее распространенных внутричерепных родовых травм у крупных новорожденных является именно субдуральная гематома. Она занимает примерно 40% от общего количества интранатальных патологий. Основные причины, по которым возникает субдуральное кровоизлияние у новорожденных:
- Крупный плод.
- Наложение внутриполостных акушерских щипцов.
- Быстрые и стремительные роды, чаще всего первые
- Ножное или ягодичное предлежание плода.
Как и любое другое заболевание, субдуральное кровоизлияние имеет свой код в МКБ-10, что значительно упрощает работу статистических отделов:
- I62.0 Субдуральное кровоизлияние острое нетравматическое;
- S06.50 Травматическое субдуральное кровоизлияние без открытой внутричерепной раны;
- S06.51 Травматическое субдуральное кровоизлияние с открытой внутричерепной раной;
Согласно современному законодательству, при желании пациента диагноз в больничном листе можно не указывать, в таком случае его заменяют на код по МКБ-10. Работодатель не может требовать от пациента сведений о его заболевании, за исключением диспансеризации в течение года.

К сожалению, гематомы у детей тоже бывают. Для их патологии существует отдельный код по МКБ-10: Р10.0 Субдуральное кровоизлияние при родовой травме.
Диагностика
При сотрясении и ушибе головного мозга информативным приемом диагностики выступает КТ. Повреждения при сотрясении мозга и ушибе отличаются. При сотрясении головного мозга отечность и кровоизлияния обычно отсутствуют. Если произошел ушиб головного мозга, то на КТ видны отдельные очаги.
Чем еще отличается ушиб от сотрясения? Отклонений сердечного ритма при легком травмировании нет, в то время как ушиб мозга отличается тяжелой симптоматикой: асимметричностью сухожильных рефлексов, частичной амнезией.
Для поверхностных кровоизлияний особых диагностических мер не требуется, диагноз устанавливается после осмотра, пальпации и сбора анамнеза. Другие формы требуют дополнительных исследований. При субсерозной гематоме, например, легких, понадобится рентгенодиагностика.
Для определения размера, точной локализации гематомы внутреннего органа необходимо провести ультразвуковое исследование (УЗИ). Если полученных результатов недостаточно, то назначают магнитно-резонансную или компьютерную томографию. Одну из них в обязательном порядке делают при кровоизлияниях в любой отдел головного мозга.
Помимо МРТ и КТ диагностика внутричерепных гематом включает рентген черепа в двух проекциях и энцефалографию. В сомнительных случаях показана люмбальная пункция с последующим исследованием ликвора – цереброспинальной жидкости.
Субдуральное кровоизлияние, если оно не сопровождается симптомами тяжелой черепно-мозговой травмы, достаточно сложно диагностировать. Это связанно с многообразием клинических симптомов и течением заболевания.
- Потеря сознания в момент нанесения травмы.
- «Светлый» промежуток.
- Вторичная потеря сознания, к которой привело нарастание внутричерепного давления.
Во время диагностики проводится ангиография церебральных сосудов. При наличии субдуральной гематомы на снимках будет различим симптом «каймы», она будет оттеснять полушарие на стороне поражения от сагиттального шва через затылочную часть вплоть до самого основания черепа.
Субдуральная гематома у новорожденных, расположенная на конвекситальной части твердой мозговой оболочки, дает благоприятный прогноз для полного выздоровления в 50% случаев, а очаговая симптоматика исчезает с возрастом.
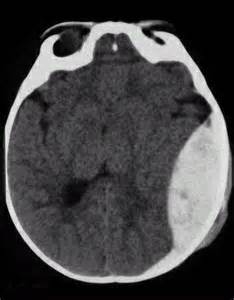
Для окончательного диагноза нужны данные проведенного КТ или МРТ. Гематома головного мозга на таких снимках видна в виде гомогенной части высокой плотности
У новорожденных при постановке диагноза так же следует учитывать протекание беременности, массу ребенка при рождении, течение родов, клинические симптомы. Неонатолога должно насторожить выбухание родничка, выраженная коньюгацеонная желтуха и анемия у новорожденного.

В большинстве лабораторных исследований не будет значительных отклонений от нормы, за исключением клинического анализа крови, когда выявится низкий уровень эритроцитов, гемоглобина и цветной показатель.
Нейросонография при малых объемах гематомы головного мозга будет мало информативна. Делать пункцию с целью исследования спинномозговой жидкости тоже не рационально, так как субдуральное кровоизлияние не имеет специфических показателей по ликвору, а риск развития вклинения головного мозга у новорожденного велик. Так же как и у взрослых, у новорожденных наиболее информативным является МРТ головного мозга.
Существует два метода лечения субдурального кровоизлияния: медикаментозный и оперативный. Выбор методики для каждого пациента индивидуален и основывается на состоянии больного, расположения, объема гематомы и сопутствующей травмы.
Хирургическое лечение имеет ряд абсолютных и относительных показаний. К абсолютным показаниям для проведения операции относятся:
- острая субдуральная гематома объемом более 45 мл, приведшая к смешению структур мозга более чем на 3 мм и грозящая вклинением головного мозга. Операция проводится сразу после постановки диагноза. Это позволяет не только избежать осложнений и неблагоприятных последствий, но зачастую и сохранить жизнь пациенту;
- подострое субдуральное кровоизлияние с быстро нарастающей внутричерепной гипертензией. Хирургическое лечение проводят прежде всего с целью нормалиации внутричерепного давления, если нет возможности сразу устранить кровотечение.
Все остальные симптомы являются относительными, и операция проводится по решению хирурга и под его ответственность. Существуют так же моменты, когда абсолютные показания есть, но состояние больного не позволяет начать оперативное лечение, в таком случае все так же остается на рассмотрение оперирующего хирурга.
Консервативное лечение более разнообразно, однако так же имеет ряд показаний. Взрослого пациента лечат медикаментозно, если гематома головного мозга меньше 11 см в толщину, отсутствует сдавление базилярных цистерн, структуры мозга дислоцированы менее чем на 3 мм, сознание не нарушено.
Если пациент находится в стопоре или сопоре, согласно данным КТ гематома не более 40 мл в объеме, неврологический статус стабилен, внутричерепное давление повышено незначительно, но есть положительная динамика, его так же лечат консервативно, но под МРТ контролем.
Медикаментозное лечение начинается со строгого постельного режима. Пациенту назначаются препараты, которые купируют симптомы заболевания: анальгетики, противорвотные, транквилизаторы и нейролептики. При необходимости пациента подключают к аппарату искусственного дыхания или подводят масочный кислород, для профилактики отека мозга назначают мочегонные препараты, маннитол.
Так же пациент получает антифибринолизисное лечение (Викасол, Аминокапроновая кислота). Когда острый период миновал и пациент восстанавливается, ему назначают ноотропные препараты, витамины группы В, фолиевую кислоту, минералы и микроэлементы.
У новорожденных дело обстоит немного по-другому: если опасности для жизни нет, ребенка стараются лечить медикаментозно, лишь при отсутствии позитивной динамики прибегают к хирургическим методам.
Рекомендуем
 Симптомы легкого сотрясения мозга у взрослого человека
Симптомы легкого сотрясения мозга у взрослого человека Перелом костей основания черепа
Перелом костей основания черепаПостановка правильного диагноза основывается на изучении жалоб пациента, наличии явно выраженных признаков болезни, характера и давности получения травмы. При первичном осмотре врач визуально оценивает состояние черепной коробки, ищет следы ссадин, кровоподтеков и дефектов костей черепа. Осмотр производится одновременно неврологом, травматологом и хирургом.
Невролог отслеживает динамику потери сознания, периодичность возникновения светлых промежутков, изучает «лобную» психику, показатели соответствия поведения больного неврологическому статусу.
Основными инструментальными методами исследования являются:
- КТ. Один из самых достоверных методов, использующийся для выявления гиперэхогенного участка в головном мозге. При хроническом развитии заболевания КТ головного мозга позволяет определить признаки нестандартного повышения артериального давления и смещения вещества.
- МРТ. Чаще всего исследование показано тем больным, у которых с постановкой точного диагноза возникают трудности.
- ЭЭГ. Позволяет выявить срединное смещение структурных элементов головного мозга.
- Рентген черепной коробки. На рентгенографическом снимке обнаруживаются любые переломы основания и свода черепа.
Дифференциальный диагноз СДГ и ЭДГ
В лечении СДГ практикуют консервативные и хирургические методы. Консервативное лечение производится в отношении пациентов, пребывающих в сознании и не испытывающих явного дискомфорта.
Основное условие – потеря крови должна быть менее 25 мл, величина гематомы не более 1 сантиметра в диаметре, смещение церебральных структур до 0.3 сантиметра.
Консервативное лечение основано на использовании антифибронолитических препаратов, лекарственных средств, направленных на предупреждение отека мозга, устранение таких неприятных симптомов, как головная боль, тошнота, рвота, повышенное артериальное давление.

Быстрое нарастание признаков болезни требует срочного проведения ургентного эндоскопического удаления гематомы через специальное отверстие. Операцию производит нейрохирург. Если состояние больного оценивается им как стабильное, производится широкая краниотомия с последующим удалением поврежденного очага.
Операция по удалению СДГ
Хронический тип СДГ подвергают наружному дренированию, но только в случае, если она представляет опасность для здоровья и жизни.
Прогноз при СДГ нельзя назвать благоприятным. Большинство случаев развития кровотечения в пожилом возрасте заканчивается летальным исходом. При этом угроза жизни сохраняется и после оперативного вмешательства.
С целью предотвращения развития болезни рекомендуется соблюдать правила техники безопасности при проведении строительных работ и занятиях активными видами спорта. При получении сильного удара по черепу необходимо немедленно обратиться за помощью к специалисту.
Если человеку поставлен диагноз «субдуральная гематома», последствия не в силах просчитаться ни один врач, потому крайне важно обратиться за ранней диагностикой, не ожидая наступления заявленных выше признаков.
Классификация
Код по МКБ-10 поверхностной травмы неуточненной локализации – Т14.0, код акушерской гематомы таза – 071,7, внутримозговой – 161.0–161.9
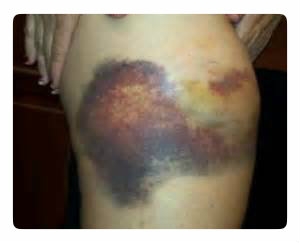
• Подкожная гематома – распространенный вид, часто обнаруживаемый на любом участке тела, возникающий после травм мягких тканей. Как пример, гематома на ноге, руке, голени и так далее. Многие наверняка замечали кровоподтеки на лице, в частности на губе, лбу, щеке, нижних и/или верхних веках (под глазом или над ним). Бывает ушная гематома в виде шишки, наполненной кровью.
• Подслизистая. Ее локализация слизистые оболочки.
• Подфасциальная или внутренняя. Такая гематома образуется после изливания крови в какую-либо фасцию, покрывающую тот или иной орган. В этом случае появляется гематома почки, печени или других органов.
• Внутримышечная. Образуется при сильных травмах и ушибах, локализуется внутри мышечной ткани либо между различными мышцами.
• Гематомы головного мозга делятся на субдуральную, эпидуральную, также кровоизлияния внутримозговые, внутрижелудочковые и субарахноидальные. 1. Субдуральная гематома вызывает общую и местную компрессию головного мозга за счет скопления крови между паутинной и твердой оболочками мозга.
Различают стадии: острую, подострую и хроническую. 2. Эпидуральная гематома – кровоизлияние травматического характера, при котором кровь располагается между твердой оболочкой мозга и внутренней поверхностью костей черепа.
• Субсерозная. Для нее характерно кровоизлияние в полости легких или брюшины.
• Ретрохориальная гематома возникает как осложнение при беременности. Такое кровоизлияние грозит прерыванием беременности, так как на ее ранних сроках происходит отторжение плодного яйца от хорина – предшественника плаценты, при этом кровь скапливается в матке.
• артериальная, • венозная, • смешанная.
• непульсирующая, • пульсирующая.
• свежая, с не успевшей свернуться кровью; • свернувшаяся, со свернувшейся кровью; • инфицированная, с присоединившейся инфекцией; • нагноившаяся, при которой в крови обнаруживается гной.
• ограниченная, • диффузная, • осумкованная.
Отдельно выделают послеоперационные гематомы, являющиеся осложнением хирургических вмешательств. В большинстве случаев образуются под кожей в области послеоперационного шва. Как внутренняя, так и подкожная послеоперационная гематома может возникнуть из-за обрыва или разреза кровеносных сосудов и капилляров во время операции.

В зависимости от количества потерянной крови, субдуральные гематомы подразделяются на малые, средние и большие. Малой признается гематома, при появлении которой потеря крови составляет мене 30 мл. Средняя гематома диагностируется в случае, если потеря крови составляет свыше 30, но менее 90 мл. Большие гематомы возникают при потере крови свыше 90 мл.
Поражение долей головного мозга позволяет подразделять данный тип гематом на монолабарные, билобарные и полибилобарные. СГД также классифицируются по времени возникновения кровотечения и скорости истекания крови.
МКБ-10
Субдуральной гематоме по мкб 10 присвоен код 162.0, что соответствует острому нетравматическому кровоизлиянию. Если кровоизлияние имеет травматическую природу, но не сопряжено с открытой черепно-мозговой травмой, то ему присваивается код — S06.50, кровоизлияние травматического характера с открытой раной имеет код S06.51.
Острое течение
При остром течении заболевания первые симптомы его проявляются не позже, чем спустя 3 дня после травматического контакта. Выделяют следующие варианты развития СДГ в острой форме:
- Классический. Получивший травму больной теряет сознание, после чего приходит в себя на некоторое время, при этом на боль и неприятные ощущения не жалуется. Светлый промежуток длиться от нескольких минут до 2-3 часов. Об окончании его сигнализирует повторная потеря сознания. Встречается крайне редко.
- С незначительными периодами улучшения – светлыми промежутками. Такое развитие болезни характерно для тяжелых черепно-мозговых травм. Симптомы СДГ ярко выражены. Больной впадает в кому, спустя некоторое время частично приходит в сознание, но ненадолго. Клинические проявления болезни четкие.
- Без значительного улучшения. При сочетании СДГ с ушибом головного мозга светлые промежутки, характеризующиеся временной приостановкой истекания крови и приходом в сознание, отсутствуют. Наиболее распространенный тип острой формы субдуральной гематомы. Пациент впадает в кому, в сознание не приходит вплоть до оперативного вмешательства, или смерти.
Травматическая СДГ мозга
Если у пациента имеется возможность рассказать о беспокоящих его проблемах, то он жалуется на сильные головные боли, неприятные ощущения при движении глазными яблоками, головокружение. После получения черепно-мозговой травмы некоторые пациенты не только не могут прийти в сознание, но не и не помнят ничего о собственной жизни.
Подострое течение

В подострой форме СДГ также выделяют несколько вариантов развития заболевания:
- Классический вариант. Больной теряет сознание, временно приходит в себя без каких-либо побочных для него эффектов, повторно падает в обморок. Светлый промежуток более четкий, с продолжительностью до нескольких суток. Признаки болезни нарастают с меньшей силой.
- Больной остается в сознании все время после получения травмы. Потеря сознания может наблюдаться спустя некоторое время.
- Период относительного благополучного состояния стертый. Больной сознания не теряет, но чувствует себя плохо.
- Пациенты испытывают небольшие трудности с речью, у них болит голова, наблюдается тошнота, иногда несильная рвота.
Хроническое течение
Хроническая субдуральная гематома в первые часы и дни после получения травмы никак себя не проявляет. Пациент не испытывает неприятных симптомов, боль от ушиба быстро проходит и он думает, что полностью здоров.
К сожалению, это не так, первые признаки СДГ появляются спустя несколько недель и даже месяцев. Клинические проявления выражены недостаточно, потому без специального обследования оценить степень опасности болезни для пострадавшего, практически невозможно.
Подострая форма СДГ на МРТ снимке
Даная форма СДГ является наиболее благоприятной с точки зрения выдвижения каких-либо прогнозов.
Примерно в 80% случаев человек выздоравливает без негативных последствий для организма.
В медицинской практике выделяют несколько разновидностей травм:
- очаговая – симптоматика при данном повреждении выражена сильно. Имеет место повреждение мозгового вещества,
- диффузная – подразумевает мелкоочаговые кровоизлияния и разрыв волокон в стволе,
- комбинированная – предусматривает сдавление тканей головного мозга и натяжение волокон, которые находятся в мозговом теле.
Также классификация ушибов черепа подразумевает несколько видов повреждений, в зависимости от степени тяжести и вреда здоровью. В этой связи выделяются изолированные ЧМТ и сочетанные. Они могут быть закрытыми либо открытыми. Во втором случае предполагаются раны мягких тканей и кровотечения.
По степени ушиба и последствиям для головного мозга классифицируют:
- ушиб легкой степени – сопровождается минимальным травматизмом с вероятным сотрясением головного мозга,
- ушиб средней степени – подразумевает локализованное травмирование головного мозга, преимущественно в лобной доле. Характеризуется трещинами костей черепного свода. Ушибы головного мозга 1 и 2 степени относятся к травмам с благоприятным прогнозом при срочной терапии,
- ушиб тяжелой степени – к коматозным состояниям и смерти приводит сильная травматизация головного мозга. Ушиб в терминальной стадии подразумевает общемозговые нарушения и катастрофическое состояние.
Клиническая картина разного вида гематом
• припухлостью в месте ушиба с присоединением отека окружающих тканей; • болевыми ощущениями, интенсивность которых зависит от силы травмы и месторасположения; • изменением цвета кожи: сначала проступает синюшный оттенок, свидетельствующий о скоплении свежей крови, затем по мере ее свертывания и рассасывания цвет меняется на красновато-лилового, а потом на желто-зеленый.
Даже незначительные удары или травмы груди заканчиваются формированием гематомы молочной железы. Если кровяная опухоль значительных размеров, то часть ее клеток может не рассосаться, переродившись в соединительную ткань.
Если кровоизлияние произошло в стенку внутреннего органа, то на первый план выходят признаки сдавления последнего и нарушение его функционирования. Большая забрюшинная гематома часто стимулирует кровотечения в полость брюшины, вызывая перитонит.
Подноктевая гематома возникает сразу после удара либо защемления ногтя. Кровоизлияние имеет темно-синий почти черный цвет. Ощущается пульсация и распирание, ноготь болит сначала постоянно, затем боль проходит, проявляясь лишь при надавливании на место удара.
1. Легкая. Гематома образуется в первые сутки после несильного ушиба. Сопровождается слабой либо умеренной болезненностью в месте локализации. Отека не наблюдается, функция конечности не нарушена. Проходит самостоятельно без последствий. 2. Средняя.
Формируется через 3–5 часов после травмы. Проявляется заметной припухлостью, болезненностью, частичным нарушением функции конечности. 3. Тяжелая. Гематома появляется в течение первого часа или двух. Сопровождается отеком окружающих тканей, сильной болезненностью в области повреждения, повышением местной температуры, резким ограничением движения конечности.
Внутричерепные гематомы самые тяжелые. Проявляются рвотой, потерей сознания, нарушением зрения, брадикардией, повышением давления, психомоторным возбуждением с возможными эпилептическими приступами.
Ветеринарные врачи нередко выявляют гематомы у животных. Клинические проявления их схожи с человеческими. Кровяные опухоли у собак появляются как последствие драк, укусов, переломов лап и/или других травм.
Клинически субдуральная гематома головного мозга от эпидуральной отличается тем, что может проявляться множеством симптомов. Признаки ее будут зависеть от того, где образовалась гематома, объема, скорости нарастания симптомов, внутричерепной гипертензии, степени дислокации структур мозга. При субдуральной гематоме травма часто носит зеркальный характер.
Отличительным симптомом этой гематомы головного мозга от эпидуральной будет наличие характерного «светлого» промежутка. Это время после травмы, когда у пациента не проявляются никакие симптомы поражения мозга, он хорошо себя чувствует, достаточно активен.
Хроническая субдуральная гематома может иметь «светлый» промежуток длинной в несколько лет. И все это время человек даже не подозревает у себя эту патологию. Пусковым моментом может стать незначительная травма, гипертонический криз или даже подъем артериального давления на фоне физической нагрузки.
В отличие от эпидуральных сознание больного пропадает волнообразно, очень редко субдуральная гематома головного мозга дает резкое впадение в кому.
Острая субдуральная гематома характеризуется стремительным нарастанием симптомов. Когда процесс замедлен, пациент может предъявлять жалобы на сильную нарастающую распирающую головную боль. Врач отметит у него психомоторное возбуждение, нарушение психики по лобному типу.
Эти симптомы должны натолкнуть специалиста на правильный диагноз. Еще одной подсказкой может послужить анамнез заболевания в том случае, если повреждение было локально и нанесено в лобную или затылочную части предметом небольшого диаметра, или травма получена вследствие резкого торможения, в результате чего мозг «ударился» о стенки черепной коробки. Это подтверждает субдуральное кровоизлияние.
При субдуральных гематомах, чаще чем при эпидуральных проявляются эпилептические припадки. Также патологии отличаются более генерализованным характером.
Пациенты с субдуральной гематомой эйфоричны, они в приподнятом настроении, реакция на происходящее вокруг них неадекватна. Такие люди лишены критичности, они не могут в полной мере оценить даже свое самочувствие. В зависимости от локализации кровоизлияния часто страдают функции тазовых органов.
Еще одно отличие от эпидуральной гематомы – застойный диск глазного нерва и снижение остроты зрения на один или оба глаза, встречающееся при субдуральном кровоизлиянии. У таких пострадавших отмечается брадикардия, гипертермия, скачки артериального давления, нарушения дыхания, очаговая симптоматика.

У новорожденного гематома головного мозга будет проявляться, показывая следующие симптомы:
- частое поверхностное дыхание;
- увеличенное количество сердечных сокращений;
- частые срыгивания, фонтанирующая рвота;
- парциальные судороги и тремор конечностей;
- расхождение швов на черепе;
- нарушение системы «бодрствование – сон»;
- гемипарез на противоположной стороне поражения;
- расширенные зрачки на стороне поражения;
- фокальные судороги.
Все эти симптомы появляются в первые трое суток после травмы.
Лечение
Согласно приказу Министерства здравоохранения, ушибы головы считаются жизненно опасными и подразумевают потерю работоспособности. Лечение ушиба головного мозга осуществляется после госпитализации. По решению лечащего врача в случае ушиба головного мозга легкого свойства лечение может осуществляться амбулаторно. Речь идет об аномальных процессах, которые не затрагивают глубинные ткани.
Ушиб грудной клетки
Лечение при ушибе направлено на восстановление основополагающих функций. Не всегда удается полностью вылечить пострадавшего. Прогноз при отягченных нарушениях неблагоприятный. При ушибе первой и средней тяжести назначают нейропротекторное лечение.
Препараты в форме таблеток и другие средства для восстановления мозговой активности подбирает врач, на основании клиники. Традиционно назначаются «Фуросемид» и «Маннитол» для восстановления ВЧД и «Цитиколин» с ноотропным свойством.

Одновременно проводят симптоматическую терапию: если температура тела находится в недопустимых значениях, дают жаропонижающие. Для стабилизации функций сердечно-сосудистой системы показаны статины.
В 20% ушибов необходимо хирургическое вмешательство. Если ушиб головного мозга имеет компрессионную природу, то требуется трепанация черепа. Объем хирургических манипуляций определяется степенью тяжести и деструкцией в результате ушиба головного мозга.
При наличии гематомы мозга, сопровождающейся субарахноидальным кровоизлиянием, и размножении более 30 см3, осуществляют удаление очага размозжения. В случае тяжелого ушиба с увеличением внутричерепного давления при субарахноидальном кровоизлиянии проводят уменьшающую давление трепанацию. Если очаги размножения имеют незначительный объем, их удаление нецелесообразно.
Способ лечения зависит от расположения гематомы, ее вида и размера. Небольшие подкожные кровоизлияния проходят без посторонней помощи. Лечение основного заболевания поможет избавиться от точечных гематом, являющихся его проявлением.
Подкожные и внутримышечные синяки вполне можно убрать самим. Первая помощь при ушибах – прикладывание льда не более чем на 10 минут. Это поможет сузить сосуды, предотвратить отек и уменьшить объем вытекаемой крови. Если удар пришелся на конечность, то можно наложить временную тугую повязку.
Лечение в домашних условиях уже возможно через 1–2 дня после ушиба. Для этого подойдет гепариновая мазь либо другая, например, с бодягой или гирудином. Наружное нанесение до 3 раз в течение дня ускорит рассасывание.
Популярное народное средство от синяков – это компресс из бодяги. Для этого смешивают 2 ст. ложки порошка из нее с 4 ст. ложками воды.
Кровоизлияния во внутренние органы, а особенно в разные оболочки мозга требуют обязательного обращения к врачу. При субарахноидальных, внутрижелудочковых и других кровотечениях в мозг требуется срочная госпитализация в нейрохирургию, где обеспечат постельный режим и выберут оптимальный способ лечения.
Гематомы малого объема, не превышающие 40 мл, лечат консервативно. Для больших гематом, сдавливающих участки мозга, необходима операция – трепанация черепа. В подобных случаях при внутренней гематоме органа также приводят срочное хирургическое вмешательство, при котором осуществляют вскрытие полости с кровью, удаление последней с помощью аспирации.
Инфицированная кровяная опухоль лечится как все абсцессы, послеоперационная – частичным удалением некоторых швов, разъединением краев раны, вскрытием гематомы и удалением из нее крови.
Осложнения и последствия
Осложнениями можно считать неполное рассасывание гематомы с последующим образованием рубца из соединительной ткани, присоединение инфекции, внутренние забрюшинные кровотечения, абсцесс, перитонит.
Ретрохориальная гематома может привести к прерыванию беременности, а кровоизлияния в головной мозг – к последствиям даже после удачно проведенного хирургического вмешательства.
Последствия ушиба головного мозга варьируются, исходя из сложности травмы. При тяжелых повреждениях больной впадает в кому. Если такое состояние растягивается на несколько лет, то вероятность восстановления минимальна.
Кома грозит летальным исходом в дальнейшем. Нередко смерть наступает в первые сутки с момента ушиба. Из-за повреждения мозговых оболочек нарушается работа дыхательного центра, происходят отек мозга и остановка дыхания.
К прямым последствиям ушиба головного мозга относят пороки черепа, астенический синдром, афазию. Опосредованными осложнениями ушиба выступают неврологические расстройства, артериальная гипертония, нейроэндокринные синдромы, посттравматический арахноидит и др.
Под влиянием двух факторов – интенсивности ушиба и срочности оказания ПМП – развиваются отсроченные осложнения. При ушибе мозжечка может возникать нистагм. В результате ЧМТ нередко наблюдается отслоение сетчатки.
К отсроченным осложнениям поражения головного мозга относят прогрессирующие патологии: гидроцефалию, ранний церебральный атеросклероз, эпилепсию, посттравматические тромбозы синусов и вен.
Первая помощь
Чем меньше прошло времени после травмы, тем выше вероятность успешного излечения. Оказание неотложной помощи неквалифицированными людьми приводит к дополнительным травмам, которые происходят по причине незнания анатомии и непонимания реального ущерба здоровью.
Когда подозревается ушиб мозга, человека укладывают на бок, чтобы исключить попадание рвотных масс в легкие. При появлении эпилептического припадка не следует насильно разжимать рот.

Первая медицинская помощь при ушибах головного мозга подразумевает проведение искусственного дыхания, если дыхательные функции нарушены. Нельзя класть под голову подушку, а транспортировку пострадавшего осуществляют исключительно на твердых носилках.
Если возник ушиб головного мозга, то задача доврачебной помощи заключается в профилактике осложнений. Сначала вызывают скорую, затем расстегивают одежду и обеспечивают доступ кислорода. При сотрясении мозга необходимо обездвижить больного, если он находится в сознании.
Аналогичные манипуляции проводят при травмировании головного мозга у ребенка. В случае остановки дыхания необходимо провести реанимацию. Первая помощь пострадавшему при ушибе головного мозга должна осуществляться с поправкой на общую клинику.
Признаки
Клинические признаки зависят от расположения гематомы, ее объема и обилия теряемой крови. У молодых и здоровых людей признаки СДГ могут проявиться не сразу, но получившие травму пожилые люди и младенцы, испытывают на себе неприятные последствия болезни практически стазу. Доминирующими признаками болезни являются:
- длительная потеря сознания и последующая за ней кома;
- брадикардия;
- гипертензия;
- резкие скачки артериального давления;
- гипертермия;
- тахикардия;
- утрата некоторых рефлексов;
- нарушение тонуса;
- потеря памяти;
- беспричинная эйфория;
- странное поведение;
- тошнота и рвота;
- усиливающаяся головная боль;
- временная утрата зрения;
- боязнь находиться в условиях яркого освещения;
- положительная реакция на симптомы Кернинга и Брудзинского;
- ригидность затылочных мышц.
Головная боль — яркий признак
У больных расширены зрачки, возможен парез и плегия той части тела, которая расположена на противоположной стороне от очага поражения. Пациенты жалуются на потерю чувствительности, нарушения речи и обоняния.
Причины
Причину субдуральной гематомы чаще всего усматривают в травме головного мозга, полученной вследствие ДТП, падения с высоты человеческого роста, либо удара. В редких случаях причины болезни имеют нетравматический характер, связаны они с:
- синдромом детского сотрясения (развивается при встряхивании младенца);
- травмами, полученными при родах, вследствие использования специальных щипцов и других травмирующих инструментов;
- алкогольной зависимостью;
- пожилым возрастом;
- снижением давления ликвора;
- кистой субарахноидальной оболочки головного мозга;
- препаратами, подавляющими свертываемость крови.
ЧМТ происходят в результате дорожно-транспортных происшествий, профессиональных или спортивных повреждений. Распространен детский травматизм – в случае, когда малыши падают с пеленального столика или получают повреждения головы в ходе игры, у детей возникает ушиб мягких структур головного мозга.
Сложно получить необратимую травму при падении с высоты собственного роста, поскольку кости черепа имеют повышенную плотность. Но когда удар приходится точечно (об угол мебели или камень на дороге), возникают очаговые повреждения.
Причины ушиба головного мозга зачастую имеют криминальную природу. При нападении злоумышленники стараются нанести удар по темени. Данная зона отвечает за ориентацию в пространстве. Это объясняет, почему человек теряет сознание при ушибе теменной доли. Также у пострадавших отмечается тяжелая неврологическая симптоматика.
Контузии являются следствием военных действий и катастроф. Они приводят к обширным повреждениям организма, причем проявления ушиба могут возникнуть намного позже ЧМТ.
Предрасполагающие факторы у различного вида гематом несколько отличаются друг от друга, но основной причиной появления кровоизлияний считают закрытые травмы различных участков тела. Посттравматические гематомы появляются после удара, ушиба, падения, защемления либо других травмирующих факторов.
Внутримозговые гематомы возникают по аналогичным причинам, но исключением являются субарахноидальные кровоизлияния, возникающие не только как последствие травмы, но и как разрывы сосудистых путей нетравматического характера, например, при атеросклерозе, геморрагическом диатезе.
Статистика – До 45% от всех травм приходится на ушибы разной степени тяжести. – Гематома задней черепной ямки составляет примерно 10% от всех мозговых кровоизлияний. Эпидуральная гематома в 5–10% случаев приводит к смерти пациента, и к инвалидизации выживших.
Мелкие точечные гематомы могут быть следствием некоторых состояний или основного заболевания, например, синдрома Меллори-Вейса, васкулита, лейкоза и других.
Причиной внутренних гематом являются травмы. Как правило, это более сложные обширные кровоизлияния в забрюшинное пространство. У беременных женщин могут возникать при родах, проводимых методом кесарево сечение.
• повышенная сосудистая проницаемость, приводящая к разрывам кровеносных сосудов после либо во время операции; • пониженная свертываемость крови; • высокие показатели артериального давления в послеоперационном периоде; • сосудистые заболевания.
Внутримышечная гематома часто возникает после укола, сделанного в ягодицу. Основными предрасполагающими факторами к появлению кефалогематомы у новорожденного являются несоответствие головки ребенка с узкими родовыми путями мамочки, резкие перепады давления.
Инфицирование и нагноение кровяной опухоли возможно из-за ослабленного иммунитета вследствие хронических болезней, истощения, изменения в сосудах, характерных для старческого возраста.
Симптомы
Симптомы ушиба головного мозга варьируются, исходя из площади удара. Более выраженными проявлениями сопровождается ЧМТ 3 степени.
При легком ушибе клинические проявления включают:
- отключение сознания не больше 10 минут,
- ощущение оглушенности,
- головокружение и головные боли,
- потерю ориентации,
- нарушение зрения, а именно такие расстройства, как нистагм и анизокория,
- многократная рвота, не облегчающая тошноту.
Ушиб носа
Морфологические признаки ушиба головного мозга средней степени включают такие симптомы, как обмороки, причем чаще всего потеря сознания достигает четверть суток, цефалгия, психические отклонения. У взрослых обнаруживается амнезия различного свойства.
Тяжелый ушиб всегда сопровождается обмороком. Потеря сознания может достигать нескольких недель. Для тяжелых травм характерна следующая симптоматика:
- двусторонний птоз,
- дыхательные патологии,
- выраженная тахикардия или брадикардия,
- изменение температуры тела,
- моторное возбуждение.
Синяки имеются не всегда, а если они есть, то их локализация варьируется. При компрессии головного мозга врачи ориентируются на такую клинику, как субдуральная гематома, учащение дыхания, кровь в ликворе.
Сложнее определить симптомы и лечение УГМ у младенцев – у новорожденных клинические проявления носят отсроченный характер. Патология проявляется нарушением чувств и движений. Из-за нарушения кровоснабжения головы возникает гипоксия отдельных долей.






Оставить комментарий