- Что такое шейный артрит и его методы терапии.
- Причины и предрасполагающие факторы в развитии ревматоидного артрита
- Классификация ревматоидного артрита
- Ревматоидный артрит: симптомы, лечение, диагностика, стадии
- Как диагностировать и вылечить ревматоидный артрит у детей
- Болит большой палец руки: о каких травмах и болезнях говорит такой симптом
- Диагностика ревматоидного артрита, лабораторные и инструментальные методы
- Артроскопия
- Ревматоидный фактор: что выявляет анализ, сколько стоит и где пройти обследование
- Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
- Базисная терапия
- Физиотерапия
- Массаж
- Электрофорез
- Медикаментозное лечение ревматоидного артрита при обострении – противовоспалительные препараты, ингибиторы фактора некроза опухоли, стероидные препараты
- Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
- Физиопроцедуры при ревматоидном артрите
- Народная медицина и ревматоидный артрит
- Внесуставные проявления ревматоидного артрита (осложнения)
- Поражение мышц
- Кожные изменения
- Ревматоидные узелки
- Лёгочные осложнения
- Сердечные осложнения
- Почечные осложнения
- Другие осложнения
- Профилактические рекомендации при ревматоидном артрите
- Каков прогноз при ревматоидном артрите?
- Какая диета рекомендуется при ревматоидном артрите?
Оглавление
- 1 Что такое шейный артрит и его методы терапии.
- 2 Причины и предрасполагающие факторы в развитии ревматоидного артрита
- 3 Классификация ревматоидного артрита
- 4 Ревматоидный артрит: симптомы, лечение, диагностика, стадии
- 5 Как диагностировать и вылечить ревматоидный артрит у детей
- 6 Болит большой палец руки: о каких травмах и болезнях говорит такой симптом
- 7 Диагностика ревматоидного артрита, лабораторные и инструментальные методы
- 8 Ревматоидный фактор: что выявляет анализ, сколько стоит и где пройти обследование
- 9 Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
- 10 Медикаментозное лечение ревматоидного артрита при обострении – противовоспалительные препараты, ингибиторы фактора некроза опухоли, стероидные препараты
- 11 Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
- 12 Физиопроцедуры при ревматоидном артрите
- 13 Народная медицина и ревматоидный артрит
- 14 Внесуставные проявления ревматоидного артрита (осложнения)
- 15 Профилактические рекомендации при ревматоидном артрите
- 16 Каков прогноз при ревматоидном артрите?
- 17 Какая диета рекомендуется при ревматоидном артрите?
Что такое шейный артрит и его методы терапии.
Серопозитивный ревматоидный артрит означает то, что в крови больных людей присутствует ревматоидный фактор. Этот подвид ревматоидного артрита обладает своими клиническими и прогностическими особенностями. Наличие ревматоидного фактора оценивается в пользу неблагоприятного прогноза.
Ревматоидным фактором называется вид антител, которые вырабатываются самим организмом против собственных иммуноглобулинов класса G. Синтезируется он клетками синовиальной оболочки (
) сустава. Попадая в кровь, ревматоидный фактор реагирует с иммуноглобулином G и образует иммунный комплекс. Впоследствии этот комплекс оседает на суставах и сосудах, питающих этот сустав. Осев, иммунный комплекс запускает каскад воспалительных реакций, которые повреждают хрящевую ткань и другие элементы суставов.
Ревматоидный фактор вырабатывается не только при ревматоидном артрите, но и при ряде других заболеваний. Например, он может свидетельствовать о недавно перенесенной
. Поэтому определенное количество ревматоидного фактора может присутствовать и в норме. Разница между позитивным ревматоидным артритом и недавно перенесенной инфекцией будет заключаться в количестве этого фактора. Ревматоидный артрит считается позитивным, если количество ревматоидного фактора в крови превышает более 25 МЕ (
) в одном миллилитре. Если же анализ выдает значение менее 25 МЕ/мл, то тогда анализ на ревматоидный фактор считается негативным.
Необходимо отметить, что наличие положительного ревматоидного фактора (
) не является абсолютным индикатором ревматоидного артрита. Его присутствие является лишь одним из многочисленных критериев, необходимых для постановки диагноза.
Серонегативный ревматоидный артрит означает то, что в крови больных людей отсутствует ревматоидный фактор. Данная форма заболевания встречается у каждого пятого пациента, страдающего ревматоидным артритом (
). Отсутствие этого лабораторного показателя является критерием благоприятного течения болезни. В то же время патология хуже поддается лечению и реагирует на базисную терапию. Начало серонегативного ревматоидного артрита, как правило, острое и внезапное, что отличает его от других форм.
Ревматоидный фактор – это вид протеинов, выступающих в качестве антител. Эти белки синтезируются организмом против собственных иммуноглобулинов класса G, которые они воспринимают как антигены. Впоследствии образуются комплексы, состоящие из ревматоидного фактора и иммуноглобулинов. Определенное время они циркулируют в крови, после чего оседают на поверхностях суставов.
Отсутствие этого фактора не означает того, что вышеперечисленные механизмы не происходят при серонегативном ревматоидном артрите. Поражение суставов и внутренних органов также характерно для этой формы артрита. Отрицательный анализ на ревматоидный фактор лишь говорит о том, что его нет в повышенной концентрации. Определенное же количество этого параметра все равно присутствует в плазме крови. Количество ревматоидного фактора в пределах 25 – 30 МЕ (
) на миллилитр крови оценивается как негативный результат. Необходимо сразу отметить, что каждая лаборатория оперирует своими пределами.
Потому как часто бывают ложноположительные и ложноотрицательные результаты анализ повторяют несколько раз. Даже если несколько сделанных подряд анализов не выявляют наличие этого фактора, это не исключает ревматоидный артрит. Если есть другие обязательные критерии для постановки диагноза, то он ставится на их основании.
Системный ревматоидный артрит – это вариант ревматоидного артрита, который протекает с системными (
) проявлениями. При этой патологии внесуставные проявления могут доминировать в клинике заболевания и отодвигать суставную симптоматику на второй план.
Поражаться может любой орган или система органов.
- со стороны сердечно-сосудистой системы – миокардиты, перикардиты, миоперикардиты, васкулиты, в редких случаях гранулематозное поражение клапанов;
- со стороны дыхательной системы – синдром Каплана (наличие ревматоидных узелков в легких), бронхиолиты, поражение интерстиция легких;
- со стороны нервной системы – нейропатии (сенсорные или моторные), мононевриты, шейные миелиты;
- со стороны лимфатической системы – лимфаденопатии;
- со стороны мочевыделительной системы – амилоидоз почек, нефриты;
- со стороны кожи – ревматоидные узелки, сетчатое ливедо, утолщение кожного покрова, множественные микроинфаркты в области ногтевого ложа;
- со стороны органов зрения – кератиты, конъюнктивиты, эписклериты;
- со стороны системы крови – анемии, тромбоцитозы, нейтропении.
Каждый из вышеперечисленных симптомов проявляется специфическими изменениями в лабораторных и инструментальных анализах. Например, в крови обнаруживается лейкопения и тромбоцитоз, а на рентгенограмме виден выпот в плевральную полость.
- артрит коленных суставов с последующей вальгусной деформацией;
- артрит суставов стопы с деформацией большого пальца и подвывихом плюснефаланговых суставов;
- артрит шейного отдела позвоночника с подвывихом в атлантоаксиальном суставе (сустав первого и второго шейного позвонка) и компрессией позвоночной артерии;
- поражение связочного аппарата – с развитием бурситов и тендосиновитов, а также образование синовиальных кист (например, киста Бейкера на задней стороне коленного сустава);
- появление ревматоидных узелков вокруг пораженных суставов;
- рецидивирующая субфебрильная (37 – 37,2 градуса) температура;
- утренняя скованность в суставах;
- болезненность пораженных суставов;
- снижение силы в конечностях;
- полиморфная сыпь, у взрослых – редко, у детей – чаще;
Шейный артрит – это разновидность воспалительное заболевания суставов позвоночника. Поражаются при данной патологии сочленения шейного отдела. Если раньше болезнь поражала чаще лиц старшего возраста, то теперь, в эпоху офисной работы, гиподинамии, долгом сидении за компьютером, недуг все чаще поражает подростков и молодых людей.
Причины и предрасполагающие факторы в развитии ревматоидного артрита
Точных причин развития ревматоидного артрита не установлено. Современные учёные склоняются к двум основным гипотезам развития заболевания:
- Генетическая предрасположенность – если ревматоидный артрит диагностировался у родителей, то вероятность его возникновения у детей возрастает. Правило генетической предрасположенности ярко выражено у монозиготных близнецов. Последние исследования выявили определённые антигены гистосовместимости, кодирующие сбои в иммунных реакциях организма. У больных с ревматоидным артритом эти антигены присутствуют и способны передаваться по наследству.
- Вирусный возбудитель – по данным клиницистов у подавляющего большинства пациентов выявляется в крови высокие титры антител к вирусу Эпштейн-Барра. Важно отметить сходство между определёнными фрагментами вируса и участком цепи антигенов гистосовместимости. Также предполагается, что заболевание способны вызывать вирусы герпеса, краснухи, папилломы B19 и т.д.
- Бактериальные агенты – последние исследования показали, что попадание бактерий в организм сопровождается иммунным ответом на так называемые «стрессорные» белки», синтезируемые микробами. Предполагается, что эти компоненты способны запускать сложный патогенетический механизм, приводящий к образованию ревматоидного фактора.
- Триггерные компоненты заболевания – это условия, которые способствуют запуску патологической реакции. У здоровых людей триггеры не вызывают болезнь, а если человек предрасположен – запускают патогенез. К ним относятся:
- частые переохлаждения;
- курение и алкоголь;
- травмы суставов;
- гормональные изменения;
- стрессы;
- вредная экология.
По статистике заболевание развивается:
- у женщин чаще, чем у мужчин;
- в возрасте старше 45 лет;
- при частых заболеваниях дыхательной системы, артритах, аномалиях развития опорно-двигательного аппарата;
- с отягощённой наследственностью;
- при наличии вышеперечисленных антигенов.
В пользу этой теории говорит то, что у пациентов страдающих ревматоидным артритом есть особые гены, которые видоизменяют рецепторы на поверхности мембран клеток организма. В результате иммунная система не распознаёт свои клетки и вырабатывает специальные антитела против них, для разрушения и удаления из организма. К таким генам относится DRB1.
Инфекционные заболеванияСуществуют различные вирусы, наличие в организме которых, повышает риск заболеть ревматоидным артритом. К ним относятся:
- Вирус краснухи
- Вирус герпеса
- Вирус Эпстайна-Барра
- Вирус гепатита В. и др
самые высокие шансы заболеть
Точные причины ревматоидного артрита до сих пор, так и не установлены. Предполагается роль в развитии патологии некоторых инфекций: микоплазмы, вируса Эпштейна-Барра, цитомегаловируса, вируса краснухи. Инфекция вызывает хроническое повреждение в синовиальной оболочке сустава. Впоследствии, это приводит к формированию новых антигенов на его внутренней поверхности, развивается, так называемое, аутоиммунное воспаление.
Любая боль – вещь неприятная, от нее хочется избавиться как можно быстрее. Но когда болит плечо, к тягостным ощущениям добавляется еще и двигательная ограниченность. А она сильно ухудшает качество жизни человека, мешая ему работать, обслуживать себя и даже отдыхать.
Боль в плечевом суставе вызывают разные причины. Даже медики, в чью компетенцию не входят заболевания суставов, не всегда могут сказать, с какой проблемой столкнулся конкретный пациент. Порой для постановки диагноза врачам приходится направлять больного на разные анализы и аппаратные обследования. Чаще всего болит плечевой сустав по следующим причинам.
У здорового человека, не имеющего заметных возрастных изменений в организме, обычно возникают травматические боли в плечевых суставах. Лечение их обычно симптоматическое, направленное на ликвидацию последствий и восстановление работоспособности конечности. Вариантов травм может быть несколько.
- Растяжение или разрыв связок. Заподозрить их несложно: боль возникает сразу же после интенсивной физической нагрузки, например, после занятий в спортзале. Плечо может распухнуть, нередко образуется гематома. Иногда на месте травмы наблюдается уплотнение, похожее на шарик. Если по окончании тренировки у вас болит плечевой сустав, как лечить, подскажет специалист. Ваша задача: приложить к пострадавшему месту холод и отправиться на обследование, чтобы исключить разрыв связок;
- тендинит. Это воспаление тканей вокруг суставной сумки плеча. Причиной его развития тоже являются чрезмерные нагрузки. Правда, постоянные: при тяжелых физических нагрузках сухожилия постоянно соприкасаются с суставом и раздражаются. При тендините боль хроническая, имеет ноющий характер;
- бурсит. Появляется при разовой, но чрезмерной нагрузке на плечо либо в результате травмы. Боль резкая, сопровождается выраженным отеком. Лежать на поврежденном боку невозможно;
- миалгия. Она развивается и из-за перегрузок, вследствие переохлаждений, в результате воздействия вирусных инфекций. Боль может быть и ноющей, и острой, диапазон доступных движений руками заметно сокращается.
Если по перечисленным причинам плечевой сустав болит, как лечить, определяет ортопед-травматолог. Чаще всего комплекс медицинских рекомендаций включает в себя ограничение нагрузок, лечебную физкультуру, массажи и курс нестероидных противовоспалительных препаратов, например, «Пирацетама» или «Диклофенака». Исключение составляет только разрыв связок: при нем хирургическое вмешательство неизбежно.
Из-за развития этого заболевания плечевой сустав болит у половины обратившихся за помощью пациентов. Начинается он после неловкого резкого движения рукой. Иногда в результате сна в неправильном положении. В отдельных случаях периартрит может стать следствием перегрузки плеча физической работой, непривычной для вас, даже абсолютно несложной – известен случай, когда заболевание развилось после пары часов кидания пациентом палки собаке, которую ему оставили уехавшие отдыхать родственники.
У женщин периартрит часто возникает, как осложнение после удаления молочной железы – операция перераспределяет кровоток в смежных с местом ее проведения областях.
Провоцируют развитие периартрита и любые проблемы с шейным отделом позвоночника. Смещение позвонков и спазм мышц шеи, носящий хронический характер, приводят к рефлекторному сокращению сосудов, питающих руку – а с ним и к боли в плечевом суставе. Причины эти нужно выявлять и устранять. Как только будет ликвидирована исходная проблема, исчезнут вызванные ею неприятные ощущения.
Обычно появляется боль в левом плече или в правом; редко страдают оба.
Классификация ревматоидного артрита
Для формулировки правильного диагноза врач должен знать классификацию заболевания. Клиницисты используют международную классификацию болезней 10-го пересмотра (МКБ-10), которая более удобна для грамотной формулировки диагноза. Для пациента такая классификация слишком сложная, поэтому мы разберём разновидности ревматоидного артрита по следующим критериям:
- По суставному синдрому:
- моноартрит – вовлекается один сустав;
- олигоартрит – воспаление двух суставов;
- полиартрит – вовлечение 3-х и более суставов.
- По рентгенологическим стадиям:
- первая – утолщение хрящей и стенок суставной сумки, мелкие зоны остеопороза;
- вторая – формирование на хрящах очагов эрозии, сужение суставной щели, развитие обширной зоны остеопороза;
- третья – деформация и периодические вывихи в поражённых суставах;
- четвёртая – полное исчезновение суставной щели, возможно наличие признаков срастания костей.
- По клинической картине:
- низкая активность – утренняя скованность в суставах до 30 минут, в течение дня небольшие болевые ощущения, умеренная отёчность суставов, скорость оседания эритроцитов (СОЭ) до 30 мм/час, анализ на С-реактивный белок (СРБ) ;
- средняя активность – скованность в первой половине дня, средние болевые ощущения (возможны без нагрузки), сильные отёки над поражённой областью. СОЭ до 40 мм/час, СРБ , повышенный уровень воспалительных ферментов крови;
- высокая активность – скованность в суставах продолжается весь день, присоединяются осложнения в виде поражения внутренних органов, СОЭ более 40 мм/час СРБ , выраженное преобладание воспалительных ферментов.
- По прогрессированию болезни:
- очень ранняя стадия – патология развивается в течении полугода;
- ранняя стадия – клиника ревматоидного артрита характеризуется длительностью симптомов от 6 до 12 месяцев;
- развёрнутая стадия – заболевание протекает более 12 месяцев без выраженной деструкции суставов;
- поздняя стадия – патологические процессы длятся более 2-х лет с выраженной деформацией суставов.
- По ограничению физической активности:
- первая степень – сохранение работоспособности и привычного образа жизни;
- вторая степень – периодическое выпадение из привычного образа жизни;
- третья степень – неспособность к осуществлению трудовой деятельности.
- четвёртая степень – отсутствие возможности к самообслуживанию, инвалидность.
- По лабораторным тестам на ревматоидный фактор:
Важно упомянуть о нескольких вариантах из МКБ-10:
- Юношеский (ювенильный) – представляет собой хронический ревматоидный артрит, возникающий у детей с преимущественным поражением суставов.
- Ревматоидный бурсит – воспаление суставных сумок. Поражаются преимущественно плечевые суставы.
- Синдром Фелти – осложнение, при котором к клинической картине присоединяются увеличение селезёнки и снижение в крови гранулоцитов.
По количеству вовлеченных в патологический процесс суставов и наличию ревматоидного фактора различают несколько видов ревматоидного артрита.
- полиартрит – одновременное поражение более четырех суставов;
- олигоартрит – одновременное воспаление 2 – 3 суставов, максимум – 4;
- моноартрит – воспаление одного сустава.
Каждый из этих видов может быть и серопозитивным, и серонегативным. В первом случае в сыворотке присутствует ревматоидный фактор, во втором случае – отсутствует.
Также существуют особые формы ревматоидного артрита. Таковыми являются синдром Фелти и болезнь Стилла.
Синдром Фелти является особым вариантом ревматоидного артрита, который характеризуется поражением как суставов, так и внутренних органов. Проявляется тяжелым поражением суставов, увеличением печени и селезенки, а также воспалением сосудов (
). Синдром Фелти протекает особенно тяжело из-за наличия такого симптома как нейтропения. При нейтропении снижаются лейкоциты крови, из-за чего присутствует постоянный риск инфекционных осложнений.
Болезнь Стилла При болезни Стилла артрит сопровождается рецидивирующей температурой и сыпью. Температура колеблется в пределах 37 – 37,2 градуса. При этом она периодически появляется и исчезает, то есть рецидивирует. Сыпь при болезни Стилла бывает крупнопятнистой или папулезной. Ревматоидный фактор отрицателен.
Также вариантом ревматоидного артрита является ювенильный ревматоидный артрит. Этот вид артрита встречается у детей и подростков до 16 лет. Он характеризуется как суставными, так и внесуставными проявлениями. Из внесуставных симптомов чаще встречаются кератоконъюнктивиты, склериты, ревматоидные узелки, перикардиты, нейропатии. Дети, болеющие ювенильным артритом, часто отстают в физическом развитии.
Ревматоидный артрит: симптомы, лечение, диагностика, стадии
Существует несколько вариантов стадий ревматоидного артрита. Так, есть клинические стадии и рентгенологические стадии этого заболевания.
- первая стадия – проявляется отеком синовиальной сумки сустава, который вызывает боль, местную температуру и припухлость возле сустава;
- вторая стадия – клетки синовиальной оболочки под влиянием воспалительных ферментов начинают делиться, что приводит к уплотнению суставной сумки;
- третья стадия – происходит деформация сустава (или суставов) и потеря его подвижности.
- Ранняя стадия – длится первые шесть месяцев. В этой стадии нет основных симптомов заболевания, а проявляется она периодической температурой и лимфаденопатией.
- Развернутая стадия – длится от шести месяцев до двух лет. Она характеризуется развернутыми клиническими проявлениями – появляется припухлость и боль в суставах, отмечаются изменения со стороны некоторых внутренних органов.
- Поздняя стадия – спустя два года и более от начала заболевания. Начинают развиваться осложнения.
- Стадия ранних рентгенологических изменений – характеризуется уплотнением мягких тканей и развитием околосуставного остеопороза. На рентгенологической пленке это выглядит в виде повышенной прозрачности кости.
- Стадия умеренных рентгенологических изменений – характеризуется нарастанием остеопороза и добавлением кистообразных образований в трубчатых костях. Также на этой стадии суставная щель начинает сужаться.
- Стадия выраженных рентгенологических изменений – проявляется наличием деструктивных изменений. Особенностью этой стадии является появление деформаций, вывихов и подвывихов в воспаленных суставах.
- Стадия анкилоза – заключается в развитии костных срастаний (анкилозов) в суставах, как правило, в суставах запястий.
Существует низкая, умеренная и высокая активность ревматоидного артрита. Для того чтобы ее определить, используются различные индексы и методы. На сегодняшний день чаще всего используется метод Европейской Антиревматической Лиги, которая предложила использовать индекс DAS. Для того чтобы высчитать этот индекс, необходимо использовать определенные параметры.
- общее самочувствие пациента согласно визуальной аналоговой шкале;
- количество припухших суставов;
- количество болезненных суставов по индексу РИЧИ;
- СОЭ (скорость оседания эритроцитов).
Индекс DAS используется не только для оценки активности воспалительного процесса, но и для оценки эффективности лечения. Однако его недостатком является сложность вычитывания и необходимость дополнительных анализов. Поэтому в повседневной практике врачи не так часто прибегают к его использованию.
- низкая активность при DAS менее 2,4;
- умеренная активность при DAS от 2,4 до 3,7;
- высокая активность при DAS от 3,7 и более.
Величина индекса DAS – это непостоянный параметр. Он может снижаться или повышаться в зависимости от периода болезни и лечения. Так, если было предпринято эффективное лечение, то болезнь уходит в ремиссию. Ремиссия ревматоидного артрита соответствует DAS менее 1,6.
Активность ревматоидного артрита также можно оценивать методом Ларсена. Это рентгенологический метод, который учитывает наличие и глубину деструктивных изменений. Ларсен выделил шесть степеней изменений – от 0 (
) до 6 (
). Также актуален показатель HAQ, который учитывает степень функциональных изменений.
В повседневной практике врач чаще руководствуется функциональными классами. Функциональные классы отражают и степень активности патологического процесса, и ее корреляцию с повседневной деятельностью пациента.
- 1 класс – все движения во всех суставах без ограничения сохранены;
- 2 класс – сохранена подвижность при выполнении ежедневных нагрузок;
- 3 класс – возможность выполнять ежедневные нагрузки ограничена;
- 4 класс – нет возможности выполнять ежедневную деятельность.
Как диагностировать и вылечить ревматоидный артрит у детей
Ревматоидный артрит – это заболевание неизвестного происхождения, характеризующееся поражением суставов. Самый распространённый вид детского ревматоидного артрита — ювенильный (ЮРА). Обычно заболевание обнаруживают у дошкольников, в половине случаев — это дети до 5 лет. Случаев заболевания ревматоидным артритом девочек в два-три раза больше, чем мальчиков.
Невылеченный ревматоидный артрит нарушает нормальное развитие ребенка, может привести к инвалидизации, стать причиной сложностей социальной адаптации.
Причины появления детского ревматоидного артрита не до конца изучены. Суть такова: организм некоторых детей внезапно, по каким-то причинам, перестаёт узнавать свои же клетки и начинает активно разрушать собственные органы и ткани. Возникает аутоиммунный процесс, который характеризуется высокой выработкой лимфоцитов и аутоантител.
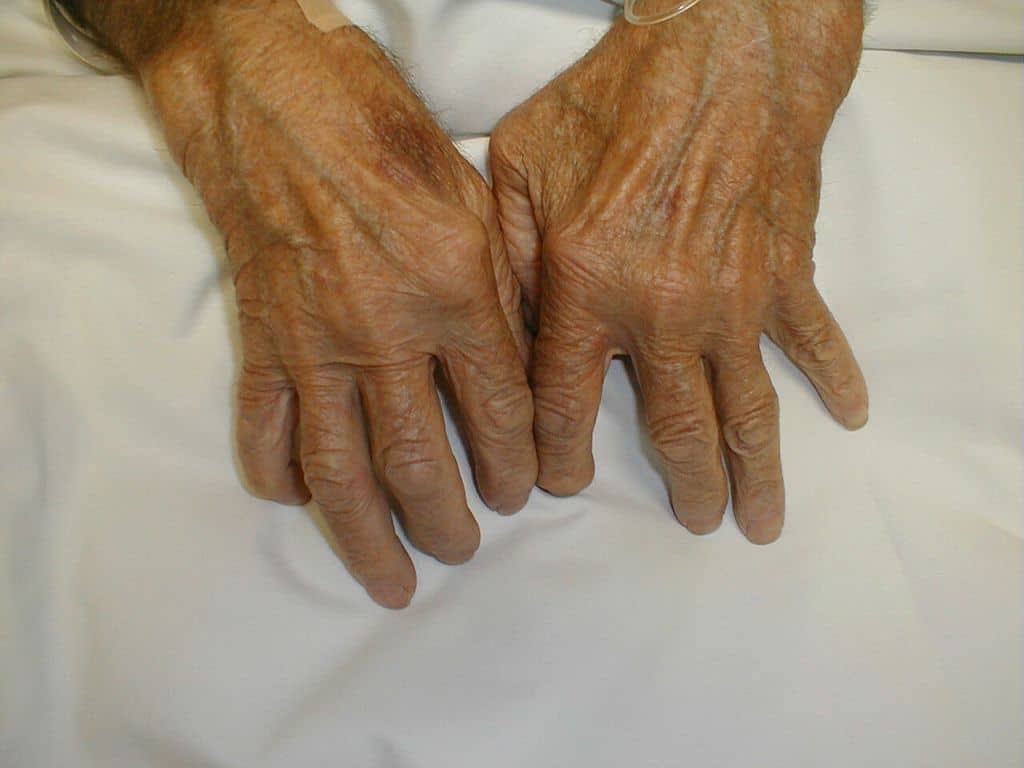
Болит большой палец руки: о каких травмах и болезнях говорит такой симптом
Течение и развитие заболевания выражается суставными и внесуставными проявлениями. Суставное поражение развивается первостепенно и представляет воспалительный полиартрит. Внесуставные признаки, или осложнения основного заболевания, вовлекаются в патологию позднее, характеризуются множественными поражениями (кожи, мышц, внутренних органов, глазного дна, лимфатических узлов).
При рассмотрении клинических симптомов следует учитывать, что ревматоидный артрит это, прежде всего системное заболевание, при котором могут поражаться как суставы, так и различные органы и системы.
Клинические проявления зависят от ряда факторов:
- Тяжести течения
- Локализации патологического очага
- Обратимости процесса
- Патологических изменений
- Наличия осложнений
В 70% случаев заболевание начинается в холодное время года. Провоцирующими факторами являются: вирусные, бактериальные инфекции, травмы, хирургические вмешательства, пищевая
и др. Характеризуется медленным течением с постепенным нарастанием клинических симптомов. При ревматоидном артрите преимущественно поражаются мелкие периферические суставы кистей, стопы. Впоследствии в патологический процесс вовлекаются другие органы и системы – так называемые внесуставные проявления ревматоидного артрита.
, ещё до появления выраженных клинических симптомов поражения суставов отмечаются:
- Усталость
- Слабость
- Снижение веса
- Немотивированное повышение температуры тела
- Мышечные боли
- Потливость
Существует несколько вариантов начала заболевания: острое, подострое
В большинстве случаев ревматоидный артрит характеризуется подострым началом. При этом больной жалуется на:
- Боль в суставах
Боли в суставах характеризуются рядом признаков:
- Боль носит воспалительный характер
- Постоянная
- Ноющая
- Волнообразная характер – боль может усиливаться к вечеру
- Устраняется при приёме противовоспалительных препаратов
- Характерно симметричное поражение суставов
Чаще в процесс вовлекаются мелкие суставы кистей, стоп, запястья, коленных, локтевых. Реже воспаляются тазобедренные, плечевые и позвоночные суставы. Количество поражённых суставов варьирует в зависимости от активности течения заболевания. Чаще всего проявляется полиартритом (поражение 3 и более суставов). Реже встречаются повреждения 2 (олигоартрит) или одного (моноартрит) суставов.
- Боли в мышцах
Симптом, который сопровождает острое воспаление. Носит ноющий, длительный характер.
- Лихорадку
Лихорадка отражает наличие воспалительного процесса. Чем активнее развивается заболевание, тем выше поднимается температура тела.
- Утреннюю скованность
(жидкость), а также нарушенным суточным ритмом выделения глюкокортикоидных гормонов.
Глюкокортикоиды уменьшают воспалительные реакции и количество экссудата в суставах. В норме пик выделения этих гормонов наблюдается в утренние часы.
Постепенно симптомы прогрессируют, нарушается функция суставов, появляются деформации.
В 90 % случаев при ревматоидном артрите повреждаются суставы кисти. Обычно изменения отмечаются в:
- Проксимальных (ближе к пястью) межфаланговых суставах
- вторых-третьих пястно-фаланговых суставах
- суставах запястья
развивается
вокруг вовлечённых в процесс суставов. Наряду с поражением суставов наблюдается воспаление и отёк мышечных сухожилий, прикреплённых к данным суставам. Нарушается подвижность из-за появления болей. Больной жалуется на невозможность сжатия кисти в кулак. При частых обострениях или неэффективности лечения появляются другие признаки и симптомы заболевания.
характеризуется прогрессированием ревматоидного процесса. В добавление к первичным проявлениям заболевания в начальной стадии, присоединяются симптомы, связанные с различными деформациями кисти и пальцев. К ним относятся такие типы как:
- «плавник моржа» – деформация пястно-фаланговых суставов и отклонение 1-4 пальцев в медиальную сторону (к локтевой кости)
- «Шея лебедя» – деформация в виде сгибания пястно-фаланговых суставов, переразгибания проксимальных межфаланговых и сгибание дистальных (крайних) пальцевых суставов.
- Веретенообразные пальцы – утолщения в области суставах пальцев.
Теносиновит кисти – воспаление влагалищ сухожилий (оболочки, внутри которых проходят сухожилия). Присоединяются к суставам и обеспечивают двигательную функцию. Основные симптомы:
- боль при пальпации
- припухлость в области сухожилий
- утолщение воспалённых сухожилий
- нарушение двигательной функции пальцев и кисти
Этот признак возникает вследствие сдавливания срединного нерва. Сухожилия мышц сгибателей пальцев, проходят через специальный канал, который находится между предплечьем и кистью и называется карпальным. В этом же канале проходит срединный нерв, осуществляющий иннервацию ладони и части пальцев. При синовите, сухожилия сгибателей пальцев утолщаются и сдавливают срединный нерв. При этом нарушается чувствительность и двигательная функция первых трёх пальцев кисти.
К синдрому относят:
- Боль, которая распространяется на область предплечья
- Парестезия (онемение), нарушается чувствительность первых 3 пальцев
проявляются болезненностью ограничением подвижности. При прогрессировании процесса может развиваться
(ограничение подвижности, когда сустав находится длительное время в определённой позиции), чаще локтевой сустав находится в положении полусгибания.
вовлекает за собой воспаление мышц плечевого пояса, ключицы, шеи. Проявляется в виде повышения локальной температуры, припухлостью, ограничением подвижности в суставе. Неподвижность, вызванная болью, влечёт за собой атрофию (уменьшение массы, недостаточность функции) мышц, слабость капсулы сустава и появлению подвывиха головки плечевой кости.
сопровождается болью при ходьбе, беге. Деформации пальцев стопы (чаще 2, 3, 4) осложняют подбор удобной обуви для ходьбы. При ревматоидном артрите стоп, так же как и при поражении кистей рук, отмечаются смещение пальцев в наружную сторону, патологическое сгибание пальцев, что в сочетании с болевым синдромом ещё больше снижает устойчивость, поддержание равновесия и равномерную походку.
Поражение голеностопного сустава встречается редко и проявляется теми же основными симптомами, как и при воспалении других суставовГонартроз – воспаление коленного сустава носит особенный характер. Деформации, которые происходят в суставе, значительно нарушают двигательную активность больного. При длительной неподвижности развиваются сгибательная контрактура сустава и атрофия четырёхглавой мышцы (осуществляет разгибание в коленном суставе).
Воспалительный экссудат накапливается в межсуставной полости. При сгибании в коленном суставе повышается давление воспалительной жидкости, которая выпячивается в подколенную ямку. Впервые этот симптом описал Бейкер, в чью честь его и назвали (киста Бейкера). Коксартроз – артрит тазобедренного сустава.
Развивается в редких случаях и носит тяжёлый затяжной характер. Важными симптомами являются боль, иррадиирующая (распространяющаяся) в паховую область, чувство укорочения пораженной конечности и связанная с этим хромота при ходьбе. В последние годы всё чаще отмечается ишемический некроз (омертвение от недостаточного кровоснабжения) головки бедренной кости.
Вовлечение в процесс тазобедренного сустава имеет тяжёлые последствия и приводит к инвалидизации больного.Поражение позвоночного столба. Довольно редкое проявление болезни, встречается в далеко зашедших стадиях процесса. При ревматоидном артрите поражается шейный отдел, в основном страдает сустав атланта (первый шейный позвонок).
Поражение других суставов.Из наиболее редких проявлений болезни отмечаются поражения таких суставов как:
- Грудиноключичный
- Акромиально-ключичный
- Перстнечерпаловидный
Перечисленные суставы имеют слабо развитый суставной аппарат. Редкость поражения соответствующих суставов объясняется тем, что при ревматоидном артрите в процесс вовлекаются в основном суставы, в которых имеются суставная капсула, жидкость и значительный слой внутрисуставного хряща.
При ревматоидном артрите в первую очередь поражаются суставы. Но нельзя забывать, что это аутоиммунное заболевание, при котором поражаются все органы и системы где присутствует соединительная ткань. Это могут быть: сосуды, кожа, мышцы, дыхательная, сердечнососудистая системы и прочие органы. Как правило, внесуставные поражения начинают проявляться по истечении некоторого времени, при осложнении ревматоидного процесса.
Условием для кожных проявлений является воспаление периферических мелких артерий и вен. При этом нарушается питание и обмен веществ в коже и подкожно-жировой клетчатке. Основными симптомами являются:
- Истончение и сухость кожи
- Экхимозы (небольшие подкожные кровоизлияния)
- Ломкость ногтей
- Некроз тканей в околоногтевой области
– это подкожные плотные образования небольшого диаметра (до 2см). По одной из наиболее распространённых теорий, ревматоидные узелки представляют собой не что иное как омертвение тканей вокруг воспаленных мелких кровеносных сосудов, с накоплением в них иммунных комплексов и ревматоидного фактора. Появление узелков связано с обострением хронического процесса. При стихании воспаления они исчезают, либо значительно уменьшаются в размере.
Характеристика узелков:
- плотность
- безболезненность
- подвижность
- узлы не сращены с окружающей тканью
Диагностика ревматоидного артрита, лабораторные и инструментальные методы
К первой категории относятся лабораторные анализы, указывающие на общие признаки, характерные для воспалительного процесса, к ним относят:
- Снижение уровня гемоглобина (Hb норма 120-140г/л). Характерно для длительного, тяжёлого течения болезни.
- Умеренный лейкоцитоз (увеличение количества лейкоцитов норма 4000-9000/мл)
- Увеличение скорости оседания эритроцитов (СОЕ норма 2-15мм/час). Чем выше уровень СОЕ, тем активнее протекает воспалительный процесс.
Характерно увеличение синтеза белков, специфичных для активной фазы воспаления.
- Повышение уровня фибриногена (норма 2-4г/л)
- Повышение сиаловых кислот (норма 2-2,36 ммоль/л по нейраминовой кислоте, или 620-730мг/л)
- Повышение уровня гаптоглобина (норма 0,44-3,03г/л)
- Повышение C-реактивного белка (норма менее 5мг/л)
относят лабораторные исследования, прямо указывающие на наличие специфических маркеров ревматоидного артрита.
Выявляется в 60% случаев при ревматоидном артрите.
При возникновении воспалительного процесса, под действием неизвестного патогенного агента, изменяется структура части лимфоцитов B (клетки, ответственные за формирование антител, то есть Ig). Однако повреждённые лимфоциты сохраняют способность синтезировать Ig класса M,G. Эти Ig распознаются как чужеродные белки для организма, с выработкой нормальных иммуноглобулинов против них. Таким образом, формируются иммунные комплексы, носящие название – ревматоидный фактор.
Является наиболее ранним и одним из самых чувствительных тестов, ранней диагностики заболевания. При ревматоидном артрите тест положителен в 80-90% случаев.
Что такое антицитрулиновые антитела?Цитруллин это аминокислота, которая образуется при воспалительном процессе. Структурные белки клетки, у которых присутствует цитруллин, распознаются иммунной системой как чужеродный белок, с формированием к нему специфических антител, с развёртыванием аутоиммунных воспалительных процессов.
Выявляются очень редко, примерно в 10% случаев заболевания. Эти антитела образуются против ядер клеток и зачастую вводят в заблуждение при постановке правильного диагноза, так как являются маркерами заболевания, известного под названием Lupus eritematos sistemic (системной красной волчанки).
При этом исследовании выявляют следующие признаки воспаления:
- Изменение цвета и прозрачности
- Умеренный лейкоцитоз (20-40тыс./мл)
- Ревматоидный фактор
- Рагоциты (лейкоциты, содержащие внутри остатки иммунных комплексов, ревматоидного фактора и др.)
![]() Артроскопия
Артроскопия
Это визуализация полости сустава при помощи специального оптического прибора.
- Позволяет оценить распространённость повреждений
- Определяет объем хирургического вмешательства
- В случае необходимости берёт материал на биопсию
- Для дифференциальной диагностики (туберкулёза, саркоидоза)
Являются основными при инструментальном обследовании больного, а также используются в качестве одного из критериев для постановки диагноза. Для определения стадии рентгенологических изменений было разработано несколько методик. Среди них выделяют методы: Штейброкера, Шарпа, Ларсена. Каждый способ имеет общие характеристики (подсчёт количества эрозий, кист, степени деформации), и служит для определения степени разрушения суставов.
Рентгенография суставов
- На ранних стадиях заболевания не выявляется значительных костно-суставных изменений
- Постепенно истончаются суставные хрящи, в них появляются одиночные эрозии
- Сужается межсуставная щель
- В дальнейшем появляется остеопороз, и разрушение суставов
- Формируются анкилозы (сращение суставных поверхностей и полная обездвиженность в суставах)
Технеций – радиоактивное вещество, накапливается в воспалённых суставах. Чем активнее патологический процесс, тем больше содержание технеция в суставе. Метод очень чувствительный и позволяет ставить диагноз на ранних стадиях болезни.
это микроскопическое исследование кусочка ткани из патологического очага. Проводится в редких случаях с целью дифференциальной диагностики с другими заболеваниями (опухоли, туберкулёз). При биопсии синовиальной оболочки выявляют изменения, характерные для воспалительного процесса:
- Гипертрофия (увеличение) ворсинок, продуцирующих синовиальную жидкость
- Пролиферация (разрастание) синовиальной ткани
- Отложение воспалительного белка – фибрина, на стенках синовиальной оболочки
Также позволяет определить степень деформации суставов, но с учетом высокой стоимости не получила широкого распространения.
Используется при тяжелом прогрессивном течении заболевания, когда в патологический процесс вовлекаются внутренние органы. На УЗИ можно увидеть патологические изменения в таких органах как: сердце, печень, поджелудочная железа, селезенка и другие органы.
рентгенологическая диагностика болезни не всегда простаНа сегодняшний день методом диагностики является первичный осмотр пациента и выявление характерных клинических признаков заболевания. Из дополнительных исследований нашли применение следующие:1. Рентгенография суставов2. МРТ кистей рук3. Выявление при биохимическом исследовании повышенных титров ревматоидного фактора4. Антитела к циклическому цитруллинорованному пептиду, он является наиболее специфическим показателем ревматоидного артрита.
Ревматоидный фактор: что выявляет анализ, сколько стоит и где пройти обследование
При ревматоидном артрите надо сдавать ряд анализов, которые помогают правильно диагностировать болезнь, определить, на какой стадии она находится, а также оценить эффективность лечения.
Среди лабораторных анализов, которые назначаются при ревматоидном артрите, можно выделить две основные группы:
- стандартные анализы;
- специфические анализы крови.
Существует небольшой список стандартных анализов, которые обязательно надо сдавать при ревматоидном артрите. Результаты этих анализов могут указывать на развитие воспалительных реакций в организме и степень их выраженности. Благодаря стандартным анализам можно определить тяжесть и стадию болезни.
При ревматоидном артрите в гемолейкограмме обнаруживаются измененное соотношение и количество клеточных элементов крови.
Патологические изменения гемолейкограммы при ревматоидном артрите
| Клеточные элементы | Изменения | Численный эквивалент изменений |
| Лейкоциты (белые кровяные клетки) |
число увеличивается (лейкоцитоз) |
более 9 тысяч клеток в миллилитре крови |
| Нейтрофилы (особый вид лейкоцитов) |
возможно уменьшение числа (нейтропения) |
меньше 48 процентов от общего числа лейкоцитов |
| Тромбоциты (клетки, участвующие в свертывании крови) |
возможно уменьшение числа (тромбоцитопения). |
более 320 тысяч клеток в миллилитре крови |
| Гемоглобин (основное вещество, входящее в состав красных клеток крови) |
концентрация уменьшается (анемия) |
меньше 120 грамм на литр крови |
Обычно при ревматоидном артрите наблюдается умеренный лейкоцитоз и небольшая
. Чем острее и тяжелее течение ревматоидного артрита, тем больше число лейкоцитов в крови.
При особо тяжелом течении болезни, когда воспалительный процесс поражает селезенку, отмечается нейтропения и
При ревматоидном артрите исследуется скорость оседания эритроцитов на дно пробирки. Активный воспалительный процесс вызывает увеличение этой скорости более 15 миллиметров в час. При адекватном лечении и регрессии болезни скорость оседания эритроцитов снижается.
Биохимический анализ крови делается для выявления увеличения синтеза белков, что указывает на активную фазу воспаления.
Основные патологические изменения биохимического анализа крови при ревматоидном артрите
| Биохимические вещества крови | Изменения | Численный эквивалент изменений |
| Фибриноген | повышается | более 4 грамм на литр |
| Гаптоглобин | повышается | более 3,03 грамма на литр |
| Сиаловые кислоты | повышаются | более 2,33 миллимоль на литр |
| Гамма-глобулины | повышаются | более 25 % от общего числа глобулинов (более 16 грамм на литр крови) |
В начальных стадиях ревматоидного артрита общий анализ мочи длительное время остается без изменений. При тяжелом течении болезни воспалительный процесс поражает почечную ткань и нарушает функцию почек в целом. В общем анализе мочи обнаруживаются эритроциты (
), лейкоциты (
) и клетки эпителия почек. Также в моче выявляется до 3 грамм протеинов (
) на литр. При развитии почечной недостаточности регистрируется уменьшение общего объема мочи менее 400 миллилитров в сутки.
При ревматоидном артрите обязательно назначают анализ крови на обнаружение С-реактивного белка. Этот белок вырабатывается активно в первые 24 – 48 часов от начала процесса воспаления. Количество С-реактивного белка в крови говорит о выраженности воспаления и риске прогрессирования болезни. При ревматоидном артрите количество С-реактивного белка составляет более 5 миллиграмм на литр крови.
У более 75 процентов больных ревматоидным артритом отмечается положительная реакция на ревматоидный фактор. В разгар болезни его титры (
) нарастают, начиная от 1:32.
Ревматоидный фактор – это особые иммунные комплексы, которые образуются в организме при выраженных воспалительных реакциях. Во время воспаления повреждаются лимфоциты (
), которые продолжают синтезировать иммунные белки. Эти белки организм принимает за чужеродные частицы и вырабатывает против них ревматоидный фактор.
Специфические анализы крови, которые назначаются при ревматоидном артрите, указывают на присутствие специфических маркеров заболевания.
- обнаружение антител к циклическому цитруллиновому пептиду (анти-ССР);
- определение антител к модифицированному цитруллинированному виментину (анти-MCV).
Обнаружение антител к циклическому цитруллиновому пептиду является высокоспецифичным ранним тестом для диагностики ревматоидного артрита. Специфичность этого анализа составляет 97 – 98 процентов.
Цитруллин представляет собой особое белковое вещество, которое образуется во время воспалительных реакций. Особенно много цитруллина синтезируется в поврежденных клетках хрящевой ткани. Белки поврежденных клеток воспринимаются иммунной системой организма как чужеродные. Против них вырабатываются специфические антитела, названные антителами к CCP.
Чем больше титр антител к CCP, тем выше тяжесть повреждения хрящевой ткани.
Антитела к модифицированному цитруллинированному виментину считаются самыми специфичными маркерами в диагностике и наблюдении ревматоидного артрита.
Под действием различных воспалительных ферментов в поврежденных клетках помимо цитруллина синтезируется другой особый белок – модифицированный цитруллинированный виментин. Наибольшая концентрация этого вещества встречается в синовиальной (
) жидкости. Иммунная система организма вырабатывает большое количество антител к MVC, которые можно обнаружить в периферической крови.
Анализ на анти-MCV позволяет диагностировать ревматоидный артрит с 99 – 100 процентной точностью.
Довольно часто при посещении терапевта, а особенно ревматолога или травматолога, можно получить направление на анализ крови, чтобы определить ревматоидный фактор (ревмофактор, РФ).
Содержание статьи:Что такое ревмофактор?Какая норма у мужчин и женщин?О чем свидетельствует повышенный РФ?Стоимость анализа и где пройти?Как понизить ревматоидный фактор?
Мало кто из пациентов знаком с этим анализом и представляет, для чего его необходимо проводить. Но этот показатель в крови способен помочь обнаружить разнообразные заболевания еще на начальных стадиях, что значительно упрощает постановку диагноза и ускоряет излечение болезни.
Ревматоидный фактор – это группа аутоантител, изменивших свои свойства под действием вирусов и других агентов, и реагирующих как аутоантигены к собственным иммуноглобулинам G. Эти аутоантитела вырабатываются плазматическими клетками синовиальной оболочки, а затем из суставов оказываются в кровотоке.
По-другому ревматоидный фактор можно описать как белок, который видоизменился под влиянием бактерий, вирусов и других факторов, и начал восприниматься иммунитетом как инородная частица. При этом организм активно продуцирует антитела, которые и обнаруживают при лабораторном исследовании.
Ревмофактор представлен преимущественно иммуноглобулинами М. Сначала его вырабатывает только поврежденный сустав. С течением заболевания его начинают продуцировать селезенка, лимфатические узлы, костный мозг, подкожные ревматоидные узелки.
Определение количества ревматоидного фактора дает возможность определить наличие серьезных заболеваний в организме. Исследование используется:
- для дифференциальной диагностики ревматоидного артрита и синдрома Шегрена;
- для диагностики аутоиммунных заболеваний.
В идеале у взрослого человека в крови не должен обнаруживаться ревмофактор. Однако нормой считаются показатели от 0 до 14 МЕ/мл. Не все медицинские лаборатории пользуются единицами измерения МЕ/мл, поэтому не удивляйтесь, если увидите ревматоидный фактор, измеренный в Ед/мл. В последнем случае нормой будет показатель до 10 Ед/мл.
Даже если показатель ревматоидного фактора находится в пределах нормы, могут назначаться дополнительные исследования. Ведь в период развития болезни пробы могут быть отрицательными, а определиться лишь при усугублении состояния.
Ревматоидный фактор имеет несколько ступеней повышения:
- слегка повышен – от 25 до 50 МЕ/мл;
- повышенный – от 50 до 100 МЕ/мл;
- существенно повышенный – более чем 100 МЕ/мл.
Назначить проведения анализа на ревмофактор могут в следующих случаях:
- подозрение на ревматоидный артрит (болезненность, отечность и покраснение суставов и их скованность после пробуждения);
- для дифференциальной диагностики ревматоидного артрита и других заболеваний суставов;
- для проверки течения терапии ревматоидного артрита;
- предположение синдрома Шегрена;
- для диагностирования аутоиммунных заболеваний.
Несмотря на частое проявление РФ при различных заболеваниях, наиболее часто его выявляют при ревматоидном артрите. Это системное заболевание с распространенным поражением соединительной ткани, имеющее неизвестную этиологию. При этой болезни поражаются преимущественно суставы. Запустить болезнь может травма, простуда, заболевания горла или же иные инфекции.
Отсутствие или значение ревмофактора в пределах нормы, при наличии симптомов болезни, не свидетельствует об отсутствии проблем со здоровьем.
Необходимо проходить дополнительные исследования и анализы для определения точного диагноза. А также потребуются повторные анализы на определение ревмофактора.
https://www.youtube.com/watch?v=Re_Z1zxH0VU
Кроме того, очень часто у детей с ювенильным ревматоидным артритом отрицательный ревматоидный фактор.
При повышенном показателе можно лишь предположить аутоиммунное заболевание, однако для определения точного диагноза потребуются и другие обследования, а именно: рентгенография, анализы на С-реактивный белок и УЗД области поражения.
Ревматоидный фактор бывает повышен и у здоровых людей. На данный момент ученые не нашли этому объяснения. Например, часто повышенный ревмофактор обнаруживается у женщин после родов, а с течением времени приходит в норму.
Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
Лечение ревматоидного артрита – это сложный комплексный процесс, требующий ответственного подхода как лечащего врача, так и пациента. По современным исследованиям вылечить заболевание невозможно, терапия направлена только на облегчение симптоматики и замедление прогрессирования поражения суставов. Лечение включает лекарственную терапию и физиотерапию.
Лекарственная терапия включает в себя симптоматическое лечение – необходимое для снятия болевых ощущений и базисную терапию – целью которой является поддержание целостности опорно-двигательного аппарата и профилактика осложнений.
Препаратами выбора являются нестероидные противовоспалительные препараты (НПВП) и гормональные обезболивающие – глюкокортикоиды. Симптоматическая терапия значительно облегчает страдания больного, но не излечивает основное заболевание, при её отмене симптомы постепенно рецидивируют.НПВП при ревматоидном артрите назначают в следующей последовательности:
- селективные НПВП – имеют минимум побочных эффектов и действуют продолжительное время. Эти препараты разрешается приниматься долго – от нескольких месяцев до нескольких лет. Из этой группы наиболее популярными препаратами являются: Мелоксикам, Мовалис, Целебрекс, Нимесил, Найз, Нимид, Ревмоксиб.
- неселективные НПВП – назначаются при неэффективности селективной группы. Эти препараты оказывают быстрое воздействие, но имеют выраженные побочные эффекты – особенно со стороны желудочно-кишечного тракта. По мере повышения эффективности и токсического воздействия их разделяют на первую и вторую ступень. Препаратами первой ступени являются Диклофенак, Ибупрофен, Кетопрофен. Вторая ступень представлена Индометацином, Кеторолаком и Пироксикамом.Симптоматическая терапия
Внимание! При отсутствии положительного эффекта максимум в течение недели – необходимо обратиться к лечащему врачу для замены препарата.
Глюкокортикоиды при ревматоидном артрите оказывают сильное обезболивающее воздействие. Они являются гормональными препаратами, поэтому их передозировка способна вызывать следующие побочные эффекты:
- гормональные сбои;
- гиперфункция коры надпочечников;
- панкреатит, сахарный диабет;
- снижение иммунитета, частые ОРВИ;
- тромбозы и кровотечения;
- появление отёков;
- расстройства желудочно-кишечного тракта;
- другие нарушения: зуд на слизистых дыхательных путей, заболевания органов чувств.
Препаратами выбора являются: медрол, дипроспан, преднизолон, метилпреднизалон, триамцинолол, дексаметазон, бетаметазон.
Базисная терапия
Базисная терапия ревматоидного артрита включает группы препаратов с длительным действием, которые значительно замедляют деструктивные изменения соединительной ткани.
Цитостатики – эти препараты применяются преимущественно в онкологии, но являются лучшими средствами базисной терапии ревматоидного артрита. Механизм их действия направлен на торможение разрастания паннуса и замедление деструкции в суставах.
Биологические препараты – их воздействие направлено на связывание фактора некроза опухоли, который играет ключевую роль в патогенезе ревматоидного артрита. Важным моментом является то, что эти препараты назначают отдельно друг от друга из-за высокой вероятности сильных побочных эффектов.
К препаратам выбора относятся:
- Анакинра;
- Актемра;
- Ритуксимаб;
- Этанерцепт;
- Хумира;
- Оренция.
Хондропротекторы — назначают с целью восстановления хрящевой ткани и повышения её устойчивости к аутоиммунным атакам ревматоидного артрита.
К ним относятся:
- Терафлекс;
- Артра;
- Алфлутоп;
- Гиалурон.
Физиотерапия
Физиотерапия – совокупность методов, основанных на лечебном воздействии на организм человека природных и искусственно созданных факторов. Наиболее популярными методами физиотерапии при ревматоидном артрите являются массаж, электрофорез, иглоукалывание и криотерапия.
Массаж
Массаж при ревматоидном артрите применяется только в периоды ремиссии, во время которых значительно уменьшается болезненность, спадают отёки, нормализуется общее самочувствие пациента. Массаж проводится специалистом над поражёнными суставами и окружающими мягкими тканями.
Полезные свойства массажа:
- улучшает кровообращение и трофику тканей;
- способствует всасыванию экссудата в кровеносную систему и уменьшает отёк;
- препятствует местным атрофическим изменениям в мышцах;
- предотвращает отложение в суставах солей кальция;
- нормализует движения в суставе, уменьшает скованность по утрам;
- препятствует деформации суставов.
Электрофорез
Это методика, основанная на использовании лекарственных средств и комбинированного воздействия гальванизации. Электрофорез при ревматоидном артрите оказывает сильное обезболивающее действие, так как применяется сочетано с глюкокортикоидами. Преимуществом метода по сравнению с обычным приёмом лекарств является то, что побочные эффекты сводятся к минимуму, а эффективность значительно пролонгируется.
Иглоукалывание – это физиотерапевтическая процедура, основанная на рефлекторном воздействии игл на определённые зоны, расположенные вблизи крупных нервов. В основе криотерапии лежит воздействие на поражённую область холодным воздухом, порядка -180 градусов по Цельсию. Иглоукалывание и криотерапия при ревматоидном артрите относятся к отвлекающим процедурам и применяются как дополнение к основным методам, с целью снятия болевых симптомов.
Лечение ревматоидного артрита делится на два этапа:
- Первый этап включает купирование острой фазы заболевания
- Второй этап – поддерживающая терапия
заключается в уменьшении воспалительного процесса. С этой целью в первую очередь назначаются нестероидные противовоспалительные средства (
Противовоспалительные препараты из группы
– группа препаратов угнетающих фермент, ответственный за физиологические и воспалительные реакции.
Золотым стандартом, при выборе препарата из этой группы, по праву считается
. Препарат обладает самыми оптимальными свойствами при лечении обострения заболевания.
Диклофенак в большей степени уменьшает боль, снимает отек воспаленных тканей, снижает локальную гиперемию (покраснение). Максимальная доза препарата составляет 150мг/день.
Наиболее часто использующимися препаратами, в порядке уменьшения выраженности противовоспалительного эффекта являются следующие:
- Диклофенак 100-150мг/день
- Индометацин 150мг/день
- Напроксен 0.75-1.0мг/день
- Ибупрофен 1200-1600мг/день
Особенности приема препаратов данной группы
- Выбор препарата производится последовательно
- Эффект наступает на 3-4 день приема
- При отсутствии эффекта препарат со слабым действием заменяют
- Нежелательно применение в комбинации двух и более препаратов данной группы (рост риска развития побочных эффектов)
- (НПВС) всегда применяются после еды
- (НПВС) оказывают сильное раздражающее действие на слизистую оболочку желудочно-кишечного тракта, тем самым при длительном приёме могут вызывать появление эрозивных гастритов, язв желудка и двенадцатиперстной кишки. В связи с этим одновременно, перед приемом пищи принимаются гастропротекторы (защищают слизистую) омепразол 20мг, или лансопразол 30мг.
Селективные ингибиторы ЦОГ 2 – препараты угнетающие фермент, участвующий только при возникновении воспалительного процесса. К ним относятся:
- Мелоксикам (мовалис) 7.5-15мг/день
- Пироксикам 30-40мг/день
- Рофекоксиб 12.5мг/день
Данные средства имеют меньше побочных эффектов и действуют только на уровне воспалительного процесса. Применяются при непереносимости препаратов первого поколения, заболеваниях ЖКТ, печени и других внутренних органах. Особенности приема такие же, как и для препаратов из первой группы.
– это гормоны натурального или синтетического происхождения. Участвуют во всех видах обмена, обладают иммуннодепрессивной, противовоспалительной активностью.
В случае неэффективности приема нестероидных противовоспалительных препаратов, назначаются глюкокортикоиды для уменьшения симптоматики не только суставного синдрома, но и поражении внутренних органов при системной форме заболевания.
В практике чаще используются преднизолон и метилпреднизолон. Преднизолон является эталонным препаратом (оптимальная доза 10-15мг день), поэтому остальные глюкокортикоиды равняются на него в эквивалентной дозе. Например: 5мг преднизолона равняется
- 4мг метилпреднизолона или триамцинолона
- 0.75мг дексаметазона
Подходя к вопросу о назначении глюкокортикоидных гормонов, следует учитывать:
- Уровень артериального давления (не должен быть выше нормы)
- Состояние иммунной системы
- Электролитный баланс (содержание в крови ионов K,Ca, Na, CL)
- Возраст и пол пациента
Чтобы избежать многочисленных побочных эффектов от приема препаратов данной группы, необходимо знать основные принципы применения:
- Начинать прием с малых доз, постепенно увеличивая количество принимаемого препарата
- Прием в строго определенной дозе
- Соблюдение суточного ритма при приеме препарата (утром доза максимальная, постепенно снижается к вечеру)
- При достижении терапевтического эффекта, начинают по чуть-чуть снижать количество ГКСТ каждые 5-7 дней до полного отказа от применения препарата, или до минимальной поддерживающей дозы
Метод основан на введении больших доз лекарственных средств, в продолжение нескольких дней. Данный метод оправдан с той точки зрения, что при тяжелом остром процессе невозможно уменьшить воспалительные явления, обычными дозами препаратов. Существуют несколько методик и групп лекарственных средств, для этой цели.
Метод с применением глюкокортикоидовТри дня подряд вводят внутривенно – капельно1000мг метилпреднизолона (медрол). Терапия дает зачастую поразительный эффект уже на 3-5 день лечения. Стихает воспалительный процесс, уменьшается боль и отечность суставов. В дальнейшем переходят на поддерживающие дозы препарата.
Метод с применением цитостатиковЦиклофосфамид (циклофосфан) один раз в месяц вводят 1000мг в течение года.Через год, если наблюдается ремиссия (улучшение состояния), очерёдность приёма сводится к одному разу в 3 месяца по 1000мг.Прием отменяют через год, после стойкой ремиссии.Биологическая терапияПри помощи новых биомедицинских технологий, были созданы биологически активные вещества, которые показали высокие результаты при лечении, аутоиммунных заболеваний.
Биологическая терапия – относительно новый метод лечения ревматоидного артрита, в основе которого лежит разобщение патогенетической цепи, развёртывающей воспалительные реакции. Одна из главных ролей в осуществлении воспалительных реакций принадлежит цитокинам.Цитокины – биологически активные вещества, которые делятся на несколько классов.
Играют ключевую роль в осуществлении, как физиологических реакций, так и патологических.ФНОа (фактор некроза опухоли) – является цитокином, посредством которого осуществляются биологические реакции в организме, в том числе воспалительного характера.Механизм действия биологических препаратов заключается в том, что они блокируют действие ФНОа, или рецепторы с которыми он взаимодействует.Ниже следуют примеры некоторых, наиболее часто использующихся препаратов
- Инфликимаб (remicade)
- Адалимумаб (humira)
- Етанерцепт (enbrel)
Медикаментозное лечение ревматоидного артрита при обострении – противовоспалительные препараты, ингибиторы фактора некроза опухоли, стероидные препараты
– это группа лекарственных средств, угнетающих жизнедеятельность всех клеток организма, в особенности тех, которые имеют способность интенсивно делиться (клетки ЖКТ, половых желез, кроветворной системы, опухолевые).
Оказывают
, действие. Учитывая высокую токсичность, цитостатики применяются с особой осторожностью, во избежание необратимых последствий после приема препаратов.
Самыми распространёнными из препаратов этой группы являются:
- Метотрексат
- Азатиоприн
- Лефлуномид
- Циклофосфамид
Золотым стандартом считается препарат под названием
который тормозит рост и развитие клеток. Действие проявляется медленно, эффект наблюдается после 3-4 месяцев лечения.
Поддерживающая терапия начинается сразу после установления диагноза. Рекомендуемая доза составляет 7.5-15мг в неделю. У 80% пациентов отмечается положительный эффект после 3-4 месяцев применения препарата.Важным моментом является то, что следует принимать фолиевую кислоту в промежутках между приемами метотрексата.
Это уменьшит возникновение нежелательных побочных эффектов.Гидроксихлорохин (плаквенил)Противомалярийный препарат, с противовоспалительным и слабым иммунносупрессивным действием. Применяется редко, в основном в комбинированной терапии.Сульфасалазин Комбинированный препарат оказывает умеренное противовоспалительное и противомикробное действие.
Обладает способностью накапливаться в соединительной ткани. Также как и гидроксихлорохин, используется с сочетанной терапии при непереносимости к препаратам других групп.Вобэнзим Один из представителей системной ферментотерапии. Представляет собой препарат с противовоспалительной, иммуномодулирующей активностью.
Разрушает иммунные комплексы и стимулирует выведение токсичных продуктов метаболизма, образующихся при воспалительных реакциях. На фоне приёма вобэнзима, отмечается значительное улучшение клинических симптомов, а также лабораторных показателей, характеризующих воспалительный процесс. Рекомендуется принимать по 5-10 драже 3 раза в день в течение 8-12 недель.
Высокая эффективность и отсутствие побочных эффектов, позволяют с успехом использовать препарат в качестве монотерапии (одним препаратом), и для поддерживающей терапии.Учитывая, то многообразие существующих групп препаратов и методов их использования, не стоит прибегать к самостоятельному выбору какого-нибудь из них.
Материал о лечении ревматоидного артрита, изложенный выше, представляет собой лишь верхушку айсберга всей информации, поэтому не стоит недооценивать саму болезнь и отношение к ней, а как можно раньше обратиться за квалифицированной медицинской помощью.Прежде чем назначать лечение, врачу необходимо правильно поставить диагноз, выяснить стадию заболевания, течение патологического процесса, а уж затем, с учетом индивидуальных особенностей каждого организма и человека в целом, подобрать соответствующее лечение.
Медикаментозное лечение ревматоидного артрита в период ремиссии – цитостатические препараты, сульфасалазин, вобэнзим.
Оказывают
- нестероидные противовоспалительные препараты (НПВС);
- глюкокортикоиды (ГК);
- иммунодепрессанты;
- антиметаболиты.
Препараты, используемые в лечении ревматоидного артрита
| Группа препаратов | Представители | Эффекты | Когда назначаются |
| Нестероидные противовоспалительные препараты | Эта группа препаратов не входит в базисную терапию ревматоидного артрита, поскольку не влияет на деструктивный процесс в суставах. Тем не менее, препараты из этой группы назначаются с целью уменьшить болевой синдром и устранить скованность в суставах. | Назначаются в период обострения болей и выраженной скованности. С осторожностью назначаются пациентам с гастритами. |
|
| Глюкокортикоиды |
|
В отличие от НПВС не только снимают отек и устраняют боль, но и замедляют процесс деструкции в суставах. Оказывают быстрый и дозозависимый эффект. Препараты этой группы назначаются как системно, так и локально (внутрисуставные уколы). Длительное их применения осложняется развитием многочисленных побочных эффектов (остеопороз, образование язв желудка). |
В низких дозах назначаются внутрь на длительный период. Высокие дозы назначаются внутривенно (пульс-терапия) в случаях системного ревматоидного артрита. |
| Антиметаболиты | Препараты этой группы входят в базисную терапию ревматоидного артрита, поскольку замедляют деструктивные процессы в суставах. Являются препаратами выбора. На сегодняшний день метотрексат является «золотым стандартом» особенно в лечении серопозитивного ревматоидного артрита. Метотрексат назначается совместно с препаратами фолиевой кислоты. |
Лечение проводится под периодическим контролем анализа крови. Препараты из этой группы назначаются раз в неделю, длительность лечения определяется индивидуально. Эффект оценивается спустя месяц от начала лечения. |
|
| Иммунодепрессанты |
|
Также входят в базисную терапию ревматоидного артрита. Как правило, назначаются в комбинациях с антиметаболитами, а именно с метотрексатом.
Наиболее частые комбинации это «метотрексат циклоспорин», «метотрексат лефлуномид». |
Используются в комбинированной терапии с антиметаболитами, а также в случаях, когда нет эффекта от метотрексата. |
К базисным препаратам лечения относятся лекарственные средства из группы иммунодепрессантов и антиметаболитов. Лечение должно проводиться всем пациентам с ревматоидным артритом без исключения. Многочисленные исследования доказали, что эти препараты не только снижают интенсивность боли, но и замедляют процессы деструкции ткани и улучшают функциональную активность. Продолжительность терапии этими препаратами неограниченна и зависит от особенностей течения заболевания.
Комбинированная терапия базисными препаратами включает 2 или 3 препарата из этой группы. Женщинам детородного возраста рекомендуется использовать различные методы контрацепции, потому как доказано тератогенное (
) воздействие данных препаратов на плод.
Спустя 20 лет от начала заболевания от 50 до 80 процентов пациентов теряют трудоспособность.
- основная цель лечения – это достижение ремиссии, полной или частичной;
- лечение проводится под строгим контролем врача-ревматолога и семейного терапевта;
- внутривенные инъекции, капельницы с препаратами базисного лечения проводятся только в стационаре под наблюдением врача;
- предпочтение отдается монотерапии (лечению одним препаратом), и лишь в случае неэффективности переходят на комбинированную терапию;
- параллельно проводится профилактика осложнений (инфекционных, сердечно-сосудистых осложнений, анемии);
- терапия НПВС проводится одновременно с базисным лечением;
- лечение базисными препаратами назначается как можно раньше; базисную терапию рекомендуется начать в течение трех месяцев от начала появления первых симптомов;
- эффективность предпринятого метода лечения оценивается по международным стандартам.
Физиопроцедуры при ревматоидном артрите
Наряду с применением медикаментов, большое значение в лечении данного заболевания играют различные физиопроцедуры, которые назначаются с целью:
- Уменьшения боли в суставах и мышцах
- Снижение утренней скованности
- Повышения активности пациента
В качестве физиотерапевтических процедур могут быть использованы:
- Гальванические токи
- Парафиновые, озокеритовые аппликации
- Ультразвук
- Облучение инфракрасными лучами
Несмотря на уменьшение боли, значительное улучшение состояния больного, местное лечение имеет второстепенное значение, и не может быть использовано в качестве самостоятельного метода.
Народная медицина и ревматоидный артрит
В качестве народных методов лечения используют солевые ванны, настойки и отвары на основе листьев и целебных трав. Для солевых ванн при ревматоидном артрите используют морскую или поваренную соль, сульфат магния, калия бромид. Приём солевых ванн способствует нормализации кровообращения, улучшает местный метаболизм, уменьшает отёчность окружающих тканей.
Также для лечения часто используют:
- Лавровый лист при ревматоидном артрите – 1 чайную ложку листового порошка заваривают кипятком и кипятят 10 минут. Принимают 3 раза в день по трети стакана перед едой.
- Мумиё при ревматоидном артрите применяют совместно с мёдом – размешмвают 50 г мумиё и 100 г мёда и принимают по 1 чайной ложке за 30 минут до завтрака.
- Также полезными свойствами при ревматоидном артрите обладают желатин, имбирь и помидоры. Наличие этих продуктов в рационе оказывает общеукрепляющее воздействие на организм и на хрящевую ткань в частности.
Внесуставные проявления ревматоидного артрита (осложнения)
Эти поражения возникают при длительном течении заболевания, преимущественно у серопозитивных пациентов. Клиницисты относят эти патологии к осложнениям ревматоидного артрита, т. к. они развиваются при системном воздействии на организм.
Поражение мышц
Миопатия при ревматоидном артрите начинается с поражения трёх групп мышц кисти:
- возвышения большого пальца;
- возвышения мизинца;
- промежуточных мышц.
Позднее миопатия поднимается и захватывает заднюю группу мышц предплечья. На нижней конечности заболевание атакует передние мышцы бедра и ягодичной области. Миопатия характеризуется болезненностью во время сокращения мускулатуры, что отягощает процессы движения.
Кожные изменения
При длительном течении ревматоидного артрита кожные покровы высыхают и истончаются, по всему телу на коже появляются многочисленные кровоизлияния. Ногтевые пластины становятся более ломкими, с поперечной исчерченностью. Под ногтями или возле них отмечаются небольшие зоны отмирания мягких тканей.
Ревматоидные узелки
Это небольшие плотные образования, располагающиеся под кожей. Обычно они подвижны и безболезненны, рыхло соединены с окружающими тканями. Расположены обычно на тыльной поверхности локтевого сустава, разгибательной стороне предплечья и затылке. Иногда встречаются в миокарде, сердечных клапанах, между оболочками головного или спинного мозга, в лёгочной ткани.
Формируются обычно в периоды обострений, а во время ремиссии могут исчезать совсем или значительно уменьшаться. Встречается такое серьёзное осложнение, как ревматоидный нодулёз – наличие рассеянных по всему телу узелков с множественными отёками суставов, наличием кист и повешенным уровнем ревматоидного фактора в крови.
Такое осложнение выявляется во время обострения и характеризуется увеличением ряда лимфатических узлов, обычно возле поражённых суставов:
- при артрите суставов верхней конечности отмечается увеличение локтевых, подмышечных и шейных узлов;
- височно-нижнечелюстной артрит сопровождается увеличением поднижнечелюстных и шейных лимфатических узлов;
- артриты соединений нижней конечности приводят к временной гипертрофии паховых лимфатических узлов.
Зачастую лимфаденопатия сопровождается и увеличением селезёнки.
- Поражение желудка характеризуется подавлением синтеза желудочного сока, образованием многочисленных эрозий и язв. Результатом таких осложнений являются тупые тянущие боли в эпигастрии, образование налёта на слизистой языка, снижение аппетита.
- Осложниться ревмтоидный артрит может воспалением тонкого и толстого кишечника – энтеритом и колитом. Поражение кишечника приводит к острым и хроническим болям, вздутиям живота, нарушениям стула, к тошноте и рвоте.
- Иногда печень увеличивается, её границы расширяются.
Лёгочные осложнения
Поражение лёгких при ревматоидном артрите обычно протекает параллельно с поражением их оболочки – плевры. Поражение плевры характеризуется воспалительными изменениями – плевритом.
Плеврит может быть сухой или экссудативный. В первом случае трение сухих воспалённых листков плевры во время дыхания доставляет больному сильный дискомфорт. Экссудативный плеврит характеризуется выпотом жидкой части крови в плевральную полость с последующим сдавлением лёгкого, что приводит к одышке, чувству тяжести на больной стороне.
Сердечные осложнения
Поражение сердца при ревматоидном артрите проявляется в виде следующих заболеваний:
- Воспаление мышечной оболочки – миокардит.
- Поражение наружной оболочки в виде перикардита.
- Формирование приобретённых пороков развития сердца при поражении внутренней оболочки сердца – эндокардите.
- Поражение околосердечных сосудов – аорты (аортит) и коронарных артерий (коронарный артерит).
Воспалительные изменения сердца и сосудов проявляются жалобами на одышку и боли за грудиной. Более точный диагноз ставит кардиолог после прохождения соответствующего обследования.
Почечные осложнения
Поражение почек при ревматоидном артрите осуществляется с вовлечением в воспалительный процесс клубочкового аппарата, следствием чего является развитие ревматоидного гломерулонефрита, амилоидоза почек. В результате почечных осложнений может развиться анемия при ревматоидном артрите, которая формируется при переходе заболевания в хроническую форму.
Поражение глаз при ревматоидном артрите встречается очень редко и проявляется воспалением наружной оболочки глазного яблока – склеры. Воспалительные изменения характеризуются сильными болезненными ощущениями, расширением капилляров, а иногда – образованием небольших ревматоидных узелков. При сочетанных патологиях возможно развитие сухого коньюнктивита, при котором смыкание века сопровождается сильным болевым ощущением.
Поражение нервной системы характеризуется следующими симптомами:
- Частые головные боли и головокружения говорят о нарушении кровоснабжения головного мозга и энцефалопатии.
- Реакция на изменение температуры, повышенная потливость и изменение диуреза говорят о поражении вегетативной нервной системы.
- Слабость в поражённых конечностях, затруднения движения говорят в пользу ишемической нейропатии.
- Колющие боли в конечностях и парастезии возникают при защемлении соответствующих нервов и при невралгиях.
Другие осложнения
Если ревматоидный артрит развивается длительное время, возможно появление сочетанных осложнений – таких как воспаление плевры и перикарда, множественные кровоизлияния на внутренних органах.
Ревматоидный артрит сопровождается изменениями не только суставов, но и почти всех остальных систем организма.
- поражения суставов и опорно-двигательной системы;
- поражения кожных покровов;
- заболевания глаз;
- патологии сердечно-сосудистой системы;
- дисфункция нервной системы;
- болезни крови;
- поражения дыхательной системы;
- заболевания почек;
- дисфункция желудочно-кишечного тракта;
- психические нарушения;
- другие патологии.
Прогрессируя, ревматоидный артрит поражает локтевые, лучезапястные, тазобедренные и другие суставы. Нередко в процесс вовлекается шейный отдел позвоночника и височно-нижнечелюстные суставы. Воспалительные процессы влекут за собой утерю функциональности и подвижности суставов. Это становится причиной несамостоятельности пациента, так как ему становится сложно удовлетворять свои потребности.
- патологические изменения мышечной ткани вследствие нарушения питания;
- бурсит (воспаление суставных сумок);
- тендинит (воспаление сухожилий);
- синовит (воспаление оболочки суставов);
- поражение суставов, находящихся в гортани (вызывает одышку, бронхит, изменение голоса).
Среди пациентов с ревматоидным артритом 20 процентов страдают
) или ревматоидными узелками, которые локализуются в зонах локтей, пальцев, предплечий. Воспаление кровеносных сосудов у некоторых больных вызывает язвенные поражения кожи, сыпь или другие патологические изменения.
- утолщение или истощение кожных покровов;
- дигитальный артериит (небольшие некрозы в области ногтевого ложа);
- сетчатое ливедо (сильно просвечивающиеся кровеносные сосуды за счет истончения кожи);
- синюшный окрас кожи пальцев и стоп;
- гангрена пальцев.
Поражения зрительных органов при ревматоидном артрите проявляются различным образом. Наиболее распространенным является воспаление эписклеры (
). Другим опасным осложнением, которое может вызвать потерю зрения, является склерит (
). Ревматоидный артрит может сопровождаться дисфункцией слезных желез, в результате чего развивается конъюнктивит.
Патологии сердечно-сосудистой системыПри ревматоидном артрите у многих больных между перикардом (оболочкой сердца) и сердцем скапливается жидкость, что приводит к перикардиту (воспалению перикарда). В некоторых случаях может развиваться воспалительный процесс в средней оболочке сердца (миокардит). Ревматоидный артрит увеличивает вероятность таких заболеваний как инфаркт и инсульт.
Другим опасным осложнением этого вида артрита является воспаление мелких кровеносных сосудов.Дисфункция нервной системыВ результате сдавливания нервных стволов в области суставов у пациентов развиваются боли в нижних и верхних конечностях, которые усиливаются по ночам.Другими нарушениями нервной системы являются:
- парестезии (нарушение чувствительности);
- жжение, зябкость рук и ног;
- двигательные нарушения;
- мышечная атрофия;
- шейный миелит (воспаление шейного отдела спинного мозга).
У подавляющего количества пациентов с активной формой ревматоидного артрита развивается анемия (
). Это приводит к общей слабости,
, учащенному сердцебиению. На фоне этого заболевания начинают выпадать волосы, сильно ломаться ногти, кожные покровы теряют эластичность и становятся сухими. Другим осложнением является нейтропения (
), при которой значительно увеличивается риск развития инфекционных заболеваний. Активный воспалительный процесс при ревматоидном артрите может спровоцировать выработку чрезмерного количества тромбоцитов (
), что повышает риск закупорки сосудов.
Воспалительный процесс при ревматоидном артрите может стать причиной плеврита (
). В некоторых случаях в легких могут возникать ревматоидные узелки. Эти образования иногда приводят к легочным инфекционным заболеваниям,
, скоплению жидкости между грудной клеткой и легочной оболочкой. Эта форма артрита также может стать причиной легочной гипертензии и интерстициального заболевания легких (
Среди людей, болеющих ревматоидным артритом, у многих пациентов (
Профилактические рекомендации при ревматоидном артрите
Профилактика ревматоидного артрита подразделяется на первичную и вторичную. Первичная профилактика подразумевает предотвращение возникновения болезни у здорового человека, а вторичная направлена на предупреждение развития рецидивов и осложнений у лиц, страдающих ревматоидным артритом.
Первичная профилактика включает в себя:
- диагностику и лечение инфекционных заболеваний;
- выявление хронической инфекции в организме;
- укрепление иммунитета и ведение здорового образа жизни.
Вторичная профилактика подразумевает:
- строгое выполнение рекомендаций врача по приёму лекарственных средств, посещение физиотерапевтических процедур и соблюдение диеты;
- санаторно-курортное лечение в периоды ремиссии;
- постоянное занятие лечебной физкультурой.
- Консультация ревматолога один раз в 6 месяцев
- Гимнастические упражнения, лечебный массаж, санаторно-курортное лечение (бальнеотерапия).
- Рекомендуются легкие гимнастические упражнения для поддержания необходимого объёма движений в суставах, предупреждения появления остеопороза (разряжение костной ткани, вследствие вымывания солей кальция).
- Массаж мышц необходим в случае анкилозов (полного обездвиживания в суставах), для поддержания их нормального тонуса и массы.
- Бальнеотерапия рекомендуется при легком течении заболевания.
- Приём метотрексата 7.5-15мг один раз в неделю (по назначению лечащего врача)
- Санация хронических очагов инфекции (ангина, хронические синуситы, пневмонии, пиелонефрит и др.)
- При нестабильности в суставах и для предупреждения развития дальнейших деформаций, используют ортопедические шины, несложные поддерживающие устройства.
Каков прогноз при ревматоидном артрите?
Прогноз при ревматоидном артрите зависит от клинической картины болезни. В течение долгих лет это заболевание относилось к патологиям с неблагоприятным прогнозом. Людей, у которых выявлялась данная форма артрита, считали обреченными на
. Сегодня при соблюдении ряда условий прогноз этого заболевания может быть благоприятным. Следует учитывать, что благоприятный прогноз не предполагает отсутствие рецидивов (
) ревматоидного артрита, и пациент должен на протяжении длительного времени находиться под наблюдением врача. Основным фактором, который способствует благоприятному прогнозу, является своевременное выявление заболевания и незамедлительно начатая терапия. При адекватном лечении ремиссия может наступить в течение первого года. Наиболее значимый прогресс достигается в период со 2 по 6 год болезни, после чего процесс приостанавливается.
- женский пол пациента;
- молодой возраст;
- обострение, продолжающееся не менее 6 месяцев;
- воспаление более чем 20 суставов;
- серопозитивный тест на ревматоидный фактор в начале болезни;
- повышение скорости оседания эритроцитов;
- большая концентрация С-реактивного белка (вещества, являющегося показателем воспаления) в сыворотке крови;
- большое количество гаптоглобина (белка, формирующегося в острой фазе воспаления) в плазме;
- носительство HLA-DR4 (антигена, указывающего на предрасположенность к тяжелому течению заболевания и низкую восприимчивость к базисным препаратам).
Неблагоприятному прогнозу также способствует формирование ревматоидных узелков на начальной стадии заболевания. Быстрое прогрессирование эрозий и дисфункция суставов тоже относятся к факторам, содействующим неблагоприятному прогнозу. В большинстве случаев прогноз является неблагоприятным, если ревматоидный артрит протекает в септической форме, которая характеризуется активным прогрессированием заболевания.
Ежегодно из общего количества пациентов с данным заболеванием инвалидами становятся от 5 до 10 процентов больных. Спустя 15 – 20 лет с момента начала болезни у подавляющего количества пациентов диагностируется тяжелая стадия ревматоидного артрита, которая сопровождается неподвижностью отдельных суставов.
Летальным исходом при ревматоидном артрите заканчиваются порядка 15 – 20 процентов случаев. Смерть наступает по причине инфекционных процессов (
), патологий желудочно-кишечного тракта (
), сердечно-сосудистых катастроф (
). Распространенной причиной летального исхода при ревматоидном артрите является агранулоцитоз (
) на фоне которого развиваются сильные септические и гнойные процессы.
В целом, продолжительность жизни больных с ревматоидным артритом меньше на 3 – 5 лет в сравнении с остальными людьми.
Какая диета рекомендуется при ревматоидном артрите?
При ревматоидном артрите рекомендуется специальная диета, которая позволит снизить воспаление и откорректировать нарушение обмена веществ.
- исключение продуктов, вызывающих аллергию;
- замена мяса молочными и растительными продуктами;
- включение достаточного количества фруктов и овощей;
- снижение нагрузки на почки, печень и желудок;
- употребление продуктов с повышенным содержанием кальция;
- отказ от пищи, вызывающей избыточный вес.
Течение ревматоидного артрита при употреблении продуктов-
обостряется. Поэтому необходимо ограничивать или полностью исключать их из рациона. Определить продукты, способствующие аллергии, можно при помощи элиминационной диеты. Для этого на срок 7 – 15 дней необходимо исключить из рациона определенный продукт. Далее следует на день ввести в меню этот продукт и в течение 3 дней наблюдать за симптомами.
- цитрусовые (апельсины, грейпфруты, лимоны, мандарины);
- цельное молоко (коровье, козье);
- злаки (рожь, пшеница, овес, кукуруза);
- пасленовые культуры (помидоры, картофель, перец, баклажаны).
Также ухудшение состояния часто вызывает употребление свиного мяса.
Согласно медицинской статистике, порядка 40 процентов пациентов с ревматоидным артритом отмечают улучшение состояния при отказе от мяса. Поэтому особенно при обострении заболевания необходимо полностью исключить или максимально ограничить употребление блюд, в состав которых входит мясо любых диких или домашних животных.
Компенсировать отсутствие мяса в рационе необходимо продуктами, в состав которых входит большое количество белка. При отсутствии аллергии источником белка могут стать молочные продукты. Также следует употреблять достаточное количество рыбы жирных сортов.
- бобовые (фасоль, нут, чечевица, соя);
- яйца (куриные, перепелиные);
- орехи (миндаль, арахис, фундук, грецкий орех);
- растительные масла (оливковое, льняное, кукурузное);
- рыба (скумбрия, тунец, сардина, сельдь).
В состав овощей и фруктов входит большое количество веществ, способствующих снижению симптомов ревматоидного артрита. Поэтому таким пациентам необходимо ежедневно употреблять не менее 200 грамм фруктов и 300 грамм овощей. Следует учитывать, что не все фрукты и овощи рекомендованы при данном заболевании.
- брокколи;
- брюссельская капуста;
- морковь;
- тыква;
- кабачки;
- листовой салат;
- авокадо;
- яблоки;
- груши;
- земляника.
Диета при ревматоидном артрите должна помогать организму легче переносить медикаментозную терапию. Поэтому пациентам необходимо отказываться от продуктов, которые негативным образом влияют на функциональность почек, печени и желудочно-кишечного тракта.
- острые специи, усилители вкуса, пищевые добавки;
- консервированная продукция фабричного производства;
- наваристые бульоны;
- сливочное масло, маргарин, сало;
- какао, шоколад;
- крепко заваренный кофе и чай;
- газированные напитки.
Большую нагрузку на печень и желудок оказывает пища, приготовленная методом жарки, копчения или соления. Поэтому готовить блюда рекомендуется методом отваривания, запекания или паровой варки.
Лекарственные препараты, принимаемые во время лечения ревматоидного артрита, приводят к дефициту кальция, что может вызвать остеопороз (
). Поэтому рацион пациентов должен включать продукты, которые богаты этим элементом.
- молочные продукты;
- соевые продукты;
- бобовые (фасоль);
- орехи (миндаль, бразильский орех);
- семена (мак, кунжут);
- листовая зелень (петрушка, салат, руккола).
Чтобы кальций из пищи лучше усваивался, необходимо сократить объем продуктов, в состав которых входит большое количество щавелевой кислоты. Это вещество содержится в щавеле, шпинате, апельсинах.
Пациенты с ревматоидным артритом ограничивают свою физическую активность, в результате чего формируется лишний вес. Избыточная масса тела оказывает нагрузку на воспаленные суставы. Поэтому рацион питания таких людей должен содержать уменьшенное количество калорий. Для этого необходимо снизить объем употребляемых рафинированных
, которые содержатся в сахаре, муке и очищенном растительном масле. Также следует ограничивать употребление пищи с высоким содержанием
- пицца, гамбургеры, хот-доги;
- кексы, торты, пирожные;
- порошковые и газированные напитки;
- чипсы, крекеры, картофель фри;
- повидло, варенье, джемы.






Оставить комментарий