- Почему возникает дисплазия
- Виды дисплазии
- Диагностика
- Дисплазия тазобедренных суставов у детей: фото, лечение, последствия ДТС
- Осложнения ДТС:
- Как распознать дисплазию
- Лечение
- Широкое пеленание
- Лечение массажем
- Патогенез
- Признаки заболевания у ребенка
- Признаки заболевания у ребенка
- Применение шин
- Причины
- Прогноз и профилактика
- Прогноз
- Симптомы
- Основные симптомы:
- Способы определения дисплазии в домашних условиях
- Степени дисплазии
- Формы развития дисплазии
Оглавление
- 1 Почему возникает дисплазия
- 2 Виды дисплазии
- 3 Диагностика
- 4 Дисплазия тазобедренных суставов у детей: фото, лечение, последствия ДТС
- 5 Как распознать дисплазию
- 6 Лечение
- 7 Патогенез
- 8 Признаки заболевания у ребенка
- 9 Признаки заболевания у ребенка
- 10 Применение шин
- 11 Причины
- 12 Прогноз и профилактика
- 13 Прогноз
- 14 Симптомы
- 15 Способы определения дисплазии в домашних условиях
- 16 Степени дисплазии
- 17 Формы развития дисплазии
Почему возникает дисплазия
Опасность дисплазии бедра состоит в том, что поздние диагностические исследования и несвоевременное лечение становится причиной детской инвалидности.
Однако выбор направления лечебной терапии во многом определяют причины ее возникновения. Подобная тактика позволяет спрогнозировать дальнейшее развитие и остановить дисплазию бедра у ребенка.
Тем не менее, истинные причины заболевания выяснить не всегда удается. Специалисты больше склонны считать, что дисплазия тазобедренных суставов у детей в большей степени зависит от предрасположенности организма к этому заболеванию и связана с нарушением внутриутробного развития:
- наследственный фактор. Как показывает практика лечения, чаще всего обнаруживается явная взаимосвязь между родственниками и ребенком с дисплазией бедра;
- преждевременные роды. У недоношенного ребенка ТС сустав не успевает полностью сформироваться, что и вызывает заболевание;
- дисплазия тазобедренного сустава большей частью возникает у девочек (в 80% случаев);
- гормональный фон беременной женщины. Избыточное количество прогестерона в большинстве случаев провоцирует слабость мышц и связок ТС;
- положение плода. Неправильное расположение и крупный размер плода приводит к длительным ограничениям подвижности, что оказывает негативное влияние на развитие и формирование суставов;
- недостаточное употребление витаминов и микроэлементов. В период беременности для женщины очень важно включать в питание продукты, богатые кальцием, железом, йодом, витаминами группы Е и В.
Дисплазия – это неполноценность развития сустава, приводящая к нарушению его функции.
Тазобедренное сочленение у новорожденного состоит преимущественно из хрящевой ткани, которая по мере роста малыша постепенно преобразуется в костную.
Чрезмерная эластичность связок у новорожденного, способность к избыточному растяжению может легко привести к смещению головки бедренной кости. Это может произойти как во время родов, так и в период младенчества.
Полная или частичная потеря контакта головки бедренной кости с вертлужной впадиной, где она в норме должна находиться, и именуется подвывихом, либо вывихом бедра, либо дисплазией.
Врач может поставить диагноз «дисплазия», если речь идет только о нарушении развития сустава. При замедленном развитии сустава (иначе его классифицируют как пограничное состояние, зону риска), ставится диагноз «предвывих».
Младенец имеет не сформированный тазобедренный сустав, это физиологическое явление. Вследствие этого он бывает подвижным и может выходить из суставной впадины. Это влияет на то, что он может развиваться неправильно, и тогда ставится диагноз дисплазиея тазобедренного сустава.
В международной классификации данного заболевания (код по МКБ-10) ему отведена отдельная группа и класс Q 65.0 — 65.5. Речь идёт о врожденном вывихе тазобедренных суставов.
При данной патологии требуется серьёзное вмешательство медицины. Скорее кропотливое и внимательное отношение со стороны родителей, чтобы избежать в будущем осложнений в виде воспалений, острых болей и хромоты.
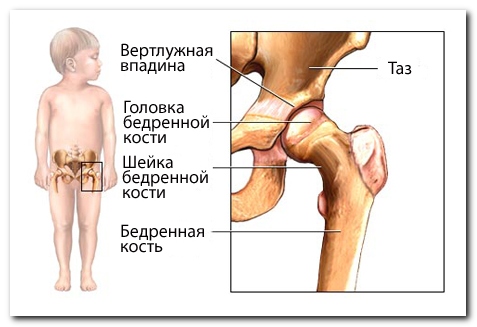
Строение тазобедренного сустава
Виды дисплазии
- Ацетабулярная – нарушение развития вертлужной впадины.
- Дисплазия верхнего отдела кости бедра с изменением угла между головкой и вертлужной впадиной.
- Ротационная – нарушение геометрии бедерной кости в горизонтальной плоскости по отношению к впадине.
- Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур.
- Предвывих – вертлужная впадина скошена, смещение головки кости бедра отсутствует.
- Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при определенных движениях способна выйти из вертлужной впадины.
- Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
Дисплазия бывает односторонней или двусторонней. Двустороннюю диагностируют в 7 раз реже односторонней, а правостороннюю – в 1,5–2 раза реже левосторонней.
Различные формы болезни врачи классифицируют по нескольким основным признакам. При дисплазиях такие критерии объединяют в две большие группы: по анатомическому уровню поражения и по степени тяжести болезни.
По анатомическому уровню поражения:
- Ацетабулярная. Происходит нарушение в строении основных крупных элементов, составляющих тазобедренное сочленение. В основном, при этом варианте происходит поражение лимбуса и краевой поверхности. При этом сильно меняется архитектура и строение сочленения. Данные повреждения приводят к нарушению движений, которые должны выполняться тазобедренным сочленением в норме.
- Эпифизарная. Характерно выраженное нарушение подвижности в суставе. В этом случае норма углов, которые измеряются для оценки работы крупных суставов, заметно искажается.
- Ротационная. При этом варианте болезни может происходить нарушение анатомического строения в суставах. Это проявляется отклонением основных структур, которые образуют тазобедренное сочленение, от срединной плоскости. Наиболее часто данная форма проявляется нарушением походки.
По степени тяжести:
- Легкой степени. Врачи также называют эту форму предвывихом. Сильных нарушений, которые возникают при этом варианте и приводят к инвалидности, как правило, не возникает.
- Средне тяжелая. Может называться и подвывихом. При данном варианте головка бедренной кости обычно выходит за пределы сочленения при активных движениях. Эта форма болезни приводит к развитию неблагоприятных симптомов и даже отдаленных негативных последствий заболевания, которые требуют проведения более активного лечения.
- Тяжелое течение. Такой врожденный вывих может привести к приводящей контрактуре. При данной форме происходит выраженное нарушение и деформация тазобедренного сочленения.
- Ацетабулярная дисплазия – отклонения в строении вертлужной впадины. Затрагивается хрящ лимбуса, расположенный по ее краям. Давление головки бедра вызывает его деформацию, вытеснение и заворот внутрь сустава. Происходит растяжение капсулы, окостенение хрящей и перемещение головки бедра.
- Эпифизарная. Такую дисплазию тазобедренных суставов у новорожденных определяют при тугоподвижности соединений, деформации конечностей и возникновении боли. Возможно изменение диафизарного угла в сторону увеличения или уменьшения.
- Ротационная дисплазия. Размещение костей при рассмотрении в горизонтальной плоскости неправильное, проявляется косолапостью.
- I степень – предвывих. Отклонение развития, при котором мышцы и связки не изменены, головка находится внутри скошенной впадины сустава.
- II степень – подвывих. Внутри полости сочленения находится лишь часть головки бедра, так как наблюдается ее перемещение вверх. Связки растянуты и теряют напряженность.
- III степень – вывих. Головка бедра полностью выходит из впадины и располагается выше. Связки в напряжении и растянуты, а хрящевой ободок входит внутрь сустава.

Для упрощения диагностики дисплазии бедра и выбора лечебной терапии специалистами заболевание классифицируется в зависимости от вида патологии:
- незрелость ТС. Для врожденной дисплазии тазобедренных суставов характерно появление пограничного состояния между правильным строением соединения и незначительными отклонениями от нормы (наружный край имеет слегка скошенную форму, а вертлужная впадина уплощена;
- предвывих ТС (1 степень). Дисплазия тазобедренных суставов у детей этого типа имеет клинические симптомы, которые ярко выражены на рентгенологическом снимке. Однако, как таковое смещение кости отсутствует, а характер изменений затрагивает только вертлужную впадину. Подобное состояние ТС диагностируется у новорожденных, детей старшего возраста (подростков), а также у взрослых, имеющих односторонний вывих бедра на другой конечности;
- подвывих ТС (степень). Для этого типа дисплазии бедра характерна патология, как в вертлужной впадине, так и в положении кости бедра. При этом головка кости частично смещена, но продолжает находиться в вертлужной впадине;
- врожденная патология (3 степень). Головка кости бедра полностью смещена из вертлужной впадины.
Диагностика
Новорожденных осматривают в роддоме. Детям постарше диагностируют дисплазию тазобедренного сустава при помощи ультразвукового исследования. Аппараты УЗИ доступны, процедура не несёт вреда здоровью, допустимо проводить детям, начиная с 4 месяца жизни.
Для детей старше 6 месяцев назначают обязательный рентген. Известны случаи дисплазии у новорожденных, которые не сопровождаются общеизвестными симптомами (18%), по этой причине установить диагноз точно возможно только при помощи ультразвукового или рентгенологического исследования.
Скорость выздоровления у детей связана напрямую со временем постановки диагноза. Чем младше малыш, тем легче лечить. Правильно подобранное лечение поможет тазобедренному суставу дозреть в детском организме.
Методы устранения нарушения врачи выбирают, опираясь на степень заболевания. Для лечения широко используют мягкие устройства (для новорожденных), шины, способствующие правильной укладке больного малыша, фиксируя ноги под прямым углом.
Если налицо вывих сустава, мягкую коррекцию проведет остеопат, которому для приведения в нормальное состояние потребуется ряд сеансов. Эффективны для лечения массаж, лечебная физкультура и физиопроцедуры:
- озокерит;
- амплипульс;
- электрофорез;
- грязелечение.
Врачи рекомендуют придерживаться профилактических мер, сюда относят:
- широкое пеленание;
- профилактический массаж раз в квартал;
- использование специальных устройств для переноски новорожденных, позволяющих держать ноги широко раздвинутыми в стороны (слинги, эрго рюкзаки, автокресла).
Предварительный диагноз дисплазия тазобедренного сустава может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1, 3, 6 и 12 месяцев.
Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Клинический осмотр малыша проводят после кормления, в теплом помещении, в спокойной тихой обстановке. Для уточнения диагноза применяют такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется, а в последующем при чтении снимков применяются специальные схемы. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
Следует учитывать, что одних только результатов дополнительных исследований недостаточно для постановки диагноза дисплазия тазобедренного сустава. Диагноз выставляется только при выявлении как клинических признаков, так и характерных изменений на рентгенограммах и/или ультрасонографии.
У малыша признаки дисплазии тазобедренного сустава в форме вывиха можно диагностировать еще в родильном доме. Неонатолог должен внимательно осмотреть ребенка на наличие подобных отклонений при определенных осложнениях беременности.
В группу риска попадают дети, которые относятся к категории крупных, малыши с деформированными стопами и с отягощенной по данному признаку наследственностью. Кроме того, внимание обращают на токсикозы беременности у матери и пол ребенка. Новорожденные девочки подлежат обязательному обследованию.
- Внешний осмотр и пальпация проводится с целью выявления характерных симптомов заболевания. У грудничков дисплазия тазобедренных суставов имеет признаки, как вывиха, так и подвывиха, которые клинически выявить затруднительно. Любые симптомы отклонений требуют более детального инструментального обследования.
- Ультразвуковая диагностика – это эффективный метод выявления отклонений в строении суставов у детей первых трех месяцев жизни. УЗД может проводиться многократно и допускается при обследовании новорожденных. Специалист обращает внимание на состояние хрящей, костей, сочленений, вычисляет угол углубления тазобедренного сустава.
- Рентгенограмма не уступает по достоверности ультразвуковой диагностике, но имеет ряд существенных ограничений. Тазобедренное сочленение у детей младше семи месяцев просматривается плохо в силу низкого уровня окостенения этих тканей. Детям первого года жизни не рекомендовано облучение. Кроме того, уложить подвижного малыша под аппарат с соблюдением норм симметрии проблематично.
- КТ и МРТ обеспечивает получение полной картины патологических изменений в суставах в различных проекциях. Необходимость такого обследования появляется при планировании оперативного вмешательства.
- Артроскопия, артрография проводятся в тяжелых, запущенных случаях дисплазии. Эти инвазивные методы требуют общего наркоза для получения детальной информации о суставе.
У некоторых грудничков при определенном положении, когда разводят ножки, слышат щелчок. Это говорит о том, что головка бедра пребывает в нестабильном положении. Также показано обращение к ортопеду.
Под диагностикой понимают:
- Тщательный осмотр педиатром. В случае возникновения подозрений патологии врач отправляет на обследование:
- УЗИ и осмотр ортопеда.
- При подозрении дисплазии врач может направить на рентгенологическое исследование. Рентгенодиагностика покажет всю картину состояния суставов.
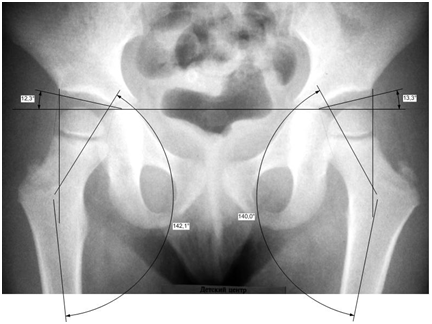
Определение углов
После проведения УЗИ доктор на результате снимка проводит три линии, которые образуют углы альфа и бета:
- Делает акцент на формировании ядер окостенения.
- Данные сравнивает с таблицей Графа, где угол альфа показывает, правильность развития вертлужной впадины у ребёнка.
- Когда доктор рассматривает угол бета, он имеет информацию о степени развития хрящевой зоны.
- У младенцев до 3 месяцев, угол альфа больше 60 градусов, угол бета меньше 55. Это считается нормой.
В случае, когда угол альфа равен 43 и его пределы не выходят за 49 градусов, а бета более 77, малышу по результатам рентген исследования выносят вердикт подвывих, при угле альфа меньше 43 градусов – вывих.
Расшифровка результатов выглядит так.
| 1 вид | Норма | А – тазобедренный сустав сформирован правильно, В – хрящевая пластина расширена, имеет ограниченную длину |
| 2 вид | Задержка | А – замедленное формирование (до 3 мес.), В – замедленное формирование (после 3 мес.), показано ортопедическое лечение, С – предвывих. |
| 3 вид | Подвывих | А – головка бедренной кости смещается, хрящевая структура в норме. Наличие структурных изменений |
| 4 вид | Вывих | Тазобедренный сустав имеет патологию, хрящевой выступ не накрывает головку бедренной кости. |
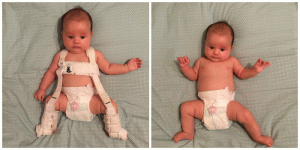
Любой родитель задумывается, как проявляется дисплазия тазобедренных суставов у ребенка. Первые симптомы можно заметить самостоятельно.О возможном наличии заболевания будут говорить такие факты:
- трудно вращать бедра малыша в позе лежа на спинке;
- ножки разной длины;
- неравномерное количество складок.
Врачебная диагностика дисплазии тазобедренного сустава у детей предполагает использование УЗИ и рентгена.Признаки врожденного вывиха бедра на УЗИ сводятся к следующему:
- изменение углов;
- скошенная вертлужная впадина;
- нечеткое определение хрящей и костей;
- ядра окостенения запаздывают.
Рентген при дисплазии тазобедренных суставов является наиболее достоверным методом после полугодичного возраста малыша. Для данной диагностики используют специальную разметку, которая позволяет вычислить наклонный угол вертлужной впадины.
Рентген — самый достоверный способ диагностики дисплазии
Рассчитывают два типа углов: альфа – развитие костной крышки, бета – развитие хрящевой крышки. Альфа-угол в норме должен быть больше 60 градусов, бета-угол не превышать 55 градусов.Таким образом, углы при дисплазии тазобедренных суставов говорят о их отдаленности от нормы.
После того как дома вы самостоятельно выявили признаки дисплазии тазобедренных суставов у ребенка, врач направит вас к ортопеду. Опытный специалист может на осмотре определить степень заболевания и назначить лечение.
Тем не менее для уточнения диагноза нужно сделать УЗИ. Это совершенно безболезненная процедура, безопасная для малышей с первых месяцев жизни. Ультразвуковая диагностика даст вам полную картину заболевания и поможет определить его степень.
Степени дисплазии тазобедренных суставов :
- Незрелость сустава. Пограничное состояние, которое является вариантом нормы, но на УЗИ видны незначительные отклонения от возрастной нормы. Часто встречается у недоношенных малышей.
- Предвывих тазобедренного сустава (первая степень дисплазии). Он явно виден по УЗИ и клиническим проявлениям, но смещения кости не наблюдается.
- Подвывих тазобедренного сустава (вторая степень дисплазии). В данном случае развитие бедренной кости уже нарушено, а головка бедренной кости смещена. При этом она все еще частично расположена в вертлужной впадине.
- Вывих тазобедренного сустава. Самое тяжелое состояние. В этом случае головка бедренной кости полностью выходит за пределы вертлужной впадины. Эта степень, к счастью, встречается реже всего.
Как правило, данная патология начинается достаточно стерто. Определить первые симптомы может только специалист, сделать это самостоятельно в домашних условиях родителям достаточно сложно.
Первой ступенью установления диагноза является консультация врача-ортопеда. Уже в первый год жизни ребенка доктор определяет наличие предрасполагающих факторов, а также первичных симптомов болезни. Обычно распознать первые ортопедические признаки заболевания можно в течение первого полугодия жизни ребенка. Для точной верификации диагноза назначаются различные виды дополнительных обследований.
Дисплазия тазобедренных суставов у детей: фото, лечение, последствия ДТС
Последствия дисплазии тазобедренных суставов у детей, если оставить данную проблему без внимания, могут быть следующими:
- Нарушения в функционировании нижних конечностей и позвоночного столба;
- Диспластический коксартроз – прогрессирующее заболевание у людей 25-55 лет, которые имеют тазобедренную дисплазию; такой коксартроз доставляет много дискомфорта и боли;
- Если дисплазия тазобедренного сустава у малыша сохраняется долго, то это приводит к неоартрозу, при котором более плоской становится головка бедра и формируется новое соединение, способность ходить и работоспособность при этом сохраняются;
- Если дисплазия ног у детей исправлялась хирургическим путем, то может возникнуть асептический некроз бедренной головки, приводящий к нарушению кровообращения и отсутствию движений в поврежденном месте.
Дети, больные дисплазией тазобедренного сустава, начинают самостоятельно передвигаться намного позже сверстников, их походка неустойчива, что становится заметно к полуторагодовалому возрасту. У больных дисплазией детей наблюдается:
- Косолапость.
- Плоскостопие.
- Хромота. При этом малыш хромает на ногу с больной стороны, тело наклонено в сторону, как результат развивается сколиоз – искривление позвоночника.
- Переваливание с одной ноги на другую (при двусторонней дисплазии).
Портится осанка, появляются поясничный лордоз (позвоночник изгибается вперёд) либо грудной кифоз (позвоночник изгибается назад). Возможно развитие остеохондроза (поражение тканей позвоночника, межпозвоночных дисков, связанного аппарата позвоночника), как отягчающей болезни.
Малыш растёт, становится старше, патологии, не устранённые своевременно, проявляются – тело не выдерживает продолжительные повышенные нагрузки. Известны медицинские случаи, когда вылеченная в младенчестве дисплазия тазобедренного сустава, в подростковом возрасте влияет на осложнения с соединением.
Уместное вмешательство избавит в будущем от дорогого, опасного для здоровья лечения. Пытаться вылечить дисплазию тазобедренного сустава народными методами просто бесполезно!
После избавления от дисплазии в детские годы ребёнок здоров, но врачи не рекомендуют профессиональные занятия спортом. Исключение составляют лыжи и водные виды спорта, где иначе распределяется нагрузка на нижние конечности, во время тренировок мышцы укрепляются и стабилизируются. Крайне важно следить за весом, поддерживать в норме, излишний вес вреден для суставов.
Заболевание требует ранней диагностики и начала терапии в кратчайшие сроки. У грудничка последствия дисплазии тазобедренных суставов могут провоцировать тяжелые отклонения, приводящие к инвалидности.
Осложнения ДТС:
- диспластический коксартроз в зрелом возрасте;
- нарушение подвижности позвоночника, ног и тазового пояса;
- сколиоз;
- плоскостопие;
- неоартроз;
- изменение осанки;
- остеохондроз;
- отмирание тканей головки бедра.
Дисплазия опасна развитием неблагоприятных осложнений, которые могут встречаться при длительном течении заболевания, а также при недостаточно эффективном и качественно подобранном лечении болезни в начальных стадиях.
Также, если признаки болезни наблюдались в течение долгого времени, то может произойти атрофия мышц на поврежденной нижней конечности. Мышцы на здоровой ноге наоборот могут быть излишне гипертрофированными.
Сильное укорочение также достаточно часто приводит к нарушению походки и сильной хромоте. В тяжелых случаях такая ситуация может привести даже к развитию сколиоза и различных нарушений осанки. Это происходит вследствие смещения опорной функции поврежденных суставов.
При незначительных изменениях и отсутствии лечения какие-либо болезненные симптомы в молодом возрасте могут отсутствовать. В последующем, в возрасте 25-55 лет возможно развитие диспластического коксартроза (артроза тазобедренного сустава). Как правило, первые симптомы заболевания появляются на фоне уменьшения двигательной активности или гормональной перестройки во время беременности.
Характерными особенностями диспластического коксартроза являются острое начало и быстрое прогрессирование. Заболевание проявляется неприятными ощущениями, болями и ограничением движений в суставе. На поздних стадиях формируется порочная установка бедра (нога развернута кнаружи, согнута и приведена). Движения в суставе резко ограничены. В начальном периоде болезни наибольший эффект обеспечивается за счет правильно подобранной физической нагрузки. При выраженном болевом синдроме и порочной установке бедра выполняется эндопротезирование.
При невправленном врожденном вывихе бедра со временем образуется новый неполноценный сустав, сочетающийся с укорочением конечности и нарушением функции мышц. В настоящее время данная патология встречается редко.
От нормально функционирующего тазобедренного сустава зависит правильное развитие позвоночника, внутренних органов — возможность нормально двигаться, вести полноценную жизнь. Ребенок, страдающий от несвоевременно выявленной или не леченной дисплазии, вынужден постоянно ограничивать себя в движении.
Взрослые женщины, у которых дисплазия полностью не излечена, испытывают трудности в вынашивании ребенка, так как беременность приводит к возрастанию нагрузки. С возрастом, после операций на тазобедренном суставе, часто диагностируется коксартроз или иные дегенеративные заболевания сустава.
Вовремя диагностированная дисплазия позволяет исправить патологию простым лечением положением, то есть без операций и медикаментов. Такая терапия проводится под строгим контролем ортопеда, и после длительного лечения ребенок остается на диспансерном учете еще несколько лет.
Обычно вылеченная в младенчестве дисплазия не оказывает никакого влияния на качество жизни ребенка, так как растущий сустав формируется правильно.
Как распознать дисплазию
Родителям новорожденных стоит незамедлительно показать ребёнка врачу-ортопеду, если:
- у малыша ноги разной длины;
- асимметричны складочки на ягодицах;
- на бедре присутствует лишняя складочка;
- несимметрично отводятся ножки;
- колени малыша не касаются поверхности стола при отведении ножек, их не получается отвести полноценно;
- тазобедренный сустав ребёнка ходит легко, с характерным щелчком (слышно, как выскакивает головка бедренной кости из вертлужной впадины).
Диагностика дисплазии
Когда малыш уже начал ходить самостоятельно, либо исполнилось больше года, насторожить родителей должны:
- «утиная походка», карапуз при ходьбе раскачивается в разные стороны;
- привычка ребёнка ходить на носочках.
Чем раньше заболевание выявлено, тем лучше для здоровья. Врачебная практика показывает, что у 90% новорожденных с дисплазией начального типа к полугодовалому возрасту болезнь проходит при условии прохождения лечения и следования врачебным предписаниям.
Если заболевание диагностировано после полугода, лечение у детей проходит продолжительный период, результат будет хуже (не исключено оперативное вмешательство). Если диагноз «дисплазия» поставлен ребёнку, уже научившемуся ходить, на полное выздоровление, к сожалению, рассчитывать не приходится.
Лечение дисплазии, диагностированной после 12 лет, способно продлиться не одно десятилетие. Последствия непредсказуемы, поэтому патологии новорожденных стоит лечить вовремя, не пропускать визиты в поликлинику.
Лечение
Лечение нужно начинать с самого рождения. Оно состоит из фиксации суставов с помощью шин. Другими методами устранения болезни могут быть лечебный массаж, широкое пеленание, лечебная гимнастика, физиотерапия.
- нельзя снимать шину без позволения врача;
- нужен регулярный массаж;
- лечение должно быть систематическим.
По мнению ведущих специалистов в данной области, болезнь нужно держать под контролем, а само лечение следует начинать вовремя. При запущенной стадии дисплазия тазобедренных суставов у детей крайне негативно влияет на общее состояние организма людей во взрослом состоянии.
Дисплазия тзс – это недостаточное развитие тазобедренного сустава. Лечение не менялось на протяжении десятилетий. После установления диагноза традиционное лечение осуществляется с помощью шины Фрейка, Волкова, Шнейдера.
Прежде всего, от этого страдает психика ребёнка. Он становится плаксивым, раздражительным, замкнутым или равнодушным ко всему, что его окружает. Доктор Комаровский считает, что развитие ребёнка двух лет при постоянном ношении аппарата резко отличается от сверстников в психическом плане.
Лечение заболевания осуществляется комплексно:
- электрофорез;
- обёртывание воском;
- лечебная физкультура, плавание;
- электрическая стимуляция, как самого бедра, так и стопы.
Лечить дисплазию тазобедренных суставов у грудничков должны детские ортопеды. Метод лечения определяется тяжестью диспластического процесса. Главным принципом терапии является раннее начало функционального лечения, которое помогает нормализовать анатомическую форму тазобедренного сустава и сохранить его двигательную функцию.
Замечено, что при отведении бедра кости приобретают правильное положение, и происходит самовправление вывиха. Такое положение помогает улучшить кровоснабжение мышц конечности и предупреждает их дистрофию.
- Широкое пеленание рекомендуется при лечении самых маленьких пациентов. Между ног, согнутых под прямым углом, кладут сложенную пеленку шириной 15–20 см.
- Штаны Бекера имеют тот же принцип, что и широкое пеленание, но более удобны в использовании.
- Подушка Фрейка напоминает штаны Бекера со вшитыми ребрами жесткости.
- Фиксирующие шины-распорки – эластичные шины Виленского и Волкова, а также фиксирующие гипсовые шины.
- Стремена Павлика – это бандаж из мягкой ткани, обеспечивающий лечебное воздействие на нужную зону и не ограничивающий движений ребенка.
- Вправление вывиха с дальнейшей иммобилизацией конечности в тяжелых случаях болезни у детей, не достигших возраста 5–6 лет. Более взрослым пациентам такая процедура противопоказана.
- Скелетное вытяжение производится в сложных случаях дисплазии при лечении детей до 8 лет.
- Корригирующее оперативное вмешательство, при котором вывих вправляется в ходе открытой или эндоскопической операции. Производится в случае заведомой неэффективности консервативного лечения или при невозможности вправить вывих щадящими способами.
- Лечебная гимнастика. Упражнения направлены на сгибание, разгибание ножек, их сведение и разведение в стороны.
- Физиопроцедуры – массаж, электрофорез, парафиновые аппликации, грязелечение, озокерит и теплые ванны.
Лечение дисплазиии тазобедренного сустава у новорожденного может стать длительным и кропотливым процессом. Несмотря на это, нельзя самовольно корректировать или отменять назначения врача, так как неправильное лечение может привести к тяжелым последствиям.
Лечение при дисплазии бедра ставит перед собой цель зафиксировать головку кости бедра в вертлужной впадине. Чтобы этого добиться потребуется направить лечение на закрепление ног в необходимом для ребенка состоянии.
Итак, чтобы укрепить мышечно-связочной аппарат лечение должно состоять из следующих мероприятий:
- широкое пеленание;
- лечение с использованием ортопедических средств (распорки, шины);
- физиопроцедуры;
- лечебная физкультура;
- массаж.
Лечение должно начинаться в самые ранние сроки. Используются различные средства для удержания ножек ребенка в положении сгибания и отведения: аппараты, шины, стремена, штанишки и специальные подушки. При лечении детей первых месяцев жизни применяются только мягкие эластичные конструкции, не препятствующие движениям конечностей. Широкое пеленанием применяется при невозможности провести полноценное лечение, а также в ходе терапии малышей из группы риска и пациентов с признаками незрелого сустава, выявленными в ходе ультрасонографии.
Одним из наиболее эффективных способов лечения детей младшего возраста являются стремена Павлика – изделие из мягкой ткани, представляющее собой грудной бандаж, к которому крепится система специальных штрипок, удерживающих ноги ребенка отведенными в стороны и согнутыми в коленных и тазобедренных суставах. Эта мягкая конструкция фиксирует ножки малыша в нужном положении и, одновременно, обеспечивает ребенку достаточную свободу движений.
Большую роль в восстановлении объема движений и стабилизации тазобедренного сустава играют специальные упражнения для укрепления мышц. При этом для каждого этапа (разведение ножек, удержание суставов в правильном положении и реабилитация) составляется отдельный комплекс упражнений. Кроме того, в ходе лечения ребенку назначают массаж ягодичных мышц.
В тяжелых случаях проводят одномоментное закрытое вправление вывиха с последующей иммобилизацией гипсовой повязкой. Данная манипуляция выполняется у детей от 2 до 5-6 лет. По достижении ребенком возраста 5-6 лет вправление становится невозможным. В отдельных случаях при высоких вывихах у пациентов в возрасте 1,5-8 лет используется скелетное вытяжение. При неэффективности консервативной терапии выполняются корригирующие операции: открытое вправление вывиха, хирургические вмешательства на вертлужной впадине и верхней части бедренной кости.

Чаще всего определяется дисплазия односторонняя, двухсторонняя диагностируется в семь раз меньше. Лечение дисплазии тазобедренного сустава у ребенка зависит от тяжести заболевания, от нее же зависит и длительность восстановления сустава.
Первый вид патологии – незрелость суставных структур. Как лечить дисплазию тазобедренного сустава у ребенка при таком нарушении?
Мамам следует применять широкое пеленание при дисплазии тазобедренных суставов или же одевать малыша в ползунки или комбинезон. Ошибочное мнение, что при тугом пеленании ножки ребенка будут ровнее, приводит к обратному эффекту – незрелость суставных структур может привести к выпадению головки кости из впадины, и тогда родители столкнутся с более серьезной проблемой.
Главная задача при лечении дисплазии — это фиксация головки кости в углублении вертлужной впадины. Терапия состоит из таких мероприятий:
- широкое пеленание;
- использование специальных ортопедических конструкций;
- массаж;
- ЛФК при дисплазии тазобедренных суставов у детей;
- физиотерапия.
Широкое пеленание
Для малышей до трех месяцев при лечении дисплазии I степени используют метод широкого пеленания, который позволит укрепить тазобедренный сустав в правильном положении. Для этого между ножек ребенка кладут прямоугольник шириной 15-16 см из сложенной фланелевой пеленки и закрепляют лямками через плечи.
Широкое пеленание позволяет укрепить тазобедренный сустав в правильном положении
После трех месяцев вместо пеленки применяется подушка Фрейка при дисплазии тазобедренных суставов, отзывы о которой свидетельствуют, что чем раньше было применено приспособление, тем быстрее сустав принимает правильное положение.

Приспособление имеет шесть парных размеров и подбирается по росту малыша. Надевают приспособление на одетого ребенка.
При II и III стадиях дисплазии применяют специальные ортопедические конструкции:
- cтремена Павлика;
- шину Виленского;
- штанишки Беккера и другие.
Стремена Павлика – это мягкое и эластичное приспособление, позволяющее малышу свободно двигаться, применяют на I и II cтадии заболевания.
Стремена Павлика позволяют ребенку свободно двигаться
Стремена состоят из следующих элементов:
- бандаж на грудь, который держится за счет лямок, перекинутых через плечи;
- бандажи на голенях;
- лямки, скрепляющие бандаж на груди с бандажами голеней.
Для защиты кожи от натирания под бандаж необходимо надевать легкую распашонку и тонкие носочки до колен.
В более тяжелых или запущенных случаях целесообразно применение фиксирующих шин и распорок.Шина Виленского — это два кожаных манжета с металлической телескопической распоркой между ними. Манжеты одевают на ножки ребенка, фиксируя тем самым их положение.
Шина Виленского подбирается врачом
Шина-распорка рассчитана на детей от месяца до года и выпускается в трех размерах.
Поэтому можно подобрать любые распорки при дисплазии тазобедренных суставов, цена изделия будет зависеть только от производителя.
Лечение массажем
Массаж при дисплазии тазобедренных суставов у новорожденных — неотъемлемая часть терапии заболевания. Лечебный массаж улучшает микроциркуляцию крови в пораженном суставе, укрепляет мышцы, в сочетании с гимнастикой помогает стабилизировать тазобедренный сустав.

Специальный массаж назначается врачом-ортопедом. Проводить сеанс должен массажист, специализирующийся на таких нарушениях у детей. При соблюдении частоты массажных процедур положительную динамику можно увидеть уже через месяц.
- поверхность, на которую кладут ребенка, должна в меру твердой;
- движения массажиста поглаживающие и растирающие;
- массаж нужно делать, когда ребенок в веселом настроении, не хочет кушать или спать.
- вертлужная впадина;
- головка бедренной кости и капсула;
- недоразвитие окружающих мышц и связок.
- Широкое пеленание – используется при функциональной незрелости сустава. Ребенку надевают подгузник, поверх него фиксируют сложенную вчетверо пеленку, положенную между ног младенца. Это позволяет придать физиологически нормальное расположение суставу, не нарушая подвижности ног ребенка. Широкое пеленание практикуется на протяжении месяца или двух, после чего врач проводит ультразвуковое исследование суставов.
- При подвывихе, даже не подтвержденном инструментальным исследованием, врач может назначить ношение мягких разводящих шин или ортезов, которые находятся на младенце круглосуточно. Они обеспечивают свободу движений и не мешают ребенку.
- Если дисплазия не поддается лечению мягкими шинами, ребенку надевается жесткая фиксирующая повязка из гипса или жесткие ортезы. Постепенное вытяжение позволяет обеспечить центрирование головки бедра в суставе и создание условий для формирования правильной вертлужной впадины для дальнейшего полноценного развития сустава.
Патогенез
Тазобедренный сустав образован головкой бедра и вертлужной впадиной. В верхней части к вертлужной впадине крепится хрящевая пластинка – вертлужная губа, которая увеличивает площадь соприкосновения суставных поверхностей и глубину вертлужной впадины. Тазобедренный сустав новорожденного младенца даже в норме отличается от сустава взрослого: вертлужная впадина более плоская, расположена не наклонно, а почти вертикально; связки гораздо эластичнее. Головка бедра удерживается во впадине благодаря круглой связке, суставной капсуле и вертлужной губе.
Выделяют три формы дисплазии тазобедренного сустава: ацетабулярную (нарушение развития вертлужной впадины), дисплазию верхних отделов бедренной кости и ротационные дисплазии, при которых нарушается геометрия костей в горизонтальной плоскости.
При нарушении развития какого-то из отделов тазобедренного сустава вертлужная губа, суставная капсула и связки не могут удерживать головку бедра на положенном месте. В результате она смещается кнаружи и вверх. При этом вертлужная губа также смещается, окончательно теряя способность фиксировать головку бедренной кости. Если суставная поверхность головки частично выходит за пределы впадины, возникает состояние, называемое в травматологии подвывихом.
Если процесс продолжается, головка бедра сдвигается еще выше и полностью утрачивает контакт с суставной впадиной. Вертлужная губа оказывается ниже головки и заворачивается внутрь сустава. Возникает вывих. При отсутствии лечения вертлужная впадина постепенно заполняется соединительной и жировой тканью из-за чего вправление становится затруднительным.
Признаки заболевания у ребенка
Если вы обнаружили, что у вашего ребеночка одна ножка короче, а ягодичные складочки разной глубины, асимметричны, то это повод бежать к ортопеду. Возможно, что вы столкнулись с дисплазией – нарушением в работе тазобедренных суставов.
Не отчаивайтесь — это не опасное заболевание и откорректировать суставчики, помочь крохе избавиться от горьких последствий несложно. В статье мы обсудим, как нужно лечить дисплазию тазобедренных суставов у детей.
Сначала врач направит вас на рентгеновское исследование, которое поможет максимально точно оценить степень недуга. Затем следует срочно начать лечение, т.к. дисплазия имеет свойство из легкой формы переходить в более сложную.
Методы лечения дисплазии
Принцип устранения этого недуга у новорожденных в том, чтобы поставить головку бедра на место, пока суставы формируются. Как же нужно держать ножки малыша, чтобы они развивались правильно? Нижние конечности ребеночка должны быть разведены, чтобы головки бедра входили в впадину тазовой кости.

При дисплазии тазобедренных суставов детей необходимо делать такие упражнения:
- Согните ножки ребенка и делайте движения, как на велосипеде.
- Разводите и приближайте друг к другу согнутые ножки ребеночка.
- Ногу крохи согните в коленном и тазобедренном суставах. Одной рукой придерживайте ножку в тазобедренном суставе, а другой охватите колено малыша, слегка надавите и вращайте бедро внутрь.
При дисплазии тазобедренного сустава у совсем маленьких детей лечебную физкультуру комбинируют с массажем:
- Поглаживаем больные суставчики малыша аккуратными движениями вверх-вниз, по кругу.
- Ладонями спиральными движениями массируем внешнюю поверхность бедер.
- Поглаживаем поясницу и ягодицы крохи вверх-вниз и по кругу.
- Кладем ребеночка на спинку и массируем переднюю часть бедер, переворачиваем малыша на животик и работаем над задней поверхностью бедер.
Как правило, при слабо выраженной дисплазии тазобедренных суставов у детей ЛФК и массаж дают хороший результат.
Если улучшения не произошло, то врач назначает более серьезные методы борьбы с недугом – ортопедические приспособления. Благодаря им больные суставы удерживаются в оптимальном положении – сгибания и отведения.
Замечательный эффект при дисплазии тазобедренных суставов у детей имеет плавание.
Если перечисленные методы не помогают, тогда назначают операцию.

Таким образом, мы рассмотрели способы лечения дисплазии тазобедренных суставов у детей. И не отчаивайтесь, если у вашего крохи обнаружили этот диагноз. Помните, что вы избавитесь от проблемы быстрее, если сразу начнете лечение и будете следовать наставлениям ортопеда.
Что такое дисплазия тазобедренного сустава? Об этом заболевании большинство будущих мам узнают только после рождения малыша. Дисплазия тазобедренных суставов у детей встречается довольно часто. Она есть у каждого пятого младенца.
По статистике, дисплазия суставов у девочек обнаруживается чаще, чем у мальчиков, причем у мальчиков заболевание, как правило, наблюдается на левой ноге. Врожденный вывих такого плана есть у каждого десятого новорожденного.
Это не только российская, но и общемировая статистика. Данному недугу подвержены в основном первенцы. Врачи такой недуг объясняют спецификой родовой деятельности и вынашивания младенца еще не рожавшей женщиной.
У детей причины заболевания могут быть разными. Если родители находятся в пожилом возрасте, есть значительная вероятность, что у крохи будет врожденный вывих бедра. Однако перепуганным взрослым бывает не до статистических данных, когда они узнают, что у малыша есть данное заболевание. Что необходимо делать, чтобы оно побыстрее прошло? И возможно ли этот диагноз победить?

Это самый первый и главный совет родителям, не представляющим, как лечить болезнь и что она собой представляет. Дисплазия тазобедренных суставов у детей эффективно лечится современной медициной. Если болезнь была вовремя диагностирована и приняты своевременно все меры, от нее не останется следа.
Многим родителям в подобных случаях советуют книги, автором которых является известный в России и СНГ доктор Евгений Комаровский. В них подробно описаны симптомы, этиология недуга и методы его лечения.
Неправильное развитие сустава приводит к отсутствию фиксации бедренной кости в гнезде таза
Можно ли самостоятельно диагностировать наличие данного недуга? Да. Есть типичные признаки дисплазии тазобедренных суставов, которые характерны для большинства детей, страдающих от этого заболевания. Доктор Комаровский в своих книгах, посвященных педиатрии, рассказывает подробно о признаках болезни.
Первым признаком дисплазии является ограниченность при пассивном отведении бедер у малыша.
Когда ребенок лежит на спине, доктор или сами родители должны попытаться развести в стороны согнутые в коленках ножки малыша. При этом заболевании у малыша бедра легко не отводятся. Бывает, что легко отводится только одно бедро, а второе ограничено в движении. Тогда легко понять, какое именно из бедер поражено вывихом.
Также признаком является положение складок на бедрах и ягодицах. Если сложности есть в коленных соединениях, данный признак неактуален. Когда у младенца складки бедер и ягодиц расположены асимметрично, это уже должно насторожить родителей.
Чтобы не ошибиться, малыша кладут на живот и выпрямляют ему ножки. Это надо делать очень аккуратно. Но стоит учитывать, что у младенцев такое явление, как асимметричность складок, наблюдается и без этого заболевания довольно часто.
Симптом наружного поворота описывает в своих трудах и Комаровский. Наличие врожденного вывиха определяют довольно часто по данному признаку. Если при наружном повороте бедра у ребенка раздается специфический щелкающий звук, именно он укажет на заболевание.
Но суставные щелчки довольно часто встречаются у детей, и причины их с данным заболеванием часто не имеют ничего общего. Потому на этот признак тоже нельзя стопроцентно ориентироваться при диагностике дисплазии тазобедренных суставов у детей.
Если болезнь у малыша не начали лечить своевременно, это приведет к ряду неприятных последствий. С возрастом последствия будут заметнее. Если заболевание находится в запущенном состоянии, это отразится на длине ног.
Утиная походка может указывать на проблемы развития тазобедренного сустава
Утиная походка, когда карапуз учится ходить, не редкость. Но мало кто знает, что она может указывать на врожденный вывих бедра. Многие родители даже считают, что такая ходьба нормальна. Поясничный лордоз часто протекает у ребенка в то же время, что и врожденный вывих. Если малышу свойственно ходить на пальчиках, это может быть признаком врожденного вывиха бедра.
Если пальцы ног у ребенка «смотрят» вовнутрь или наружу, на это тоже стоит обратить внимание взрослым, чтобы не пропустить момент, когда можно было начать лечение дисплазии. Диагностика болезни включает в себя не только осмотр. Также поможет ультразвуковое исследование ребенка, у которого подозревается данное заболевание.
Если в младенчестве дисплазия была вовремя диагностировано и пролечена, то у подростков обычно визуально не заметно, что они перенесли в детстве данную болезнь. Если же консервативное лечение дисплазии тазобедренного сустава не было своевременно осуществлено, последствия могут быть серьезными. У подростков вывих можно исправить только путем хирургического вмешательства.
Чтобы врожденное нарушение у малыша как можно быстрее прошло, родители обязательно должны добросовестно выполнять все рекомендации ортопеда.
Дисплазию тазобедренных суставов у младенцев может спровоцировать и неправильная поза младенца при нахождении на руках родителя. Поэтому, начиная лечение недуга, взрослым важно проанализировать и свои действия.
Неправильная поза новорожденного во время сна или бодрствования тоже способна стать причиной данного диагноза. Важно обратить внимание на позу ребенка, когда он лежит на животе. Если положение у него правильное, то стопы будут находиться вне матраса.

Стремена фиксируют ножки в нужном положении и способствуют правильному развитию суставов
Лечение дисплазии тазобедренных суставов врачи начинают с установления ее причин. Если причина проблемы врожденная, то ее истоки кроются во внутриутробном развитии ребенка. Наука считает, что возникновению дисплазии тазобедренного сустава у детей способствуют экологические факторы.
Лучшее лечение недуга начинается еще до рождения малыша. Если будущая мама принимала витаминные комплексы и правильно питалась, есть значительный шанс, что у крохи не возникнет врожденной дисплазии. Когда женщина до зачатия работала во вредных условиях, она должна быть готова, что у малыша могут развиться болезни суставов.
Весьма опасен скудный пищевой рацион будущей матери. В ряде случаев именно он провоцирует дисплазию тазобедренных суставов у новорожденных.
Если не лечить дисплазию, могут быть негативные последствия, такие как:
- постоянные боли в ногах;
- уродливая походка;
- остеоартрит (деформация костей ног);
- разная длина ног.
При врожденном вывихе у ребенка есть два пути лечения: консервативный и хирургический. Наиболее эффективно заболевание лечится электрофорезом и грязелечением. Озоркеритовые аппликации используют против дисплазии тазобедренных суставов.
Признаки заболевания у ребенка
Тем не менее, имеются определенные симптомы, которые подскажут родителям о возможном неправильном развитии. Дисплазия тазобедренного сустава определяется несколькими основными признаками.
Определять ассиметрию складок необходимо лежа, положив малыша на спину. Ножки ребенка должны быть максимально разогнуты в коленях и сведены вместе. В норме на внутренней поверхности бедра с каждой стороны должны четко просматриваться три складки.
Также необходимо периодически просматривать расположение складок, расположенных под ягодицами. Однако подобные симптомы не являются точными, так как ассиметричные складки на ножках могут быть и у абсолютно здоровых детей либо свидетельствовать о другом заболевании.
Для этого потребуется уложить малыша на спину и осторожно, не используя чрезмерных усилий, развести его ноги, согнутые в тазобедренном суставе и в коленях по разные стороны. В норме ножки ребенка должны без труда укладываться на горизонтальную поверхность.
Но подобный признак не всегда достоверен. На него можно положиться только в первую неделю после появления на свет, а уже после трех месяцев он может исчезнуть. Но впоследствии ограничения в движениях вновь могут появиться и еще больше усилиться.
Также хочется отметить, что «симптомы щелчка» ограничены временными рамками, которые бесследно исчезают уже через 10 дней после рождения. Но наличие характерных звуков практически всегда свидетельствует о наличии дисплазии бедра.
Чтобы проверить имеется ли патология необходимо уложить ребенка на спину с согнутыми ножки в тазобедренном соединении и в коленях под углом 90˚. Аккуратно надавливая указательным и средним пальцами на большой вертеп слегка развести ножки в ТС, одновременно вытягивая их вдоль оси.
Если все же дисплазия тазобедренного сустава присутствует, тогда будут слышаться характерные щелчки, свидетельствующие о вхождении в вертлужную впадину головки кости бедра. Приведение ножек в исходную позицию также будет сопровождаться характерным звуком, которые будет говорить о выпадении головки.
Дисплазия тазобедренного сустава становится причиной укорочения одной ножки. Чаще всего патология возникает при одностороннем поражении бедра. Чтобы определить заболевание ребенка кладут на спину. Согнутые в тазобедренном и в коленном соединении ноги, стопами ставят на твердую поверхность.
Применение шин
Лечение этими ортопедическими средствами предполагает использование нескольких видов. Шина может быть с бедренными туторами, специально предназначенной для ходьбы, а также шины с туторами для подколенной зоны.
Особенно тщательно проводится фиксация конечностей ребенка в первые несколько месяцев. После чего сустав ребёнка привыкает к необходимому положению, и шина на некоторое время может сниматься. После снятия шины ТС может уже сам находиться в положении отведения.
Если консервативное лечение не принесло облегчения, тогда назначается хирургическая операция, методы которой могут предусматривать вправление вывиха кости бедра открытым способом, остеоматию (деление кости на несколько частей для правильного сращивания), выравнивание длины конечности либо эндопротезирование.
Причины
Причины заболевания разнообразны, но, отвечая на вопрос, откуда у детей берётся дисплазия, врачи не приходят к единому мнению. К возможным причинам появления заболевания относят:
- наследственность (передаётся по женской линии);
- тазовое предлежание плода (малыш рождается не головкой вперёд, а наоборот);
- маловодие;
- крупный плод (малышу мало места для полноценного движения, объем двигательной активности тазобедренного сустава падает, что мешает развиваться полноценно);
- неправильное питание мамы во время вынашивания ребёнка;
- нарушение гормонального фона у беременных;
- гинекологические болезни мамы, миома матки или спаечные процессы, способствующие затруднённому движению малыша в утробе;
- плохая экология.
Дисплазия тазобедренного сустава
Согласно статистике, дисплазия тазобедренного сустава бывает у новорожденных девочек до 7 раз чаще, чем у мальчиков. К сожалению, болезнь наблюдается у большого количества грудничков – от 5 до 20%.
К основным причинам дисплазии тазобедренных суставов у новорожденных относят:
- Наследственная предрасположенность;
- Ряд гормональных нарушений, возникших у беременной;
- Маловодие, крупный плод;
- Гинекологические заболевания у будущей мамы, из-за которых затрудняется активность малыша в утробе;
- Беременность матери в очень раннем возрасте;
- Тазовое предлежание младенца перед рождением;
Неправильное предлежание может стать причиной дисплазии
- Сильный токсикоз;
- Малый вес новорожденного (до 2500 г);
- Дисплазия тазобедренного сустава у грудничка может возникнуть из-за преждевременных родов.
За некоторое время до родов и в самом процессе у роженицы вырабатывается особый гормон, релаксин, который делает связки более эластичными. Он вырабатывается для того, чтобы мама могла родить. Он делает тазобедренный сустав роженицы подвижным.
Релаксин действует одновременно на маму и плод. И если плод — девочка, то её связки больше подвержены влиянию этого гормона, чем мальчиков. Поэтому дисплазия встречается у девочек чаще, чем у мальчиков.
У первородящих концентрация этого гормона максимальная. Поэтому, когда женщина рожает первенцем девочку, то за таким ребёнком происходит пристальное наблюдение.
Другими причинами являются:
- Наследственность.
- Ягодичное положение плода.
- Часто – это крупный плод. Грудничку может не хватать места внутриутробно, и нога часто придавливается, поэтому сустав не развивается нормально.
- При неполноценном питании роженицы ребёнок может недополучать питательные вещества для полноценного развития.
- Поражение инфекцией ребёнка вследствие болезни матери.
- Прием токсических препаратов, которые влияют на кость и разрушают её.
- Тугое пеленание младенца в первые дни.
Дисплазия у детей может возникнуть в таких случаях:
- неблагоприятное течение беременности;
- внутриутробное развитие;
- влияние материнского гормона пролактина, избыток которого может влиять на новорожденных детей, особенно, девочек;
Женщины, которые рожают впервые, сталкиваются с подобной патологией у новорожденных гораздо чаще.
Данную патологию провоцируют многие факторы. Обычно, их можно распознать при первом осмотре новорожденных. В этом случае имеется в виду врождённая причина заболевания.
Если дисплазия тбс возникла после года, причиной возникновения болезни могут быть внешние факторы, например, если ребёнка туго пеленали или он мало двигался.
Элементы опорно-двигательного аппарата закладываются на 4–6 неделе беременности. Окончательное формирование суставов завершается после того, как ребенок начинает самостоятельно ходить.

Самой частой причиной расстройств, возникающих при внутриутробном развитии, являются генетические отклонения (25–30% случаев), которые передаются по материнской линии. Но и другие факторы также способны отрицательно влиять на эти процессы.
- Крупный плод подвержен анатомическому смещению костей при его аномальном расположении внутри матки.
- Влияние на плод физических факторов и химических веществ (радиация, пестициды, лекарственные препараты).
- Неправильное положение плода. В первую очередь, речь идет о ягодичном предлежании, при котором плод упирается в нижнюю часть матки не головкой, как должно быть в норме, а тазом.
- Заболевания почек у будущего ребенка.
- Генетическая предрасположенность в случае наличия этих же проблем у родителей в детстве.
- Выраженный токсикоз на начальном этапе гестациии.
- Тонус матки на протяжении вынашивания ребенка.
- Заболевания матери — болезни сердца и сосудов, печени, почек, а также авитаминозы, анемия и нарушение метаболизма.
- Вирусные инфекции, перенесенные в период беременности.
- Влияние повышенной концентрации прогестерона на последних неделях беременности способно ослабить связки будущего ребенка.
- Вредные привычки и неправильное питание будущей матери, при котором отмечается дефицит микроэлементов, витаминов группы В и Е.
- Неблагополучная окружающая среда в регионе проживания родителей становится причиной частых (с превышением в 6 раз) случаев дисплазии тазобедренных суставов.
- Традиции тугого пеленания.
Современная медицина не может точно сказать, почему возникает детская дисплазия тазобедренных суставов, однако есть ряд факторов, при которых это состояние встречается чаще:
- тазовое предлежание плода;
- первые роды;
- извлечение плода за тазовый конец;
- большой вес ребенка при рождении;
- пол ребенка, дисплазия чаще встречается у девочек, чем у мальчиков;
- маловодие при беременности;
- наследственность;
- тугое (прямое) пеленание ножек.
Провоцирующих факторов, которые могут привести к развитию физиологической незрелости крупных суставов, насчитывается несколько десятков. Большинство воздействий, которые приводят к незрелости и нарушению строения крупных сочленений, приходятся на первые 2 месяца беременности с момента зачатия малыша.
К наиболее часто встречаемым причинам болезни можно отнести:
- Генетика. Обычно в семьях, где встречались случаи данной болезни, вероятность появления малыша с патологиями крупных суставов вырастает на 40%. При этом девочки имеют более высокий риск заболеть.
- Воздействие токсических химических веществ во время беременности. Наиболее опасна эта ситуация в первом триместре, когда происходит внутриутробная закладка органов опорно-двигательного аппарата.
- Неблагополучная экологическая ситуация. Вредные факторы внешней среды оказывают негативное действие на развитие будущего ребенка. Недостаточное количество поступающего кислорода и большая концентрация углекислого газа могут вызвать внутриутробную гипоксию плода и привести к нарушению строения суставов.
- Будущая мама старше 35 лет.
- Масса ребенка более 4 килограммов при родах.
- Рождение малыша раньше положенного срока.
- Ягодичное предлежание.
- Вынашивание крупного плода при исходно небольших размерах матки. В этом случае малышу физически не хватает достаточно места для активных движений. Такая вынужденная пассивность во время внутриутробного развития может привести к ограничению подвижности или врожденным вывихам после рождения.
- Инфицирование различными инфекциями будущей мамы. Во время беременности любые вирусы или бактерии легко проходят через плаценту. Такое инфицирование на ранних стадиях развития малыша может привести к врожденным дефектам в строении крупных суставов и связочного аппарата.
- Некачественное питание, недополучение жизненно необходимых витаминов, которые нужны для полноценного развития хряща и оссификации – формирования костной ткани.
- Избыточное и сильно плотное пеленание. Чрезмерное прижатие ножек ребенка к туловищу может привести к развитию многообразных вариантов дисплазий.
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава. Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще. На развитие дисплазии влияют и национальные традиции пеленания младенцев. В странах, где новорожденных не пеленают, и ножки ребенка значительную часть времени находятся в положении отведения и сгибания, дисплазия встречается реже, чем в государствах с традициями тугого пеленания.
По форме тазобедренная дисплазия подразделяется на:
- предвывих – незрелость сустава, которая при неправильном уходе может прогрессировать и перерасти в дисплазию;
- подвывих – неполное смещение головки бедренной кости, поддается лечению при своевременной диагностике;
- вывих тазобедренного сустава – серьезная патология, лечить которую предстоит долго. Возможно потребуется хирургическое вмешательство.
Явных причин, которые бы указывали на опасность возникновения дисплазии у новорожденных, врачи выявить не могут. Имеется несколько факторов, которые косвенно влияют на появление нарушений функций тазобедренных суставов:
- Наследственный фактор.
Основной, так как статистика показывает, что в семьях, где у одного из родителей диагностировалась дисплазия, риск заболевания детей существенно возрастает. - Гендерный фактор.
Девочки страдают этой патологией в пять раз чаще, чем мальчики. Объясняется это влиянием на бедренные мышцы плода окситоцина – гормона, накапливающегося в крови матери в предродовый период беременности. - Сложные роды.
Фактор ягодичного предлежания играет большую роль в возникновении дисплазии. Особенно большой риск подвывиха или вывиха бедра возникает при полном ягодичном предлежании, когда ножки малыша выпрямлены в коленях и ступни располагаются возле плеч. Такое положение приводит к сильному растяжению тазобедренных связок и деформации слабой хрящевой ткани сустава. - При пограничном состоянии.
При предвывихе бедра или функциональной незрелости сустава риск возникновения дисплазии присутствует при неправильном уходе за новорожденным ребенком.
Прогноз и профилактика

При раннем начале лечения и своевременном устранении патологических изменений прогноз благоприятный. В отсутствие лечения или при недостаточной эффективности терапии исход зависит от степени дисплазии тазобедренного сустава, существует высокая вероятность раннего развития тяжелого деформирующего артроза.
Для формирования правильных суставных поверхностей обязательно используют массаж и гимнастику. Манипуляции несложные, и после консультации со специалистом, мама ребенка вполне может выполнять их самостоятельно.
Сначала делается массаж ножек: нежные поглаживания подушечками пальцев, а затем чуть более глубокие движения – растирания. Начинать следует от пальцев ступни, поднимаясь вверх по голени, и заканчивать наружной поверхностью бедра.
Следует помнить, что нельзя массировать внутреннюю поверхность бедра вблизи половых органов, так как есть риск повредить лимфатические узлы.
Делать гимнастику нужно два-три раза в день, каждое упражнение повторяя от 10 до 15 раз.
Старайтесь обойтись без резких движений!Нельзя допускать, чтобы ребенок ощущал боль.
Упражнения должны доставлять радость малышу, а не формировать негативную реакцию на процедуры.

Даже при наличии генетической предрасположенности болезни можно заметно снизить риск появления неблагоприятных признаков при развитии дисплазии. Регулярное соблюдение профилактических мер поможет заметно улучить самочувствие ребенка и снизить возможное наступление опасных осложнений.
Для того, что уменьшить риск возможного развития дисплазии, воспользуйтесь следующими советами:
- Старайтесь выбирать более свободное или широкое пеленание, если у ребенка есть несколько факторов риска развития дисплазий крупных суставов. Такой способ пеленания может снизить риск развития нарушений в тазобедренных сочленениях.
- Контроль за здоровым течением беременности. Старайтесь ограничить воздействие различных токсических веществ на организм будущей мамы. Сильный стресс и различные инфекции могут вызвать разные внутриутробные пороки развития. Будущая мама обязательно должна следить за тем, чтобы обезопасить свой организм от контактов с любыми болеющими или лихорадящими знакомыми.
- Использование специальных автомобильных кресел. В этом случае ножки ребенка находятся в анатомически правильном положении в течение всего времени путешествия в машине.
- Старайтесь правильно держать ребенка на руках. Не прижимайте ножки малыша плотно к туловищу. Анатомически более выгодным положением считается более разведенное положение тазобедренных суставов. Также помните об этом правиле во время грудных вскармливаний.
- Профилактический комплекс гимнастических упражнений. Такую гимнастику можно выполнять уже с первых месяцев после рождения ребенка. Сочетание упражнений вместе с массажем заметно улучшает прогноз течения болезни.
- Выбирайтесь подгузники правильно. Меньший размер может вызвать вынужденное приведенное состояние ножек у ребенка. Не допускайте чрезмерного наполнения подгузника, меняйте их достаточно часто.
- Проходите регулярные обследования у врача-ортопеда. На таких консультациях обязательно должен побывать каждый малыш до наступления шестимесячного возраста. Доктор сможет установить первые признаки болезни и назначить соответствующий комплекс лечения.
О том, что такое дисплазия тазобедренного сустава, как лечится и в каком возрасте лучше всего начинать лечение, смотрите в следующем видео.
Основная цель при данном заболевании – фиксация головки тазобедренной кости в суставной впадине. Необходимо дать ей возможность обрасти связками, чтобы в дальнейшем она не смещалась. Если ножки ребёнка фиксируются в правильном положении (согнуты и разведены) головка бедренной кости встаёт в своё нужное состояние и укрепляется этим положением.
Сегодня в моду вошло такое приспособление для ношения грудничков под названием слинг. Оно удобно маме и малышу, а кроме этого помогает избежать проблем с дисплазией в будущем, так как в слинге ножки ребенка широко разведены и прижаты к маме.

Слинг поможет предотвратить дисплазию
Советы доктора Комаровского всегда помогут ребенку:
- Если ребёнку поставили дисплазию, не паниковать, а тщательно ухаживать за малышом.
- Показано широкое пеленание и памперс на размер больше. Не поощрять стояние и желание ходить, пусть ребёнок ползает дольше.
- Использовать массаж ягодиц, делать гимнастику.
- Совершать целенаправленные действия, направленные на профилактику дисплазии.
- Обязательное посещение врача ортопеда каждые 3 месяца. У 2-3% людей в подростковом возрасте, возможно появление проблем с тазобедренным суставом. В старшем возрасте проявляется то, что не вылечили в младшем возрасте, перед началом ходьбы. Ранняя коррекция позволяет решить этот вопрос раз и навсегда.
- Применять рекомендации врача, которые он даст исходя из состояния ребёнка
- Между родителями и врачом должен быть диалог. Несёте ответственность оба.
- Если родители любят одевать малыша в комбинезоны, вместо обычных пелёнок и одеял, важно знать, что внизу в комбинезонах должно быть достаточно места, чтоб малыш мог свободно двигать ногами.
Профилактика проблем с тазобедренным суставом довольно проста, с ней справится каждая мама. Вот эффективные и доступные способы предупредить болезнь:
- Широкое пеленание младенцев — простой способ существенно уменьшить вероятность проблем с тазобедренным суставом у вашего ребенка. Доказано, что в странах, где не практикуется прямое пеленание ножек, частота возникновения дисплазии тазобедренных суставов у детей практически равна нулю. При широком пеленании используется ткань, которая располагается между ножек ребенка так, чтобы ее края оказались под коленками как некое подобие подгузника. Существуют специальные трусики для широкого пеленания, но можно обойтись и пеленкой.
- Физиологичный и правильный слинг или эрго-рюкзак станет отличным подспорьем в лечении дисплазии тазобедренного сустава, а также обеспечит профилактику заболевания. Не стоит путать слинг и «кенгуру», в котором нагрузка приходится на промежность малыша, а ножки свободно свисают. Слинги и эрго-рюкзаки устроены таким образом, что ножки находятся в м-позиции, то есть разведены в стороны. Существуют слинги, которые можно использовать с рождения, например слинги-шарфы. Детская психика устроена так, что и малышу удобно рядом с мамой, отмечается уменьшение количества коликов и плача, улучшение сна.
- Помимо лечебных курсов массажа и гимнастики, есть профилактические упражнения, которые будет полезно выполнять ежедневно при смене подгузника или после купания. Положите малыша на спинку, начните с легких поглаживаний ручек, ножек, животика. Затем согните ножки младенца в коленях и разведите в стороны, достаточно будет 5 повторений. Повторите те же действия, перевернув ребенка на живот.
Помните, что правильная профилактика и своевременная помощь — залог здоровья вашего ребенка. Дисплазия тазобедренных суставов — состояние, которое полностью проходит, если как можно раньше обратить на него внимание.

Профилактика заболевания включает:
- гимнастику, укрепляющую мышцы ног и всего корпуса;
- лечебный и профилактический массаж;
- правильное и своевременное питание, специальная диета;
- прогулки каждый день на свежем воздухе;
- удобная и качественная детская обувь;
- своевременное посещение специалистов.
Для каждого случая существуют индивидуальные методы лечения. За детей решения принимают родители, и это накладывает на них долю ответственности. В процессе лечения ребёнок становится нервным, может громко кричать и устраивать родителям бессонные ночи.
Часто родителей настраивают на то, что дети, у которых дисплазия бедра, не смогут в будущем нормально ходить. Но, это не совсем так. Хромота может возникнуть при тяжёлой форме заболевания – в случае вывиха бедра.
В основном дети с этим диагнозом внешне не отличаются от своих сверстников. Они также свободно передвигаются, бегают и прыгают. Однако если не лечить дисплазию, могут со временем возникнуть осложнения в виде остеохондроза или сколиоза, которые не только портят осанку, но и отрицательно влияют на внутренние органы.
К большому сожалению, осложнения могут возникать у тех детей, которые пользовались шинами, выполняли все рекомендации докторов. Каждый случай уникален, и даже опытный специалист не может гарантировать полное излечение. Но ясное одно — если не устранить причину болезни, результаты лечения не будут эффективными.
По окончанию лечения ребёнок остаётся на учёте в детской поликлинике, примерно до пяти лет. Для контроля нужно проходить плановые осмотры, выполнять все рекомендации врачей и ни в коем случае не заниматься самолечением.
В это время сустав нельзя перегружать физически. Детям с этим диагнозом обязательно нужно записаться в лечебные группы развития при детских медицинских учреждениях. Для этого нужно подготовить медицинские выписки и сдать нужные анализы.
Прогноз
При своевременном выявлении патологии и лечении с первого месяца жизни малыша прогноз вполне благоприятный: консервативное лечение эффективно, и у 95% деток диагноз к году снимается.
В случае неэффективности проведенного лечения или поздней диагностики ДТС последствия могут быть очень серьезными, велика вероятность инвалидизации ребенка.
Дисплазия тазобедренного сустава — Школа доктора Комаровского
В случае недиагностированной или нелеченной ДТС могут развиться такие осложнения:
- некроз головки бедра без нарушения кровообращения (асептический некроз);
- коксартроз: дегенеративный процесс в тазобедренном суставе;
- неоартроз, или псевдосустав, – формируется самостоятельно, нормально функционировать не может: бедренная кость полностью выходит из впадины, впадина постепенно зарастает, а головка бедра формирует в тазовой кости новую впадину; постепенно головка бедра разрушается, это приводит к хромоте, болям и инвалидности.

Самый надежный способ избежать серьезных проблем и операций на тазобедренном суставе – своевременное выявление врожденной патологии и раннее начало безболезненного консервативного лечения. Возможность полного выздоровления ребенка напрямую связана со сроками выявления аномалии развития суставов.
- Своевременный осмотр детского ортопеда и УЗИ (при малейшем подозрении на патологию суставов) помогут подтвердить или исключить дисплазию.
- Не следует родителям бояться применения ортопедических средств для лечения: во-первых, они совершенно безболезненны, не доставляют страдания малышу и, во-вторых, ребенок легко к ним привыкает.
- Зато они могут помочь избавиться от болезни уже к году, и дитя будет свободно ходить.
Признаки дисплазии тазобедренных суставов может выявить педиатр, детский хирург, ортопед. Консервативное лечение этого заболевания осуществляется с помощью физиотерапевта, массажиста, мануального терапевта.
- Если малыш лежит на спине, то его стопы должны немного свисать — так будет сниматься излишнее напряжение с суставов.
- Во время переноски надо брать детей так, чтобы они оказывались лицом к вам, а ножки обхватывали вас.
- Не пытаться поставить малыша на ноги – даже минимальные вертикальные нагрузки до окончания лечения полностью запрещены.
- При перевозке детей в машине используйте автокресла, в которых у них не будут сжиматься ножки. Во время сидения на стульчике (например, во время кормления) используйте валики из полотенца или подушки, чтобы ножки были немного раздвинуты.
Если не была обнаружена дисплазия тазобедренных суставов у детей до года, то риск дальнейшего осложнения увеличивается, лечение и восстановление усложняются. Если же комплекс лечения вступил в силу в первые недели жизни, то прогноз избавления от дисплазии тазобедренного сустава для детей составляет 100%.
Дисплазия тазобедренных суставов относится к излечимым заболеваниям. При условии раннего начала терапии под контролем ортопеда и выполнении его рекомендаций возможно полное выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl Enter
Дисплазия тазобедренного сустава — нарушение развития костно-суставной основы, связочного и мышечного аппаратов тазобедренного сустава, развивающееся вследствие действия неблагоприятных факторов в.
http://pillsman.org
Прогноз при врожденном вывихе тазобедренного сустава в целом благоприятный. При своевременной диагностике, актуальном методе лечения, и что важно, при исполнении родителями всех рекомендаций и назначений врача можно надеяться на 100% выздоровление.
И в этом случае период восстановления будет более длительным, а полное выздоровление возможно только у половины пациентов.
Симптомы
Список симптомов тазобедренных суставов у детей зависит от их возраста.
Симптомами дисплазии будут:
- узкий угол развода ножек лежа на спине;
- наличие сухого щелчка при разводе ног;
- асимметрия ягодичных кожных складок;
- укороченные ножки;
- возможна легкая вывернутость стопы наружу.
При дисплазии тазобедренного сустава у детей до года будут следующие проявления:
- неполное разведение бедер;
- асимметрия складок в паху и на ягодицах (с пораженной стороны их много, и они глубже);
Ассиметрия складочек укажет на дисплазию
- если имеется вывих, то с пораженной стороны нога будет короче.
Также в этом возрасте врачи не обходят вниманием то, что ребенок ходит на цыпочках, прихрамывает или ходит «утиной» походкой.
Выявление первых симптомов анатомических дефектов крупных сочленений суставов проводится уже в первые месяцы после рождения малыша. Заподозрить болезнь можно уже у грудничка. При появлении первых признаков болезни следует показать малыша врачу-ортопеду. Доктор проведет все дополнительные обследования, которые позволят уточнить диагноз.
К наиболее характерным проявлениям и признакам болезни относятся:
- Асимметрия расположения кожных складок. Обычно они достаточно хорошо определяются у новорожденных и грудничков. Оценить данный симптом может каждая мама. Все кожные складки должны находиться приблизительно на одном уровне. Выраженная асимметрия должна насторожить родителей и натолкнуть на мысль о наличии у ребенка признаков дисплазии.
- Появление характерного звука, напоминающего щелчок, во время приведения тазобедренных сочленений. Также этот симптом можно определить при любых движениях в суставе, при которых происходит отведение или приведение. Этот звук возникает вследствие активных движений головки бедренной кости по суставным поверхностям.
- Укорочение нижних конечностей. Может встречаться как с одной стороны, так и с обеих. При двухстороннем процессе у малыша часто наблюдается отставание в росте. Если же патология возникает только с одной стороны, то у ребенка может развиться хромота и нарушение походки. Однако данный симптом определяется несколько реже, при попытках вставания малыша на ножки.
- Болезненность в крупных суставах. Этот признак усиливается при попытке ребенка встать на ножки. Усиление болезненности происходит при выполнении различных движений в более быстром темпе или с широкой амплитудой.
- Вторичные признаки заболевания: небольшая атрофия мышц в области нижних конечностей, как компенсаторная реакция. При попытках определения пульса на бедренных артериях может наблюдаться несколько сниженная импульсация.
- нарушение подвижности сустава.
Новорожденный плачет при попытке развести его согнутые ножки в стороны; - укорочение одной конечности;
- асимметрия складочек на ягодицах и бедрах.
На стороне подвывиха складочки гораздо глубже, располагаются на ином уровне, чем на здоровой стороне, и отличаются по форме.
Столь явная симптоматика свидетельствует о средней или тяжелой форме подвывиха, которая нуждается в длительном лечении. Но чаще всего родители даже не замечают каких-то симптомов дисплазии тазобедренного сустава у младенца, пока он не начинает ползать, пытаться становиться на ножки.
Годовалый малыш с подозрением на дисплазию, может хромать при ходьбе (если сустав поражен только с одной стороны), либо может обнаружиться особая «утиная» походка (при двухсторонней патологии).
Чтобы избежать необратимых деформаций тазобедренного сустава, которые поддаются только хирургическому лечению, всем младенцам до года рекомендуется трижды проходить плановое ультразвуковое исследование.
Если малыш принадлежит к группе риска, ему делают УЗИ сустава в роддоме, затем в возрасте один месяц, после – в три месяца и в полгода. Хрящевая ткань позволяет получать информацию о состоянии тазобедренного сустава, не прибегая к рентгенографическому исследованию.
Кроме инструментальных исследований, врач может провести осмотр суставов ребенка, используя специальные тестирующие методики, но без данных УЗИ или рентгена диагностировать дисплазию тазобедренного сустава у детей невозможно.
Даже при наличии явных симптомов, ортопед обязательно отправляет маленького пациента на УЗИ, чтобы явно определить масштаб нарушения развития и работы сустава.
Подозрение на дисплазию тазобедренного сустава возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани. Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок.
Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев.
Более надежен в диагностическом плане симптом укорочения бедра. Ребенка укладывают на спинку с ногами, согнутыми в тазобедренных и коленных суставах. Расположение одного колена ниже другого свидетельствует о самой тяжелой форме дисплазии – врожденном вывихе бедра.
Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Малыш лежит на спине. Врач сгибает его ноги и обхватывает бедра ладонями так, чтобы II-V пальцы располагались по наружной поверхности, а большие пальцы – по внутренней. Затем врач равномерно и постепенно отводит бедра в стороны. При дисплазии на больной стороне чувствуется характерный толчок – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину. Следует учитывать, что симптом Маркса-Ортолани неинформативен у детей первых недель жизни. Он наблюдается у 40% новорожденных, и в последующем часто бесследно исчезает.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
Первые признаки дисплазии тазобедренных суставов у грудничков могут появиться при достижении возраста 2–3 месяцев, но диагностировать их нужно еще в условиях роддома.
Основные симптомы:
- Ограничение во время отведения нездорового бедра характерно для II и III степени дисплазии. У здоровых детей согнутые в коленях ноги легко разводятся в стороны под углом 80–90 градусов. Патологические изменения препятствуют этому, и развести их удается не более чем на 60 градусов.
- Асимметрия складок под коленями, ягодицами и в паху. В норме они симметричны и одинаковой глубины. Внимание следует обратить в том случае, если в положении лежа на животе складки с одной стороны глубже и расположены выше. Этот признак не считается объективным, так как не может указывать на проблему при двусторонней дисплазии. У многих детей картина складок выравнивается к трем месяцам.
- Симптом соскальзывания, или щелчка. Головка бедренной кости соскальзывает при движении, это сопровождается характерным щелчком при разведении или приведении ножек. Такой признак является достоверным симптомом отклонений спустя 2–3 недели после рождения ребенка. При обследовании детей другого возраста этот метод не является информативным.
- Укорочение одной ножки является достоверным признаком дисплазии и выявляется при совмещении коленных чашечек в положении лежа. Этот симптом может указывать на сформированный вывих бедра.
- Позднее вставание на ноги, неправильная ходьба могут отмечаться уже на последних этапах дисплазии тазобедренных суставов .
Выявление хотя бы одного из перечисленных признаков является поводом для обращения к детскому ортопеду.
Основные симптомы дисплазии тазобедренного сустава у новорожденных могут быть выявлены одновременно с сопутствующими признаками.
- нарушение поискового и сосательного рефлекса;
- Атрофия мышц в области поражения;
- сниженная пульсация бедренной артерии со стороны измененного сустава;
- признаки кривошеи.
Способы определения дисплазии в домашних условиях
Существуют 3 важных показателя, чтобы мама могла распознать первые признаки:
- Складки. Их симметрия. Ягодичные и на бедре. Если они не одинаковые, а разной глубины и на разном уровне расположены — это сигнал! Нужно срочно показать малыша специалисту.
- Одинаковая высота коленок. Ребёнка укладывают на спинку, и сгибают ему ножки в тазобёдренном сусутаве и в коленнм. Высота колен должна быть одинакова. Если нет – это повод обратится к специалисту.
- Равномерность разведения ножек. Разведение ног ребёнка должно быть равномерно в обе стороны. Это норма. Если одна ножка разводится больше,чем левая– это повод обратится к специалисту. Чаще это происходит с левой ногой.
Если у малыша и складочки одинаковые, и коленки на одном уровне, и ножки разводятся одинаково, то это не значит, что нужно игнорировать посещение специалиста. Потому что бывает двухсторонняя дисплазия, когда обе ножки кривые. В такой ситуации все будет симметрично, но ситуация будет плохой.
Поэтому нужно регулярно посещать профилактические осмотры специалистов, чтобы выявить и обнаружить признаки на ранней стадии!
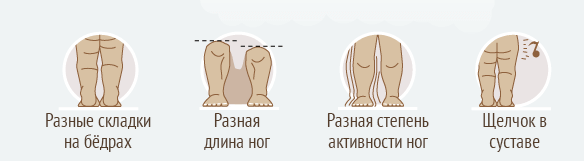
Признаки дисплазии
Степени дисплазии
Дисплазия существует в лёгкой степени, средней и тяжелой.
Ее обозначают как предвывих, подвывих, вывих бедра:
- Предвывих характеризует собой лёгкую форму заболевания. Он относится к первой степени. Означает не полную динамику развития сустава. В этой ситуации смещения головки не происходит по отношению к впадине.
- Подвывих характеризует вторую степень дисплазии. При данном заболевании наблюдается неполное смещение головки по отношению к суставной впадине.
- Вывих бедра – это третья степень заболевания и характеризуется 100% смещением головки по отношению к суставной впадине.
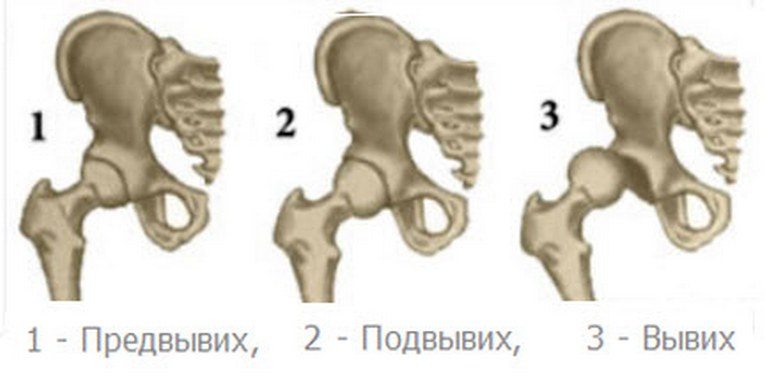
Степени дисплазии сустава
 Истории наших читателей!
Истории наших читателей!Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи… Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Формы развития дисплазии
Существуют следующие типы или формы дисплазии:
- Ацетабулярная (дисплазия ветлужной впадины). Характеризуется патологией ветлужной впадины тазовой кости, происходит её уплощение, возникают нарушения в хрящах лимбуса. Сустав, вместе с головкой и мышцами нормально не развиваются.
- Ротационная появляется, когда у ребёнка задерживаются в развитии суставы. Два важных сустава плохо функционируют между собой -тазобедренный и коленный. Проявляется в виде детской косолапости.
- Эпифизарная (дисплазия проксимального отдела кости бедра). Характерно появление болевых симптомов и деформации ног. Нарушается движение в тазобедренном суставе. Окостеневает головка сустава, и он становится хрупким. Поэтому происходят изменения в положении шейки бедра.
- Транзиторная дисплазия – это изменение формы головки бедренной кости. Эта стадия считается наиболее опасной. Она случается чаще с девочками. В данном случае происходит нарушение анатомии суставов. Нарушается состояние связок. Иногда головка выходит за пределы впадины.

Заболевание бывает односторонним и двусторонним, в зависимости от вовлеченности одного или обоих суставов.









Оставить комментарий