- Что представляет собой заболевание?
- Виды лечения
- Вторая стадия
- Диета при остеоартрозе
- Методы диагностики остеоартроза коленного сустава
- Медикаментозное
- Методы лечения
- Хондропротекторы
- Физиотерапия
- Операция
- Народные методы
- Первая стадия
- Механизм развития
- Причины остеоартроза колена и группы риска
- Лишний вес
- Возраст
- Высокие нагрузки
- Лишний вес
- Причины развития заболевания, группы риска
- Лишний вес
- Прогноз и возможные осложнения
- Прогноз и возможные осложнения
- Профилактика
- Симптомы и признаки
- Симптомы остеоартроза колена
- Степень заболевания
- Первая стадия
- 1 степень
- 2 степень
- 3 степень
- Факторы риска и профилактика остеоартроза коленного сустава
Оглавление
- 1 Что представляет собой заболевание?
- 2 Виды лечения
- 3 Диета при остеоартрозе
- 4 Методы диагностики остеоартроза коленного сустава
- 5 Методы лечения
- 6 Механизм развития
- 7 Причины остеоартроза колена и группы риска
- 8 Причины развития заболевания, группы риска
- 9 Прогноз и возможные осложнения
- 10 Прогноз и возможные осложнения
- 11 Профилактика
- 12 Симптомы и признаки
- 13 Симптомы остеоартроза колена
- 14 Степень заболевания
- 15 Факторы риска и профилактика остеоартроза коленного сустава
Что представляет собой заболевание?
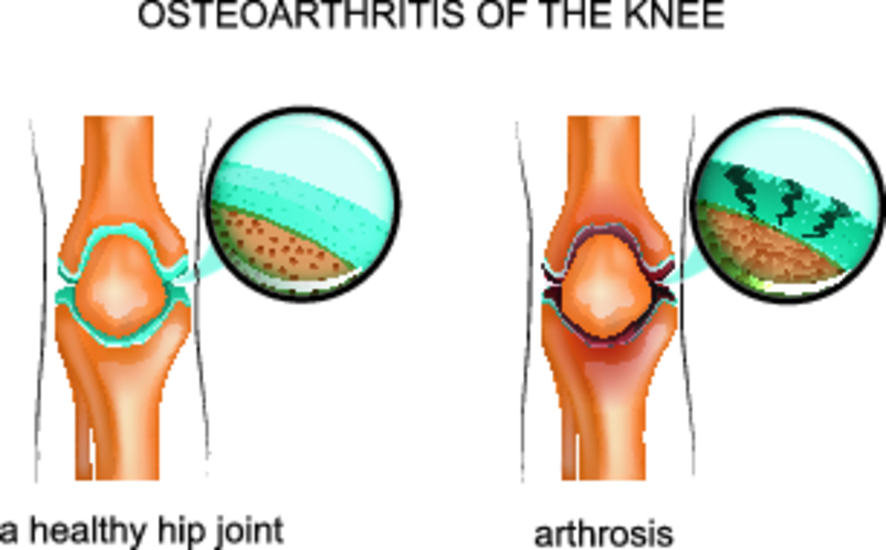
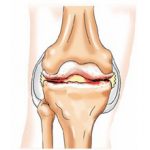
Заболевание представляет собой хроническое поражение, которое сопровождается дегенеративными и деструктивными процессами в колене. Если остеоартроз запущен, то процесс разрушения становится необратимым.
Деструкции подвергается не только само колено, но и связки, мышцы. Начинаются дегенеративные процессы в хрящевой ткани. Она становится непрочной, а коленный сустав быстро теряет свою функциональность.
Она начинает становиться тоньше, покрывается небольшими язвами, что приводит к воспалению кости. Далее, процесс затрагивает околосуставную сумку, мышечный аппарат. Для компенсации функциональности колена начинает быстро наращиваться костная ткань — появляются остеофиты.
Лучше, конечно, начинать лечение коленного сочленения на первой стадии патологии. Однако, зачастую, заметить симптомы в этот период практически невозможно. Поэтому если вы подвержены заболеваниям опорно-двигательного аппарата, необходимо постоянно следить за своим здоровьем.
Виды лечения

Каждая стадия развития артроза коленного сустава имеет свои особенности. Важно определить степень поражения сустава, начать правильное лечение. К симптомам 1 степени патологии относят: отмечается дискомфорт в колене только после долгих физических нагрузок, быстро наступает чувство усталости, амплитуда движений немного ограничена из-за неприятных ощущений в поражённой области ноги.
Вторая стадия
Заболевание на этом этапе развития ощущается более ярко, списать симптомы на усталость в ноге уже не получается:
- болевые ощущения в состоянии покоя всё равно беспокоят больного, но имеют слабо выраженный характер;
- дискомфорт в области колена сильнее всего по утрам после пробуждения или в периоды сильных физических нагрузок. Боли стихают к вечеру, проходят только после приёма анальгезирующего средства;
- во время движения суставом отмечается характерный хруст, щелчок;
- ввиду болевых ощущений, пациент медленнее ходит, иногда требуется использование трости;
- внешне заметна незначительная деформация сустава в колене;
- часто отмечается осложнение в виде «суставной мыши», состояние спровоцировано попаданием элемента кости или хряща в полость сустава, что становится причиной острой боли, невозможности движения;
- при пальпации колена, близлежащих тканей ощущаются лёгкие боли;
- если воспалительный процесс присоединился к течению заболевания, у больного наблюдается отёчность поражённого колена;
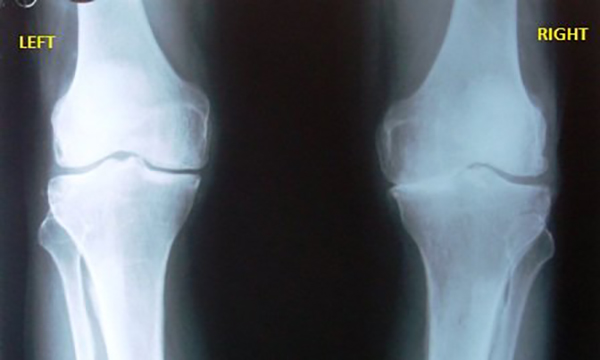
- рентгеновский снимок показывает значительные изменения в строении поражённого сустава: кость утолщается, имеется деформация, суставная щель сильно сужается, костная ткань разрастается.
Именно на этой стадии развития недуга многие пациенты обращаются к доктору. Имеются достаточно серьёзные изменения, существенно снижающие качество жизни: нормальный процесс ходьбы затруднён, снижается работоспособность человека в целом.
Третья степень поражения коленного сустава характеризуется значительными деформациями, острыми болями, некоторым больным дают группу инвалидности. Требуется помощь хирургов, сохранить двигательную активность может только протез.
Терапия остеоартроза может проводиться в двух направлениях — консервативное и хирургическое. Медикаментозные и физиотерапевтические методы лечения назначаются на первых стадиях заболевания, пока нет критичного разрушения хрящевой ткани.
Операция требуется, как правило, уже на последней стадии артроза.
При своевременном обращении больного за медицинской помощью необходимости в установке искусственного сустава нет. Для избавления от остеоартроза больным прописывают:
- обезболивающие препараты;
- нестероидные средства для снятия воспаления;
- лекарства, активирующие процесс восстановления хрящевых тканей.
Народные способы лечения очень помогают в борьбе с остеоартрозом. Однако прежде чем начать их активное использование следует уведомить своего лечащего врача, так как не всегда можно сочетать те или иные препараты традиционной и народной медицины.
Для того чтобы получить от лечения максимум пользы, все целительные средства должны взаимно усиливать действия друг друга.
Полезна в лечение недуга голубая глина. Глина продается в порошкообразном стоянии, и потому ее необходимо растворить в воде по такой степени, чтобы получилась консистенция густой сметаны.
Оставляют этот компресс на 4 часа. Применять глину повторно запрещено.
Лечение проводят ежедневно на протяжении 30 дней. В том случае если уже после половины курса пропали какие-либо проявления болезни, его можно прекратить.
Цветы одуванчика оказывают положительное действие на суставы, в том числе и коленные. Для того чтобы улучшить свое состояние, в период цветения растения надо ежедневно съедать в сыром виде 6 цветков. Очень важно хорошо их пережевать. Проводят такую терапию на протяжении всего периода цветения.
После остывания хрен выкладывают на плотную хлопчатую ткань, которая накладывается но больное место. Сверху компресс накрывают полиэтиленом и фиксируют при помощи бинта.
Дополнительно утеплять компресс не требуется. Длительность одной процедуры – 4 часа.
Курс лечения составляет 20 дней.
Затем капусту пропускают через соковыжималку. В соке смачивают сложенный вчетверо бинт и прикладывают его к пораженному суставу.
Сверху бинт прикрывают целлофаном и закрепляют повязкой. Накладывается этот компресс на всю ночь.
Можно использовать и листья капусты. Для этого крупные мясистые листья отделяются от кочана, их внутренняя сторона смазывается медом, и этой стороной они накладываются на больные колени.
Сверху листья накрывают полиэтиленом и фиксируют повязкой. Процедуру проводят в течение всей ночи.
Длительность курса – 1 месяц.
Продолжаться процедура должна целую ночь. Курс применения таких компрессов составляет 2 недели.
Полезно применить для лечения и кефирный компресс. Для него требуется взять кефир и всыпать в него растертую до порошка скорлупу свежего сырого яйца.
Длительность процедуры составляет 2 часа 30 минут. Улучшение в состоянии больной начинает ощущать уже на третий день лечения, весь курс которого составляет 14 дней.
Листья лопуха – проверенное средство от болезней суставов. Для того чтобы снять боль и уменьшить воспаление требуется взять 7 крупных листьев, промыть и просушить их бумажным полотенцем.
Затем их складывают в стопу, располагая вниз пушистой стороной. Сверху на стопку устанавливают кастрюлю, в которой находится горячая вода.
Стоять кастрюля должна столько времени, сколько требуется для того, что смазать колено качественным растительным маслом. Далее прогретые листья прикладывают всей стопкой к суставу: пушистой стороной к коже.
Для полноценного лечения требуется не менее 20 дней.
Березовые листья также являются хорошим средством для лечения коленного остеоартроза. Листья необходимо опустить на 10 секунд в кипящую воду, после чего выложить на льняное полотенце и приложить к колену на целую ночь. Лечение продолжается от 10 дней до 2 недель.
Можно использовать для лечения и сельдерей. Для этого лекарства требуется взять один корневой сельдерей и, не удаляя его листьев, промыть.

Затем все растение целиком пропускают через соковыжималку. Сок сельдерея употребляют 3 раза в сутки за 35 минут до еды по 2 больших ложки.
Можно попробовать избавиться от недуга и довольно жгучим средством. 2 большие ложки сухой горчицы соединяют с 2 большими ложками поваренной соли и 2 стручками острого перца.
Затем эту смесь требуется залить 200 миллилитрами качественной водки. Настаивают этот препарат 7 дней, встряхивая один раз в 12 часов.
Полученную настойку применяют для растирания больного колена перед сном. Лечение продолжают до полного снятия боли.
Варить парафин требуется до полного растворения. После того как он остынет до 50 градусов, следует искупать в парафине хлопчатобумажную ткань.
Как только ткань пропитается парафином, ее накладывают на пораженный сустав. Компресс не снимают 30 минут.
Главной целью лечения является восстановление нормального питания хряща, его структуры, нормального объема движений. Первая степень остеоартроза в основном не требует использования обезболивающих средств, так как болевой синдром не сильно выражен.
Прежде всего, следует устранить те причины, которые спровоцировали проблему. Например, пациентам с лишним весом рекомендуется диета для снижения массы тела.
Медикаментозное
Что касается медикаментозного лечения, то оно предусматривает использование таких препаратов:
- Хондропротекторы. Они способствуют восстановлению хряща, защищают его от разрушения. Лучше всего отдать предпочтение комбинированным средствам, которые одновременно содержат глюкозамин и хондроитин. Использовать следует препараты для внутримышечного введения, что позволит быстро подпитать хрящ. Эффективными являются такие лекарства: «Терафлекс», «Афлутоп».
- Миорелаксанты. Они принимаются однократно в случае усиления боли и появления мышечного спазма.
Диета при остеоартрозе

Строгой диеты не предусмотрено, задача – обеспечить организм полноценным питанием, скорректировать массу тела, наладить обменные процессы, снабдить хрящ полезными для него веществами.
- приготовленные из отходов животноводства (хвостов, ножек, рубца) холодец, желе, хаш;
- нежирное мясо, птица, рыба, морская капуста, морепродукты;
- кисломолочные изделия, яйца;
- орехи, зелень, фрукты, ягоды;
- крупы, чечевица, злаковые, фасоль;
- сырые, тушеные, паровые овощи;
- заменить животные жиры растительными.
- сахара, выпечки, высококалорийной продукции;
- паприки, острых блюд;
- копченостей, жареных продуктов, консервов, жирных сортов мяса;
- томатов, цитрусовых, белокочанной капусты;
- молока;
- спиртосодержащих напитков.
В целях профилактики, для сохранения подвижности, функциональности колена, укрепления мышц, связочного аппарата, в восстановительный послеоперационный период показан комплекс лечебных упражнений. Подбирает их врач ЛФК исходя из тяжести симптомов, возраста пациента, физического состояния. Они не должны вызывать боль в колене, сильное перенапряжение.
Начинать нужно с короткого облегченного курса, предшествующей разминки – растяжки, завершающего расслабляющего упражнения. Постепенно нагрузка и длительность занятий должны увеличиваться. Главное требование – регулярность, по 2-3 раза в день.
Полезно дополнить плаванием. На первом этапе упражнения совсем короткие – 10-15 сек, постепенно прибавлять время, доводя до нескольких минут. Наиболее эффективна суставная гимнастика Бубновского.
Единой и строгой диеты, которую нужно соблюдать при остеоартрозе коленных суставов, не существует. Однако есть ряд рекомендаций, которые следует соблюдать при организации режима питания.
Одной из основных задач диеты является снижение веса тела, но рекомендуется употреблять в пищу холодец и хаш, особенно если они будут сварены на хрящах и ногах, такая пища содержит коллаген, полезный при лечении остеоартроза.
Укреплению костной ткани способствует употребление молочных продуктов. Восстановлению тканей хрящей хорошо поможет белок, содержащийся в мясе и рыбе.
К рекомендуемым способам их приготовления относятся готовка на пару или тушение. Кроме животного белка, будет полезен и белок растительный, содержащийся в фасоли и гречке, а также в чечевице.
Но, употребляя в пищу сладкое, не стоит забывать о риске набора дополнительного лишнего веса. Углеводы можно получить и из овощей и фруктов.
К веществам, поддерживающим процессы обмена в организме, относятся растительные жиры и сливочное масло. Также обязательным является употребление витаминов группы В.
Чтобы снизить аппетит, рекомендуется отказаться от алкоголя, а пищу принимать маленькими порциями несколько раз в день, не переедая. Соблюдение одной только диеты не способно вылечить остеоартроз коленного сустава, но может помочь оздоровить организм и ускорить выздоровление.
Методы диагностики остеоартроза коленного сустава
Диагноз ставиться специалистом на основании осмотра, жалоб пациента и результатов рентгенологического обследования. Рентгенография – методика, которая позволяет уточнить диагноз, выраженность патологии и наблюдать за процессом изменений.
Считается самым главным методом при постановке диагноза. Данный способ позволяет исключить вероятность развития других заболеваний в данной области.
Остеоартроз колена на начальной стадии не просматривается на рентгенограмме. Затем определяется сужение суставной щели. В современной медицине также пользуются и такими методами диагностирования гонартроза нижних конечностей: компьютерная томография, магнитно-резонансная томография.

Остеоартроз коленного сустава 2 степени требует комплексного и грамотного подхода. Поставить точный диагноз врач может только на основе целого ряда специфических исследований: рентгенография, МРТ, анализ кров и мочи, другие манипуляции.
Диагностируют остеоартроз на основании данных клинического осмотра и динамики жалоб пациента. Для подтверждения диагноза применяют лабораторные и инструментальные методы исследования.
Основным методом является рентгенологическое обследование. Для диагностики остеоартроза коленного сустава необходимо сделать снимок в трёх проекциях.
Какие рентгенологические признаки характерны для данного заболевания:
- Изменение просвета суставной щели. Это основной диагностический признак для артроза. На первых стадиях сужение щели обнаруживается лишь при сравнении снимков больного и здорового суставов. К последней стадии суставная щель практически отсутствует.
- Остеофиты. Этот признак появляется позднее. Он представлен костными разрастаниями вокруг сустава, которые со временем приводят к его деформации.
- Субхондральный склероз. Это уплотнение участков кости, подверженных наибольшим нагрузкам.
Лабораторные исследования не имеют основного значения в диагностике остеоартроза. Патологические изменения будут наблюдаться лишь при развитии воспалительного процесса — рост СОЭ и лейкоцитоз.
В процессе постановки диагноза доктора опираются на важные критерии, перечисленные ниже. В первую очередь заполняется история болезни. Остеоартроз коленного сустава диагностируется и относится врачом к одной из трех стадий его развития.
Диагноз остеоартроза коленного сустава ставится на основании анамнеза заболевания, жалоб и объективного осмотра пациента ортопедом. Диагноз подтверждается лабораторными и инструментальными методами исследования. Лабораторная диагностика включает в себя следующие анализы:
- кровь на СОЭ, лейкоцитоз, гемоглобин – определяется наличие воспалительного процесса в организме;
- общий анализ мочи;
- биохимический анализ крови.

Но основным видом дифференциальной диагностики являются инструментальные методы исследования, с помощью которых можно определить не только патологический процесс, но и степень поражения. К таким методам относятся:
- рентгенография обоих коленных суставов в двух проекциях – рентген делается для сравнения и выявления патологического процесса в виде сужения суставной щели, остеофитов, изменений хрящевой ткани;
- УЗИ коленного сустава – для определения состояния мягких тканей и кровеносной сети коленного сустава;
- артроскопия – внутреннее обследование полости сустава с помощью эндоскопа, вводимого в него через проколы. Результаты обследования отображаются на экране монитора. Процедура может быть не только диагностической, но и лечебной;
- КТ – позволяет определить мельчайшие изменения в суставе;
- МРТ – дает четкий анализ мягких тканей в области сустава.
Остеоартроз коленей требует грамотного и профессионального подхода. В случае любых продолжительных болей в коленях или других симптомах необходимо обратиться к врачу. Также существует ряд оценочных тестов, которые помогут доктору точно определить стадию болезни.
Основные задачи лечения – это обезболивание, восстановление хряща, других пораженных суставных структур и двигательной функции колена. Достигнуть успеха можно только при своевременном начале терапии. Если начать лечить остеоартроз на 1 или 2 степени, то возможно не только приостановить развитие патологии, но и даже частично восстановить разрушенный хрящ.
Итак, с чего начать, как лечить недуг правильно?
Прежде всего, если точно известна причина болезни – необходимо попытаться ее устранить. Когда больной страдает избыточным весом – необходимо похудеть. При нарушении обмена веществ или гормонального фона – следует направить силы на его нормализацию.
Подбор медикаментозных средств – задача врача, самостоятельно их назначать себе не стоит. Чаще всего для лечения применяются комбинации следующих групп препаратов:
- анальгетики (обезболивающие);
- гормональные и нестероидные противовоспалительные средства;
- хондропротекторы – средства, питающие и восстанавливающие хрящ.
Для восстановления суставного хряща очень полезны продукты и биоактивные добавки, содержащие коллаген и хондроитин. Хондроитин есть в большом количестве в ракообразных (креветки, крабы и т. п.), коллаген – в нежирном мясе.
Выработке организмом человека собственного коллагена способствует диета с употреблением рыбы лососевых пород (которая содержит много ненасыщенных жирных кислот), морской капусты, постного мяса и птицы (преимущественно индейки), а также богатых витаминами и антиоксидантами свежих овощей, фруктов и зелени.
Соблюдая диету, необходимо избегать употребления острых, пересоленных, жирных и богатых простыми углеводами блюд – они препятствуют усвоению необходимых для питания хрящевой ткани аминокислот и способствуют увеличению веса.

Препараты, содержащие хондроитин – одни из основных медикаментов для лечения артроза
В качестве дополнительных лечебных мер вне острой фазы обязательно применяют массаж, иглоукалывание, физиолечение (лазер, ультразвук, магнитотерапию), гимнастику (лечебную физкультуру, йогу) и санаторно-курортную терапию.
Для коррекции походки и в качестве ортопедической помощи используют накладки на колени, ортезы, супинаторы, при необходимости – трости и костыли.
Артрозом коленного сустава занимается ортопед, но чаще всего пациент не сразу попадает к этому специалисту, и артроз коленного сустава диагностирует терапевт или хирург. Есть необходимый минимум обследования, с результатами которого можно направляться к ортопеду:
- Рентгенография коленных суставов в двух проекциях. Чаще всего рентгена достаточно, чтобы поставить диагноз остеоартроза, определить его стадию. Недостаток лишь в том, что невозможно оценить состояние мягких тканей сустава.
- Клинический анализ крови. Для ортопеда будет важным значение СОЭ (скорости оседания эритроцитов). Если ее показатель превышает 20 мм, есть повод заподозрить воспалительное заболевание сустава.
- Биохимический анализ крови на С-реактивный белок, ревматоидный фактор, сиаловые кислоты, серомукоид, щелочную фосфатазу. Все это маркеры воспаления. При артрозе они, как правило, не повышены. При их возрастании стоит насторожиться в отношении артритов.
После клинического осмотра ортопед может назначить дополнительные методы диагностики, если посчитает нужным. К ним относятся:
- Магнитно-резонансная томография. Она позволяет рассмотреть сустав на множестве срезов, оценить состояние хряща, менисков, связок, капсулы.
- УЗИ. Этот метод стал популярен в последние годы. Его стоимость существенно ниже, чем у МРТ. УЗИ позволяет визуализировать мягкие ткани, но более субъективен, зависит от опыта специалиста, проводящего данное исследование.
Заболевание нужно лечить только после установки точного диагноза. Для этого проводится оценка функциональности сустава – индекс Лекена. Кроме того, обязательно проводится рентгенография.
Медикаментозное
Что касается лечения, то в первую очередь проводится медикаментозная терапия. Больному прописываются следующие препараты:
- Нестероидные противовоспалительные препараты, которые помогают устранить воспаление и болевые ощущения: «Нимесил», «Мовалис». Лечение этими препаратами производится на любом этапе борьбы с болезнью. Принимать эти средства можно в форме таблеток, мазей и даже инъекций. Применять данные препараты можно не более 14-ти дней.
- Хондропротекторы. Они дают возможность восстановить хрящевую ткань коленного сустава и защитить ее от дальнейшего разрушения. Среди них можно выделить: «Хондроитин», «Терафлекс», «Артрон».
- Препараты для инъекций, вводимых внутрь сочленения. Их можно применять только один раз на протяжении двух недель. Они помогают очень быстро избавиться от боли и утихомирить воспалительный процесс. Лечение такими средствами допустимо, если деформирующий остеоартроз достиг последней стадии развития.
- Лекарства, в составе которых присутствует гиалуроновая кислота. Предназначаются они для инъекций. Эти препараты помогают улучшить амортизационные свойства коленного сустава. Всего можно применить 3-4 инъекции, между которыми должен соблюдаться временной промежуток в 7 дней. Курс лечения можно повторять, но не более 3 раз в год.

Традиционное лечение будет более эффективным, если параллельно применять физиотерапевтические процедуры. Прежде всего, больному необходимо пересмотреть режим физической нагрузки, и постараться ее ограничить или уменьшить.
Проводятся физиотерапевтические процедуры только в специализированных учреждениях. Если осуществлять их регулярно, то больному удастся восстановить нормальный обмен веществ и кровоток в тканях, уменьшить интенсивность воспалительного процесса.
- Электрофорез.
- Озокерит.
- УВЧ.
Методы лечения
Так как деформирующий остеоартроз относится к прогрессирующему деструктивному заболеванию, полностью вылечить его не представляется возможным. Но затормозить патологический процесс и добиться длительной ремиссии возможно.
Лечение проводится комплексно и включает в себя:
- медикаментозную терапию;
- физиотерапевтическое лечение;
- хирургические методы лечения.
Медикаментозная терапия направлена на снятие болевого симптома, воспалительных явлений, замедления прогрессирования заболевания, восстановления хрящевой ткани. Препараты, купирующие воспалительный процесс, представлены в аптечной сети широким ассортиментом.
Нестероидныепротивовоспалительныесредства – аспирин, ибупрофен, индаметацин, ацеклофенак, диклофенак и другие. Подбирается лекарственное средство с учетом сопутствующих хронических заболеваний, степени поражения сустава и индивидуальных особенностей организма пациента.
Хондропротекторы
Хондропротекторы при деформирующем остеоартрозе – это одни из важнейших препаратов, направленные на восстановление и защиту хрящевой ткани сустава. В этой группе медикаментов активным началом является хондроитин сульфат и глюкозамин, которые входят в состав различных лекарственных средств. Эффективными хондропротекторами являются:
- артра – препарат для приема внутрь. Стимулирует регенерацию, то есть восстановление хрящевой ткани, уменьшает болевой симптом и обладает умеренным противовоспалительным свойством;
- афлутоп – препарат, содержащий в своем составе хондроитин сульфат, предназначенный для внутримышечных и внутрисуставных инъекций. Назначается только взрослым пациентам;
- структум – препарат для приема внутрь. Возможно применение детям с 15 лет. Содержит в своем составе хондроитин сульфат;
- румалон – препарат для внутримышечных инъекций, содержащий в своем составе глюкозамингликан – пептидный комплекс. Применяется по схеме для стимуляции регенерации хрящевой ткани;
- хондрогард – препарат для внутримышечных инъекций, содержащий сульфат натрия хондроитина. Предотвращает разрушение хряща, восстанавливает фосфорно-кальциевый обмен, способствует уменьшению болевого симптома.
Мази согревающего и раздражающего действия для наружного применения назначаются в качестве дополнения к основному медикаментозному лечению остеоартроза. С их помощью купируются незначительные воспалительные явления, и отмечается снижение болевого симптома.
- финалгон;
- меновазин;
- капсаицин;
- вольтарен;
- кетонал;
- фастум гель.
Физиотерапия
Физиотерапевтическое лечение входит в комплекс лечебных мероприятий при заболевании коленного сустава. В результате физиопроцедур происходит улучшение кровообращения в патологическом очаге, в результате чего боли в суставе уменьшаются, спадает отек и мышечный спазм. Физиотерапия назначается после купирования острого состояния в фазе ремиссии.
Назначение процедур проводится с учетом показаний и противопоказаний, сопутствующих заболеваний, а также индивидуальных особенностей организма пациента. Из физиопроцедур применяются следующие методики:
- электрофорез с новокаином на область коленного сустава;
- ультразвук;
- магнитотерапия;
- УВЧ;
- грязевые аппликации;
- радоновые ванны;
- массаж.
Операция
Хирургическиеметодылечения ‒ проводятся при отсутствии положительного эффекта от консервативного лечения и в зависимости от степени поражения сустава. При ранней стадии патологического процесса возможно проведение артроскопии с визуальным обследованием полости коленного сустава и определением состояния хрящевой ткани.
Если имеет место отслойка хряща или разволокнение его поверхности, проводится иссечение этих участков специальными лезвиями с последующей обработкой раневого поля. Так как артроскопия является щадящим хирургическим методом, уже на следующий день пациент приступает к реабилитации, начиная ходить и выполнять лечебную гимнастику для восстановления функции коленного сустава.
При поздних стадиях развития остеоартроза в зависимости от состояния органа проводится эндопротезирование, то есть разрушенный коленный сустав заменяется искусственным из титанового сплава. После реабилитационного периода пациент может возвращаться к нормальной жизни.
Иногда по показаниям проводится частичное эндопротезирование, то есть для его осуществления делаются небольшие разрезы. При таком виде оперативного вмешательства реабилитационный период будет более продолжительным.
Народные методы
Народные средства в лечении остеоартроза могут применяться в домашних условиях как дополнение к основному лечению и в качестве профилактического средства для предупреждения обострений болезни. Применять рецепты народных средств можно только после консультации специалиста. Самыми популярными и эффективными являются следующие рецепты:
- смесь из 15 мл яблочного уксуса, куриного желтка и 5 мл скипидара. Применяется в качестве натирания;
- мазь из меда и мумие – на 0,1 кг меда берется 3 г мумие. Применяется для смазывания больного колена перед сном;
- применение эфирных масел лаванды, можжевельника, пихты или эвкалипта для натирания или массажа – в растительное масло в количестве 100 г добавляется 5 капель эфирного масла;
- компресс из нутряного сала (0,1 кг) и яичных желтков (два или три). Накладывается на сутки. Способствует снятию боли в колене.
ЛФК – лечебная физкультура является обязательной в комплексном лечении патологии коленного сустава. Так как при заболевании страдает не только хрящевая ткань сустава, но и мышцы, связки. Лечебная гимнастика направлена на укрепление мускульно-связочного аппарата и предотвращения развития контрактур.
Занятия ЛФК разрешаются только в стадии ремиссии. Упражнения выполняются в положении лежа или сидя, чтобы избежать нагрузки на сустав. Обязательным условием при занятии лечебной гимнастикой является регулярность выполнения комплекса упражнений.

Прогноз для трудоспособности при остеоартрозе коленного сустава зависит от степени поражения и от качества лечения. При комплексном подходе к лечению и выполнению всех рекомендаций врача прогноз для трудоспособности и качества жизни будет положительным.
Остеоартроз коленного сустава – это прогрессирующее заболевание, которое необходимо лечить как можно раньше.
Лечение остеоартроза требует сил и времени. Назначается врачом – специалистом в области ортопедии или ревматологии. Болезнь необратима, и важно как можно раньше приступить к выполнению комплекса лечебных мероприятий, направленных на остановку патологического процесса и устранение провоцирующего фактора. Лечение комплексное, но может проходить в сегментируемом направлении.
- Медикаментозные препараты – снятие болевого синдрома, воспаления является задачей первой важности. В первую очередь выписывают и строго дозируют анальгетики, противовоспалительные средства нестероидного ряда, в отсутствии результата – гормональные. Затем хондропротекторы, призванные оказать противовоспалительное действие, замедлить разрушение, восстановить нарушенные структуру и функциональность. Полезны коленному суставу кальцийсодержащие препараты, витаминные комплексы, преимущественно группы В, согревающие мази, сосудорасширяющие средства, усиливающие кровоток. При наличии показаний применяют спазмолитики, миорелаксанты, чье действие направлено на снятие мышечных спазмов, тонуса скелетной мускулатуры, болей в колене.
- Ортопедическую коррекцию – использование специальных приспособлений, уменьшающих нагрузку на колено: ортопедического наколенника (тутор, ортез, бандаж), распределяющей нагрузку обуви, супинаторов, при необходимости трости.
- Лечебная физкультура, массаж – обычно с периодичностью 4-6 мес./год проводят курсы массажа голени, колена, бедра, 2-3 раза/день – занятия лечебной физкультурой, не допускают развития контрактуры, усиливают кровоток.
- Физиотерапевтические процедуры – УВЧ-терапия (лечение теплом, источник – высокочастотное электромагнитное поле), лазерная (монохроматичным светом). Магнитотерапия (воздействие магнитными полями), электрофорез (действие внешнего электрического поля), амплипульстерапия (синусоидального переменного тока).
- Диета – важно избавиться от лишнего веса, больше двигаться, питаться полезными продуктами.
- Хирургическое вмешательство – операция назначается пациентам моложе 45-47 лет, в случае, если коленный сустав разрушен, восстанавливать уже нечего, консервативные методики не действуют. Проводят эндопротезирование колена – частичное или тотальное, удаление лазером или рассасывание ударно-волновой терапией остеофитов.
- Народные средства – для положительного результата пользоваться проверенными рецептами после получения разрешения врача, параллельно с медикаментозными препаратами.
Экстренное лечение заключается в применении обезболивающих уколов, кортикостероидов, введение в полость сустава протеза синовиальной жидкости – препарата гиалуроновой кислоты.
Благотворно на суставы действует санаторно-курортное лечение, наиболее популярны курорты в Израиле, где целебные воды и соли Мертвого моря, Чехии, Болгарии с ее уникальным климатом, берег Черного моря.
Показано грязелечение, прогревание и насыщение тканей минералами, прикладывание глины, диадинамотерапия, различные процедуры по снятию отечности, улучшению кровоснабжения. Зимой отдыхать не рекомендуется.

- Снижение массы тела.Нагрузка на коленный сустав значительно уменьшится, даже если сбросить 5 кг. Соответственно, другие методы лечения будут более эффективны.
- Ортопедический режим. Прежде всего необходимо снижение физических нагрузок. Имеются в виду: перенос тяжестей, ходьба на большие расстояния без отдыха. А прогулки, ходьба на лыжах, плавание только приветствуются. По возможности лучше сменить вид деятельности на более щадящую. А на 3-й и 4-й стадии для разгрузки сустава следует использовать трость или костыли.
- Лечебная физическая культура. Ее роль в терапии артроза неоспорима, специальные упражнения направлены на укрепление мускулатуры ног, предотвращение контрактур (ограничения движений в суставе).
- Массаж. При артрозе колена рекомендуется периодически (2–3 раза в год) проходить курс массажа бедер и голеней. Это поможет избежать мышечной гипотрофии и улучшит кровоток в суставах.
- Ношение ортопедических стелек-супинаторов, при нагрузках – наколенника мягкой фиксации.
- Тракция сустава. В медицинских центрах, занимающихся консервативным лечением патологии суставов, существуют различные приспособления, разгружающие сустав с помощью тракции конечности.
- Физиолечение. Уменьшает воспалительный процесс в суставе, улучшает кровоток, а методы с применением лекарственных препаратов способствуют их проникновению в ткани. Применяются разные методы – магнитное поле, лазер, ультразвук, электрофорез, УВЧ, гипербарическая оксигенация, амплипульс.
- Противовоспалительные средства. На первом месте – нестероидные противовоспалительные препараты. Предпочтение отдается группе селективных средств. Блокируя воспаление и обезболивая, они имеют минимум побочных эффектов на системы организма. Но все же лучше проконсультироваться с врачом, он подберет нужный препарат и способ применения (внутримышечно, внутрь или местно в виде мазей, гелей, кремов). В некоторых случаях (стойкий синовиит) требуется введение в сустав или околосуставные ткани стероидных гормонов (кеналог, дипроспан). Они обладают мощным противовоспалительным эффектом. Следует знать, что эти средства нельзя использовать часто и необоснованно, возможны такие серьезные последствия, как прогрессирование болезни, развитие остеопороза.
- Хондропротекторы (Дона, Структум, Артра, Алфлутоп). Это группа лекарственных средств, улучшающих питание суставного хряща и способствующих синтезу его клеток. Рекомендуется принимать хондропротекторы курсами, раз в полгода, внутрь или вводить их в полость сустава либо комбинировать эти два способа введения.
- Другие лекарственные средства в лечении артроза. Это препараты, улучшающие кровообращение (Актовегин, Трентал), миорелаксанты, снимающие болезненные мышечные спазмы (Сирдалуд, Мидокалм). Как и хондропротекторы, их стоит принимать строго по назначению врача.
- Протезы синовиальной жидкости (Ферматрон, Гиалган, Нолтрекс). Они имеют консистенцию геля. Продуцируются на основе известной многим гиалуроновой кислоты. Введенные внутрисуставно, эти препараты снижают трение суставных поверхностей друг о друга, тем самым уменьшая болевые ощущения и хруст. Применение курсами 3–5 инъекций раз в полгода позволяет затормозить или остановить прогрессирование артроза.
- Внутрисуставное введение кислорода или озона. Эти газы являются мощными стимуляторами обменных процессов, снимают воспаление. Лечение проводится курсами раз в полгода.
- Иглорефлексотерапия. Локально улучшает питание тканей и обменные процессы в них.
- Санаторно-курортное лечение. При артрозе подойдут курорты с низкой относительной влажностью воздуха и без частой смены погодных условий (Крым, точнее, его южный берег, Урал, Средняя Азия). Хорошо помогает бальнеотерапия, грязелечение.
- Артроскопия коленного сустава. При артрозе эта методика не является радикальной, врач под видеоконтролем имеет возможность подшлифовать измененное хрящевое покрытие, удалить части поврежденных из-за дегенеративного процесса менисков. В результате у пациента могут уменьшиться болевые ощущения.
- Корригирующая остеотомия большеберцовой кости или бедра. Доктор может порекомендовать эту операцию в случае, когда артроз ограничен одной половиной сустава (наружной или внутренней), что сопровождается О- или Х-образной деформацией ноги. Обычно такой метод лечения проводится молодым пациентам.
- Эндопротезирование коленного сустава. Радикальная операция, предполагающая замену всего сустава или только одного компонента (бедренной или большеберцовой суставной площадки) искусственными имплантатами высокого качества. Проводится при артрозе 3-й или 4-й степени, а иногда и при 2-й, если неэффективно другое лечение и отсутствует необходимый для ходьбы объем движений в суставе.

- Нормализация массы тела.
- Сбалансированное питание. Следует употреблять больше продуктов, богатых кальцием (кунжут, твердые сыры, молоко, кефир), витаминами группы В (хлеб из цельного зерна), фруктов. Ограничьте употребление соли, жареной пищи, жирного мяса, алкоголя.
- Выполнение лечебной физкультуры ежедневно. Лучше подобрать оптимальный комплекс упражнений с помощью инструктора, затем можно выполнять его дома самостоятельно 2 раза в день по 15–20 минут. Допускается заниматься лечебной гимнастикой в теплой воде (36–37 C).
- Самомассаж околосуставных тканей – разминание, круговые движения, шлепки ладонями. Не массируйте сам коленный сустав!
- Тепловые процедуры:
- электрическая или резиновая грелка, нужно обернуть ей сустав спереди и с боков – по 30–40 минут 2 недели.
- прикладывание к колену тканевого мешочка, наполненного солью, нагретой на сковороде. Держать 30 минут, курс также 2 недели.
- парафиновые аппликации – расплавленный на водяной бане парафин с температурой 50–60 C нанесите на колено, исключив область подколенной ямки, слоем не менее 1 см, накрыть пленкой и одеялом, держать 40 минут. Курс – через день 7–10 процедур.
- Физиолечение. В настоящее время в продаже имеется множество приборов для физиотерапии в домашних условиях. Это аппараты для квантовой терапии, магнитолечения и другие. Приобретать такие приборы следует только после консультации с врачом, а также следить, чтобы товар был сертифицирован.
- Компрессы. При болях и отечности неплохо помогает компресс с димексидом (димексид с новокаином 0,5 % 1:3), его нужно держать не более 60 минут, если появится жжение, то сразу снимите компресс и ополосните сустав прохладной водой с мылом. Длительность курса 2 недели. Можно применять обычный полуспиртовый компресс на ночь.
Первая стадия
Механизм развития
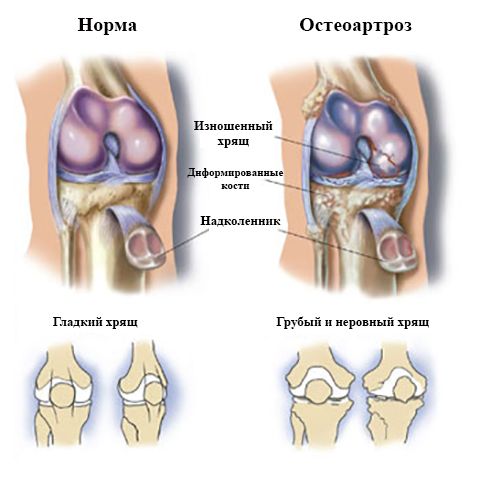
Несмотря на полиэтиологическое происхождение, механизм развития остеоартроза совершенно одинаков. Основа патологии заключается в нарушении процесса регенерации и размножения хондроцитов. Хрящевая ткань имеет низкий уровень метаболизма, не наделена кровеносными сосудами, достаточно гидрофильна, прочна и эластична.
У здорового человека хрящевое покрытие костей гладкое, эластичное, у больного данное покрытие блеклое, с зонами истирания и остеофитами. При остеоартрозе 1 степени тяжести остеофиты не наблюдаются, они появляются при второй степени заболевания.
Недостаток питательных веществ ведет к стоппированию размножительного процесса хондроцитов. Слой хряща суживается, появляются оголенные зоны, которые покрываются костными шипами. Синовиальная сумка атрофируется, одновременно уменьшается смазочная жидкость, суставные кости практически остаются без амортизации.
Беспрепятственное движение костей друг относительно друга усугубляется, при малейшем движении в коленных суставах появляется невыносимая боль, двигательная функция нарушается. Скованность суставов появляется из-за ночного накопления внутри суставов остатков хрящевых волокон, кусочков остеофитов, которые свободно плавают в синовиальной жидкости, а во время сна оседают на поврежденные поверхности костей.
Постоянная физическая нагрузка ускоряет процесс анкилозирования коленных суставов. С истечением времени вследствие истирания хряща, нарушается его нормальная форма и функция. Все суставные компонент (кости, мышцы, связки, синовиальные сумки) деформируются.
На краю суставных коленных костей появляются костные шипы. Связки и мышцы претерпеваю перерождение фибринозного характера. Суставная конструкция колен становится ранимой к растяжениям, надрывам, разрывам, перелома.
Причины остеоартроза колена и группы риска
Патологическим изменениям в коленном суставе подвержено значительное число мужчин и женщин, особенно после 40 лет, когда начинают происходить в организме дегенеративные процессы. Но у лиц женского пола остеоартроз встречается значительно чаще. Причины, приводящие к развитию заболевания, могут иметь разнообразный характер, а именно:
- большой вес – избыточное давление его на ноги приводит к микротравмам хрящевой ткани сустава и возникновению воспаления, что приводит в дальнейшем к ее разрушению;
- артериальная гипертония и варикозное расширение вен – страдает питание хряща в суставной сумке;
- травматическое повреждение не только самого сустава, но и костей нижних конечностей;
- гормональный сдвиг на фоне менопаузы у женщин – происходит замедление всех обменных процессов, в результате чего хрящевая ткань не успевает обновляться и происходит ее истончение;
- наследственная предрасположенность;
- врожденные аномалии развития костной ткани;
- возраст – старение организма приводит к увеличению дегенеративных процессов в хрящевой ткани коленного сустава;
- тяжелый физический труд;
- профессиональный спорт.
Кроме основных причин, приводящих к развитию остеоартроза, имеет место ряд факторов, способствующих развитию данной патологии:
- малоподвижный образ жизни;
- наличие инфекционных или хронических заболеваний внутренних органов;
- сахарный диабет 1 и 2 типа;
- операция на колене по поводу удаления мениска.
Этиология развития коленного артроза недостаточно изучена, но известны факторы, которые предрасполагают к этому заболеванию. К ним относятся:
- врожденное нарушение развития суставов;
- заболевания с аномалиями обменных процессов (эндокринные) – нарушается питание и кровоснабжение суставов;
- наследственная предрасположенность – у людей, страдающих артрозом колена, дети чаще заболевают;
- предшествующие артриты (ревматоидный, псориатический, реактивный) – приводят к нарушению структуры хряща;
- неправильное питание;
- избыточный вес – создает повышенную нагрузку на сустав;
- пожилой возраст;
- различные травмы (вывихи, разрывы коленных связок, переломы);
- повышенная нагрузка на ноги (у спортсменов, грузчиков и т. д.);
- интоксикация (курение, алкоголь);
- подагра;
- гормональный дисбаланс в период менопаузы.
Все эти факторы либо нарушают питание и структуру хрящевой ткани, либо повышают нагрузку на коленные суставы. В результате разрушения хряща увеличивается нагрузка на кости. В качестве компенсаторной реакции образуются остеофиты – костные выросты, которые выполняют поддерживающую и стабилизирующую сустав функции.
Остеоартроз коленного сустава может быть спровоцирован следующими факторами:
- генетическая предрасположенность;
- слишком высокий вес, чаще всего эта проблема возникает у людей после 40 лет, чем больше масса тела, тем быстрее прогрессирует заболевание;
- нарушение работы эндокринной системы и общего обмена веществ;
- большие механические нагрузки: тяжелая физическая работа, связанная с подъемом тяжестей, спорт;
- вредные привычки;
- нарушение обмена гормона эстрогена;
- некоторые заболевания сосудов;
- сидячий образ жизни, при котором суставы редко двигаются;
- врожденные проблемы скелета;
- травмы, оперативное вмешательство;
- возраст, со временем сочленение изнашивается и, не получая необходимого питания и защиты, разрушается, чаще всего остеоартроз поражает людей, которые старше 60 лет.
Само по себе заболевание не начинает развиваться, толчок ему дает одна из перечисленных ниже причин:
- избыточный вес более 25 килограммов;
- возрастные изменения в суставах;
- атеросклероз сосудов;
- многочисленные беременности;
- нарушения обмена веществ;
- травмы колена;
- операции на коленном суставе;
- дефекты в строении сустава;
- наследственная предрасположенность к болезням коленных суставов;
- чрезмерно большие нагрузки на колени;
- малоактивный образ жизни;
- неправильное питание длительное время.
Все, кто может отнести к себе хотя бы одну причину для развития болезни, должны с особым вниманием относиться к своему здоровью; так как чем раньше будет начато лечение остеоартроза колена, тем больше шансов на выздоровление без хирургического вмешательства.
Если называть внутренние факторы, способствующие развитию остеоартроза коленного сустава, то к ним относятся:
- Наследственность.
- Гормональные изменения.
- Сосудистые заболевания.
- Усиление активности лизосомальных ферментов, которые способны разрушать хрящевые ткани.
Внешними провоцирующими факторами называют:
- Лишний вес.
- Сверхнагрузки на колено.
- Врожденные и приобретенные суставные заболевания.

Причины, способствующие развитию ДОА второй степени:
- Чрезмерная нагрузка на колени. По причине этого фактора гонартроз развивается при избыточном ИМТ и работе, связанной с переноской тяжестей.
- Отягощенный семейный анамнез. Исследователи выделили антиген, определяющий склонность к деформирующему артрозу.
- Травматические повреждения. Согласно статистике, не менее 20% случаев развития ДОА происходит из-за травм.
Что конкретно становится «спусковым механизмом» к началу патологических изменений тканей суставов, до настоящего времени точно не решено. Описана только малая часть факторов, которые могут влиять на развитие гонартроза.
Процесс разрушения хряща и развития остеоартроза инициируется многими причинами.
- врожденные аномалии, дефекты различных видов тканей, слабость связочного аппарата, дисплазия коленного сустава, наследственная предрасположенность к остеоартрозу – обнаруживаются еще в раннем возрасте;
- возрастные изменения – старение организма приводит к тотальным структурным изменениям, замедлению или прекращению восстановления клеток хрящевой ткани;
- длительная, чрезмерная нагрузка на колени, в т.ч. спровоцированная избыточной массой тела, искривлением позвоночника, плоскостопием;
- эндокринные нарушения, проблемы с обменом веществ, гормональный дисбаланс, в т.ч. в связи с беременностью, началом климактерического периода;
- частые стрессы, вызывающие выброс разрушительно действующих на систему кровоснабжения гормонов, болезненное напряжение мышц;
- сосудистые патологии, ухудшение кровообращения, поступление кислорода, питательных веществ к суставным тканям, венозный застой;
- инфекционные воспалительные процессы, аутоиммунные, аллергической природы, реактивное воспаление суставов, околосуставных тканей;
- механические факторы – получение травмы, растяжение связок, переломы, ушибы костей, до конца не долеченные или проигнорированные, хирургические операции на колено, постоянно повторяющиеся микротравмы;
- предшествующий артрит коленного сустава любой формы, нейродистрофический синдром.
- Идиопатический – первичный, неизвестной этиологии начинается в здоровом суставе, поражает обычно оба колена.
- Вторичный остеоартроз – причина ясна (травма, хирургическое вмешательство, диагностированное заболевание, врожденный порок, плохой обмен веществ), болезненные симптомы могут наблюдаться в одном, обоих коленях, возникать сразу или постепенно.
- пожилые люди – женщины в большей степени, после 60 риск значительно возрастает;
- ведущие нездоровый образ жизни – страдающие от никотиновой зависимости, употребляющие алкогольные напитки, ведущие малоподвижный образ жизни;
- больные, проходящие курс лечения сильнодействующими, гормональными препаратами;
- подвергающиеся перегрузкам спортсмены, работники физического труда, занятые нервной, эмоционально напряженной деятельностью;
- имеющие скудный, несбалансированный рацион, пациенты с истощенным организмом, дефицитом витаминов, микроэлементов;
- больные подагрой, сахарным диабетом.
Первичный остеоартроз поражает изначально здоровый хрящ из-за постепенного врожденного снижения его функциональной выносливости. Вторичная патология возникает на фоне уже имеющихся деструктивных изменений определенных участков хрящевых тканей.
Лишний вес
Избыточная масса тела — один из самых часто провоцирующих остеоартроз колена факторов. У человека с лишним весом сустав испытывает повышенные нагрузки. Сначала на поверхности хряща появляются несколько микротрещин, но с течением времени их становится все больше.
Хрящевая прослойка истончается, возникают первые болезненные ощущения. Ортопеды всегда выясняют причину избыточной массы тела. Если ожирение спровоцировано не перееданием, а эндокринной или гормональной патологией, то одновременно с остеоартрозом проводится и ее лечение.
Возраст
По мере старения организма замедляются процессы регенерации. Хрящевые ткани не успевают восстанавливаться на фоне естественной гибели их клеток. Поэтому даже незначительное повышение нагрузок, например, более длительная прогулка, может спровоцировать повреждение гиалинового хряща.
Врожденная сгибательная контрактура, вальгусная или варусная деформация, вывих голени или наколенника — врожденные патологии коленного сустава. Они выявляются достаточно редко, обычно в детском возрасте.
Спровоцировать поражение хряща может и гипермобильность суставов, передающаяся по наследству. Это не заболевание, а особое состояние связок и сухожилий. Они очень эластичные из-за выработки «сверхрастяжимого» коллагена.
Высокие нагрузки
Интенсивные спортивные тренировки могут привести к микротравмированию гиалинового хряща, особенно у людей старше 40 лет из-за естественного снижения его эластичности. Особенно опасны в этом возрасте быстрые глубокие приседания, езда на велосипеде на большие расстояния, бег. В США, где популярны утренние пробежки, весьма востребовано эндопротезирование коленных суставов.
Лишний вес
Причины развития заболевания, группы риска
Деформирующий остеоартроз коленного сустава 1 степени хорошо поддается лечению. Однако лучше все-таки предупредить это заболевание. Для этого нужно соблюдать меры профилактики:
- Обязательно требуется предупреждать различные травмы, удары и ушибы.
- Желательно не переохлаждаться.
- Следует максимально активизироваться, изменить малоподвижный образ жизни, заниматься гимнастикой.
- Важно правильно питаться, чтобы организм получал все необходимые элементы.
- Следует исключить любые стрессы, которые приводят к нервному перенапряжению.
- Желательно быстро и эффективно лечить любые воспалительные патологии, которые могут спровоцировать остеоартроз колена.
Лишний вес
Прогноз и возможные осложнения
Результаты лечения остеартроза 1 степени коленного сустава – только положительные. Через месяц можно забыть о боли и усталости. Но есть неутешительные прогнозы, когда в механизм патологии участвуют такие факторы как ревматизм, аллергия, онкопатологии и сахарный диабет.
Нарушение двигательной функции нижних конечностей, особенно это касается колен, заставляет задумываться. Ведь хромата или инвалидная коляска никого не радует, это потеря работы и нарушение обычного жизненного уклада.
Боль в коленных суставах, это тревожный знак, поэтому скорейшее обращение к врачу поможет перешагнуть через износ суставов плюс анкилоз, а также сохранить двигательную функцию и радоваться здоровой ходьбой и бегом.
При отсутствии врачебного вмешательства на фоне остеоартроза нередко развивается реактивный синовит, возникают спонтанные гемартрозы (кровоизлияния в полость коленного сустава), остеонекроз мыщелка бедра, наружный подвывих надколенника.
Прогноз и возможные осложнения
Раньше остеоартроз коленного сустава считался возрастным недугом, но с каждым годом болезнь молодеет. В большей степени ей подвержены женщины от 40 лет и выше. При патологии 1, 2 степени прогноз утешительный – точное соблюдение врачебных рекомендаций, методики комплексной терапии остановит процесс разрушения хряща и дальнейшей деформации костей, ускорит насколько возможно регенерацию тканей.
Функциональность сустава в этих случаях значительно не нарушается, двигательная активность сохраняется. Остеоартроз 3 степени – заболевание запущенное, часто приводит к плачевным последствиям: потере трудоспособности, невозможности самостоятельно передвигаться, обслуживать себя. Таким пациентам назначается инвалидная группа – обычно 2 или 3.
Профилактика
Не допустить развития остеоартроза коленного сустава поможет ограничение нагрузок, своевременное лечение травм любой степени тяжести и патологий опорно-двигательного аппарата, ежедневные занятия физкультурой, поддержание оптимального веса. Следует отказаться от алкоголя и курения, избегать переохлаждений.
- Контроль веса тела, профилактика или лечение ожирения.
- Регулярные занятия физической культурой. Подойдут те ее виды, где нет выраженных осевых нагрузок на ноги: плавание, катание на велосипеде, различные упражнения в положении лежа.
- Избегание физической перегрузки, переноса тяжестей.
- Своевременное посещение врача при травме или воспалении колена.
- Заместительная гормонотерапия при дефиците эстрогенов в постменопаузе у женщин.
Профилактикой артроза коленных суставов следует заниматься всем без исключения, чтобы сохранить их здоровыми как можно дольше.
Мы рекомендуем!
Симптомы и признаки
Клиническое проявление остеоартроза зависит от степени тяжести, от глубины поражения, хронических заболеваний, а также от иммунной системы и от реактивности организма в ответ на воспаление. Симптоматика остеоартроза соответствует стадиям:
- Остеоартроз коленного сустава 1 степени: морфологических проявлений нет, то есть хрящевой надкостный слой в норме, но чуть сужен по краям суставного покрытия, синовиальная сумка не изменена, она соответствует анатомическим размерам. Единственное, на что можно ссылаться по подозрению начала патологии, это уменьшенное количество смазочного вещества. Синовиальная жидкость участвует не только в амортизации сустава колена, но и в обмене веществ, питая сустав необходимым количеством аминокислот, микро и макроэлементами неорганического происхождения, а также необходимым материалом для обновления хряща и костной ткани кальцием и фосфором. Первый симптом на данном этапе – усталость сустава после долгой ходьбы, иногда покалывание и боль во время движениям.
- Остальные три степени тяжести остеоартроза полностью привязаны к механизму деструкции и воспаления. По мере оголения от хряща дистальных зон костей, повышается площадь образования костных шипов. Деструкция коленного сочленения, с образованием остеофитов, начинается с краев, далее распространяется по всей площади костей. Хрящевой слой сужается до полного истирания, вместо него разрастаются острые шипы. Появляется острая боль в утреннее время суток, которая постепенно стихает, но полностью при 2 и 3 степени остеоартроза не исчезает.
Следующий симптом – воспаление сустава (отек мышц, связок, покраснение эпителия над зоной воспаления, локальная температура). Синовиальная сумка утолщается в размерах, свою главную деятельность по продущированию синовиальной жидкости она полностью теряет.
Обострение патологии наступает после усиленных физических нагрузок. Ремиссии, если патология развита на фоне травмы, а пациент молодого возраста, может длиться долго, до старения организма без обострений.
В том случае, когда пациент в пожилом возрасте, ремиссии часто чередуются с обострениями. Контрактуры мышц и лигаментов вызывают острые боли, кроме коленных суставов у пожилых пациентов хрустят все остальные сочленения вплоть до позвонков.
Симптомы остеоартроза колена
Так как деформирующийостеоартроз ‒ прогрессирующая патология сустава, имеется клиническая симптоматика, которая указывает на развитие этого заболевания:
- боль в области коленного сустава, иррадиирующая в бедро или голень, которая усиливается при физической нагрузке;
- хруст или треск в колене при активных движениях;
- отечность и деформация сустава;
- ограничение в движении при длительном покое.
Патология проявляется хрустом, щелчками, треском при сгибании и разгибании колена. Такое звуковое сопровождение любого движения возникает в результате трения друг о друга образующих сочленение костей.
- механическая. Боль появляется только в дневное время при нагрузке на сустав, стихает после продолжительного отдыха. Артралгия механического типа спровоцирована микропереломами трабекулярных костных тканей, венозным застоем, повышением внутрисуставного давления, раздражения остеофитами мягких тканей, мышечными спазмами;
- стартовая. Боль возникает в начале движения из-за отечности коленного сустава, в том числе на фоне реактивного синовита;
- блокадная. Причина такой боли — ущемление участка разращенного хряща между поверхностями костей. Подобное состояние называется «суставной мышью». Сустав блокируется, что проявляется в резком ограничении движений.
Чтобы своевременно начать лечение важно прислушиваться к своему организму, знать симптомы, уметь правильно диагностировать заболевание. Остеартроз коленного сочленения развивается медленно, может годами не проявляться, но постоянно прогрессирует.
- Начальная стадия – болевые ощущения малозначительны, быстро проходят, после продолжительного покоя отмечается скованность движения, приторможенность, чувство стянутости под коленом, возникает потребность его размять. Раньше начинает появляться усталость, тяжесть в ногах, обычная нагрузка воспринимается тяжелее. Форма сустава, функциональность не меняется.
- Вторая степень остеоартроза – боли появляются чаще, сохраняются дольше, беспокоят даже ночью, могут быть постоянными, передаваться в икры, сопровождаться судорогой. Возникает метеозависимость. Утром после небольшой разминки состояние обычно нормализуется, двигательная активность сильно не страдает, но слышно как сустав начинает хрустеть, скрипеть при сгибе. Если нагрузить колено – появляется отек. Деформация становится заметной. В отдельных случаях формируется суставная мышь – фрагмент хряща или осколок кости, свободно плавающий в суставной полости, начинается воспалительный процесс с характерными признаками – покраснением кожи, припухлостью, увеличением сустава в размерах. Больной начинает беречь ногу, перестает ее сгибать-разгибать, опасаясь заклинивания сустава. Это замедляет походку, затрудняет передвижение. Деформация прощупывается при пальпации.
- Третья степень – протекает тяжело, симптомы максимально выражены. Мучают постоянные боли, изнуряют мышечные спазмы ног, каждое движение сопровождается громким аномальным хрустом, невозможно занять удобное положение, изменение погодных условий добавляет дискомфорта. Пропадает сон. Колено меняет форму, значительно увеличивается, выпрямить ногу крайне затруднительно, конечность деформируется, возникает О- или Х-образная кривизна ног. Возможно кровоизлияние в сустав, воспаление синовиальной оболочки, лихорадка, некроз кости. Двигательная способность сильно или полностью ограничена, самостоятельно передвигаться нельзя.
Чаще всего к врачу обращаются со второй стадией, когда симптомы ярко выражены и уже доставляют значительный дискомфорт и ухудшение качества жизни. В отличие от третей, запущенной стадии, на этом этапе еще есть шанс остановить разрушительный процесс, сохранить физическую активность и вернуть утраченную.
Симптоматика болезни 2-й степени достаточно яркая, почти каждый понимает, что есть проблема и нужно срочно идти к врачу.
Симптомы следующие:
- Боль не прекращается. Особенно сильная она утром, а также вечером в случае серьезных нагрузок днем.
- Болевые ощущения затихают в состоянии покоя, но до конца не проходят.
- Колено хрустит при движении, этот звук слышат и окружающие.
- Состояние «суставная мышь» – попадание частички кости или хряща в суставную полость, вызывающее острую боль и спазм.
- Пациенту больно, когда врач проводит пальпацию.
- Визуально видна деформация сустава, появляются шишки.
- Отечность.
- На рентгене видны костные разрастания, деформация и утолщение кости.
Если знать симптомы болезни и на первых же этапах её развития начать лечить, можно своевременно и быстро избавиться от неё. Здесь важный момент – умение «прислушиваться» к своему организму. При этом нужно тщательно обращать внимание на все мельчайшие изменения.
Характерные симптомы, которые присущи коленному остеоартрозу:
- Появление хруста в ногах. Особенно часто он проявляется во время ходьбы;
- После долгого нахождения в одном положении (сидении, лежании) происходит «скованность» движений, колени начинают плохо сгибаться;
- При физических нагрузках на коленные суставы начинают появляться болевые ощущения, и они постоянно усиливаются;
- Появляется припухлость в области больного сустава;
- Ещё симптомы заболевания – появление хромоты. При этом человек старается «заботиться» о своей ноге, беречь её.
Такие симптомы, как похрустывания в области колен, необходимо правильно дифференцировать. И здоровые суставы могут «хрустеть».
На все остальные симптомы болезни стоит обязательно обращать внимание. И при малейших подозрениях следует тотчас же идти к специалисту.
Ведь остеоартроз коленного сустава первой степени (начальной) может привести к усугублению ситуации. Он перерастёт в проблему 2, а там и 3 степени.
Припухлость в области воспаленного участка
Для того чтобы своевременно начать лечение остеоартроза колена 1 степени, желательно обращать внимание на самые незначительные сигналы организма:
- дискомфорт в области пораженного сустава во время ходьбы;
- после серьезной нагрузки в колене чувствуется незначительная боль;
- быстрая утомляемость;
- появление неприятного хруста в суставе, который едва заметен и слышен только при ходьбе.
Клиническая картина состоит из следующих симптомов:
- болевые ощущения в коленях, распространяющиеся на голень и бедро;
- скованность в суставах преимущественно по утрам и в начале физической нагрузки;
- припухлость в области колена;
- ограниченный объем движений;
- щелчки и хруст в коленях при ходьбе.
Характерной особенностью гонартроза является усиление боли из-за физической нагрузки и ее уменьшение при отдыхе. Скованность более заметна после длительного отдыха (ночной сон), затем суставы как бы разрабатываются. Отек коленей обусловлен реактивным воспалением суставной оболочки.
В течение заболевания выделяют 3 степени функциональной недостаточности коленного сустава и 4 рентгенологических стадии поражения хряща и костей, которые в какой-то мере коррелируют между собой.
Гонартроз 1 степени характеризуется незначительной болью, которая возникает лишь при чрезмерной физической нагрузке или в конце дня. При этом подвижность в суставе не ограничена, а трудоспособность не страдает.
1 степень поражения сустава соответствует 1 и 2 рентгенологическим стадиям гонартроза. На 1-й стадии рентгенолог может увидеть единичные костные выросты. Для 2-й стадии характерно появление множественных остеофитов и небольшое сужение межсуставной щели.
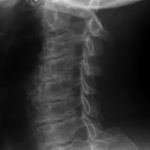
При 2 степени коленного остеоартроза боль в коленях возникает уже во время привычной физической нагрузки. Например, при ходьбе или подъеме по лестнице. Объем движений слегка ограничен. Трудоспособность больного снижена незначительно.
Эта степень заболевания обычно соответствует 3-й рентгенологической стадии. На снимке можно увидеть значительное сужение расстояния между концами костей, множественные остеофиты и начальный остеосклероз (уплотнение кости). Также присутствует деформация сустава.
Кроме указанных, есть еще и 3-я степень функциональной недостаточности коленных суставов. Для нее характерны боли практически при всех движениях и в покое. Работоспособность человека в этом случае значительно снижена, больной вынужден использовать трость при ходьбе.
Эта самая тяжелая степень гонартроза соответствует 4-й рентгенологической стадии, когда суставная щель практически не прослеживается, наблюдаются выраженный остеофитоз и остеосклероз. При этом ноги в коленях деформируются, могут болеть голеностопные суставы, нагрузка на которые повышается.
Что касается симптомов, то они зависят от стадии развития заболевания:
- Первая. Для нее характерно чувство дискомфорта в коленном суставе, которое появляется в процессе длительной ходьбы или стояния. Кроме того, такое заболевание сопровождается болевыми ощущениями, возникающими при долгих нагрузках. С развитием остеоартроза, колено двигается хуже. На первой стадии чувствуется некоторое ограничение подвижности. При этом больной быстро устает даже при привычных нагрузках. Если в это время сделать рентген, то на нем будет видно незначительное сужение суставной щели. Так как симптомы в этом случае выражены крайне слабо, то больной к доктору чаще всего не обращается.
- Остеоартроз коленного сустава второй стадии характеризуется постоянной болью, которая значительно усиливается утром, а также вечером после сильной нагрузки. При этом неприятные ощущения в колене не проходят полностью даже в состоянии покоя. Колено начинает функционировать с трудом. То есть конечность плохо сгибается и разгибается, поэтому больной ходит медленнее, чем обычно. При движении в коленном суставе слышится хруст. Во время пальпации пораженной области человек чувствует боль. Остеоартроз – это деформирующий тип патологи, причем изменения в сочленении видны уже на второй стадии развития. На рентгене в этом случае заметно значительное утолщение кости, патологическое изменение околосуставных тканей.
- Третья стадия характеризуется усилением интенсивности симптомов. То есть болевые ощущения в коленном суставе становятся более сильными и постоянными. Человеку становится очень трудно ходить. Хруст в колене слышит уже не только больной, но и окружающие люди. Деформация сустава видна очень хорошо. Мышцы постепенно атрофируются, при этом нередко спазмируются. Так как в суставе сильно разрастается костная ткань, то он увеличивается в размерах. Слишком большое количество синовиальной жидкости приводит к появлению отеков. Ноги становятся искривленными. На этом этапе развития остеоартроза сочленение полностью разрушается, поэтому нередко пациенту в этом случае устанавливается группа инвалидности. Исправить положение медикаментозные препараты уже не могут, поэтому приходится прибегать к операции.

- Боль в колене. Она беспокоит сначала при нагрузке, например, при ходьбе по лестнице, особенно вверх, приседании, вставании с корточек, подъеме тяжестей, длительном нахождении на ногах. В период обострения болезни и на 3-й, 4-й стадии боль может появляться и в покое, в ночное время. Есть еще такое понятие, как «стартовые боли», т. е. болевые ощущение после длительного сидения или после ночи. В течение 3–5 минут эти боли проходят или уменьшаются, человек расхаживается.
- Хруст при сгибании и разгибании колена, обычно болезненный. Его легко ощутить, приложив к суставу ладонь, иногда хруст слышен на расстоянии.
- Отек коленного сустава. Чаще припухлость заметна при обострении процесса или после физической нагрузки.
- Синовиит. Это скопление в суставе воспалительной жидкости. При этом коленная чашечка поднята содержимым сустава и баллотирует, колено увеличено в объеме. Синовиальная жидкость при большом ее количестве может выйти в подколенную ямку и образовать полость – кисту Бейкера, которая выглядит как опухолевидное образование. При синовиите сустав может быть более теплым или горячим на ощупь, болеть в состоянии покоя и по ночам. Следует знать, что при первичном артрозе в суставе редко скапливается много жидкости, нужно исключить такие болезни, как ревматоидный артрит, инфекционный и др.
- Ограничение движений. На 2-й стадии артроза, когда суставная щель сужена, колено не удается полностью выпрямить. Если разгибание сустава ограничено незначительно, этот факт может остаться незамеченным. Дома можно провести следующий тест: лечь на спину на твердую поверхность и максимально разогнуть ноги, постараться прижать подколенные ямки к плоскости. Со стороны будет хорошо заметно, полностью ли разогнут сустав. Далее по мере развития заболевания снижается объем сгибания, появляются сложности с приседанием, надеванием носков, колготок. Человек начинает периодически прихрамывать, затем хромота становится постоянной. На 3-й и 4-й стадиях требуется дополнительная опора в виде трости или костылей вплоть до невозможности самостоятельного передвижения.
- Болезненность движений в суставе. Сначала человек испытывает боль при сгибании или разгибании до упора, а затем и при всех движениях в суставе.
- Деформация коленей. На 3-й стадии ноги становятся Х- или О-образными. Сам сустав тоже деформируется, его контуры более грубые.
Степень заболевания
Так как болезнь является прогрессирующей, то врачи выделяют три ее стадии.
Первая стадия
На этом этапе достаточно редко человек обращается за медицинской помощью, из-за чего лечение болезни значительно усложняется. Если приступить к борьбе с остеоартрозом уже на начальном этапе, результат будет куда лучше. Начало болезни сопровождают следующие признаки:
- неприятные (не болевые) ощущения в коленном суставе после длительной ходьбы и стояния;
- болезненность при максимальном разгибании колена;
- боль при максимальном сгибании колена;
- боль при сверхсильных нагрузках;
- повышенная утомляемость ног при обычной нагрузке;
- определяемое на рентгеновском снимке незначительное сужение суставной щели.
С артрозом борются всю жизнь, соблюдают некоторые правила, улучшающие состояние больного, качество его жизни..
Справиться с остеоартрозом коленного сустава второй степени врачи рекомендуют консервативными методами: соблюдение специальной диеты, физиотерапия, медикаментозное лечение, особая гимнастика. Подбор конкретных способов лежит на плечах доктора.
Специальные упражнения при заболевании во второй степени отлично дополняют медикаментозную терапию, восстанавливают двигательную функцию колена, путём разминания суставов, придания им эластичности. Комплекс упражнений рекомендуется выполнять ежедневно, соблюдая правила безопасности: все манипуляции проводятся сидя или лёжа, исключается нагрузка на коленный сустав.
Постоянный контроль врачей – обязательное условие.
Почему болит локоть в суставе и как лечить болевые ощущения? Прочтите полезную информацию. Эффективные методы лечения ушиба копчика при падении описаны на этой странице.
Перейдите по ссылке http://vseosustavah. com/travmy/vyvihi/loktevogo-systava.
Примерная схема занятий:
- лягте на твёрдую поверхность, на спину. Медленно поднимайте ногу с поражённым суставом вверх (достаточно 20 см), опустите в исходное положение. Повторяйте упражнение по 5 раз по три подхода, выполняйте манипуляции здоровой ногой тоже (для симметричности нагрузки);
- займите аналогичное исходное положение, поднимите ногу на 20 см, держите до максимально предельного уровня. Статическая нагрузка укрепляет мышцы, способствует уменьшению болевого синдрома;
- сядьте на стул, выпрямите больную ногу, поднимайте вверх–вниз. Выполните три подхода по 10 раз каждой ногой. Если ощущаете дискомфорт, уменьшите количество повторов или откажитесь от этого упражнения.
Перед началом медикаментозной терапии врачи рекомендуют больному снизить нагрузку на больной сустав колена, использовать дополнительные приспособления во время ходьбы (ортопедические стельки, трость).
Откажитесь от поднятия тяжестей, на протяжении недели после начала курса терапии по возможности обеспечьте себе постельный режим. Когда организм привыкнет к нагрузкам, возвращайтесь к трудовой деятельности.
Рекомендации:
- придерживайтесь строгой диеты: откажитесь от жареного, жирного, сладкого. Налегайте на нежирное мясо, рыбу лососёвых пород, фрукты, овощи, зелень, молочные продукты;
- регулярно принимайте пищевые добавки, продукты питания богатые коллагеном, хондроитином;
- отлично купируют болевой синдром занятия йогой, плаваньем, иглоукалыванием.
Соблюдение несложных рекомендаций улучшит качество жизни, избавит от неприятных ощущений, вернёт в норму двигательную активность больного колена.
Остеоартроз можно постараться предупредить. Для этого постоянно контролируйте свой вес, занимайтесь спортом (в умеренных количествах), не злоупотребляйте алкоголем. Вовремя лечите даже незначительные травмы.
Внимание! Только СЕГОДНЯ!
Мышцы, входящие в состав сустава и отвечающие за его движение, в данном случае не страдают и продолжают исправно выполнять свои функции.
Если болезнь была запущена до третьей степени, можно с уверенностью предположить, что к этому моменту ткань хряща будет совершенно разрушена, а конструкция суставов деформирована.
Такие изменения приводят к невозможности движения коленом из-за смещения оси суставов и снижения практически до нуля возможности функционирования мышц.
Стадии остеоартроза коленного сустава устанавливаются проведением рентгенографического исследования по произошедшим деструктивным изменениям хрящей и костей. Для каждой из них характерна своя симптоматика — выраженность болевого синдрома, отечности, ограничения подвижности.
1 степень
При остеоартрозе 1 степени колено не видоизменяется. Патология клинически может совсем не проявляться, но чаще все-таки возникают слабые дискомфортные ощущения после долгого нахождения на ногах или положении сидя.
Человек считает, что у него просто «затекли» мышцы», поэтому не обращается к врачу. Подвижность колена ограничена незначительно из-за небольшого сужения суставной щели, образования единичных костных наростов.
2 степень
На 2 стадии остеоартроза боли в суставе становятся сильнее, сопровождаются хрустом при движении. Они появляются не только днем, но и в ночные часы. Боли усиливаются при ходьбе, подъеме по лестнице, даже незначительных физических нагрузках.
Утром колено выглядит отечным, а движения в нем сильно ограничены. Больному необходимо пройтись по комнате, размяться, чтобы исчезла тугоподвижность. По мере прогрессирования патологии для этого требуется все больше времени из-за умеренной мышечной атрофии, заметного сужения суставной щели, формирования костных наростов, субхондрального остеосклероза костных тканей.
3 степень
Если больной игнорирует все симптомы остеоартроза 1 и 2 степени тяжести, не обращается за медицинской помощью, то суставная щель полностью или частично сращивается. Человек не может полноценно опереться на стопу, при движении использует трость или костыли.
Причина тугоподвижности колена заключается в выраженной костной деформации, наличии множественных остеофитов, образовании субхондральных кист и внутрисуставных тел. На завершающем этапе боли даже несколько ослабевают из-за резкого ограничения объема движений.
Деформирующий артроз 1 степени – это начальная стадия заболевания, когда основные изменения в структуре хрящевой ткани происходят в синовиальной жидкости. Отмечается снижение ее функциональных свойств.
Начинает страдать питание клеток хрящевой ткани, что влечет за собой их гибель. Результатом этого патологического процесса на данном этапе является размягчение и снижение эластичности межсуставного хряща, появления в его структуре микротрещин.
Легкие симптомы заболевания могут выражаться в незначительной усталости в области колена и боли при повышенной нагрузке или ходьбе, которые быстро проходят и редко беспокоят. Иногда отмечается скованность или стягивание под коленным суставом при длительном сидении.
Это неприятное чувство быстро проходит при смене положения тела. Длительное пребывание в вертикальном положении, подъем или спуск с лестницы дают незначительную боль в колене, сопровождающуюся иногда припухлостью сустава.
Клинические проявления патологии на данном этапе развития болезни не выражены, качество жизни не страдает, поэтому пациенты за медицинской помощью не обращаются. Часто эти патологические проявления в коленном суставе объясняются больными реакцией организма на плохую погоду или физическую усталость.
Однако эта стадия деформирующего остеоартроза является наиболее благоприятной для лечения, когда вовремя диагностированное заболевание и проведенный курс комплексного лечения дают отличные результаты.
Деформирующий остеоартроз 2 степени – это дегенеративный процесс в коленном суставе, сопровождающийся дальнейшим разрушением и истончением хрящевой ткани. Клинические проявления заболевания прогрессируют, а боль в колене становится более интенсивной и длительной.
Боли носят пульсирующий характер, заставляя пациентов принимать обезболивающие препараты. В некоторых случаях возможны судороги в мышцах ног. Появляется деформация сустава, дискомфорт и ограничение подвижности при активных движениях сгибания и разгибания. Снижается прочность связок сустава, что ведет к формированию контрактуры.
Факторы риска и профилактика остеоартроза коленного сустава
Специфических мер предупреждения этого заболевания не существует, т. к. артроз возникает по многим причинам. Нет такого лекарственного препарата, приняв который, вы предупредите артроз. Прежде всего стоит вести здоровый образ жизни и помнить о факторах риска остеоартроза:
- Избыточная масса тела.
- Сахарный диабет и другие заболевания обмена веществ.
- Атеросклероз.
- Пожилой возраст.
- Женский пол.
- Перенесенные травмы колена, операции на нем.
- Наследственный фактор.






Оставить комментарий