Оглавление
Основные виды реабилитации
Современные протезы несут защитную функцию и подразделяются следующим образом:
- тотальный;
- протез непосредственно поверхности сустава;
- биполярный;
- однополюсный.
Протез фиксируется несколькими способами:
- цементным;
- гибридным;
- бесцементным.
Для того чтобы имплантированный протез прослужил долго, в производстве используются качественные антикоррозийные и износостойкие, а главное, биосовместимые материалы:
- керамика;
- полиэтилен;
- сплавы металлов;
- цемент костный.
Многим, чтобы решиться на операцию, необходимо проанализировать различные отзывы. Эндопротезирование коленного сустава проводится врачом с учетом индивидуальных особенностей физиологии пациента.
В зависимости от характера повреждения коленного сочленения хирургическое лечение предполагает разные способы и объемы вмешательства.
- Хирургия мягких тканей (киста Беккера).
- Хирургия околосуставных элементов (мениск, связки). Это очень обширная группа операций, включающая удаление, восстановление, протезирование мениска и пластику связок.
- Хирургия костной ткани (репозиция отломков). Проводится для сопоставления отломков при внутрисуставных переломах с помощью остеосинтеза, представляющего собой соединение осколков крепежными средствами: скобами, спицами, шурупами.
- Резекция. Предполагает полное удаление сочленения при обширной гнойной инфекции или переломах с раздроблением, когда нет возможности провести репозицию отломков.
- Артропластика коленного сустава. Этот вид хирургического вмешательства затрагивает гиалиновый хрящ, покрывающий образующие сустав головки костей. Артропластика обеспечивает восстановление хряща коленного сустава с помощью искусственных материалов. На пораженные участки наносятся специальные пасты и смеси, плотность и характеристики которых аналогичны гиалиновым хрящам.
- Замена коленного сустава. Во время этой операции все сочленение или его части заменяются эндопротезом. Для изготовления протезов используют различные материалы, размер подбирается индивидуально. Эндопротезирование с успехом решает вопрос, как восстановить утраченные функции колена.
Эластичный бандаж. Это эластичная повязка без дополнительных поддерживающих элементов и ребер жесткости. Она обеспечивает слабую или среднюю степень фиксации и выполняет защитные и профилактические функции.

Разновидности эластичных бандажей
Усиленный бандаж. У него уже есть ребра жесткости, увеличивающие фиксацию. Некоторые модели для усиленной фиксации оснащены ремешками и плотными вставками. Они частично ограничивают движения в колене и позволяют стабилизировать переразгибание коленного сустава.

Более жесткий вариант фиксации колена
Туторы и ортезы. Тутор на коленный сустав имеет литую конструкцию, обеспечивает самую жесткую фиксацию и по свойствам соответствует гипсовой повязке. Ортез состоит из множества деталей, представляет собой сложную конструкцию с жестким каркасом и мягкими фрагментами.
За счет шарниров, креплений, пластмассовых и металлических элементов обеспечивается твердая фиксация. Ортезы выпускаются разных размеров и форм. Система ремней и пряжек обеспечивает индивидуальную степень фиксации в заданных направлениях, позволяя избежать лишнего сдавливания и нарушения кровообращения.
Одной из современных разновидностью ортеза служит брейс на коленный сустав, который не только фиксирует сочленение, но и оказывает корригирующее и разгружающее воздействие. Брейс представляет собой разъемный корсет, который изготавливается из вспененной резины (неопрена), усиливается шарнирами и ребрами жесткости из пластика, карбона и сплавов.

Туторы и брейсы для фиксации
Показания для использования фиксирующих повязок:
- Дегенеративо-деструктивные заболевания. Использование эластичных бандажей при артрозах за счет их компрессионного действия, обеспечивающего легкий массаж и улучшающего кровообращение, позволяет снизить отечность и болевой синдром.
- Реабилитационный период. Двигательная активность сочленения после травм или операций всегда ограничивается. Туторы и ортезы служат прекрасной альтернативой гипсу, избавляют от тяжелого веса и неудобств, а при необходимости позволяют использовать мази или гель. Также фиксаторы незаменимы при растяжении связок, поскольку берут на себя их стабилизирующие функции.
- Профилактическая фиксация сустава. Фиксаторы используются при высоких нагрузках для увеличения стабильности сочленения и защиты от возможных травм спортсменами и при тяжелой физической работе.
Для удержания медикаментозных средств или слабой фиксации сочленения накладывается марлевая черепашья повязка на коленный сустав. При ее наложении движения в суставе возможны, но производятся с усилием. Наиболее часто ее используют при оказании первой помощи после различных травмах колена.
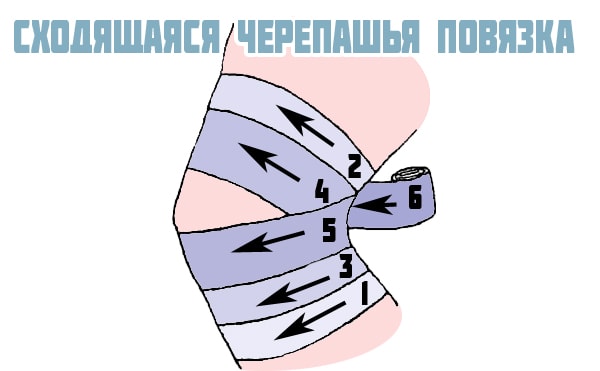
Вариант наложения сходящейся повязки
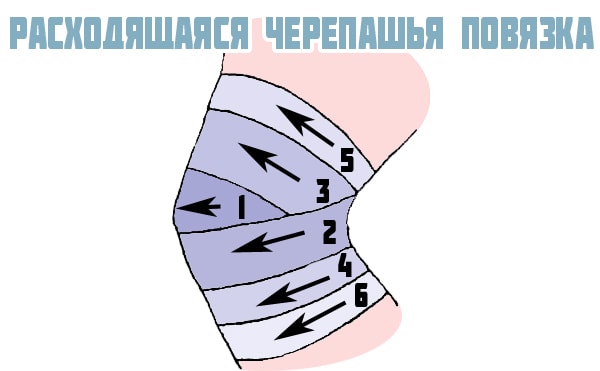
Другой способ наложения
- стационарная – медицинское сопровождение при восстановлении работоспособности конечности;
- домашняя – проведение профилактических мероприятий самостоятельно.
Для устойчивого положительного результата важно последовательное прохождение всего срока реабилитации после замены коленного сустава. Пациент находится в травматологическом отделении от 4 до 7 дней. В этот период проводятся мероприятия, которые невозможны на уровне городской поликлиники. После этого больного выписывают и направляют для наблюдения врача по месту жительства.
Существует несколько типов операций на коленном суставе. Врачи выбирают тип хирургического вмешательства в зависимости от характера травмы, которую имеет пациент.
Ниже приведены наиболее распространённые типы операций на колене.

Данный тип операции чаще всего выполняется при артрите. Процедура предполагает полную замену сустава. Хирурги рекомендуют пациентам такие операции в качестве крайней меры. Часто это происходит, когда повреждения в суставе не удаётся исправить другими методами, при этом проблемы в суставе вызывают боль и ограничение подвижности.
Каждый год миллионы людей по всей планете подвергаются операции по полной замене коленного сустава. Только в США хирурги выполняют более 600 тыс. таких процедур ежегодно.
Во время операции по замене сустава хирург удаляет сустав и заменяет его искусственным суставом, изготовленным из металла, керамических материалов или пластика.
Артроскопия
Артроскопия — минимально инвазивная операция, в рамках которой врач выполняет небольшой разрез на коже в области колена и вводит туда специальный инструмент, который позволяет диагностировать и лечить проблемы коленного сустава. Во время процедуры хирург может выполнять следующее:
- удаление или восстановление после разрыва менисков — участков хрящевых тканей коленного сустава;
- восстановление разорванных крестообразных связок внутри коленного сустава;
- зачистку повреждённых частей суставного хряща;
- удаление внутрисуставных тел — небольших фрагментов хряща или костей, плавающих внутри колена;
- удаление воспалённой оболочки суставов.
Остеотомия
Это операция, при которой хирург подрезает, меняет форму костей или их расположение с целью снижения нагрузки на повреждённую часть коленного сустава.
Иногда хирурги выполняют данную процедуру для коррекции перелома, который не срастается правильно.
Возможные осложнения
Частота развития неблагоприятных последствий составляет 0,1-3,0% при первичном эндопротезировании и до 10% при повторном. Наиболее распространенными осложнениями при замене коленного сустава являются:
- Парапротезная инфекция и другие гнойно-воспалительные патологии;
- Вывихи и повреждения имплантов;
- Скопление жидкости в полости сустава (синовит);
- Ограничения подвижности конечности (контрактура коленного сустава);
- Тромбоз глубоких и поверхностных сосудов;
- Аллергическая реакция на материал импланта.
Эндопротезирование не является основанием для получения инвалидности. Операция позволяет частично или полностью восстановить подвижность коленного сустава, значительно улучшить качество жизни больного. Более 80% пациентов требуется повторная установка импланта спустя 10-12 лет.
Операция по замене коленного сустава успешно проводится у 25-30% пациентов с тяжелыми патологиями и травмами нижних конечностей. При отсутствии осложнений прогноз благоприятный, после изнашивания импланта осуществляется повторное эндопротезирование.
Человеческий организм – уникальный механизм, у каждого из нас он имеет свои отличительные особенности. Вполне естественно, что после процедуры эндопротезирования возможны осложнения. В ряде случаев может даже потребоваться дополнительное хирургическое вмешательство. Например, так происходит в случае инфицирования.
Наглядный пример того, как внешне выглядят воспалительные процессы после операции.
Первые 1,5 месяца после проведения операции возможно возникновение отеков, тромбов, покраснение вокруг шва. Снизить их риск помогут ЛФК и физиопроцедуры.
А это отличный спокойный шов.
Боли после замены убираются при помощи холодных компрессов, психологических тренингов, ограниченного приема болеутоляющих.

Организм человека – уникальный механизм, у каждого из нас он имеет свои отличительные особенности. После процедуры эндопротезирования возможны осложнения. В ряде случаев может даже потребоваться дополнительное хирургическое вмешательство. Например, так происходит в случае инфицирования.
Первые 1,5 месяца после проведения операции возможно возникновение отёков, тромбов, покраснение вокруг шва. Снизить их риск помогут ЛФК и физиопроцедуры.
Операция на коленном суставе также связана с возникновением ряда рисков, как и при проведении любого другого хирургического вмешательства. К таким рискам относится кровопотеря, у людей пожилых возможно обострение хронических заболеваний, тромбообразование в нижних конечностях, инфекционные процессы в месте внедрения имплантанта и в путях мочевыведения. В последнее время это становится редкими случаями.
Одним из худших вариантов является образование инфекционного процесса, лечение которого проходит довольно сложно и весьма дорого. Зачастую при осложнении такого рода может помочь только удаление из организма чужеродного тела, в данном случае эндопротеза.
Где делают лечат лучше?
Очень важно, чтобы такую сложную технологию осуществлял только высококвалифицированный специалист с богатым опытом, прямо специализирующийся конкретно в протезировании колена. От того, насколько грамотно и качественно была реализована замена, будет зависеть уровень окончательного возобновления двигательных и опорных способностей конечности по завершении восстановления.
Многие люди клиники на территории постсоветского пространства не рассматривают вообще, что вполне логично. Объясним почему. Здесь имплантацию колена, можно сказать, только осваивают, потому как данная методика в российских и украинских медцентрах стала применяться сравнительно недавно.
Учитывая недостаточно хороший уровень владения техникой протезирования, скудную и зачастую устаревшую базу оборудования для хирургии и диагностики, посредственный и короткий послеоперационный уход, проходить установку коленного эндопротеза в России или Украине – это крайний вариант, когда пациент не может позволить себе оплатить заграничное лечение.
Если уж так получилось, что вы решили лечиться, к примеру, в России, тогда желательно оперироваться в столице или Санкт-Петербурге в больницах федерального типа при НИИ, там, по сравнению с другими городами, практикуют лучшие хирурги России.
Где лучше сделать замену коленных суставов за рубежом? Однозначно, в Чешской Республике, так как чешские специалисты ничуть не уступают в профессионализме израильским и немецким коллегам-эндопротезистам, при этом цены в клиниках ЧР намного ниже, чем в других знаменитых странах медицинского туризма.
Стоит сделать акцент, что нигде не предлагается комплексная восстановительная программа в течение 28 суток после замены, а в Чехии – да, это общепринятый стандарт. Подготовка пациента, все пред- и послеоперационные диагностические мероприятия, услуги хирурга, современный эндопротез и, естественно, 4-недельная реабилитация на высочайшем уровне в Чехии обойдется на 7-10 тыс. евро дешевле, чем всего одна операция имплантат в Германии или Израиле.
Операция
Эффективность операции и продолжительность восстановительного периода во многом зависят от подготовки к операции. За 5-6 недель до эндопротезирования необходимо:
- Провести полное медицинское обследование и получить разрешение на операцию. Подготовка включает в себя консультацию терапевта, ортопеда, хирурга, анестезиолога и других узких специалистов при необходимости, а также проведение рентгенографии пораженного сустава, ЭКГ и биохимического анализа крови;
- При наличии лишнего веса приступить к его снижению. Кроме выполнения физических упражнений необходимо исключить из рациона жирную, жаренную, острую пищу, фастфуд, кондитерские изделия, алкоголь, газированные напитки. Следует соблюдать достаточный питьевой режим и сократить количество употребляемой соли до 1-2 г в сутки. Снижение массы тела на каждый килограмм почти на 15% сокращает продолжительность реабилитации и риск развития осложнений после эндопротезирования;
- При наличии сахарного диабета или гормональных расстройств приступить к их медикаментозной компенсации. Любые некомпенсированные нарушения метаболизма могут значительно осложнять реабилитацию;
- Устранить очаги хронической инфекции в организме (кариес, тонзиллит, гайморит, дисбактериоз). В редких случаях патогенные микроорганизмы могут проникать в кровеносное русло и приводить к послеоперационному инфицированию сустава;
- Начать физические тренировки под контролем специалиста. Подготовить вспомогательные приспособления для ходьбы (костыли, ходунки, трость) и потренироваться в их использовании.
Также необходимо подготовить пространство для передвижения дома:
- Убрать ковры, провода и другие предметы с пола;
- Расставить удобные кресла и устойчивые скамьи там, где это необходимо;
- Прикрутить поручни в ванной и вдоль всех лестниц;
- Установить высокую насадку на унитаз;
- Переложить все часто используемые предметы на доступный уровень.
Итак, вы собираетесь в скором времени пройти процедуру, на которую возлагаете массу надежд. Безусловно, правильно имплантированный орган избавит вас от физической несостоятельности и ненавистных болей, однако огромное значение в вашем послеоперационном восстановлении еще имеет предоперационная подготовка.
О том, что нужны качественное клиническое обследование в пределах стационара, беседы с различного профиля врачами, прием некоторых препаратов, само собой разумеется. Все это делается незадолго до оперативного сеанса, уже в начальном периоде госпитализации, к тому же, координируется врачом, поэтому никаких трудностей у вас не возникнет.
Очень важен моральный настрой. Пациенты которе верят в свое восстановление приходят в норму быстрее других, это факт!
Сейчас же речь пойдет не о подготовительных мероприятиях непосредственно в стационаре, а о том, как подготовиться вам заблаговременно, чтобы после перенесенного эндопротезирования вы активно и легко восстанавливались.
- Во-первых, начните заниматься лечебной физкультурой, минимум за 2-3 месяца до намеченной процедуры. Лучше, если вы будете посещать профессиональные занятия под контролем ЛФК-инструктора. Превосходно на повышение выносливости мышц оказывает плавание в бассейне и аквагимнастика, поэтому возьмите это обязательно на заметку. Специальная гимнастика укрепит ослабленные болезнью мышцы и связки, благодаря чему связочно-мышечные структуры ноги после вмешательства скорее придут в ту норму, при которой будет возможна полноценная работа эндопротеза.
Кто-то скажет что за глупость, как можно заниматься с такими болями и будут правы. Но если Вы хоть немного можете выполнять гимнастику, то делайте это!
- Во-вторых, похудейте, если ваши весовые параметры не соответствуют нормальным значениям. Поверьте, даже несколькими сброшенными килограммами вы в значительной мере обеспечите себе более гармоничный реабилитационный период, который не будет осложнен лишними нагрузками, отягощающими прооперированный отдел. К тому же, снижение веса предельно сократит в дальнейшем риск развития неприятных последствий в виде преждевременного выхода из строя протеза. Для получения квалифицированной помощи обратитесь к диетологу или своему лечащему доктору, вам назначат эффективную диету без ущерба для здоровья. Чем раньше вы начнете следовать правильному питанию, тем лучше будут результаты массы тела в самые ответственные этапы вашей жизни.
С лишним весом: хуже заживает шов, сложнее анестезия, труднее и дольше реабилитация, быстрее износ эндопротеза.
- Следующий значимый момент, это борьба с вредными привычками. В идеале за 3 месяца бросьте курить, исключите прием алкогольных напитков, и больше никогда не возвращайтесь к ним. И первое, и второе – злобные враги, угнетающие естественные возможности организма к регенерации травмированных в ходе операции тканей, в том числе к противостоянию всем возможным интра- и постоперационным негативными явлениями.
Курение замедляет процессы регенерации, откажитесь от него.
В обязательном порядке, прежде чем отправиться на операцию, важно максимально практично подготовить ваше жилище, чтобы по возвращении домой вы чувствовали себя комфортно и безопасно.
- Первое, что необходимо сделать, это надежно прикрепить поручни в туалете и ванной комнате, которые будут служить до вашего выздоровления в качестве страховочных элементов. Важно понимать, что после многосложных манипуляций на колене вы не приобретете в одночасье уверенность движений, на это нужно время.
- Далее необходимо позаботиться о том, чтобы в вашем доме или квартире ничего не мешало передвижению и не выступало потенциальной причиной травматизма. Поэтому следует убрать всевозможные коврики, телефонные и электрические кабели с полов, в том числе предметы мебели, стоящие посередине комнат.
- Чтобы принимать правильную позу при посадке на стул или принятии положения лежа, не сгибая конечность более чем на 90 градусов, надо возвысить все поверхности для лежания и сидения.
- Все предметы и вещи первой необходимости должны находиться на доступном уровне, чтобы вам не пришло в голову вдруг за ними тянуться, наклоняться, приседать и, не дай бог, становиться на табуреты и прочие подставочные элементы.
Очень полезная в быту вещь.
И последнее, заранее продумайте, где вы будете проходить обязательную реабилитацию, потому как редкие клиники, даже за рубежом, организовывают ее столько, сколько требуют стандарты ортопедии после подобного вмешательства.
Единственное исключение – это Чехия, в этой стране предоставляется качественная реабилитация, причем в тех медучреждениях, где оперируют людей. Она является обязательной частью данного хирургического лечения и всегда учитывается в предлагаемой лечебной программе.
После проведения операции отсутствие чувствительности и функционирования нижних конечностей считается нормой. Во время вмешательства пациент теряет большое количество крови, проводится переливание кровезаменителей, введение необходимых медикаментов для обезболивания и антибиотиков.
Далее в течение нескольких суток ведется наблюдение за состоянием жизненных показателей больного (ЧСС, давление, ЭКГ, изменение показателей крови).

В случае отсутствия ухудшения и нормализации состояния, пациент переводится через сутки из реанимации в простую палату.
Операцию назначают при различных патологических состояниях, основными причинами которых выступают травмы и артроз. К хирургическому вмешательству прибегают в случаях, когда консервативное лечение не помогает.
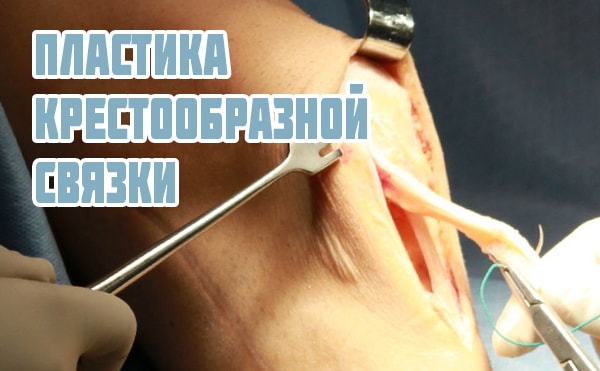
Один из видов операторного вмешательства
Операция на коленном суставе может быть экстренной или плановой. К срочному хирургическому вмешательству прибегают при травмах и гнойном артрите, когда операция является единственно возможным способом лечения.
Плановые операции направлены на улучшение функций сустава, корректировку формы и целостности его анатомических составляющих, возвращение подвижности колену. В этом случае может выполняться восстановление целостности поврежденной структуры, ее удаление или операция по замене коленного сустава.
Операции на колене проводятся двумя способами: открытым и артрорскопическим. Артроскопия колена служит отличной альтернативой полостной хирургии. Она проводится с помощью специального прибора – артроскопа, является щадящей, редко приводит к осложнениям и требует короткого периода реабилитации.
При артроскопии используется эпидуральная анестезия. Это малоинвазивный (минимально травмирующий ткани организма) метод хирургического вмешательства, при котором делается три маленьких надреза, через которые в полость сустава вводятся эндоскоп с камерой и инструменты.
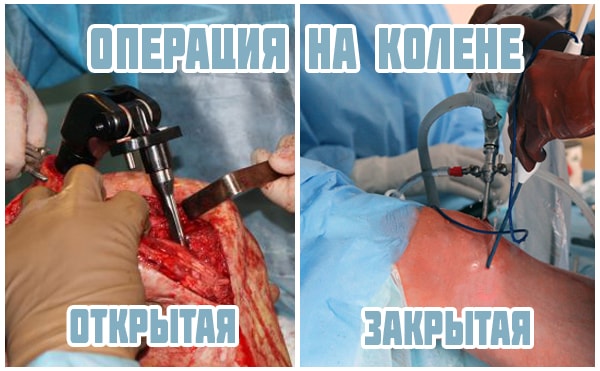
Отличия между открытой и закрытой операциями
Любое хирургическое вмешательство сопряжено с риском осложнений, среди которых могут присутствовать следующие:
- инфекции;
- гемартроз;
- растяжение связок;
- нарушение иннервации;
- тромбоз вен нижних конечностей и нарушение кровообращения;
- смещение протеза;
- аллергические реакции на материалы при артропластике сустава.

Зачем назначают медикаментозное лечения
Для предотвращения осложнений после операции назначается комплексное медикаментозное лечение. Для фиксации сустава используется гипс, отрез или эластичный бандаж.
Реабилитационные мероприятия назначаются врачом индивидуально в каждом случае и могут включать различные процедуры. Они направлены на восстановление функций сочленения и возвращение пациента к полноценному образу жизни.
Реабилитационные мероприятия включают:
- физиопроцедуры;
- массаж коленного сустава;
- ЛФК;
- медикаментозное лечение (таблетки, мазь, гель);
- санаторно-курортное лечение.
В ближайший после операции период нагрузка на ногу ограничивается, колено иммобилизируется и фиксируется. Для этих целей используют гипс, брейс на коленный сустав, ортезы и бандажи. Устройства ограничивают объем движений и препятствуют развитию отека.

Отзывы пациентов
Люди, перенесшие эндопротезирование, говорят о избавлении от боли после операции, однако восстановить двигательную активность до уровня, доступного им в молодости смогли далеко не все. Хотя требуется для этого самая малость – перестать жалеть себя, не оставлять тренировки ни на день.
В сети можно найти множество видео-отзывов от пациентов, для которых данная задача стала вполне посильной. Предлагаем взять их опыт на заметку, не опускать руки и идти на пути к мечте о новом суставе.
Вне зависимости от того занимаетесь вы реабилитацией самостоятельно или под присмотром опытного реабилитолога, оставайтесь активными каждый день, насколько это возможно для вашего здоровья. Не забывайте о том, какие испытания уже пройдены, заботьтесь о своем новом суставе, поддерживайте себя в оптимальной форме!
- Основные виды реабилитации
- Основные этапы восстановления
- Нулевой
- Первый
- Второй
- Третий
- Тише едешь – дальше будешь
- Важные советы
Срок восстановления после замены коленного сустава на эндопротез в среднем занимает до полугода. Однако, необходимо понимать, что для каждого пациента реабилитация имеет собственное значение. Для одних, восстановление — способность передвигаться без боли, для других — вернуться к нормальному ритму жизни без использования костылей, выполнять обыденные дела — ходить на работу, водить машину.
На срок восстановления влияет техника по которой проводилась операция. При минимально инвалидной технике период реабидитации короче.
Даже зная и учитывая все статистические данные, определить точный срок восстановления для каждого пациента индивидуально является сложной задачей. Среднестатистический пациент в возрасте 55-60 лет уже через неделю после выписки из стационара способен вернуться к более-менее нормальной жизнедеятельности. Но в данном случае речь идет о больных, которые не затягивали с операционным вмешательством.
Восстановление после тотального протезирования коленного сочленения может продолжаться до двух-трех месяцев, при условии, что предоперационное состояние больного оценивалось как нормальное, т.е. патологический процесс не был на стадии глобального разрушения родного сустава.
Таким образом срок реабилитации может быть разным и зависит от общего состояния каждого пациента. В целом, при соблюдении всех рекомендаций врача и прохождении восстановления в специализированном центре, двигательная активность больного в норму приходит значительно быстрее.
Раньше эндопротезирование коленного сустава проводилось исключительно для людей старше 60 лет. Считалось, что малая активность в пожилом возрасте не нагружает искусственный сустав, и он служит дольше.
При одномыщелковой замене скорость восстановления составляет около недели-двух.
Нужно помнить, что установка имплантатов – это операция. И, как любое хирургическое вмешательство, иногда вызывает осложнения. Поэтому устанавливается определенный срок реабилитации после замены коленного сустава.

Он также важен, как и сама операция. Не случайно многие клиники эндопротезирования уделяют этапу восстановления особое внимание. Егопродолжительность устанавливается индивидуально. Составляется специальная комплексная программа из разных процедур (прием лекарственных препаратов, массаж, физиотерапия) и физических упражнений. Делается это с целью вернуть пациенту полноценную двигательную активность.
В первые дни после хирургического вмешательства, а это 1-5 суток, пациент начинает самостоятельно без помощи медицинского персонала присаживаться на стул, подниматься с кровати, выполнять пассивные физические упражнения.
В это время необходимо начинать практиковаться подниматься и спускаться по лестнице, на два-три этажа. На данный момент любая физическая активность может сопровождаться болями и неприятными ощущениями, но, как правило, они уже должны быть менее выраженными.
Также в это период должна начинаться ходьба с опорой на костыли, в среднем нужно проходить от 50 до 100 метров. При необходимости можно делать небольшие перерывы и отдыхать. Для среднестатистического пациента в возрасте 50-60 лет, ходьба на 100 метров в первые дни после операции не будет составлять большого труда.
Второй период
, который приходится с 5-го по 20-й день после замены сустава, предполагает увеличение дистанции до 1000 метров. При этом необходимо продолжать практиковаться спускаться и подниматься по лестнице.
Третий этап восстановления, срок которого примерно 4-10 недель после эндопротезирования, включает переход с двух костылей на один. На данной фазе реабилитации пациент должен спокойно передвигаться на расстояния от 2 км до 3 и даже более.

На процесс реабилитации и сроки восстановления огромное значение оказывает не только возраст больного, но и его состояние до протезирования. Естественно, что пациенты, ведущие пассивный образ жизни до замены сустава, восстанавливаются значительно дольше, поскольку мускулатура ослаблена.
При адекватной физической активности человека до протезирования, полный отказ от использования костылей может наступить через 6-7 недель, вернуть к привычному образу жизни, к примеру: водить машину или выйти на работу можно будет спустя 12-14 недель.
Основные этапы восстановления
Нулевой
Проводится в день операции, как только «отойдет» анестезия. Пациент выполняет несколько упражнений в лежачем положении, способствующих улучшению кровотока, предотвращению застойных явлений (тромбов), разработке сустава, активизации процессов питания клеток, стимулирующие работу сердечно-сосудистой и дыхательной систем, устранению боли и дискомфорта.
Во время выхода из наркоза кто-то должен быть рядом, потому что реакции пациента могут быть непредсказуемы. Но чаще всего все в порядке.
Первый
Начинается уже со второго дня после перенесенного оперативного вмешательства и продолжается до 5-го дня. В таком состоянии человеку следует соблюдать такие рекомендации врача:
- Первые физические упражнения необходимо выполнять еще в постели, ведь физическая нагрузка нужна уже с первых суток после операции.
- В первые несколько суток после процедуры пациенту нужно спать на спине и не переворачиваться на живот.
- Все упражнения во время первого этапа реабилитации должны выполняться под врачебным контролем. При этом, сами движения должны быть плавными, не допуская резких движений и перенапряжения мышц.
- Гимнастические упражнения могут вызывать дискомфортные ощущения и это совершенно нормально, однако при появлении резкой боли продолжать выполнять их не нужно.
- Первые шаги после операции можно совершать уже на второй-третий день после процедуры. При этом, человек должен передвигаться с помощью костылей и оказывать дозированную нагрузку на ногу.
- Для профилактики расхождения швов, практиковать активное сгибание коленного сустава можно не раньше, чем спустя неделю после операции.
Основными целями первого этапа реабилитации после замены коленного сустава являются:
- устранение отечности прооперированной конечности;
- постепенное возобновление физической активности, однако, пока еще в начальной форме;
- обучение человека передвижению на костылях (только на ровных поверхностях);
- разработка коленного сустава и улучшение тонуса мышц;
- нормализация кровообращения в больном колене.
Помимо физических функций организма, одна из основных задач этого периода психологическая. Пациент должен себя почувствовать полноценным и увидеть что выздоровление не за горами.
Для того, чтобы восстанавливающие упражнения действительно оказали ожидаемые результаты, необходимо придерживаться следующих советов врача:
- выполнять упражнения с определенной регулярностью (2-3 раза в день);
- комплекс упражнений должен подбираться индивидуально для каждого пациента (с учетом возраста больного, сложности его операции, наличия хронических патологий и т.п.);
- повторять весь комплекс упражнений нужно не только в период нахождения в больнице, но и также после выписки домой (в поздний реабилитационный период);
- важно избегать перенапряжения мышц и совершать все движения ногой осторожно.
Основными упражнениями, предназначенными для выполнения во время раннего периода восстановления, являются:
- Лежа в постели, медленно двигать стопой вверх и вниз. Также можно совершать круговые движения, при этом, максимально напрягая мышцы икр.
Можно выполнять без ограничений по времени.
- Сесть на кровать и медленно постараться согнуть и разогнуть колено, при этом, удерживая мышцы в напряжении. Повторять по десять раз.
Делается как сидя на стуле так и на кровати.
- Подложить под колено валик и напрячь мышцы бедра. Медленно выпрямить ногу и удерживать ее в таком положении в течение нескольких секунд.
Можно выполнять и без валика, либо подложить полотенце.
- Стать ровно или лечь на бок и, не сгибая ногу, отводить ее в сторону.
«Больная» нога всегда вверху.
Второй
Во время ходьбы по ступеньками и по ровной поверхности всегда нужно «больную» ногу располагать между двух костылей, чтобы нога имела две дополнительные точки опоры.
Продолжается с 5-го по 20-й день после эндопротезирования. Можно перемещаться, опираясь на один подлоктевой костыль, на расстояние до 1000 м, медленно подниматься и спускаться по ступеням лестницы. В это время уже можно полностью переносить вес тела на оперированную ногу.
Особенностями физической активности для пациентов во время второго этапа реабилитации являются:
- человеку рекомендуется выполнять ЛФК-упражнения, которые основаны на сгибании ноги, а также противодействии ее при применении эластичного жгута (напряжение мышцы ноги при набрасывании жгута на стопу);
Очень осторожно, не переусердствуйте.
- очень хорошо воздействует на восстановление мышц массаж, который можно практиковать дома самому либо пользоваться помощью специалиста;
Массажируйте шов аккуратно, можно использовать вазелин или другие средства без ароматизаторов.
- ближе к концу данного этапа восстановления пациенту разрешается выполнять полуприседания, а также подъем на цыпочках, который будет отлично тренировать мышцы всей ноги.
Если полуприсед выполнять сложно, делайте это упражнение, это имитация подъема по ступенькам.
Противопоказания и возможные риски
Природные механизмы в коленной анатомической зоне, благодаря которым мы имеем способность к передвижению и к выполнению ряда физических задач нижними конечностями, в силу возрастного старения, определенной патологии или перенесенной в прошлом травмы теряют возможность нормально функционировать.
Посмотрите на фоторентгена, на нем вы видите, до какой степени при запущенном гонартрозе изношен гиалиновый хрящ – главный элемент сустава, обеспечивающий беспрепятственное гладкое скольжение суставных поверхностей в различных направлениях.
По снимкам вы можете понять, что происходит с концевыми участками сочленяющихся костей. Они претерпевают грубые деформации, что и обуславливает нарушение функций сгибания и разгибания конечности в соответствующей области, в том числе интенсивный болевой синдром.
Сравнение здорового и пораженного сустава.
К сожалению, когда пораженное болезнью сочленение изрядно деформировано, устранить опорно-двигательные расстройства, осевые отклонения суставных костей от нормы и хроническую боль способно лишь высокотехнологичное оперативное вмешательство.
В этом разделе мы рассмотрим, какие показания к протезированию колена существуют, и дадим полную информацию относительно каждого способа ЗКС, применяемого в современной ортопедии и травматологии. Чтобы вам стала более понятна технология данного вмешательства, мы специально разместили видео, где наглядно представлены основные моменты хирургического процесса.
Показаниями к установке эндопротеза на место натурального сочленения является ряд патологий. И в первую очередь, как мы ранее отмечали, это гонартроз, или артроз коленного сустава, в тяжелом проявлении (3-4 ст., иногда 2 ст.). Но перечислим все заболевания, при которых показана операция, это:
- гонартроз, сопровождающийся ярко выраженными функциональными нарушениями, стойкой болезненной симптоматикой, вальгусной или варусной деформацией ног;
- асептический некроз мыщелков бедренной кости;
- некоторые аутоиммунные заболевания, вследствие которых появились дегенерации в суставных тканях, – болезнь Бехтерева, системная красная волчанка, подагра, ревматоидный артрит;
- некорректно сросшийся перелом, который нельзя исправить другими методами;
- врожденные аномалии строения сустава;
- локальные новообразования в костно-хрящевых структурах колена, которые требуют обязательной резекции.
Какие противопоказания, даже при выраженном наличии поражения коленного сочленения, к эндопротезированию существуют, мы сейчас озвучим. Сразу акцентируем, что ни возраст, ни высокая масса тела не являются основанием для безусловного отказа в проведении данной операции. Итак, процедура противопоказана, если имеются следующие проблемы со здоровьем:
- неконтролируемый сахарный диабет и диабет в стадии декомпенсации;
- тяжелые пороки сердечно-сосудистой системы;
- почечные заболевания, характеризующиеся нарушенной азотовыделительной функцией почек (почечная недостаточность и пр.);
- печеночная и легочная недостаточность 2-3 ст.;
- любые хронические заболевания в фазе обострения;
- локальный и общий инфекционно-воспалительный, гнойный очаг;
- серьезные состояния иммунодефицита;
- парез или паралич конечностей;
- тяжелые формы остеопороза;
- выраженные тромбы в венах нижних конечностей;
- тяжелые нервно-психические расстройства.
При сахарном диабете часто определяется дополнительно еще и артроз колена, ведь эта тяжелая патология способна нанести сильный удар по жизненно важным органам и системам организма, в том числе суставам.
Данная категория пациентов существенно страдает от сосудистых нарушений (плохое кровообращение, гипертония и др.), люди часто испытывают приступообразные судорогиу них плохо заживают даже самые незначительные раны.
В связи с этим, таких людей необходимо тщательнейшим образом подготовить к предстоящей хирургии и обеспечить адекватную терапию после нее. Поэтому, имея диабет, обращайтесь в самые передовые клиники, желательно за рубежом, где вами будут заниматься целая бригада из настоящих профессионалов. Это же касается и других пациентов со сложными заболеваниями в анамнезе.
Так может выглядеть рана у диабетика.
Теперь озвучим все возможные риски, о которых обязан сообщить хирург, еще в предоперационном периоде. Итак, показатель вероятности возникновения осложнений, как мы ранее упоминали, в достойных лечебных заведениях не превышает 2%.
В России он составляет 6%, что очень много. Не будем сейчас говорить снова о качестве операций по замене КС эндопротезом в России и за рубежом, все плюсы и минусыотечественной и зарубежной ортопедической хирургии вам уже известны из предыдущих глав.
- локальный инфекционный процесс;
- тромбоз глубоких вен ног и легочная тромбоэмболия;
- расшатывание и нестабильность протеза;
- вывихи, подвывихи, перелом эндопротеза;
- перипротезный перелом кости;
- упорная боль и стабильно низкая амплитуда движений.
Инфекция одно из самых трудно излечиваемых осложнений.
Почему все эти отрицательные реакции происходят? В основном они обусловлены несоблюдением технологических принципов при постановке имплантата, некорректно подобранным видом протеза, неудовлетворительными условиями в операционном блоке, некачественной реабилитацией, всевозможными травмами конечности на любом сроке после операции и игнорированием исполнения правил, касающихся физического режима.
На сколько лет бы не гарантировал производитель сохранность эндопротеза, вы должны понимать, что все вышеперечисленные осложнения и факторы человеческих ошибок способны в первый же год привести к досрочной ревизии.
- Деформация сустава с возрастом.
- Деформация сустава, сопровождающаяся воспалением.
- Травма.
- Артроз диспластический.
- Наличие омертвевшего участка в суставе.
Потенциальные пациенты — люди, у которых имеется:
- Ограничение передвижения с непроходящей сильной болью.
- Значительное изменение формы сустава.
Стадии
Артроз коленного сустава, или гонартроз, имеет несколько стадий:
- 1 стадия. Болевые ощущения слабо выражены, и проявляются, зачастую, после сна или длительного пребывания ног в одном положении (например, во время сидения);
- 2 стадия. Боли набирают обороты, стают ярко выраженными и проявляются, в основном, при ходьбе или стоянии на одном месте в течение определенного времени;
- 3 стадия. Колено, пораженное артрозом, опухает, а нога приобретает Х-образную, или О-образную форму из-за деформации. Финальная стадия гонартроза может повлечь за собой дисфункцию опорно-двигательной системы. В этом случае, травматолог-ортопед назначает операцию по замене коленного сустава (эндопротезирование).
Цена на замену коленного сустава
Заграничные клиники, в отличие от наших отечественных медучреждений, имеют многолетний опыт в замене сустава колена и все необходимое технологическое обеспечение последнего поколения для проведения довольно сложной операции.
Поэтому большинство людей из постсоветского пространства отдает предпочтение проходить данный вид высокотехнологичного вмешательства за пределами своей родины. Разумеется, такая процедура, осуществляемая за границей, полностью оплачивается самим пациентом.
Стоимость лечения зависит от страны и от выбранного медицинского центра, объема хирургического вмешательства, вида имплантата, предоставления клиникой услуг реабилитации и длительности реабилитационного лечения.
Итак, в популярных странах с высокоразвитой медициной, цена на соответствующий тип хирургии в среднем составляет 20 тыс. евро. В эту стоимость входит 7 дней послеоперационного восстановления, но этого недостаточно, вам понадобится его продолжить в каком-либо специализированном реабилитационном центре.
Сделаем небольшое уточнение, в Чехии – государстве-передовике в сфере оказания ортопедической помощи, самое выгодно пройти данную процедуру, здесь в стоимость 13-15 тыс. евро входит еще 4 недели реабилитации.
Желаете оперироваться в России или Украине платно, дабы не дожидаться годами своей очереди на льготную операцию? Тогда вам нужно знать, сколько стоит замена коленного сустава на своей территории: в российских клиниках на тотальный тип хирургии (без реабилитации) – примерно 200 тыс.
рублей, в украинских медучреждениях – около 70 тыс. гривен. Частичная операция (одномыщелковое протезирование) стоит приблизительно на 20-25 % дешевле. А чтобы пройти хирургический сеанс полностью бесплатно в пределах своей страны, тогда вам нужно будет получить квоту, о порядке ее начисления поговорим далее.
Частые причины
— Распростаненными случаями утраты возможности нормального функционирования коленного сустава являются характерные заболевания. Это артрит после травмы, перелом, разрыв или растяжение связок и другие.
— При полиартрите ревматоидном происходит воспаление и уплотнение синовильной мембраны, за счет чего начинается активная выработка суставной жидкости, которая приводит к разрушению сустава.
— Появление остеоартроза у людей пожилого возраста, который характеризуется ухудшением подвижности и изнашиваемостью сустава.






Оставить комментарий