Оглавление
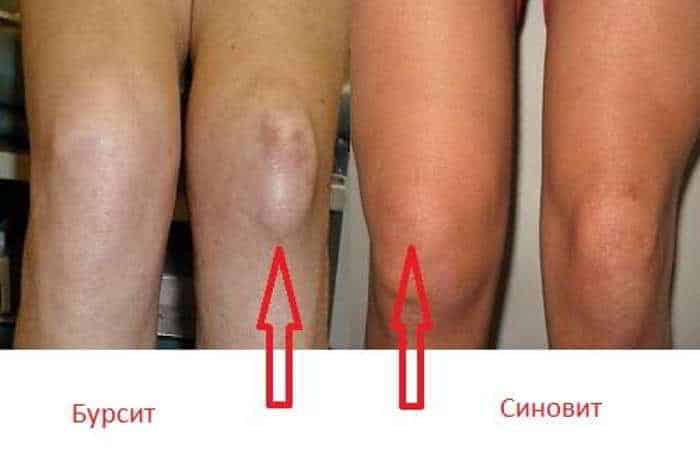
Что такое бурсит
Бурсит – воспалительное заболевание синовиальной сумки, характеризующееся чрезмерным образованием и накоплением в ее полости жидкости (экссудата). Опасность заболевания состоит в ограничении двигательной функции суставов, а также их разрушении.
Синовиальная сумка (лат. bursae synoviales) или как ее еще называют — бурса, представляет собой мягкий карман, заполненный синовиальной жидкостью, расположенный между костями, мышцами и сухожилиями, в местах их наибольшего трения и давления друг к другу.
Функцией бурсы является смягчение механического воздействия на суставные элементы, за счет чего происходит лучшая подвижность, а также защищенность суставов от неблагоприятных факторов. Бурса может быть суставная и околосуставная.
Основные причины бурсита – травмы, ушибы, инфицирование организма, чрезмерные нагрузки на опорно-двигательный аппарат, особенно если организм часто подвержен этим факторам, хотя иногда явную причину обнаружить достаточно сложно.
Бурситом коленного сустава называют инфекционный воспалительный процесс, локализованный в преднадколенниковой сумке. Они располагаются:
- под кожей (подкожная сумка);
- под сухожилием (подсухожильная);
- под фасцией (подфасциальная).

Код по МКБ 10 (Международная классификация болезней 10 пересмотра), бурсит коленного сустава помещен в главу М70.4 – препателлярный бурсит, М 70.5 – бурситы другой сумки.
Классификация бурситов
По анатомическому расположению воспаленной сумки бурсит разделяют на:
- Препателлярный, когда воспалению подвергается находящаяся спереди коленной чашечки сумка. Это самый распространенный вид бурситов. Основной этиологический фактор – травма.
- Супрапетеллярный. Поражается бурса в верхней части коленной чашечки.
- Инфрапателлярный. Поражается бурса в нижней части коленной чашечки. Возникает в результате падений на колено.
Клиническая классификация различает степени патологических изменений в бурсе:
- Острая, когда сильное воспаление бурсы, резкие боли в ноге. Длится примерно 30 дней.
- Подострая, во время которой отеки колена уменьшаются, болезненность не такая сильная.
- Хроническая, при которой заболевание течет медленно, развитие может растянуться на год.
- Рецидивирующая, характеризуется внезапными обострениями из-за неблагоприятных окружающих факторов.
Острый бурсит – развитие происходит стремительно, за пару дней, при этом присутствуют все симптомы данного патологического процесса.
Хронический бурсит – характеризуется невыраженной симптоматикой, минимальными болями или без них, отсутствием двигательной скованности воспаленного сустава, а также периодическими обострениями.
- Бурсит плечевого сустава (плечевой);
- Бурсит локтевого сустава (локтевой);
- Бурсит тазобедренного сустава (тазобедренный);
- Бурсит коленного сустава (коленный), который может быть:
— Инфрапателлярный (подколенный);
— Препателлярный (надколенный); - Супрапателлярный (верхняя область коленного сустава);
- Пяточный бурсит (ахиллобурсит);
- Бурсит лодыжки (лодыжечный);
- Бурсит лучезапястного сустава (лучезапястный).
- Подкожный – расположен на выпуклой поверхности сустава, в подкожной клетчатке;
- Подфасциальный;
- Подмышечный;
- Подсухожильный.
- Септический (инфекционный бурсит):
— Гематогенное инфицирование;
— Лимфогенное инфицирование. - Асептический (травматический бурсит).
- Специфический, вызванный следующими возбудителями:
— бруцеллезами;
— гонококками;
— стафилококками;
— стрептококками;
— пневмококками;
— кишечной или туберкулезной палочкой;
— сифилисный. - Неспецифический.
Как говорилось ранее, классификация заболевания обширна и выглядит сложно. Помимо того, что недуг может быть инфекционным или неинфекционным, его делят на типы, различают по характеру течения.
От конкретного случая зависят тяжесть болезни, клинические признаки, возможные осложнения, методика терапии и прочее. По этой причине важно уделить внимание каждой классификации.
Деление недуга на виды происходит в зависимости от того, в какой сумке локализовался воспалительный процесс.
- Надколенный – примерно 7 из 10 случаев приобретают именно такой характер. Воспалению подвергается надколенная сумка (надколенник), эту разновидность травматизма также называют супрапателлярным бурситом.
- Подкожный – из названия понятно, что воспаление охватывает подкожную синовиальную сумку, локализуется у самой поверхности колена спереди. Наиболее частая причина патологии – механические повреждения, обусловленные ударами, ушибами и падениями на колени, такой недуг еще называют препателлярным.
- Инфрапателлярный – воспаление разгорается под коленной чашечкой рядом с расположенным тут сухожилием (подколенный). Повреждения, которые приводят к развитию заболевания этого вида, люди получают при прыжках с большой высоты или тяжелых травмах этой области.
- Анзериновый бурсит коленного сустава – воспаление образуется сзади или с внутренней стороны, в месте крепления к большой берцовой кости тонкой, полусухожильной и портняжной мышц. Возникает при подъеме тяжестей или тяжелых формах ожирения, часто встречается среди бегунов, а также диабетиков, его также называют «киста Бейкера» или «гусиная лапка».
Деление оказывается возможным благодаря забору синовиальной жидкости из пораженной бурсы для дальнейшего анализа. Эти данные необходимы для диагностики, постановки диагноза, они играют важную роль в назначении препаратов и физиопроцедур.
Болезнь классифицируется следующим образом:
- Геморрагический бурсит – в химическом анализе экссудата преобладают эритроциты.
- Серозный – экссудат имеет выраженную картину примеси лейкоцитов, эритроцитов и тромбоцитов.
- Гнойный – анализ экссудативной жидкости выявляет продукты распада лейкоцитов, разрушений на клеточном уровне и засилья патогенных микроорганизмов.
- Фиброзный бурсит – в экссудате преобладает высокомолекулярный белок, синтезируемый печенью – фибрин.
Бурсит подразделяют на несколько видов, для каждого из которых характерны свои особенности.
- Гусиный, или анзериновый. Наблюдается воспаление сумки с задней стороны сустава в области, где расположена подколенная ямка, или гусиная лапка. Данный вид бурсита коленного сустава наблюдается у женщин с повышенной массой тела. В районе гусиной лапки происходит сильная нагрузка за счет веса тела, из-за чего сустав быстро изнашивается и происходит его разрушение.
- Супрапателлярный. Супрапателлярная форма бурсита характеризуется воспалением сумок. Провоцирует болезнь регулярное стояние на коленях. Часто заболевание наблюдается у вратарей хоккея, которые падают коленями на лед или при частом попадании в эту область шайбы, у паркетчиков, укладчиков пола. Это травматический вид бурсита коленного сустава, при котором повреждается околосуставная сумка. Наблюдается глубокая поднадколенниковая травма.
- Препателлярный бурсит. Для препателлярного вида характерны воспалительные процессы околосуставной сумки, которые провоцируют частые травмы или механические воздействия. Воспаление может быть незначительным или вызывать наличие абсцессов. Во время пальпации ощущается образование, внутри которого находится жидкость. Если это посттравматический бурсит, могут наблюдаться шероховатости или морщинистые складки в области воспаления.
- Инфрапателлярный бурсит. Инфрапателлярная форма появляется из-за травмирования колена во время прыжка. Этот вид называют «коленом прыгуна», так как патология наблюдается у профессиональных спортсменов, занимающихся баскетболом, фристайлом, парашютным спортом, легкой атлетикой. После прыжка или неудачного приземления возникает огромная нагрузка на бурсу, стенки которой разрываются, наблюдается кровоизлияние и далее начинается воспаление, которое сопровождается сильными болями.
- Тендобурсит. Тендобурсит — это сочетание воспалительных процессов и дистрофических изменений в области сухожилий. Воспалительные процессы могут спровоцировать заболевания сухожилий и прилегающих тканей при артрите.
- Гемобурсит. Гемобурсит развивается при травмировании или во время проведения пункции из экссудата сумки.
Лечение бурсита
Противовоспалительные препараты
Заболевание долго лечится, так как затрагивается не только сустав, но и близлежащие к нему ткани. Врач подбирает комплекс препаратов, которые направлены на устранение очагов воспаления, болевых ощущений, на восстановление работы коленного сустава.
Основой являются антибактериальные препараты, которые активно уничтожают патогенную микрофлору.
К наиболее эффективным относятся:
- Доксициклин;
- Рондомицин;
- Амоксициклин;
- Цефтриаксон;
- Цефаклор;
- Линкомицин;
- Изепамицин;
- Диоксидин.
Нестероидные препараты
Заболевание также лечат нестероидными противовоспалительными средствами. Они устраняют воспаление, отек, гипертермию и боль. Это эффективные препараты, которые используют в виде таблеток, мазей и инъекций. Лекарства нового поколения практически не имеют побочных эффектов. К ним относятся:
- Артрозан;
- Мелоксикам;
- Диклофенак;
- Ортофен;
- Вольтарен;
- Нимулид;
- Ксефокам;
- Артрозан.
Решая, к какому врачу обратиться с бурситом, можно выбрать доктора, который ведет прием в поликлинике по месту жительства. Это может быть:
- Хирург общей практики;
- Хирург-травматолог;
- Хирург-ортопед;
- Ревматолог;
- Артролог.
В первую очередь идти с бурситом больным следует к медикам своей поликлиники к хирургу общей практики либо хирургу-травматологу. Проводя первичный осмотр, он ставит предварительный диагноз, исходя из визуальных данных и опроса пациента. Врача интересует не только симптоматическая картина заболевания, но и его этиология:
- Как давно появились первые признаки болезни;
- Что им предшествовало – не было ли травм, переохлаждений, значительного физического перенапряжения, инфекционно-воспалительных заболеваний или других факторов, способных спровоцировать обострение;
- Каков характер профессиональной деятельности пациента;
- Какие хронические заболевания имеются у него в анамнезе;
- Что больше всего беспокоит в данный момент.
Лечением бурсита занимается травматолог-ортопед, хирург. Обращаться к врачу необходимо при первых признаках заболевания.Лечение острого бурсита проводится в поликлинике. При развитии хронического бурсита может потребоваться госпитализация. Во время острых болей следует придерживаться четырёх правил:
- покой — больной сустав следует обездвижить (для этого можно использовать бандажи и другие фиксаторы);
- холод — время от времени больное место нужно массировать пакетом со льдом (через ткань);
- компрессия — сжатие при помощи эластических бинтов уменьшает боль;
- подьём — повреждённый сустав желательно держать приподнятым при помощи подушек.

Цель лечения: борьба с инфекцией, профилактика осложнений, снижение частоты обострений. Назначаются: антимикробные средства, противовоспалительные и обезболивающие препараты. Дозировки и режим приёма лекарств должен определять лечащий врач в зависимости от общего состояния пациента и особенностей течения заболевания. Кроме того, при бурсите применяются физиотерапия, ударно-волновая терапия.
При хроническом бурсите, не поддающемся консервативному лечению, выполняется операция – рассечение воспаленной сумки сустава, удаление спаек и промывание антисептическими растворами.
1. Покой и неподвижность больного.2. Медикаментозная терапия:2.1. Противовоспалительные и обезболивающие препараты;2.2. Антибактериальная терапия;2.3. Дезинтоксикационная терапия;2.4. Укрепление иммунной системы.3.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Покой и неподвижность больного, особенно воспаленной области является архиважным пунктом в лечении бурсита, поскольку дополнительные нагрузки будут провоцировать ненужные трения в месте воспаления, раздражение воспаленного сустава, и соответственно усилению патологии.
Дополнительной мерой по ограничению двигательной активности, сустав обматывается эластичным бинтом, бандажом, шиной, гипсовой повязкой (лонгетой) и другими «фиксаторами».
Важно! Перед применением народных средств лечения бурсита, обязательно проконсультируйтесь с лечащим врачом!
Лопух или капуста. Промойте лист капусты или лопуха, немного обейте их, например, скалкой, смажьте воспаленное место подсолнечным маслом и приложите к нему лист капусты или лопуха, перевязав сверху теплым платком.
Каланхоэ. Возьмите 3 больших листа каланхоэ, промойте их и положите на ночь в холодильник. Утром сделайте из них кашицу и примотайте ее в качестве компресса, к воспаленному месту.
Соль. Разведите в 500 мл кипятка 1 ст. ложку поваренной соли, после смочите в солевом растворе кусок плотной ткани (фланель, шерсть) и приложите ее к воспаленному месту, сверху обмотайте пищевой пленкой.
Настой из алоэ, желчи, каштана. Смешайте 1 флакон аптечной желчи смешайте с 2 стаканами конского каштана, 3 большими измельченными листами алоэ и 2 стаканами спирта. Закройте емкость и поставьте в темное прохладное место для настаивания, дней на 11.
Далее, смочите в полученный настой кусок ткани, лучше из хлопка, и приложите ее в качестве компресса к месту с бурситом, перевязав сверху теплым платком. Курс лечения 10 дней, после делается 10-дневный перерыв и курс повторяется.
Мёд с луком и мылом. 500 г мёда смешайте с 1 большой перетертой луковицей и куском натертого хозяйственного мыла. Данное средство необходимо применять в качестве компресса, перед сном, в течение 2-3 недель. Данное средство хорошо помогает при хроническом бурсите.
Прополис. Делайте 1 раз в день, ежедневно, к воспаленному месту примочки из настойки прополиса, в течение нескольких дней.
Лечение бурсита всегда сложное, комплексное, включает в себя как препараты и процедуры местного воздействия, так и мероприятия по консервативной терапии и хирургическому вмешательству при запущенных или осложнённых случаях.
Острый бурсит с самого начала возникновения заболевания нуждается в фиксации поражённого сустава, тугая повязка на сустав поможет избежать отёка тканей. На сустав ставят компрессы с различными средствами, мазью Вишневского.
Лечение острого серозного бурсита во избежание осложнений нужно начинать как можно раньше. В начале лечения хронического бурсита чаще всего делают пункцию околосуставной сумки для выведения экссудата.
Полость сумки промывают специальными растворами антисептиков, антибиотиков. Травматический бурсит нуждается в введении в полость околосуставной сумки раствора гидрокортизона и антибиотиков. Важно не допустить проникновение инфекции внутрь сумки, иначе может возникнуть гнойный флегмонозный бурсит.
При прогрессировании заболевания, при осложнениях, угрожающих жизни больного, проводят вскрытие полости синовиальной сумки для удаления гноя, крови и жидкости из неё. Рана после операции заживает очень долго, и к вскрытию полости сумки прибегают только в крайних случаях.
Иногда по жизненным показаниям проводят иссечение части околосуставной сумки, или полное удаление сумки. При лечении бурсита, а также в послеоперационном периоде больному назначают процедуры физиолечения – УВЧ, УФ – облучение, сухое тепло.
Когда исчезнут воспалительные явления, больному назначают курсы массажа, лечебной физкультуры, бальнеотерапии, аппликации парафином. При подострой и хронической форме бурсита иногда для снятия воспаления и болей назначают лучевую терапию.
Методы борьбы с обсуждаемым патологическим процессом многогранны, но неизменным остается один факт – лечиться необходимо только под наблюдением врача-травматолога и ортопеда. Специалист назначает диагностические мероприятия, отвечает за постановку диагноза и дальнейшую терапию.
Вылечить патологию можно только комплексным подходом, который включает:
- медикаментозную терапию (инфекционная и неинфекционная патологии лечатся по-разному);
- физиотерапию;
- занятия ЛФК (лечебная физкультура);
- народные методы.

Как уже говорилось ранее, лечение бурсита коленного сустава многогранно.
Медикаментозное лечение предполагает следующие рекомендации и мероприятия:
- Важнейшее требование – абсолютный мышечный покой для поврежденной конечности на все время лечения. Для обеспечения соблюдения этого условия врач фиксирует колено тугой повязкой или крепит специальный наколенник, который снижает нагрузки и закрепляет ногу в одном положении.
- Применение противовоспалительных препаратов на нестероидной основе для снижения тяжести воспалительного процесса. Для достижения этой цели назначаются мази, втирать которые необходимо от 3 до 5 раз в день.
- В комплексе с мазями используется Димексид. Средство оказывает обезболивающий, антибактериальный и противовоспалительный эффект (применяется даже в случаях инфекционного поражения), но возможно применение и его аналогов на основе диметилсульфатоксида.
- Так как бурса коленного сочленения переполняется экссудатом, под анестезией проводится аспирация излишков жидкости. При инфекционных поражениях обязательно откачивают гнойное содержимое.
- Для снижения спазмов мышц и сосудов употребляют миорелаксанты.
- В особо тяжелых случаях прибегают к хирургическому вмешательству, проводят бурсэктомию.
При инфекционном типе поражения бактериального характера обязательно назначаются антибиотики.
Осложнения бурсита
Осложнениями бурсита могут быть:
- Сильная боль;
- Гигрома;
- Образование рубцовых спаек, которые способствуют ограничению подвижности суставов;
- Кальциноз;
- Некроз стенок синовиальной сумки (бурсы), свищ, сепсис, абсцесс, флегмоны;
- Синовит;
- Артрит;
- Остеомиелит;
- Разрыв сухожилий;
- Бесплодие у женщин, в случае развития тазобедренного бурсита;
- Инфицирование других органов;
- Лимфаденит;
- Инвалидность;
- Летальный исход (при стремительном сепсисе).
Причины возникновения бурсита
Есть несколько факторов, которые могут спровоцировать развитие бурсита.
- Посттравматический возникает после переломов, вывихов, разрывов соединительной ткани. К этой же категории относится бурсит, который развился из-за частых нагрузок на колени. Например, у спортсменов, строителей, сотрудников силовых ведомств. Данный вид бурсита наиболее благоприятен в прогнозе.
- Инфекционный – проникновение в сумку патогенных микробов, например стафилококка, приводит к нагноению бурсы. Лечение такого очага воспаления нужно начинать как можно раньше, во избежание серьезных последствий, таких как заражение крови, ампутация ноги.
- Вторичный возникает из-за сопутствующих заболеваний: артритов и артрозов, эндокринных нарушений и т.д. Такой бурсит часто переходит в хроническую форму.
Симптомы бурсита зависят от степени тяжести воспаления и локализации сумки.
Учитывая различную природу возникновения патологического процесса, а также расположения сочленения и нагрузки, возлагаемой на него, бурсит коленного сустава причины развития имеет разные:
- Систематические и длительные, чрезмерно высокие нагрузки, приходящиеся на ноги и оказывающие сильное давление на коленки.
- Физические повреждения, например, удары, падения, ушибы и переломы.
- Проникновение инфекции в область суставной сумочки вследствие пореза или глубокой царапины.
- Инфекционное поражение ввиду распространения инфекционных агентов в организме при сопутствующих заболеваниях (сифилисе, гонорее, туберкулезе и пр.).
- Воспалительные болезни, например артриты разного типа.
- Хронические аутоиммунные патологии.
- Гормональные сбои, в частности, описываемый недуг возникает из-за нарушений в работе щитовидной железы.
- Растяжения или повреждения сухожилий в указанной области.
Необходимо выявить причины возникновения бурсита, чтобы вовремя предотвратить последствия воспалительных процессов суставного мешочка.

К развитию бурсита приводят следующие факторы:
- регулярные и длительные нагрузки на коленные суставы;
- ушиб колена при падении;
- механическое повреждение колена;
- занесение инфекции, если были раны или порезы;
- чрезмерная нагрузка суставов при лишнем весе или ожирении;
- инфекционные заболевания организма: туберкулез, сифилис, бруцеллез;
- занятия экстремальными видами спорта;
- травмирование сухожилий;
- опухоли сумки;
- артриты, подагра;
- гнойники, абсцесс;
- ревматизм, проблемы с почками, интоксикация организма могут также вызвать воспаление.
Причины бурсита – инфекция, проникающая в суставную сумку, механическое перенапряжение капсулы сустава при его деформации или перегрузке. Опасность развития бурсита возникает при:
- повреждениях сустава;
- перегрузках суставов;
- отложении кальция в сухожилиях;
- инфекциях;
- различных артритах (воспалениях суставов);
- подагре;
- резком увеличении физической активности.
Профилактика бурсита:
- своевременно лечить инфекционные заболевания;
- дозировать нагрузку при занятиях спортом соответственно своей подготовке;
- коррекция деформаций суставов, особенно суставов стоп.
Причины бурсита весьма разнообразны, но наиболее частыми среди них являются:
- Травмы, сильные ушибы, ссадины суставов, особенно часто повторяющиеся;
- Чрезмерная длительная нагрузка на суставы – при занятиях спортом, тяжелой физической работе, поднятии тяжестей, ношении высоких каблуков, плоскостопие;
- Чрезмерный вес – лишние килограммы увеличивают нагрузку на суставы нижней части организма, особенно колени;
- Попадание в сустав инфекции, чему наиболее часто способствуют частые инфекционные заболевания – ангина, фарингит, ларингит, трахеит, бронхит, отит, гонит, синуситы, грипп, ОРВИ и другие;
- Попадание в область суставов через открытые ранения инфекции, чаще всего бактериальной природы – стафилококков, стрептококков, пневмококков и других;
- Попадание в сустав гноя, обусловленного такими заболеваниями и состояниями, как – остеомиелит, рожа, фурункулы (чирьи), карбункулы, абсцесс, пролежни;
- Нарушении обменных процессов, обмена веществ;
- Повышенное количество соли в области суставов, подагра;
- Аллергия, аутоиммунные заболевания;
- Отравление организма различными токсинами – пищевые отравления, алкогольные отравления, а также отравления токсинами, вырабатываемыми патологической инфекцией, в последствии ее жизнедеятельности в организме.
Иногда причину бурсита выявить не удается.
Бурсит может быть вызван патогенными микробами, или быть неинфекционной воспалительной природы. Причиной бурсита может быть полученная травма или ссадина, проникновение инфекции в околосуставную сумку из ран.
Бурсит также может вызвать тяжёлое инфекционное заболевание человека – туберкулёз, бруцеллёз, гонорея и другие. Бурсит может спровоцировать также фурункул или карбункул, пролежни, остеомиелит, рожистое воспаление, а также бруцеллёз, ангина, респираторная вирусная инфекция.
В начальных стадиях острого бурсита суставные и околосуставные ткани пропитываются серозной жидкостью, в околосуставной сумке накапливается экссудат. При гнойном бурсите гной может прорываться в окружающие ткани, свищами наружу, в полость сустава, образуя гнойный артрит.
При травмах или постоянных физических нагрузках стенка околосуставной сумки становится толще, грубее, приводя к ограниченности подвижности в суставе, а также давая рецидивы заболевания. Очень часто началом известкового бурсита является отложение солей в стенке околосуставной сумки.
Причины и профилактика
Профилактические мероприятия, предупреждающие развитие бурсита коленного сустава, представляют собой следующие мероприятия:
- при любых воспалительных процессах своевременно обращаться к врачу;
- показана гимнастика для укрепления мышц ног;
- врач может назначить курс лфк, куда входят специальные упражнения при бурсите;
- рекомендуется избегать переохлаждений;
- для улучшения кровообращения делать массаж нижних конечностей;
- при занятиях спортом избегать нагрузок на колени;
- во время сна использовать подколенники;
- в целях профилактики положительные результаты дает гомеопатия.
Эффект при лечении заболевания может быть только при своевременном обращении к врачу и неукоснительном выполнении всех рекомендаций.
Профилактика бурсита включает в себя соблюдение следующих рекомендаций:
- При порезах, царапинах, открытых ранах, обязательно обрабатывайте эти места антисептическими средствами;
- Следите за своим весом, не допускайте наличие лишних килограммов;
- Избегайте чрезмерных физических нагрузок на организм, старайтесь не поднимать больших тяжестей;
- Делайте зарядку;
- Укрепляйте свою иммунную систему, избегайте стрессов;
- Старайтесь отдавать в питании предпочтение пище, обогащенной витаминами и микроэлементами;
- Не допускайте переход различных заболеваний в хроническую форму;
- Носите удобную обувь;
- Если Вы занимаетесь спортом, обратите внимание на специальные приспособления, целью которых является минимизация травмирования.
Предупреждение и профилактика заболевания заключается в следующих мероприятиях:
- контроле массы тела;
- защите области сустава от травм при высоких рисках его повредить;
- перед выполнением упражнений делать разминку;
- избегать воздействия низких температур;
- не заниматься тяжелыми физическими нагрузками;
- вовремя лечить все инфекции;
- укреплять связки суставов с помощью зарядки и двигательной активности.
Симптомы и диагностика
Прежде чем задаваться вопросом, как и чем лечить бурсит коленного сустава, важно правильно диагностировать патологию.
Для этого необходимо обратиться к врачу, который проведет ряд диагностических мероприятий:
- Первичный осмотр на выявление тяжести и характера поражений, включающий сбор анамнеза, пальпацию поврежденного участка и манипуляции с ногой.
- Забор синовиальной жидкости из полости пораженной бурсы на выявление геморрагического, гнойного, серозного или фиброзного типа заболевания. Для этого прибегают к серологическому и бактериологическому анализам в лабораторных условиях.
- Установить масштаб поражения позволяет рентгенография.
- В некоторых случаях требуется обследование ультразвуком.
- Магниторезонансная томография (МРТ).
В первую очередь проводится общий осмотр и расспрос пациента. Для уточнения диагноза нужно выполнить дополнительные диагностические процедуры, например:
- сбор анамнеза;
- рентгенограмма коленного сустава;
- МРТ;
- УЗИ;
- забор и анализ жидкости в суставе при помощи пункции;
- общий и биохимический анализ крови и мочи;
- исследование с помощью тепловизора.
Чем больше будет разных обследований, тем точнее можно будет дифференцировать бурсит с другими заболеваниями со схожими симптомами, такими как остеомиелит, артроз, разрыв связок колена и т.д.
Диагностика бурсита включает в себя следующие методы обследования:
- Визуальный осмотр, пальпация воспаленного участка;
- Анамнез;
- Рентгенография (рентген);
- Общий анализ крови;
- Бурсография – рентгенография с введением контрастного вещества;
- Артрография — эндоскопия колена;
- Ангиография кровеносных сосудов;
- Ультразвуковое исследование (УЗИ);
- Компьютерная томография (КТ);
- Магнитно-резонансная томография (МРТ).
Иногда для диагностирования бурсита, врач прочит проделать некоторые простые упражнения, например:
- Пройти несколько шагов на корточках;
- Завести несколько раз руку за голову, как будто для расчесывания.

Если при данных упражнениях пациент испытывает боль, это может свидетельствовать в организме воспаленных бурс.
Специфических лабораторных тестов позволяющих выявить бурсит не существует и поэтому при диагностике большое значение имеет опрос больного, выяснение причин появления болей, их характер и локализация.
Затем проводится осмотр и обследование больного сустава. Обязательно назначается ультразвуковое исследование сустава и околосуставной области с целью выявления изменений в тканях, обнаружения жидкости в синовиальных сумках.
Иногда необходимо исследование жидкости на предмет установления инфекции, тогда, для получения жидкости, проводят пункцию синовиальной сумки. Подобные пункции позволяют установить характер воспаления (гнойный, серозный, гнойно-геморрагический и т.д.
), микробную флору и ее чувствительность к антибиотикам, что существенно облегчает лечение бурсита. Все проведенные анализы и исследования помогают подтвердить или опровергнуть диагноз, а также, при подтверждении диагноза, выяснить причину воспаления. Именно поэтому диагностика бурсита обязательно должна проводиться комплексно.
Если выявлен бурсит, необходимо провести мероприятия для точной постановки диагноза. Это позволит подобрать необходимые препараты и быстро вылечить заболевание.
- Врач выявляет клинические признаки.
- Проводят пункцию с дальнейшим исследованием материала.
- Возможно назначение МРТ.
- Проводят рентгенографию.
- Некоторым пациентам показана артрография.
- Чтобы уточнить диагноз проводят КТ.
Симптомы
Основным признаком бурсита является острая, постепенно нарастающая боль, которая охватывает коленный сустав. При этом на колене наблюдается отечность.
Больной жалуется на следующие симптомы:
- на дискомфорт и болевые ощущения во время движения или повышенной активности;
- на трудности из-за боли в суставе полностью разгибать в колене ногу;
- на обострение боли при спуске или подъеме из-за дополнительной нагрузки на коленный сустав;
- на болезненные ощущения из-за воспаления, при которых даже прикосновение к колену вызывает боль.
Бурсит коленного сустава можно диагностировать по следующим признакам:
- воспаление распостранилось на два колена;
- колени краснеют и отекают;
- человеку трудно делать любую работу на коленях или согнутых ногах;
- в области коленного сустава наблюдаются уплотнения;
- боль ощущается при скрещивании ног;
- ощущается боль, если человек длительное время находился в одной позе;
- из-за болей человек начинает хромать.
В зависимости от тяжести протекания бурсита болевой синдром распространяется над чашечкой колена, с тыльной стороны, внутри бедра, в верхней и нижней части ноги
Можно выделить несколько симптомов бурсита колена:
- сильное воспаление и боль коленного сустава, особенно при нажатии на него рукой;
- повышение температуры тела;
- проявление частых болей в ночное время суток;
- развитие слабости в мышцах, затрудненная ходьба;
- опухание колена по сравнению со здоровым на 8-10 сантиметров;
- краснота кожи над коленом;
- затруднение движения в суставе, который еще и начинает болеть;
- слабость, быстрая утомляемость, недомогание.
При наличии хотя бы одного-двух симптомов нужно обратиться к врачу-хирургу, чтобы уточнить диагноз и начать адекватное лечение.
Симптомы бурсита:
- боль в области суставов (чаще коленного или локтевого);
- отек и покраснение вокруг сустава;
- ограничение объема движений;
- повышение температуры в области сустава.
Методы диагностики:
- обследование у хирурга;
- рентгенография больного сустава;
- УЗИ сустава;
- пункция полости суставной сумки, с бактериологическим исследованием полученной жидкости.
Заболевания с похожими симптомами: артрит, деформирующий остеоартроз.
Основной симптом бурсита – округлая и упругая на ощупь припухлость травмированного участка на поверхности тела, диаметром до 10 см. Причиной опухлости является чрезмерное накопление в синовиальном кармане (бурсе) лишней жидкости. При неподвижности больного в течение длительного времени, опухлость и боль увеличиваются.
- Боль, имеющая ноющий, стреляющий, иногда сильный и пульсирующий характер, усиливающаяся ночью, с иррадиацией (отдачей) в руку или ногу, в зависимости от локализации патологического процесса;
- Отек, развитие которого обусловлено накоплением жидкости в межклеточном пространстве;
- Покраснение воспаленного и опухлого места (гиперемия);
- Ограниченность в движении воспаленного места, сустава, что происходит в последствии отложения солей в воспаленной бурсе;
- Повышенная или высокая температура тела, вплоть до 40 °С;
- Общее недомогание, чувство слабости и бессилия;
- Увеличение региональных лимфатических узлов, расположенных в месте развития бурсита;
- Тошнота.
Хронический бурсит характеризуется менее выраженной симптоматикой, в том числе – более мягкой припухлостью, менее ограниченной подвижностью сустава, нормальной температурой тела.
На месте анатомического расположения сумки сустава определяется округлая ограниченная болезненная припухлость мягко-упругой консистенции, флюктуирующая. Диаметр припухлости может достигать 8—10 см. Больной жалуется на боли в области припухлости, недомогание;
повышается температура тела; функция сустава умеренно ограничена. При флегмонозном воспалении отмечается отек окружающих сумку тканей, гиперемия кожи (лимфангиит), выражены (особенно при гонорейных бурситах) общие симптомы бурсита: сильные боли, повышение температуры до 39—40°.
При прогрессировании воспаления и переходе его на мягкие ткани определяются признаки флегмоны. При хроническом бурсите на месте расположения сумки имеется округлая ограниченная припухлость мягкой консистенции, кожа над ней подвижна, не изменена, функция конечности не нарушена.
Хронический процесс может обостряться; при этом увеличивается количество жидкости в полости сумки, что иногда приводит к образованию изолированной кистозной полости, заполненной жидкостью, называемой гигромой.
Бурсит коленного сустава симптомы и лечение имеет различные, все зависит от конкретного случая, характера патологического процесса, индивидуальных особенностей организма, причин развития патологии и т. д.
Но даже принимая во внимание все эти особенности, в большинстве случае клинические признаки очень схожи.
- Главным симптомом являются болезненные ощущения разной степени тяжести. На начальных стадиях воспаления и при легких повреждениях боли слабые, но быстро прогрессируют, вскоре характеризуются как острые, всегда усиливаются при нагрузках, движениях, давлении или пальпации. Боли отдают вверх по бедру или по направлению к стопе, бывают подколенные.
- Отек – еще один явный клинический признак этого заболевания, который также прогрессирует постепенно. Изначально отечность слабая, но уже через 1-2 дня колено увеличивается в размерах в полтора–два раза. В зависимости от вида заболевания, отек смещен вверх, вниз, влево или вправо.
- Ограничение подвижности. При легком течение недуга сгибание и разгибание ноги полноценно и лишь сопровождается болью. По мере того как болезнь прогрессирует, подвижность ограничивается, а любые движения вызывают сильную боль. Последствия таковы, что на поздних стадиях больной не может полностью согнуть или разогнуть конечность.
Даже если отек выражен слабо, поврежденный участок гиперемирован, повышается местная температура, колено горячее – все это говорит об активном воспалительном процессе.
Вторичным симптомом считается нарушения сна, что происходит из-за болезненных ощущений. Если больной остается долго в одной позе без движения, любые шевеления отзываются еще более сильной болью, например, при переворачивании.
По мере прогрессирования проблемы, особенно в случаях инфекционного поражения, повышается общая температура тела, пациента лихорадит или знобит. Отмечается общее ухудшение состояния, слабость, сонливость, раздражительность, присутствуют явные признаки интоксикации.
Вся описанная симптоматика наиболее характерна для острых типов заболевания. При хронической форме движения не скованны, гиперемия и отек слабые, часто незаметные или отсутствуют, болезненность не ощущается. Все это актуально до тех пор, пока не начнется обострение.
Нельзя забывать о том, что при остром течении патологического процесса с присоединением патогенных микроорганизмов возможно образование гноя в пораженной бурсе.
При этом симптоматика будет отличаться:
- Болезненность, припухлость и гиперемия выражены острее, до пораженного участка ноги невозможно дотронуться, местная температура также возрастает.
- Если воспалительный процесс начался из-за царапины или открытой раны, она начинает гноить, появляется соответствующий запах.
- Общая температура тела поднимается вплоть до 40 градусов по ртутному термометру.В зависимости от того, в какой бурсе происходит воспаление, отек распространяется вверх или вниз по ноге, иногда захватывая правый или левый сегменты.
- Гнойное поражение – крайне опасный тип заболевания, известный своими осложнениями (поражение мышечной ткани, сухожилий, жировых клеток, вплоть до органов и систем всего организма), часто приводящий к инвалидности. Даже оправившись от столь тяжелого недуга, пациенты испытывают посттравматический синдром, долго не могут полностью наступать на ногу и т. д.
Терапевтические методики при бурсите
Консервативные методики лечения бурсита предполагают применение:
- Медикаментозной терапии – анальгетиков, антибиотиков, нестероидных противовоспалительных препаратов (НПВП): Диклофенака, Ибупрофена, как в виде мазей, так и в форме таблеток;
- Если исследование определит асептический (неинфекционный) характер бурсита, рекомендуется использование физиотерапевтических процедур – ударно-волновой, лазерной и магнитной терапии, прогревание лечебной грязью и парафиновыми аппликациями;
- При септической форме хороший эффект дают компрессы с применением Димексида. Средство разводят водой в равной пропорции, смачивают в растворе марлевую ткань и прикладывают ее к пораженному суставу на полчаса.

Терапия при бурсите – основные методы
При скоплении в суставной сумке большого количества экссудата (жидкости), врач может порекомендовать провести дренирование. Для этого под местной анестезией делается разрез кожного покрова, через который вводятся трубки для отвода излишков жидкости. Затем по этим трубкам вливается антибиотик для промывания околосуставной полости.
Когда отсутствует положительная динамика, консервативную терапию дополняет хирургическая. Проводится бурсэктомия – удаление синовиальной сумки. Она может быть открытой, когда бурса удаляется через большой разрез, либо артроскопической, при которой пораженные ткани удаляют через разрезы длиной около 5 мм.
Бурсит – излечим, но консервативная терапия дает стойкий положительный результат лишь при своевременном обращении к врачу и обязательном выполнении всех его рекомендаций. Лечение нужно проводить систематически, обязательно доводя терапевтический курс до конца.






Оставить комментарий