- Что такое гонартроз?
- Диагностика гонартроза
- Осмотр ортопеда
- Как избавиться от инвалидности
- Классификация по МКБ 10
- Методы лечения
- Народные средства
- Методы народной медицины
- Признаки гонартроза
- Принципы лечения гонартроза на 3 стадии
- Причины заболевания
- Прогноз и последствия
- Профилактика деформирующего гонартроза
Оглавление
Что такое гонартроз?
Гонартроз коленного сустава представляет собой дегенеративно-дистрофическое поражение хрящевой ткани колена. Также эта патология носит название артроза коленного сустава.
Чаще артроз развивается у лиц старшего возраста, преимущественно, у женщин в силу особенностей строения опорно-двигательного аппарата. В сознании простого человека эта болезнь ассоциируется с отложением солей в суставной полости, но такое представление ошибочно.
Механизм развития артроза коленного сустава заключается в медленном, но неуклонном разрушении хряща по эндогенным причинам.
Что приводит к развитию воспаления, хрящ разрушается, «зазубривается» и покрывается шипами. В зависимости от тяжести патологии хрящевая ткань дегенерирует полностью или частично.
В любом случае начинаются функциональные нарушения: кости трутся друг о друга и «изнашиваются». Нелеченый гонартроз коленного сустава за несколько лет приводит к тяжелой деформации конечности, инвалидности, утрате трудоспособности ивозможности нормально ходить.
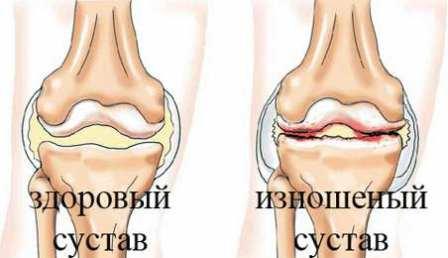
Гонартроз – это дегенеративно-дистрофическое заболевание коленного сустава. Второе название болезни – остеоартроз коленей. Недуг имеет невоспалительную природу и часто приводит к инвалидизации.
По статистике ему отводится одно из ведущих мест среди всех видов артрозов. В цифрах это составляет более 20%. Из всех заболеваний, которые поражают коленный сустав, частота проявлений гонартроза – 53%.
Гонартроз известен докторам вот уже более 100 лет, в быту его называют «отложением солей». И действительно, при артрозе происходит обызвествление (отложение кальцинатов). Однако подобные обызвествления носят ограниченный характер и не имеют самостоятельного клинического значения.
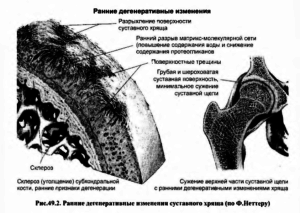
На начальных стадиях гонартроза происходит разрушение хрящевой ткани на молекулярном уровне, далее следует дегенерация гиалинового хряща: местами он становится мутным, истончается, расслаивается и растрескивается в разных направлениях.
Патогенез завершается полным исчезновением хряща и обнажением подлежащей кости. В свою очередь, кость реагирует на гибель хряща уплотнением, т.е. излишним разрастанием кости по периферии, в результате чего образуются шипы, нога деформируется и искривляется.
Патогенез гонартроза коротко можно описать так:
-
Обменные процессы в хрящевой ткани осуществляются за счёт осмотического давления. При сдавливании смазка выделяется, а при разгрузке впитывается. Таким способом при движении постоянно осуществляется питание хряща. При неполном восстановлении, продиктованном повышенными механическими нагрузками, обменные процессы нарушаются. В месте наибольшего давления хрящ начинает истончаться;
-
Возникает нарушение структуры коллагеновых волокон, что приводит к потере амортизационных свойств, хондромаляции (размягчению хряща надколенника) и нарушению метаболической функции хондроцитов. Хрящ теряет устойчивость и эластичность;
-
Происходит нарушение конгруэнтности в суставе. Процесс усугубляется усиленным синтезом костного вещества в виде остеофитов (костных разрастаний). Синовиальная оболочка подвергается раздражению и в ней начинается воспаление. Это и приводит к ограничению подвижности сустава;
-
Наиболее распространён артроз внутренней части коленного сустава между поверхностью бедренной кости и надколенника. Заболеванию больше подвержены люди зрелого и пожилого возраста, а также профессиональные спортсмены.
Гонартрозом третьей степени называется дегенеративное поражение коленного сустава, при котором происходит разрушение суставного хряща и компенсаторное костное разрастание (образование остеофитов). Толчком к развитию патологии является неправильное распределение нагрузки на нижнюю конечность. Остеофиты исполняют роль разрушенной хрящевой ткани, однако усугубляют течение болезни.
Клиническая картина представлена в виде резко выраженного болевого синдрома, возникающего даже после незначительной физической нагрузки и в состоянии покоя, ночными болями. Колено изменяет свою форму (деформация), движения в нем резко ограничены, мышцы голени на пораженной стороне постепенно атрофируются из-за ограничения подвижности конечности.
В связи с наличием большого количества костных разрастаний часть остеофитов может отрываться и вызывать блокаду сустава. Такое состояние проявляется невозможностью активного сгибания и разгибания ноги в коленном суставе.
Диагностика гонартроза
Заподозрить наличие гонартроза коленного сустава у пациента можно уже на основании его жалоб и данных объективного осмотра.
Подтверждается диагноз с помощью таких инструментальных исследований:
- 1) Рентгенография. Этот метод может быть неинформативным на I стадии заболевания, но в последующем он визуализирует сужение суставной щели, уплотнение зоны костей, расположенной ниже суставного хряща, заострение краев мыщелков.
- 2) Компьютерная томография сустава. Это более дорогой, но более информативный (даже при I стадии) метод, основанный на рентгеновском излучении. Визуализирует сам сустав и окружающие его ткани более детально и послойно.
- 3) Магнитно-резнансная томография – метод, основанный на отличном от рентгенологического, считающемся безвредным излучении, который может применяться при противопоказаниям к КТ. Также послойно отображает картину в суставе, но более информативен в отношении окружающих его мягких тканей.
- 4) Артроскопия – инвазивная методика исследования сустава, когда в сделанное под местным обезболиванием отверстие вводится оптоволоконный аппарат, позволяющий специалисту осмотреть сустав изнутри.
- 5) УЗИ колена информативно для диагностики такого осложнения гонартроза, как синовит.
Существует несколько способов, следуя которым можно поставить данный диагноз. Но наиболее точно сделать это можно при комплексном подходе к диагностике. В таком случае врач назначает следующее:
- Осмотр ортопеда, который включает в себя:
- линейное измерение костей;
- определение степени подвижности пораженного сустава;
- пальпацию и внешний осмотр.
- Клинические исследования:
- общий анализ крови с формулой, в которой будет содержаться показатель СОЭ;
- определение количества мочевины, фибриногена, а также других биохимических показателей крови;
- общий анализ мочи.
- Рентгенография.
- УЗИ.
- МРТ.
Только на основе этих исследований можно с точностью поставить диагноз, а также определить, на какой именно стадии находится данное заболевание.
Существует много методов диагностики, но их эффективность может быть наибольшей только при комплексном подходе.
Осмотр ортопеда
Осмотр ортопеда – первое и очень важное диагностическое мероприятие. Сюда входит:
-
Пальпация сустава;
-
Линейные измерения костей;
-
Углометрия (определение подвижности в поражённом суставе под различными углами).
Анализы при гонартрозе включают в себя:
-
Исследование формулы крови и скорости оседания эритроцитов (СОЭ);
-
Определение уровня фибриногена, мочевины и других биохимических показателей крови и мочи.
Основным методом диагностики гонартроза является исследование больного сустава с помощью рентгена. На начальном этапе развития заболевания рентгенологическое исследование может ничего не показать, а если и покажет, то лишь незначительные изменения.
Ультразвуковое исследование пораженного артрозом коленного сустава даёт наилучшие результаты, однако оно не может полностью заменить рентгенографию. Поэтому все люди, страдающие дегенеративно-дистрофическими болезнями суставов, обязательно должны сделать рентгеновский снимок.
Это наиболее прогрессивный метод диагностики, который позволяет послойно изучить все части сустава и определить самое раннее изменение в хрящевой ткани. Минус метода заключается в достаточно высокой стоимости обследования каждого сегмента.
Точно диагностировать деформирующий артроз коленного сустава способен опытный специалист – травматолог, хирург, ревматолог. Наличие заболевания устанавливается при внешнем осмотре, путем сбора анамнеза (характера и выраженности симптомов). Используются инструментальные методы диагностики:
- ультразвуковое исследование УЗИ колена;
- магнитно-резонансная томография МРТ;
- рентгеноскопия, компьютерная томография КТ колена.
Детальное изучение патологии хрящевой ткани удается с помощью снимков МРТ и КТ. Аномальное нарушение анатомии коленного сустава диагностируется рентгеновским методом. Деформирующий артроз устанавливается косвенно по ширине суставной щели, изменению геометрических параметров и формы головок костей сочленения.
Комплексное обследование проводится обязательно для дифференциации гонартроза с артритом и другими суставными патологиями. Начинается оно с очного осмотра у артролога, ортопеда или ревматолога. Согласно истории болезни и жалобам лечащий врач назначает пакет необходимых анализов.
Стандартный набор инструментальных и лабораторных исследований включает:
- рентгенографию – позволяет визуально увидеть состояние суставного сочленения, наличие остеофитов, повреждений, патологических изменений;
- магнитно-резонансную и компьютерную томографию (МРТ, КТ) – высокоинформативная уточняющая методика для подробного рассмотрения коленной области с близлежащими тканями;
- ультразвуковое исследование (УЗИ) – применяется в качестве дополнительной диагностики, дает четкое послойное изображение хряща, обнаруживает кистовидные новообразования;
- артроскопию – малоинвазивное вмешательство в коленный сустав с целью внутреннего исследования полости и забора синовиальной жидкости;
- общий и биохимический анализ крови – определяет основные показатели здоровья, специфические маркеры воспаления.
Обследование несложное и безболезненное, но очень важное для постановки окончательного диагноза.
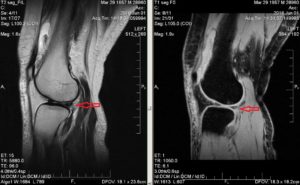
МРТ коленного сустава
К диагностике гонартроза относится комплекс лабораторных и инструментальных методов.
Самым основным методом диагностики гонартроза является рентгенологический. Он позволяет обнаружить заболевание на ранних этапах. В основном сустав снимают в двух проекциях (передней и боковой). По рентгенологическим критериям определяют стадию болезни.
Рентгенологическая картина заключается в определении степени сужения суставной щели, наличие или отсутствие остеофитов, а также наличия деформаций. Иногда могут обнаруживаться подвывихи сустава. На рентгенограмме могут быть видны кистозные полости, выросты, шипы, наличие остеофитов.
Бывают случаи, когда рентгенографического метода недостаточно для оценки функции сустава. Тогда рентгенография дополняется КТ. Он наиболее полно отражает все патологические изменения в суставе.
Постановка диагноза особых затруднений не вызывает и осуществляется на основании симптомов, свидетельствующих о стремительном развитии заболевания:
- деформация коленного сустава;
- появление хруста;
- усиление болей;
- ограничение подвижности сустава.
Наиболее четкую картину можно увидеть на рентгенографических снимках. Деформирующий гонартроз коленного сустава второй степени характеризуется специфическими краевыми разрастаниями и сильным сужением щели.
Чтобы подобрать правильный терапевтический комплекс, необходимо пройти полное обследование и установить точную форму патологии и степень ее тяжести. Для диагностирования проводят следующие исследования:
- Визуальный осмотр.
- Пальпация сустава.
- Измерения костей конечности.
- Углометрия.
- Общие клинические исследования крови и мочи.
- Рентгенография сустава.
- УЗИ коленного сочленения.
- Магнитно-резонансное обследование конечности.
Терапевтический курс при гонартрозе включает в себя препараты и физиопроцедуры которые обладают специфическим воздействием на организм. С их помощью достигаются следующие результаты:
- Ликвидируются воспалительные процессы.
- Купируется боль.
- Активизируется местное кровообращение.
- Снимается повышенный тонус мышечного аппарата сочленения.
- Замедляется разрушение хрящевой ткани.
- Исключается трение костей в суставе.
Медикаментозные препараты и процедуры должны приносить максимальный эффект и оказывать минимальное негативное воздействие на весь организм. Поэтому последовательность лечения назначается только ортопедом.
Диагностика начинается в кабинете врача. Проблемами с опорно-двигательным аппаратом занимается ортопед. Врач задает стандартные вопросы о характере и интенсивности жалоб. Задача пациента — честно и в полной мере рассказать о своем самочувствии.
- Рентгенография.
- МРТ/КТ.
- Артроскопия (наиболее информативное малоинвазивное исследование, позволяющее своими глазами увидеть, что происходит в суставе).
- УЗИ сустава (позволяет выявить синовит).
Данная патология диагностируется на основании жалоб пациента, выявления предрасполагающих факторов (травмы, эндокринные заболевания, тяжелая физическая нагрузка), рентгенологических данных, ультразвукового исследования, артроскопии.
Как избавиться от инвалидности
Кому-то хочется непременно получить инвалидность, чтобы гарантировано каждый месяц получать от государства материальную помощь. И на это есть веские причины, ведь человек с такими ортопедическими нарушениями не то что ходить на работу, а элементарно не в состоянии обслужить себя на бытовом уровне.
Возможно ли получить документ в России и Украине, подтверждающий статус «инвалид», при деформирующем артрозе колена 3-4 степени, мы уже выяснили. Да, безусловно, вы можете рассчитывать на положительное решение со стороны местных органов медико-социальной экспертизы. Это две самые сложные степени тяжести по меркам физического состояния человека.
Но все же, как показывают наблюдения, никакие пособия и льготы не заменят желания пациента избавиться от стойкого хронического нарушения статико-динамических функций, адских болей и, естественно от статуса инвалидности.
Вернуться к нормальному образу жизни мечтает каждый. И если старушка лет 85-ти, может еще и смирится со своим состоянием, но только не люди, которым еще жить и жить. Никому ведь не понравится быть инвалидом, страдая от своей неполноценности и чувствуя себя ущербным всю свою оставшуюся жизнь, при этом отказаться от мирских радостей.
Выход есть, несмотря на неизлечимость серьезного заболевания! И мы о нем неоднократно говорили в этой статье. Да, этот выход – эндопротезирование. И, к великому счастью, он отлично справляется с тремя самыми главными задачами, и это:
- избавление от деформаций и болевого синдрома;
- восстановление здоровой подвижности коленного отдела;
- возращение человека к трудоспособному состоянию.
Ни одна операция, кроме эндопротезирования, а уж тем более, малоинвазивное, альтернативное или консервативное лечение, не избавят вас от инвалидности. А замена коленного сустава эндопротезом поставит на ноги даже, казалось бы, самого безнадежного человека.
И не только поставит, но и откроет ему все двери к нормальному существованию, такому же, как у здоровых людей. Уникальная пересадка искусственного сустава – это реальный шанс стать полноценным человеком, не вызывающим у посторонних жалость и сочувствие.
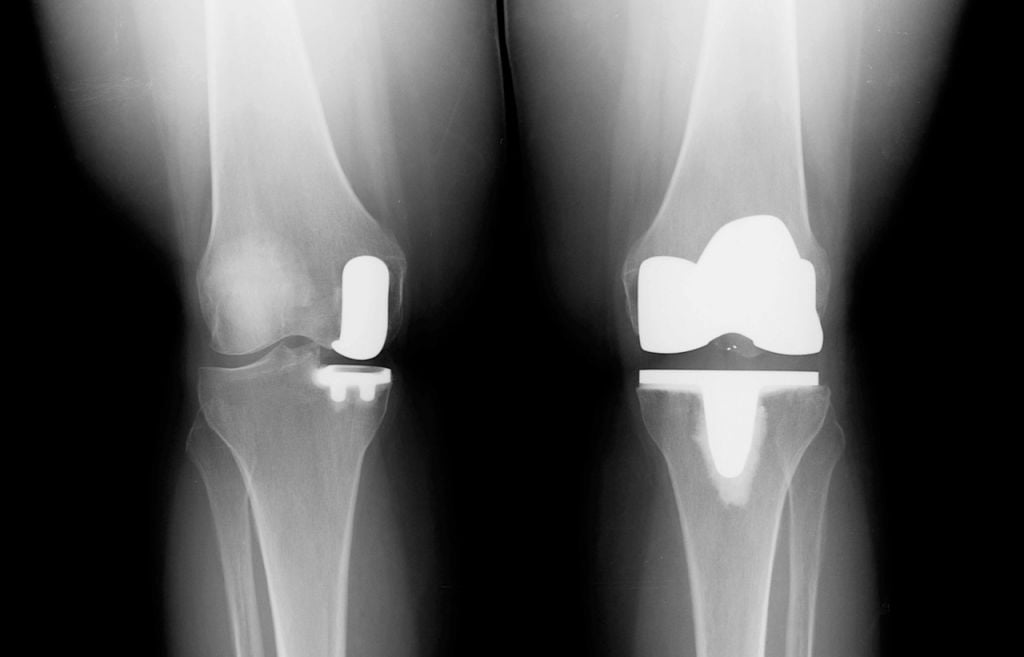
Слева частичное эндопротезирование, справа тотальное.
С новым коленным суставом вы сможете самостоятельно ходить, не завися от вспомогательных средств, заниматься физкультурой, путешествовать, реализовывать себя на профессиональном поприще, спокойно выполнять дела по дому и многое другое.
Для анестезии специалисты используют преимущественно эпидуральный наркоз – введение через катетер специального обезболивающего препарата в эпидуральное пространство позвоночника. Подобный вид анестезии блокирует нервные импульсы в спинном мозге, за счет чего нижняя часть тела становится полностью нечувствительной к боли.
Человек остается в сознании и хорошо переносит все хирургические манипуляции на нижней конечности. После введения анестетика начинается операционный процесс, который при таком тяжелом диагнозе в основном предполагает полную замену проблемного коленного сустава тотальным протезом.
На передней стороне колена хирургом выполняется небольшой разрез мягкотканых структур, его длина соответствует примерно 10 см. Нежизнеспособное сочленение аккуратно резецируется, после чего врач производит на кости бедра и большеберцовом компоненте несколько опилов.
В свою очередь, большую берцовую кость подвергают перфорации, то есть выполняют специальное углубление, чтобы плотно погрузить в него ножку искусственной металлической платформы (большеберцовый компонент эндопротеза).
Когда кости подготовлены, приступают к установке протеза. Специалист сначала ставит тестовую эндопротезную систему, чтобы быть уверенным в правильности откорректированной оси и стабилизации соответствующего отдела.
Далее подготовленные окончания бедренной и большеберцовой кости покрывают постоянными функциональными компонентами протезной конструкции. Их прочная фиксация осуществляется при помощи медицинского цемента или способом вколачивания.
После оперативного вмешательства больной остается на несколько дней, обычно до снятия швов, в стационаре. В медучреждении обязательно проводят интенсивную профилактику всех возможных осложнений (от тромбоза вен, против инфекций, пневмонии и пр.
) посредством медикаментозной и физической терапии, назначают физиотерапевтические процедуры. Со следующих суток и до конца реабилитации показана лечебная гимнастика. Уже спустя 24 часа после проведенной имплантации пациент начинает осваивать первые навыки ходьбы с применением костылей, несколько позже разрешат перейти на трость, а к концу восстановления в определенный период лечащий врач позволит полноценно использовать ногу без поддерживающих устройств.
После выписки из стационара пациенту необходимо в обязательном порядке продолжить качественную реабилитацию в профильном медицинском учреждении под контролем компетентных специалистов! Это очень важное условие, влияющее на окончательный результат лечения.
Чтобы восстановить подвижность конечности, исправить опорно-двигательные расстройства и адаптироваться к новому суставу, одной лишь успешно проведенной имплантации недостаточно! Только безупречно пройденный весь курс реабилитационной программы, составленной на профессиональном уровне, гарантирует вам полноценное восстановление и защиту от нежелательных последствий. Длительность восстановительного лечения после операции составляет в среднем 2,5-3 месяца.
При соблюдении всех медицинских рекомендаций неродной сустав-аналог прослужит достаточно долго, от 15 лет и более. В клинической практике были случаи, когда пациентам требовалась переустановка протеза только через 30 лет.
Потрясающие перспективы должны помочь людям, мучающимся много лет от злополучного гонартроза, понять, что инвалидность – не всегда окончательный и бесповоротный приговор, и вы сами его можете отменить в любую секунду.
Сегодня данный вид вмешательства можно пройти и в пределах своего государства, причем, совершенно бесплатно, по специальной квоте. Но важно учитывать тот факт, что в отечественных клиниках подобная разновидность хирургии еще не получила широкого распространения.
Проценты осложнений и неблагополучных исходов после коленного протезирования в наших больницах самые высокие в мире. Поэтому мы советуем тщательно выбирать медицинский центр, где вас будут оперировать, и желательно из числа лучших заграничных клиник.
Классификация по МКБ 10
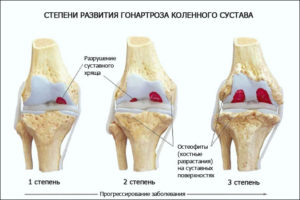
3 степени гонартроза коленного сустава

Существуют 3 степени гонартроза, которые основываются на рентгенологических данных:
- деформирующий артроз коленного сустава 1 степени характеризуется тупые периодическими болезненными ощущениями в коленном суставе. Боль возникает только после определенной интенсивности нагрузки на сустав. После непродолжительного отдыха боль исчезает. Может появляться отек, однако быстро исчезает. Деформаций нет.
- деформирующий артроз коленного сустава 2 степени характеризуется болью большей интенсивности, чем при первой степени. Возникает сужение суставной щели, скованность по утрам. Может возникать незначительное ограничение в суставе.
- деформирующий артроз коленного сустава 3 степени характеризуется возникновением значительного сужения суставной щели, наличием краевых выростов на поверхности сустава, воспалительных элементов в полости, а также деформацией. Больной чувствует постоянную боль в коленном суставе, ограничение движения, хруст.
Данный недуг подразделяют на первичный и вторичный.
1 степень – массаж, легкая лечебная гимнастика, физиотерапия. Для уменьшения нагрузки на суставы рекомендуется снизить вес.
Гонартроз 3 степени коленного сустава нуждается в терапевтическом симптоматическом лечении. Пациент может быть направлен на оперативное лечение. При этом удаляются все костные наросты, делается остеопластика хряща. На последней — четвертой — стадии все чаще проводится эндопротезирование сустава.
В зависимости от патогенеза, данная патология подразделяется на два основных вида:
- Первичный или идиопатический.
- Вторичный.
Однако предполагают, что данная форма патологии может проявляться при нарушении обменных процессов, после длительного приема сильных медикаментозных препаратов антимикробного воздействия либо гормональных средств, и вследствие систематических интенсивных нагрузок на сочленение.
Идиопатический гонартроз чаще развивается у женщин в возрасте 40 лет и у пожилых пациентов. Обычно сразу развивается двухсторонний процесс, но иногда заболевание начинается с одностороннего.
Заболевание также подразделяется на левосторонний и правосторонний гонартроз. В каждом случае поражается соответствующий коленный сустав.
Существует два основания классификации патологии: по механизму и по характеру развития (стадиальности).
По механизму развития гонартроз подразделяется на первичный и вторичный. Первичный вызван непосредственно эндогенным процессом в коленном суставе.
Гонартроз данного типа обусловлен естественными, физиологическими процессами старения организма и поражает сразу оба сустава.
Вторичный развивается на фоне других заболеваний и состояний: ревматоидного артрита, переломов, вывихов, разрывов менисков, перенесенных операций, опухолей и др. В отличие от первичного гонартроза, гонартроз вторичный всегда поражает только одну конечность.
Гонартроз делят на виды по этиологии:
-
Первичный гонартроз возникает на фоне сравнительного здоровья. В основном, болеют люди пожилого возраста, чаще женщины, чем мужчины. В группе риска находятся люди с излишней массой тела, т. е. страдающие ожирением, именно они чаще всего приобретают артроз коленного сустава;
-
Вторичный гонартроз развивается после перенесённой травмы колена или является осложнением инфекционных заболеваний. При условии своевременного лечения повреждений или воспалений коленного сустава развития артроза можно избежать.
По локализации гонартроз делится на следующие типы:
-
Правосторонний гонартроз – поражает правый коленный сустав. Этот вид артроза больше присущ спортсменам и людям, профессиональная деятельность которых связана с чрезмерными статическими и динамическими нагрузками на правую ногу;
-
Левосторонний гонартроз – поражает левый коленный сустав. Недуг характерен для спортсменов и людей среднего возраста с избыточной массой тела;
-
Двухсторонний гонартроз – разрушает суставы обеих ног. Этот вид заболевания является наиболее тяжёлым, так как значительно повышает риск инвалидизации. Ему наиболее подвержены пожилые люди, поскольку природа двухстороннего гонартроза в большинстве случаев идиопатическая (возрастная).
По характеру возникновения и течения заболевания все эти виды артроза почти не отличаются друг от друга. Двухсторонний гонартроз в запущенной форме может протекать более выраженно, так как осевой нагрузке одновременно подвергаются оба больных сустава.
Медики, учитывая механизм возникновения патологии, выделяют две основные группы:
- Первичный гонартроз. Болезнь развивается на фоне нормального здоровья сустава. Ей не предшествуют какие-либо травмы, воспаления. Причины возникновения данной патологи кроются в болезнях обменной системы, длительном употреблении гормональных лекарств, генетической предрасположенности. Зачастую развивается двухсторонний гонартроз. Патологический процесс охватывает оба колена. Хотя в некоторых случаях наблюдается односторонне повреждение. Первичный гонартроз свойственен в основном пожилым людям.
- Вторичный. Эта патология развивается на фоне травм, опухолей, воспалений. Источником заболевания может послужить перенесенное оперативное вмешательство на суставе. Заболевание встречается у людей в любом возрасте. Вторичный гонартроз, как правило, односторонний.
Клинические проявления, возникающие у больного при развитии заболевания, напрямую зависят от прогрессирования дегенеративного процесса в суставе. В зависимости от этого выделяют 3 степени гонартроза. Каждая из них отличается своей симптоматикой.
| Вариант возникновения болезни | Форма клинического проявления | Рентгенологическая стадия | Присутствие синовита | Функциональная (двигательная) способность сустава |
| Идиопатический (первичный) | Поражение сустава с одной стороны | 0 стадия, когда суставная щель свободно визуализируется. | Без реактивного синовита. | 1 стадия – двигательная активность сохранена. |
| Вторичный | Двухстороннее поражение коленных суставов | 1 стадия, когда суставная щель меньше нужного размера. | С реактивным синовитом. | 2 стадия гонартроза – двигательная активность нарушена. |
| 2 стадия – суставная щель в 2 раза меньше необходимого размера. | С постоянным рецидивирующими
Синовитом. |
3 стадия гонартроза– двигательной активности в суставе нет. | ||
| 3 стадия – слабо выраженные признаки окостенения хрящевой поверхности. | ||||
| 4 стадия – выраженные признаки окостенения хряща |
Методы лечения
Врач, занимающийся лечением этого заболевания – ортопед. Медикаментозная терапия болезни включает в себя прием следующих групп препаратов:
- 1) Нестероидные противовоспалительные и обезболивающие препараты: «Вольтарен», «Целебрекс», «Рофика», «Нимесил», «Мовалис».
- 2) Хондропротекторы: «Артра», «Артрон», «Дона», «Терафлекс», «Хондроитин комплекс». Эти препараты принимаются не менее полугода в той дозировке, которую назначил врач.
- 3) Внутрь сустава при выраженных воспалительных явлениях вводят «Гидрокортизон» или «Кеналог» не более 3 раз.
- 4) Показаны препараты гиалуроновой кислоты, которые должны быть введены в сустав при стихании в нем воспалительных явлений: «Гиалуром», «Остенил», «Синокром». Эти медикаментозные средства показывают очень хороший эффект, вводятся всего несколько раз, при этом имея довольно высокую стоимость.
- 5) Согревающие компрессы с «Димексидом», «Бишофитом», медицинской желчью для улучшения кровоснабжения сустава, увеличения выработки в нем «смазывающей» жидкости.
- 6) Препарат на основе вытяжки из растений сои и авокадо – «Пиаскледин» — также зарекомендовал себя как эффективное средство в лечении гонартроза коленного сустава. При этом курс лечения им – не менее полугода.
В остром периоде человеку нужно обеспечить полный покой для больного колена. Далее приступают к постепенному введению в его режим дня физических нагрузок.
Упражнения проводят в положении пациента лежа на спине, заключаются они в основном в поднимании выпрямленных ног, их удерживании в поднятом положении. Важно выполнять упражнения плавно, осторожно, чтобы они не причиняли боли.
Начинают с 10 минут, постепенно, по 2 минуты в день, увеличивая длительность занятий. Наращивают также и амплитуду движений, подбирать которые должны специалисты индивидуально для каждого.
Противопоказаны:
- приседания;
- сгибание-разгибание в колене;
- ходьба в течение продолжительного времени;
- движения, при которых ощущается боль в колене.
С целью уменьшения воспалительных явлений в суставе, ускорения регенерации суставного хряща, купирования болевого синдрома, при лечении гонартроза коленного сустава используются:
- электрофорез с новокаином;
- диадинамические токи;
- магнитотерапия;
- УВЧ;
- фонофорез с применением гидрокортизона;
- лазеротерапия;
- парафиновые или озокеритовые аппликации, грязелечение.
В последующем человека направляют на санаторно-курортное лечение.
По окончании острого периода больному разрешают вставать, но ходить ему нужно будет с тростью. Для колена могут подбираться специальные ортезы (наколенники из жестких материалов, ограничивающие движения в суставе)или ортопедические стельки.
Хирургическое вмешательство. При гонартрозе выполняется эндопротезирование сустава протезами из биологически интактных материалов в таких случаях:
- нарушение функции сустава;
- значительное ограничение трудоспособности, если заболевание развилось в молодом или среднем возрасте.
Операция возможна только в том случае (не учитывая общие противопоказания), если человек не страдает сопутствующим остеопорозом.
В дальнейшем в течение 3-6 месяцев проводят реабилитационные мероприятия, включающие физиотерапию, ЛФК, санаторно-курортное лечение.
При гонартрозе эффективен массаж, иглорефлексотерапия, фармакопунктура, акупрессура, лечение пиявками в комплексе с медикаментозной, физиотерапией и ЛФК.
Необходимо также обратить особое внимание на свой рацион, добившись снижения лишнего веса. В меню должно быть включено повышенное количество животных и растительных белков: нежирные сорта мяса и рыбы, отваренные, тушеные и приготовленные на пару, сыры, творог, бобовые продукты.
Рекомендуется также чаще употреблять холодец. Большая часть поступающих жиров должна иметь растительное происхождение, можно съедать немного сливочного масла. Важно также употреблять продукты, богатые витаминами группы B.
Для того, чтобы избежать развития гонартроза, необходимо:
- 1) Избегать значительных физических нагрузок;
- 2) Выполнять упражнения ежедневно, при этом обратив особое внимание на правильность выполнения приседаний (особенно если при этом человек поднимает какой-то груз);
- 3) Следить за массой собственного тела, не допуская образования лишнего веса;
- 4) Своевременно лечить воспалительные или травматические заболевания коленного сустава.
Пациенту рекомендуется снизить вес. Больные суставы желательно не нагружать.
В зависимости от стадии заболевания и индивидуальных ощущений врачом-ортопедом могут быть назначены лекарственные препараты. Как правило, такая терапия рекомендуется, если у пациента диагностируется гонартроз 2 степени.
Лечение заключается в приеме следующих медикаментов:
- НПВП, обезболивающие лекарства. При данной патологии зачастую назначаются следующие препараты: «Вольтарен», «Рофика», «Целебрекс», «Мовалис», «Нимесил».
- Мази. При патологии могут быть порекомендованы согревающие препараты: «Гевкамен», «Эспол», «Меновазин». Если гонартроз осложнен синовитом, пациенту назначаются мази: «Фастум», «Индометациновая», «Бутадионовая», «Долгит».
- Хондропротекторы. Наиболее эффективными являются лекарства: «Артра», «Артрон», «Терафлекс», «Дона», «Хондроитин комплекс». Данные средства назначаются на длительный период (около 6 месяцев).
- Лекарства для внутреннего ввода в сустав. При выраженном воспалении не больше 3 раз делают инъекции препаратов «Гидрокортизон», «Кеналог».
- Средства гиалуроновой кислоты. Их вводят в сочленение после затихания воспалительных явлений. Применяют лекарства «Гиалуром», «Синокром», «Остенил».
- Согревающие компрессы. Они используются для стимуляции кровоснабжения сустава, увеличения выработки смазывающей жидкости. Рекомендуются компрессы с медицинской желчью или препаратами: «Димексид», «Бишофит».
Достаточно эффективным средством в лечении гонартроза является лекарство «Пиаскледин». Это препарат, созданный из вытяжек растений сои и авокадо. Курс лечения длительный – не менее 6 месяцев.

Чтобы уменьшить воспаление в сочленении, ускорить регенерацию, купировать болевой синдром, могут быть порекомендованы следующие процедуры:
- диадинамические токи;
- электрофорез с препаратом «Новокаин»;
- магнитотерапия;
- УВЧ;
- лазеротерапия;
- фонофорез с использованием лекарства «Гидрокортизон»;
- озокеритовые или парафиновые аппликации;
- грязелечение.
Лечение этого заболевания занимает достаточно длительный период времени и проводится в шесть этапов:
- Снятие воспаления:
- применяются нестероидные противовоспалительные лекарственные препараты. Они могут быть назначены, как внутривенно, так и внутримышечно. Лечение этими препаратами назначается в форме инъекций, поскольку будет продолжаться достаточно долго. А любые НПВС при пероральном приеме оказывают негативное воздействие на почки, печень, желудок, а также некоторые другие органы;
- гормональная терапия. Этот метод лечения применяется только для осуществления инъекций в сам пораженный сустав. Главной целью такого рода лечения является снятие боли и признаков воспаления в кратчайшие сроки;
- антиферментные препараты. Благодаря этим медикаментам удается нейтрализовать синтез некоторых ферментов и предотвратить возможную дегенерацию суставов.
- Оказание антикатаболического и анаболического эффекта. Для этого принято применять лекарственные препараты, которые необходимы для проведения синтеза вещества хряща. Такие препараты имеют и другое название – «хондропротекторы». Следует отметить, что эти вещества считаются полностью натуральными, а значит подходят каждому пациенту.
- Растираем, греем и мажем. В большинстве случаев врач пропишет пациенты мази и гели, оказывающие противовоспалительный и согревающий эффект. Их предназначение – улучшить кровообращение в пораженном участке тела.
- Улучшение кровообращения. Для этих же целей используют и сосудорасширяющие препараты, которые также снижают тонус внутрисосудистых мышц. Благодаря их применению удается значительно усилить внутренний кровоток, а также улучшить состояние тканей, находящихся вокруг воспаленного участка.
- Избавление от лишнего тонуса. Для этого применяют спазмолитики, позволяющие избавиться от чрезмерного тонуса на поврежденном участке.
- Введение протезов синовиальной жидкости. В последние несколько лет препараты, в основу которых входит гиалуроновая кислота, стали наиболее прогрессивным методом лечения этого заболевания. Дело в том, что именно это вещество является природным компонентом хрящей, а также синовиальной жидкости. Кроме всего прочего, применяя его можно, не только снять болевые ощущения, но и значительно смягчить движения пораженного сустава.
Помните, схему и последовательность лечения определяет только лечащий врач в соответствии с разработанными протоколами. Кроме всего вышеуказанного, врач также может назначить физиотерапию и диету. И первое, и второе будет необходимо для того, чтобы окончательно побороть данный недуг.
Лечение этого заболевания занимает достаточно длительный период времени и проводится в шесть этапов:
- Снятие воспаления:
Народные средства
Для внутреннего употребления
- чай из травы черных бобов, который заливается кипятком и настаивается 6 часов.
- настой из лимона (3 шт.), чеснока (100г) и крапивы (150г). Смесь пропускается через мясорубку, заливается кипятком и настаивается 12 часов. Употреблять настой нужно по 70г в день ежедневно.
- эффективным является настой из костей, он способствует быстрому восстановлению хрящевой ткани (отвариваются говяжьи коленца и копытца, отвар употребляется по 100г перед едой).
Можно готовить мази для лечения или компрессы.
Можно применять:
- мед или смесь меда (1 ст.л.) и яблочного уксуса (3 ст.л.).
- компрессы на основе глины, камфорного масла, цветов одуванчика.
Суть эндопротезирования заключается в удалении искаженного болезнью сустава и установке на его место эндопротеза – искусственной суставной конструкции, повторяющей функции и строение здорового сочленения колена.
Неестественный орган отлично приживается, потому как его структурные части произведены из высокотехнологичных наноматериалов с высокой степенью биосовместимости с организмом человека. Служат современные эндопротезы, при условии качественно выполненной имплантации и идеального поэтапного послеоперационного ухода, в среднем 20-25 лет.
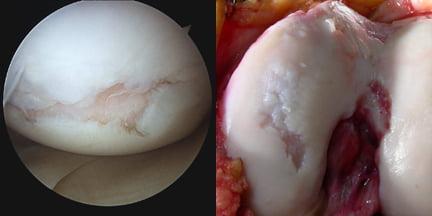
Что видит хирург во время операции на суставе.

Ибупрофен для купирования боли
Кеторолак для снятия воспаления
Методы народной медицины
В лечении деформирующего артроза коленного сустава допускается применение средств народной медицины. На разных стадиях заболевания используются процедуры:
- наружные компрессы с соком чистотела или измельченным корнем хрена;
- компрессы с настойкой из одуванчика или свежим капустным соком;
- компрессы со спиртовым настоем на картофельных ростках;
- компрессы и массаж с использованием меда.
Лечение средствами народной медицины согласуется с опытным врачом. Они эффективны на ранней стадии заболевания в комплексе с медикаментозной терапией и физиотерапией.
Признаки гонартроза
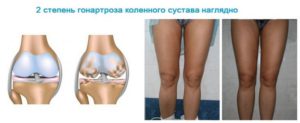
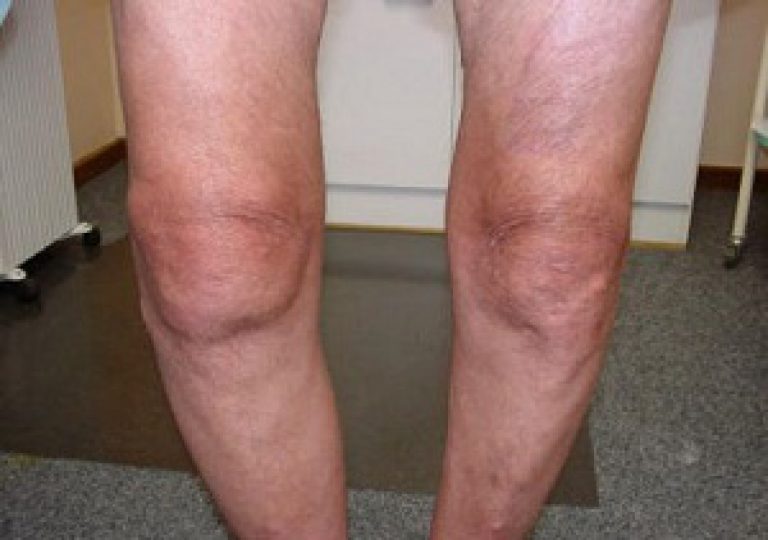
2-ая степень гонартроза коленного сустава
В симптомы гонартроза входят:
- Боль в суставе. Как правило, болезненные ощущения при развитии болезни на начальных этапах выражены слабо. Однако по мере прогрессирования боль принимает острый характер. Возникает во время движений, физических нагрузках, долгого стояния на ногах. В поздних стадиях боль может возникать в покое.
- Отечность сустава. Отеки могут наблюдаться на начальных стадиях гонартроза. В более поздние сроки боль сменяется деформацией.
- Скопление жидкости внутри сустава. Это может происходить из-за воспалительных процессов в полости коленного сустава.
- Появление хруста при движениях. Это происходит из-за возникновения остеофитов на суставных поверхностях. В результате во время трения поверхностей происходит звук хруста. Этот симптом характерен для далеко зашедших процессах.
- Ограничение движений в суставе. Этот симптом проявляется в неспособности согнуть и разогнуть ногу в коленном суставе. В дополнение к этому возникает деформация колена. Всё это значительно снижает качество жизни больного.
Принципы лечения гонартроза на 3 стадии
Люди старше 40 лет, особенно женщины, страдающие избыточным весом, часто испытывают боли в коленях. Такой дискомфорт не дает спать ночью, затрудняет передвижение. А иногда не дает даже нормально жить!
Крайне сложно определить начальную стадию развития патологии. Возникшие изменения в тканях хряща невозможно обнаружить рентгенологическим исследованием. Диагностика опирается на описание симптоматики самим пациентом.
Врачи выделили определенные признаки, которые могут характеризовать 1 степень:
- боль в сочленении;
- ощущение стягивания под самим коленом;
- тупой характер боли;
- тугоподвижность сустава, которая возникает после длительного сидения, сна;
- усиление боли после физической нагрузки или стояния;
- сильный дискомфорт в суставе после приседаний, длительной ходьбы;
- отечность колена, как правило, самостоятельно проходящая.
При данной стадии уже очевидно сужение щели, разрастание костных наростов – остеофитов. Даже визуально в области колена можно увидеть воспаление. Рентген позволяет достоверно определить гонартроз 2 степени.
О данной стадии патологии могут сигнализировать следующие симптомы:
- Болевой дискомфорт локализуется внутри сочленения либо на внутренней стороне сустава.
- Во время ходьбы слышится хруст в колене.
- Боль становится интенсивной, более длительной. После отдыха исчезает.
- Утром затруднительно разогнуть колено.
- Вечером или ночью возникает боль в икрах.
- Полностью нога не разгибается.
- Визуально видна отечность сустава, начальные признаки деформации.
Поскольку нет возможности нормально согнуть ногу, гонартроз 2 степени провоцирует искривление позвоночника. Постепенно в организме начинают формироваться изменения.
Стадия характеризуется значительными, а порой необратимыми изменениями в сочленении. Рентгеновский снимок показывает грубые деформации в структуре хряща. Пациент постоянно испытывает боль, которая практически не утихает.
Гонартроз 3 степени вызывает у человека следующую симптоматику:
- Постоянная боль в колене, не зависящая от активности больного.
- Значительно ограничена подвижность. Пациент хромает.
- Во время изменения погоды дискомфорт усиливается.
- Колено деформировано и увеличено в размере. При прогрессировании патологического процесса сочленение приобретает О-образную либо Х-образную форму.
Если гонартроз 3 степени сопровождается воспалением оболочки (синовитом), то колено значительно отекает. Его контуры практически полностью сглаживается. На передних боковых поверхностях локализуется выступание, обладающее мягкой консистенцией.
Для начала хотелось бы отметить, что гонартроз – это заболевание, носящее дегенеративно-дистрофический характер и невоспалительную природу. Но при неправильном лечении либо несвоевременной диагностике заболевания оно способно привести к появлению инвалидности.
Коротко характеристику данного заболевания можно описать следующим образом:
- обменный процесс, происходящий в хрящевой ткани, осуществляется за счет давления, которое называется осмотическим. Когда хрящ сдавливается, выделяется дополнительная смазка, а в состоянии покоя она, наоборот, впитывается. Отсюда следует, что во время движения человека происходит постоянная подпитка хрящевой ткани. При появлении этого заболевания данный процесс нарушается, в связи с чем хрящ в поврежденном месте начинает истончаться;
- в окончательном итоге наступает значительное нарушение структуры волокон коллагена, за счет чего амортизационные свойства хряща полностью теряются, как, впрочем, и его эластичность, а также устойчивость;
- в суставе начинают проходить некоторые изменения, в результате которых наступает воспаление.
Существует три степени развития данного заболевания:
- Первая степень. Больной на данной стадии заболевания ощущает некий дискомфорт в коленном суставе, а также быструю его утомляемость. Если внимательно присмотреться, то несложно заметить некую скованность движений. Проведя рентгенографию, можно увидеть незначительное сужение щели сустава. При этом никаких значительных изменений в кости колена не происходит.
- Вторая степень. На этой стадии больной уже явно испытывает болевые ощущения, которые чаще всего проявляются после долгого нахождения в положении стоя или сидя. Хруст в колене становится явно выраженным. Больной испытывает так называемую стартовую боль, а также не может полностью разогнуть либо согнуть колено. Наблюдается атрофия четырехглавой мышцы. Проведя рентгенографию, становится понятно, что суставная щель сузилась еще больше, а также произошло разрастание остеофитов и сплющивание края костей.
- Третья степень. Достигнув этой стадии, заболевание не дает покоя пациенту даже в то время, когда он находится в лежачем положении. Область сустава начинает отекать и повышается температура. Бывает и так, что сустав полностью блокируется. В результате больной лишается возможности нормально передвигаться, а коленный сустав терпит значительную деформацию.
В ортопедии при гонартрозе применяются открытые операции, которые включают: внутрисуставные, внесуставные и артропластические. Из внутрисуставных операций успешно применяется артроскопия.
Представляет собой метод лечения с помощью эндоскопической техники, при которой не требуется рассечение суставной полости. Операция выполняется с применением тонких гибких инструментов под контролем видеокамеры.
Данная операция позволяет облегчить состояние пациента, однако не устраняет причину заболевания. Она позволяет продлить срок до замены коленного сустава, корригирующей остеотомии. Восстановлений функции конечности после артроскопии занимает короткие сроки, риск возникновения инфекционных осложнений минимален.
| Название операции | Суть метода | Результат |
|---|---|---|
| Корригирующая остеотомия | Создание искусственных переломов костей | Коррекция распределения нагрузки на колено, устранение боли |
| Артродез | Формирование неподвижности в суставе | Устранение болевого синдрома |
| Артропластика | Замена колена эндопротезом | Увеличение амплитуды движений, ликвидация боли, возвращение к профессиональной деятельности |
Гонартроз представляет собой дегенеративно-дистрофическое поражение коленного сустава невоспалительного характера. Развивается на фоне постепенного разрушения хрящевой ткани с вовлечением в процесс мышц, связок, синовиальной жидкости, костных соединений и всей конечности.

В результате:
- гиалиновый хрящ стирается;
- деформируется нижняя конечность;
- теряется подвижность и работоспособность.
Патология носит второе название деформирующего остеоартроза (код М17 по классификатору МКБ-10). Медицинский термин наиболее применим к 3 степени гонартроза, когда суставы существенно изменяют форму и структуру, теряют свою анатомическую функциональность.
Гонартроз на 3 стадии невозможно не заметить ввиду наличия яркой и болезненной клинической картины.
Характерная симптоматика включает следующие проявления:
- сильную боль в колене во время ходьбы и физических нагрузок;
- болезненные ощущения, не стихающие в состоянии покоя и во время сна;
- значительную скованность движений и туговодвижность сочленения;
- трудности при сгибании и разгибании ноги (контрактуру);
- отечность, припухлость, увеличение колена в размерах;
- громкие хрустящие и скрипящие звуки во время движения (крепитацию);
- внешнее искривление конечностей, обычно Х-образной или О-образной формы;
- изменение походки, хромота, укорочение больной ноги по сравнению со здоровой;
- ослабление и деградация мышечно-связочного аппарата (атонию), проявляющиеся потерей объема конечности;
- общую слабость и недомогание, иногда повышение температуры тела во время обострения.

Деформирующий остеоартроз колена – серьезное прогрессирующее заболевание, требующее комплексного подхода к терапии. Во избежание тяжелых осложнений и инвалидности проводится длительное и всестороннее лечение с постоянными поддерживающими мероприятиями.

Основная программа базируется на двух важных принципах:
- медикаментозном;
- немедикаментозном.
Список лекарственных средств состоит из:
- противовоспалительных и обезболивающих;
- кортикостероидов;
- сосудистых и миорелаксантов;
- хондропротекторов и гиалурона.
Лечебную схему подбирает доктор в индивидуальном порядке, самолечение запрещено.
Нестероидные противовоспалительные средства и болеутоляющие составляют основу противоартрозной терапии. Они назначаются не зависимо от формы и степени поражения суставов.
- НПВС призваны снимать воспалительные проявления и умеренную болезненность. Применяются преимущественно таблетированные и инъекционные препараты – «Ибупрофен», «Фенилбутазон», «Мовалис», «Индометацин», «Нимесулид». Лекарства в форме мазей малоэффективны на этом этапе заболевания.
- Анальгетики помогают справиться с болевым синдромом легкой и средней интенсивности. Однократную симптоматическую помощь способны оказать «Анальгин», «Аспирин», «Пенталгин», «Тайленол».
Причины заболевания
К основным причинам возникновения артроза коленного сустава относят:
-
Нарушение обменных процессов;
-
Патологические изменения кровообращения и повышенную ломкость капилляров;
-
Избыточную массу тела, которая приводит к увеличению осевой нагрузки на сустав;
-
Травматизацию коленных суставов (разрывы связок, менисков, переломы, трещины);
-
Перенесённые заболевания воспалительного характера (ревматизм, артрит);
-
Избыточную нагрузку на суставы, которой подвержены спортсмены. Чаще всего гонартрозом болеют теннисисты, футболисты, легкоатлеты, гимнасты;
-
Гормональные и эндокринные расстройства;
-
Старые травмы, которые неадекватно пролечены или лечение которых не было завершено;
-
Врожденные аномалии строения суставных тканей;
-
Наследственные факторы.
| Фактор | Причины |
|---|---|
| Генетическая предрасположенность | Наследственная недостаточность и ослабленность соединительной ткани, из которой состоят хрящи, связки, сухожилия колена. |
| Отягощенный наследственный анамнез – наличие специфического антигена НВА-27. | |
| Травмы коленного сустава | Переломы, вывихи, растяжения, повреждения связок колена, защемления. |
| Удары, ушибы, гематомы, нарушение кровообращения в ногах. | |
| Посттравматическое оперативное вмешательство (удаление мениска колена). | |
| Повышенные физические нагрузки | Интенсивные тренировки, упражнения с отягощениями. |
| Занятия тяжелыми видами спорта (атлетика, бег, прыжки, борьба). | |
| Другие факторы | Избыточная масса тела, ожирение. |
| Венозная недостаточность, подагра, артриты, атеросклероз. | |
| Возрастные патологии хрящевой ткани и суставов колена. | |
| Малоподвижный образ жизни. | |
| Нарушение процессов метаболизма, кальциевого обмена в коленях. | |
| Сахарный диабет, постклимактерический период, эндокринные нарушения. |
Физиологические причины деформирующего гонартроза коленного сустава 3 степени заключаются в практически полном стирании хряща, который выполняет амортизирующие функции. Поверхности костей соприкасаются между собой, что приводит к разрастанию остеофитов (острых выростов) с компенсаторной целью. В результате суставные сочленения деформируются.

- генетической предрасположенностью;
- возрастными изменениями в работе опорно-двигательного аппарата;
- анатомически неправильным строением костей врожденного характера;
- травмами нижних конечностей в виде ушибов, переломов, вывихов, растяжений связок;
- последствиями хирургического вмешательства на ноге;
- большими физическими нагрузками, связанными с профессиональной деятельностью или тяжелыми видами спорта;
- нелечеными воспалительными патологиями суставов, особенно гонитом или ревматоидным артритом;
- неправильным образом жизни, включающим низкую физическую активность, злоупотребление алкоголем и курением, употребление вредной пищи;
- хроническими эндокринными и обменными заболеваниями;
- длительными психоэмоциональными перегрузками, стрессом, депрессией.
Заболевание развивается при сочетании нескольких причин:
- переломы костей голени с вовлечением в них коленного сустава;
- травмы хрящевых прослоек сустава – менисков;
- разрывы связок коленного сустава;
- повышение нагрузки на сустав – бег, приседание, поднятие тяжестей из вертикального положения тела – после 40-летнего возраста, особенно если человек не тренируется регулярно;
- лишний вес
Развивается заболевание не сразу после действия повреждающего фактора, а через несколько лет. Быстрее развивается гонартроз коленного сустава в том случае, если у человека имелся один или несколько факторов риска развития заболевания.К последним относятся:
- варикозная болезнь нижних конечностей ;
- воспаление сустава (артрит ), имеющий различную – псориатическую, подагрическую, ревматоидную или реактивную – этиологию;
- генетически обусловленная слабость связочно-капсульного аппарата сустава, из-за которого происходит его разболтанность;
- патология иннервации сустава, характерная для черепно- или спинномозговых травм;
- болезни обмена веществ.
Учитывая механизм развития заболевания, выделяют два основных вида гонартроза:
- 1) Первичный. Он возникает на фоне полного здоровья сустава (без предварительных травм или воспалений). В его основе – заболевания обмена веществ, длительный прием гормональных средств, генетическая предрасположенность суставного хряща. Процесс обычно двусторонний (хотя может начинаться как односторонний). Развивается чаще у пожилых людей.
- 2) Вторичный. Развивается вследствие травм, воспалений, опухолей, перенесенных на суставе операций. Может развиваться в любом возрасте. Процесс обычно односторонний.
Существует множество источников, лежащих в основе развития патологии. Как правило, гонартроз коленного сочленения развивается в результате комбинации нескольких причин:
- повышенная нагрузка на сочленение (приседания, бег, поднятие тяжестей);
- переломы костей, в которые вовлекается коленный сустав;
- разрыв связок;
- травма хрящевой прослойки – мениска;
- избыточный вес.
Патология развивается не сразу, а спустя несколько лет после воздействия повреждающего фактора. При совокупности нескольких причин болезнь прогрессирует значительно быстрее.
Существует несколько основных причин, вследствие которых может возникать гонартроз коленного сустава:
- Наследственность.
- Повышенная ломкость капилляров.
- Различные травмы коленного сустава.
- Изменения кровообращения.
- Избыточная масса тела.
- Чрезмерная нагрузка на коленные суставы;
- Врожденные дефекты строения тканей и др.
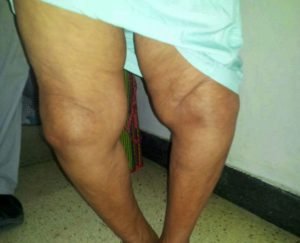
Деформация коленных суставов
Артроз коленного сустава бывает двух видов: первичный и вторичный. Такое разделение произошло по причинам возникновения гонартроза. Первичный артроз коленного сустава является самостоятельным заболеванием и возникает в 45% случаях.
В результате нарушения обмена вещества происходит разрушение хрящевой ткани. К группам риска такого артроза относят женщин в климактерическом периоде, больных сахарным диабетом и страдающих лишним весом.
Также большую роль в формировании гонартроза играет атеросклероз. Тяжелая физическая нагрузка негативно влияет на суставы, тем самым может приводить к гонартрозу. Вторичный гонартроз относят к проявлением какого-либо заболевания.
Эти заболеваниями могут быть:
- генетические болезни соединительной ткани;
- постоянные статические нагрузки на сустав;
- травматические повреждения мениска;
- воспалительные заболевания инфекционной и аллергической
этиологии.
Как ни парадоксально бы это звучало, но к гонартрозу могут приводить не только повышенные нагрузки на коленный сустав, но и его малоподвижность. Поэтому причиной могут являться и профессиональный спорт, и отсутствие физических упражнений вовсе.
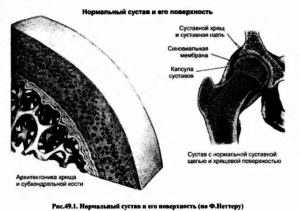
Нормальный сустав и его поверхность
Гонартроз делится не только по интенсивности клинических проявления на 1, 2, 3, 4 степени, но и по причине возникновения:
- Первичный или идиопатический – тот гонартроз, который возникает на клинически здоровом суставе.
- Вторичный – воспаление, возникшее на суставе, в котором есть признаки изменений хрящевых поверхностей. Причиной впервые возникших воспалительных процессов может быть врождённая патология, травма или постоянная повышенная нагрузка, которое провоцирует возникновение микротравм.
Большинство врачей говорят о большом значении наследственного фактора, но учитывая многофакторность причин, которые влияют на развитие болезни, с этой теорией можно поспорить.
Факторы, которые вероятнее всего приводят к возникновению гонартроза:
- Врождённые диспластические изменения хрящевой ткани (несостоятельность хряща).
- Нарушение осанки, которое приводит к изменению осевой нагрузки на костные и уставные структуры организма человека.
- Постоянная физическая нагрузка на сустав (большой вес, тяжелая работа).
- Сосудистая патология нижних конечностей, которая ведёт к гипотрофии и недостаточности кровообращения.
- Метаболические нарушения (подагра или хондрокальциноз).
- Нарушение нервной чувствительности сустава, что ведёт к патологии кровоснабжения.
- Гормональная патология, которая ведёт к общему нарушению функции всех систем организма.
- Наследственный фактор, который доказан только в случае двух видов гонартроза (первичный генерализованный остеоартроз Келлгрена и изолированное поражение дистальных межфаланговых суставов или узелки Гебердена).
Прогноз и последствия
При деформирующем артрозе коленного сустава наблюдается постепенное разрушение хрящей, покрывающих головки костей. Часто болезнь сопровождается дегенеративными изменениями мышц, связок. При отсутствии лечения заболевание принимает необратимый характер с серьезными последствиями вплоть до инвалидности.
Своевременное лечение позволяет избежать деформации сустава, мышечной атрофии, полной обездвиженности колена. Благодаря квалифицированной медицинской терапии, удается избавиться от болевых ощущений, дискомфорта в пораженной зоне.
Профилактика деформирующего гонартроза
Гонартроз относится к группе заболеваний, которые лучше и проще предотвратить, чем дорого и долго лечить.
В качестве профилактических мер можно порекомендовать следующее:
-
Занимаясь танцами и спортом, старайтесь остерегаться серьёзных травм (разрывов связок, переломов, сильных ушибов надколенника);
-
Поддерживайте регулярную физическую активность, так как движение является механической основой питания хряща;
-
Составляйте рацион с учетом потребностей костной и хрящевой ткани в питательных веществах;
-
Следите за массой тела;
-
При получении травмы или появлении дискомфорта в области коленных суставов немедленно обращайтесь за квалифицированной медицинской помощью;
-
Начиная с 35 лет, проходите профилактические курсы лечения хондропротекторами;
-
Ежедневно употребляйте достаточное количество воды.
Гонартроз довольно серьезная патология, она не поддается полному излечению. Чтобы предотвратить ее развитие, следует соблюдать рекомендации для профилактики заболевания.
К основным из них относятся:
- Соблюдение режима дня.
- Активный образ жизни.
- Регулярные, посильные физические нагрузки.
- Постоянный контроль веса.
- Здоровое и сбалансированное питание.
- Исключение из рациона жирной и сладкой пищи.
- Не рекомендуется употреблять большое количество животных белков.
- Употребление витаминно-минеральных комплексов.
- Отказ от употребления алкогольных напитков.
- Исключение травм коленного сустава.
- Выполнение упражнений лечебной гимнастики, направленной на разработку суставов нижних конечностей.
Гонартроз коленного сустава — наиболее распространенный вид артрозов коленного сочленения. Отсутствие своевременной терапии, при данной патологии, провоцирует развитие сложной формы заболевания. Она не только снижает качество жизни человека, но и может привести к инвалидности.
Главная






Оставить комментарий