- Что такое коксартроз 1 степени
- 1.2 Этиология и патогенез
- 1.3 Эпидемиология
- Виды поражения
- Диагностика и лечение
- Диагностика
- Клиническая картина
- Народные средства
- Особенности терапии
- Признаки
- Причины коксартроза
- Профилактика
- Симптомы
- Степени (или стадии) коксартроза
- Первая степень
- Вторая степень
- Третья степень
- Факторы, влияющие на развитие патологии
- Физиотерапия, массаж и диета
- Режим питания
- Полезны ли жиры?
Оглавление
- 1 Что такое коксартроз 1 степени
- 2 1.2 Этиология и патогенез
- 3 1.3 Эпидемиология
- 4 Виды поражения
- 5 Диагностика и лечение
- 6 Диагностика
- 7 Клиническая картина
- 8 Народные средства
- 9 Особенности терапии
- 10 Признаки
- 11 Причины коксартроза
- 12 Профилактика
- 13 Симптомы
- 14 Степени (или стадии) коксартроза
- 15 Факторы, влияющие на развитие патологии
- 16 Физиотерапия, массаж и диета
Что такое коксартроз 1 степени
Дегенеративно-дистрофическое заболевание, при котором происходят изменения целостности тазобедренного сустава в связи с постепенной деформацией хрящевой ткани и костей, называется коксартрозом. Деформирующий артроз (или остеоартроз) развивается постепенно, как правило, в возрасте после 40 лет.
При отсутствии лечения приводит к нарушению функциональности суставной системы, грозящей хромотой, инвалидностью. Коксартроз тазобедренного сустава 1 степени является начальной стадией развития болезни.
1.2 Этиология и патогенез
Остаточные дефекты развития тазобедренного сустава после
консервативного и оперативного лечения являются основной причиной
развития диспластического коксартроза в 10–60% случаев
[3,4]. Изучение этиопатогенеза этого заболевания позволило установить,
что основными факторами, способствующими его развитию, являются
врожденный прогрессирующий биомеханический дисбаланс и локальные
перегрузки хондральных и субхондральных структур сустава.
Чем выше
степень механических перегрузок, связанных с недоразвитием взаимно
опорных зон головки бедренной кости и крыши вертлужной впадины, тем
быстрее происходит срыв резистентных возможностей сустава [5].
М.М. Камоско (2005) рассматривает диспластический коксартроз как
ответную реакцию тканевых структур на дисбаланс между нагрузкой и
устойчивостью к ней сначала суставного хряща, а затем и всех структур
сустава в результате анатомо-функциональных несоответствий.

Причем
выраженность дегенеративно-дистрофического процесса обусловлена
локализацией участков гиперпрессии, изменением размеров несущей
поверхности сустава, длительностью хронической перегрузки.
Пусковым механизмом развития коксартроза являются изменения
параметров и морфологии гиалинового хряща. В результате многочисленных
исследований было установлено, что дегенерация хряща увеличивается по
мере прогрессирования стадии заболевания, причем дегенерация хряща
впадины способствует развитию аналогичного процесса в головке бедренной
кости [6,7,8].
А.В. Калашников (2013) на основе собственных комплексных
исследований 158 больных с диспластическим коксартрозом IV стадии по
J.H. Kellgren и J.S. Lawrence определил, что на развитие и
прогрессирование диспластического коксартроза непосредственно влияет
наличие дисплазии соединительной ткани. Чем выше степень дисплазии
соединительной ткани, тем быстрее протекает патологический процесс.
S. Jacobsen, S. Sonn-Holm (2004) выполнили перекрестное обследование
2232 женщин и 1336 мужчин в возрасте от 20 до 91 года с целью выявления
индивидуальных факторов риска развития коксартроза и выяcнили, что
только возраст и наличие в анамнезе дисплазии сустава имеют четкую
корреляцию с возникновением этого заболевания [10].
Аналогичное
исследование с участием 835 пациентов провели M. Reijman с соавторами
(2005). Им удалось определить, что в возрасте 65±6,5 лет 9,3% людей
имеют рентгенологические признаки коксартроза, причем у пациентов с
ацетабулярной дисплазией они определяются в 4,3 раза чаще, чем без нее.
И.А. Норкин с соавторами (2006) для оценки значения дисплазии
вертлужной впадины в генезе коксартроза создали экспериментальную модель
данной патологии на собаках. Результаты исследования показали, что
имитация характерного для дисплазии тазобедренного сустава недоразвития
передневерхнего края крыши вертлужной впадины уже через 6 месяцев
приводит к развитию дегенеративно-дистрофического процесса, по своим
проявлениям сходного с диспластическим коксартрозом II–III стадий. [5]
Однако существует и другая точка зрения, согласно которой дисплазия
тазобедренного сустава не оказывает значимого влияния на развитие
коксартроза, особенно у людей старше 50–60 лет. К такому выводу пришли в
основном авторы, изучавшие распространенность этой патологии среди
различных этнических групп [12,13].
На развитие коксартроза оказывают влияние многочисленные и
разнообразные аномалии развития костей таза, позвоночника и нижних
конечностей: уменьшение вертлужной впадины, врожденные вывихи и
подвывихи, сколиоз позвоночника, асимметричность роста, различная длина
нижних конечностей.
Заболевание развивается на почве болезни Пертеса,
поражения одной конечности полиомиелитом, перелома шейки бедра, травмы
головки бедренной кости. Наиболее часто диспластическим коксартрозом
страдают люди молодого, трудоспособного возраста, в основном женщины.
Для этого заболевания характерно не только раннее проявление, но и
прогрессирующее течение. Это приводит к утрате трудоспособности и
инвалидности, изменению всего жизненного уклада человека, что делает
проблему лечения этой патологии не только медицинской, но и социальной
[14].
Среди факторов возникновения коксартроза дисплазия тазобедренного
сустава составляет от 10 до 76% [14]. А по данным О.Н. Гудушаури с
соавторами (1990), диспластическим коксартрозом страдают 86,3% больных с
патологией тазобедренного сустава старше 15 лет. [14]
1.3 Эпидемиология
Врожденная дисплазия тазобедренного сустава
относится к числу наиболее распространенных заболеваний: частота данной
патологии в различных популяциях варьирует от 0,1 до 20% [15]. Причем
врожденный вывих бедра наблюдается у 0,1–0,4% новорожденных, а подвывих –
в 10 раз чаще.
Развитию дисплазии способствуют ягодичное предлежание,
женский пол плода, статус первенца, семейная предрасположенность,
гормональные факторы, раса. Так, в 80% случаев дисплазия выявляется у
девочек, что можно объяснить действием дополнительных эстрогенов,
продуцируемых плодом женского пола, что усиливает расслабление
связочного аппарата.
Особый интерес представляет географическая распространенность
дисплазии тазобедренного сустава. В Европе эта патология встречается в
13 раз чаще, чем в США, причем в основном у германских и славянских
народов.
У населения Юго-Восточной Азии развитие врожденного вывиха
бедра происходит крайне редко. Это можно объяснить распространенным в
этих странных обычаях носить детей на спине с разведенными ножками, что
способствует нормальному развитию тазобедренного сустава.
Высокая
частота развития врожденного вывиха бедра у детей коренных народов
Северной Америки обусловлена традицией тугого пеленания [18]. В России и
СНГ такая же тенденция наблюдается в Ненецком автономном округе
(8,7–10,9%) и у населения Северного Кавказа (3,4%).
Виды поражения
Диспластический деформирующий артроз тазобедренных суставов подразделяется на несколько групп в зависимости от места поражения:
- Повреждена только верхняя часть головки бедренной кости, так как именно на нее приходится большая часть нагрузки. Резкие боли дают о себе знать во время тяжелых физических нагрузок, проходят в состоянии покоя.
- Повреждения отмечаются в нижней части. Такое явление прогрессирует достаточно медленно, диагностируется на стадии начавшегося разрушения.
- Поврежден центр головки. Патология развивается быстро, диагностируется на ранних сроках.
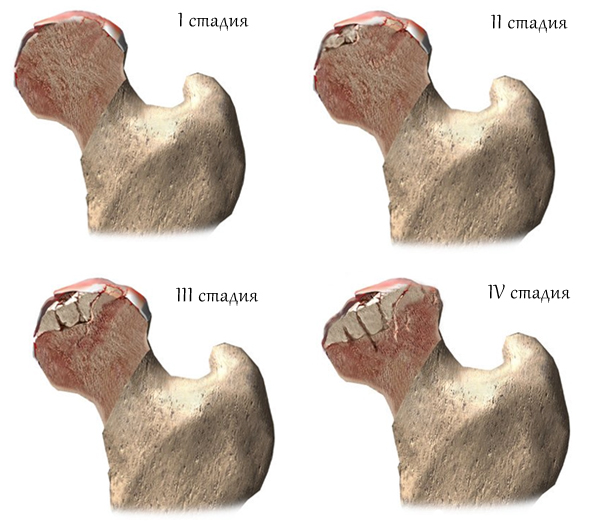
Диспластический коксартроз тазобедренного сустава имеет 4 степени развития, все они характеризуются определенной симптоматикой.
- 1 степень характеризуется появлением остеофитов (костных наростов) с очагами полного разрушения, суставная щель сужена. Боли выражены только при физических нагрузках, проходят в состоянии покоя.
- При диспластическом коксартрозе 2 степени наблюдается активное разрастание костной ткани, просвет сужается на четверть. Отмечается подвывих бедренной кости. Болевые ощущения сопровождают пациента практически все время, подвижность бедра затруднена, наблюдается хромота.
- 3 степень наиболее выражена. При обследовании обнаруживается полное закрытие просвета, хрящ разрушается. Болевые ощущения носят сильный, постоянный характер, хромота ярко выражена, происходит укорочение ноги со стороны поражения из-за атрофии мышечной ткани.
- Для четвертой степенихарактерен некроз (омертвение). Лечению такое заболевание не поддается, так как происходит полное отмирание клеток ткани. При 4 степени необходимо немедленное оперативное вмешательство с установкой имплантов. Если отмечается двухсторонний диспластический коксартроз, то замену головки бедренной кости нужно провести с обеих сторон. Способность человека передвигаться самостоятельно после такой операции ставится под большой вопрос.
Чем дольше заболевание не лечится, тем больше вероятности, что произойдет полное разрушение. Как следствие такого процесса – инвалидность, прикованность к инвалидному креслу.
Диспластический коксартроз разделяется на несколько групп в зависимости от локализации очага поражения тазобедренного сустава:
- повреждение верхней части сустава (данный участок больше всего подвержен нагрузкам, а значит, и дополнительному травмированию, поэтому симптомы, вроде резких болей, появляются практически сразу);
- повреждение нижней части сустава (боли несильные, развивается артроз, как правило, достаточно медленно и диагностируется чаще всего на достаточно поздних стадиях);
- повреждение центральной части сустава (чаще всего этот вид артроза быстро развивается, имеет ярко выраженные симптомы и быстро диагностируется).
Выделяют первичный и вторичный остеоартроз тазобедренного сустава. Основной причиной первичного коксартроза являются возрастные перестройки в ТБС. Формируется он и у мужчин, и у женщин в возрасте старше сорока лет.
Вторичный коксартроз всегда связан с какой-либо причиной или заболеванием, оказывающей непосредственное влияние на его развитие.
По локализации патологического процесса выделяют односторонний либо двухсторонний коксартроз.
- По степени изменения анатомических взаимоотношений в суставе
Рис.1 Схема классификации по Crowe (1979 г.) по Tozun et al.
Классификация по Crowe
Основана на оценке уровня краниального смещения головки
бедренной кости и включает 4 типа. Нижняя граница фигуры слезы и место
перехода головки бедренной кости в шейку находятся на одном уровне, а
высота головки составляет 20% высоты таза. [19]
При I типе по Crowe проксимальное смещение головки составляет
до 50% высоты головки или до 10% высоты таза, при II — 50–75% высоты
головки или 10–15% высоты таза, при III — 75–100% или 15–20%
соответственно.
Классификация по Hartofilakidis
Основана на оценке краниального смещения головки бедренной
кости и взаимоотношения головки с истинной вертлужной впадиной.
(рис. 2).
I тип (А): дисплазия вертлужной впадины проявляется увеличением входа во впадину, головка стремится в подвывих.
II тип (В): подвывих, или низкий вывих. Головка смещена выше,
имеются истинная впадина и неоартроз, между которыми сохраняется связь,
так что вместе они образуют фигуру, похожую на восьмерку. Головка
контактирует с ложной впадиной.

III тип (С) (высокий, или полный, вывих)
имеются отграниченные друг от друга истинная и ложная впадины. Головка
бедренной кости контактирует с ложной впадиной. [19].
Рис. 2.
Схема классификации Hartofilakidis G.
Классификация по Eftekhar
Выделяют 4 типа изменений диспластичного тазобедренного сустава [22,23,24]
Тип А —головка расположена в пределах истинной впадины, вход во впадину увеличен.
Тип В — средневысокий подвывих: головка покрыта впадиной до 50%.
Тип С — высокий подвывих, при котором головка мигрирует
кверху и площадь ее контакта с вертлужной впадиной составляет менее 50%.
Тип D — высокий вывих, при котором головка образует псевдоартроз с телом подвздошной кости
Классификация Crowe наиболее часто используется для сравнения результатов хирургического лечения.
Недостатки: не полностью учитывает
изменение вертлужной впадины в зависимости от степени дисплазии, а этот
фактор чрезвычайно важен при планировании и проведении тотального
эндопротезирования тазобедренного сустава.
Классификация Hartofilakidis проста в применении, поэтому ее также часто используют.
Недостатки: не учитывает изменения проксимального отдела бедренной кости, которые могут повлиять на ход хирургического вмешательства.
Классификация Eftekhar наиболее полно описывает анатомические
изменения диспластической вертлужной впадины, что делает ее пригодной
для предоперационной оценки и планирования операции эндопротезирования
впадины
Недостатки: не учитывает изменения бедренной кости. [19]
- По степени изменения состояния суставного хряща (степень выраженности артроза)
Наиболее распространенными считаются классификации по Н.С. Косинской
(1961) [25] и по Tonnis. Встречается еще 4-х стадийная классификация
Kellgren и Lawrence [26] (Таб. 1)
Классификации по Н.С. Косинской (1961), Tonnis, Kellgren и Lawrence Таблица 1
|
Классификация по Н.С. Косинской (1961) |
Классификация по Tonnis |
Классификация Kellgren и Lawrence |
|
I стадия– незначительное ограничение движений, небольшое, |
I стадия- увеличивается склероз головки и вертлужной впадины, |
1 стадия (сомнительный) – сомнительные рентгенологические признаки |
|
IIстадия– ограничение подвижности в суставе, грубый хруст при |
II стадия – небольшие кисты в головке или вертлужной впадине, |
2 стадия (мягкий) -единичные остеофиты, небольшое сужение суставной щели 3 стадия (умеренный) -выраженные остеофиты, умеренное |
|
IIIстадия– деформация сустава, ограничении ее тугоподвижности, полное |
III стадия – крупные кисты в головке или вертлужной впадине, |
4 стадия (тяжелый)- грубые остеофиты, субхондральный |
Диагностика и лечение
На ранних стадиях проводится симптоматическое лечение, направленное на предотвращение дальнейшего развития заболевания. Комплексная терапия позволяет устранить болевой синдром, вернуть суставу подвижность.
Обезболивающие и противовоспалительные препараты принимают кратковременными курсами. Они имеют большое количество побочных действий, поэтому для длительного применения не подходят. Анальгетики снимают боль, однако лечиться с их помощью нельзя.

Тазобедренный сустав постепенно разрушается, поэтому лечение подразумевает прием препаратов, направленных на восстановление хрящевых тканей и межсуставной жидкости. Действующее вещество постепенно накапливается в суставе, из-за чего терапия должна длиться не менее года.
Препараты оказываются эффективными только на ранних стадиях заболевания. Средства другой фармакологической группы предназначены для устранения мышечного спазма. При их приеме необходимо пользоваться костылями или тростью, что снижает нагрузки на суставы.
Сосудорасширяющие средства восстанавливают кровоснабжение пораженной области, их эффективность повышается при использовании в сочетании с физиотерапевтическими процедурами. Мануальная терапия расслабляет мышцы, возобновляет питание тканей, снимает болевой синдром.
Не стоит забывать и о лечебной физкультуре. Упражнения выполняются в положении лежа на спине. Нельзя резко поднимать и опускать ноги, все движения должны делаться плавно. При появлении неприятных ощущений занятия необходимо прекратить.
В период обострения любые физические нагрузки противопоказаны. Следует как можно меньше ходить, поднимать тяжести, запрещается бегать. При ходьбе нужно использовать трость. Облегчению состояния способствуют компрессы с Димексидом, ультразвуковая терапия, электрофорез с Новокаином.
После исчезновения болей можно переходить к следующему этапу лечения. Массаж способствует восстановлению прежнего объема движений и укреплению мышц. С этой же целью выполняют специальные упражнения на разгибание и отведение бедра.
Третий этап коксартроза является показанием к проведению хирургического вмешательства. Нередко операции назначаются и на ранних стадиях заболевания, если консервативная терапия оказывается неэффективной.
Хирургическое лечение может проводиться следующими способами: артропластика, фиксация сустава по Фоссу, остеотомия. При запущенных формах заболевания назначается эндопротезирование тазобедренного сустава — удаление его разрушенных частей с последующей установкой протеза.
Изготавливаются они из прочных материалов, которые не отторгаются человеческим организмом. Лечение коксартроза 2-3 степени — процесс длительный и трудоемкий, пациенту придется набраться терпения и стараться следовать всем рекомендациям лечащего врача.
Как лечить артроз тазобедренного сустава? Важно отметить, что лечение остеоартроза тазобедренного сустава является комплексным и включает в себя как консервативные методы, так и хирургические.
Такое лечение артроза тазобедренного сустава возможна при 1 и 2 степени коксартроза. Применяются и медикаментозные методы, и нефармакологические.
Особой популярностью пользуются нестероидные противовоспалительные препараты. Обратить внимание стоит на диклофенак, кетопрофен, бруфен, индометацин и прочие подобные. Принимать их нужно в период сильного воспаления. Такое лечение является эффективным, но без консультации с врачом начинать его не рекомендуется.

Сосудорасширяющие препараты также помогают в борьбе с недугом. К их числу относят никошпан, теоникол и другие. Лечение этими медикаментами дает положительные результаты. Применяются они как отдельно, так и в комплексе с другими лекарственными средствами.
Двухсторонний коксартроз не так просто вылечить, но облегчить состояние вполне можно. Подойдут препараты для расслабления мышцы — мидокалм и сирдалуд. При коксартрозе тазобедренного сустава лечение медикалмом нужно проводить с особой осторожностью.
Хорошее действие оказывают препараты, предназначенные для восстановления хряща. Это руманол, структум, сульфат и другие. Деформирующий коксартроз поддается лечению данными средствами.
Используются также внутрисуставные инъекции гормональных стероидных препаратов. Не самый приятный метод лечения, но довольно эффективный. В данном случае стоит обратить внимание на метипред, гидрокортизон и кеналог.
При врожденных патологиях тазобедренного элемента необходима консультация ортопеда или хирурга. Консервативная терапия помогает приостановить разрушение тканей.
Могут использоваться следующие методики:
- Для восстановления хрящей применяются хондропротекторы.
- Использование противовоспалительных нестероидных средств.
- Прием спазмолитиков.
- На последней стадии применяются специальные инъекции с гормонами.
- Физиотерапевтические процедуры.
- Оздоровительные комплексы с упражнениями.
- Применение ортопедических приспособлений.
- Массаж и специальная диета.
- Эндопротезирование.
Из лекарственных средств также применяются спазмолитики и глюкокортикоиды. Гормональные лекарства вводятся в полости костной ткани в тяжелых случаях.
Хондропротекторы производятся в виде мазей, гелей, таблеток и капсул. Чаще всего назначаются такие средства, как Терафлекс, Артра и Хондроксид. При сильных болях и мышечных спазмах используются мази с согревающим эффектом.
Если медикаментозное лечение не приносит результатов, понадобится хирургическое вмешательство. Из оперативных методик используется остеотомия, артропластика и протезирование.
Замена сустава на протез производится на последней стадии. Данная процедура позволяет сохранить трудоспособность.При подобной патологии прогнозы относительно благоприятные и нет риска для жизни, но больные часто становятся инвалидами. После проведения протезирования необходимые функции со временем восстанавливаются.
Варианты лечения включают консервативные и хирургические методы,
выбор которых зависит от выраженности клинических проявлений, т.е.
стадии процесса[29]
- Неоперативное лечение рекомендовано при I–II стадии (по Н.С.
Косинской), в то время как хирургическое – при III стадии или случаях
неэффективности консервативной терапии больных с 2 стадией процесса
[14,16, 29, 40].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2 )
Неоперативное лечение складывается из немедикаментозных и
фармакологических методов воздействия. Так как патогенез артроза до
настоящего времени остаётся неясным, этиотропная терапия данного
заболевания отсутствует.
- Рекомендовано снижать выраженность болевого синдрома, уменьшить тугоподвижность в нижней конечности [29].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3-4)
Немедикаментозная терапия
- Рекомендована модификация спортивных/физических нагрузок и разгрузка
поражённого сустава: избегание воздействия динамических и статических
факторов (бег, длительная ходьба, прыжки, подъём тяжестей, пребывание в
однообразной рабочей позе и т.п.); ношение обуви с хорошо амортизирующей
подошвой; дополнительная опора на трость или костыль в руке,
противоположной поражённому суставу [29, 30, 31].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
- Рекомендована лечебная физкультура, направленная на укрепление мышц
бедра– признана наиболее эффективным методом снижения болевых ощущений и
улучшения функции сустава в долгосрочной перспективе [29, 30, 31].
- Хирургическое лечение рекомендовано больным с диспластическим
коксартрозом I–II стадии при неудовлетворительном эффекте комплексной
консервативной терапии или в ситуации, когда при первичном обращении за
медицинской помощью определяются выраженные дегенеративно–дистрофические
изменения в суставе, сопровождающиеся стойкими функциональными
нарушениями, то есть III стадия заболевания [1,6, 14, 16, 29, 40].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
На 1–2 стадии лечение диспластического коксартроза осуществляется консервативными методами, при их недостаточной эффективности может быть показано хирургическое вмешательство. На 3 стадии единственный эффективный метод лечения – эндопротезирование. Методы консервативной терапии:
- прием хондропротекторов, при болях – НПВС, при мышечных спазмах – спазмолитиков;
- внутрисуставные инъекции гиалуроновой кислоты;
- при интенсивном воспалительном процессе – инъекции глюкокортикоидов;
- нанесение мазей, наложение компрессов на сустав;
- физиотерапевтические процедуры;
- вне обострения – массаж, мануальная, тракционная терапия;
- регулярное выполнение упражнений для укрепления мышц и повышения эластичности связок.
Хирургическое вмешательство на ранней стадии диспластического коксартроза тазобедренного сустава направлено, в основном, на профилактику его быстрого прогрессирования, коррекцию дисплазии, временное устранение болевого синдрома.
- остеотомия (таза, межвертельная). В ходе операции кости рассекаются на фрагменты, которые затем складывают, удаляют лишние или вставляют аутотрансплантаты. Суставному элементу придают форму, максимально приближенную к нормальной;
- подвешивание сустава по Фоссу – малый вертел с крепящейся к нему мышцей удаляют, приводящие мышцы бедра рассекают. Тем самым устраняется мышечная контрактура и избыточное давление на суставные компоненты;
- иссечение комплекса сухожилий и фасций в области большого вертела для уменьшения давления на головку бедра;
- артродез (выполняется только при одностороннем коксартрозе) – формирование искусственного анкилоза для устранения болей. Операция считается устаревшей, выполняется в редких случаях;
- артропластика – моделирование суставных поверхностей, удаление деформированных, дефектных участков, вживление трансплантатов или имплантатов;
- эндопротезирование – наиболее масштабная разновидность артропластик, замена одного или обоих суставных компонентов протезами.
Диагностика
На первом этапе диагностика коксартроза включает в себя опрос, сбор анамнеза жизни и заболевания, жалоб пациента, осмотр сустава и проведение функциональных проб.
В клиническом анализе крови при коксартрозе отмечается незначительное повышение СОЭ (скорость оседания эритроцитов) – до 30 и выше мм/ч.
При биохимическом анализе крови существенно повышен уровень маркеров воспаления: с-реактивного белка, глобулинов, иммуноглобулинов и серомукоида. Этот анализ оказывает существенную помощь в проведении дифференциальной диагностике поражения суставов: артрит или артроз?
Основным методом для выявления поражения суставов является рентген, на котором отмечается:
-
наличие остеофитов – костные разрастания по краям суставного хряща;
-
сужение щели между суставами;
-
участки окостенения суставного хряща;
-
остеопороз (разрежение костной ткани);
-
уплотнение костной ткани под хрящом.
Минус в проведении рентгенографического исследования – видны только кости, мягкие ткани сустава (хрящи, суставная капсула) на снимках не видно.
По теме:Боль в тазобедренном суставе
Диагностика коксартроза проводится на основании клинического обследования и рентгенографии пораженного тазобедренного сустава. Инструментальное обследование позволяет выставить степень заболевания, выбрать лечение (хирургическое или консервативное).
Чаще всего достаточно рентгенографии и ультразвуковой диагностики. Эти методы исследования тазобедренного сустава позволяют определить смещение головки бедренной кости, наклон вертлужной впадины, обнаружить скошенность и уплощение вертлужной впадины, а также измерить расширение шеечно-диафизарного угла и узнать степень развития болезни.
В некоторых случаях для подтверждения диагноза пациент будет отправлен на биохимический анализ крови — при наличии диспластического коксартроза у пациентов отмечается повышение СОЭ, глобулинов, иммуноглобулинов и серомукоида.
Диагноз устанавливается на основании данных клинических проявлений и результатов рентгенологического исследования или МРТ. Учитывая стадию или степень заболевания, рентгенологическое исследование и по наличию характерных признаков можно предположить возможную причину заболевания. Дополнительно для диагностики применяется:
- электромиография;
- реовазография;
- подография;
- радионуклидное сканирование и другие методы исследования.
Диспластический остеоартроз тазобедренного сустава требует квалифицированной диагностики, которая заключается в проведении:
- клинического обследования,
- рентгена,
- УЗИ.
Важно установить степень заболевания, так как от этого будет зависеть терапевтическое воздействие.
- Чаще всего для точной постановки диагноза требуется пройти рентген и ультразвуковое обследование. Эти методы позволяют установить смещение головки бедренной кости, наклон, скошенность или уплощение вертлужной впадины.
- Иногда для подтверждения диагноза требуется сдать анализ крови на биохимический состав, который покажет наличие или отсутствие онкопатологии.
Диспластический коксартроз тазобедренного сустава, лечение которого может быть медикаментозным или оперативным, требует повышенного внимания со стороны специалистов. Только длительное и комплексное лечение поможет восстановить ткани.
Медикаментозная терапия предполагает назначение:
- препаратов для восстановления хрящевой ткани;
- противовоспалительных лекарственных средств;
- ;
- гормональных средств.
К консервативному лечению также относятся физиотерапия и .
Оперативное лечение диспластического коксартроза тазобедренного сустава 3 степени предполагает установку импланта с одной или двух сторон, в зависимости от протекания заболевания.

Это сложная операция, после которой требуется время для реабилитации.
- При замене головки бедренной кости имплантом только с одной стороны, пациент может начать ходить самостоятельно через 6-8 месяцев.
- Импланты делаются из высокопрочного пластика, способны выдерживать физические нагрузки.
- Опасность в послеоперационном периоде составляет риск отторжения имплантов организмом.
- Замену следует провести через 20 лет.
Реабилитационный период после операции включает в себя:
- прием специальных препаратов,
- лечебную гимнастику,
- ,
- физиопроцедуры.
Гимнастика при диспластическом коксартрозе тазобедренного сустава должна проводиться только под наблюдением квалифицированного специалиста.
В большинстве случаев консервативное лечение достаточно эффективно, но требует много времени. Если оно не помогло, то рекомендуется хирургическое вмешательство.
К инвалидности заболевание приводит только в запущенных стадиях, когда клетки костной ткани погибают и восстановить их невозможно. Однако современные импланты способны помочь человеку вновь встать на ноги, вернуться к привычному образу жизни, избежать инвалидного кресла.
P.S. Есть еще бесплатная книга по восстановлению подвижности коленных и тазобедренных суставов при артрозе.
Вы ее можете получить и прочитать уже через минуту!
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 

Лечение назначается только после определения точного диагноза. Важно исключить такие болезни, как артрит, ревматизм и артроз тазобедренного сустава.
Проводятся такие исследования:
- Рентгенография.
- Может понадобиться магниторезонансная томография.
- Анализы крови.
Изначально врач проводит осмотр и опрос пациента. При этом изучаются причины, вызвавшие диспластический коксартроз. С помощью рентгенографии можно выявить степень недуга.
На снимке видны такие изменения, как сужение суставной щели, смещение головки и изменения хряща. Инструментальное исследование позволяет определить, можно ли вылечить недуг при помощи консервативной терапии или поможет только операция.
Применяется и биохимический анализ. При таком заболевании увеличивается уровень глобулина, серомукоида и иммуноглобулина.
Дегенеративный процесс может развиваться либо в одном (правосторонний и левосторонний коксартроз), либо в обоих суставах одновременно (двусторонний коксартроз). Диагноз ставится на основании клинических признаков, лабораторных анализов в виде рентгенографии, компьютерной или магнитно-резонансной томографии.
При 1 степени болезни на рентгеновском снимке тазобедренного сустава видны сужение суставной щели, разрастания костной ткани вокруг краев вертлужной впадины. Деформации головки и шейки бедренной кости не наблюдается.
Исторически диагностика деформирующего артроза основывается на результатах клинического и рентгенологического исследований [27].
В настоящее время отсутствует «золотой стандарт» лабораторной
диагностики остеоартроза, что связано со слишком малой концентрацией
маркёров в крови и моче, а также наслоением параллельно текущих
патологических процессов в других суставах.
- Рекомендован стандартный комплекс лабораторных исследований,
включающий в себя клинический и биохимический анализы крови, общий
анализ мочи, коагулограмму, определение маркеров гепатита и сифилиса,
группы крови и резус-фактора [27,29].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2 )
- Рекомендована рентгенография тазобедренного сустава как наиболее простой и традиционный метод обследования больных [28, 40].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2 )
При наличии рентгенологического обследования выявление диспластического коксартроза, как правило, не вызывает трудности [29].
- Рекомендовано выявление заболеваний с относительно схожей клинической картиной [29].

Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2 )
Клиническая картина
Для течения коксартроза являются характерными ряд симптомов, выраженность которых прямо зависит от стадии или степени болезни. По их наличию и специфичности можно заподозрить заболевание и провести дополнительные методы исследования (например, рентгенологическое или МРТ) для подтверждения диагноза. Характерные проявления:
- Боль в суставе. Это обычно главная жалоба при коксартрозе, с которой человек вынужден обратиться к врачу. В начальном периоде заболевания боль не выражена, однако с прогрессированием болезни интенсивность ее нарастает. Появляется при физической нагрузке, а в поздних стадиях болезни – и в покое.
- Скованность сустава по утрам.
- Хруст в суставе, сопровождающий движения в нем.
- Нарушение главной функции сустава – двигательной. Может проявляться его тугоподвижностью, или, наоборот, «разболтанностью». Появляется хромота.
- Нарушение нормального функционирования нижней конечности. Происходит гипотрофия мышц, окружающих сустав, развивается укорочение пораженной конечности и инвалидность.
Для более точного и правильного представления о заболевании, течение болезни условно разделяется на стадии или степени.
Народные средства
Артроз тазобедренного сустава, степени которого влияют на тип выбранного лечения, предусматривает и приём хондропротекторов. Это препараты, замедляющие дегенерацию хрящевой ткани и активизирующие её полное восстановление.
И даже после их отмены на протяжении ещё некоторого времени продолжается активное наращивание тканей.

Если артроз приводит к воспалению сухожилий и мышц, а также при очень сильных сопровождающихся болях, пациенту выписывают гормональные лекарства: «Кеналог» или «Гидрокортизон».
В этих целях назначают различные компрессы, кремы и мази, которые наносятся на тот участок тела, где чувствуется дискомфорт. К сожалению, они менее результативны, так как находящимся в них активным компонентам необходимо преодолеть барьер в виде жировой прослойки, ткани и кожи.
Зато они обладают согревающим эффектом, что способствует лучшему кровообращению.
Гимнастика при артрозе тазобедренных суставов может сопровождаться приёмом различных натуральных средств. Народная медицина предлагает множество рецептов целебных снадобий и отваров, которые помогут при артрозе:
- Лимонная вода. Понадобится три лимона, головка чеснока и 250 грамм сельдерея. Все ингредиенты пропускаем через мясорубку и в трёхлитровой банке заливаем кипятком. Настаиваем сутки. Принимаем напиток утром натощак: 100 мл за полчаса до еды. Курс обычно длится около 3 месяцев.
- Целебный холодец. Килограмм говяжьих копыт заливают двумя литрами воды и варят на огне около 4 часов. Получается холодец, который очень полезен при артрозе. Двести грамм этого блюда нужно съедать за 30 минут до основного приёма пищи – ежедневно в качестве закуски.
- Травяной отвар. Для его приготовления берёте 200 грамм корня переступня белого. Траву перекручиваем через мясорубку и заливаем свиным жиром (400 г). Варим около десяти минут на маленьком огне, охлаждаем и втираем на ночь в больной сустав.
Лечение народными методами деформирующего артроза тазобедренного сустава 1 степени направлено на восстановление кровообращения. Применяются настойки, отвары и мази, которые можно пить и наносить на кожу пораженной области.
Особенности терапии
Лечение остеоартроза тазобедренного сустава — длительный и сложный процесс
Консервативная терапия включает:
- Прием хондропротекторов (для восстановления структуры хряща).
- Прием нестероидных противовоспалительных препаратов.
- Прием спазмолитиков.
- Внутрисуставные инъекции гормональных препаратов (только для 3-й стадии).
- Физиотерапевтическое лечение.
- Оздоровительная гимнастика.
- Массаж.
- Специальная диета.
Хирургическое лечение используется на запущенной стадии диспластического коксартроза и на более ранних стадиях, если консервативная терапия не дает никаких результатов. Выполняют следующие операции:
- остеотомия;
- артропластика;
- «подвешивание» сустава по Фоссу.
Чаще всего при запущенном диспластическом коксартрозе необходимо эндопротезирование тазобедренного сустава — удаление разрушенного ТБС и установка вместо него искусственного аналога. Изготавливают протез из пластмассы повышенной прочности, стали или керамики.
Диспластический коксартроз — это серьезное заболевание, которое способно привести к инвалидности пациента. Поэтому очень важны своевременная диагностика и лечение в зависимости от выявленных причин болезни.
Деформирующий артроз тазобедренного сустава или коксартроз является самым тяжелым и, одновременно, наиболее распространенным поражением среди всех остеоартрозов. Синонимами этого заболевания также являются: артроз, остеоартрит, остеоартроз тазобедренного сустава.
Порой вылечить деформирующий коксартроз не так просто. Зачастую прибегают к использованию дополнительных методов: магнитотерапии, ультразвуковой терапии, светолечения, электротерапии и прочих процедур.
Правда, не во всех случаях данные манипуляции дадут эффект. Они используются не для того, чтобы лечить сустав, а для улучшения кровообращения и снятия спазма в нем. Некоторые специалисты считают, что хорошее действие оказывает лазеротерапия, но результаты есть не всегда.
Диспластический коксартроз тоже не всегда реагирует на медикаментозное лечение. В этом случае стараются применять массаж. Такое воздействие дает неплохие результаты. Желательно, чтобы массаж проводился опытным специалистом, только в этом случае можно надеяться на улучшение кровообращения, снятие спазма и отечности.
Со временем проводить такую процедуру можно и самостоятельно. Массаж дает положительный результат в комплексе с терапией.Вытяжение суставов проводится с использованием специального аппарата. Это одна из немногих процедур, которая может развести сочленяющиеся кости сустава.
Таким образом нагрузка на них уменьшается, и диспластический коксартроз постепенно отступает.Для достижения положительной динамики должна соблюдаться определенная диета. Чтобы восстановить организм, необходимо употреблять витамины.
Особое внимание стоит обратить на растительную пищу. Желательно есть больше овощей и фруктов. Это позволит восстановить пострадавший сустав и тем самым ослабить симптомы диспластического коксартроза.
Предпочтение следует отдать рыбе и морепродуктам, они богаты фтором и фосфором. Желательно вычеркнуть из рациона пшеничный хлеб, допускается только ржаной и зерновой. Ежедневно нужно есть каши, особенно полезны рисовая, перловая и гречневая.
Признаки
Разные стадии развития болезни (степени) имеют ряд характерных признаков, главным из которых является выраженный болевой синдром, локализующийся в области бедра, паховой области, отдающий в коленный сустав.
Может наблюдаться тугоподвижность сустава, особенно проявляющаяся как нарушение отведения (например, при “оседлывающей” сидячей позе). При коксартрозе первой степени нарушения походки не наблюдается, боль возникает как следствие физической нагрузки, например, после длительной ходьбы. В состоянии покоя проходит сама собой.
На первостепенном этапе своего развития деформирующий остеоартроз тазобедренного сустава практически ни коем образом себя не проявляет, особенно, если пациент ведет оптимальный и размеренный образ жизни, ограничивая при этом организм от чрезмерной нагрузки, в том числе и физической.
Артроз тазобедренного сустава, симптомы и лечение которого могут варьироваться у разных пациентов, имеют и ряд общих характеристик. Среди таких признаков доминирует болевой синдром: он может проявляться как при физических нагрузках, так и в состоянии полного покоя.
Локализуется не только в самом бедре, но и в паховой зоне, колене, стопе. Пациент иногда жалуется на тугость сустава, скованность движений, хромоту.
Но боль, естественно, – основная проблема человека, у которого обнаружили артроз. Она может видоизменяться по мере прогрессирования недуга, менять свою локализацию, интенсивность и продолжительность.
Обычно на стартовой стадии она кратковременная и еле заметная: кажется, что потягивает сустав, наблюдается дискомфорт в этой области. Часто синдром начинает проявляться после бега или ходьбы, поэтому человек считает его признаком усталости или чрезмерного физического напряжения.
Ключевой признак развития болезни — болевые ощущения и скованность сустава во время интенсивных или резких движений: при поднятии тяжестей, приседаниях, неудачных поворотах тела, быстрой ходьбе и беге. Во время отдыха боль стихает.

Затем к этим симптомам присоединяются:
- слабость в ноге, ощущение онемения;
- больная нога ограничивается в движениях;
- боль начинает отдавать в пах, нижнюю часть бедра;
- со временем больной сустав начинает хрустеть при движении;
- появляется небольшое прихрамывание.
Без своевременного лечения болезнь будет прогрессировать и вызовет следующие осложнения:
- боли в ноге становятся хроническими, не проходят ночью;
- смещается центр тяжести, ухудшается осанка, развивается остеохондроз;
- больная нога незаметно укорачивается;
- человек не может обходиться при ходьбе без опоры.
Причины коксартроза
Факторов риска, под влиянием которых может развиться остеоартроз тазобедренного сустава очень много. Однако, среди них выделяются основные, их мы и рассмотрим ниже:
- Наследственная предрасположенность.
- Внутриутробные поражения ТБС: дисплазия его и врожденный вывих бедра. На фоне этих состояний в будущем может сформироваться диспластический коксартроз.
- Различные механические воздействия на сустав: травмы, операции, длительная его перегрузка и т. д.
- Инфекционные поражения ТБС.
- Болезни нарушения метаболизма (обмена веществ).
- Избыточная масса тела и малоподвижный образ жизни (гиподинамия).
- Нарушения кровообращения в суставном хряще.
Если остеоартроз тазобедренного сустава развивается без явной связи с какой-либо причиной, то его называют идиопатическим.
- Нарушение кровообращения в суставе. Это приводит к ухудшению венозного оттока. Более того, происходит и артериальный приток. Результатом данных действий является недостаточное питание сочленения. В итоге начинают накапливаться недоокисленные продукты обмена, которые в дальнейшем разрушают хрящи.
- Перегрузка сустава. Чаще всего по этой причине заболевание развивается у спортсменов. Но в группу риска попадают и люди с лишним весом, ведь слишком большая масса тела оказывает колоссальное воздействие на суставы. Более того, люди с избыточным весом имеют проблемы с обменом веществ и кровообращением, что усугубляет ситуацию.
-
Патологические изменения в больном суставе необратимы
Биохимические изменения, нарушения метаболизма и гормональные скачки.
- Серьезные травмы, переломы. Причем возраст человека в данном случае не имеет никакого значения.
- Инфекционные процессы, которые сопровождаются воспалением суставов.
- Врожденный вывих бедра.
- Сколиоз, кифоз.
- Нарушение развития суставов.
- Возраст. Чем старше человек, тем выше риск возникновения патологии.
- Предрасположенность и наследственность.
Двухсторонний коксартроз развивается на протяжении многих лет. В основе лежит неполноценность составных частей сустава. Это врожденная патология. Со временем появляются симптомы болезни. Пусковыми факторами являются:
- гормональные нарушения;
- тяжелый физический труд;
- травмы тазобедренного сустава;
- гиподинамия;
- застой крови;
- переохлаждение;
- беременность и роды.
Фактором риска развития данной патологии является ожирение. Это создает большую нагрузку на сустав и приводит к деструкции. Пусковым фактором является некроз головки бедренной кости. Жалобы могут появиться после перенесенных травм.
Существует ряд факторов, увеличивающих вероятность развития болезни. К ним относят пожилой возраст, гормональные сбои или нарушение обмена веществ, малоподвижный образ жизни, патологии позвоночника и стопы.
Врачи подразделяют причины возникновения коксартроза на первичные, например, генетическая предрасположенность (особенности метаболизма), избыточный вес или травмы, и вторичные, то есть заболевания и состояния, увеличивающие риски прогрессирования заболевания. К ним относятся:
- нарушение кровообращения в суставе;
- дисплазия тазобедренного сустава;
- асептический некроз головки бедра;
- врожденный вывих бедра;
- диспластический коксартрит бедра, другие воспаления.
Причины развития этого заболевания могут быть самыми разными, рассмотрим наиболее часто встречаемые:
-
Нарушение кровообращения в области пораженного сустава. Ввиду самых различных причин у человека происходит сбой работы кровеносной системы — ухудшение венозного оттока и артериального притока. Вследствие всех этих процессов в тканях окружающих тазобедренный сустав скапливаются продукты обмена веществ, которые способствуют выработке ферментов, разрушающих хрящ.
-
Травмы. Развитию коксартроза способствуют хронические микротравмы, способствующие истончению и повреждению хряща.
-
Чрезмерная нагрузка на сустав. Развитию дегенеративных процессов способствуют постоянные тяжелые физические нагрузки, зачастую в сочетание с предрасполагающими факторами.
-
Ожирение. Большая масса тела перегружает сустав, тем самым вызывая воспалительный процесс, а впоследствии и деформацию непосредственно сустава.
-
Генетическая предрасположенность. Непосредственно заболевание не передается по наследству, передаются особенности строения хрящевой, кострой ткани и суставов. Поэтому при ряде неблагоприятных факторов данная причина может повлиять на развития коксартроза больше чем при у других.
-
Гормональный фон. Частые изменения уровня гормонов могут повлиять на метаболические процессы в организме человека, тем самым поспособствовав развитию воспаления суставных тканей.
-
Малоподвижный образ жизни – одна из основных причин развития патологий тазобедренного сустава.
-
Другие заболевания (некроз головки бедра, тяжелые инфекции). В случае неправильно лечения или вовремя не оказанной медицинской помощи ряд заболеваний могут повлиять в дальнейшем на развитие коксартроза, как осложнения или сопутствующего заболевания.
-
Врожденные патологии (дисплазия, врожденный вывих бедра).
Что такое коксартроз? Артроз тазобедренного сустава, как уже было сказано ранее, подразделяется на несколько стадий в зависимости от своего развития и степени повреждения суставного сочленения.
Сам коксартроз 1 степени представляет собой постепенное разрушение тазобедренного суставного сочленения. Именно по этой причине важно своевременно обнаружить заболевание и начать его устранение не теряя времени.
На образование деформирующего артроза тазобедренного сустава 1 степени может повлиять сразу несколько основополагающих факторов:
- возрастные особенности пациента — из-за этой причины очень часто теряется возможность предотвратить образование заболевания, к тому же вести борьбу со старением человеческого организма достаточно непросто;
- нарушение гормонального фона вследствие приема лекарственных препаратов гормональной группы или из-за нарушения функциональности эндокринной системы;
- травмирование, которое может напомнить о себе даже по прошествии ни одного десятилетия;
- нарушение обменных процессов в организме, которые постепенно приводят к накоплению излишнего веса;
- усиленные нагрузки на область суставного сочленения, в большей степени к таковым относятся люди, профессионально занимающиеся каким-либо видом спорта.
Причины развития коксартроза многообразны, но условно их можно разделить на несколько направлений, по типу внешнего и внутреннего воздействия на тазобедренный сустав.
- Гиподинамия или малоподвижный образ жизни.
- Травматизация сустава, ушиб или перелом.
- Чрезмерные физические нагрузки у спортсменов или у людей по долгу работы выполняющих тяжелый труд.
- Дисплазия тазобедренного сустава.
- Сколиоз;
- Разная длина ног;
- Воспаления различного характера.
Основная причина появления диспластического коксартроза являются врожденные проблемы с частями тазобедренного сустава.
Недуг активно формируется под влиянием следующих факторов:
- Сбой гормонального фона.
- Значительные нагрузки больного сустава.
- Осложнения во время беременности.
- Недостаток активных нагрузок.
- Всевозможные травмы в области тазобедренного сустава.
- Застойные явления кровеносной системы и переохлаждение.
Данные причины могут спровоцировать деструкцию костей. Часто недуг проявляется в возрасте от 30 лет. Двухсторонний диспластический коксартроз развивается в течение многих лет.
Профилактика
К профилактическим мерам коксартроза относят ведение активного подвижного образа жизни, регулярное укрепление мышечной и суставной систем с помощью физических нагрузок, контроль веса. В пожилом возрасте врачи рекомендуют:
- ходьбу на лыжах;
- норвежскую ходьбу с палками;
- посещение бассейна;
- санаторно-курортное лечение;
- лечебную гимнастику;
- профилактический прием хондропротекторов;
- здоровое питание;
- массаж.
Основным и самым важным методом профилактики коксартроза тазобедренного и других суставов является ранняя диагностика, а также такие мероприятия, как:
-
плавание;
-
лечебная гимнастика;
-
ходьба на лыжах, с палками;
-
санаторно-курортное лечение;
-
самомассажи с помощью мазей;
-
специализированный массаж;
-
контроль веса;
-
регулярный приём хондропротекторов.
Физическая активность при лечении коксартроза должна быть направлена на такие свойства:
-
восстановление функциональных возможностей сустава;
-
укрепление мышечной системы;
-
улучшение кровоснабжения сустава и области вокруг него;
-
повышение стабильности поясничного отдела;
-
предупреждение тяжелых осложнений.
Профилактика и самолечение — это две большие разницы, поэтому прежде чем приступить к каким-то ни было мероприятиям, направленным на восстановление суставов необходимо проконсультироваться со специалистами.
Автор статьи: Муравицкий Игорь Валерьевич, врач-ревматолог, ортопед
К
мерам профилактики развития диспластического коксартроза можно отнести
устранение модифицируемых факторов риска (лишний вес, слабость мышц) и
исключение потенциальных травм или других факторов [1,6,14,40].
- Рекомендовано лечение и профилактика заболеваний, вызывающих появление диспластического коксартроза [1,6,14,40,42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
-
- Рекомендовано наблюдение за пациентами при выявлении у них в детском возрасте признаков дисплазии [1,6,14,40,42].
- Рекомендовано соблюдение ортопедического режима при выполнении бытовых и трудовых физических нагрузок [1,6,14,40,42].
- Рекомендовано диспансерное наблюдение осуществлять в амбулаторном
порядке через 2-3 месяца после начала лечения (клинический осмотр) и
затем ежегодно (контрольный осмотр и рентгенография). Далее, по мере
необходимости которую определяет врач или сам пациент на основании
имеющихся жалоб. После выполнения органосохраняющих операций МРТ или КТ в
динамике может использоваться для мониторинга прогрессирования
патологического процесса, а после эндопротезирования – рентгенография
через 6 и 12 месяцев, затем один раз в пять лет [40].
Если диспластический коксартроз не запущен, своевременное лечение поможет быстро устранить болезнь.
В целях профилактики рекомендуется соблюдать следующие правила:
- Продолжительные прогулки, катание на лыжах и езда на велосипеде.
- Физические нагрузки – плавание, танцы и несложные виды спорт.
- Выполнение упражнений на растяжку и йоговских асан.
- Исключить перегрузки связок.
- Нельзя допускать переохлаждения.
- Уменьшение веса.
Соблюдение принципов правильного питания поможет избавиться от лишнего веса и обогатит организм необходимыми компонентами. В рационе должны преобладать молочно-растительная пища.
Именно оздоровительная гимнастика является эффективным и доступным методом для восстановления функционирования костей. Для нормальной трудоспособности данной области играют крупные мышцы – бедренные и ягодичные.
Если выявить заболевание на ранних стадиях можно быстро справиться с проблемой и устранить признаки воспалений.До скорых встреч, уважаемые посетители сайта!
Симптомы
Признаки могут не проявлять себя продолжительное время.
Такой недуг может иметь следующие симптомы:
- Скованность в движениях.
- Периодические боли.
- Чувство онемения конечностей.
- Изменения в походке.
- Возникновение хруста.
- Атрофия мышц ягодиц.
- Возникновение хромоты.
Начальная стадия диспластического коксартроза проявляется незначительными болевыми ощущениями. Они возникают во время ходьбы или при нагрузках.

Симптоматика второй стадии проявляется более заметно. Болезненность может отдавать в бедра и область паха. Поверхность головки бедра и вертлужной впадины становится неровной.
Симптоматика на разных стадиях развития коксартроза отличаются незначительно. Однако, существует ряд общих признаков по котором можно определить начало развития заболевания и принять все необходимые меры для восстановления здоровья.
Зачастую пациенты обращаются к врачам уже на поздних стадиях патологии, что существенно снижает шансы на полное выздоровление.
Симптомы общего характера:
-
сильная боль в области пораженного сустава – основной признак поражения сустава; на первой стадии боль проявляется во время движения, на последующих – имеет постоянный характер;
-
скованность (ограничения в движении) – на ранних стадиях такое состояние наблюдается после пробуждения или тяжелых физических нагрузок;
-
изменение длины ног – признак запущенной формы заболевания сопровождающейся деформацией таза;
-
атрофия мышц– это самый тяжелый признак, проявляющийся на поздних стадиях коксартроза; на ранних стадиях отмечается незначительное ослабление мышц;
-
хромота, явное изменение походки – признак деформации костной системы;
-
выраженный хруст в области суставов, который может свидетельствовать о патологическом поражении.
Степени (или стадии) коксартроза
| Степень | Что показывает рентген | Характерные симптомы |
| 1-я степень | Наличие краевых остеофитов с очагами деструкции, незначительное сужение суставной щели. | Боль в области тазобедренного сустава, которая возникает после значительных физических нагрузок (например, после интенсивной пробежки или многокилометровой прогулки). Во время отдыха дискомфорт постепенно исчезает. Изменений мышечной силы, походки и амплитуды движений не наблюдается. |
| 2-я степень | Разрастание остеофитов на вертлужной впадине и головке бедра становится активнее. Суставная щель сужена до ¼ от первоначальной высоты. Иногда отмечается подвывих бедренной кости, который возникает в результате разрастания костных элементов у нижнего края вертлужной впадины. | Боль в тазобедренном суставе носит более интенсивный характер, возникает даже при недолгой и медленной ходьбе или даже в состоянии покоя. Боль может отдаваться в бедро и паховую область. Возникает хромота. Движения ноги ограниченны, затруднительны ее отведение и ротация. Мышечная сила бедра снижается. |
| 3-я степень | Характеризуется выраженными деструктивными явлениями в тазобедренном суставе. Суставная щель исчезает, головка бедра и суставная впадина теряют свою форму и структуру. | Симптомы боли носят постоянный характер и возникают даже в ночное время. При ходьбе больной сильно хромает Мышцы ягодиц, бедра и голени атрофируются. Происходит укорочение конечности. Если процесс двухсторонний, то пациент не может ходить. |
По клиническим и рентгенологическим признакам различают три степени течения коксартроза. Рассмотрим их подробнее.
Первая степень
При 1 степени коксартроза проявления заболевания мало выражены, больные к врачу, как правило, не обращаются. Поэтому заболевание на ранней стадии часто пропускается.

Болевые ощущения появляются периодически, часто после физической нагрузки – бег, прыжки, интенсивная ходьба. Локализация боли бывает как в самом ТБС, так и вне его: в паху, бедре, колене, области ягодицы или поясницы. После отдыха и в покое болезненные ощущения обычно исчезают.
При рентгенографии суставные изменения часто не выявляются. На МРТ иногда диагностируются начальные признаки остеофитов (костных разрастаний). Может выявляться некоторое уменьшение суставной щели.
Вторая степень
Коксартроз 2 степени характеризуется усилением интенсивности боли, которая появляется уже и в покое. Боль иррадиирует (распространяется) в бедро и область паха.
Позже присоединяются ограничения движений и в других плоскостях. Развивается гипотония (снижение тонуса) и гипотрофия бедренных и других мышц, окружающих ТБС.
На рентгенограмме или при МРТ выявляются заметные остеофиты по всему краю вертлужной впадины. Контур головки бедренной кости увеличивается и деформируется, она начинает смещаться кверху. Шейка бедренной кости утолщается и расширяется.
Третья степень
Коксартроз 3 степени проявляется наличием постоянной боли, которая не уменьшается даже в покое или после длительного отдыха. Самостоятельное передвижение больных становится невозможным, они вынуждены пользоваться тростью или костылями.
Все движения в суставе становятся резко ограниченными. Появляется увеличение наклона таза. При этом возникают компенсаторные изменения позвоночника – гиперлордоз (избыточное выгибание) поясничного отдела и сколиоз.
Также коксартроз 3 степени проявляется укорочением пораженной конечности, которое обусловлено деформацией сустава и слабостью (гипотонией) мышц, его окружающих. Появляется характерная походка с наклоном туловища в сторону пораженного ТБС.
При рентгенологическом исследовании диагностируются множественные и обширные остеофиты по всем суставным поверхностям. Выявляется резкое сужение суставной щели. Вертлужная впадина углубляется и истончается.
Отдельно стоит остановиться на таком виде коксартроза, который формируется на фоне врожденных поражений ТБС ввиду большой распространенности такого патологического процесса.
Для 1 стадии заболевания характерны несильные боли, которые возникают крайне редко, обычно когда человек долго ходит или бегает. Проявляется боль в районе тазобедренного сустава. Если человек отдохнет немного, то неприятные ощущения исчезнут сами собой.
Но это не значит, что можно забыть о них. На данном этапе необходимо немедленно отправляться к врачу, чтобы он назначил качественное лечение. В противном случае заболевание будет прогрессировать и придется прибегнуть к операции.
Диспластический коксартроз 2 степени проявляет себя сильными болями, причем отдавать они могут в паховую область. Неприятные ощущения возникают не только во время ходьбы, но и в состоянии покоя. Если человек много двигается и не обращает внимание на болевые симптомы, возможно развитие хромоты.

Деформирующий коксартроз начинает постепенно поражать головку бедренной кости, наблюдается тенденция к смещению данной кости. В этом случае медикаментозное лечение не поможет, необходимо использовать другие способы устранения проблемы, в том числе рассмотреть возможно хирургического вмешательства.
Третью степень заболевания считают самой серьезной. Боли сильные и возникают даже в ночное время. Передвигаться без трости человек не в силах. Любые движения ограничены, наблюдается слабость отводящих мышц бедра.
Существует несколько подходов к классификации диспластического коксартроза. В зависимости от того, какой компонент сустава поражен, выделяют ацетабулярный, бедренный и комбинированный тип артроза. Степень диспластического коксартроза чаще всего оценивают по классификациям Crowe и/или Hartofilakidis.
Реже используются классификации дисплазии и диспластического коксартроза Eftekhar, Mendes, Kerboul и другие. В рамках классификации Crowe оценивается степень смещения головки бедра относительно вертлужной впадины.
Выделяют 4 степени заболевания.
- Смещение в проксимальном направлении, кверху не более чем на 10% высоты таза или половину высоты головки с ее незначительной деформацией. Головка остается в пределах вертлужной впадины;
- Смещение на 50–75% высоты головки, 10–15% высоты таза. В области свода вертлужной впадины формируется ложная впадина. Головка частично находится в ней, частично в истиной впадине;
- Смещение головки относительно впадины превышает 75% ее высоты, может достигать 100%. По отношению к высоте таза степень смещения составляет 15–20%. В вертлужной впадине остается небольшая часть головки бедра;
- Смещение более чем на 100% высоты головки и 20% высоты таза. То есть головка полностью выходит за пределы истиной суставной впадины, при этом она смещена вверх и развернута назад.
В классификации Hartofilakidis акцент делается на статусе вертлужной впадины. Выделяют 3 степени патологии:
- дисплазия – верхняя стенка вертлужной впадины недоразвита (сегментарный дефицит), скошена из-за разрастания остеофитов. Головка бедра деформирована, незначительно смещена, но находится внутри вертлужной впадины;
- низкий вывих – верхняя стенка впадины отсутствует, вход в нее сужен, глубина вертлужной впадины не соответствует высоте головки бедра, которая сочленяется с ложной впадиной;
- высокий вывих – сужение входа и неадекватность глубины более выражены, отмечается значительный наклон вперед (антеверсия), образуются массивные костные разрастания сверху и сзади от впадины. Головка бедра размещается в ложной впадине, смещена кверху и кзади от истиной.
Лечение артроза тазобедренного сустава 1 степени носит консервативный комплексный характер. Медикаментозная терапия направлена на снятие сильного болевого синдрома и воспаления (с помощью противовоспалительных нестероидных препаратов), восстановление поврежденных хрящей для обеспечения подвижности сустава (с помощью хондропротекторов).
Питание при коксартрозе 1 степени не играет ключевой роли, диета направлена на снижение веса для уменьшения нагрузки на поврежденные суставы. По этой же причине больному может быть рекомендована ходьба с тростью или костылями (при двустороннем коксартрозе).
В зависимости от клинической картины заболевания и данных анализов, ортопед подбирает лекарственные препараты, прием которых способствует облегчению течения коксартроза, восстановлению деформированных тканей хрящей, нормализации кровообращения, расслаблению мышц бедра.

Заболевание имеет четыре стадии развития, каждая из которых характеризуется определенным уровнем поражения.
Факторы, влияющие на развитие патологии
Очень часто заболевание обнаруживается у людей, прекративших занятия спортом. Коксартроз может возникнуть после травмы или родов. Развитию заболевания может способствовать воздействие факторов, приводящих к истончению суставных хрящей.
Разрушение хрящевой ткани может привести к деформации костных поверхностей и воспалению окружающих связок и мышц. Врожденный вывих бедра имеет способность к переходу в диспластический коксартроз. В большинстве случаев заболевание развивается на фоне частого возникновения микротравм, способствующих повреждению хряща.
Процесс разрушения тазобедренного сустава может начаться при повышенных физических нагрузках, поэтому в группу риска могут входить профессиональные спортсмены. Важную роль играет и генетическая предрасположенность — аномалии строения хрящей, костей и связок.
Невылеченный вовремя артрит тазобедренного сустава может превратиться в коксартроз. Воспалительный процесс меняет свойства хряща, постепенно ухудшая состояние сустава. Лишний вес увеличивает нагрузку на опорно-двигательный аппарат.
Особенно часто коксартроз обнаруживается у людей старше 50 лет. Врачи считают, что запуску патологического процесса способствует нарушение кровообращения в окружающих сустав тканях, связанное с застоем венозной и артериальной крови.
Диспластический коксартроз протекает в 3 стадии. На первой боль появляется после физических нагрузок или долгой ходьбы. Она чаще всего не распространяется за пределы тазобедренного сустава. При нахождении в состоянии покоя она обычно исчезает.
Скованности движений не наблюдается, сила мышц не теряется. Вторая степень коксартроза характеризуется более выраженными болевыми ощущениями, которые отдают в бедро. Они не покидают человека даже после продолжительного отдыха.
При долгой ходьбе появляется хромота. Вращательные движения тазобедренного сустава нарушаются. Мышцы слабеют, из-за чего человек становится неспособным к совершению привычных действий. При диспластическом коксартрозе 3 степени боли наблюдаются даже в ночное время.
Для диспластического коксартроза 4 степени характерны некротические изменения в тканях. Лечение этой формы заболевания подразумевает экстренное хирургическое вмешательство, при котором выполняется установка имплантов. Способность к самостоятельному передвижению может не вернуться даже после операции.
Выявляется заболевание с помощью рентгенологического исследования. Помимо стадии патологического процесса, эта процедура позволяет определить причину его возникновения. Функциональная диагностика используется для оценки степени изменений в тазобедренном суставе и обеспечивающих его работу нервных окончаниях.
Диспластический артроз тазобедренного сустава чаще всего является врожденной патологией. Достаточно долгое время болезнь никак себя не проявляет, хрящи и связки справляются с нагрузками.
Однако при наличии факторов, которые могут спровоцировать обострение, заболевание рано или поздно проявит себя. К обострению могут привести:
- беременность, роды;
- дисбаланс гормонов;
- непосильная физическая активность;
- сидячий образ жизни;
- травмы.
Все эти факторы способны спровоцировать деструкцию. Зачастую артрозы появляются после 30 лет.
Беременность и диспластический коксартроз тазобедренного сустава – вещи совместимые, однако все зависит от степени заболевания.
- При диспластическом коксартрозе 1 или 2 степени выносить и родить здорового малыша возможно, но во время беременности нужно постоянно наблюдаться у специалиста.
- Если женщине стало известно о наличии заболевания еще до зачатия, то следует пройти курс медикаментозного лечения, физиотерапии, массажа. Они помогут облегчить состояние и сделать период вынашивания ребенка более простым.
- Роды естественным путем при таком диагнозе невозможны, так как могут спровоцировать полное разрушение хряща.
Дисплазия может быть односторонней и двусторонней:
- односторонняя дисплазия диагностируется в 7 раз чаще, чем двусторонняя;
- при двусторонней патологии степень дисплазии правого и левого суставов может различаться;
- левый тазобедренный сустав неправильно формируется в 1,5–2 раза чаще, чем правый;
- на фоне двусторонней дисплазии развивается двусторонний диспластический коксартроз, но степень поражения обоих суставов часто не совпадает.
80% детей с дисплазией тазобедренного сустава – девочки, поэтому и диспластический коксартроз значительно чаще диагностируют у женщин. Толчком к его развитию обычно становится гормональная перестройка в период беременности или лактации, нагрузка на сустав в процессе родов.
Для мужчин характерна более поздняя манифестация. Люди с ацетабулярной дисплазией обычно ведут подвижный образ жизни, занимаются спортом, гипермобильность суставов способствует этому. С возрастом двигательная активность снижается, ухудшается состояние мышц, занятия спортом прекращаются, на фоне этих изменений развивается коксартроз.
Ударные нагрузки на сустав при беге, прыжках, подъем тяжестей повышают риск развития диспластического коксартроза. Если пациент с дисплазией травмирует ногу, сочетаются два провоцирующих фактора, избежать развития коксартроза практически нереально. Для диспластического коксартроза характерно острое начало и быстрое прогрессирование:
- сначала пациенты жалуются на дискомфорт, ощущение стянутости в области сустава;
- вскоре неприятные ощущения перерастают в болезненные, а кратковременная скованность – в стойкое ограничение подвижности;
- бедренные мышцы, а на поздней стадии мышцы голени и ягодицы постепенно атрофируются;
- пораженная нога укорачивается, развивается хромота.
Физиотерапия, массаж и диета
Поскольку развитие заболевание зависит напрямую от обмена веществ, питание, при коксартрозе, должно быть направлено на исключение всех возможных факторов, вызывающих данную патологию.
Режим питания
Сбалансированное питание, правильный подход к распределению приемом пищи – это важнейшие факторы, влияющие на восстановление здоровья пациента. Питание при коксартрозе суставов должно быть дробным, до 5- 6 раз в день, порции при этом должны быть небольшие, но питательные.
Благодаря правильному установлению графика приема пищи можно добиться следующих результатов:
-
восстановление хрящевой ткани;
-
образование новых тканей.
Диета при коксартрозе должна исключать такие продукты питания:
-
жирные мясные бульоны;
-
продукты содержащие большое количество жира в своем составе (майонез, шоколад, красная рыба, сметана и творог с высоким содержанием жира, сливки);
-
мясные и рыбные полуфабрикаты;
-
большое количество соли (более 1 столовой ложки в день);
-
продукты питания с повышенным содержанием консервантов (чипсы, консервы, колбасы, икра, соусы, некоторые виды сыров, орешки).
Помимо этого, молочные продукты, а именно творог (с низким содержанием жира) и сыр, богаты на кальций укрепляющий костную систему.
Часть необходимого белка можно получить из некоторых видов мясной и рыбной продукции, очень важным аспектом является то, что эти продукты должны быть нежирными.
В ежедневный рацион помимо животного белка в обязательном порядке необходимо включить и растительный, который содержится в чечевице и гречке.
Что касается десертов, то идеальным для восстановления нормальной работы суставов вариантом является желе из фруктов, богатое на витаминные комплексы и желатин. Также положительно воздействует на восстановление суставов и хрящей продукты питания богатые на фосфор и фосфолипиды.
Отдельная роль в правильном питании при лечении коксартроза суставов играют углеводы, которые обеспечивают организм необходимым запасом энергии. Энергетический потенциал – это основа всех процессов жизнедеятельности человека.
Не менее полезными и необходимыми при восстановлении являются злаки также богатые сложными углеводами и необходимыми элементами питающие головной мозг.
Полезны ли жиры?
При рассмотрении всех достоинств и минусов употребления жиров, то для питания при коксартрозе лучше всего использовать растительные жиры.
Питание должно быть организованно так, чтобы воздействовать на такие факторы:
-
снижение общей массы тела;
-
нормализация обменных процессов.
По теме:Современные БАД для восстановления суставов
Следить за питанием при лечении коксартроза — обязательное условие успешного выздоровления. И один из важнейших ориентиров питания — не прибавлять в весе. В связи с этим, помимо усиления двигательной активности, нужно хотя бы приблизительно подсчитывать суточный калораж потребленной пищи.
К таким продуктам относятся заливная рыба, холодец, желе, муссы и другие блюда на основе желатина.
Холодец домашнего приготовления слишком жирный и калорийный, поэтому лучше приобретать заливное заводского приготовления.
Помимо прочего, поскольку важен правильный водный обмен организма, и нужно помогать хрящевой жидкости восстанавливаться, то следует пить достаточный объем воды в течение дня — не меньше полутора литров.






Оставить комментарий