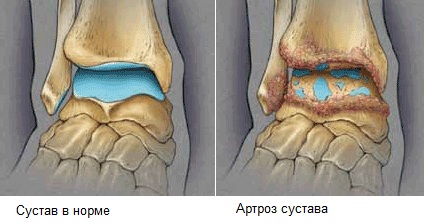
- Что такое артроз стопы и как его лечить?
- Артроз стопы: симптомы, лечение и фото мелких суставов ступни
- Диагностика артроза стопы
- Как отличить артроз стопы от артрита
- Классификация заболевания
- Клиническая картина заболевания
- Лечение артроза стопы
- Методы народной медицины
- Немедикаментозная терапия
- Причины возникновения артроза стопы
- Возраст
- Ожирение
- Профилактика
- Стадии развития патологии
- Суть медикаментозной терапии
Оглавление
- 1 Что такое артроз стопы и как его лечить?
- 2 Артроз стопы: симптомы, лечение и фото мелких суставов ступни
- 3 Диагностика артроза стопы
- 4 Как отличить артроз стопы от артрита
- 5 Классификация заболевания
- 6 Клиническая картина заболевания
- 7 Лечение артроза стопы
- 8 Методы народной медицины
- 9 Немедикаментозная терапия
- 10 Причины возникновения артроза стопы
- 11 Профилактика
- 12 Стадии развития патологии
- 13 Суть медикаментозной терапии
Что такое артроз стопы и как его лечить?
Среди всех форм артроза нижних конечностей артроз суставов ступни является наиболее распространенным. В той или иной стадии болезнь диагностируется у 80-85 % взрослого населения развитых стран. Поэтому вопрос, что такое артроз стопы и как его лечить, интересует многих.
Чаще на него жалуются женщины. В этом «виновата» неправильная поза, которую ступня принимает в любимой женской обуви на высоком каблуке: пятка сильно приподнята, подошвенная часть стопы изогнута, а на суставы пальцев приходится большая нагрузка.
Если женщина, у которой диагностировано данное заболевание, не решится расстаться со своими шпильками, то ни традиционная терапия, ни лечение артроза суставов стопы народными средствами не принесут ожидаемого эффекта.
Артроз стопы: симптомы, лечение и фото мелких суставов ступни
Для артроза суставов стопы и голеностопного сустава характерно медленное прогрессирование с постепенным развитием клинических проявлений в течение нескольких лет или даже десятков лет. В течение этого периода больные становятся все менее и менее активными из-за болей, что в результате увеличивает риск развития патологий, связанных с низкой физической активностью (
). Как следствие, возникает замкнутый круг, при котором заболевание сустава усиливает факторы, усугубляющие изначальное повреждение.
В начале заболевания поврежденный сустав может быть абсолютно нормальным и не вызывать никаких клинических проявлений. Однако с течением времени возникают болевые ощущения и другие симптомы, наиболее выраженные при поражении суставов, на которые приходится основная нагрузка при переносе веса тела.
- Боль. Боль является первым симптомом и основной причиной обращения за медицинской помощью. Боль обычно глубокая, ноющая, усиливающаяся при избыточной нагрузке на сустав. В большинстве случаев болевое ощущение значительно нарушает работу конечности, вызывая рефлекторный спазм мускулатуры с ограничением подвижности. Боль усиливается при продолжительной нагрузке на сустав (длительное стояние), а также при ходьбе.
- Хромота. Является следствием болевого синдрома. Чем более запущенно заболевание у конкретного пациента, тем сильнее он хромает. При переносе веса на пораженную ногу во время ходьбы, костные выросты надавливают на суставную поверхность, причиняя сильную боль. Хромота также отчасти объясняется ограниченной подвижностью сустава. Пациент не может полностью вытянуть носок или поднять его, если это необходимо.
- Скованность сустава. Ощущение скованности сустава, которое при остеоартрозе наблюдается в утренние часы, является вторым лидирующим симптомом заболевания. Проявляется данный признак затрудненными движениями в пораженном суставе после продолжительного отдыха, ночного сна. Обычно скованность длиться около получаса после пробуждения. Неагрессивные и умеренные упражнения позволяют преодолеть данный симптом.
- Деформация сустава. На более поздних стадиях заболевания отмечается значительная деформация стопы или голеностопного сустава. Связано это с изменением структуры околосуставной костной ткани, которая подвергается рассасыванию и частично замещается соединительнотканными волокнами. В результате возникает боковое расширение данной области с формированием остеофитов (костных выростов). Остеофиты вызывают визуальную деформацию сустава, с его расширением. Кроме того, костные выросты оказывают давление на окружающие мягкие ткани и способны усиливать болевое ощущение. Следует отметить, что иногда вокруг сустава возникает локальная воспалительная реакция, сопровождаемая покраснением и повышением температуры. Обычно данный симптом связан именно с деформацией сустава, а не с предшествующим воспалением самого сустава.
В большинстве случаев отличить остеоартроз (
) от других воспалительных заболеваний сустава можно только на основании клинических проявлений. Однако для подтверждения диагноза и назначения корректного лечения необходимо пройти ряд дополнительных исследований и проконсультироваться с грамотным специалистом.
Симптоматика зависит от того, насколько сильно деформация поразила конечности ног. Клиническую картину можно классифицировать по степеням поражения суставных костей:
- Первая степень почти не проявляет себя в обычной жизни, и только после нагрузки (подъем веса, длительный бег или ходьба) человек чувствует боли в передней области стопы.
- Появляются физические изменения ступней – деформация костей. Так, плюсневая кость (или «косточка на ноге», как ее часто называют в обиходе) увеличивается в размерах. Вдобавок к этому болевые ощущения значительно усиливаются, и теперь человек чувствует дискомфорт даже без нагрузки, почти в любом положении. Все это ведет к ограничению движения, когда человеку не хочется лишний раз двигаться. Если человек активно занимается спортом или его профессиональная деятельность предполагает физический труд, то болевые ощущения усиливаются и приобретают хронический характер.
- Все симптомы второй стадии артроза усиливаются. «Косточка» еще более увеличивается, порой до такой степени, что человеку тяжело надеть привычную обувь. Болевые ощущения также сильны, а движения ногой практически невозможны. Доведение своего состояния до этой степени впоследствии приведет к обездвиживанию человека и инвалидности.
Среди симптомов артроза суставов стопы можно отметить и такую особенность. Человек при ходьбе старается избегать воздействия на больное место, а потому опирается на наружный край стопы. Как правило, такие изменения походки характерны для 2 степени заболевания.
Развивается болезнь медленно. После появления первых болей до обнаружения артроза может пройти несколько лет. Отсутствие терапии опасно развитием осложнений.
Признаки артроза стопы:
- Болевой синдром. Ноющая боль заставляет людей обратить внимание на пораженный сустав. Усиливается симптом после нагрузки на соединение большого пальца ноги. Болезненные ощущения ухудшают работу больной конечности, ограничивают движение.
- Хромота. Болевой синдром вызывает хромоту из-за невозможности нагружать пораженное соединение. Из-за болей человек переносит нагрузку на здоровую конечность. Хромота сильнее на поздних стадиях болезни. Больному становится сложно вытянуть, поднять носок.
- Скованность сустава. Появление этого симптома характерно утром. Больное сочленение с трудом настраивается на работу после ночного отдыха. Скованность соединения беспокоит до получаса. Избавиться от симптома поможет гимнастика, но стоит помнить об умеренности нагрузок.
- Деформация. Возникает на поздних стадиях развития патологии. Деформация спровоцирована изменением структуры околосуставной ткани. Происходит рассасывание, замещение околосуставной ткани соединительными волокнами. На снимке видны боковые увеличения на больных сочленениях, появление костных выростов (остеофиты). При артрозе сочленения большого пальца ноги возникает воспаление, покраснение дермы.
Диагностика артроза стопы
Диагностика остеоартроза основывается на клинических проявлениях заболевания и на данных, полученных в результате рентгенологического исследования. Каких-либо специфических лабораторных тестов, способных выявить артроз, на данный момент нет.

Изучение антител, внутрисуставной жидкости и биологических продуктов распада хрящевой ткани может указать на данную патологию, однако ни один из известных биологических маркеров не является достаточно достоверным и точным для диагностики и отслеживания эволюции заболевания.
Уровень
острой фазы воспаления и
, которые при наличии воспалительной реакции обычно повышены, при остеоартрозе обычно находятся в пределах нормы. Объясняется это тем, что активная воспалительная реакция, которая изначально могла присутствовать и запустила патологический процесс, на стадии возникновения симптомов и обращения к врачу обычно либо совсем затихает, либо становится хронической и вялотекущей. Количество белых кровяных телец (
обычно в пределах нормы, а в анализе синовиальной жидкости (
) составляет около двух тысяч в кубическом миллиметре, при норме в двести клеточных элементов.
Обычная радиография представляет собой метод исследования, при котором через тело или часть тела человека пропускается небольшое количество рентгеновских лучей, степень поглощения которых тканями зависит от плотности этих тканей.
При остеоартрозе голеностопного сустава и стопы простая радиограмма является наиболее рациональным методом исследования, так как она позволяет с наименьшими затратами и при минимальном облучении получить крайне информативное изображение пораженной области.
- уменьшение ширины внутрисуставной щели;
- субхондральный склероз (замещение костной ткани соединительнотканными волокнами в области суставного хряща);
- кистозные образования в околосуставной части кости (небольшие пустоты, образующиеся в результате рассасывания и повреждения нормальной костной ткани);
- остеофиты (уплощение и боковое разрастание костной ткани в области над суставом).
Достаточно часто на радиограмме выявляются симметричные повреждения обоих голеностопных суставов, однако это не является правилом или каким-либо диагностическим критерием. Более того, нередко остеоартроз нескольких суставов находится на различных стадиях.
При ядерно-магнитном резонансе регистрируется изменение свойств молекул водорода под действием сильного магнитного поля. Данное исследование позволяет хорошо изучать мягкие ткани, которые на обычной радиограмме видны достаточно плохо (
Ядерно-магнитный резонанс в большинстве случаев позволяет выявлять те же изменения в структуре костной ткани и сустава, что и обычная радиография. А так как данное исследование является более дорогим и продолжительным, его назначают только при подозрении на наличие какой-либо сопутствующей патологии, а также при необходимости проведения дифференциальной диагностики с другими заболеваниями суставов. Иногда в этом исследовании возникает необходимость перед хирургическим вмешательством (
В основе компьютерной томографии лежит тот же принцип, что и при простой радиографии, однако при данном методе снимки делают с помощью цифровой матрицы, которая позволяет проводить компьютерную обработку изображения.
В результате можно добиться крайне высокого качества снимков, а также провести трехмерное моделирование исследуемого органа. Однако данный метод требует достаточно большого количества последовательных снимков, что повышает стоимость исследования, увеличивает временные затраты, а также удлиняет время экспозиции (
Компьютерная томография применяется в основном для диагностики остеоартроза на ранних стадиях, когда изменения минимальны и не могут быть выявлены простой радиограммой. Кроме того, данный метод полезен при дифференциальной диагностике артроза с опухолевыми процессами и другими заболеваниями суставов.
Ультразвуковое исследование на сегодняшний день не имеет особого значения в диагностике остеоартроза, так как не позволяет достаточно хорошо изучить поврежденные суставы. Однако данный метод исследования довольно широко применяется для слежения за состоянием сустава и для наблюдения за эволюцией дегенерации хряща.
При сцинтиграфии кости в организм вводят специальный препарат, содержащий особые меченые атомы. Степень накопления данных меченых атомов в костной ткани регистрируют при помощи сканера и на основании полученных результатов судят о функции и структуре кости.
При остеоартрозе отмечается некоторое увеличение поглощения препарата костной тканью, что не имеет особого диагностического значения. Однако данное исследование позволяет отличить артроз от ряда опухолей на ранних стадиях (
), когда клинические проявления этих патологий крайне схожи.
Диагностический забор внутрисуставной жидкости позволяет провести лабораторный анализ и исключить воспалительный артрит, инфекцию и
. Наличие невоспалительных элементов позволяет отличить артроз от других патологий сустава.
Данные диагностические методы направлены на исследование области сустава. С их помощью можно сделать заключение о характере патологического процесса и стадии течения артроза. Определенную роль играют также анализы крови и
. Они позволяют заподозрить системное заболевание, которое могло стать первопричиной артроза. Борьба с этой патологией позволит улучшить прогноз относительно работы сустава. Что же касается подтверждения собственно артроза, то в большинстве случаев проблемы могут возникнуть лишь на первых стадиях.
Если пациент обращается к врачу с жалобами на боли, отечность, деформацию ступни, врач проводит осмотр, пальпацию, измеряет параметры стопы и сравнивает с нормой. После физикального обследования назначается ряд диагностических процедур:
- рентген – сначала заметно незначительное сужение просвета сустава. При артрозе второй степени он сужен сильнее, видны изменения структуры костной ткани, остеофиты. На поздней стадии суставная щель полностью закрыта, остеофиты крупные, множественные;
- УЗИ, КТ, МРТ позволяют оценить состояние хряща и мягких тканей, визуализировать воспалительный процесс в суставной сумке;
- артроскопия проводится для получения детальной картины сустава изнутри, в микроскопический разрез вводится прибор с миниатюрной видеокамерой;
- лабораторные анализы позволяют дифференцировать деформирующий остеоартроз стопы от артрита, подагры, а также выявить сопутствующие воспалительные процессы. Как правило, назначают общий и биохимический анализы крови, ревмопробы, тесты на С-реактивный белок и мочевую кислоту.
После комплексного обследования можно точно установить, каким заболеванием страдает пациент, какой стадии оно достигло и как его лечить.
Артроз стопы относят к опасным патологиям, так как диагностировать болезнь на ранних стадиях сложно. Последние стадии развития артроз похож на другие поражения суставов (артрит, синовит, подагра). Важно обращаться к врачу при появлении первого симптома артроза – боли. После осмотра пациента направляют на рентгенологическое исследование.
Лабораторных анализов для обнаружения артроза, современная медицина еще не нашла. Болезнь диагностируется на основе исследований внутрисуставной жидкости, биопродуктов распада хрящевых волокон, антител.
Для подтверждения артроза и уточнения течения патологии врачи применяют диагностические методы:
- МРТ.
- Рентген.
- КТ стопы.
- Сцинтиграфия кости.
- Пункция сочленения большого пальца ноги.
Из лабораторных анализов врачу потребуются результаты анализа крови, мочи.
Как отличить артроз стопы от артрита

Для увеличения картинки щелкните по ней мышкой

Артроз и артрит — болезни, поражающие опорно-двигательный аппарат (суставы), которые различаются по этиологии, патогенезу. Одинаковы результат развития патологий – поражение сочленений, нарушение анатомической конструкции, физиологической деструкции. Рассмотрим, в чем разница между заболеваниями.
Артрит представлен воспалительным процессом, направленным на разрушение соединительной ткани соединений. Эта болезнь лечится медикаментозно.
Артроз представлен деструкцией соединений. Это необратимая полная или частичная деформация суставных компонентов, которая провоцирует ограничение биомеханики сустава. Эта болезнь лечится медикаментозно, хирургическим путем.
Артрит возникает по таким причинам:
- механические травмы (переломы, удары, ушибы);
- физические нагрузки (постоянные), к которым относят бег, поднятие тяжестей, прыжки, ходьба;
- аллергия;
- отравления;
- химические факторы (переохлаждение/перегрев сочленения);
- авитаминоз, пониженный иммунитет (в детском возрасте).
Причины артроза мы уже рассматривали. Они представлены: нарушением обмена веществ, наследственностью, аутоиммунными болезнями, сахарным диабетом, тиреотоксикозом, изменением гормонального фона, злокачественные образования (саркома, карцинома), интоксикация организма ядами, высокая радиация.
Также различны симптомы артроза и артрита. Их для удобства представим в виде таблицы.
| Симптом | Артроз | Артрит |
| Воспаление | Распространено на поверхность соединения, окружающие мягкие ткани. Присутствует нарушение анатомической конструкции сочленения. | Локальное покраснение, отечность больного участка. |
| Боль | Характер боли разнообразный (ноющий, острый, пульсирующий). Снижается болевой синдрома в определенном положении. Возможна боль в нескольких сочленениях. | Пульсирующая. Появляется при движении, в состоянии покоя, локализуется в одном суставе. |
| Ограничение подвижности | Постоянное. Последней стадии развития болезни свойственна полная парализация сочленения. Больной неспособен сгибать, разгибать, поворачивать соединение. | Временное. Может быть полным, частичным. |
| Температура | Повышение температуры над сочленением отсутствует. Возможно повышение температуры до 37 – 38 градусов вследствие ущемления нервов, привлечения инфекции. Чаще беспокоит в ночное время. | Над больным соединением температура повышается. |
| Реакция на погоду | Отмечена реакция на метеоусловия. | Нет реакции на смену погоды. |
Классификация заболевания
Как и любая другая патология опорно-двигательного аппарата, артроз суставов ног развивается в несколько стадий:
- На первой появляются незначительные болевые ощущения в области стоп. При физических нагрузках они усиливаются, пациент замечает, что стал быстро уставать.
- Артроз второй степени сопровождается усилением неприятных ощущений, добавляется чувство скованности в суставах, обнаруживаются мелкие узелки в области деформированных суставов.
- На последней стадии заболевания изменение формы сустава приобретает ярко выраженный характер, двигательные рефлексы практически полностью отсутствуют.
Артроз стопы поражает хрящи, защищающие костные поверхности. Ткани утрачивают эластичность, начинают разрушаться, их амортизационные свойства ухудшаются. Из — за постоянных внешних ударов костные поверхности испытывают высокие нагрузки.
Истончение хряща способствует нарушению кровоснабжения тканей, появлению костных наростов. Тяжесть течения патологического процесса усугубляется искривлением пальцев и их неподвижностью. Такая форма артроза трудно поддается лечению. На фоне этого заболевания могут развиться бурсит, артрит и синовит.
Запущенный артроз суставов стопы полностью обездвиживает ногу, делая человека нетрудоспособным. В некоторых случаях патологические изменения приобретают необратимый характер.
Клиническая картина заболевания

При артрозе стопы признаки весьма разнообразны. Все определяется стадией заболевания и выраженности воспалительно-дегенеративного процесса. В целом, клиническая картина схожа с проявлениями артрита:
- Артроз пятки сопровождается своеобразным хрустом при ходьбе, что связано с деформацией костных поверхностей. При беге и занятиях спортом возникают болевые ощущения, которые исчезают после длительного отдыха.
- После пробуждения пациент может ощущать чувство скованности в суставах.
- Наблюдается изменение формы и размеров элементов стопы.
- Постепенно появляются изменения в походке: человек передвигается, переваливаясь с ноги на ногу.
- Кожа и мягкие ткани отекают.
- Наблюдаются гиперемия и локальное повышение температуры.
- Появляются общие симптомы: повышенная утомляемость, озноб, хроническая усталость.
- Ступня покрывается характерными мозолями.
При артрозе 2 степени стопы появляются уплотнения и узелки, хорошо заметные под кожей. Поражение больших пальцев ног также называют косточкой.
К общим признакам относят:
- чувство скованности;
- отек;
- искривление сустава;
- боли при физических нагрузках.

Фото 1. Артроз больших пальцев ног
Заболевание часто развивается на фоне плоскостопия и приобретает прогрессирующее течение. Артроз мелких суставов одновременно поражает пальцы рук и ног. Деформация не сопровождается болевыми ощущениями.
Основным проявлением заболевания является поражением больших пальцев ног (см. фото 1). Это способствует снижению подвижности и изменению формы. Поражение фаланговых суставов — наиболее распространенная форма заболевания.
При артрозе средних отделов стопы человек жалуется на боли в пораженной области, изменение формы сустава, нарушение походки.

Артроз суставов ног развивается под воздействием некоторых провоцирующих факторов, которые могут быть связаны с образом жизни человека или нарушением кровоснабжения нижних конечностей. Такое заболевание возникает в следующих случаях:
- аномалии строения суставов;
- плоскостопие и укорочение одной из ног;
- неправильная форма берцовой кости;
- искривление пальцев;
- травмы;
- переохлаждение стопы.
В основе механизма патологического процесса лежат эндокринные расстройства, гормональные нарушения, хронические воспалительные заболевания. Иногда патология формируется при совершении неправильных движений.
Риск развития заболевания повышается при:
- наличии генетической предрасположенности;
- ведении малоподвижного образа жизни;
- резком прекращении занятия спортом, способствующем снижению тонуса мышц;
- появлению патологической подвижности суставов.
Артрозу стопы подвержены лица:
- занимающиеся определенными видами спорта;
- предпочитающие обувь на высоких каблуках;
- имеющие высокий рост.
Нередко такое заболевание возникает при беременности, что связано с увеличением нагрузки на суставы и кровеносные сосуды ног. Первые признаки артроза у детей обнаруживаются в раннем возрасте, когда они только начинают ходить.
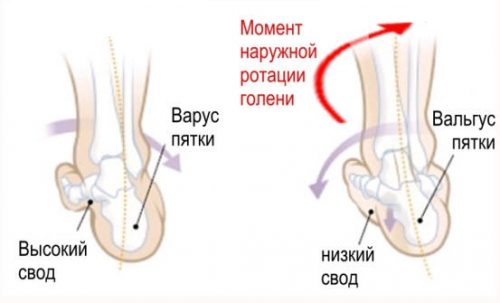
При совершении первых шагов на ноги ребенка оказываются большие нагрузки. В итоге голеностопный сустав смещается и деформируется. Вальгусная стопа — главная причина возникновения артроза стопы у подростков.
Лечение артроза стопы
Лечение артроза обычно происходит в домашних условиях. Необходимость в госпитализации возникает лишь при сильном обострении болей или в предоперационном периоде (

). Большую же часть времени пациент проводит дома, соблюдая предписания врача. Лечением артроза стопы могут заниматься хирурги, травматологи, ревматологи или терапевты. Зависит это от основного заболевания, приведшего к поражению сустава. Как правило, в процессе лечения приходится прибегать к различным методам.
- изменение образа жизни;
- медикаментозное лечение;
- немедикаментозное лечение;
- лечение народными средствами;
- хирургические методы.
Больному необходимо пересмотреть ряд своих привычек в повседневной жизни, которые способствуют и провоцируют прогрессирование артроза стопы. Без этого медикаментозное лечение не возымеет должного эффекта.
и противовоспалительные препараты будут лишь устранять симптомы заболевания, однако сам патологический процесс будет прогрессировать.
Первым важным моментом в изменении образа жизни является снижение нагрузки на больной сустав. Нагрузку на сустав, в первую очередь, необходимо снизить для предотвращения прогрессирования заболевания и стабилизации процесса. Этого можно добиться изменением некоторых привычек и стиля жизни.
- избегать длительной ходьбы;
- ходьбу чередовать с отдыхом по 5 минут;
- не стоять продолжительное время на одном месте (статическая нагрузка на пораженный сустав намного хуже переносится, чем динамическая);
- не рекомендуются частые спуски и подъемы по лестнице, по возможности надо чаще пользоваться лифтом;
- не носить тяжести;
- пользоваться тростью.
Другим важным моментом является уменьшение массы тела. Как уже отмечалось выше, у пациентов с ожирением артроз стопы прогрессирует значительно быстрее из-за большей нагрузки на суставы при ходьбе. Для лечения важно определить так называемый индекс массы тела (
) и попытаться нормализовать этот показатель.
В норме ИМТ составляет 18,5 – 24,99. При показателе выше 24,99 определяется избыточная масса тела. Если же ИМТ превосходит цифру 29,99, диагностируется ожирение. Ожирение I степени – 30 – 34,99, ожирение II степени – 35 – 39,55, ожирение III степени – 40 и выше.
ИМТ равен вес (
), деленный на рост (

), возведенный в квадрат.
Снижение индекса уже на несколько единиц ослабляет нагрузку на сустав и способствует уменьшению болей.
Медикаментозные методы лечения сводятся к приему определенных препаратов. Они частично устраняют симптомы болезни, способствуют улучшению питания сустава. Проблема заключается в том, что деформации хрящевой ткани и костей очень трудно восстановить.
Чаще всего для полной коррекции все же требуется хирургическое вмешательство. Однако тактика лечения зависит от стадии. До выраженных изменений сустава основным методом является именно медикаментозное лечение.
- уменьшение боли в суставе;
- лечение синовита (воспаление суставной капсулы);
- улучшение метаболизма хряща;
- улучшение микроциркуляции крови в костной ткани;
- локальная терапия.
Для уменьшения болевого синдрома и воспаления в суставе используются
. При уменьшении болей рефлекторно уменьшается мышечный спазм в пораженной конечности, улучшается кровоснабжение в суставе и, соответственно, увеличивается объем возможных движений. Все препараты принимаются короткими курсами по 7 – 10 дней, в основном для купирования болевого синдрома.
Противовоспалительные препараты для лечения артроза стопы
| Название препарата и его аналоги | Форма выпуска | Дозировка и режим приема |
| Диклофенак (Вольтарен, Наклофен, Ортофен) |
Раствор 75 мг/3 мл для внутримышечных инъекций. | Внутримышечно 3 мл 1 раз в сутки. |
| Суппозитории ректальные 50 мг, 100 мг. | Ректально 1 раз в сутки. | |
| Таблетки 25 мг, 50 мг, 100 мг. | Таблетки по 25 – 50 мг 2 – 3 раза в сутки. Максимальная суточная доза 200 мг. | |
| Ацеклофенак (Аэртал) |
Таблетки или порошок по 100 мг. | Применяется по 100 мг 2 раза в сутки. |
| Ибупрофен (Нурофен, Адвил) |
Таблетки 400 мг. | По 1 таблетке 3 раза в сутки. |
| Нимесулид (Нимесил, Найз) |
Таблетки или порошок по 100 мг. | Применяется по 100 мг 2 раза в сутки. |
| Мелоксикам (Мовалис, Мелофлекс) |
Раствор 15 мг/1,5 мл. | Применяется по 15 мг 1 раз в сутки. |
| Таблетки 7,5 мг, 15 мг. | ||
| Дексалгин | Раствор 50 мг/2 мл. | Внутримышечно или внутривенно по 2 мл 2 – 3 раза в сутки. |
| Таблетки 25 мг. | По 1 таблетке 2 – 3 раза в сутки. | |
| Кеторолак (Кетанов, Кетолак) |
Раствор 30 мг/1 мл. | Внутримышечно 1 мл 3 раза в сутки. |
| Таблетки 10 мг. | По 1 таблетке 3 – 4 раза в сутки. | |
| Эторикоксиб (Аркоксиа) |
Таблетки 30 мг, 60 мг, 90 мг, 120 мг. | По 30 – 60 мг 1 раз в сутки. |
Назначение этих препаратов может провоцировать развитие гастропатий, которые проявляются эрозиями, и
. Факторами риска развития осложнений является пожилой возраст, наличие в прошлом язвенной болезни и хронического
, одновременный прием сразу 2 – 3 препаратов из этой группы.
- Ингибиторы протонной помпы – омепразол (по 20 мг 2 раза в день), пантопразол (по 40 мг 1 раза в день).
- Блокаторы H2 гистаминовых рецепторов – фамотидин по 20 мг 2 раза в день.
Для улучшения функции сустава используются хондропротекторы. Это лекарственные средства, улучшающие метаболизм суставного хряща, что замедляет и предупреждает его разрушение. Основными компонентами таких препаратов являются гликозаминогликаны и хондроитин сульфат натрия.
Хондропротекторы, назначаемые при артрозе стопы
| Название препарата | Состав и форма выпуска | Дозировка и режим приема |
| Алфлутоп | Раствор 1 мл. Экстракт из четырех видов морских рыб. | Внутримышечно по 1 мл/сут в течение 20 дней или по 2 мл внутрисуставно 1 раз в 3 дня. Курс 5 – 6 процедур. |
| Румалон | Раствор 1 мл. Гликозаминогликан-пептидный комплекс (экстракт хрящей трахеи и мозга телят) 2,5 мг. | Препарат вводят глубоко внутримышечно – в первый день – 0,3 мл, во второй день – 0,5 мл, далее – по 1 мл 3 раза в неделю в течение 5 – 6 недель. |
| Артра | Таблетки, содержащие глюкозамина гидрохлорид 500 мг и хондроитин сульфат натрия 500 мг. |
По 2 капсулы 2 – 3 раза в сутки. Курсом 1 – 2 месяца. |
| Стопартроз | Порошок, содержащий глюкозамина сульфат 1500 мг. | По одному пакетику раз в сутки в течение 6 недель. |
| Терафлекс | Капсулы. Глюкозамина – 500 мг, хондроитина сульфат натрия – 400 мг. | Первые три недели препарат назначают по 1 капсуле 3 раза в сутки; затем – по 1 капсуле 2 раза в сутки. Продолжительность лечения составляет 3 – 6 мес. |
| Дона | Таблетки, содержащие глюкозамина 750 мг. | По 1 таблетке 2 раза в сутки. Курс длится 4 – 6 недель. |
| Структум | Капсулы, содержащие хондроитин сульфат натрия 250 мг или 500 мг. | 1 г/сутки – по 500 мг 2 раза в сутки. Продолжительность курса лечения составляет 6 месяцев. |
Помимо таблеток, капсул и уколов, оказывающих системное действие (
), применяется и локальная терапия. Она сводится к применению мазей и кремов. Кроме того, некоторые препараты вводятся непосредственно в полость голеностопного сустава или поблизости от него. Такое лечение обычно дает более быстрый и стабильный эффект.
- внутрисуставное и околосуставное введение глюкокортикоидов (дипроспан);
- внутрисуставное введение препаратов гиалуроновой кислоты (остенил, гиалуром)
- местное применение на область пораженного сустава мазей (гелей, кремов), на основе нестероидных противовоспалительных препаратов (финалгон, финалгель, фастум-гель)
Немедикаментозное лечение является важным компонентом для восстановления и улучшения функции суставов у больных артрозом. Используются, прежде всего, лечебная физкультура, массаж и физиотерапия. Они позволяют давать дозированную нагрузку на сустав, способствуя восстановлению его функций.
Лечебная физкультура и массаж в определенном объеме должны обязательно присутствовать в лечении каждого больного артрозом стопы. Включение этих мероприятий способствует сохранению и улучшению функций пораженного сустава.
- в первые дни использовать упражнения для здоровых суставов, а потом уже включать пораженные;
- движения в суставе не должны быть болезненными, слишком интенсивными или травмирующими;
- объем (амплитуда) движений в суставах увеличивается постепенно;
- чем более выражена боль в суставе, тем осторожнее нужно выполнять упражнение;
- для достижения стойкого эффекта упражнения желательно применять систематически и на протяжении длительного периода времени (месяцы, годы).
Все упражнения делятся на пассивные и активные. Пассивные упражнения выполняются в положении сидя с максимальным расслаблением пораженной конечности. Фиксируется голень, и проводятся движения стопой. Начинают с движений вверх-вниз по прямым направлениям, затем добавляются полукруговые движения.
- Подъем и опускание стопы. Для выполнения упражнения пациент садится, сгибая ноги в коленях под прямым углом. Затем он начинает медленно делать разгибание и сгибание пальцев, подъем и опускание носка. Упражнение выполняется в медленном темпе (не менее 4 – 5 секунд на одно движение). Смысл упражнения в том, чтобы дать дозированную нагрузку на пораженный сустав (в положении сидя на него приходится лишь вес голени, а не всего тела). При затруднениях или болях следует помогать руками. В этом же положении можно выполнять повороты стопы наружу и внутрь. Оптимальное количество на первых этапах – 10 – 15 повторений.
- Утяжеленный подъем стопы. Исходное положение – как и в первом упражнении. Носок одной ноги ставят на носок другой. Таким образом, на сустав стопы, расположенной снизу, приходится вес двух голеней. Выполняется подъем на носок нижней стопы в медленном темпе. Пятка поднимается до максимально возможного положения. За один подход делается 5 – 10 повторов.
- Захват предметов. Данное упражнение полезно при артрозе суставов стоп или межфаланговых суставов. На полу рассыпаются мелкие предметы (ручки, спичечные коробки и т. п.). Пациент старается захватить предмет пальцем ноги, поднять его в воздух на несколько сантиметров и удержать какое-то время. За один подход делается 15 – 20 повторов.
- Утяжеленное опускание носка. В положении сидя на носок больной стопы набрасывается лента или полотенце. Концы ленты берут в руки. Таким образом, поднять носок становится проще, а опускается он с нагрузкой (полотенце тянут вверх). Тянуть следует не слишком сильно, чтобы не вызвать болевых ощущений. Выполняется в медленном темпе по 20 – 25 раз.
- Раскачивание стоп. Под стопы подкладывают небольшие качалки (одна сторона плоская, а вторая – полукруглая). Перенося вес с носка на пятку, можно вызывать движения в голеностопном суставе. Упражнение рекомендуется при тяжелых формах артроза, когда делать движения с утяжелением пациенту сложно. За один раз делается до 35 – 40 повторов в среднем или медленном темпе.
- Исходное положение – стоя у гимнастической (шведской) стенки. Держась за рейку стенки (спина ровная), подниматься на носки и опускаться на всю стопу. Упражнения выполнять медленно, повторяя по 20 раз.
Методы народной медицины
Кроме медикаментозной терапии применяют народные методы. Такие способы лечения полезны тем, что устраняют некоторые признаки болезни:
- боль;
- покраснение стопы;
- отек большого пальца.
Из народной медицины популярны такие процедуры для облегчения состояния:
- компрессы, растирки. Успешно используют для лечения артроза компрессы и растирки с медицинской желчью. При регулярном использовании отмечены обезболивающий, противовоспалительный эффекты;
- ножные ванны. Эти процедуры улучшают микроциркуляцию крови, стимулируют обменных процессы. Для ванн используют различные травы (чабрец, можжевельник);
- маски. Делают с оливковым маслом, ромашковой кашицей, отваром можжевельника;
- отвары. Эффективен отвар из овсяных хлопьев;
- настойки. Они предотвращают возникновение воспаления при обострении болезни;
- самодельные мази. Такие средства используют для устранения болевого синдрома.
Рецепты народной медицины помогают только на начальных стадиях патологии. Популярными методами терапии считаются:
- зверобойная мазь;
- чесночный сок;
- пихтовое масло;
- компрессы с картофелем;
- бальзам хвои;
- ванны с дягилевым корнем.
Немедикаментозная терапия
При артрозе 2 степени лечение должно быть более интенсивным:
- при сильных болях помимо НПВС прибегают к анальгетикам, глюкокортикоидам. Наиболее эффективно их инъекционное введение, внутрисуставная блокада. Но инъекции в мелкие суставы нужно делать крайне осторожно, обычно такие манипуляции проводятся под контролем УЗИ;
- обеспечить сустав смазкой, а хрящ – питательными веществами помогут внутрисуставные инъекции препаратов гиалуроновой кислоты;
- если артроз сопровождается мышечными спазмами, показаны миорелаксанты;
- в качестве вспомогательного лечения назначается витаминотерапия, прием минеральных комплексов.
На поздней стадии хондропротекторы неэффективны, а для избавления от боли нестероидных препаратов недостаточно. Пациентам назначают сильнодействующие анальгетики, лечение исключительно симптоматическое, улучшить состояние суставов уже невозможно.
Причины возникновения артроза стопы
Очень важно уяснить, что именно происходит в стопе. При артрозе стопы происходят дегенеративные изменения, разрушающие мягкие ткани суставов. Микроциркуляция в этой области также снижена, соответственно, местный обмен веществ также оставляет желать лучшего.

Плоскостопие часто проявляет себя смежными заболеваниями в будущем, в том числе и артрозом
Есть некоторые причины, которые скорее можно назвать провоцирующими факторами этой болезни:
- Плоскостопие. Это заболевание характеризуется неправильной формой стопы. При длительной (несколько лет) нагрузке воздействие на стопу приводит к появлению патологических процессов, и артроз стопы – один из них.
- Излишняя масса тела. Ожирение, вообще, негативно влияет на весь организм и является источником появления многих заболеваний. В данном случае оно приводит к быстрому изнашиванию, истиранию сочленений – суставов и костей – в стопе. Таким пациентам могут поставить этот диагноз даже в очень молодом возрасте.
- Особенности строения сустава. В некоторых случаях они врожденные и даже имеют генетическое происхождение. Все, что отходит от нормы, рано или поздно приводит к появлению проблем. При выявлении таких особенностей у ребенка необходимо внимательно следить за состоянием стопы, чтобы вовремя распознать болезнь и приступить к лечению.
- Регулярное длительное пребывание на ногах. Здесь речь идет о тех, чья профессиональная деятельность предполагает сидение, стояние, хождение или бег. Под угрозой деформирующего артроза стопы парикмахеры, спортсмены (футболисты, бегуны, атлеты, гимнасты).
- Искривление позвоночника. При искривленном позвоночнике походка человека отличается от нормальной. При этом происходит неправильное распределение нагрузки при хождении.
- Травмы. Например, очень часто артроз пятки появляется вследствие неудачного падения. Пяточная кость даже при правильном лечении не всегда срастается удачно и тогда приходится вновь механическим способом изменять геометрию расположения костей в суставе.
- Неудобная обувь. Обычно здесь подразумевают женщин, которые предпочитают ходить на каблуках. Неестественное расположение стопы действительно приводит к появлению таких проблем, как деформация суставов. Но неправильную обувь могут носить и мужчины. Речь идет об обуви, которая подобрана не по размеру, жмет и приносит неудобства при хождении. Если обувь жмет при покупке, не стоит ждать, что она разносится и «сядет» по ноге. Это заблуждение.
- Неправильное питание.
Артроз часто поражает сочленения нижних конечностей. Это объясняется тем, что эти соединения испытывают высокие, регулярные нагрузки. Наибольшая нагрузка приходится на сочленения колена, стопы, голеностопа, таза при ходьбе, во время стояния.
Основными причинами возникновения артроза считаются:
- тяжелые травмы;
- нарушение функционирования соединения (врожденное);
- воспаление мелких соединений.

Также важно указать факторы, провоцирующие возникновение артроза:
- лишний вес;
- преклонный возраст;
- анемия;
- неправильный обмен веществ;
- сильная нагрузка;
- наследственная предрасположенность;
- мышечная слабость;
- отложение солей внутри мелких сочленений;
- патологии костной ткани;
- нейропатические расстройства.
Чаще всего при остеоартрозе поражаются крупные суставы нижних конечностей. Это объясняется тем, что при ходьбе (
) на них приходится нагрузка от веса всего тела. По статистике наиболее распространены артроз колена, тазобедренного сустава, позвоночника и стопы. Из суставов стопы наибольшая нагрузка приходится на голеностопный сустав.
Среди причин артроза суставов стопы выделяют три основные группы патологических состояний, которые в той или иной степени способны вызывать изменения в структуре хрящевой и костной ткани.
Основными причинами возникновения остеоартроза голеностопного сустава являются:
- воспалительная реакция;
- травма;
- врожденное нарушение работы сустава.
Данная классификация дает достаточно широкое представление о возможных причинах данной патологии, однако она в большей степени основана на механизмах возникновения данной патологии, чем на первоначальных причинах ее возникновения.
- возраст;
- ожирение;
- травматическое повреждение;
- генетические аномалии (семейная история заболевания);
- низкий уровень половых гормонов;
- нарушение работы мышц (мышечная слабость);
- избыточная нагрузка сустава;
- инфекция;
- отложение солей;
- предшествующий воспалительный артрит данного сустава;
- врожденные нарушения обмена некоторых веществ (гемахромоцитоз, болезнь Вильсона-Коновалова и др.);
- гемоглобинопатии (серповидноклеточная анемия и пр.);
- нейропатические расстройства, ведущие к прогрессирующему повреждению сустава (сирингомиелия, сахарный диабет и пр.);
- заболевания костной ткани;
- предшествующие хирургические вмешательства в области сустава.
Возраст
По мере старения биологические процессы в организме становятся менее активными, в результате чего значительно снижается скорость и эффективность процессов обмена веществ и обновления тканей. В результате уменьшается объем суставного хряща, снижается количество углеводно-белковых структур, формирующих основу эластичного каркаса сустава.
Кроме того, возникают изменения кровоснабжения поврежденных регионов, что приводит к снижению поступления кислорода и необходимых питательных веществ. Все эти изменения в итоге приводят к истончению хряща, сужению межсуставной щели, развитию патологических костных выступов.
Следует отметить, что существующие на сегодняшний день биохимические, анатомические и патофизиологические исследования сходятся во мнении, что один лишь возраст является недостаточным фактором для возникновения остеоартроза. Для возникновения данной патологии требуется наличие и других предрасполагающих состояний.
Ожирение
Избыточный вес значительно увеличивает нагрузку на суставы, которые выполняют основную работу по поддержанию тела. Существуют статистически достоверные данные, полученные в ходе ряда исследований, указывающие на наличие взаимосвязи между ожирением и развитием остеоартроза коленного сустава.
|
Оцените свой вес с помощью автоматического калькулятора массы тела! |
Помимо увеличения механической нагрузки на суставные поверхности при ожирении может дополнительно присутствовать риск воспалительной реакции, способствующей развитию артроза. Связано это с тем, что при избыточном весе значительно повышен уровень ряда биологически активных веществ, которые могут провоцировать хроническую, слабовыраженную воспалительную реакцию.
При травматическом повреждении структур сустава возникают аномальные биомеханические процессы в полости сустава, при которых значительно увеличивается риск развития остеоартроза.
- внутрисуставные переломы кости;
- вывихи и подвывихи;
- растяжения связок;
- разрыв связок;
- повреждение суставного хряща;
- оперативное вмешательство в области сустава.
Следует отметить, что повреждение сустава может возникнуть даже в условиях отсутствия явной травмы. Микротравмы также могут стать причиной нарушения работы сустава. Особенно характерны данные микроскопические повреждения для людей, чей жизненный стиль или род деятельности предполагает частые приседания, сгибание коленей, поднятие по лестнице или другие повторяющиеся действия.
Несмотря на то, что после большинства травм функцию сустава удается восстановить (
), риск возникновения остеоартроза в течение 5 – 15 лет увеличивается более чем на 50%.
Врожденный компонент развития остеоартроза, при котором поражается несколько суставов, был замечен достаточно давно. При детальном исследовании удалось выявить ряд генов, которые напрямую связаны с возникновением артроза, а также гены, которые в той или иной степени могут вызвать предрасполагающие патологии (
Генетический материал служит информационной базой, из которой считываются данные о молекулярной структуре всех сложных биологических веществ, из которых состоит организм человека. Изменение даже небольшой части этой информации может иметь катастрофические последствия.
При врожденной предрасположенности к возникновению артроза наблюдается повреждение генов, ответственных за синтез ряда белковых структур и
, которые необходимы для нормального развития и работы суставных хрящей.
Половые гормоны определяют не только репродуктивную функцию, но также являются веществами, которые во многом определяют нормальную работу организма. При снижении уровня половых гормонов (
) нарушаются процессы нормального обновления хрящевой ткани, и развивается избыточное истончение и разрушение костной ткани. В результате под действием механической нагрузки сустав истончается, а подлежащая костная ткань замещается соединительной тканью с формированием патологических выростов.
Нарушенная работа мышечного аппарата приводит к значительному снижению роли мышечных защитных механизмов в поддержании функции сустава. При патологии мускулов увеличивается подвижность суставов за счет сниженного мышечного тонуса, в результате чего увеличивается физическая нагрузка на суставные поверхности, которые подвергаются избыточному трению.
Профилактика
Люди, страдающие артрозом стопы, должны носить свободную удобную обувь, которая не затрудняет движения ног. Туфли должны иметь гибкую подошву и обладать хорошими амортизационными свойствами. В летнее время рекомендуется ходить по траве босиком.
Как лечить артроз стопы в домашних условиях?
Чтобы предотвратить возникновение, развитие артроза стопы достаточно придерживаться рекомендаций специалистов:
- Правильно подбирать обувь, которая не должна быть тесной, узкой, на высоком каблуке.
- Снизить механическую нагрузку на соединения нижних конечностей.
- Перейти на здоровое питание. Рекомендовано ограничить употребление продуктов, содержащих быстрые углеводы и способствующих отложению солей.
- Заниматься гимнастикой. Специалисты разработали ряд упражнений.
Артроз стопы — опасная патология, которая лечится под наблюдением врача. Чтобы сохранить здоровье ног, необходимо обращать внимание на любые тревожные симптомы. Ранняя диагностика является гарантом скорейшего выздоровления.
Артроз стопы возникает вследствие повышенной физической нагрузки, частых травм или нарушения микроциркуляции и метаболизма в хрящевых тканях. Большей части негативных факторов, способствующих развитию артроза, можно избежать и уменьшить их пагубное влияние на сустав, тем самым снизив риск возникновения заболевания.
Данному заболеванию подвержен очень широкий спектр пациентов, но наиболее часто это люди среднего и пожилого возраста. Факторы риска, которые могут привести к артрозу стопы, можно условно разделить на внутренние и внешние.
Знание этих факторов крайне важно не только для лечения, но и для предупреждения развития заболевания, так как при уменьшении их влияния можно замедлить прогрессирование патологии, а зачастую и совсем избежать артроза.
- Внутренние факторы. Внутренними факторами называют такие обстоятельства, которые не могут быть изменены и в большинстве случаев предопределены либо генетическими аномалиями, либо анатомо-физиологическими особенностями человека. К данным факторам относят плоскостопие, асимметрию конечностей, врожденные патологии суставов и соединительной ткани, избыточный вес и т.д.
- Внешние факторы. К внешним обстоятельствам возникновения артроза стопы относят различные стрессовые механизмы, которые воздействуют на организм извне и складываются из влияния окружающей среды и поведенческого стереотипа человека. Наибольшее значение имеет занятие спортом, ведение стоячего образа жизни, ношение неудобной обуви, переохлаждение.
В группу риска входят люди, чей образ жизни или профессия подразумевает повышенную физическую нагрузку на суставы стопы, частые травмы, бег, длительную ходьбу, стоячий образ жизни (
). Также в группу риска можно отнести людей пожилого возраста в силу физиологических особенностей их организма и повышенной физической активности, не соответствующей их возрасту и состоянию здоровья. И что немаловажно – значительную роль в развитии заболевания играет обувь.
Чаще всего развитию артроза стопы способствует тесная, жесткая, некомфортная обувь, не соответствующая размеру и анатомо-физиологическим особенностям стопы, обувь из некачественных материалов, обувь на высоком каблуке, недостаточно утепленная зимняя обувь.
Профилактика артроза стопы зависит от главных факторов, способствующих развитию заболевания, и, как правило, включает в себя ограничение механической нагрузки на ноги у людей, чей образ жизни связан с физической активностью. Крайне важен осмысленный подход к выбору повседневной и рабочей обуви.
- использование обуви с более гибкой подошвой и ортопедическими стельками;
- своевременная смена обуви в случае, когда имеет место интенсивный рост (у детей и подростков);
- следует отдавать предпочтение обуви, соответствующей месту и погоде.
Также важно делать своевременные перерывы в работе, при необходимости следует задуматься о смене места работы или рода деятельности.
Косвенно на профилактику артроза стопы влияет и
. Рекомендуется употреблять в малых количествах продукты, которые способствуют отложению солей в суставах. Следует бороться с ожирением, так как избыточный вес также увеличивает нагрузку на ноги.
Немаловажным является своевременное обращение к врачу-ортопеду в случае наличия врожденных или приобретенных деформаций стопы, таких как увеличение в размерах отдельных ее частей, плоскостопие, появление «выпирающей косточки», а также при периодических болях в стопе, вызванных повышенной нагрузкой.
Стадии развития патологии
Остеоартроз является сложным заболеванием соединительной ткани и суставов, при котором происходит нарушение подвижности в пораженной конечности с последующей инвалидизацией больного. Данный недуг развивается достаточно медленно, постепенно прогрессируя и все больше нарушая работу суставного механизма.
Стадии остеоартроза определяются в соответствии с видимым на простой радиограмме снимком пораженного сустава. На сегодняшний день существует достаточно большое количество классификаций, однако наиболее широко в клинической практике стран постсоветского пространства используется классификация стадий я по Келлгрену и Лоуренсу, а также более поздняя классификация, предложенная Ларсеном в 1987 году.
- Нулевая стадия. Рентгенологические признаки (на рентгеновском снимке) отсутствуют. Диагноз ставится на основе клинических признаков, лабораторных анализов, а также путем исключения других возможных патологий. Необходимо понимать, что зачастую рентгенологические изменения появляются несколько позже, чем начинает развиваться заболевание, поэтому нулевая стадия не исключает сам остеоартроз. Даже визит к врачу в этот момент чаще всего ничего не даст, так как у врача нет причин подозревать данное заболевание.
- Первая стадия. Наличие сомнительных признаков остеоартроза на рентгенограмме. Изменения в самой структуре кости отсутствуют, но могут быть тени от различных уплотнений или, наоборот, размягчений тканей.
- Вторая стадия. Минимальные изменения строения сустава на рентгеновском снимке. К ним относится сужение суставной щели и признаки размягчения костной ткани.
- Третья стадия. Изменения сустава и околосуставных тканей средней выраженности. На снимке четко просматриваются изменения кости и хряща, характерные для артроза.
- Четвертая стадия. Выраженные изменения сустава и околосуставных тканей. К этой же стадии относят окостенение сустава и другие возможные осложнения и последствия артроза.
В данной классификации авторы постарались учесть не только рентгенологические признаки, но и другие симптомы. Врач руководствуется результатами целого ряда анализов и обследований. Более поздняя же классификация отражает сугубо рентгенологические признаки. Для наблюдения за больным врач назначает периодические (
) исследования сустава с помощью рентгена. В настоящее время считается, что это дает наиболее объективную картину и позволяет точнее разграничить стадии болезни.
- Нулевая стадия. Рентгенологические признаки остеоартроза отсутствуют. Состояние суставной щели и околосуставной костной ткани соответствует физиологической норме. Следует понимать, что и в данной классификации, отсутствие признаков остеоартроза на рентгене или компьютерной томограмме не исключает заболевание как таковое, так как клинические признаки могут развиться гораздо позже.
- Первая стадия. Сужение суставной щели менее чем наполовину. Данный признак может встречаться и при других заболеваниях, но должен насторожить врача и подтолкнуть его к дальнейшим исследованиям.
- Вторая стадия. Суставная щель сужена более чем на половину от нормы. Щель сужается вследствие разрастания соединительной ткани и патологических изменений в хрящевой ткани.
- Третья стадия. Формирование остеофитов (костные разрастания) в околосуставной области кости с уплотнением и замещением соединительной тканью в области над хрящом (ремодуляция). Данные изменения являются слабовыраженными.
- Четвертая стадия. Ремодуляция средней интенсивности, с более выраженным разрастанием остеофитов и склерозированием околохрящевой зоны (суставная щель начинает зарастать плотной соединительной тканью). Зачастую остеофиты являются причиной выраженного дискомфорта и болей, так как сдавливают и повреждают окружающие мягкие ткани. На этой стадии болезнь ярко проявляется в виде припухлости, красноты, ограничения движений в суставе.
- Пятая стадия. Интенсивное, выраженное формирование остеофитов, которые значительно деформируют сустав, ограничивая его подвижность и вызывая сильные боли при движении и беспокойства в пораженной конечности.
Необходимо отметить, что на ранних стадиях остеоартроз достаточно сложно диагностировать, и что далеко не всегда рентгенография позволят выявлять признаки данной патологии. В последнее время в клинической практике все чаще применяется метод
), который позволяет определять артроз на достаточно ранних стадиях.

В целом, все стадии представляют собой единый процесс дегенерации тканей сустава. С помощью квалифицированного лечения заболевание можно замедлить или даже остановить на определенной стадии, но повернуть процесс вспять, как правило, не удается. Именно поэтому постановка правильного диагноза так важна на возможно более ранних стадиях.
Развивается деформирующий артроз стопы медленно. Пациенты не подозревают о проблеме на первых стадиях развития патологии. Обнаруженная болезнь на поздних этапах требует комплексного лечения. Поэтому артроз относят к опасным болезням.
Специалисты выделяют у артроза следующие стадии развития:
- Нулевая. Обнаружение патологии в этот период сложно. На рентгеновском снимке признаки болезни не видны. Врачи ставят диагноз по данным лабораторных исследований, имеющимся клиническим симптомам.
- Первая. На рентгеновском снимке уже видны признаки патологии. Костная структура еще не изменена, заметны тени в районе мелких соединений, которые свидетельствуют об уплотнении, размягчении тканей. Для лечения болезни на этой стадии достаточно лечебной гимнастики, медикаментов, средств народной медицины.
- Вторая. На снимке рентгенографии отмечается размягчение костной ткани, уменьшение суставной щели.
- Третья. На снимке отчетливо визуализируется патология хрящевых, костных волокон, присущих артрозу.
- Четвертая. Изменено соединение и окружающие ткани. Происходит окостенение сочленения. Лечение этой степени болезни проводится хирургическим путем.
Выделяют 3 стадии течения артроза.
- Артроз стопы 1 степени протекает со слабо выраженной симптоматикой. Человек быстро устает, ноги ноют, словно свинцом налиты. Первые признаки артроза стопы обычно списывают на переутомление и не обращаются к врачу. Тем более, что симптомы исчезают после продолжительного отдыха, массажа или ножной ванночки. Но ненадолго.
- При артрозе стопы 2 степени симптомы становятся более явными. Ноги часто отекают, ступня становится диспропорциональной, ее отдельные участки увеличиваются в объемах. В области пораженных суставов возникают уплотнения, на большом пальце выпирает шишка. Ноющие боли становятся более интенсивными и продолжительными, нарастает чувство тяжести в ногах. Артроз 2 степени сопровождается разрушением хряща, его частички могут откалываться, плавать в синовиальной жидкости и попадать в суставную щель, вызывая приступы острой боли. Наблюдается скованность, ограниченность движений.
- При артрозе 3 степени стопы деформируются, их подвижность резко ограничена. Это связано с износом суставного хряща, который обеспечивает гибкость суставов, разрастанием остеофитов, а также интенсивным болевым синдромом. Ступня не может выполнять опорную функцию, человек хромает, вынужден пользоваться вспомогательными приспособлениями. Боль не проходит даже в состоянии покоя.
Симптомы артроза стопы зависят от того, какой именно сустав или группа суставов поражены. Отечность, покраснение тканей наблюдаются в зоне поражения, это может быть средний отдел (плюсна) или палец (пальцы).
Точнее определить локализацию боли можно при пальпации. На ранней стадии боли возникают в начале движения и быстро проходят, но могут возобновляться после длительной ходьбы или стояния, другой нагрузки.
Суть медикаментозной терапии
Врач подскажет, чем лечить суставы, пораженные артрозом, в домашних условиях и в стенах клиники. Эффективны обертывания с глиной, прогревания озокеритом, парафином, ножные ванны с глиной, бишофитом, целебными травами, грязелечение, компрессы с бишофитом, димексидом, медицинской желчью.
Все эти процедуры проводятся в ходе санаторно-курортного лечения, но некоторые из них можно выполнять и в домашних условиях. При деформирующем артрозе стопы лечение народными средствами может осуществляться в качестве вспомогательного.
Мануальная терапия и массаж дают хороший эффект на любой стадии артроза ступней ног, но прибегать к этим методам лечения можно только вне обострения. Стопы массируются непрерывными движениями от кончиков пальцев до голеностопа, в заключение рекомендуется хорошо растереть их и провести тепловую процедуру, обертывания.
Необходимо тренировать мышцы голени, пальцы ног. Разрабатывать пальцы и ахиллово сухожилие удобно с помощью резиновой ленты. Выполняются упражнения на сгибание-разгибание, растягивание пальцев. Для профилактики деформации стопы полезно босиком ходить по твердой рельефной поверхности, траве, песку, гальке, катать ступнями бутылку.
Медикаментозная терапия — основа в лечении артроза стопы. Этот терапевтический метод проводится комплексно. Терапия состоит из использования медикаментов разных групп. При подборе лекарств врачи учитывают такие нюансы, как:
- возраст пациента;
- степень развития патологии;
- особенности организма.
В лечении артроза врачи используют медикаменты из следующих групп:
- Противовоспалительные нестероидные средства. Эти препараты снимают боли. Как правило, врачи назначают Диклофенак, Парацетамол, Ацеклофенак, Индометацин, Мелоксикам, Нимесулид.
- Хондропротекторы. Эта группа лекарств используется для остановки разрушения и постепенного восстановления хрящевых волокон. Хондропротекторы представлены на фармацевтическом рынке такими препаратами: Артродарин, Гиалуроновая кислота, Артра, Сульфат глюкозамина, Структум, Диацереин, Сульфат хондроитина. Для инъекции используют Хондрогард, Алфлутоп. Чтобы восстановить состав синовиальной жидкости назаначают Гилган, Синвиск, Ферматрон.
- Глюкокортикоиды. Препараты назначают при наличии воспалительной реакции. Из глюкокортикоидов назначают Дипроспан, Кеналог.
- Миорелаксанты. Такие медикаменты помогают устранить мышечные спазмы.
- Витаминные комплексы (Центрум, Теравит, Витрум, Матерна, Берокка). Необходимы для укрепления иммунитета.
- Согревающие мази. Широкой популярность среди врачей приобрели Випросал, Никофлекс, Унгапивен, Меновазин, Апизатрон.
Физиотерапию важна для лечения артроза стопы на разных стадиях. Процедуры дают хорошие результаты в сочетании с медикаментозным лечением. Самыми эффективными физиотерапевтическими процедурами выступают:
- УВЧ-терапия низкой интенсивности.
- Инфракрасное излучение.
- Магнитотерапия.
- СУФ-облучение.
- Ультразвуковое воздействие.
- Лечебные ванны.
Во многих клиниках применяют фонофорез, электрофорез.
При безуспешном лечении медикаментами, физиопроцедурами, средствами народной медицины, врач решает вопрос о выборе хирургического метода лечения артроза. Обычно используют один из указанных ниже методов:
- Сращение сочленений. Операция заключается в фиксации костей в районе соединения. Фиксируют кости посредством пластин, прутов, винтов.
- Замена сочленения. Врач заменяет голеностопное соединение искусственным имплантатом. Такой метод терапии врачи используют в крайних случаях.






Оставить комментарий