- Артроз плюснефалангового сустава: причины, симптомы и стадии, как лечить
- Развитие артрита
- Развитие подагры
- Механизм развития
- Деформирующий остеоартроз суставов стоп: причины, особенности и методы лечения
- Общие сведения
- Причины патологии
- Механизм развития
- Диагностика
- Методы лечения
- Клиническая картина
- Краткое описание и механизм развития болезни
- Медикаментозный подход
- Народные средства от артроза
- Обзор болезни артроз плюснефалангового сустава: симптомы и лечение
- Причины
- Механизм развития
- Образ жизни и профилактические меры
- Причины заболевания
- Причины заболевания
- Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
- Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
- Причины
- Симптомы и стадии
- Диагностика
- Лечение
- Профилактика
- Признаки, лечение и профилактика артроза плюснефаланговых суставов стопы
- Причины заболевания
- Причины заболевания
- Причины и механизм развития патологии
- Разновидности и степени патологии
Оглавление
- 1 Артроз плюснефалангового сустава: причины, симптомы и стадии, как лечить
- 2 Деформирующий остеоартроз суставов стоп: причины, особенности и методы лечения
- 3 Клиническая картина
- 4 Краткое описание и механизм развития болезни
- 5 Медикаментозный подход
- 6 Народные средства от артроза
- 7 Обзор болезни артроз плюснефалангового сустава: симптомы и лечение
- 8 Образ жизни и профилактические меры
- 9 Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
- 10 Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
- 11 Признаки, лечение и профилактика артроза плюснефаланговых суставов стопы
- 12 Причины и механизм развития патологии
- 13 Разновидности и степени патологии
Артроз плюснефалангового сустава: причины, симптомы и стадии, как лечить
Среди многочисленных суставов стопы наибольшей нагрузке подвергаются межфаланговые суставы пальцев и суставы, объединяющие пальцы с плюсной.
Поэтому артроз плюснефаланговых суставов – распространенное заболевание, чаще всего страдает сустав в основании большого пальца.
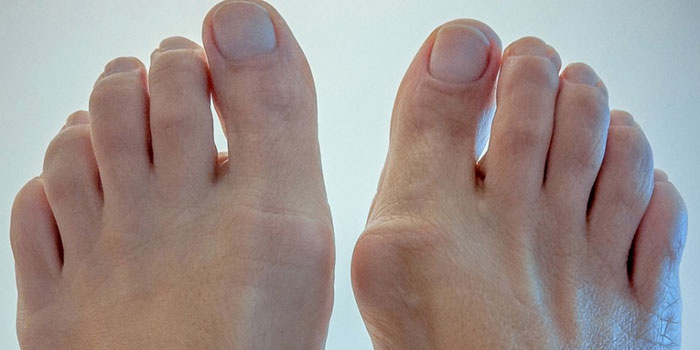
Артроз первого плюснефалангового сустава приводит к вальгусной деформации большого пальца, которую в народе называют косточкой, шишкой. Появление выпирающей косточки на боковой поверхности большого пальца характерно для поздней стадии артроза.
На первых порах заболевание проявляется умеренными болями и повышенной утомляемостью, поэтому пациенты часто обращаются к врачу, когда остеоартроз достигает второй или даже третьей степени. А лечение наиболее эффективно на ранней стадии.
- О докторе
- Место работы
- Вопрос-ответ
- Отзывы
- Блог
- Контакты
- Артроскопия коленного сустава
- Повреждение мениска
- Повреждение передней крестообразной связки
- Стопа
- Артроз 1 плюснефалангового сустава стопы (hallux rigidus)
- Деформация Тейлора
- Косточки на стопах или шишки на ногах
- Лечение плоскостопия
- Молоткообразная деформация пальцев стопы
- Пяточная шпора
- Презентация операция на стопе
- Переломы
- Эндопротезирование суставов
- Предоперационное обследование
Как и любой артроз суставов стоп, артроз 1 плюснефалангового сустава (hallux rigidus) представляет собой необратимые изменения хрящевого покрова сустава, в результате которых гиалиновый хрящ, обеспечивающий подвижность суставных поверхностей, их амортизацию, и уменьшающий их трение, истончается и разрушается.
К причинам артроза 1 плюснефалангового сустава можно отнести травму сустава (в большинстве случаев), возрастной фактор, профессиональные вредности, ношение каблучной обуви, узкая обувь, различные заболевания ( сахарный диабет, подагра, ревматоидный артрит) и т. д.
Также hallux rigidus может возникнуть как следствие запущенной вальгусной деформации 1 пальца (3 степень), либо в результате проведенных некорректных оперативных вмешательств (например, после проведенных операций при наllux valgus).
- Болевой симптом (боли постоянного характера в суставе при ходьбе, при ношении обуви).
- Хромота
- Ограничение движений в 1 плюснефаланговом суставе (вплоть до качательных движений).
- Деформация сустава (сустав деформирован вследствие наличия костных шипов (экзостозов) в области головки 1 плюсневой кости и основания проксимальной фаланги 1 пальца).
В большинстве случаев для лечения hallux rigidus применяется оперативное лечение.
В настоящее время проводятся такие операции как:
- Хейлотомия
- Декомпрессионные остеотомии 1 плюсневой кости и проксимальной фаланги 1 пальца
- Артродез 1 плюснефалангового сустава
- Эндопротезирование 1 плюснефалангового сустава
Рентгенограмма: артроз 1 плюсне-фалангового сустава левой стопы
Деформирующий артроз – заболевание сустава, при котором происходит разрушение хрящевой ткани и воспаление мягких тканей сустава.
Большие и длительно действующие на сустав перегрузки или средние нагрузки, оказывающиеся для этого сустава чрезмерными.Травма сустава.Хронические микротравмы сустава, которые часто встречаются у спортсменов.Переохлаждение стоп.
Ношение узкой, сдавливающей обуви.
Перечисленные факторы приводят к ухудшению кровообращения в первом плюснефаланговом суставе, что ведет к развитию артроза.
Проявления артроза первого плюснефалангового сустава
Наиболее типичными симптомами артроза плюснефалангового сустава являются боли в нем, некоторая отечность, умеренное покраснение и небольшое повышение температуры в области сустава.
Движения в суставе обычно болезненные, ограничены. Это проявляется прихрамыванием пациента при ходьбе.
Первая степень характеризуется периодическими болями в переднем отделе стопы при чрезмерных нагрузках и быстрой утомляемостью.
Вторая степень: болезненные проявления более выражены.
Наблюдается утолщение головки первой плюсневой кости в виде разрастания так называемых «косточек» и незначительное ограничение движений в суставе, главным образом в тыльную сторону. При длительной нагрузке появляется постоянный болевой синдром.

Третья степень: имеет место отчетливая деформация 1-го плюснефалангового сустава, движения практически полностью ограничены. Большой палец опущен, возможны лишь незначительные движения его в подошвенную сторону.
В области увеличенной нагрузки на головки 5- – 4-й плюсневых костей и под основной фалангой первого пальца с подошвенной стороны появляются болезненные мозоли. Боли в стопах отмечаются не только при нагрузке, но и в состоянии покоя. Больные жалуются на утомляемость и снижение трудоспособности.
Диагностика деформирующего артроза суставов стопы
Основной метод диагностики артроза первого плюснефалангового сустава – это рентгенография. При артрозе обычно отмечаются изменения со стороны суставной поверхности костей, образующих сустав: это неровность поверхности и сужение суставной щели.
Лечение деформирующего артроза суставов стопы
Лечение артроза первого плюснефалангового сустава, как и артроза других суставов, начинается с консервативных методов.
Нестероидные противовоспалительные препараты.Физиотерапевтические процедуры.Местное введение стероидных препаратов в сустав.
Препараты, улучшающие обмен веществ в ткани суставного хряща.
Нестероидные противовоспалительные препараты помогают уменьшить воспаление и болевой синдром. К этим препаратом относятся, например, индометацин, ибупрофен, ортофен, пироксикам и многие другие.
К сожалению, эти препараты обладают и побочными эффектами, такими как воздействие на слизистую оболочку желудка.
Поэтому они противопоказаны при наличии у пациента гастрита или язвенной болезни желудка.
УВЧ-терапияМагнитотерапияНизкоинтенсивное лазерное облучениеЭлектрофорез с лекарственными средствами
Фонофорез (применение ультразвука для введения лекарственных средств в очаг воспаления).
В случае неэффективности подобных методов консервативной терапии проводится введение стероидных препаратов в сустав. К ним относятся дипроспан, кеналог, гидрокортизон. Этот метод весьма эффективно устраняет воспаление и боли в суставе и мягких тканях вокруг сустава.
В целях профилактики следует использовать и природные факторы – детям рекомендуется ходить босиком по песку, скошенной траве, рыхлой земле, по коврику с высоким ворсом.
Ходить босиком полезно и взрослым, ведь такая гимнастика укрепляет мышцы и улучшает кровообращение в стопах. Ходить босиком по асфальту и ровному полу вредно для стоп.
Во время воспаления суставов на ногах уменьшается двигательная активность, суставы отекают или опухают, пациент ощущает боли не только во время ходьбы, но и в неподвижном состоянии.
Подобные признаки являются общими симптомами для многих болезней. Воспаление суставов первого пальца на ноге возникает при различных заболеваниях, среди которых артроз, артрит, бурсит.
Развитие артрита
Основными признаками артрита являются:
- Болевые ощущения в суставах, которые постепенно увеличиваются;
- Опухание суставной области;
- Покраснение и увеличение температуры кожного покрова поврежденного сустава.
При первых признаках развития заболевания нужно обратиться за помощью к врачу, чтобы не допустить появления осложнений.
При острой форме плюснефаланговый сустав первого пальца ноги сильно и часто болит, при хронической форме боли возникают периодически.
Особенно хроническое заболевание опасно наличием невыраженных симптомов, при этом воспалительный процесс деформирует суставы. Приводя к их постепенному разрушению.
Среди всех видов заболеваний чаще всего диагностируется артрит ревматоидного, инфекционного и реактивного характера, а также подагра.
Этому заболеванию характерны определенные симптомы. В том числе заболевание диагностируется на основании полученных рентгеновских снимков и анализов. При ревматоидном артрите плюснефаланговые суставы первого пальца ног поражаются симметрично на обеих нижних конечностях.
- Происходит отекание и покраснение суставов, они теряют полноценную подвижность.
- Пациент при этом ощущает средние по интенсивности боли.
- После того, как организм получает физическую нагрузку, болезненность и скованность снижается.
Ревматоидный артрит развивается при аутоиммунных нарушениях в организме пациента. Иммунитет начинает атаковать ткани суставов и воспринимает их как чужеродные. Нередко этот воспалительный процесс начинается через две недели после перенесения ангины или простудного заболевания.

Если обнаруживаются первые признаки заболевания, необходимо проконсультироваться с ревматологом. Подобное заболевание является неизлечимым, однако можно снизить признаки воспалительного процесса лекарственными средствами или при помощи проведения хирургической операции.
Благодаря этому прогрессирующее заболевание можно приостановить, что улучшит общее самочувствие пациента.
Развитие подагры
Из-за того, что эта болезнь развивается по причине оседания на суставах веществ, которые образуются во время обмена пуринов, подагру также называют заболеванием мясоедов. Именно это вещество в большом количестве содержится в мясе. Часто заболевание диагностируют среди мужчин среднего возраста.
К основным симптомам подагры относят:
- Очень острую, рвущую, жгучую и пульсирующую боль в суставе.
- Болевые ощущения усиливаются в ночной период, а утром ослабевают.
- Плюснефаланговые суставы первого пальца ноги приобретают багрово-красный цвет и опухают.
- Болезненные приступы могут длиться на протяжении трех-четырех дней и повторяться несколько раз в год.
Заболевание может быть вызвано частым употреблением жирных и мясных блюд, алкогольных напитков. Также запущенная подагра часто сопровождается отложением уратов в почках, что становится причиной пиелонефрита и мочекаменной болезни.
Лечение подагры заключается в назначении лечебной диеты, ограничивается употребление мясных продуктов. В том числе пациент принимает лекарственные средства, которые нормализуют обмен пуринов в организме.
Механизм развития
Деформирующий остеоартроз суставов стоп: причины, особенности и методы лечения
Артроз плюснефаланговых суставов — ортопедическая патология. Нередко пациенты не считают проявления болезни опасными вплоть до развития необратимых осложнений. Разберемся в важности своевременной диагностики и терапии.
Общие сведения
Артроз ПФС — плюснефалангового сустава — заболевание, характеризующееся дегенеративно-дистрофическими изменениями суставных структур. В результате патологии разрушается внутрисуставной хрящ, деформируются суставные поверхности. Наиболее часто формируется проблема в области большого пальца.
Это всем известная «шишка» с внутренней стороны стопы 1 пальца при артрозе его плюснефалангового сустава. С воспалительными и дегенеративными проблемами стопы встречаются до 70 % населения планеты, особенно в пожилом возрасте.
Причины патологии
Артроз плюснефалангового сустава стопы делят на первичный и вторичный в зависимости от факторов его вызывающих. При первичном заболевание развивается самостоятельно. Вторичный — результат хронических болезней пациента. Основные причины:
- воспалительные заболевания сустава (артрит, синовиит);
- механические проблемы (травмы, плоскостопие);
- обменные и сосудистые нарушения в организме (подагра, ожирение, псориаз, атеросклероз сосудов ног);
- врожденные и генетические дефекты (дисплазия, варусные и вальгусные изменения стопы, генетические хрящевые болезни);
- некоторые физиологические состояния (менопауза, беременность);
- неправильный уход за ступнями (ношение тесной обуви, частое использование высокого каблука, длительные статические нагрузки).
Неправильный образ жизни тоже накладывает негативный отпечаток. Табакокурение ухудшает микроциркуляцию в тканях. «Вредное» питание способствует увеличению массы тела.
Механизм развития
Нормальный сустав представляет собой комфортное сочетание двух и более суставных поверхностей, между которыми расположен суставной хрящ. Он выполняет роль амортизатора. Прочность суставу придают расположенные вокруг связки и мышцы. Внутри суставной сумки происходит выработка синовиальной жидкости для смазки составляющих.
При возникновении воспаления суставной хрящ теряет эластичность и гладкость. Он утолщается, деформируется и меняет минеральный состав. Поверхность становится шершавой, грубой и травмирует внутреннюю синовиальную оболочку сустава.
Нагрузка на мышцы и связки увеличивается. В них тоже развивается реактивное воспаление. Вследствие подвижность сустава резко ограничивается, формируются подвывихи и обездвиженность.
Начальные ощущения при заболевании соответствуют воспалению сустава (артрит). Это обратимый процесс. Развивается отечность и покраснение в области первой фаланговой кости пальца. Позже процесс распространяется на близлежащие структуры. Боль ноющего характера вначале связана с физическими нагрузками.
Со временем возникает в покое и даже ночью. Нарушение функциональности сустава выражается в невозможности сгибания, разгибания. С вовлечением мышечного аппарата формируется контрактура — ограничение вплоть до обездвиженности. Такое состояние плюснефаланговых суставов определяется как артрозо-артрит.
Соответственно появлению симптомов течение болезни условно делят на стадии
При сдавлении нервных и сосудистых пучков в результате отека тканей или экзостозов, возникают новые симптомы. Это онемение кожи, ощущение «мурашек», изменение ее температуры, цвета. Стадии артроза с выраженной деформацией 1-го плюснефалангового сустава, присоединением перемежающейся хромоты могут стать причиной оформления инвалидности и освобождения от службы в армии.
Диагностика

Постановкой диагноза занимаются ортопед-травматолог, рентгенолог. Вариантов артроза суставов стопы, в том числе плюснефаланговых, несколько видов. Для удобства формулировки диагноза выделена отдельная рубрика в Международной классификации болезней (МКБ).
Диагностика патологии проходит в несколько этапов:
- сбор жалоб, истории развития болезни;
- осмотр;
- рентгенография стопы в нескольких проекциях;
- плантография;
- МРТ.
Это базовый план иссследований. В течение обследования ширина поиска расширяется. К диагностике привлекаются ревматолог, невропатолог, сосудистый хирург со своими специфическими дополнениями.
Методы лечения
Основная цель медицинской помощи — предотвратить дальнейшее разрушение сустава, вернуть утраченные функции. Для достижения ее нужно улучшить кровоснабжение и питание тканей, восстановить минеральный состав хряща, снять острое воспаление.
Терапевтические методики представлены двумя направлениями: консервативное и оперативное лечение. Методы разные, но действуют по одним принципам:
- борьба с причиной;
- воздействие на механизм развития воспаления и деформации;
- симптоматическая помощь.
Узнайте про средство, которого нет в аптеках, но благодаря которому уже многие россияне излечились от болей в суставах и позвоночнике! Рассказывает известный врач
Важную роль играют режимные мероприятия. Острый период требует бережного отношения к суставу, придание ему максимального покоя путем оптимизации нагрузок, ношения удобной обуви. Питание также особое, лечебное с достаточным количеством жидкости и ограничением жирной, острой, соленой пищи.
Большой палец ноги на протяжении жизни подвергается постоянным серьезным нагрузкам. Из-за высокой подвижности это сочленение чаще всего страдает от различных нарушений. Но это не единственная причина артроза.
Появлению болезни способствует ряд неблагоприятных факторов:
- неправильное анатомическое строения ноги (плоскостопие, широкий носок);
- механические травмы ступни (ушибы, вывихи, переломы);
- воспалительные заболевания голеностопа (бурсит, артрит);
- эндокринные патологии (болезни щитовидки, сахарный диабет);
- плохое кровообращение в конечностях (атеросклероз, варикоз);
- гормональные нарушения (прием гормонов, климакс);
- неправильный обмен веществ в организме;
- возрастные изменения в работе опорно-двигательного аппарата.
Чтобы своевременно обнаружить артроз 1 степени плюснефалангового сустава, важно учитывать возможные предпосылки заболевания.
К наиболее вероятным рискам относятся:
- профессиональная деятельность, а также избыточные спортивные нагрузки (футболисты, гимнасты, модели);
- наследственная предрасположенность к суставным болезням;
- лишний вес, ожирение;
- ношение неудобной, тесной обуви на высоком каблуке;
- длительное переохлаждение ног;
- низкая двигательная активность, сидячая работа;
- вредные привычки, неблагоприятные условия жизни.
Оставленные без внимания факторы могут привести к артрозной патологии, проявления которой существенно осложняют жизнь.

Деформирующий артроз, или остеоартроз (далее сокр. ДОА) – это патология костной и хрящевой ткани, сопровождающаяся обменными нарушениями и дистрофическими процессами в них. Кроме тазовых сочленений и коленей, нередко поражаются суставы стоп (плюснефаланговый и другие), что связано со значительной нагрузкой на эту область и другими факторами.
Ученые разделяют причины развития деформирующего артроза на две группы. Одни считают определяющим фактором естественное старение организма и истирание хрящевой ткани, а вторые рассматривают остеоартроз как самостоятельное заболевание.
Ни одна причина не действует поодиночке, и ДОА возникает под влиянием нескольких факторов. Кроме возрастных изменений, к ним относят:
- наследственность;
- высокие нагрузки на стопы, негативные условиях труда и быта;
- эндокринные и нейрогуморальные нарушения;
- иммунные сбои;
- сосудистые заболевания;
- малоподвижный образ жизни;
- травмы.
Вторичный ДОА может появляться из-за неправильного лечения переломов в суставе или вблизи него, а также вследствие воспаления (например, при ревматоидном артрите).

Запомните! Любой фактор, который нарушает питание хряща в суставах, может стать толчком к развитию деформирующего артроза.
При этом клетки хондроциты, не получая необходимых веществ и кислорода, гибнут, хрящевая ткань теряет эластичность и упругость, начинает истончаться (дистрофировать). Это приводит к постепенному оголению и деформации поверхности костей.
Субъективные и диагностические признаки деформирующего остеоартроза стопы имеют разную выраженность в зависимости от степени. Зачастую человек приходит к врачу только на 3 стадии, когда боль в суставе становится сильной; вылечить такой артроз весьма затруднительно.
В целях диагностики всегда применяются рентгенография, различные анализы крови и мочи. Дополнить информацию о состоянии хряща, сустава в целом и окружающих тканей помогают УЗИ, томография (компьютерная и магнитно-резонансная).
Деформирующий остеоартроз стопы – это хроническая дегенерация суставов стопы по причине дистрофии суставных хрящей, которая вызывает изменения поверхностей костей и их деформацию, разрастание костных образований и развитие синовита (воспаление внутренней оболочки хряща).
Движение – это жизнь. Из-за гиподинамии или больших нагрузок на опорно-двигательную систему, травм, лишнего веса и старения, хрящевые структуры изнашиваться, провоцируя разные формы артроза. Деформирующий остеоартроз (ДОА) стопы считается одним из самых неприятных проявлений этого процесса.
В процессе биологического старения суставного хряща нарушается метаболизм, снижается хрящевая эластичность. Сам он теряет волокнистость структуры, покрывается трещинами, становится шероховатым тем самым обнажает подлежащую кость.
Такая картина характерна при развитии артрита, остеоартрита и остеоартроза. При наличии заболевания на крупных суставах (колене, бедре) часто возникает ДОА ступни, фаланговой, межфаланговой и плюснефаланговой зон. Заболеванию присвоен код М 19 по международной классификации болезней – МКБ 10
Причины появления ДОА стоп:
- травмы;
- врожденное и приобретенное плоскостопие;
- деятельность, связанная с усиленными нагрузками на ступни;
- несбалансированное питание;
- генетическая предрасположенность.
Клиническая картина
Для деформирующего артроза 1 плюснефалангового сустава характерны:
- сильная утомляемость и усталость в ногах;
- тугоподвижность пальцев во время ходьбы;
- дискомфорт в носке при надевании обуви;
- резкая или ноющая боль в области стопы, особенно после нагрузок;
- повышенная чувствительность пальцев на изменение погодных условий;
- подкожные узелки с внешней стороны плюснефалангового сустава;
- ощущение холода, онемение, покалывание, ломота в ноге;
- скованность и хруст в суставе;
- гиперемия и отечность вокруг косточки большого пальца;
- неестественный изгиб пальца в сторону мизинца;
- заметное деформирование стопы.
Во избежание необратимых дегенеративных изменений важно обращать внимание на любой подозрительный дискомфорт. При наличии хотя бы одного, даже незначительного, симптома нужно незамедлительно пройти обследование у специалиста.

Краткое описание и механизм развития болезни
Артроз первого плюснефалангового сустава стопы – хроническое дегенеративно-дистрофическое заболевание хрящевой ткани. Поражение локализуется в боковой области большого пальца ноги, поэтому часто в обиходе именуется косточкой.
Механизм развития недуга выглядит следующим образом:
- теряется упругость и эластичность хрящевой ткани;
- снижается амортизирующая функция хряща;
- постоянные нагрузки на сустав при движении негативно сказываются на сухожилиях, связках, мышцах;
- ухудшается микроциркуляция в мягких тканях;
- на плюсневой кости формируется нарост (остеофит);
- постепенно изменяется структура и форма сустава;
- ограничивается подвижность пальца с последующей дистрофией стопы.
Как результат, большой палец теряет функциональность, разрушительный процесс распространяется на соседние сочленения и приводит к обездвиживанию голеностопа.
Артроз плюснефалангового сустава, как и артрит стопы, поддается лечению, но для правильного выбора терапии важно выяснить причины развития заболевания.

Медикаментозный подход
Первая и вторая стадии артроза стопы успешно поддаются консервативному лечению. Применяются препараты системного действия и местные средства для остановки разрушения суставов и устранения сопутствующей симптоматики.
- Противовоспалительные средства нестероидной группы (НПВС) борются с воспалительным процессом в острые периоды, убирают отечность, гиперемию, снижают болезненность. Используются в основном мази, крема, таблетки – «Индометацин», «Найз», «Ибупрофен», «Ортофен», «Фастум».
- Обезболивающие препараты снимают боль в ноге средней интенсивности. В качестве однократной помощи принимается «Анальгин», «Аспирин», «Тайленол», «Диклофенак».
- Кортикостероидные гормоны купируют сильный болевой синдром на поздних этапах болезни, когда предыдущие лекарственные группы бессильны. Назначается таблетированная форма, а также уколы «Преднизолона», «Триамцинолона», «Целестона, «Гидрокортизона».
- Хондропротекторы эффективны на ранней стадии, стимулируют восстановление хрящевой ткани – «Хондроитин», «Терафлекс», «Стоп Артроз», «Дона».
В зависимости от сложности состояния дополнительно могут применяться миорелаксанты, сосудорасширяющие лекарства, витаминные комплексы.

Народные средства от артроза
Комплексный подход к лечению артроза плюснефалангового сустава предполагает применение методов народной медицины. Натуральные и безопасные лекарства помогают облегчить состояние, не вызывая побочных реакций.
Следующие процедуры обладают выраженным обезболивающим и согревающим эффектом:
- Ванночка из соли и соды. 3 ст. ложки смеси из поваренной соли и соды растворить в теплой воде. Залить жидкость в тазик и погрузить в нее ногу так, чтобы вода покрывала стопу. Делать ножные ванночки по 20 минут ежедневно перед сном.
- Растирка из меда и мумие. Жидкий натуральный мед (100 г) перемешать с чайной ложкой мумие. Полученной мазью медленно растереть пальцы, прикрыть чистой тканью и оставить на ночь.
- Компресс из хрена. Свежий корень хрена натереть на терке и залить на пару минут кипятком. Отжатую от воды массу выложить на бинт и примотать к больному пальцу, закрыв пленкой. Подержать пару часов и снять.
- Аппликация из капустного листа. Свежий лист белокочанной капусты промыть и немного поколоть вилкой для выделения сока. Смазать одну сторону тонким слоем меда и наложить на стопу. Примотать не туго бинтом и оставить на несколько часов.
Обзор болезни артроз плюснефалангового сустава: симптомы и лечение
Патология проявляется посредством таких симптомов:
- Боль в стопе после длительной ходьбы или стояния, а также неприятные ощущения дискомфорта после физической нагрузки.
- Отек, а также покраснение кожи в области поражения. Тут же может повышаться местная температура.
- Болезненная реакция в месте развития артроза на погодные изменения или контакт с холодной водой.
- Хруст в суставах стопы и голеностопа (он появляется при развитии уже второй степени патологии).
- Слишком быстрая утомляемость ног.
- Ограничение подвижности конечности, напряженность и скованность мышц, особенно в утреннее время.
- Появление мозолей в области подошвы стопы.
- Так как заболевание имеет деформирующий характер, со временем у больного может наблюдаться нарушение походки.
Артроз стопы также имеет следующие признаки:
- Боль в суставах ног имеет ноющий, ломающий или жгучий характер.
- Появляются остеофиты (костные разрастания суставов).
- Костяшки пальцев становятся более толстыми.

Болезнь развивается очень медленно, в течение первых лет протекая бессимптомно, либо при слабо выраженной симптоматике. Поэтому ее начало чаще всего проходит незамеченным для человека, и он не обращается за медицинской помощью до тех пор, пока симптомы не начинают приобретать выраженный характер.
Специалисты выделяют три основные стадии или степени деформирующего плюснефалангового артроза стопы – начальная, средняя и выраженная, каждой из которых свойственна своя симптоматическая картина:
- Первая степень артроза плюсневых суставов пальцев нижних конечностей проявляется легким покалыванием и небольшой скованностью в области суставного сочленения при перекате с пятки на пальцы и при вставании на цыпочки. Но боль очень быстро проходит. Симптомы носят «плавающий» характер и могут не появляться неделями и даже месяцами;
- При второй степени болевой синдром возникает систематически, динамические качества плюснефаланговых сочленений ухудшаются, движение сопровождается хрустом, возникает зрительно заметная деформация суставов, хорошо заметная на фото ступни, пальцы которой поражены остеоартрозом стоп;
- Третья стадия характеризуется постоянной болью, которая не проходит даже в состоянии покоя. Большой палец на ноге искривляется, отклоняясь в правую сторону, усиливая деформацию. Начинает расти косточка, вызывая трудности в подборе обуви.
На второй и третьей стадиях развития недуга может возникнуть воспаление синовиальной оболочки, вызывающее отек и покраснение кожного покрова сустава. Этот симптом характерен и для артрита, а вальгусное отклонение является одним из признаков подагры.
Чтобы дифференцировать суставные патологии, имеющие сходную симптоматическую картину, от деформирующего артроза плюснефаланговых суставов стопы, необходимо, помимо внешнего осмотра, провести подробную диагностику, включающую:
- Анализы крови и мочи – они убедят в отсутствии таких характеристик, как повышение уровня лейкоцитов и скорости оседания эритроцитов, ревматоидный фактор (оба признака сопутствуют ревматоидным артритам), повышенный уровень мочевой кислоты – главный признак подагры;
- Рентгеноскопию – снимок продемонстрирует сужение суставной щели в плюснефаланговой области, увеличение расстояния между плюсной большого и остальных пальцев, наличие остеофитов на суставных поверхностях;
- Ультразвуковое исследование, компьютерная и магнитно-резонансная томографии покажут состояние суставно-хрящевой и околосуставной ткани;

Лабораторные методы диагностики
Артроз плюснефаланговых суставов стопы – довольно неприятное заболевание, которому подвергаются люди в любом возрасте. Оно начинается с разрушения хрящевой ткани. Главными проявлениями являются боль, отечность, ограниченная подвижность.

Такие симптомы вынуждают обращаться к специалисту за помощью. В большинстве случаев остеоартроз плюснефалангового сустава поддается консервативному лечению. В остальных случаях проводятся хирургические вмешательства, которые подразумевают замену плюснефалангового сустава.
Развитие артроза начинается с разрушения суставного хряща. Этому способствуют следующие факторы:
- биохимические, гормональные и эндокринные нарушения;
- нарушения кровообращения, вследствие чего хрящ не получает достаточное количество полезных элементов;
- травмирование хряща.
Хрящ, пораженный артрозом, со временем истончается. Уменьшается количество межклеточной жидкости и со временем его кусочки начинают откалываться. В норме здоровый хрящ предотвращает трение участков костей друг об друга.
Истонченный хрящ не может обеспечить эту функцию, поэтому возникает боль. Также сильнейшая боль появляется при попадании отколотых кусочков хряща в суставную щель. Из-за сильного трения происходит деформация костной ткани, она разрастается и образуются остеофиты.
Сначала образуются маленькие остеофиты, но в дальнейшем деформирующий артроз плюснефалангового сустава прогрессирует. Деформация суставов становится более выраженной.
Чаще деформация сустава 1 пальца стопы заметна особенно сильно. Со временем палец начинает отклоняться от своего привычного положения.
Причины
Плюснефаланговые суставы стоп страдают довольно часто, так как на них приходится вся масса тела человека, а плюснефаланговое сочленение малоподвижно. В большинстве случаев артроз плюснефалангового сустава 1 пальца стопы имеет травматическую природу. Также причинами могут стать:
- длительное пребывание на ногах;
- избыточный вес;
- ношение неудобной обуви;
- неправильное строение стопы, плоскостопие;
- травмирование других суставов, из-за чего нагрузка на стопу распределяется неравномерно;
- нарушение кровообращения;
- эндокринные заболевания и гормональные нарушения;
- аутоиммунные заболевания, нарушение обмена веществ.
Также важную роль играет наследственность. Людям, чьи родственники страдали данным заболеванием, нужно быть особенно осторожными.
Причины деформации стопы
Имеется три степени артроза плюсневых суставов: начальная, средняя и тяжелая. В зависимости от них, изменяется симптоматика недуга, она становится более выраженной. Согласно кодированию МКБ-10, артрозам плюснефаланговых суставов присвоен код М20.0, М20.2
Заболевания стопы – одни их самых распространенных патологий в мире. В той или иной форме их можно выявить у 70–85% взрослых, однако многие из них больными себя не считают: выпирающая кость в районе больших пальцев ног (так проявляется артроз плюсневого сустава) часто воспринимается людьми как норма – возрастные изменения, которых нельзя избежать.
Болезнями стоп человечество во многом «обязано» урбанизации, моде, а также избыточной спортивной или рабочей нагрузке на ноги.
Почему чаще всего страдают плюсневые суставы больших пальцев? Человеческий скелет устроен так, что в вертикальном положении тела именно на них приходится наибольшая нагрузка. Если эта нагрузка чрезмерна – суставы не выдерживают и начинают понемногу разрушаться.
Если у пациента диагностирован артроз плюснефаланговых суставов стоп, лечение следует начинать как можно раньше. Артроз плюснефаланговых суставов стоп — это заболевание, затрагивающее суставы. Оно заключается в разрушении хрящевой ткани и воспалении тканей сустава.
Такие процессы происходят из-за нарушений обмена веществ и циркуляции крови в области хряща.
Одно из самых частых проявлений этого заболевания — артроз плюснефаланговых суставов стоп, или остеоартроз.
К артрозу такого типа могут привести несколько факторов:
- чрезмерные нагрузки на суставы ног;
- различные травмы и хронические микротравмы сустава, часто встречающиеся у людей, профессионально занимающихся спортом;
- переохлаждение, отмораживание стоп;
- неудобная обувь, которая сдавливает стопу.
Данные факторы ухудшают циркуляцию крови в области стоп, что приводит к артрозу плюснефалангового сустава.
- самый распространенный сигнал, по которому можно определить остеоартроз, — это боль в данной области;
- возникает небольшая отечность, возможно покраснение и выделение тепла на месте сустава;
- двигаться при артрозе стопы труднее, чем всегда, возникает боль, поэтому многие больные прихрамывают во время ходьбы.
Различают три стадии артроза плюснефалангового сустава стоп:
- Преходящая боль в передней части стопы, возникающая при сильных нагрузках. Постепенно боль становится сильнее. Первая плюсневая кость утолщается за счет разрастания «косточек». Сустав ограничен в движении, но не существенно. Из-за длительных физических нагрузок боль может стать постоянной.
- Заметная деформация сустава, движения ограничены полностью или почти полностью. Большой палец в опущенном состоянии может немного двигаться в сторону подошвы. При ходьбе пациент начинает «косолапить» на внешний край стопы, чтобы боль не была столь сильной. На месте основной фаланги может образоваться мозоль или даже несколько на разных плюсневых костях.
- Боль в суставе обнаруживается и во время нагрузки, и в состоянии покоя. При этом болезнь сопровождается быстрой утомляемостью.
Самый эффективный способ диагностики артроза плюснефалангового сустава стопы — рентгеновский снимок. При этом специалист может увидеть изменения в поверхности суставной кости. При артрозе возникает небольшая неровность суставной щели. Она может стать уже своего обычного размера.
При первых ощущениях дискомфорта в передней части стопы нужно немедленно выяснить причину боли и начать лечение. Развитие болезни уменьшает двигательную активность, а отсутствие лечения приводит к осложнениям, порой необратимым.
Остеоартроз лечится в нескольких направлениях для достижения максимального эффекта. Применяются лекарства и различные внешние воздействия.
Для осуществления немедикаментозного лечения артроза стопы прежде всего следует снизить нагрузку на больной сустав. Для этого потребуется:
- при каждой удобной возможности сидеть или лежать, как можно меньше находиться в стоячем положении;
- если больной имеет лишний вес, его желательно хотя бы частично снижать — это еще одна дополнительная нежелательная нагрузка;
- носить удобную и свободную обувь, которая не будет стеснять движения, при этом высокие каблуки во время болезни носить не рекомендуется, лучше остановить выбор на плоской подошве или каблуках не выше 4 см;
- при необходимости носить специальные ортопедические стельки и обувь, которую подберет лечащий врач;
- проводить лечебную физкультуру, когда основные болевые симптомы будут сняты.
Механизм развития
Образ жизни и профилактические меры
Причины заболевания
Максимально отсрочить артроз 1 плюснефалангового сустава и возможные осложнения способна простая профилактика, включающая:
- ношение свободной, удобной, мягкой обуви на невысоком каблуке;
- контроль массы тела, не допуская сильного ожирения;
- активный образ жизни с умеренными физнагрузками (пешими прогулками, велосипедом, танцами, фитнесом);
- отказ от курения, употребления алкоголя и вредной пищи;
- своевременное лечение острых воспалительных заболеваний, травм нижних конечностей;
- регулярные осмотры профильного врача при склонности к суставным патологиям.
Профилактические мероприятия способны предотвратить неприятную болезнь при условии соблюдения здорового образа жизни. А правильное лечение существующего артроза позволяет остановить разрушение сустава и надолго сохранить его подвижность.
Причины заболевания
Артроз мелких суставов стопы – это сложное заболевание, к которому нужно отнестись очень серьезно. Лечение патологии требует некоторого изменения образа жизни. Придется отказаться от вредной пищи, курения и алкогольных напитков.
Кроме того, существуют и другие профилактические меры, которые помогут избежать развития болезни:
- Уменьшение массы тела. Вместе с этим снизится нагрузка на суставы.
- Общее укрепление защитных сил организма, которые не допустят возникновения воспалительных процессов и очагов инфекции.
- Уменьшение количества соли.
- Своевременное лечение хронических патологий.
- Избегание травм, ушибов, а также хорошая реабилитация в послеоперационный период.
- Ношение только удобной обуви. Нужно уделить особое внимание качеству подъема, материалу изготовления, соответствию размера, а также полноты параметрам стопы. Обращается внимание и на высоту каблука: чем он выше, тем большую нагрузку испытывает стопа.
- Ежедневная разминка и самомассаж конечностей.
- Хождение без обуви по песку или траве.
Заболевание может серьезно осложнить жизнь человеку, даже сделать его инвалидом. Однако своевременная профилактика, а также лечение может улучшить положение больного. Вот и все особенности патологии. Будьте здоровы!
Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
При проявлении первых симптомов незамедлительно посетите врача, не затягивайте развитие заболевания
Остеоартроз — это дегенеративный недуг, заключающийся в разрушении хрящевой ткани и воспалительном процессе в суставах. Остеоартроз плюснефалангового сустава приводит к длительному ухудшению самочувствия и снижению работоспособности больного.
Остеоартроз пальцев стопы представляет собой необратимые изменения хрящевой ткани суставов, гиалиновый хрящ начинает истончаться и разрушаться, происходит уменьшение подвижности и амортизации, нарушаются костные структуры из-за отсутствия хряща. Согласно статистике заболевание встречается у семи из десяти человек в различной степени тяжести.
Остеоартроз плюснефаланговых суставов: этиология, клиника, терапия
Причины
Деформирующий остеоартроз стопы (ДОА) может быть вызван рядом факторов:
- Врожденные особенности анатомического строения (недостаток коллагена в хряще, ослабленные связки, неверное строение одной или обеих стоп).
- Деформация стоп, возникшая в результате травмы.
- Неправильное питание, избыточная масса тела.
- Чрезмерные нагрузки на конечности при отсутствии необходимой натренированности.
- Плоскостопия.
- Частое ношение обуви на высоких каблуках.
- Нарушение метаболизма у женщин в климактерическом периоде.
Симптомы и стадии
Деформирующий артроз стопы проявляется различными симптомами в зависимости от стадии развития патологии:
- 1 стадия – считается началом заболевания. Обычно поражается одна нога. Имеются невыраженные боли в пораженном суставном сочленении, которые появляются в момент физической нагрузки. Причиной обращения к специалисту является повышенная утомляемость ног. На первой стадии изменения на рентгенограмме практически отсутствуют. Если диагностирован остеоартроз стопы 1 степени, лечение считается наиболее эффективным.
- 2 стадия – остеоартроз стопы 2 степени характеризуется нарастанием клинических признаков. Боль становится интенсивнее, но при этом хорошо купируется обезболивающими препаратами. В момент движения можно услышать характерный хруст, связанный с трением составных поверхностей друг об друга. Иногда можно заметить небольшой отек. Повседневная обувь становится теснее из-за разрастания соединительной ткани и уплощения головок плюснефалангового сустава стопы. Для этой стадии характерен остеоартроз плюснефалангового сустава пальца стопы с выраженной деформацией.
- 3 стадия – характеризуется ярко выраженной болью, которая носит постоянный характер и не купируется обезболивающими препаратами. В результате патологического процесса грубо деформируется стопа и пальцы ноги. Остеоартроз большого пальца ноги провоцирует его смещение под второй палец, страдают и другие мелкие межфаланговые суставы. Подвижность резко ограничена или отсутствует, человек испытывает трудности при стоянии. Возможно распространение патологического процесса на щиколотку, а из-за перераспределения нагрузки страдают колени и позвоночник.
При остеоартрозе первой степени человек редко обращается к специалисту из-за отсутствия ярких проявлений болезни. На более поздних стадиях появляется характерная походка, похожая на утиную – больной, чтобы избежать болевых ощущений, как бы переваливается с одной ноги на другую.
Остеоартроз стоп разделяют на несколько видов в зависимости от локализации патологического процесса:
- Межфаланговый (в процесс вовлечены сочленения пальцев).
- Межплюсневый (поражение основания костей плюсны).
- Плюснефаланговый (в месте соединения плюсневых костей и основания фаланг).
- Межпредплюсневый.
Диагностикой и лечением остеоартроза стоп занимаются несколько специалистов – хирург общей практики, травматолог, ортопед, артролог и ревматолог.
Диагностика
Выявление первой стадии патологии может быть затруднено ввиду скудной клинической картины. На 2 и 3 стадии диагноз можно поставить при помощи внешнего осмотра и симптоматики – деформация стопы достаточно выражена, а жалобы на боль и ограничение свидетельствуют в пользу ДОА.
- Склероз хрящевой ткани.
- Множественные кисты.
- Костные разрастания (остеофиты).
- Деформация и сужение суставной щели.
Специфических лабораторных методов диагностики не существует, в анализе крови можно увидеть лишь признаки воспаления.
Лечение
Если подтверждается остеоартроз стопы, лечение требуется комплексное и длительное. Используют как медикаментозные, так и немедикаментозные методы терапии.
Лекарственная терапия подразумевает назначение препаратов различных групп:
- Хондропротекторы– тормозят дегенеративные процессы в костной и хрящевой ткани. Применяют перорально или в виде внутримышечных и внутрисуставных инъекций. Остеоартроз мелких суставов стопы лечат преимущественно таблетированными формами, так как сочленения слишком маленькие для внутрисуставного введения. Хондропротекторы (Хондротин, Глюкозамин) производят накопительный эффект, поэтому курс приема достаточно длительный, а действие препаратов сохраняется на протяжении одного-двух месяцев.
- Обезболивающие препараты– обычно назначают нестероидные противовоспалительные средства в виде инъекций, таблеток и гелей для наружного применения. Чаще всего используют Нурофен, Найз, Парацетамол, Диклофенак, Вольтарен. Эти препараты не устраняют патологические изменения в суставах, но способны снять воспалительные явления и облегчить состояние больного.
Немедикаментозная терапия складывается из нескольких методов:
- Соблюдение диеты.
- Ношение ортопедических изделий.
- Фитотерапия.
- Физиотерапия.
- Массаж.
В крайних случаях, когда консервативные методы не помогают, а человек практически утрачивает возможность передвигаться, проводят оперативное вмешательство. Чаще всего оперируют сустав между фалангой большого пальца и плюсной, так как именно там деформация наиболее выражена. Мизинцы деформируются реже.
Наиболее современным методом считается артропластика – в ходе операции удаляют только деформированные участки, при этом сам сустав сохраняется. Более серьезным вмешательством является эндопротезирование – полная замена сочленения или его части. Обычно проводится на 3 стадии остеоартроза стопы.
На начальных стадиях патологии хорошим дополнением к основному лечению могут стать методы народной медицины. Эффективны несколько рецептов:
- Молодой картофель вместе с кожурой отваривают и толкут с водой. Готовую кашицу употребляют внутрь трижды в день по трети стакана. Общий объем выпитого средства должен быть не менее 3 литров. Также можно делать компрессы на больной сустав.
- Небольшое количество соли нагревают на сковороде и помещают в мешочек из ткани. Его прикладывают к конечности при появлении болевых ощущений.
- Йодная сетка – йод помогает ослабить боль, поэтому при болевом синдроме на суставе или пальце рисуют сеточку.
- 1 столовую ложку горчицы смешивают с таким же объемом меда и растительного масла. Греют до закипания, остужают и используют в качестве компресса.
Физиотерапию начинают после стихания острого воспаления:
- Электрофорез с НПВС и хондропротекторами.
- Лазеротерапия.
- Обертывание лечебными грязями.
- УВЧ и УФО.
Большую роль играет питание. При остеоартрозе важно избавиться от лишних килограмм и обеспечить поступление в организм всех необходимых элементов. В рацион обязательно включают морепродукты, молочные продукты, нежирное мясо, гречку, свежие фрукты и овощи, холодцы и вареные хрящи. Исключают сахар и быстрые углеводы.
Профилактика
Специфических мер профилактики остеоартроза стоп не существует, можно лишь снизить вероятность его развития путем нескольких профилактических методов:
- Активный образ жизни с умеренными физическими нагрузками.
- Правильное питание с поддержанием нормальной массой тела.
- Профилактика травм и переохлаждений конечностей.
- Ношение удобной обуви на низком каблуке.
Важно беречь суставы с молодости, избегая поднятия тяжестей или долгого нахождения в неподвижном состоянии. Необходимо вовремя лечить травмы, так как гораздо легче предотвратить остеоартроз, чем вылечить его на поздних стадиях.
Использованные источники:ortopediya.pro
На первой стадии болезнь полностью излечима, но на этом этапе она редко диагностируется. Артроз второй и третьей степени лечится при помощи консервативных методов:
- Медикаментозной терапии;
- Физиотерапевтических процедур;
- Массажа и лечебной физкультуры;
Медикаментозная часть включает употребление хондропротекторов – препаратов, стимулирующих восстановление хрящевой ткани. К ним относятся Терафлекс, Хопдроитин, Дона, Артра. Поскольку восстановление хрящевой оболочки идет медленно, курс лечения хондропротекторами должен длиться от трех до шести месяцев и повторяться ежегодно, не давая процессу повернуть вспять.
В число физиотерапевтических методик, также рекомендуемых на второй стадии артроза плюснефаланговых суставов стопы, входят бальнеологические сеансы, парафинолечение, электрофорез. Упражнения ЛФК призваны восстановить нормальные динамические способности суставных сочленений.
На третьей стадии показано применение болеутоляющих препаратов и нестероидных противовоспалительных средств (НПВС), в числе которых Диклофенак, Нимесулид, Кетопрофен, Индомеатцин. Все эти лекарства выпускаются в нескольких видах – мазей для наружного применения, таблеток для перорального приема и растворов для внутримышечных инъекций.
При отсутствии положительной динамики используются гормональные препараты, такие как Гидрокортизон. Глюкокортикостероиды применяются для внутрисуставных инъекций, воздействующих непосредственно на синовиальную жидкость, снижающих воспалительный процесс и нормализующих ее консистенцию.
Если консервативная методика не эффективны, врач рекомендует оперативное вмешательство. Операция включает иссечение суставных поверхностей, скалывание остеофитов. Также применяется хондропластика – замена суставного хряща искусственным имплантантом. Имплантировать можно и весь сустав, заменив его эндопротезом.
Хирургическая коррекция плюснефаланговых суставов рекомендуется людям трудоспособного возраста, поскольку пожилым, часто обремененным более серьезными патологиями, нет смысла подвергать себя риску подобных манипуляций, требующих, помимо всего, достаточно длительного периода реабилитации.
В качестве профилактических мер для предотвращения артроза плюснефаланговых суставов врачи рекомендуют снижение нагрузки на стопу и отказ от обуви на высоком каблуке. Могут принести пользу и ортопедические стельки-супинаторы, помогающие избежать плоскостопия.
Признаки, лечение и профилактика артроза плюснефаланговых суставов стопы
Артроз плюснефаланговых суставов стоп представляет собой дегенеративное заболевание, при котором разрушаются хрящи и воспаляются близлежащие ткани. Заболевание постепенно прогрессирует и, если его не лечить, приводит к инвалидности.
Причины заболевания
Артроз суставов стоп возникает в связи с воздействием одного или нескольких факторов, приведенных ниже:
- высокие нагрузки на суставы стоп;
- последствия разовой травматизации сустава или хронических микротравм (последнее обстоятельство особенно распространено среди спортсменов);
- переохлаждение, отмораживание стоп;
- тесная обувь или обувь на высоком каблуке.
Перечисленные факторы способствуют нарушению микроциркуляции в стопе, что ведет к артрозу.
Причины заболевания
Причины и механизм развития патологии
Деформирующий артроз плюснефалангового сустава стопы, как и все формы артроза, имеет своей основной причиной нарушение метаболизма и нормального кровоснабжения суставных хрящей и костной ткани сустава.

Артроз плюснефалангового сустава – внешний вид
Из-за этого хрящ теряет упругость, становится тонким, высыхает, покрывается трещинками. Сужаются межсуставные щели, затрудняя динамику суставов и увеличивая трение в области суставного сочленения.
Если процесс не остановить, происходит разрушение хрящевой прослойки, деформация костей из-за образования на поверхности суставов остеофитов – костных наростов, в том числе знакомой многим «шишки». Развитие подобных недугов чаще беспокоит пожилых людей – от 60 лет и старше, что объясняется естественным возрастным износом хрящевой и костной ткани. Такой артроз специалисты называют первичным или идиопатическим.
Причиной вторичного деформирующего артроза плюснефаланговых суставов в молодом возрасте могут стать:
- Гормональный сбой, приводящий к нарушению метаболических (обменных) процессов;
- Аутоиммунные заболевания, вызывающие отторжение организмом собственных тканей;
- Патологии, вызванные дисфункцией эндокринной системы – сахарный диабет, гипер- и гипотериоз щитовидной железы;
- Травмирование костно-связочного аппарата стопы – переломы, вывихи, растяжения;
- Плоскостопие, косолапость и другие врожденные и приобретенные дефекты ступни;
- Наследственная предрасположенность к развитию нарушений в области плюснефаланговых суставов стопы;
- Укорочение конечности в результате травмы или дисплазии (недоразвитости) суставов;
- Избыточный вес, приводящий к хронической перегрузке всех суставов нижних конечностей, в том числе стопы;
- Тесная и неудобная обувь, а также обувь на высоком каблуке, из-за чего артроз плюснефалангового сустава 1 пальца стопы чаще диагностируется у женщин, чем у мужчин;
- Виды труда, связанные с длительным пребыванием на ногах – продавец, рабочий-станочник, учитель, хирург, стоматолог, профессиональный танцор.

Остеоартроз плюснефалангового сустава фигурирует в десятом варианте Международной классификации болезней МКБ-10 под шифром М19.7. Буква М обозначает принадлежность патологии к классу заболеваний костно-мышечной системы, первые две цифры говорят о том, что болезнь относится к группе артропатий, а последняя цифра указывает на ее локализацию в области суставов стопы.

Распространенные причины развития проблемы
Разновидности и степени патологии
Как уже говорилось ранее, стопа состоит из очень большого количества мелких суставов, поэтому и дегенеративный процесс может локализоваться где угодно. В зависимости от этого артроз можно классифицировать следующим образом:
- Поражение подтаранного сочленения.
- Артроз пяточно-кубовидного сустава.
- Поражение плюснеклиновидных сочленений.
- Заболевание плюснефалангового сустава.
- Поражение пальцев стопы.
Можно классифицировать патологию и по причине появления:
- Первичная. Причина развития в этом случае кроется в воспалительном заболевании самой стопы или ее травме.
- Вторичная. Эта форма болезни вызывается причинами, не связанными непосредственно с поражением стопы. То есть в этом случае «виноват» может быть гормональный сбой или другие факторы.
- Полиартроз. Такая форма предполагает поражение сразу нескольких мелких суставов.
Перед тем как лечить артроз стопы, его необходимо правильно диагностировать. От степени развития зависит назначение терапии. Их всего три:
- Первая. Она характеризуется быстрой утомляемостью ног, а также возникновением болевых ощущений после длительной ходьбы или тяжелой работы. Зачастую на первой степени человек еще не чувствует скованности или ограничения движений, поэтому не обращается к врачу, чем усложняет последующий процесс лечения.
- Вторая степень болезни характеризуется более выраженным проявлением симптомов: боль становится продолжительной, более сильной. На костяшках пальцев уже заметно небольшое утолщение. На пятках начинают часто появляться мозоли.
- Третья степень. Для нее уже характерна существенная деформация суставов стопы, что выражается в заметной хромоте больного, серьезной ограниченности движения или ее полном отсутствии. Если в этот период сделать рентгеновский снимок конечности, то на нем можно увидеть отсутствие или существенное сужение суставных щелей.
Слева — первая, посередине — вторая и справа — третья степень артроза стопы.
Что касается диагностики, то она предусматривает осуществление следующих манипуляций:
- Сбор анамнеза пациента с учетом подробного анализа его жалоб.
- Рентгенография. Она необходима для определения состояния сустава, степени развития патологии.
- КТ или МРТ. Это исследование позволяет рассмотреть не только костные и хрящевые ткани, но и состояние мышц.
- Лабораторные анализы. Они дают возможность определить наличие воспалительного процесса в организме.
- Измерение параметров стопы.






Оставить комментарий