- Что сделать для снятия боли в домашних условиях
- Полный покой
- Курс массажа
- Что представляет собой защемление нерва?
- Виды профилактики
- Защемление нерва в поясничном отделе: признаки заболевания, лечение
- Описание болезни
- Лечение в домашних условиях
- Массаж
- Физиотерапия
- Лечебная гимнастика
- Лечение медикаментами – препараты
- Лечение медикаментами – препараты
- Мазь
- Методы диагностики
- Спинальный неврит
- При беременности
- Причины корешковой болезни
- Профилактика защемления поясничного нерва
- Симптомы
- В районе груди
Оглавление
- 1 Что сделать для снятия боли в домашних условиях
- 2 Что представляет собой защемление нерва?
- 3 Виды профилактики
- 4 Защемление нерва в поясничном отделе: признаки заболевания, лечение
- 5 Лечение в домашних условиях
- 6 Лечение медикаментами – препараты
- 7 Лечение медикаментами – препараты
- 8 Мазь
- 9 Методы диагностики
- 10 При беременности
- 11 Причины корешковой болезни
- 12 Профилактика защемления поясничного нерва
- 13 Симптомы
Что сделать для снятия боли в домашних условиях
Для снятия болевого синдрома, если защемило спину, необходимо придерживаться строгих рекомендаций врача и начать лечение.
Полный покой
Чтобы избавиться от боли, нужно не нагружать пораженную область. Первое, что следует обеспечить – это состояние покоя. Необходимо стараться не поднимать тяжелых вещей и, если есть возможность, находиться в расслабленном состоянии лежа. Лучше всего позвоночник восстанавливается во время сна. На больное место нужно наложить повязку.
Помогут компрессы: холодные или горячие. Они направлены на улучшение циркуляции крови. Хорошо, если получится чередовать холодный и горячий компресс для достижения лучшего эффекта.
Что важно при наложении компрессов:
- процедура холодными компрессами не должна проводиться более четырех раз в день. Длительность одного сеанса составляет 15 минут. Такое воздействие снимет воспаление;
- сразу после холодного компресса, к коже нужно приложить компресс горячий. Он стимулирует кровоток, способствует ускорению процесса восстановления;
- помогут горячие ванны при ущемлении нерва (или обработка пораженной области горячей водой). Это прекрасный способ расслабить мышцы, можно будет дополнительно стимулировать кровоток.
Курс массажа
Эффективен в лечении компрессии нерва в спине в домашних условиях специальный массаж. Можно попросить специалиста приходить на дом. В ходе процедур мышцы будут расслабляться, в результате чего напряжение уйдет, и боль уменьшится.
Можно смело делать массаж всего тела, в том числе и той области, где локализуется боль. На болевом участке массажист должен действовать аккуратно, чтобы не усугубить ситуацию. Глубокий массаж с сильным давлением при описанной патологии запрещен.

Защемление нерва всегда сопровождается сильными болевыми ощущениями. Даже предположение о наличии этого диагноза становится обязательным поводом для обращения для консультации к специалисту.
Первая помощь может быть оказана в домашних условиях:
- Больного требуется положить на ровную и жесткую поверхность, разместив под головой твердый валик. Ему требуется покой.
- Пораженный участок при наличии возможности рекомендуется обездвижить, наложить фиксирующую повязку.
- Дать обезболивающие лекарственные препараты. Для снятия острой боли при защемлении нерва рекомендованы Ибупрофен, Диклофенак.
- Могут применяться как обезболивающие таблетированные средства, так и различные растирания и мази. Для растираний используются «Финалгон», «Капсикам», мази с пчелиным и змеиным ядом.
- В ситуации возникновения болевых симптомов под лопаткой рекомендуется применение домашних приборов для физиотерапии. Например, «колючек» или массажного коврика и невысокими шипами.
- При наличии показаний врача острые приступы можно снимать в домашних условиях новокаиновой блокадой.
Есть ряд противопоказаний, которые действуют, когда произошло защемление нерва:
- Использование согревающих компрессов, греть спину в период обострения нельзя.
- Активное движение, попытка вернуть естественную природную позу.
- Во время обострения запрещено проведение массажа.
- Лавровая настойка. Две-три столовых ложки мятых лавровых листьев залить 200 г спирта или водки. Пусть настоится 2-3 дня. Втирать в больное место.
- Медово-мучной компресс. Смешать 100 г мёда и столько же муки. Лепёшку приложить к больному месту и зафиксировать, можно укутаться и оставить на всю ночь;
- Лечебные ванны с морской солью или отварами (подойдут кора дуба, каштан и корни аира). Ванна должна быть не горячей, а теплой, и лежать, пока комфортно;
- Больное место можно растирать пихтовым маслом, натуральной мятой или настойкой валерианы.
В острой стадии заболевания нельзя делать массажи и накладывать согревающие компрессы. Возможно, на короткое время боль отступит, но сильное тепло усилит воспалительный процесс. Наоборот, в данной ситуации поможет холод: ледяные компрессы, грелки со льдом или охлажденное полотенце.
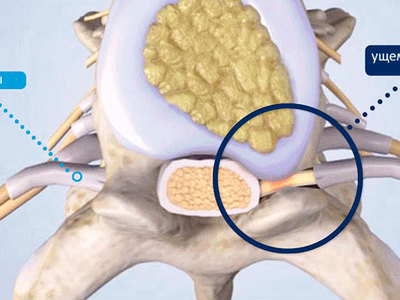
Что представляет собой защемление нерва?
Такая патология в медицинской практике носит наименование «корешковый синдром». Представляет собой симптомокомплекс, основывающийся на широком спектре связанных с деструктивными изменениями в позвоночнике изменениями.
За счет многообразных проявлений, точная установка диагноза возможна только после серьезной дифференциальной диагностики патологии. Проявление симптоматики требует немедленного обращения за получением консультации к специалисту.
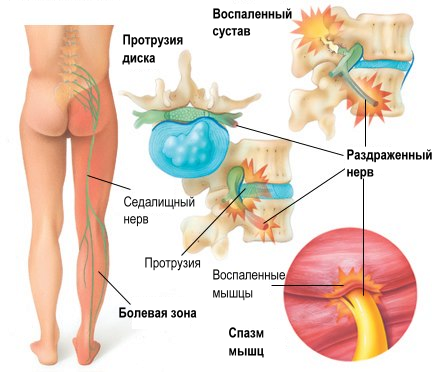
Корешковый синдром
Виды профилактики
Полностью исключить защемление нерва невозможно. С этой проблемой можно столкнуться даже при просто неаккуратном повороте головы или туловища.
Для профилактики требуется выполнение следующих рекомендаций:
- Снизить риск появления боли может хороший мышечный каркас, защищающий позвоночник. Для его формирования необходимы регулярные занятия спортом.
- Позитивное действие оказывает диета, в состав которой входят продукты, содержащие калий и кальций.
- Также следует делать небольшие работы при длительной работе в статичном положении.
- Важно исключить резкое поднятие тяжестей, что негативно сказывается на межпозвоночных дисках.
Защемление нерва в поясничном отделе: признаки заболевания, лечение
Проявление ущемления нерва в пояснице характеризуется внезапной болью в области крестца, в некоторых случаях онемением мышц, нарушением функционирования близлежащих внутренних органов. По симптоматике и локализации болевого синдрома выделяют такие состояния:
- Ишалгия – боль в пояснице, переходит на ягодичные мышцы, заднюю поверхность ноги.
- Люмбагия – боль в спине, локте, пояснице.
- Люмбоишалгия – боль в пояснице, переходит на бицепс бедра.
- Цервикалгия – боль распространяется на руку и область шеи.
- Ишиас – защемление седалищного нерва, кроме боли присутствует чувство жжения, покалывание в поясничном отделе, переходящее на бицепс бедра.
Боль в пояснице при защемлении – это первый, но не единственный характерный признак патологии. Обычно болезненность возникает внезапно, например, при попытке резко встать, выпрямить спину или при подъеме непривычной по весу ноши.
В момент, когда происходит защемление нерва в области поясницы, человек испытывает сильное ощущение удара током, прострела. Пронизывающая боль может быстро распространятся по ходу седалищного нерва по задней поверхности бедра и голени.
Также болезненность может распространяться на переднюю брюшную стенку, отдавать в область паха. не редко боль распространяется по нижним конечностям в виде лампас (по внешней или внутренней поверхности бедра и глени).
Клинические симптомы защемления в пояснице также включают в себя следующие проявления:
- отсутствие возможности свободного двигаться;
- скованность движений в области поясницы;
- онемение в зоне поражения нерва;
- напряжение мышц в области поясницы;
- изменение походки (появляется хромота на стороне поражения);
- меняется кожная чувствительность;
- отсутствуют некоторые неврологические рефлексы.
При длительной компрессии признаки защемления нерва в пояснице могут включать в себя симптомы нарушения работоспособности внутренних органов брюшной полости и малого таза. Чаще всего защемление в области поясницы провоцирует следующие патологические состояния:
- нарушение работы тонкого и толстого кишечника, сопровождаемое диспепсией, длительными запорами и профузными диареями;
- в некоторых случаях может наблюдаться тотальный или частичный паралич кишечника с отсутствием перистальтики и выраженной непроходимостью;
- гиперфункция мочевого пузыря или отсутствие мочеиспускания (дизурия);
- нарушение эректильной функции у мужчин;
- нарушение либидо у женщин.
Cуществуют также отдаленные симптомы защемления нерва в пояснице при поражении иннервации нижних конечностей. Они проявляются в виде дистрофии мышечного волокна. Сначала возникает дистрофия мышечной стенки кровеносных сосудов.
Возникает риск развития варикозного расширения вен нижних конечностей. Затем, при развитии трофического нарушения возникает уменьшение мышечной массы, конечности становятся тоньше в объёме. При длительной ходьбе появляются характерные покалывания и судороги.
Принято считать, что защемление поясничного нерва — болезнь пожилых людей, однако, это не совсем так. Заболеванию подвержены взрослые люди абсолютно любого возраста, особенно мужчины старше 30 лет, занимающиеся тяжёлым физическим трудом.
Помимо невыносимых болевых ощущений в области поясницы, процесс сопровождается нарушением работы самого нерва, а также связанных с ним органов и тканей. Если не проводить лечения, происходит воспаление защемлённой нервной ткани, что может привести к её полному атрофированию.
Больной участок спины отекает, боль усиливается, и возникает воспаление ущемлённого нерва, то есть радикулит.
Основной задачей поясничного отдела выполнение функций удержания верхней части тела в вертикальном положении. Помимо этого, позвоночник принимает на себя всю нагрузку при перемещении или поднятии тяжестей.
Описание болезни
Симптомы защемления нерва в пояснице определяются в зависимости от следующих факторов:
- Вида зажатого нерва: чувствительный, двигательный, вегетативный;
- Причины, вызвавшие возникновение заболевания.
Одной из самых основных причин ущемления поясничного нерва является чрезмерная физическая нагрузка. Особенно это касается вращательных движений поясницы, совершаемых под нагрузкой на позвоночник.
Патология также может быть вызвана следующими причинами:
 беременность;
беременность;- травмы позвоночника;
- лишний вес и ожирение;
- транспортировка тяжёлых грузов и физические перегрузки;
- расстройства в области мышечного корсета;
- переохлаждение;
- онкологические новообразования.
Болевые ощущения, вызванные подъёмом тяжестей, физическими нагрузками, острыми микротравмами могут носить единовременный характер. Как правило, после пройденного курса лечения и реабилитации они проходят. Однако, это возможно только при необширных повреждениях и благоприятном прогнозе.
Если воспалительный процесс носит хронический затяжной характер, после ремиссии боли будут повториться, что говорит об устойчивости заболевания. Все вышеназванные причины нарушают кровоснабжение нервного корешка и приводят к его сжатию.
В результате мы имеем болевые симптомы, воспаление, ишемию. Такая клиническая картина в целом, даже при наличии грыжи межпозвоночного отдела укладывается в понятие радикулита, который, по сути, и является ущемлением.
Защемление позвоночного нерва чаще всего связано со следующими патологическими состояниями опорно-двигательного аппарата:
- межпозвонковые грыжи, при которых наблюдается повреждение фиброзного кольца;
- остеохондроз — дефектное изменение межпозвоночной хрящевой ткани;
- спондилёз. При этом заболевании на позвонках происходит разрастание костных тканей, образуются шипы (остеофиты) и выступы, межпозвонковые отверстия позвоночный канал сужаются.
- Протрузия диска. Пульпозное ядро диска набухает, но фиброзное кольцо при этом не нарушается.
Защемление двигательного нерва очень часто сопровождается чувством онемения в ногах и поясничном отделе, а также мышечной слабостью в нижних конечностях. Если защемление коснулось вегетативного нерва, возможны расстройства внутренних органов, сопровождаемые болями в области мочевого пузыря или желудка, иногда наблюдаются нарушения в работе органов мочеполовой системы.
Сдавливание нервного корешка сопровождается болевыми ощущениями разнообразного характера. Это может быть приступообразная, постоянная, колющая, стреляющая или жгучая боль, которая в некоторых случаях отдаётся в ягодицу, бедро или ногу.
Спустя некоторое время, может появиться тяжесть и покалывания в области поясничного отдела позвоночника. При этом общее состояние организма ухудшается. Человек быстро утомляется, и боясь наступления новых приступов боли, отказывается от активных физических нагрузок.
При защемлении нерва в шейном отделе наблюдаются болезненные ощущения при наклонах и поворотах головы, возможно появление слабости верхних конечностей. Боль в груди при покашливании и вздохе свидетельствует о защемлении нерва грудного отдела.
Лечение в домашних условиях
Устранение болевого синдрома, вызванного защемление нерва, относится к вариантам длительной терапии. Программу оптимального курса разрабатывает невролог. В состав комплекса входит широкий спектр процедуры, многие из которых выполняются в условиях стационара.

На всех стадиях развития корешкового синдрома рекомендовано применение лекарственных препаратов.
Главной целью такой терапии становится обезболивание и улучшение кровообращения на пораженном участке:
- В числе рекомендованных средств для снятия болевого симптома «Ибупрофен», «Диклофинак».
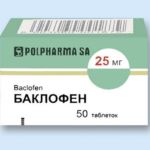
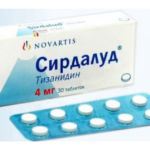
- Снять мышечные спазмы помогают миорелаксанты «Мидокалм», «Сирдалуд», «Баклофен». Они позволяют одновременно снять воспалительный процесс.
- При хронических болях или в неострой стадии защемления нерва используются мази и кремы, разогревающие больной участок, что приводит к дополнительному притоку крови на пораженный участок. Используются мази, включающие пчелиный и змеиный яд, «Финалгон», «Меновазин», «Мидокалм».
- Для активизации восстановительных процессов рекомендовано использование витаминных комплексов. В первую очередь витаминов группы В. Они могут использоваться в виде таблеток или уколов.
- Ибупрофеновая мазь
- Диклофенак
- Баклофен
- Мидокалм расслабляет мышцы
- Сирдалуд в таблетках
- Меновазин
Активизации восстановительных процессов способствует проведение курсов физиотерапии, в число рекомендованных процедур может входить:
- Проведение электрофореза, во время которого лекарственные препараты вводятся под воздействием электрического тока непосредственно в пораженную зону.
- Повышают дренаж системы, снимают отеки и спазмы, улучшают кровоток парафиновые компрессы и аппликации.
- Противоспазматическое воздействие обеспечивает использование УВЧ-терапии.
- Противоотечным и снимающим спазмы эффектом отличается магнитотерапия.
- Дополнительно может использоваться иглоукалывание и рефлексотерапия.
Массаж
Массаж при защемлении нерва показан практически на всех стадиях заболевания. Даже при остром приступе использование легкого поглаживания пораженных участков помогает ускорить снятие болевого симптома, успокоить воспаленные нервные окончания.
Массаж проводится в условиях стационара или дома. В том числе могут использоваться специализированные приспособления, такие, как валики, коврики, молоточки.

Аппликатор Кузнецова
Снять активную стадию болевого симптома при защемлении нерва помогает вытяжение. Эта процедура может выполняться только опытным специалистом в условиях стационара. Плюсом вытяжения становится долгосрочный положительный эффект.

Вытяжение позвоночника аппаратным способом
Рекомендовано в условиях клиники и стационара. Начинает проводиться после снятия острой фазы обострения. Выполнение рекомендовано несколькими курсами по 10-15 процедур.
Положительное воздействие на состояние больного с защемление нерва оказывает специальная гимнастика. Даже небольшой комплекс упражнение дает возможность облегчить проявление болевой симптоматики, занятия обеспечивают приток крови к больным участкам.
Рекомендованные упражнения:
- При защемлении седалищного нерва рекомендуется сесть на стул, выпрямить спину, одну ногу согнуть в колене и положить косточкой на колено другой ноги. Аккуратно надавливать пружинящими движениями на согнутую ногу, добиваясь легкого сопротивления.
- При болях в пояснице лечь на спину, раскинуть руки в стороны, согнутые в коленях ноги подтянуть к животу и опускать ноги в каждую сторону по десять раз.
- Стать прямо, расставить ноги на ширине плеч, одну руку опустить вдоль туловища, вторую поднять вверх. Делать в сторону поднятой руки наклоны в сторону. Сменить руки. Выполнить по 10-15 раз в каждую сторону.
- Снять напряжение в шейном отделе помогут наклоны головы в сторону, назад и вперед по 10 раз в каждую сторону.
- Медленно выполнять вращения головой. Избегать ощущения головокружения.
- На полу встать на четвереньки. Постепенно закруглять спину, выгибая вверх, и опускать поясничный отдел, прогибаясь к полу. Делать 10-15 раз.
Упражнения
Занятия требуется проводить регулярно. Нагрузку постепенно увеличивают. Показано заниматься плаванием, ездить на велосипеде, совершать длительные пешие прогулки быстрым шагом.
Устранение защемления нерва относится к заболеваниями, требующим постоянного и продолжительного комплексного лечения. В случае отсутствия положительных результатов проводится проверка уровня защемления нерва. В случае сильной патологии показано хирургическое вмешательство.
При несильном проявлении ишиаса рекомендована терапия в домашних условиях, для снятия симптоматики применяются:
- Занятия лечебной физкультурой,комплекс упражнений порекомендует врач.
- Выполнение массажа и самомассажа с помощью домашних приборов и приспособлений, таких как аппликаторы и массажные коврики.
- Использование согревающих средств, в том числе перцового пластыря. Особенностью терапии с применением перцового пластыря становится обеспечение притока крови в пораженной зоне, активизация лимфодренажа, что способствует снятию воспалительных процессов.
Помощь дома включает также использование рецептов народной медицины:
- Растирание бутонами цветков одуванчика, настоянными на спирте или водке. Такой компресс полезен для формирования притока крови к больной зоне.
- Причиной защемления нерва может стать нехватка кальция. Для устранения проблемы могут использоваться медицинские препараты и изменение системы питания с введением максимального количества содержащих этот элемент продуктов: сыра, творога, зелени, зеленых овощей.
- Болезненные симптомы помогает снять компресс из листьев хрена. Для его выполнения используются залитые крутым кипятком свежие листья растения. Их обматывают чистой тряпицей или марлей и прикладывают к пораженной зоне.
- Согревающим эффектом обладает компресс из опары ржаного теста, которое тоже накладывается на 10-15 минут на больной участок.
К больному месту можно 2-3 раза в день прикладывать на несколько минут марлевую ткань, смоченную керосином или скипидаром.
Когда пациентов беспокоит вертеброгенная боль в пояснице или ноге, они хотят получить быстрый и стойкий результат. Современные методы лечения позволяют это сделать, поэтому при появлении первых признаков болезни не стоит ждать, пока симптомы станут сильнее, а следует сразу же обращаться к компетентному специалисту.
Лечение радикулопатии, при которой происходит защемление нерва в ноге, необходимо начинать с создания оптимальных условий для его декомпрессии. С этой целью используют специальные корсеты, которые носят на пояснице.
Лечить патологию позвоночника в период обострения необходимо медикаментозными средствами. Они воздействуют на многие звенья, участвующие в развитии радикулопатии, поэтому не только устраняют симптомы болезни, разрывая механизмы ее образования, но и улучшают различные обменные процессы. Если защемило нерв в пояснице, то, скорее всего, потребуется применение следующих препаратов:
- Нестероидные противовоспалительные (Артрозан, Диклоберл, Мовалис).
- Противоотечные (L-лизина эсцинат).
- Миорелаксанты (Толперил).
- Витамины (Мильгамма).
- Сосудистые (Солкосерил).
- Хондропротекторы (Дона, Терафлекс).
Выраженную боль помогают лечить новокаиновые блокады, которые выполняются в зону поврежденного корешка. В период ремиссии принимаются поддерживающие дозы препаратов, используются различные мази с противовоспалительным эффектом.
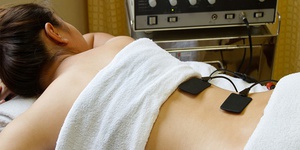
Физиотерапия
Когда выявлено ущемление седалищного нерва, в комплекс лечения включают и физиопроцедуры. Они позволяют улучшить состояние нервной ткани, активизировать кровоток и регенераторный потенциал в пораженной области. Как правило, рекомендуют лечить радикулопатии такими методами:
- Электро- и фонофорез.
- Волновое лечение.
- Магнитотерапия.
- Лазеротерапия.
- Рефлексотерапия.
- Санаторно-курортное лечение.
Для каждого пациента физиотерапевт подбирает оптимальный вариант, который будет учитывать все особенности заболевания и организма в целом.
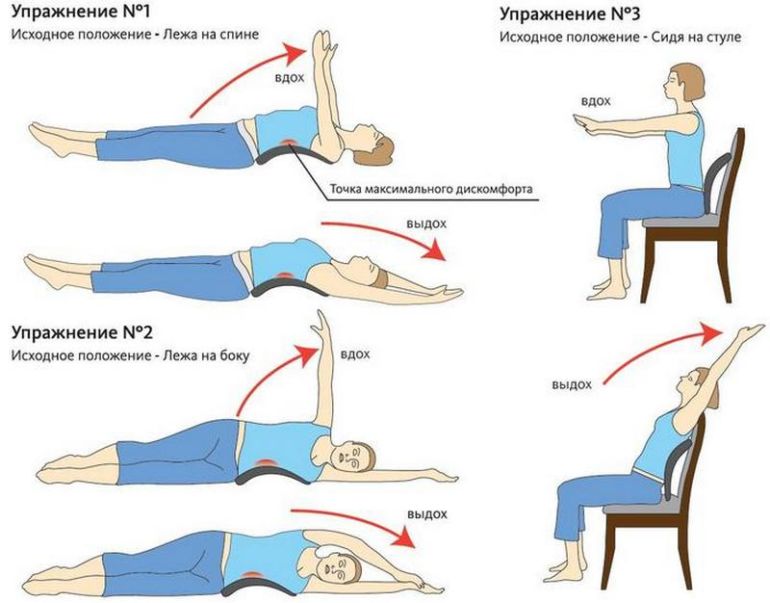
Лечебная гимнастика
Чтобы улучшить состояние позвоночника при сжатии седалищного нерва, следует обязательно делать упражнения лечебной гимнастики. Она играет большую роль при любой патологии опорно-двигательной системы. В рассматриваемом случае лечение направлено на создание крепкого мышечного корсета для минимизации нагрузки на поясницу.
Упражнения можно выполнять уже спустя несколько дней после исчезновения острых симптомов радикулопатии. Занятия следует проводить осторожно, чтобы не спровоцировать появление боли, избегать резких движений, интенсивность наращивать постепенно. Рекомендуют проводить гимнастику, включающую такие упражнения:
- Лежа на животе, поочередно подтягивать ноги, согнутые в колене, к животу.
- Лежа на боку, поднимать ногу, согнутую в коленном суставе.
- Лежа на животе, немного прогнуться в спине без участия рук.
- Стоя, коснувшись спиной стены, как бы отталкивать ее всем туловищем.
- Стоя на четвереньках, прогнуться в пояснице, максимально расслабив мышцы.
- Из положения стоя выполнять наклоны в стороны, вперед и назад.

Если при выполнении какого-то упражнения появляются неприятные ощущения или боли, то следует немедленно его прекратить. Не стоит спешить – добиться хороших результатов можно при регулярных и осознанных занятиях.
Кроме традиционной гимнастики, лечить защемление седалищного нерва можно с помощью кинезиотерапии и вытяжения. В первом случае используют специальные тренажеры, направленные на растяжение и укрепление мышц, активизацию внутренних резервов организма. Тракционная терапия помогает провести декомпрессию пораженного нервного корешка.
Лечение медикаментами – препараты
- болеутоляющие средства, которые отпускаются без рецепта врача;
- нестероидные противовоспалительные препараты – направлены на борьбу с отеком (Аспирин, Ибупрофен);
- лучше всего покупать лекарства, созданные специальные для облегчения состояния при компрессии нерва;
- миорелаксанты – Мидокалм.
Если вовремя обратить внимание на проблему, то можно обойтись комплексным лечением в виде таблеток, мазей, прогревания и массажа. При инъекционном введении лекарств эффект наступает быстрее, но и побочное действие препаратов может быть выражено сильнее.
Наиболее распространённое лекарство от ущемления нерва в инъекциях:
- Мовалис;
- Диклофенак;
- Кетонал (можно использовать при беременности, кроме третьего триместра, и в период лактации);
- Диклоберл;
- Мидокалм.
Такая патология – частое явление. Для лечения используют нестероидные противовоспалительные мази, имеющие обезболивающий эффект. Если произошло сдавление нервного корешка в спине, назначают:
- Финалгон (снимает боль);
- Випросал (разогревает, обезболивает);
- Беталгон (снижает болевые ощущения и улучшает кровообращение);
- Флексен (снимает воспаление);
- Кармолис (обезболивает);
- Вирапин (противовоспалительная и обезболивающая мазь).
Лечить мазями можно в домашних условиях, но рекомендовать и назначать препараты должен врач. Это поможет избежать аллергической реакции, развития осложнений.
Лечение медикаментами – препараты

Лучше всего применять нестероидные противовоспалительные препараты. Это может быть уже упомянутый «Ибупрофен» (в виде капсул «Нурофен» и под другими названиями), «Индометацин», «Вольтарен» и некоторые другие.
Снять острую боль помогут «Диклофенак», «Кетопрофен», «Диклоберл», «Мовалис». Они ослабляют воспаление, снижают температуру и боль, но не выступают методом лечения. Хотя необходимы на первой стадии решения проблемы. При мышечных спазмах помогает препарат «Мидокалм».
Таблетки понадобятся в любом случае, хотя бы для того, чтобы снизить острую боль и иметь возможность дойти до врача. Придется принять хорошую дозу. Если нет противовоспалительных таблеток, можно принять любое обезболивающее, имеющееся под рукой (анальгин, баралгин, пенталгин и др.). Отлично справится с этой задачей и обычный аспирин.
Мазь
Многие препараты, помогающие при ишиасе, выпускаются в разных формах: в инъекционных капсулах, таблетках, а также мазях, которые оказывают местное анальгетическое и противовоспалительное действие. Вышеназванный «Вольтарен», например, даже больше известен как гель.
Фармакологический состав всех этих медикаментов очень схож, иногда они просто дублируют друг друга, отличаясь лишь названиями. В их составе содержатся такие вещества, как ментол, анестезин, новокаин и другие соединения.
Не путать эти препараты с мазями разогревающего действия. Например, разогревающий бальзам «Барсучий» в данном случае может нанести вред. Разогревающими свойствами также обладают почти все массажные кремы.
Методы диагностики
Защемление нерва без должной терапии принимает форму длительного и прогрессирующего процесса. Его итогом в самых сложных случаях может стать полная неподвижность.
Ранняя диагностика позволяет своевременно подобрать оптимальный курс лечения для каждого пациента. Для его разработки нужно обратиться к неврологу. Выполнение диагностики важно за счет возможности принять за защемление нерва другие патологии, поражающие спинномозговой нерв.
При проведении дифференциальной диагностики проводится:
- рентген;
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография);
- электронейромиография.
Использование комплексного подхода позволяет точно определить корешковый синдром. Без помощи профессионала за его симптомы можно принять течение других патологий.
Адекватное лечение защемленного нерва в пояснице, возможно, лишь при условии правильно установленного диагноза. Перед тем как лечить ущемление поясничного нерва, специалист проведет определенные диагностические мероприятия по выявлению причинно-следственной связи, отчего зажимается нерв в пояснично-крестцовом отделе позвоночника, и назначит, соответствующее терапевтическое и/или физиотерапевтическое лечение.
Первопричиной неврологического защемления нервных корешков является полифакториальное заболевание позвоночно-двигательных сегментов пояснично-крестцового отдела – остеохондроз. Болезнь проявляется после разбалансировки анатомической целостности в межпозвоночных дисках поясничного пояса, нарушающая опорно-двигательную активность на этом участке позвоночного корсета, что особо опасно при беременности.
Сложные метаболические и биохимические процессы в пульпозном ядре позвонкового тела разрыхляют, и в конечном итоге, разрушают фиброзное кольцо, провоцируя межпозвоночную грыжу пояснично-крестцового отдела.
Межпозвоночные диски оказывают компрессионное давление на нервные окончания, обеспечивая человеку боли различной интенсивности. Решить проблему помогут консервативные, либо радикальные меры медицинского воздействия. Эффективное терапевтическое лечение:
- Лекарственные препараты противовоспалительной нестероидной активности.
- Методы физиотерапевтического лечения.
- Восстановительная реабилитация.
Эффективно лечить поясничный остеохондроз в домашних условиях народными средствами, возможно, лишь на начальной стадии заболевания. Как правило, на этом этапе, защемления поясничного нерва ещё не происходит, однако, лечебная профилактика, в этом случае, не повредит.
Рецепт № 1. Домашнее средство на основе жгучего красного перца. Измельченные овощные стручки (1–2 шт.) заливаются 100 мл спиртосодержащей жидкости и 1 столовой ложке подсолнечного масла. Настаивается целебный продукт в течение 14–15 дней, после чего лекарственный состав готов к применению. Домашнее средство лечения прикладывается на ночь.
Рецепт № 2. Настойка из хрена. Продукт измельчается до кашеобразного состояния и заливается 50 мл спирта. После 12–14 дней выдержки в сухом и темном месте, лекарство можно применять по назначению.

Рецепт № 3. Берется в равных долях спирт, мёд, очищенный керосин и сливочное масло. Вся целебная смесь перемешивается, и после 2–3 дней настаивания, используется как компресс в очаговой зоне поражения поясничного отдела.
Рецепт № 4. Очень эффективно помогает от поясничного остеохондроза древесные опилки. На 500 мл воды берется три горстки древесного сырья. Лечебная смесь доводится до кипения, и в течение 1–1,5 часа запаривается.
Рецепт № 5. Клубень картофеля растирается и перемешивается с 50 мл спирта. Весь состав прикладывается к больному месту поясницы.
В случае аллергической чувствительности пациента на те, или иные природные компоненты, рекомендованные рецепты народной медицины могут нанести вред здоровью.
- Важно! Перед лечением домашней терапией, следует посоветоваться с врачом.
Спинальный неврит
Нередко неврологические причины, симптомы и лечение ущемлённого спинномозгового корешка в пояснице, связано с полирадикулоневритом или радикулопатией, определяемой в народе, как радикулит. Заболевание характеризует острое защемление нерва в поясничном отделе, при котором нарушается чувствительность поясничного пояса, и возникает двигательное расстройство опорной системы позвоночника.
Радикулит имеет острую болевую симптоматику, которая со временем, переходит в хроническую форму неврологической болезни, так как периодическое обострение при начальной фазе легко убирают при помощи различных фармакологических комбинаций и средств лечения домашней медицины.
Однако до конца не излеченный радикулит будет периодически беспокоить человека, принося ему боль и страдание. Для эффективного излечения спинального неврита, необходим целый комплекс терапевтического воздействия:
- медикаментозное лечение (новокаиновые блокады и т. д.);
- вытяжение позвоночника;
- физиопроцедуры (иглоукалывание, электрофорез и пр.);
- специальная лечебная гимнастика и массаж;
- санаторно-курортное лечение.
Если защемило нерв в пояснице по причине радикулита, то возможна лечебно-профилактическая терапия в домашних условиях, предусматривающая согревающие компрессы на пораженные участки поясничного отдела, различные растирки домашними мазями, обезболивание лекарственными препаратами и инъекциями.
Рецепты домашней медицины:
- Чесночные примочки. Лекарство готовится следующим образом. На 200 мл спирта берется 3 очищенных и измельченных головки чеснока. Вся целебная масса перемешивается и настаивается в течение одних суток. Домашнее лекарственное средство прикладывается на ночь к пояснице. Как правило, наутро пациент чувствует значительное улучшение своего состояния. Для закрепления лечебного эффекта, следует повторить процедуру лечения 2–3 раза.
- Болевая симптоматика при радикулите постепенно утихнет, если пролечить поясницу настойкой из лопуха. Натертый корень сухого растения заливается 100 мл медицинского спирта, и настаивается в течение 14 дней. После приготовления домашнего лекарства, настойкой лопуха лечится защемление нерва при радикулите. После 5-7-дневного приёма, пациент чувствует прилив бодрости, не ощущая прежние болевые симптомы.
- Лечение солью. Для приготовления лекарственного средства подойдёт как морская, так и обычная, поваренная соль. Продукт нагревается на сковороде, высыпается в мешок, доводится до температуры комфорта, и прикладывается к пояснице. Такое лечебное действие лучше проводить перед сном.
- Очень эффективны лечебные вакуумные банки от радикулита.
- Обеспечить комфортное состояние пояснице при защемлении нерва, поможет апитерапия, то есть лечение пчёлами.
Следует отметить, что домашние средства лечения необходимо готовить заранее, когда человек знает свою неврологическую проблему.
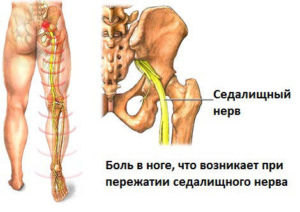
Крестцовое сплетение имеет множество нервных образований, из них самым толстым нервным окончанием является седалищный нерв, воспаление которого определяют, как ишиас. Болевая симптоматика распространяется по всему ходу нервного волокна, и иррадиирует:
- в ягодицу;
- в наружную поверхность бедра;
- в голень;
- в нижнюю конечность.
Защемление нервного ответвления вызывает ощущение холода и онемения в ногах, ползания мурашек по коже, жжение или покалывание в очаге поражения.
Лечить неврологическое заболевание необходимо в условиях медицинского стационара.
Если защемило нерв в спине, в том числе и седалищный, необходимо подтвердить предварительное заключение с помощью дополнительных методов. В настоящее время на оснащении медицинских учреждений есть все необходимые диагностические средства.
Особенно важны визуализационные методы, которые позволяют наглядно оценить характер патологии и ее распространение. Но нельзя отказываться и от лабораторных исследований, которые укажут на возможные нарушения в различных процессах организма. Поэтому защемление нерва в пояснице требует выполнения таких диагностических процедур:
- Биохимический анализ крови (ревмопробы, острофазовые показатели, кальциевый обмен).
- Рентгенография позвоночника.
- Компьютерная томография и МРТ.
- Нейромиография.
Если выявлена пояснично-крестцовая радикулопатия с поражением седалищного нерва, то нужно обязательно проконсультироваться у невролога и вертебролога.
Причин возникновения защемления много, четкого руководства, как унять боль нет, но врач сможет провести необходимые диагностические процедуры, которые помогут определить направление лечения. Успешность терапии зависит от своевременного обращения к специалисту за помощью в клинику.
- МРТ и КТ;
- рентген;
- миелография.
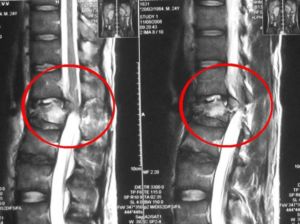
Боли в спине между лопаток и под лопаткой могут иметь самые разные причины, самодиагностика недопустима. Решить, что делать, если защемило нерв в спине, может только врач. Чтобы найти причину и понять, действительно ли есть защемление, нужно пройти различные анализы крови, МРТ, мануальное исследование, электромиограмму.
Рентген с нескольких разных ракурсов делается в обязательном порядке. Снимок покажет, в стабильном ли положении находится сам позвоночник и межпозвонковые диски, наблюдаются ли сторонние мышечные и костные патологии.
При беременности
Ишиас при беременности встречается нередко. Чаще всего она настигает женщин в самом трудном третьем триместре, когда и так тяжело передвигаться. В последние недели развития ребенок быстро прибавляет в весе, и центр тяжести может резко сместиться.
Резкая боль в пояснице у беременных может быть не связана с защемлением нерва. Похожие симптомы характерны для проблем с почками. Организм беременных испытывает перестройку многих функций. Поэтому нельзя угадывать диагноз и заниматься самолечением. При первых же болях в пояснице как можно быстрее нужно показаться врачу.
Первым делом нужно обеспечить покой пояснице, расположившись на жесткой поверхности. Если потребуется, врач пропишет специальные лекарства. Лечебная физкультура при беременности тоже не противопоказана.
Причины корешковой болезни
Защемление нерва, случившееся в позвоночном столбе, проявляется часто не сразу. Из-за этого точную причину сразу установить не всегда удается.
Основанием для появления неприятных ощущений может быть:
- сильное переохлаждение;
- возникновение гормонального дисбаланса;
- длительное нахождение в статичной позе;
- активные занятия спортом;
- эндокринные нарушения;
- костные выросты и разрастание соединительной ткани;
- травмы;
- значительная физическая нагрузка, резкий подъем тяжестей.
Все они готовы стать патогенными факторами, которые становятся пусковыми механизмами начала дегенеративных изменений хрящевой ткани. Изменения происходят в отходящих от хрящевой ткани нервных корешках.
Защемление нерва может стать осложнением некоторых диагнозов. В том числе таких, как остеохондроз и межпозвонковая грыжа. При беременности также может защемлять в пояснице, так как возрастает нагрузка на позвоночный столб.
У маленьких пациентов такая патология случается достаточно редко. Она может возникнуть в результате активного физического воздействия на позвоночник ребенка. Защемление нерва у малыша происходит из-за слабости связок, мышц, соединительной ткани, всех элементов, формирующих защищающий позвоночник каркас.
Часто проблема возникает уже во время родов. Риску повергаются дети, рождающиеся в неправильном предлежании. Проблемы могут возникать из-за малого таза матери, обвития плода пуповиной и других факторов.

Седалищный нерв начинается от пояснично-крестцового сплетения и далее спускается по ноге, разделяясь на большеберцовый и малоберцовый нервы. При защемлении возникает сильная боль в нижних конечностях.
Она может быть настолько значительной, что нарушает двигательную активность:
- Поражение связано с дегенеративными изменениями, происходящими в районе позвоночника.
- Болезни больше подвержены люди старше 30 лет. Хотя в последние годы патология все больше молодеет.
- Пуском становится синдром грушевидной мышцы, смещение межпозвонкового диска (частичное или полное), физические нагрузки, простуды, инфекции и другие факторы.
Боль в пояснице возникает из-за раздражения нервных корешков, отходящих от спинного мозга. Как правило, это происходит в результате их механического сдавления патологическими образованиями в структурах позвоночника и даже спазмированными мышцами.
Страдает и седалищный нерв, образованный путем слияния двух поясничных и трех крестцовых корешков. Он иннервирует нижние конечности, поэтому, если наблюдается его поражение, то тягостные симптомы, прежде всего боль, локализуются именно там.
Защемление нерва в ноге, которое часто называют ишиасом, развивается из-за многих факторов. Большое значение имеет чрезмерная нагрузка на позвоночник (в том числе и при ожирении), недостаток двигательной активности, обменно-метаболические и возрастные изменения в организме. Их сочетание делает более вероятным развитие такой патологии:
- Остеохондроз.
- Межпозвонковая грыжа.
- Спондилез.
- Искривления позвоночника.
- Травматические повреждения.
- Смещение позвонков (спондилолистез).
- Болезнь Бехтерева.
- Опухолевые образования.
- Стеноз позвоночного канала.
- Синдром грушевидной мышцы.
Кроме того, могут происходить нарушения и в самой нервной ткани, которые провоцируют отечность корешка и увеличение его в объеме. Это наблюдается из-за различных инфекционных болезней, интоксикаций, сосудистых нарушений (тромбы, эмболии).
В большинстве случаев, защемление нерва в поясничном отделе позвоночника возникает после активной физической нагрузки. Однако причины, признаки и симптомы защемления нерва в пояснице, могут быть обусловлены и прочими причинно-следственными факторами:
- Поясничные нервы могут воспаляться после переохлаждения, в результате простуды, неблагоприятных климатических условий, сквозняков и так далее.
- При беременности, особенно в последнем триместре, защемление поясничного нерва также часто встречается у женщин, так как увеличивается нагрузка в крестцовом отделе позвоночника из-за смещения центра тяжести.
- Защемление корешкового нерва в пояснице может произойти после долгой неподвижности, например, в результате болезни.
- Ущемление нерва в поясничном отделе позвоночника может быть спровоцировано механическим силовым воздействием, например, смещение позвонков или прочих отделов позвоночника в опорно-двигательной системе после удара в спину, ушиба поясничного отдела, перелома в крестце и т. д.
- Воспаление поясничного отдела может возникнуть при условии недостаточного насыщения костно-суставных компонентов минеральными и витаминными микроэлементами, из-за чего позвонковые суставы становятся хрупкими и ломкими. Такое состояние, в большинстве случаев, и приводит к защемлению нерва в пояснице.
- Провоцирующим фактором может быть межпозвоночная грыжа, как результат запущенной стадии остеохондроза, или защемление нервов в крестцовом отделе позвоночника вызвано появлением опухолевидного новообразования в спинномозговом сегменте позвоночного столба.
Немаловажное значение, как причины защемления, имеет генетическая предрасположенность человека, кроме того, боль в пояснице (защемление нерва) часто возникает у людей склонных к полноте, или имеющих явные признаки ожирения различной степени.
Симптомы воспаленного нерва очень часто наблюдаются у людей среднего, старшего или пожилого возраста. Некоторые болевые процессы связаны с неврологическим защемляющим заболеванием опорно-двигательного аппарата, когда происходят дегенеративные разрушения в костно-суставной скелетной системе.
Определить признаки защемления нерва достаточно просто. Помимо острой, иногда пронизывающей боли в пояснице, человек испытывает мышечную слабость, частичное онемение или полную потерю чувствительности в поясничной зоне, защемленный нервный корешок ограничивает подвижность не только пояснично-крестцового отдела, но и нижних конечностей.
Как правило, лечение ущемленного нерва в поясничном отделе позвоночника, начинается с самостоятельно предпринятых лечебных действий. В некоторых случаях, снять болезненное воспаление определенного участка поясницы помогут таблетки, различные мази, крема, гели, целебный бальзам или обезболивающие уколы.
Такая первая помощь при защемлении нерва может на некоторое время, приостановить болевой приступ под действием фармакологического лекарства, однако, до конца вылечить воспаление, не установив неврологическую природу защемления седалищного нерва, вряд ли удастся.
Защемление нерва может произойти из-за избыточного тонуса мышц и по ряду других причин. Но самая распространенная причина возникновения ишиаса — это межпозвонковая грыжа. Но почему она возникает? Грыжа – это результат сужения межпозвонкового пространства. Причины образования грыжи:
- Остеохондроз (нарушение эластичности хрящевой ткани) – первая стадия, которая перерастает в грыжу;
- Лишний вес, который все время давит на позвоночник, как бы сплющивая позвонки. Вес также провоцирует возникновения остеохондроза;
- Нарушение осанки;
- Травмы позвоночника;
- Опухоль злокачественная или доброкачественная, любые новообразования.
Большинством из перечисленных проблем страдают многие люди, но не у всех наблюдаются прострелы. Дело в том, что патологии часто годами накапливаются в организме, а спровоцировать приступ может сильная физическая нагрузка, перегрев с резким переохлаждением и т.д.
Не нужно рассчитывать, что болезнь пройдет сама. Без лечения больное место опухнет, воспалится, боль усилится и возникнет тот самый радикулит.
Любое негативное воздействие на нервные окончания проявляется в виде малоприятных ощущений, а каждое движение только усугубляет ситуацию. Вызывать такое состояние могут разные заболевания, защемление нерва в пояснице становится лишь последствием. Провоцируют болевые ощущения следующие недуги:
- Межпозвоночная грыжа. Возникает из-за сдавливания межпозвоночных дисков при изменении позвоночных промежутков, смещениях. Грыжа выпадает из позвоночного столба и создает давление на нерв.
- Заболевания позвоночника. Главным в этой группе выступает остеохондроз, который развивается после деформации, смещения в позвоночном столбе. Параллельно происходит сдавливание, возникает давление на окончания нервов в пояснице.
- Травма. Ущемление нерва в области поясницы порой вызвано физическим воздействием, что провоцирует серьезные осложнения.
- Спазм мышц. Нарушения в сокращении, воспаление мышечной ткани могут вызывать защемление нерва и боли в спине.
- Беременность. При быстром наборе веса плодом в последние месяцы вынашивания центр тяжести резко смещается, что повышает нагрузку на пояснично-крестцовый отдел. Это вызывает защемление нерва.
- Чрезмерные нагрузки. При занятиях спортом или при ослаблении мышечного корсета смещение дисков позвонка может вызывать дополнительная физическая нагрузка. Как правило, случается при разгибании спины.
- Опухоль. Любое новообразование в области поясницы может достигнуть таких размеров, при которых возникнет давление на корешки спинного мозга.
- Лишний вес создает дополнительную нагрузкой на позвонок в зоне поясницы, что может привести к защемлению нерва.
Начнем разбирать причины защемления нерва в пояснице с банального и присущего очень многим современным людям остеохондроза. Это дегенеративное (разрушительное) заболевание, которое вызывает быстрое и существенное сокращение высоты межпозвоночных хрящевых дисков. Это состояние называется протрузия. Для его развития характерно несколько этапов:
- нарушение диффузного питания хрящевой ткани (путем обмена между хрящом и окружающими его мышечными волокнами);
- обезвоживание фиброзного кольца межпозвоночного диска;
- компенсирование дефицита жидкости за счет её получения из пульпозного ядра, расположенного внутри фиброзного кольца;
- появление трещин на поверхности диска;
- заполнение трещин отложениями солей кальция;
- утрата упругости и эластичности;
- увеличение площади фиброзного кольца при пропорциональном уменьшении его высоты.
Профилактика защемления поясничного нерва
Чтобы не стать жертвой защемленного нерва, возьмите на вооружение профилактические меры. Не находитесь долго на холоде и особенно на сквозняке. Переохлаждение может вызвать воспаление. Не спите на слишком мягкой или наоборот жесткой постели.
Избегайте долго сидеть или стоять в одном положении. Если вы представитель «сидячей» профессии или просто проводите много времени за компьютером, старайтесь чаще разминаться. Контролируйте свой вес, ведь лишние килограммы увеличат постоянную нагрузку на спину. Во время беременности пользуйтесь корсетами и поддерживающим бельем для беременных.

👨⚕️РЕКОМЕНДУЕМЫЕ САЙТЫ И СТАТЬИ👩⚕️
Для того чтобы избежать возможного неврологического осложнения, необходимо следить за своим организмом:
- Не допускать переохлаждения и/или перегрева анатомических органов жизнедеятельности.
- Нормализовать собственную массу тела.
- Избавляться от одностороннего давления на пояснично-крестцовый отдел.
- Вовремя обращаться за помощью к врачам.
Если нет навыков оказания первой медицинской помощи при защемлении нервных окончаний в пояснице, то не следует предпринимать самостоятельных действий.Берегите себя и будьте всегда здоровы!
Симптомы
Ситуация, когда происходит сжатие нервных корешков, называется радикулопатией. Если присоединяются воспалительные процессы, то можно говорить о радикулите. В таких ситуациях боль становится основным, но не единственным симптомом.
- Люмбаго – острый прострел в пояснице.
- Люмбалгия – продолжительная тупая, ноющая и глубокая боль.
- Люмбоишиалгия – распространение болевых ощущений по задней поверхности ноги и в стопу.
Поскольку радикулопатия часто сопровождается поражением седалищного нерва, необходимо более детально рассмотреть возможные варианты этого состояния. Люмбоишиалгия может иметь жгучий, стреляющий, колющий характер.
Совсем необязательно, что защемление нерва в позвоночнике начинается с боли в поясницы и отдает в ногу. Как правило, симптомы наблюдаются в области одной конечности, но возможен и двусторонний характер поражения.
Если произошло защемление нерва в ноге, то необходимо делать тщательную детализацию жалоб. Кроме боли, существуют и другие симптомы, на которые пациенты часто не обращают внимание. Седалищный нерв отвечает за работу нижних конечностей, поэтому могут появляться признаки неврологических и трофических расстройств:
- Покалывание, онемение, жжение или ползание «мурашек» в ногах.
- Снижение поверхностной чувствительности по задней поверхности бедра, в области голени и стопы.
- Угнетение или усиление сухожильных рефлексов.
- Ослабление мышечной силы в нижней конечности.
- Бледность кожи, ее истонченность и сухость, снижение местной температуры.
Когда врач делает осмотр, становится заметно мышечное напряжение в поясничной области, физиологический лордоз становится сглаженным, может наблюдаться компенсаторный сколиоз – отклонение туловища в сторону, противоположную пораженному корешку.
Ущемление нерва приводит к нарушению ходьбы, у многих появляется хромота. Пальпация околопозвоночных точек болезненна, регистрируются симптомы натяжения (Ласега, Вассермана). Пациентам сложно выполнять не только профессиональные обязанности, но и повседневные дела.
Проблема может возникать в разных отделах позвоночного столба. Вылечить защемление нерва самостоятельно невозможно, но знание особенностей проявления поможет при обращении к невропатологу. Понять, в каком позвонке произошла патология, можно по симптомам.
| Область позвоночника |
Симптомы |
| Первый позвонок С1 | Возникновение болей в затылочной части и шее. |
| Второй позвонок С2 | Болевые ощущения в затылочной области, шее, теменной зоне. |
| Третий позвонк С3 | Происходит онемение шеи со стороны защемления, возникает снижение чувствительности языка и парез подъязычных мышц. В редких случаях проявляется нарушение речи. |
| Четвертый позвонок С4 | Возникновение боли и онемения в районе ключицы, верней части руки со стороны защемления. Может начаться икота, возникнуть боли в сердце и печени. |
| Пятый позвонок С5 | Слабость и онемение мышц, возникающие снаружи и вверху плеча. Боль в этих зонах. |
| Шестой позвонок С6 | Рука немеет с пораженной стороны и боли по всей длине от шеи через лопатку до кончика мизинца и большого пальца. |
| Седьмой позвонок С7 | Наблюдается боль и онемение по всей блины руки с внутренней и внешней стороны. В редких случаях ощущается покалывание. |
| Восьмой позвонок С8 | Происходит дисфункция руки по всей длине, онемение, боль. Может проявиться как справа, так и слева. |
Самый главный симптом – это острая боль, за внезапность и мучительные ощущения получившая в народе название «прострел». В зависимости от первичной локализации (в крестце или пояснице) боль чувствуется немного по-разному:
- Если боли ощущаются в крестце и переходят через ягодицу на заднюю часть ноги — это признаки ишалгии или ишиаса;
- Если боль локализуется в пояснице (область находится выше крестца), спине и отдают в локоть – это люмбагия;
- Если же присутствуют поясничные боли с отдачей в крестец, а затем на бицепс бедра (задняя часть ноги) – это люмбоишалгия, более обширное поражение.
Симптом зависит напрямую от степени ущемления и причины патологии. Общими признаками, указывающими на компрессию нерва, являются:
- острая боль;
- ограничение в движениях;
- сниженная или повышенная чувствительность;
- слабость в мышцах;
- боли во внутренних органов.
При ущемлении в шейном отделе может появиться слабость рук, болезненные ощущения при поворотах и наклонах головы. Если пострадал нерв грудного отдела, то боль в груди проявляется даже при вдохе и покашливании.
- Перегрузка (во время занятий спортом или бытового подъема тяжестей);
- Долгое нахождение в одной позе, например во время офисной работы;
- Постоянное напряжение позвоночника во время беременности;
- Холод, холодный ветер;
- Последствия долгих болезней, к примеру простудных;
- Некомфортная поза во время сна;
- Слишком мягкая или слишком жесткая постель;
- Избыточная масса тела.
Многим пациентам требуется лечение ущемления нерва между ребрами или в самом позвоночнике. В области соединения ребер и позвонков резкое изменение положение позвонка часто провоцирует зажим. Иногда нерв может зажать даже из-за того, что человек резко вдохнул или повернулся.
Подчас пациенты считают, что корень поясничных болей – в обычной усталости, и надеются, что после они пропадут. Но стреляющие, находящие волнами боли могут и не пройти.
- Трудно спутать этот болевой синдром с ощущением больных мышц, так как он носит стреляющий, пронизывающий характер;
- Боль очень четко локализована;
- У беременных и родивших недавно часто зажимает поясничные нервы;
- За болью мгновенно приходят мышечные спазмы, человеку трудно изменить положение;
- Если болит справа, может казаться, что болит печень;
- Если болит слева, вы можете подумать, что болит селезенка либо сердце.
Если корень проблемы – только в напряженных мышцах, боль будет локализована расплывчато и быстро пройдет. Поэтому не спутайте усталость и защемленный нерв.
Нервные ткани внизу позвоночника могут быть зажаты в том числе по причине того, что:
- Изменилось положение межпозвоночного диска. Если позвонок при этом деформирует нервы, пациента может поразить инфекция либо воспалительный процесс;
- Нарушена работа тазовых органов;
- Появилась доброкачественная или злокачественная опухоль.
Вследствие защемления может онеметь таз либо пояс, нарушиться работа мочеполового аппарат, ослабеть нижние конечности.
Зажим нерва в шейной или плечевой области позвоночника происходит редко, обычно это следствие резких движений головой либо воздействия низких температур. Защемления в шейном отделе редкий, но наиболее опасный путь развития патологии – осложнением может стать полный или частичный паралич.
Если защемило нерв между лопатками либо под лопаткой в руках может начать сильно стрелять. Многие больные начинают бояться, что боли носят кардиологический характер, но это не так. Другие считают, что боль локализована в легких.
В районе груди
Здесь позвоночник испытывает наибольшую повседневную нагрузку, и если нерв будет защемлен, пациент сильнее всего потеряет в подвижности:
- Место на коже, под которым защемлены нервные ткани, в грудном отделе краснеет;
- В этом же месте разбухают мышцы под кожей;
- Поднимается жар, становится обильным потоотделение;
- Боль накатывает резко и без видимой причины.
Во время беременности женщина часто понимает, что защемило нерв в спине и не знает, что делать. Ущемление нервов может произойти непосредственно во время родов – из-за сильного напряжения организма и неверного положения плода.
Дело в том, что позвоночник слишком долго испытывает непривычную нагрузку и начинает деформироваться. После родов при этом резкое облегчение веса может стать дополнительным стрессом. Чтобы не допустить развития протрузий и грыж, необходимо своевременно начать лечение.










Оставить комментарий