- Виды вывиха ноги
- Возможные осложнения
- Диагностика вывиха бедра
- Особенности диагностики опухолей у детей
- Патогенез сколиоза
- Первая помощь при подозрении на вывих бедра
- Причины вывиха бедра
- Профилактика вывиха бедра
- Реабилитация и прогноз
- Массаж
- Физиотерапия
- Симптомы и признаки вывиха
- Передний
- Задний
- Застарелый
- Симптомы и признаки вывиха
- Передний
- Задний
- Застарелый
- Способы лечения
- Вправление
- Фиксация
- Вправление
Оглавление
- 1 Виды вывиха ноги
- 2 Возможные осложнения
- 3 Диагностика вывиха бедра
- 4 Особенности диагностики опухолей у детей
- 5 Патогенез сколиоза
- 6 Первая помощь при подозрении на вывих бедра
- 7 Причины вывиха бедра
- 8 Профилактика вывиха бедра
- 9 Реабилитация и прогноз
- 10 Симптомы и признаки вывиха
- 11 Симптомы и признаки вывиха
- 12 Способы лечения
Виды вывиха ноги
Систематизация вывихов ноги осуществляется по нескольким принципам. Сначала, следует выделить фронтальные и задние вывихи данной области.
Вывихи в фронтальной части следует подразделять на фронтальные и верхние (надлонные), также фронтальные и нижние (запирательные). Задние же классифицируются таким макаром: задние и верхние (подвздошные), также задние и нижние (седалищные).
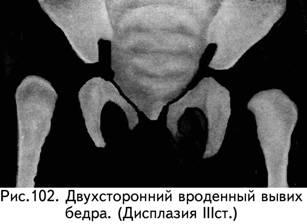
Отдельной категорией вывиха ноги является прирожденный недостаток. Осуществляемые на сегодня исследования обосновали, что в основании прирожденного вывиха в области ноги находится конкретно дисплазия.
Эти нефункциональности исходного нрава становятся катализаторами для последующих: не окончательного развития костей таза, перемещения навершия ноги, замедления процесса окостенения (оссификации) описываемых частей сустава.
Классификация вывихов бедра осуществляется по нескольким принципам. В первую очередь, следует выделить передние и задние вывихи данной области.
Вывихи в передней части следует подразделять на передние и верхние (надлонные), а также передние и нижние (запирательные). Задние же классифицируются таким образом: задние и верхние (подвздошные), а также задние и нижние (седалищные).
Отдельной категорией вывиха бедра является врожденный дефект. Осуществляемые на сегодняшний день исследования доказали, что в основании врожденного вывиха в области бедра находится именно дисплазия. Речь идёт о нарушении оптимального образования каждой из частей представленного сустава на всем протяжении развития в материнской утробе.
Эти дисфункции начального характера становятся катализаторами для дальнейших: не окончательного развития костей таза, перемещения навершия бедра, замедления процесса окостенения (оссификации) описываемых элементов сустава.
В травматологии все вывихи принято делить, основываясь на этиологию, на врожденные и приобретенные.

В зависимости от степени смещения головки сустава относительно вертлужной впадины выделяют:
- Полный вывих характеризуется абсолютным разобщением суставных поверхностей, то есть они теряют точки соприкосновения;
- Подвывих или неполный вывих. Это состояние диагностируется в том случае, если суставные поверхности смещаются, но продолжают соприкасаться друг с другом.
Все вывихи бедра принято различать по направлению смещения суставной головки:
- Передние вывихи. Головка бедренной кости движется вперед, при этом отмечается повреждение суставной капсулы в передней части. В свою очередь передние вывихи делятся на:
- Надлонный или передневерхний;
- Запирательный или передненижний.
- Задние вывихи встречаются чаще других, они также подразделяются на 2 типа:
- Подвздошный или задневерхний;
- Седалищный или задненижний.
- Центральный вывих бедра, эта патология самая тяжелая, сопровождается переломами. В данном случае головка бедренной кости погружается в суставную впадину и ломает ее косное основание.
Основываясь на сроках обращения пациента за помощью, принято различать следующие виды вывихов:
- Свежий, то есть травма получена менее 3 суток назад;
- Несвежий, в этом случае вывих существует более 3 дней, но менее 3 недель;
- Застарелый вывих. Травма произошла 3 недели назад или более.
По наличию осложнений существуют осложненные и неосложненные вывихи.
Также принято отдельно выделять привычный вывих бедра, который периодически возникает у человека.

У детей нарушено соотношение синовиальных компонентов, головка бедренной кости смещена или находится вне вертлужной впадины.
Причиной образования патологического вывиха является длительно текущий воспалительный процесс в суставных тканях, вызывающий разрушение хрящей и костных структур. Смещение головки может наблюдаться при туберкулезе, остеомиелите, у пожилых пациентов на фоне возрастных изменений.
Различают передний и задний вывих бедра. Первый тип, в свою очередь, подразделяют на:
- запирательный (передненижний) – головка смещается к лонной кости;
- лонный (передневерхний) – головка сдвигается кпереди от крыла подвздошной кости.
Вид патологии зависит от того, в каком положении находилась конечность в момент получения травмы. Передние вывихи бедра встречаются в 15% случаев, являются результатом принудительного отведения, которое приводит к сильному удару шейкой или большим вертелом о свод суставной впадины. Происходит рычагообразное вывихивание головки и перфорация передней стенки суставной капсулы.
Если в момент удара колено находилось в разогнутом положении, возникает подвздошный вывих, а когда оно было согнутым – запирательный. Дополнительно может диагностироваться перелом головки бедренной кости, разрыв связок.
Классификация заднего вывиха:
- седалищный (задненижний) – смещение головки к седалищной кости книзу от суставной впадины;
- подвздошный (задневерхний) – головка расположена кзади от крыла подвздошной кости.
В медицинской практике задние вывихи встречаются гораздо чаще, чем передние. При получении травмы удар приходится на конечность, согнутую в колене и бедре. Механическое повреждение может сочетаться с тяжелыми переломами головки и шейки бедра, отколом фрагмента впадины, разрывом, сдавливанием седалищного нерва, кровеносных сосудов.
Возможные осложнения
При застарелых вывихах, повреждении кровеносных сосудов повышается риск развития ишемии, может пострадать лишенная питания головка. По медицинской статистике 10–40% пациентов, перенесших травму ТБС, страдают от некроза бедренной кости с дегенеративными изменениями синовиальных тканей. Симптомы патологии развиваются длительное время, прогрессируют от 1 до 2 лет.
К осложнениям также относится разрыв седалищного нерва, хромота, потеря работоспособности — человек становится инвалидом. Сопутствующие переломы костей сустава, вертлужной впадины приводят к образованию воспалительного артрита. При несоблюдении рекомендаций врача, ранней нагрузке на конечность может произойти рецидив.
Чаще всего при вывихе бедра наблюдается повреждение крупных нервов и кровеносных сосудов.
Повреждение седалищного нерва. Его анатомическая близость с крупным суставом приводит к ушибам и в редких случаях к разрывам. Симптомами данного осложнения являются:
- Боль различной интенсивности по ходу нерва (задняя часть нижней конечности);
- Нарушение чувствительности кожи;
- Развитие частичного или полного паралича конечности;
- Изменение кожного покрова (шелушение, изъязвление).
Если поврежден запирательный нерв, то наблюдается потеря чувствительности и мышечная слабость на внутренней части бедра.
Повреждение кровеносных сосудов приводит к нарушению трофики (питания) тканей конечности. Если вывих не устранить в ближайшее время, то возникнет некроз (отмирание) мышц и разрушение костно-суставного аппарата сустава. В этом случае требуется операция и замена тазобедренного сустава (эндопротезирование).
Несвоевременное обращение за помощью может привести к инвалидности.
Теперь вы знаете что делать при вывихе бедра и как помочь пострадавшему.
Диагностика вывиха бедра
Некоторую
помощь в диагностике опухолей костей
может оказать определение активности
щелочной фосфатазы сыворотки крови.
Этот фермент, необходимый для расщепления
органических фосфатных соединений с
образованием фосфорной кислоты, которая
откладывается в костях в виде фосфата
кальция.
Уровень фосфатазы увеличивается
при недостатке кальция и фосфора в
организме (рахит, гиперпаратиреоз).
Уровень фосфатазы повышается при
образовании костной мозоли после
переломов и после патологических
переломов, патологическом костеобразовании,
которым является остеогенная саркома.
Активность
щелочной фосфатазы повышается при
остеоид-остеоме, если гиперостоз,
окружающий опухоль, был значительным,
а при ОБК – если она привела к
патологическому перелому. Т.е., определение
активности щелочной фосфатазы является
одним из вспомогательных тестов в
комплексе диагностики опухолей костной
ткани.
Рентгенологическая
диагностика
костных заболеваний вообще, и опухолей,
в частности, представляет большие
трудности, особенно у детей, из-за обилия
сходных по рентгенологической картине
заболеваний скелета, наблюдающихся в
период роста.
При
изучении полученной рентгенограммы
следует обратить внимание на следующие
признаки:
-
установить
распространенность очага в пределах
одной кости и отношение его к зоне
роста;
-
локализацию
(рис. 130) очага (центральное или
периферическое расположение);
-
направление
роста образования;
-
структура
опухолевой ткани (рис. 131) и окружающий
фон кости (склероз, пороз).
Для
решения этих вопросов необходима
хорошего качества структурная
рентгенограмма.
Основной
вопрос, на который должен ответить
ортопед: добро или злокачественная
опухоль в данном конкретном случае.

На
этот вопрос можно ответить довольно
просто: если в процесс вовлечена
надкостница, то это опухоль злокачественная;
если же периостальных напластований
нет – доброкачественная. Для злокачественных
новообразований кости характерны
три вида периостальных реакций (рис.
132):
-
козырьковый
периостит; -
спикулезный
(игольчатый); -
луковичный.
Границы
очага поражения. Доброкачественные
опухоли характеризуются четкими
границами, а злокачественные – размытыми
контурами как внутри кости, так и в
соседстве с мягкими тканями. Дают
прерывистые периостальные напластования
и плотные включения за пределами кости.
Характер границ довольно типичен для
отдельных доброкачественных образований.
Так, у остеомы нет четких границ с
кортикальным слоем кости (рис. 133).
Сливаясь с ним, она располагается
экзостально.
ОБК в случаях пассивно
кистозной формы окружена со всех сторон
зоной остеосклероза в виде полоски, а
при активно-кистозной форме и литической
– не имеет четких границ (рис. 134). Вместе
перехода здоровой кости в опухоль видны
новые мелкие ячейки.
Структура
очага поражения при доброкачественных
опухолях однородна, несмотря на возможные
включения.
При
первично-злокачественных опухолях уже
в начале заболевания отмечается
нечеткость границ, и неоднородность
структуры из-за деструкции кости. Так,
при остеогенной саркоме выражен пятнистый
остеопороз с островками склероза (рис.
129).
Более
полную информацию по структуре очага,
даже при небольших размерах новообразования
(до 2мм.), дают современные методы
дополнительного обследования больного:
томография (рис. 135), компьютерная
томография, ядерно-магнитный резонанс,
радиоизотопная диагностика.
Морфологические
исследования.
Если клинические и рентгенологические
данные недостаточно определены, то
решающим при решении вопроса о характере
опухоли является патологоанатомическое
исследование, биопсия.
Последняя может
быть пункционной и открытой, предварительной
и срочной (во время операции). Не всегда
этот метод исследования в полной мере
помогает установить истину, тем более
что пункционная биопсия способствует
быстрому метастазированию, т.к.
нарушается
околоопухолевый барьер. Наиболее
целесообразно проводить открытую
срочную биопсию в присутствии морфолога.
При этом обращают внимание на внешний
вид опухоли («рыбье мясо» при саркоме;
Таким
образом, установить диагноз новообразования
костей, особенно в детском возрасте,
весьма трудная задача. Для этого
необходимо полноценное комплексное
обследование больного.
Лечения
опухолей.
Ведущая роль в лечении больных с опухолями
костей принадлежит хирургическому
вмешательству. Резекция опухоли в
пределах здоровых тканей при
доброкачественных опухолях – основной
способ оперативного лечения.

Если при
этом значительно страдает функция
сустава (при удалении одной из суставных
поверхностей) или ослабление прочности
диафиза кости после удаления опухоли
– применяют костнопластические операции.
При злокачественных новообразованиях
костей также применяют оперативный
метод, но при этом делают более радикальные
операции – ампутации и экзартикуляции,
хотя это вмешательство может продлить
жизнь больного всего лишь на несколько
месяцев.
Лучевая терапия применяется
ограничено, так как на основную массу
злокачественных опухолей такое лечение
эффекта не оказывает. Только при опухоли
Юинга в результате лучевого воздействия
можно достичь длительной ремиссии и
удлинить срок жизни больного даже на
несколько лет.
Химиотерапия
достаточного распространения при
опухолях костей пока не получила.
Рассмотрим
некоторые наиболее часто встречающиеся
в клинической практике опухоли костей.
Постановка диагноза «вывих бедра» в подавляющем большинстве случаев не вызывает каких-то проблем у травматолога либо хоть какого другого спеца. Для того, чтоб уточнить положение окончания бедренной кости и исключить возможные костные повреждения, нужно провести исследование рентгенологического типа. При всем этом оно непременно должно быть в 2-ух проекциях.
В том же случае, если диагноз будет вызывать сомнения, проводится МРТ всего описываемого сустава.
Постановка диагноза «вывих
бедра» в подавляющем большинстве случаев не вызывает каких-либо трудностей у травматолога или любого другого специалиста. Для того, чтобы уточнить положение окончания бедренной кости и исключить вероятные костные повреждения, необходимо провести исследование рентгенологического типа. При этом оно обязательно должно быть в двух проекциях.
Вывих бедра следует отличать от ушибов, подвывихов и различных переломов бедренной или тазовых костей.
• Ушиб характеризуется болезненностью в области тазобедренного сустава при сохранении полного объёма пассивных и значительного объёма активных движений.• При подвывихе симптомы выражены значительно меньше, сохраняется небольшой объём активных движений конечности.
• Переломы шейки бедра и вертлужной впадины могут имитировать вывих бедра, часто сопровождают его.• Переломы бедренной кости отличаются явной деформацией конечности, болезненностью в месте перелома, сохранением пассивных движений в суставах.
Чтобы поставить точный диагноз необходимо провести полную диагностику, которая поможет определить вид повреждения и наличие осложнений.
Диагностические мероприятия, которые проводят при подозрении на вывих тазобедренного сустава:
- Опрос пациента. Врач выясняет обстоятельства, при которых была получена травма, а также уточняет жалобы;
- Физикальный осмотр. Проводится визуальный осмотр поврежденной области, который позволяет выявить выше перечисленные признаки вывиха бедра. В обязательном порядке проводят пальпацию для определения болезненность и положения головки сустава;
- Рентгенологическое обследование назначается для выявления осложнений и оценки состояния суставного аппарата после полученной травмы;
- КТ (компьютерная томография) и МРТ (магнитно-резонанасная томография) показаны в том случае, если рентген оказался неинформативным или же пациенту требуется хирургическое лечение.
Особенности диагностики опухолей у детей
Диагностика
опухолей у детей представляет собой
одну из трудных задач современной
ортопедии, рентгенологии и патологической
анатомии. Это связано не только с
разнообразием заболеваний, но и
характерным начальным течением ряда
заболеваний без проявления ясных
симптомов.
Нередко распознают их поздно,
при явно выраженном проявлении болезни.
Болезненный очаг, как правило, залегает
в глубине костной коробки, при этом
ребенок в отличие от взрослого не всегда
в состоянии оценить свои ощущения и
сформулировать свои жалобы.
Ранняя
диагностика опухолей затруднена
необычайным сходством отдельных
новообразований. Как клиницист не может
безоговорочно опираться только на свои
клинические данные, так и рентгенолог
не может быть уверенным в наличии
определенного заболевания на основании
описания только рентгенограммы.
Таким
образом, диагностика заболеваний скелета
– трудное и ответственное дело, Здесь
необходимо комплексное использование
существующих методов распознавания
костных опухолей.
На
ранних стадиях многие костные заболевания
не имеют специфической симптоматики.
В связи с этим необходимо пользоваться
отдельными, даже незначительными
данными, которые в сумме определяют
«трудно рождающийся диагноз».
К ним
относятся анамнез, первые жалобы,
длительность болезни и сопоставление
соответствия размеров опухоли с давностью
заболевания, результаты внешнего
осмотра, общего состояния больного, его
возраст, пол, локализация новообразования.
Трудности
диагностики костных поражений опухолевым
ростом состоят в том, что первые жалобы
возникают у детей лишь тогда, когда
болезненный очаг либо достигает больших
размеров и сдавливает рядом находящиеся
нервные стволы, либо, выходя за границы
кости до надкостницы, вовлекают ее в
процесс и проявляются болями.
Выяснение
характера боли – существенная часть
трудного диагноза. Чаще всего боли
являются первыми симптомами злокачественных
опухолей, так как в процесс вовлекается
надкостница. Вначале боли носят
непостоянный характер.
Позже больной
ребенок уточняет их локализацию. Сначала
боли периодические, затем становятся
постоянными, наблюдаются в покое, даже
при иммобилизации больной конечности
гипсовой шиной боли не стихают ни днем,
ни ночью.
Иногда боли не соответствуют
локализации опухоли. В этих случаях
необходимо думать об иррадиации болей
по нервным стволам. Так, при локализации
очага в проксимальной части бедра, боли
могут локализоваться в коленном суставе,
иррадиируя по бедренному нерву. Весьма
характерны ночные боли, в значительной
степени изнуряющие больного.
Доброкачественные
опухоли почти всегда безболезненны.
Боли в этих случаях чаще вторичные, за
счет механического давления большой
опухолью рядом расположенных нервных
стволов. Только остеоид-остома (рис.
125) проявляет себя сильным болевым
синдромом, обусловленным увеличенным
внутрикостным давлением в «гнезде
опухоли». Кроме того, эти боли хорошо
снимаются аспирином, а при злокачественных
новообразованиях болевой синдром
снимается на непродолжительное время
только наркотическими веществами.
Некоторые
опухоли костей, расположенные эндостально
(рис. 126), впервые проявляют себя
патологическим переломом (остеобластокластома,
хондрома). Существует мнение, что такие
переломы, срастаясь, могут привести к
«самоизлечению», что вызывает определенные
сомнения.
Уточняя
анамнез заболевания, выясните, прежде
всего, первые симптомы заболевания.
Дети и родители нередко обращают внимание
на предшествующую травму, хотя установлено,
что травма не имеет никакого отношения
к появлению опухолевого роста.
При
обычном травматическом повреждении
боль, припухлость, нарушение функции
появляются сразу же после травмы, а при
опухолях эти клинические симптомы
появляются спустя некоторое время,
иногда даже через несколько месяцев.
Поинтересуйтесь, применялось ли больному
физиотерапевтическое лечение, особенно
тепловые процедуры, и его эффективность.
Больные с опухолями отмечают, что
применение тепла усиливает боли и
увеличивает пораженный сегмент. ФТЛ
при опухолях противопоказано, так как
стимулирует опухолевый рост.
Общее
состояние больного при опухолях костей
не страдает. При доброкачественных
опухолях оно вообще не меняется, исключая
остеоид-остеому. Злокачественные
опухоли, особенно у маленьких детей,
могут начинаться как острый воспалительный
процесс и, например, начало саркомы
Юинга нередко «протекает» под диагнозом
«Остеомиелит» (рис. 124).
Хороший
внешний вид ребенка не исключает наличия
у него злокачественного новообразования,
так как кахексия развивается только в
терминальной стадии процесса. Дети
просто не доживают до ракового истощения,
а умирают значительно раньше.
Внешний
вид органа, пораженного костной опухолью,
припухлостью, которая пальпаторно
отличается плотной консистенцией. Призлокачественных
опухолях боль предшествует припухлости
и появление припухлости при злокачественных
опухолях – поздний симптом.
Только при
остеобластокластомах со значительным
истончением кортикального слоя в месте
опухоли при пальпации можно ощутить
костный хруст (крепитацию), появляющийся
из-за повреждения тонкого кортикального
слоя при пальпации.
Метастатические
опухоли никогда не пальпируются, а
остеолитические формы чаще всего
проявляются патологическим переломом.
В
области определяющейся деформации, над
доброкачественной опухолью кожные
покровы не изменяются. При злокачественных
– кожа бледная, истонченная, с
просвечивающимися венозными сосудами
(«мраморная кожа»), тяжело смещается
над опухолью и не берется в складку. При
распадающихся опухолях возможно их
изязвление (рис. 124).
Нарушение
функции конечности зависит от локализации
очага по отношению к суставу: остеогенная
саркома, локализующаяся в эпиметафизе
бедра, вызывает болевую контрактуру, а
гигантома (ОБК) даже при прорыве опухоли
в сустав не нарушает функцию конечности
(сустава), т.к.
безболезненна. Ограничение
движений нередко связаны с патологическим
переломом, который может стать первым
признаком опухоли, а при злокачественных
новообразованиях свидетельствует об
инкурабельности
опухоли и дает резкий толчок к
метастазированию.
Возраст
больного имеет существенное значение
для решения вопроса о характере опухоли.
Для детского возраста характерны
первичные опухоли, метастатические
крайне редки, а у взрослых наоборот –
метастатические встречаются в 20 раз
чаще.
Так, на каждого больного с первичной
опухолью приходится 2-3 метастатических.
Возраст ребенка имеет существенное
значение в возникновении некоторых
видов опухолей. Так, эозинофильная
гранулема чаще выявляется у детей
дошкольного возраста, фиброзная дисплазия
характерна для детей 10-12 лет, а для детей
5 лет – саркома Юинга, для детей старше
8 лет и подростков – остеогенная саркома.
Локализация
опухоли очень характерна. Некоторые
опухоли имеют свою излюбленную
локализацию, что может быть одним из
диагностических симптомов. Так, хондромы
локализуются в мелких костях кисти
(рис.
127), гигантома (ОБК) у детей – в
проксимальном метадиафизе плеча (рис.
128), а у взрослых – в проксимальном
метаэпифизе большеберцовой кости.
Остеогенная саркома локализуется в
дистальном метафизе бедра (рис.
Лабораторные
данные. Общий
анализ крови выполняется всем больным.
При доброкачественных опухолях в нем
изменений не выявляется. Практически,
только у больных с саркомой Юинга в
общем анализе крови определяются
изменения по типу воспалительного
синдрома: высокая СОЭ, нейтрофильный
лейкоцитоз со сдвигом формулы влево.
Биохимические
исследования.
Биохимические исследования в настоящее
время играют огромную роль в определении
характера и стадии патологического
процесса в кости. Значительное увеличение
белка сыворотки крови выявляется при
миеломной болезни. Наряду с этим в моче
появляются тельца Бенс-Джойса, которые
в норме отсутствуют.
При
не распадающихся злокачественных
опухолях происходит снижение общего
белка сыворотки крови за счет снижения
альбуминов при некотором увеличении
уровня глобулинов. При явлениях
дегидратации и некроза опухолей может
наблюдаться снижение общего белка крови
со значительным снижением содержания
глобулинов.
У
взрослых больных определение количества
сиаловых кислот в сыворотке крови при
опухолях костей дает еще один тест для
установления диагноза. Установлено,
что при доброкачественных, медленно
растущих опухолях уровень сиаловых
кислот не изменяется и соответствует
норме (155 ед.).
При остеобластокластоме
(ОБК) сиаловые кислоты достигают 231 ед.,
а при злокачественных опухолях – 248 ед.
После удаления злокачественной опухоли
уровень сиаловых кислот нормализуется
к концу 2-й недели послеоперационного
периода.
Уровень
сиаловых кислот при злокачественных
опухолях у детей резко повышен. Об этом
свидетельствует показатель дифениламиновой
реакции (ДФА). При остеогенной саркоме
он равен 221 ед., при хондросаркоме – 224
ед., а при доброкачественных опухолях
– 170-180 ед., то есть, соответствует норме.

Немаловажную
роль в дифференциальной диагностике
опухолей и остеомиелита имеет определение
протеолитических ферментов, уровень
которых повышается при злокачественных
опухолях и при появлении метастазов.
Патогенез сколиоза
(по А. И. Казьмину)
Начало
искривления позвоночного столба – это
эпифизеолиз
межпозвонковых дисков.
Смещение
дисков при эпифизеолизе ведет к смещению
пульпозного ядра в одну из сторон.
Позвоночник искривляется в сторону
отсутствия ядра и искривление его в
другую сторону невозможно (рис. 140).
Вертикальное положение больного при
этом так же невозможно.
Установлено,
что стабилизация дуги искривления не
зависит от степени развития болезни, а
зависит от степени смещения пульпозного
ядра. Смещение его происходить лишь на
вершинах первичных искривлений.
Пока
пульпозное ядро не имело признаков
дегенерации, сохранялась асимметрия
дисков. С началом дегенерации ядра эта
асимметрия начинала исчезать и появлялась
клиновидная деформация тел позвонков.
Нарушение роста тел позвонков наступает
только после дегенерации дисков и
является вторичным процессом, связанным
с состоянием дисков и в частности –
пульпозных ядер. Это подтверждает
выявляемый эпифизеолиз дисков.
Что
способствует его появлению? Извращение
обменных процессов? Вертикальное
положение тела человека? Установить
это пока не возможно. Прежде всего, для
выяснения этого вопроса необходимы
больные с начальными стадиями развития
болезни, а ортопед, чаще всего, впервые
видит больного уже со сформировавшейся
дугой искривления.
Смещение
пульпозного ядра приводит к дисбалансу
мышц естественного мышечного корсета:
на высоте искривления напряжены мышцы
выпуклой стороны, в нижней части –
напряжены мышцы вогнутой стороны (рис.
141).
Дисбаланс
мышц при искривлении ведет к торсии
позвонков. Смещение пульпозного ядра
приводит к неправильной нагрузке на
тело нижележащего позвонка, что
способствует развитию остеохондроза
и формированию клиновидного позвонка
на вершине искривления.
Первая помощь при подозрении на вывих бедра
Если человек получил травму бедра, то необходимо как можно быстрее доставить его в больницу. Целесообразнее в данной ситуации вызвать бригаду скорой помощи, так как врачи смогут облегчить состояние пострадавшего до прибытия в травматологическое отделение. Первая помощь заключается в следующем:
- Уложить пострадавшего на ровную жесткую поверхность (пол, асфальт и так далее);
- Произвести иммобилизацию (обездвиживание) конечности. Для этого необходимо наложить шину. Для ее изготовления подойдут такие подручные материалы, как доски, арматура, ветки деревьев. Наружная часть шины должна идти от стопы до подмышки, а внутренняя от стопы до области паха. Доски или другой материал необходимо обернуть бинтами или тряпками и прибинтовать к больной ноге;
- Применение холода на область тазобедренного сустава. Это поможет уменьшить болевые ощущения, отечность и гематомы;
- Так как боль довольно интенсивная, то можно дать пострадавшему обезболивающий препарат. Предпочтение отдается НПВП (нестероидный противовоспалительный препарат): Ибупрофен, Нурофен, Ортофен и другие.
Ни в коем случае нельзя пытаться самостоятельно вправить вывих! Это может привести к очень тяжелым последствиям от усложнения вправления вывиха до разрывов связок, сухожилий, повреждений хряща вертлужной впадины. Любые попытки самостоятельно вправить вывих приводят к удлинению периода реабилитации.
Жизненно важно в случае травмирования области таза экстренно вызвать скорую медицинскую помощь или МЧС.В первую очередь при подозрении на вывих бедра необходимо обезболить пострадавшего. Для этого ему вводят анальгетики (анальгин, кетанов, или любые другие имеющиеся в наличии) внутримышечно.
Далее необходимо обеспечить иммобилизацию (неподвижность) повреждённой конечности. Если в наличии есть специальная шина (гибкая или аналоги шины Дитерихса) – необходимо зафиксировать конечность с помощью шины в том положении, в котором она находится.
Если такой шины нет, желательно изготовить её аналоги из подручных материалов – палок, веток, любых твёрдых предметов необходимого размера. Перед наложением импровизированную шину обматывают бинтом или одеждой, или подкладывают одежду под шину.
На проекцию тазобедренного сустава можно положить холодный компресс.

Самостоятельная транспортировка пострадавшего крайне нежелательна. Однако, если другого способа доставить его в учереждение здравоохранения нет – транспортировать необходимо на твёрдой поверхности.
Любая форма травматического вывиха бедра рассматривается как неотложное состояние, требующее немедленного вправления закрытым способом, чтобы избежать развития ишемического некроза головки бедренной кости.
При подозрении на вывих шейки бедра следует срочно вызвать «неотложку». Провести репозицию вывихнутого сустава самостоятельно не получится, так как для оказания помощи требуется опыт. Мышцы, окружающие ТБС, находятся в состоянии повышенного тонуса и не дадут синовиальным поверхностям встать на место.
Врач «скорой» сделает обезболивающий укол, зафиксирует конечность и доставит больного в ближайший травмпункт. Если нет возможности отправить человека в больницу, его укладывают на твердый щит, вводят наркотические анальгетики и миорелаксанты.
До того, как приедет карета скорой помощи, пострадавшего необходимо поместить на ровную поверхность, дать обезболивающую таблетку (Диклофенак, Нурофен). Поврежденную конечность следует зафиксировать бинтом к здоровой ноге или твердой опоре, не изменяя положения. Нельзя ее выравнивать, сгибать или разгибать.
На область тазобедренного сустава прикладывают холод, чтобы избежать образования гематомы и сильного отека. Лед также немного снимает болевые ощущения. После этого нужно как можно быстрее транспортировать пациента в больницу, где ему проведут вправление вывиха бедра под наркозом, наложат гипсовую повязку и выполнят вытяжение конечности.
Причины вывиха бедра
Так как данный сустав надежно закреплен, то для возникновения вывиха необходимо приложить большую силу. Причем эта сила должна воздействовать не на сам сустав (непрямое воздействие), а на бедренную кость, которая в данном случае будет исполнять роль рычага.
Этиологические факторы, которые способны привести к подобной травме могут быть как врожденными, так и травматичными. Врожденные причины вывиха бедра:
- Нарушение внутриутробного развития костно-суставной системы плода, что в свою очередь приводит к возникновению дисплазии;
- Врожденная слабость связочного аппарата (наследственная предрасположенность).
Причины травматического вывиха бедра:
- Дорожно-транспортные происшествия (ДТП). Этот фактор чаще всего встречается при развитии травмы тазобедренного сустава;
- Занятия спортом. Спортсмены входят в группу риска по развитию вывиха бедра;
- Падение с большой высоты;
- Природные катаклизмы (землетрясения, ураганы, смерчи и так далее).
Вывихи в области бедра случаются, как итог воздействия травмы непрямого характера. В этом случае именно бедренная кость получает роль специфического рычага, который воздействует на весь тазобедренный сустав.
После осуществления форсированного влияния навершие бедренной кости:
- надрывает капсульную полость сустава;
- разрушает или наносит урон связкам;
- выходит, из полости в область суставов.
Причиной, по которой произошел задний вывих
бедра, как правило, является именно автомобильная травма. Механизмом подобного пагубного влияния оказывается ощутимое вращение или разгибание развернутой к внутренней части, приведенной и подогнутой конечности.
Вывих бедра в передней области наиболее часто возникает в случае падения с высоты на развернутую к наружной части, отведенную конечность в подогнутом положении.
Профилактика вывиха бедра
В целях профилактики вывиха в области рекомендуется внимательно следить за безопасностью в повседневной жизни и в процессе занятий спортом.

Так, возникает необходимость в:
- тренировке различных групп мышц, рациональном получении физических нагрузок;
- применении исключительно удобной одежды и обуви для предотвращения падений;
- использовании на всем протяжении занятий спортом профессиональных средств протекции. Речь идет, как минимум, о наколенниках и набедренных фиксаторах;
- отказе от каких-либо поездок в гололед, обращении внимания на скользкие и мокрые поверхности.
Для того, чтобы полностью восстановить тазобедренный сустав после вывиха, потребуется, если нет каких-либо осложнений, от 2 до 3 месяцев. Этот период может удлиняться исключительно в том случае, если имеются сопутствующие переломы.
Так, врач может настоять на том, чтобы осуществлялось не долгосрочное вытяжение скелетного типа с дальнейшими комплексами упражнений. Осуществляется это при помощи прибора беспрерывного не активного движения.
Самостоятельное перемещение с использованием костылей оказывается возможным исключительно при отсутствии любой боли. До того момента, когда исчезает хромота, рекомендуется прибегать и к дополнительным вспомогательным средствам для осуществления перемещений, допустим, к трости.
После этого рекомендуется применять общеукрепляющие препараты, которые будут воздействовать на структуру костной ткани. Важно также осуществлять определенные упражнения, список которых должен быть составлен специалистом.
Регулярность их осуществления будет залогом выздоровления. Кроме того, необходимо максимально бережно относиться к поврежденной области бедра, потому что теперь именно она является одной из самых слабых точек организма.
Помня обо всех правилах профилактики и лечения более чем возможно быстро и навсегда избавиться от любых последствий вывиха бедра с сохранением при этом оптимального ритма и тонуса жизни.
В целях профилактики вывиха в области рекомендуется пристально смотреть за безопасностью в ежедневной жизни и в процессе занятий спортом.
тренировке разных групп мускул, оптимальном получении физических нагрузок;
применении только комфортной одежки и обуви для предотвращения падений;
использовании на всем протяжении занятий спортом проф средств протекции. Идет речь, как минимум, о наколенниках и набедренных фиксаторах;
отказе от каких-то поездок в гололед, воззвании внимания на скользкие и влажные поверхности.
Для того, чтоб на сто процентов вернуть тазобедренный сустав после вывиха, будет нужно, если нет каких-то осложнений, от 2 до 3 месяцев. Этот период может удлиняться только в этом случае, если имеются сопутствующие переломы.
Так, доктор может настоять на том, чтоб производилось не долгосрочное вытяжение скелетного типа с последующими комплексами упражнений. Осуществляется это с помощью устройства беспрерывного не активного движения.
Самостоятельное перемещение с внедрением костылей оказывается вероятным только при отсутствии хоть какой боли. До того момента, когда исчезает хромота, рекомендуется прибегать и к дополнительным вспомогательным средствам для воплощения перемещений, допустим, к трости.
После чего рекомендуется использовать общеукрепляющие препараты, которые будут повлиять на структуру костной ткани. Принципиально также производить определенные упражнения, перечень которых должен быть составлен спецом.
Регулярность их воплощения будет залогом излечения. Не считая того, нужно очень заботливо относиться к покоробленной области ноги, так как сейчас конкретно она является одной из самых слабеньких точек организма.
Помня обо всех правилах профилактики и исцеления более чем может быть стремительно и навечно избавиться от всех последствий вывиха ноги с сохранением при всем этом рационального ритма и тонуса жизни.
Реабилитация и прогноз
Реабилитационный период длится около 3 месяцев. После вытяжения, когда больной может вставать, назначают лечебную физкультуру, массаж, различные физиотерапевтические процедуры. Полезно отдыхать у моря, посещать санаторно-курортные учреждения.
Массаж
Массажное воздействие в области тазобедренного сустава помогает расслабить окружающие мышцы, уменьшить болевые ощущения, нормализовать кровообращение в пострадавших тканях. Процедура улучшает самочувствие больного, ускоряет выздоровление, восстанавливает подвижность конечности.
Лечение возможно выполнять самостоятельно или у профессионального массажиста. После оперативных вмешательств, эндопротезирования полезно делать гидромассаж.
Занятия, направленные на укрепление мышц малого таза, проводят спустя 4 недели после вправления вывиха и окончания вытяжения. Начинают тренировки с незначительной нагрузки, позже интенсивность постепенно увеличивается.

В первые дни пациенты выполняют легкую разминку, изометрические, статические упражнения, через 4 недели к основному комплексу добавляют растяжку, окончательным этапом является выполнение активных движений.
Физиотерапия
Дополнительные аспекты лечения направлены на ускорение регенерации тканей, стабилизацию полученных результатов, предотвращение рецидивов.
Наиболее распространенные методы физиотерапии:
- УФО-облучение;
- индуктотермия;
- виброакустический массаж;
- УВЧ;
- грязевые ванны;
- магнитотерапия;
- лазерное и ультразвуковое воздействие.
Способы лечения подбираются с учетом степени тяжести недуга, общего состояния, наличия сопутствующих заболеваний.
Прогноз при неосложнённом вывихе бедра благоприятный, после завершения курса лечебных мероприятий наступает полное выздоровление. При своевременном и полноценном лечении осложнённых вывихов также возможно полное выздоровление, но при этом возрастает вероятность дегенеративных заболеваний сустава (артриты, артрозы) в долгосрочном прогнозе.
Ред. врач травматолог-ортопед Савченко В.Р.
Симптомы и признаки вывиха
Любые движения, попытки встать на ногу сопровождаются болевым синдромом, при пассивном отведении возникает резкое пружинящее сопротивление. В районе таза, ягодиц, паха образуется припухлость, покраснение кожи, могут формироваться гематомы.
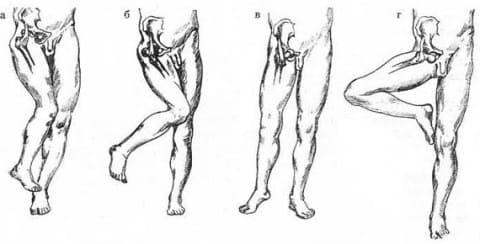
Передний
Конечность отведена наружу, коленный сустав развернут в сторону, нога приведена в колене и бедре. При запирательном вывихе сгибание более значительное, при лонном – умеренное. Характерно уплощение ягодиц с одной стороны, при передневерхнем смещении выпирающая головка бедра пальпируется в паховой области, а при передненижнем – кнутри от бедренной артерии.
При повреждении запирательного нерва наблюдается уменьшение чувствительности мягких тканей по передневнутренней поверхности бедра, ухудшение коленных рефлексов, развитие мышечной слабости, парестезии.
Задний
Подвздошные вывихи шейки бедра имеют характерные симптомы – укорочение конечности с ярко выраженной деформацией сустава. На паховой стороне появляется спад, а на ягодицах выпуклость, прощупывается головка. Нога находится в согнутой позиции, приведена и ротирована внутрь.
Задние вывихи тазобедренного сустава часто сочетаются с ушибом седалищного нерва, признаками невралгии, трофическими расстройствами. Задненижняя локализация сопровождается более выраженной деформацией, чем задневерхняя. Больных обследуют на наличие сопутствующих переломов головки и диафиза бедренной кости.
Застарелый
Больной привыкает к своему состоянию, приспосабливается ходить, но заметна хромота на поврежденную конечность. Постепенно происходит искривление позвоночника, тазовых костей. Капсула ТБС уплотняется, поврежденные ткани вокруг нее замещаются соединительными клетками и со временем могут окостенеть. Вылечить запущенное заболевание можно только хирургическим путем.
Симптомы и признаки вывиха
Клиническая картина данной патологии напрямую зависит от вида вывиха. Неполный вывих характеризуется наличием следующих признаков:
- Боль в области сустава, которая развилась в момент получения травмы;
- Припухлость в месте повреждения;
- Нарушение походки в виде хромоты.

Обязательными и самыми характерными для любых травматических вывихов бедра симптомами являются патологическое положение и ограничение подвижности конечности.
При задних вывихах бедра вынужденное положение характеризуется приведением и поворотом кнутри согнутой (при заднее-нижнем) или выпрямленной (при заднее-верхнем вывихе) конечности.
При передних вывихах конечность развёрнута кнаружи и отведена, при этом аналогично задним вывихам она может быть согнута (при переднее-нижнем) или выпрямлена (при переднее-верхнем вывихе).
Активные движения в тазобедренном суставе при вывихе отсутствуют, пассивные крайне болезненны и также ограничены в объёме. Характерной является «пружинящая подвижность», когда при попытке изменения положения конечности ощущается сопротивление и она возвращается в исходное состояние.
Вынужденное положение конечности при вывихе бедра
При пальпации определяется смещённая головка бедренной кости, в зависимости от направления вывиха она может определяться в ягодичной области или в паху.
Симптомы вывиха ноги следует делить меж собой зависимо от типа повреждения. В общем же, пострадавший сетует на довольно суровую боль в области тазобедренных суставов.
Кроме деформации и принужденного положения травмированной конечности, главным симптомом вывиха ноги является мощная боль. При заднем вывихе ноги нога сгибается и поворачивается коленом вовнутрь. Чем посильнее сгибание, тем больше возможность седалищного заднего вывиха ноги. Соответственно, при подвздошном вывихе нога согнута меньше.

принужденное размещение конечности;
изменение формы тазобедренного сустава;
очень либо не очень, но, все же, явное укорочение ноги по ту сторону, где вышло повреждение.
Даже самые малозначительные смещения в области представленного сустава являются болезненными, резко ограниченными и проходят в сопровождении специфичного сопротивления. Если же гласить про более активные движения, то они представляются неосуществимыми.
В случае с фронтальным вывихом, конечность человека является повернутой к внешней части, отведенной в сторону. При всем этом она также будет подогнута не только лишь в бедренном, да и в коленном суставе.
Вывих, случившиеся конкретно в бедре, может проходить в сопровождении и с отрывом маленькой части вертиговой впадины. В неких случаях оказывается надломленным хрящ навершия бедренной кости. При задних и нижних травмах ноги нередко определяется сильный ушиб седалищного нерва.
Вывих ноги, который был получен довольно издавна либо не является свежайшим, проходит в сопровождении намного наименее тривиальной симптоматики клинического нрава, потому что болезненные чувства в области сустава со временем уменьшаются.
Потому что вывихи ноги часто смешиваются с переломами. для постановки диагноза непременно нужно пройти рентгенологическое обследование.
Первой помощью при вывихе ноги является введение пострадавшему человеку обезболивающего и незамедлительная перевозка в клинику хворого. При всем этом необходимо стараться, чтоб пациент не двигался.
Согласно классификации, выделяется четыре отдельных варианта вывиха в тазобедренном суставе. Они характеризуются различным смещением головки бедренной кости по отношению к плоскости вертлужной впадины.
Но все четыре типа объединяют общие симптомы, которые являются типичными для развития вывиха в любой локализации. Их знание и адекватная оценка позволит вовремя заподозрить эту серьёзную травму, и оказать пострадавшему первую помощь:
- Первым проявлением всегда становится резкий хруст или треск в области тазобедренного сустава. Его появление обусловлено механическим воздействием на связки, которое сопровождается их множественными небольшими разрывами в области наибольшего давления.
- Затем возникает сильная боль в нижней конечности, которая сначала имеет разлитой ноющий характер, а затем локализуется в области сочленения. Любая попытка пошевелить ногой или переместить её с помощью рук приведёт к усилению болевых ощущений.
- Отмечается относительное укорочение конечности по сравнению со здоровой ногой – то есть их длина различается только внешне. При измерении по анатомическим ориентирам обе ноги оказываются одинаковыми по своей протяжённости.
- Головка и шейка бедренной кости при ощупывании определяются в области мягких тканей, окружающих таз. В норме они не должны находиться таким образом.
- Полное отсутствие активных движений – при попытке пошевелить ногой наблюдается только усиление боли.
- Наконец, симптом пружинящей фиксации, характерный для любого вывиха. Если попытаться вернуть повреждённую ногу в правильное положение физически, то при отпускании она снова приобретает исходный вид.
Поэтому и требуется как можно быстрее оказать первую помощь и вправить вывих бедра – симптомы как раз связаны с патологическим смещением головки бедренной кости.
Передний
Эти варианты встречаются гораздо реже, так как спереди тазобедренный сустав надёжно защищён мощными связками. Поэтому его развитие возможно только при значительном прямом механическом воздействии непосредственно на область сочленения. В зависимости от направления смещения, различается два типа переднего вывиха:
- Надлобковый вариант характеризуется поражением преимущественно верхней части оболочек сустава. При этом головка бедренной кости перемещается в мягкие ткани паховой области, где она нередко определяется визуально. Там же можно нащупать её контуры через кожу. Конечность, в отличие от других типов, не приобретает особенный вид, располагаясь симметрично по отношению к здоровой ноге. Отмечается лишь её визуальное укорочение.
- Запирательный вариант отличается повреждением связочного аппарата в нижней части, если воздействие на сустав происходило с задней или наружной стороны. Головка бедра перемещается через образовавшийся дефект в область мягких тканей промежности и половых органов. На ощупь её можно определить по нижней трети паховой складки. Нога при передненижнем типе смещения приобретает самый характерный вид – она согнута в тазобедренном и коленном суставе, и отведена кнаружи.
Задний
Эти разновидности травмы занимают больше двух третей в общей структуре – это объясняется анатомическими особенностями и типичными механизмами повреждения. В области задненижней поверхности сустава имеется промежуток, который не укреплён сухожильными волокнами.
В зависимости от её дальнейшего движения, также различаются два типа заднего вывиха – верхний и нижний. И их тоже можно легко различить между собой, ориентируясь лишь на внешний вид конечности:
- Чаще всего реализуется подвздошный вариант повреждения, когда головка бедренной кости после разрушения суставной капсулы перемещается вверх. Затем она оказывается в толще мягких тканей ягодичной области, где толстый слой мышечной ткани тормозит её дальнейшее движение. Нащупать её там практически невозможно. Нога при этом немного сгибается в тазобедренном суставе, бедро приводится и поворачивается внутрь.
- Реже наблюдается седалищный вариант травмы – в таком случае головка бедренной кости осуществляет практически прямолинейное движение через образовавшийся дефект. Её конечной точкой смещения становятся мягкие ткани в нижней части ягодичной области. Нередко удаётся даже нащупать образование через кожу. Внешне нога при этом значительно согнута в тазобедренном и коленном суставе, приведена и повёрнута внутрь.
Несмотря на множество перечисленных вариантов, мероприятия первой помощи будут одинаковы в любом случае – это обезболивание и создание функционального покоя поражённой конечности.
Застарелый
Симптомы вывиха бедра следует разделять между собой в зависимости от типа повреждения. В общем же, пострадавший жалуется на достаточно серьезную боль в области тазобедренных суставов.
Помимо деформации и вынужденного положения травмированной конечности, основным симптомом вывиха бедра является сильная боль. При заднем вывихе бедра нога сгибается и поворачивается коленом внутрь. Чем сильнее сгибание, тем больше вероятность седалищного заднего вывиха бедра. Соответственно, при подвздошном вывихе нога согнута меньше.
Для каждого из типов вывиха бедра свойственны следующие физические проявления:
- вынужденное размещение конечности;
- изменение формы тазобедренного сустава;
- сильно или не очень, но, тем не менее, очевидное укорочение ноги на той стороне, где произошло повреждение.
Даже самые незначительные смещения в области представленного сустава являются болезненными, резко ограниченными и проходят в сопровождении специфического сопротивления. Если же говорить про более активные движения, то они представляются невозможными.
В случае с передним вывихом, конечность человека является повернутой к наружной части, отведенной в сторону. При этом она также будет подогнута не только в бедренном, но и в коленном суставе. Передний и нижний вывих
проходит при сопровождении более очевидного отгибания и отведения поврежденной области.
Вывих, случившиеся непосредственно в бедре, может проходить в сопровождении и с отрывом небольшой части вертиговой впадины. В некоторых случаях оказывается надломленным хрящ навершия бедренной кости. При задних и нижних травмах бедра часто определяется сильный ушиб седалищного нерва.
Способы лечения
Лечение вывиха бедра может осуществляться двумя способами:
- Консервативный (закрытое вправление);
- Хирургический (открытое вправление).
Показания для проведения закрытого вправления:
- Свежий вывих;
- Отсутствие осложнений и повреждений суставной капсулы.
Условия для проведения консервативного лечения:
- Вправление проводится под общим наркозом в условиях операционной;
- В обязательном порядке применяются миорелаксанты – препараты, способствующие расслаблению скелетных мышц. Это условие необходимо, так как в противном случае сокращенный мышечный каркас не позволит вправить головку сустава;
- В процедуре вправления участвуют 2 человека: травматолог и его ассистент;
- При вправлении производятся движения, как и в момент получения травмы, но только в обратном порядке.
В современной травматологии используют 2 способа закрытого вправления:
- Кохера. Во время вправления пациент лежит на жесткой поверхности, на спине. Ассистент удерживает таз, а врач производит вправление;
- Джанилидзе. Пациент лежит на животе, при этом больная нога свисает. Ассистент обеспечивает неподвижность таза, а травматолог сгибает ногу в колене и вправляет сустав.
Показания для проведения хирургического лечения:
- Наличие осложнений;
- Отсутствие эффекта от закрытого вправления;
- Застарелый и привычный вывих.
После вправления показана длительная иммобилизация нижней конечности. В данном случае накладывается гипсовая повязка, которая должна фиксировать сразу 3 сустава:
- Голеностопный;
- Коленный;
- Тазобедренный.
Такой способ поможет надежно обездвижить ногу.
Длительность периода иммобилизации зависит от вида вывиха и метода лечения (от 1 месяца и более).
В течение первого месяца показан постельный режим. После чего пациенту разрешается вставать и ходить с костылями. Нагружать ногу запрещается в течение 2 – 3 месяцев после получения травмы. Ходить, опираясь на поврежденную ногу, пациент может только с разрешения врача, не ранее чем через 3 месяца после проведенного лечения.
Чем раньше будут оказано лечение при вывихе бедра, тем быстрее будет проходить восстановление пациента после травмы. Вся первая помощь направлена на подготовку к последующему вправлению – единственному консервативному способу лечения. Она должна включать в себя следующие этапы:
- Первым делом нужно создать психологический покой для пациента – он должен избегать любых попыток вставания на поражённую конечность. Осевая нагрузка в таком случае лишь увеличить объём повреждения оболочек сустава, что усугубит тяжесть повреждения.
- Лучше, если человек примет лежачее положение – для удобства ему лучше расположиться на здоровом боку. Это исключит дополнительное механическое воздействие при заднем вывихе.
- Немедленно вызывается скорая помощь, чтобы транспортировать пострадавшего в больницу.
При оказании первой помощи при вывехе, медиками на месте обычно осуществляется обезболивание, а также иммобилизация конечности с помощью лестничных шин. Перемещение пациента рекомендуется проводить на носилках, но в редких случаях возможно передвижение до машины скорой помощи с полной посторонней опорой – с помощью двух людей. Они поддерживают больного за плечи с каждой стороны, не давая наступать на поражённую ногу.
Вправление
До поступления в больницу не рекомендуется самостоятельно пытаться вправлять вывих бедра – лечение должно осуществляться только под контролем врача. В стационаре осуществляется дополнительное обезболивание, которое позволит пациенту успокоиться, и упростит проведение процедуры.
Травматический вывих бедра в настоящее время вправляется согласно двум методикам. Их выбор зависит только от варианта травмы:
- Способ Джанелидзе применяется преимущественно при задних типах смещения – подвздошных и седалищных. Для начала пациента кладут на высокую кушетку, чтобы поражённая нога свободно свешивалась с неё в течение 15 минут. Этим действием достигается дополнительное расслабление мышц. Затем осуществляется давление на согнутую в колене конечность пострадавшего, одновременно немного вращая её. Вправление сопровождается появлением характерного щелчка.
- Способ Кохера используется только при передних вариантах вывиха – надлобковых и запирательных. Больной укладывается на спину, после чего помощник надёжно фиксирует его таз, прижимая его. Врач сгибает поражённую ногу в тазобедренном и коленном суставе, дополнительно приводя её внутрь. Затем он постепенно осуществляет её вытяжение на себя, одновременно вращая наружу. В этот момент обычно происходит щелчок, указывающий на вправление.
Фиксация
Гипсовая повязка для лечения применяется крайне редко – преимущество отдаётся непрямым методам вытяжения. Они не только создают функциональный покой для сустава, но и обеспечивают ускорение заживления его оболочек:
- На промежуток от 3 до 4 недель осуществляется полная иммобилизация конечности – она укладывается на специальную шину Белера.
- На голень и бедро с помощью лейкопластыря фиксируются ленты, к которым прикреплены небольшие грузы – осуществляется вытяжение.
- Через 4 недели пациенту постепенно разрешается вставать, но при этом избегать положения сидя. Осуществляется дозированная нагрузка – ходьба с костылями.
- В это же время больной начинает проходить курс активного восстановления – назначается программа лечебной физкультуры (ЛФК), включающая упражнения для укрепления мышц бедра.
- Через 14 недель щадящий режим завершается, и пациенту разрешается полноценно опираться на поражённую конечность. Но ещё некоторое время разрешается пользоваться тростью.
Первые четыре недели пострадавший не бездействует – ему назначаются пассивные процедуры физиотерапии. О массаже в этом периоде говорить ещё рано, но различные прогревающие методики оказывают хорошее восстанавливающее действие.
Во всех случаях травматического вывиха бедра больной нуждается в экстренной госпитализации. Методика лечения травматического вывиха зависит от его тяжести и наличия либо отсутствия сопутствующего повреждения мягких тканей и кости.
При неосложнённом вывихе бедра после рентгенографии и уточнения вида вывиха больного переводят в операционную. Вправление вывиха производится обязательно под наркозом и на фоне введения миорелаксантов (веществ, расслабляющих мускулатуру).
Методика вправления различных вывихов бедра заметно отличается. В общем виде при вправлении вывиха врач в обратном порядке повторяет воздействие, приведшее к травме. Таким образом головка бедренной кости как бы повторяет свой путь возвращаясь в итоге в вертлужную впадину.
При осложнённых вывихах зачастую требуется операция для ушивания разорванных связок и/или постановки на место костных отломков.
Строго обязательным является постельный режим в посттравматическом периоде.
Дальнейшая тактика лечения индивидуальна. При неосложнённых вывихах требуется иммобилизация на срок до трёх недель и в дальнейшем – использование костылей на срок от 10 дней до двух месяцев. При успешной реабилитации эти сроки могут быть сокращены.
При наличии сопутствующих повреждений может быть показано наложение гипсовой повязки, скелетное вытяжение или костная фиксация. В таких случаях срок лечения может значительно увеличиваться.
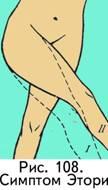
Во всех случаях лечение вывиха бедра происходит под постоянным наблюдением травматолога с выполнением контрольных ренгеновских снимков, оценкой успешности назначенного лечения, скорости восстановления функции сустава и соответствующей коррекцией текущего лечения.
При вывихах тазобедренного сустава применяют метод закрытого вправления под общим наркозом. Необходимо провести лечение в течение первых 24 часов, потому что травма может вызывать нарушение кровообращения и некроз головки. Застарелые повреждения, оскольчатые переломы требуют хирургического вмешательства.
Вправление
Первый вариант используется при задних и передних запирательных вывихах, второй – при передневерхних. Пациенту вводят общий наркоз, так как процедура довольно болезненная, и миорелаксанты для расслабления напряженных мышечных волокон.
Вправлять сустав необходимо в определенном положении в зависимости от способа терапии. Хирург проводит манипуляции с помощью ассистента, добивается восстановления правильного положения сустава, что сопровождается характерным щелчком.
Процесс лечения достаточно прост и подразумевает максимально быстрое вправление и достаточно короткую фиксацию. После этого в обязательном порядке необходимо проводить специфическую терапию (физиологические процедуры и лечебную гимнастику).
Вывих в области бедра травматического типа проходит в сопровождении рефлекторного сокращения крупных мышц бедра и ягодичных областей. Для удачного и грамотного вправления следует как можно лучше расслабить данные мышцы.
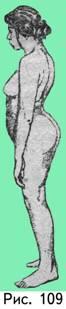
В процессе вправления недавно полученных передних и нижних, задненижних и задневерних повреждений бедра следует использовать метод Джанелидзе (как наименее травматичный, но достаточно болезненный). Если же речь идёт о вправлении более старых или же свежих передних и верхних вывихов, то актуальным будет метод Кохера.
В случае с передними и верхними вывихами в области бедра, метод Джанелидзе не используется, потому что слишком велика вероятность при осуществлении вправления, сломать навершие бедренной кости.
После того как было осуществлено накладывание скелетного вытяжения, с ним необходимо проходить не меньше трех-четырех недель. После этого пострадавшему необходимо будет перемещаться при помощи костылей около 10-ти недель. Также речь идёт о назначении специальной терапии и гимнастики лечебного характера.
Повреждение хряща окончания кости бедра при осуществлении его вывиха практически всегда сопровождается развитием такого артроза тазобедренного сустава, который становится катализатором изменения его формы. Альтернативное название представленного явления коксартроз в отдаленном периоде.






Оставить комментарий