- Диагностика заболевания
- Классификация
- Лечение спондилоартроза поясничного отдела позвоночника
- Оперативное лечение
- Первая степень
- Вторая степень
- Третья степень
- Осложнения
- Патогенез
- Причины возникновения
- Прогноз и профилактика
- Симптомы спондилоартроза
- Спондилоартроз у детей и беременных женщин
- Стадии спондилоартроза
Оглавление
Диагностика заболевания
Выявить наличие спондилоартроза, в том числе серонегативного, можно с помощью проведения следующих медицинских мероприятий:
- рентгенография позвоночника (позволяет обнаружить суставные изменения позвоночника, характерные для спондилоартроза);
- МРТ позвоночника, компьютерная томография (для более детального определения характера поражения позвоночника);
- радиоизотопное сканирование позвоночника (позволяет выявить наличие воспалительного процесса в суставах позвоночника);
- УЗИ сосудов шеи, головы (для выявления сдавливания позвоночной артерии).
Выявить спондилоартроз можно с помощью методов аппаратной диагностики
В качестве методов диагностики в первую очередь используют жалобы пациента, течение его заболевания (когда впервые возникло, с каких проявлений начиналось и как прогрессировало) и осмотр (атрофия мышц, нарушение осанки и подвижности). После этих методов назначаются инструментальные исследования:
- Рентгенография (в боковой и прямой проекции) – позволяет определить структуру костной ткани, наличие сращений позвонков, остеофиты и пр.;
- КТ (компьютерная томография) – более точная диагностика, по сравнению с рентгеном, определяющая мелкие отклонения от нормы, как костной ткани, так и хрящевой;
- МРТ (магнитно-резонансная томография) – позволяет обнаружить мельчайшие патологии хрящей, связок, костей и сосудов;
- Радиоизотопное сканирование – позволяет выявить воспалительные процессы в суставах;
- Ангиография (контрастное рентгенологическое исследование позвоночной артерии) – позволяет определить ее проходимость и наличие патологических изменений в токе крови;
- Диагностическая блокада (является последним этапом диагностики спондилоартроза) – в полость предполагаемого пораженного сустава вводят Лидокаин (или другой анестетик) и глюкокортикостероид (Преднизолон и пр.). Прекращение болевого синдрома свидетельствует о поражении сустава позвоночника.
Для подтверждения диагноза поясничный спондилоартроз выполняют рентгенографию поясничного отдела позвоночника. При спондилоартрозе обнаруживается сужение суставных щелей, более выраженное в нижней части поясничного отдела, субхондральный склероз и остеофиты по краям фасеточных суставов.
Могут также выявляться суставные эрозии, кисты и подвывихи суставов. Для оценки вовлеченности мягких тканей и степени их компрессии при необходимости назначают МРТ позвоночника. При наличии неврологических симптомов (обычно наблюдаются при сочетании спондилоартроза с другими дистрофическими заболеваниями позвоночника) больного направляют на консультацию к неврологу.
Диагностика спондилоартроза поясничных позвонков достаточно простая и незамысловатая:
- Опрос пациента на предмет жалоб на момент обращения к врачу, о развитии заболевания (с чего начиналось, какими жалобами сопровождалось и пр.);
- Осмотр пациента – могут быть видны внешние изменения осанки, искривления позвоночника, нарушение походки, напряжение мышечного каркаса спины и пр.;
- Рентгенография позвоночного столба в боковой и прямой проекции – структура позвонков, их форма, наличие сращений, деформаций, остеофитов и пр.;
- КТ позвоночного столба (компьютерная томография) – более точный, по сравнению с рентгеном, метод диагностики, позволяет определять незначительные отклонения от нормы костной и хрящевой ткани;
- МРТ позвоночного столба (магнитно-резонансная томография) – самая точная диагностическая процедура, позволяет обнаружить спондилоартроз на самом раннем этапе, определяет минимальные отклонения от нормы хрящей и костной ткани, связочного и мышечного аппарата, а также состояние нервов и сосудов;
- Радиоизотопное сканирование – используется в качестве дополнительного метода обследования, когда основные не дают полной картины заболевания, позволяет определить воспаление позвоночных суставов;
- Ангиография – позволяет определить проходимость позвоночной артерии и патологические нарушения кровотока;
- Диагностическая блокада – в полость предполагаемого пораженного позвоночного сустава производится укол анестетика (чаще всего применяется Лидокаин). Прекращение болевых ощущений после этой процедуры свидетельствует о спондилоартрозе.
Диагностика спондилоартроза осуществляется с помощью пальпации, рентгена, компьютерной или магнитно-резонансной томографии. Опытный врач сможет определить рассматриваемую патологию при осмотре и по жалобам пациента.

На рентгеновских снимках, которые должны быть сделаны в 2 проекциях, можно обнаружить характерные для этого заболевания суставные изменения. В частности, это может быть сужение суставной щели либо его отсутствие, уплотнения в костной и хрящевой ткани, а также субхондральный склероз.
Томография как компьютерная, так и магнитно-резонансная, позволяют выявить нарушения, имеющиеся в костной и хрящевой ткани позвоночника на ранней стадии развития патологии. Применяется и радиоизотопное сканирование позвоночника, которое позволяет определить наличие в суставах позвоночника воспалительного процесса.
Поводом для проведения диагностики пациента используются его жалобы, ход болезни (когда появились боли впервые, как именно проявлялись, с чего начинались, как прогрессировали), осмотра специалистом на предмет:
- Рентгенография. Выполняется и в боковой, и в прямой проекции. Это позволить более детально определить строение костных тканей, есть ли в наличии сросшиеся позвонки, остеофиты и так далее.
- Компьютерная томография. КТ – это гораздо точнее диагностика, в сравнении с рентгеном. Она позволит определить даже самые маленькие аномалии как в костных тканях, так и в хрящевых.
- Томография магнитно-резонансная. МРТ – дает возможность выявить мельчайшие анормальности хрящей, костей, связок и сосудов.
- Сканирование радиоизотопом. Позволяет определять области воспалительных процессов в суставах.
- Ангиография. Это обследование позвоночной артерии при помощи константного рентгенологического обследования – позволит определить в деталях ее проходимость, а также наличие аномальных явлений в потоках крови.
- Диагностическая блокада. Это последний и завершающий этап в диагностике заболевания спондилоартроз. В область пораженного заболеванием сустава вводится при помощи инъекций анестетик и глюкокортикостероид. Если боль проходит, это является лишним подтверждением того, что сустав позвонка поражен заболеванием.
Классификация
- Деформирующий спондилоартроз, что возникает в результате травм в области позвоночного столба, нарушения осанки и проблем с обменом веществ. Чаще всего встречается у пожилых людей.
- Анкилозирующий спондилоартроз. Изменения позвоночных суставов приводят к болям при поворотах в стороны, при ходьбе, затрудняют дыхание.
Спондилоартроз делят на три большие группы, в зависимости от расположения процесса:
- Цервикоартроз – спондилоартроз шейного отдела позвоночника;
- Дорсартроз – спондилоартроз грудного отдела позвоночника;
- Люмбоартроз – спондилоартроз поясничного отдела позвоночника.
Также выделяют 4 стадии развития заболевания:
- 1 стадия – бессимптомное течение с начальными процессами в суставах (потеря эластичности диска, нарушения в связках и суставных оболочках), диагностируется случайно, при проф. осмотрах;
- 2 стадия – возникают первые болевые симптомы, усталость в спине, нарушение подвижности позвоночника, нарушения уже на уровне фиброзных колец;
- 3 стадия – присоединяются воспалительные процессы, поражается костная поверхность сустава, возникают небольшие остеофиты, нарушается функция связочного аппарата;
- 4 стадия – движения в пораженном отделе позвоночника отсутствуют, возникает анкилоз и спондилез, остеофиты крупных размеров, нарушения сосудистой и нервной проходимости. Эта стадия не обратимая..
В зависимости от течения патологического процесса спондилоартроз делится еще на несколько типов:
- Деформирующий тип – происходит деформация формы позвонков остеофитами;
- Дегенеративный тип – происходит разрушение суставных поверхностей в месте сочленения позвоночника с ребрами и в области дуг позвонков, а также разрушение структуры межпозвоночного диска;
- Анкилозирующий тип – носит название болезни Бехтерева, поражает многие суставы человека, значительно деформируя их;
- Дугоотросчатый тип – процессы происходят в суставах между позвоночником и ребрами и в дугоотросчатых суставах;
- Унковертебральный тип – располагается между остистыми отростками по задней поверхности между 1 и 2 шейными позвонками;
- Диспластический тип – проявляется полным нарушением строения суставов, их деформацией;
- Полисегментарный тип – затрагивает одновременно 2 и более отдела позвоночника.
Существует две основные классификации спондилоартроза поясничных позвонков. Первая из них по стадийности процессов:
- 1 стадия – бессимптомная, начальные процессы развития заболевания в фасеточных суставах (снижение эластичности межпозвоночного диска, первичные изменения в связках и суставных оболочках).
- 2 стадия – стадия первых симптомов в виде периодических болей, усталости в спине, нарушении подвижности позвоночника; процесс затрагивает уже фиброзные кольца.
- 3 стадия – присоединение к процессу воспалительных реакций, вовлечение костной поверхности фасеточного сустава, начинают расти остеофиты, нарушается функция связок .
- 4 стадия – необратимая стадия, движения в поясничном отделе позвоночника отсутствуют или практически отсутствуют, остеофиты достигают крупных размеров, возможны нарушения сосудистой проходимости и проведения нервных импульсов.
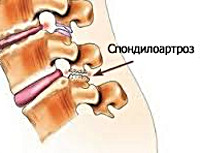
Вторая классификация делит спондилоартроз поясничных позвонков по течению патологического процесса:
- Деформирующий тип – происходит деформация тел и отростков позвонков крупными костными наростами (остеофитами);
- Анкилозирующий тип (болезнь Бехтерева) – частный случай спондилоартроза с выраженной деформацией большого количества позвонков;
- Диспластический тип – проявляется тотальным нарушением строения позвоночных суставов и их выраженной деформацией;
- Полисегментарный тип – включает в процесс патологических изменений два и более отдела позвоночника (поясничный и грудной, поясничный и шейный).
Спондилоартроз разделяют на три крупные группы, в зависимости от того, в какой области позвонка он прогрессирует:
- Цервикоартроз – спондилоартроз в шейном отделе позвоночника.
- Дорсартроз – спондилоартроз в области грудной клетки.
- Люмбоартроз – спондилоартроз поясничной области позвонка.
По стадиям формирования рассматривают 4 фазы развития:
- Первая. Начальные процессы не сопровождаются какими-либо симптомами. На этом этапе происходит утрата пластичности позвоночного диска, расстройства в связках, а также в заставочных оболочках. Обнаруживается, как правило, случайно при обычном профилактическом медосмотре.
- Вторая. На этой стадии развития начинают проявляться болевые ощущения в области спины, усталость, расстройства подвижности позвонка.
- Третья. К уже прогрессирующей болезни прибавляются воспалительные процессы, ими поражаются костные плоскости сустава, приступают к формированию маленькие остеофиты, работа связочного аппарата нарушается.
- Четвертая. В очаге поражения позвоночного столба двигательные функции не работают, возникает анкилоз, спондилез, остеофиты имеют крупные размеры, проявляются нарушения нервной и сосудистых систем. Эта фаза развития заболевания является необратимой.
Рассматривая заболевание в процессах патологических изменений, можно выделить несколько типов:
- Деформирующий. Данный процесс подразумевает деформацию позвоночных форм остеофитами.
- Дегенерирующий. Процесс разрушения поверхностей суставов в тех местах, где соединяются позвоночный столб и ребра, а также по части дуг позвонков, разрушается строение межпозвоночного диска.
- Дугоотросчатый. Разрушительные процессы происходят и в областях соединения позвоночника и ребер, и в дугоотросчатых суставах.
- Анкилозирующий. Именуется болезнью Бехтерева, способна поражать большинство суставов, при этом сильно деформируя их.
- Диспластический. Это полное разрушение структуры сустава и дальнейшей деформацией.
- Унковертебральный. Процесс разрушения, которых происходит в районе первого и второго шейных позвонков промеж остистыми отростками, расположенными на задней (задней) поверхности.
- Полисигментарный. Этот разрушительный процесс затрачивает более двух отделов позвоночника.
Лечение спондилоартроза поясничного отдела позвоночника
Лечение спондилоартроза можно разделить на 2 основные группы:
- Консервативное (медикаментозное, физиотерапия);
- Оперативное.
Этот вид терапии направлен как на устранение симптомов болезни, так и на механизм развития патологии. Используется несколько групп препаратов:
- НПВП – уменьшают болевой синдром и воспалительные процессы. Используются как таблетированные формы (по 1-3 таблетки в день при возникновении болей), так и инъекционные (1-2 инъекции в день при выраженных болях). Это Диклофенак, Диклоберл, Анальгин, Пироксикам, Баралгин и пр.;
- Хондропротекторы – уменьшают процессы разрушения хряща, частично восстанавливают хрящевые клетки. Используются чаще в таблетированной форме, однако возможно и внутрисуставное введение. Это Глюкозамин, Хондрофлекс, Мукосат, Артрин, Эльбона и др.;
- Миорелаксанты – назначаются в качестве дополнительной терапии, когда происходит рефлекторное напряжение мышечного каркаса спины. Это Толперизон, Сирдалуд, Мидокалм и пр.;
- Витамины группы В – эффективнее всего использовать инъекционное введение витаминов В1, В2, В6.
Также достаточно эффективны корсеты для спины, которые способствуют разгрузке позвоночника и, тем самым, уменьшению прогрессирования болезни и ускорению восстановительных процессов.
Оперативное лечение
Чаще всего при спондилоартрозе применяется фасетэктомия – удаление пораженного сустава и создание неподвижного блока. Таким образом, удается полностью ликвидировать болевой синдром, однако участок позвоночника будет неподвижным.
Также производится удаление остеофитов и замена сустава на искусственный имплантат. В случае сужения спинномозгового канала и развития неврологической симптоматики проводится восстановление проводимости по нервным окончаниям и спинному мозгу.
Методы лечения спондилоартроза дифференцируют в зависимости от степени заболевания.
Первая степень
При первой степени заболевания, когда проявляются начальные признаки спондилоартроза, необходимо применять лечебный массаж с целью корректировки положения межпозвонковых суставов. Массажные движения должны быть осторожные, глубокие и безболезненные.
С помощью массажа можно добиться мышечного расслабления, снятия ограничений в движении позвонков, предотвращения их повторного блокирования. На первой стадии болезни можно сделать МРТ, если есть подозрения по поводу уменьшения высоты межпозвонкового пространства и количества суставной жидкости.
Массаж расслабляет мышцы и улучшает кровоток
Вторая степень
Вторая степень умеренного спондилоартроза лечится посредством приема медикаментозных препаратов для снятия воспаления.
Также на второй стадии применяют хондропротекторы (лекарственные средства для защиты и регенерации хрящевой и соединительной тканей сустава). После снятия воспаления можно приступать к мануальной терапии.
Третья степень
Как лечить спондилоартроз на третьей степени?Делается это с помощью целого комплекса мероприятий:
- медикаментозное лечение;
- лечебный массаж;
- мануальная коррекция;
- ЛФК;
- рефлексотерапия;
- электрофорез;
- вытяжение позвоночника.
Медикаментозное лечение заключается в применении противовоспалительных средств и хондропротекторов (как и на предыдущей стадии).
Мануальная коррекция подразумевает глубокий, проникающий, безболезненный массаж (постизометрическая релаксация).
Лечебный массаж назначается индивидуально, так как данная методика показана не всем: массаж может привести к обострению заболевания и усилению болей.
Массаж делается с применением противовоспалительных мазей, линиментов. Продолжительность сеанса – не более 20 минут. Курс – 15-20 дней. Массаж непременно должен проводить квалифицированный специалист, отлично знающий структуру тела. Важно не только помочь пациенту, но и не навредить.
Упражнения ЛФК при спондилоартрозе способны частично разгрузить фасеточные суставы, укрепить мышцы позвоночника. Комплекс упражнений подбирается индивидуально, в зависимости от отдела позвоночника, где возникла болезнь. Все движения делаются под контролем специалиста по лечебной физкультуре (хотя бы первое время).
Упражнения ЛФК при спондилоартрозе разгружают суставы
Несколько примеров упражнений, показанных при спондилоартрозе:
- сгибаем ноги в коленях в положении лежа на спине. Одну ногу отрываем от пола, прижимаем ее руками к груди. Остаемся в этом положении несколько секунд. Расслабляемся, затем делаем еще 10 подходов. С другой ногой делаем то же самое;
- ложимся на спину, вытягиваем ноги и руки. Одну ногу отрываем от пола, поднимаем на уровень 20 см от пола, задерживаем на 5 секунд. Опускаем, повторяем 25-30 раз. То же самое делаем с другой ногой;
- садимся на стул, наклоняемся вперед и пытаемся достать до пальцев ног. Повторяем 10-15 раз;
- ложимся на спину, ноги максимально сгибаем в коленях, не отрывая стопы от пола. Разводим колени в стороны, затем сводим обратно. Повторяем 15 раз;
- упражнение «ножницы»: лежа на спине, прямые ноги поднимаем вверх и совершаем маховые перекрестные движения.
Вытяжение позвоночника (аутогравитационная терапия) позволяет удлинить позвоночный столб, устранить мышечные спазмы, удерживать позвоночник в нужном положении , устранить смещение (антелистез) позвонков при спондилоартрозе.
Лечение заболевания в подавляющем большинстве случаев консервативное. Важнейшую роль играет немедикаментозная терапия, включающая в себя массаж и лечебную физкультуру. Массаж уменьшает спазм мышц, способствует активизации кровообращения и тканевого обмена в области поражения. ЛФК помогает уменьшить боли и восстановить функциональную активность позвоночника. Параллельно назначают физиотерапевтические процедуры: ультразвук, электрофорез кобальта, серы и цинка, фонофорез с гидрокортизоном и магнитотерапию.
Для уменьшения острой боли при отсутствии признаков выраженного воспаления применяют парацетамол или трамадол. При наличии воспалительных явлений назначают НПВС: целекоксиб, мелоксикам, нимесулид, ибупрофен, диклофенак и т. д. Наряду с таблетированными формами используют противовоспалительные и согревающие гели и мази. При выраженных спазмах применяют миорелаксанты: тизанидин, толперизон и баклофен. Кроме того, в последние годы при артрозах различной локализации, включая спондилоартроз, наряду с перечисленными выше лекарственными средствами все более активно назначают хондропротекторы: экстракт морских рыб, глюкозамин, хондроитин сульфат и т. д. Эти препараты предотвращают прогрессирование дегенеративных изменений в хрящевой ткани и замедляют развитие спондилоартроза.
При упорном болевом синдроме производят блокады с новокаином и кортизоном в область фасеточных суставов. Кроме того, при отсутствии эффекта от обычного лечения иногда осуществляют малоинвазивную радиочастотную деструкцию болевых рецепторов в области пораженных суставов. Процедура хорошо переносится больными и выполняется в условиях поликлиники.
При неэффективности консервативного лечения у молодых больных в отдельных случаях проводят хирургические операции, в ходе которых врач устанавливает между остистыми отростками специальные имплантаты – межостистые спойлеры. Эти конструкции помогают расширить межпозвоночные отверстия и снизить нагрузку на позвоночные диски. Операция относится к категории относительно малотравматичных хирургических вмешательств и может проводиться под местной анестезией, как в условиях стационара, так и амбулаторно. Это расширяет возможности использования методики при лечении пожилых пациентов, которые нередко страдают сопутствующими соматическими заболеваниями и тяжело переносят общий наркоз и обширные операции.
Весь процесс лечения спондилоартроза направлен на устранение болевого синдрома, прерывания развивающейся болезни, оптимизацию нагрузок на позвоночник. Лечение может быть:
- Консервативным.
- Оперативное.
Медикаментозный метод лечения
Этот вид лечения направлен на ликвидацию симптомов заболевания. Могут применяться препараты:
- НПВП – рассчитан на уменьшения болевых ощущений, а также воспалительных процессов. Применяется в виде таблеток (от 1 до 3 в сутки при проявлениях болевого синдрома) или в виде инъекций (от 1 до 2 в сутки в день возникновения боли).
- Лекарственные препараты: Деклофенак, Пироксикам, Диклоберл, Баралгин, Анальгин и другие.
- Хондропротекторы. Препараты, способствующие уменьшению разрушительного процесса хряща, со способностью частичного восстановления хрящевой клетки. Применяется чаще всего в таблетках, впрочем, может использоваться при необходимости и инъекцией вводят внутрь сустава.
- Лекарственные препараты: Хондрофлекс, Артрин, Глюкозамин, Мукосат, Эльюбона и другие.
- Миорелаксанты. Назначаются больному как дополнительная терапия в случаях проявления рефлекторного напряжения мышечной скелета спины.
- Препараты: Мидокалм, Толперизон, Сирдалуд и другие.
- Витамины группы В. Лучше всего вводить внутримышечно.
Физиотерапевтический метод лечения
Сегодня в лечении спондилоартроза огромное значение отведено лечебным физиопроцедурам, которые укрепляет мышечные ткани поясничного и грудного отделов. А в сочетании с плаванием и массажем дает существенные результаты.
Физиотерапия в лечении спондилоартроза позволяет усилить эффект от приема медикаментозных препаратов, способствует ускорению процесса выздоровления пациента, предупреждает прогрессирование болезни. Самые используемые и действенные методы:
- Магнитная терапия.
- Процедуры электрофореза.
- Массаж спины.
- Тракция позвонков.
- ЛФК.
- Плавание в бассейне.
- Иглоукалывание.
- Лазерная терапия.
- Термотерапия.
Осложнения
Как правила 3 и 4 этапы развития спондилоартроза часто дают осложнения:
- Происходит травматизация позвоночной артерии.
- Спондилолистез.
- Инвалидность.
- Параличи и парезы.
- Полностью разрушаются функции тазовых органов.
- Нестабильность позвоночника.
- Летальный исход.
Последние две стадии спондилоартроза поясничных позвонков достаточно часто сопровождаются осложнениями:
- Нарушение функции тазовых органов (недержание мочи, отсутствие позывов на дефекацию и мочеиспускание, недержание кала и др.);
- Травмы позвоночной артерии (разрывы, сдавления, тромбозы и пр.);
- Инвалидизация;
- Парезы и параличи нижних конечностей;
- Спондилолистез;
- Нестабильность позвоночника той или иной степени выраженности;
- Летальный исход.
Патогенез
Пусковым моментом поясничного спондилоартроза обычно становится нарушение амортизирующей функции студенистого ядра межпозвонковых дисков. Из-за перегрузки ядро становится менее эластичным, высота диска уменьшается, давление на фасеточные суставы и суставные поверхности позвонков увеличивается. Излишнее давление на хрящ нарушает нормальную деятельность хондроцитов – клеток, синтезирующих коллаген, который является частью хрящевой ткани. Структура хряща нарушается, его слой истончается, а поверхность становится неровной.
Из-за уменьшения высоты диска нарушается симметрия при напряжении связок позвоночника и околопозвоночных мышц, что приводит к неравномерному распределению нагрузки на костные и хрящевые структуры и еще больше усугубляет патологические изменения в суставах позвоночника. На определенном этапе в суставах возникает воспаление, способствующее выбросу воспалительных медиаторов и высвобождению простагландинов и коллагеназ, разрушающих коллаген суставного хряща.
Причины возникновения
Специалистам в сфере травматологии и ортопедии пока не удается точно определить первопричину, лежащую в основе развития поясничного спондилоартроза, однако, установлено, что данная патология является мультифакторным заболеванием, ее развитие может быть обусловлено генетической предрасположенностью, влияниями среды или комбинацией этих факторов. Имеется явная связь с возрастом (частота заболеваемости резко увеличивается в старческом и пожилом возрасте) и с полом (женщины болеют вдвое чаще мужчин).
Раннему развитию спондилоартроза способствуют врожденные аномалии поясничного отдела позвоночника, в том числе – незаращение дуги позвонка, сакрализация (слияние крестца и V поясничного позвонка) и люмбализация (формирование дополнительного поясничного позвонка из-за отделения верхней части крестца). Имеет значение и нарушение суставного тропизма – состояние, при котором фасеточные суставы расположены асимметрично, что влечет за собой неравномерное распределение нагрузки на позвоночник.
В числе экзогенных факторов, способствующих развитию поясничного спондилоартроза – травмы и чрезмерные нагрузки на позвоночник. Вероятность возникновения травм позвоночника увеличивается с возрастом, что в значительной степени обусловлено ухудшением физической формы. Сталкиваясь с непривычной физической нагрузкой, люди среднего и пожилого возраста, не уделяющие достаточно внимания физической активности, нередко перенапрягаются и получают микротравмы, способствующие возникновению и развитию артрозных изменений в фасеточных суставах.
Чрезмерная нагрузка на поясницу обычно обусловлена излишним весом (в т. ч. ожирением) или условиями труда: поднятием тяжелых грузов, длительным пребыванием в вынужденном положении и т. д. Определенную роль могут играть и занятия видами спорта, сопряженными с поднятием тяжестей (штангисты) или интенсивными движениями в поясничном отделе позвоночника. Кроме того, в отдельную нозологическую категорию выделяют нестабильность позвонков, которая чаще возникает между IV и V или III и IV поясничными позвонками.
Основанием в формировании спондилоартроза являются изменения позвоночника дегенеративно-дистрофического характера, вызванные как природными процессами старения, так и разноплановыми факторами.
Врачи-вертебрологи выделают несколько ключевых факторов развития спондилоартроза:
- Патология развития позвоночника. Присутствие добавочного шестого поясничного позвонка, объединение в недвижимый блок 5 пятого, не до конца сформировавшиеся дуги позвонков.
- Травмы позвоночника. Как правило, спондилоартроз проявляется в следствии подвывиха в позвоночных суставах.
- Малоустойчивость позвонков.
- Остеохондроз.
- Стабильные увеличенные нагрузки на позвонок (сидячий образ жизни, профессиональные или любительские занятия спортом, тяжелый физический труд, плоскостопие).
Также имеется последовательность предполагающих причин, которые приумножают риск формирования данной аномалии.
- Естественное старение организма (после 65 лет).
- Лишний вес.
- У женщин после менопаузы.
- Наследственная предрасположенность к любым заболеваниям позвоночника.
- Заболевания аутоиммунной природы.
- Наличие таких болезней, как подагра или сахарный диабет.
- Несбалансированное питание, неправильный режим.
Спондилоартроз формируется последовательно, его начало состоит из изменений атрофического характера в хрящевых участках суставов. С развитием заболевания хрящевые клетки постепенно гибнут в результате чего начинают прогрессировать дегенеративные процессы, теряется эластичность в хрящах.
Далее, размер хряща уменьшается, в итоге происходит обнажение суставных плоскостей на кости. Происходит смена костных соединительных тканей, начинают проявляться воспалительные процессы. Это случается из-за разрушительных процессов в хрящевом суставе (он крошится и распадается на меленькие фрагменты).
Врачи-вертебрологи выделяют несколько основных причин развития спондилоартроза:
- Травмы позвоночника (чаще всего спондилоартроз образуется вследствие подвывиха в суставах позвоночника);
- Аномалии развития позвоночника (наличие дополнительного 6-го поясничного позвонка, слияние в неподвижный блок 5-го поясничного позвонка с крестцом, ассиметричные отростки позвоночника, не полностью сформированные дуги позвонков и пр.);
- Нестабильность позвонков;
- Спондилолистез;
- Остеохондроз;
- Постоянные повышенные нагрузки на позвоночник (сидячая работа, профессиональное занятие спортом, плоскостопие, работа с тяжестями).
Также существует ряд предрасполагающих факторов, которые увеличивают риск развития данной патологии:
- Возраст после 65 лет;
- Ожирение;
- Женщины после наступления менопаузы;
- Наследственная предрасположенность к заболеваниям позвоночного столба;
- Аутоиммунные заболевания;
- Наличие сахарного диабета, подагры;
- Нарушение режима и сбалансированности питания.
Спондилоартроз развивается постепенно и начинается с атрофических изменений в хрящах суставов. С течением болезни происходит гибель хрящевых клеток, происходят дегенеративные процессы в хрящах, и теряется их эластичность (от центра к периферии).
Далее возникает уменьшение размера хряща и, как следствие, обнажение суставных поверхностей на костных составляющих суставов. Происходит замена костной ткани соединительной (склерозирование) и возникают мелкие воспалительные процессы в суставах.
Это происходит по причине того, что разрушающийся хрящ крошится на мелкие фрагменты и эти отломки попадают в синовиальную жидкость. Краевые части костных поверхностей суставов начинают разрастаться и образуют остеофиты.
Существует ряд причинных факторов, наличие которых у пациента приводит к развитию спондилоартроза поясничного отдела позвоночника:
- Постоянные статические нагрузки на позвоночник ;
- Травмы позвоночника (включая микротравмы, полученные в течение длительного времени);
- Врожденные аномалии развития позвоночника;
- Нестабильность позвонков;
- Спондилолистез;
- Заболевание обмена веществ (нарушается усвоение тех или иных минералов и пр. необходимых для позвоночника составляющих пищи);
- Остеохондроз.
Также выделяют несколько предрасполагающих факторов, наличие которых в ряды увеличивают риск обнаружения со временем люмбоартроза:
- Сниженная физическая активность (сидячая работа, езда на машине, использование лифтов и отсутствие прогулок, тренировок и пр.);
- Ожирение и лишний вес;
- Женщины после прекращения менструаций (в периоде менопаузы);
- Нарушение осанки при работе за столом;
- Наследственная предрасположенность к любому заболеванию позвоночного столба;
- Плоскостопие;
- Резкое нарушение качества питания (недостаток белка, витаминов и минералов в течение длительного времени).
Механизм развития спондилоартроза поясничного отдела позвоночника достаточно простой и понятный. Начало патологических изменений возникает в хрящах суставов, где происходит их постепенная атрофия. С течением времени отмечается выраженная потеря эластичности в направлении от центра к периферии, как суставного хряща, так и межпозвоночного диска.
Хрящ настолько уменьшается в своих размерах, что обнажает костные поверхности суставов и, как следствие, замещение освободившегося пространства соединительной тканью. Последним этапом нарушения хрящевой ткани становится ее полное обезвоживание и рассыпание на мелкие крошки, которые проникают в синовиальную жидкость и вызывают там воспалительные процессы.
Причины возникновения заболевания напрямую зависят от индивидуальных особенностей каждого человека. Но выделяются несколько общих причин развития болевых ощущений поясничного отдела позвоночника, которые присущи всем пациентам:
- микротравмы и повреждения поясничного отдела позвоночного столба;
- физические нагрузки на протяжении длительного времени;
- отсутствие физической активности;
- постоянные статические нагрузки на поясничный отдел позвоночника, которые возникают в результате сидячей работы;
- неправильная осанка;
- нарушение в работе обменных процессов;
- врожденные аномалии и болезни позвоночника, которые приводят к изнашиванию суставов с их последующим смещением;
- плоскостопие приводит к неправильной походке, из-за которой происходит неправильное распределение нагрузки с дальнейшим стиранием суставов;
- избыточная масса тела;
- генетическая предрасположенность;
- негативное влияние окружающей среды.
Спондилоартроз представляет мультифакторное заболевание, которое провоцирует многочисленные причины, в комплексе приводящие к развитию воспалительных процессов фасетных суставов. Поэтому для того, чтобы начать лечение, необходимо правильно определить ведущие причины возникновения заболевания, чтобы устранить их провоцирующее влияние.
Причины развития спондилоартроза связаны с воспалительны м процессом, в который вовлекаются все составляющие сустава: хрящ, связки, субхондральная кость, периартикулярные мышцы и капсула. Межпозвонковый спондилоартроз развивается постепенно.
Сначала атрофируется хрящевая ткань сустава, в результате утрачивается эластичность хряща, суставные поверхности костей начинают обнажаться. Этот процесс начинается в центральной части хряща с переходом на периферию. Затем воспаляется капсула сустава, и костная ткань разрастается по краям суставной поверхности.
Спондилоартроз возникает по причине развития дегенеративно-дистрофических изменений. Они обусловлены влиянием как патологических факторов, так и физиологических. К числу последних относятся естественные процессы старения. К патологическим факторам относятся:
- Наследственная предрасположенность;
- Аутоиммунные заболевания;
- Дефекты в формировании опорно-двигательного аппарата.
При плоскостопии нарушается походка, и масса тела распределяется неравномерно, что приводит к неправильной нагрузке на позвоночник. Сидячая работа и длительное нахождение тела в одном положении тоже могут вызвать нарушения в позвоночнике.
Прогноз и профилактика
В качестве профилактики первичного развития спондилоартроза, его обострений и прогрессирования рекомендуется выполнять ряд простых правил:
- Снижение лишнего веса и борьба с ожирением;
- Регулярное проведение зарядки или легких физических нагрузок (фитнес, тренажеры и пр.);
- Рациональное и сбалансированное питание (адекватное распределение белков, жиров и углеводов, прием витаминов и минералов);
- Профилактика травматизма;
- Прогулки по свежему воздуху (не менее 5 км ежедневно);
- Правильное распределение нагрузки на позвоночник;
- Правильно подобранные матрац и подушка;
- Ношение ортопедической обуви.
Чем больше рекомендательных пунктов регулярно выполняются, тем меньше риск развития спондилоартроза.
Как профилактические меры от спондилоартроза, его прогрессирования и осложнений, рекомендовано выполнять простые правила:
- Убрать лишние килограммы веса.
- Систематически выполнять физзарядку или легкие физические нагрузки.
- Пересмотреть рацион, он должен быть сбалансированным и рациональным (адекватно распределять белки, углеводы и прочие полезные вещества, регулярно принимать пищу, обогащенную минералами и витаминами).
- Профилактика травматизма.
- Правильное и четкое распределение нагрузки на позвонки.
- Регулярные прогулки на свежем воздухе.
- Правильно подбирать постельное белье, в частности, матрас и подушку.
- Желательно носить ортопедическую обувь.
Чем больше их приведенного списка пунктиков будет выполнено, тем меньше вероятность риска заболеть спондилоартрозом.
В качестве профилактики развития люмбоартроза, а также его обострений и прогрессирования состояния врачи советуют выполнять определенный рекомендации и правила:
- Сон на ортопедическом матраце и подушке;
- Снижение избыточного веса;
- Ношение ортопедической обуви и лечение плоскостопия;
- Борьба с гиподинамией (фитнес, тренажеры, прогулки на свежем воздухе не менее 5 км в день и пр.);
- Избегать травматизма позвоночного столба;
- Рациональное и сбалансированное питание (обязательные курсы приема витаминов и минералов не реже 1 раза в год);
- Правильное распределение нагрузки на позвоночник при подъеме тяжестей и пр.
loading…
Прогноз при поясничном спондилоартрозе, как правило, благоприятный. Регулярное лечение и соблюдение рекомендаций врача в большинстве случаев помогает сохранить функциональность позвоночника и уменьшить болевой синдром.
Трудоспособность при изолированном процессе не нарушается за исключением периодов обострений. При сочетании спондилоартроза с другими дегенеративными заболеваниями позвоночника возможно развитие радикулита, образование грыж диска и появление неврологической симптоматики.
Для предотвращения развития такой болезни, как спондилоартроз, необходимо сократить нагрузки на позвоночник.При этом необходимо:
- следить за тем, чтобы вес оставался в норме;
- не поднимать тяжести;
- беречь позвоночник от травматизации;
- стараться не сидеть в согнутом положении, особенно длительное время;
- спать на матрасе средней жесткости с невысокой подушкой;
- заниматься плаванием, физкультурой.
Плавание поможет предотвратить заболевание
Будьте внимательны к себе, и, если есть сомнения в собственном здоровье, обязательно обращайтесь к доктору.
Симптомы спондилоартроза
Симптоматика поражения суставов позвоночника несколько отличается в разных отделах.
- Боли в области шеи, иррадиирующие (отдающие) в затылок, лопатки, плечи и руки, от периодически возникающих после нагрузки или неудобного положения, до постоянных, ноющих, простреливающих;
- Шум в ушах;
- Дискомфорт при поворотах и наклонах головы, прогрессирующий в полное обездвиживание шеи;
- Хруст в суставах шеи;
- Ноющие боли на смену погоды (особенно на повышенную влажность).
- Боли в грудном отделе позвоночника – первоначально периодические, после нагрузки, а в последующем постоянные;
- Дискомфорт или ноющие боли при влажной погоде;
- Ограничение подвижности в пораженном отделе позвоночника;
- Утренняя скованность в позвоночнике;
- Атрофия мышц спины в проекции пораженного участка позвоночника;
- Хруст при резких движениях.
- Боли в области поясницы, бедра, ягодиц, ноющие, возникают на ранних стадиях спондилоартроза, усиливаются при движении позвоночника в пораженном отделе;
- Утренняя скованность;
- Нарушение подвижности в пораженных суставах;
- Нарушение осанки и походки.
Главным признаком спондилоартроза – это появление болезненных ощущений во время передвижения человека, поворотах, при наклонах, а исчезает в состоянии полного покоя.
Симптоматика разрушений в разных разделах позвоночного столба различна.
Шейный отдел
- Сильные боли в шее, отдающая в лопатки, руки или плечи, затылочную часть, от периодической, возникающей подчас нагрузки, до постоянной ноющей с прострелами.
- Гул в ушах.
- Хрустит шея в области суставов.
- Неудобства при поворотах туловищем, наклонах головы, регрессирующий в абсолютное обездвиживание шеи.
- Жалующаяся боль, при переменах погоды (в частности, на дождливую).
Грудной отдел
- Болевые ощущения позвонка в грудном отделе – начинаются с периодических, как правило, после физических и прочих нагрузок, далее, перерастают в постоянные.
- Боль при непогоде с повышенной влажностью.
- Подвижность позвонка в пораженной области максимально ограничена.
- Скованность в области позвонка по утрам.
- Мышцы в очаге поражения атрофируются.
- При резких движениях хрустят суставы.
Поясничный отдел
- Сильные болевые ощущения в области ягодиц, пояснице или бедер. Ноющая боль проявляется на первоначальной стадии развития спондилоартроза, возрастает во время движения позвоночником в зоне поражения.
- Скованность по утрам.
- Подвижность в очаге поражения нарушена.
- Нарушаются походка человека и осанка.
Клиническая симптоматика спондилоартроза в позвоночнике характеризуется такими проявлениями, как боль и утренняя скованность. Болевые ощущения возникают при изменении позы тела и при движении, в состоянии покоя проходят.
В своем развитии спондилоартроз проходит 4 стадии:
- Спондилоартроз протекает бессимптомно, лишь изредка могут возникать неприятные ощущения в области спины.
- Болевые ощущения становятся более ощутимыми и проявляют все чаще после ночного сна или смены положения тела. Пациент чувствствует скованность в том месте позвоночника, где локализуется нарушение.
- Спондилоартрозу характерны осложнения. Происходит разрастание костной ткани в межпозвонковых суставах и защемление нервных корешков. Как следствие патологических процессов возникает сужение позвоночного канала.
- Происходит анкилозирование пораженного сустава позвоночника, т.е., он обездвиживается в результате срастания. Пациент чувствует сильную боль, нарушается функционирование конечностей и внутренних органов, расположенных близко к позвоночнику.
Главная опасность спондилоартроза позвоночника заключается в развитии ишемического инсульта в результате поражения шейного отдела и нарушения кровоснабжения головного мозга.
Основным симптомом патологии является ноющая боль, которая в некоторых случаях может иррадиировать в бедра и ягодицы. Парестезий и онемения, как правило, не возникает. На начальных стадиях боли появляются только в моменты физической активности: при поднятии тяжестей, изменении позы, наклонах, ходьбе и т. д. В последующем болевой синдром становится более интенсивным, боли начинают беспокоить по ночам, в покое и при незначительных движениях.
В зависимости от причины развития выделяют несколько видов боли при поясничном спондилоартрозе. Стартовые боли появляются при движениях после периода покоя и обычно исчезают в течение 20-50 минут. Механические боли возникают вследствие продолжительной нагрузки на позвоночник и, как правило, усиливаются к вечеру. Для болей вследствие периартрита характерно появление или усиление в процессе наклонов или боковых сгибаний туловища. Причиной блокадных болей является компрессия нервных корешков остеофитами.
Распознать спондилоартороз можно по следующим признакам:
- Боли в спине, чаще в шейном и поясничном отделах, появляющиеся при статических нагрузках на позвоночник (к примеру, долгое нахождение в положении сидя или стоя), усиливающиеся при наклонах назад, поворотах, исчезающие в положении лежа;
- Желание чаще менять положение тела вследствие возникающего дискомфорта при длительном пребывании в однообразной позе;
- Обычно боль локализована: ощущается в одном месте и не отдает ни в руку, ни в ногу. Если же болезнь перешла с начальной стадии на более серьезные, то сдавливаются нервные стволы, и боль может:
- отдавать в ногу, руку или затылочную область (в зависимости от пораженного отдела позвоночника);
- сочетаться с ощущением онемения;
- сопровождаться чувством слабости в конечностях, покалыванием;
- сопровождаться скованностью в области позвоночника, исчезающей после выполнения разминки;
- в случае подвывихов суставов шейного отдела происходит сдавливание позвоночной артерии.
Как следствие – головная боль, нарушение функций зрения, слуха, проблемы с координацией, головокружение.
Спондилоартроз в зависимости от локализации болезни может быть таких видов:
- Шеи (иными словами называют цервикоартроз). Тревожат боли в шее отдающие в предплечье и затылок. Разрастание костно-хрящевых тканей сужает межпозвонковые промежутки и раздражает нервные окончания спинного мозга.
- Грудного отдела (дорсартроз). Чаще возникает у пожилых людей. Осложнения данного типа очень малы, так как подвижность грудного отдела минимальная.
- Поясницы (люмбоартроз). Для него характерны сильные болевые приступы, усиливающиеся во время поворотов, при наклонах.
Стадии развития болезни:
- Первые стадии спондилоартроза характеризуются болями в суставах позвоночника при движениях.
- Двусторонний спондилоартроз означает, что болезнь уже повлияла на обе стороны соседних позвонков. Такую патологию установить можно исключительно с помощью диагностики на специализированной аппаратуре.
- Возникающие при спондилоартрозе подвывихи фасеточных суставов активизируют тупую боль. На последних этапах возрастание остеофитов способствует формированию невралгического синдрома.
- Начальные проявления шейного спондилоартроза выражаются в систематических болях шеи. Во время развития болезни боль перемещается на затылок. Основной признак цервикоспондилоартроза — болезненные ощущения в зоне шеи, плечевых суставах, между лопатками, в области затылка.
Боли при спондилоартрозе отличаются затяжным недомоганием. В дальнейшем болевой синдром усиливается, недомогания тревожат и ночью, и днем, когда человек пребывает в спокойном состоянии. Постепенно боль переходит в бедро и поражает ягодичную зону.
Клинические проявления поясничного спондилоартроза достаточно ярко выражены и становятся заметными в начале второй стадии процесса:
- Боли в области поясницы – носит ноющий или тянущий характер, с периодическими простреливаниями, отдает (иррадиирует) в бедра, ягодицы, возникают изначально при длительной физической нагрузке или нахождении в неудобном положении, после отмечается ее усиление и наличие даже в покое;
- Утренняя скованность в пояснице – проходит в течение 30-40 минут после подъема с постели;
- Нарушение подвижности в пораженных суставах поясничного отдела, вплоть до полной обездвиженности на поздних стадиях болезни;
- Нарушение осанки и привычной походки;
- Чувство слабости в ногах;
- Периодические онемения в нижних конечностях.
Первым и главным симптомом, указывающим на наличие воспалительного процесса и деформации межпозвоночных суставов, является боль. С развитием заболевания болевой синдром перерастает в хроническую форму и сковывает движения.
Другими симптомами, по которым можно заподозрить спондилоартроз пояснично крестцового отдела позвоночника, являются:
- болевой синдром возникает после длительного пребывания в одном положении и последующем изменением положения тела, а также резком переходе из состояния покоя в движение;
- ноющая боль отдает в ягодицы, ребра и бедра;
- болевые ощущения усиливаются при попытках наклониться или повернуться;
- в отличие от грыжи диска боль не отдает в ногу, а имеет локальный характер;
- скованность движений;
- боль и скованность движений пропадает после разминки;
- болевые ощущения могут сопровождаться онемением и слабостью в ногах.
Такое проявление болевого синдрома может привести к длительной недееспособности и даже лишения человека подвижности. Причина кроется в том, что на суставах находится большое количество нервных окончаний.
Спондилоартроз у детей и беременных женщин
Природные недостатки формирования хрящевой ткани приводят к стремительному старению самого хряща. При развитии недуга у детей наблюдается смена нагрузки на позвонок. Поэтому проявление у детей больше всего происходит в дошкольном возрасте, особенно если ребенок очень энергичен.
Детям пятилетнего возраста часто ставят заключение: спондиломиелодисплазия пояснично-крестцового отдела позвоночника. Это означает что позвонки слегка недоразвиты. Следовательно, идет значительная нагрузка на позвоночник, а это грозит увеличению вероятности развития сколиоза.
Что касается девушек в положении, то тут картина несколько иная. Во время беременности вырабативаеться огромное количество эстрогена. Гормон играет значительную роль в появлении и прогрессировании артроза, поэтому в период вынашивания малыша зачастую наблюдаются обострения спондилоартроза.
Стадии спондилоартроза
Существует 4 стадии спондилоатроза:
- Спондилоартроз 1 степени может себя никак не проявлять. Поэтому каждому человеку следует быть внимательным к себе, и при возникающих иногда болевых ощущениях в спине как начальных признаках спондилоартроза лучше обратиться к доктору. Это станет мерой профилактики перехода болезни в более сложные формы;
- Спондилоартроз дугоотросчатых суставов 2 степени приносит значительные болевые ощущения, особенно после сна и после смены положения тела. Также может быть ощущение скованности в больном отделе позвоночника, а также отечность;
- На 3 стадии болезнь может перейти в спондилолистез – осложнение спондилоартроза, характеризующееся жгучими, локализованными болями из-за перенапряжения мышц. Костная ткань в районе межпозвонковых суставов разрастается, нервные корешки защемляются, позвоночный канал сужается. При спондилоартрозе 2-3 степени придется принимать препараты, блокирующие боль;
- Последняя стадия болезни характеризуется анкилозированием (срастанием, обездвиживанием) суставов пораженного сегмента позвоночника. Анкилозирующий спондилоартроз постепенно переходит в спондилез, когда разрастается костная ткань, вызывая боль, нарушая функции конечностей, некоторых внутренних органов.
Анкилозирующий спондилоартроз переходит в спондилез
Также спондилез перекрывает отверстия выхода нервных корешков из позвоночного столба. Может возникать полинейропатия при спондилоартрозе.









Оставить комментарий