Оглавление
Виды некроза тканей
Чтобы оценить характер патологии и назначить правильное лечение, нужно определить вид некротического повреждения. Недуг классифицируют по клиническим, этиологическим и морфологическим признакам. Принадлежность к определенной группе зависит от условий развития патологии, особенностей пораженной ткани. Различают следующие типы некрозов:
- Сухой (коагуляционный) поражает структуры, насыщенные белком (селезенка, почки, печень). Для него характерно обезвоживание, уплотнения. К этому типу относят казеозные (творогообразные), ценкеровские (восковидные), фибриноидные поражения, некроз жировых тканей.
- Влажный (колликвационный) поражает структуры богатые влагой (спинной или головной мозг). Недуг развивается из-за аутолитического распада, провоцирующего разжижение.
- Инфаркт развивается по причине внезапного полного или частичного нарушения процесса кровоснабжения органов.
- Пролежни представляют собой местные поражения из-за нарушения кровообращения, вызванного постоянной компрессией.
- Гангрена развивается при соприкосновении тканей с внешней средой. По месту локализации подразделяется на газовую, сухую, влажную. Характеризуется отеками, крепитацией в зависимости от конкретного типа.
- Секвестр – участок омертвевшей структуры (преимущественно костной), которая не подвергается аутолизу (саморастворению).
Происхождение патологического состояния тоже имеет значение. По этому параметру отмирания тканей подразделяют на следующие виды:
- Травматические (первичные или вторичные) – развиваются под воздействием патогенного агента, входит в число прямых некрозов.
- Ишемические возникают из-за проблем с периферическим кровообращением, тромбозов, низкого содержания кислорода в крови, закупорки сосудов.
- Аллергические входят в группу непрямых некротических поражений. Возникает этот тип недуга из-за индивидуальной реакции организма на раздражители.
- Токсигенные развиваются под влиянием отравляющих веществ разного вида.
- Трофоневротические поражения появляются по причине сбоев в работе центральной или периферической нервной системы, провоцируют нарушения иннервации кожи или внутренних органов.
Диагностика некроза – как определить форму и стадию заболевания?
На данном этапе определенные изменения имеют место быть, но они обратимы.
Происходит омертвление пораженных клеток.
Патологические ткани распадаются.
Для выявления некрозов, что носят поверхностный характер, особых проблем не возникает: доктор ознакамливается с жалобами пациента, проводит тестирование крови, берет образец жидкости из раневой поверхности.
Эффективна на 2, 3 стадии болезни. На начальной стадии болезни, даже при наличии ярко-выраженных проявлений, недуг может не выявляться. При секвестре проблемы диагностирования на поздних стадиях могут заключаться в том, что указанная патология будет сочетаться с остеопорозом, что наделен сходной симптоматикой
- Радиоизотопное сканирование.
Назначается в тех случаях, если предыдущий метод диагностики был неплодотворным. Для осуществления указанной процедуры пациенту вводят медицинский препарат, в состав которого входит радиоактивное вещество.
Используется на всех стадиях, при подозрениях на некроз костной ткани. На раннем этапе развития данной патологии диагност при проведении КТ должен обращать внимание на наличие кистозных полостей, заполненных жидкостью.
- Магнитно-резонансную томографию.
Эффективна на любых стадиях заболевания, безболезненна, безопасна для пациента. Посредством данного метода исследования возможно обнаружить даже незначительные погрешности, что связанны с нарушением циркуляции крови, на тканях внутренних органов.
По своей природе некротические поражения являются страшным недугом. Заболевание проходит в несколько этапов, каждый из которых имеет свои характерные признаки. Ниже представлены стадии развития патологического состояния:
- Паранекроз (или агония клеток). На этой стадии процесс отмирания обратим, при условии проведения правильного лечения. Своевременная медицинская помощь может предотвратить развитие осложнений.
- Некробиоз. На этом этапе процесс разрушения уже становится необратимым. При некробиозе обмен веществ в тканях нарушается, новые здоровые клетки не образуются.
- Отмирание. Если апоптоз представляет собой естественную, генетически обусловленную гибель, то смерть клетки в этом случае происходит под воздействием патогенных факторов и имеет негативные последствия для организма.
- Аутолиз. На этой стадии происходит полное разложение мертвых структур организма. Процесс запускается за счет ферментов, выделяемых погибшими клетками.
Диагностика
После проведения полного медицинского осмотра и выяснения истории болезни врач может использовать один или несколько методов визуализации для диагностики остеонекроза. Ранний диагноз увеличивает шансы на выздоровление.
Наиболее частые исследования, с помощью которых удастся диагностировать первичные признаки остеонекроза:
- рентген;
- МРТ;
- сканирование костей;
- КТ;
- биопсия.

Рентген — самый первый инструмент, который использует врач для установления причины возникновения болей в суставах. Это простой способ просмотра изображения костей, который показывает начавшиеся изменения на ранних стадиях. В дальнейшем с помощью рентгена контролируется процесс заболевания.
МРТ — наиболее распространенный метод диагностики остеонекроза. При сканировании можно увидеть химические изменения в костном мозге и обнаружить болезнь на начальном этапе. Кроме того, МРТ выявляет области, которые еще не подверглись сильному поражению.
Компьютерная томография — это метод визуализации, который предоставляет врачу трехмерную картину пораженного органа. С его помощью хорошо просматриваются кусочки кости, качество изображения четкое и яркое. При КТ видны трещины, что помогает установить коллапс костей и суставов.
Биопсия — хирургическая процедура, при которой ткань из пораженной кости удаляется и изучается. Она редко применяется для диагностики, поскольку изображений, полученных при других способах исследования, бывает достаточно.
Чтобы оказать квалифицированную помощь пациенту и вовремя начать лечение, важно определить, где находятся некротические ткани и каков масштаб проблемы. Для этих целей применяются следующие способы медицинской диагностики:
- компьютерная томография;
- рентгенография;
- магнитно-резонансная томография;
- радиоизотопное сканирование.
Представленные виды исследований помогают определить точную локализацию пораженного участка, его размеры, особенности. За счет выявления характерных изменений, стадии и формы недуга, постановки точного диагноза врачи могут назначить эффективное лечение больному.
Поверхностные некротические поражения не представляют сложностей для диагностики. К ним можно отнести гангрену конечностей и прочее. Развитие этого заболевания определяется по жалобам больного, наличию синюшного или зеленого цвета кожи на пораженном участке.
Остеонекроз челюсти практически невозможно выявить на ранней стадии. Больной жалуется на дискомфорт в верхней или нижней части лица при отсутствии травмы, что затрудняет диагностику. Патология может прогрессировать неделями, при этом симптоматика отсутствует. Остеонекроз выявляется, когда уже становится заметна кость в челюсти.
Однако внимательный специалист, имеющий доступ к современным методам исследования, может выявить патологию на ранней стадии развития с помощью денситометрии. Он определяет минерализованность тканей, плотность и способен предсказать вероятность проблем с зубами или возникновения переломов.
Денситометрия (рентгеновское исследование) позволяет выявить некроз челюсти: при проведении диагностики пораженные участки, в отличие от здоровых, задерживают меньше лучей. Рентген помогает получить представление о форме и размере черепной коробки, проанализировать рельеф, толщину костей.
В настоящее время на ранних стадиях заболевания могут применять нелучевые методы исследования: биохомические маркеры остеокальцин, деоксипиридонолин и другие. Диагностика не требует облучения тела, являясь щадящим способом выявления аномалий, а содержание маркеров отслеживается по количеству в крови.
Как проходит операция при некрозе?
Используется при влажном некрозе (влажной гангрене), что локализируется в районе конечностей, грудной клетки. Резекцию патологических тканей зачастую производят без использования анестезии. Глубина разреза должна достигать здоровых тканей, пока не начнется кровотечение.
Показана при влажном некрозе, в рамках неомертвевших тканей. Сигналом для проведения указанной манипуляции является появление четкой границы, что отделяет здоровую ткань от патологической.
После совершения некреэтомии следует проводить дерматопластику, или (если дефектная ткань не слишком велика в объеме) нужно наложить швы.
- Ампутация конечности/резекция пораженного органа. Необходима при следующих обстоятельствах:
- У больного диагностируется влажный некроз (влажная гангрена), что стремительно прогрессирует.
- Имеет место быть сухой некроз, который не реагирует на консервативное лечение, есть признаки его перехода во влажный некроз.
При ампутации конечности резекция осуществляется значительно выше видимого уровня поражения. Срок пребывания в больнице по завершению ампутации может варьироваться от 6 до 14 дней. В послеоперационный период пациент должен пропить курс антибиотиков, обезболивающих.
Ампутация при некрозах чревата следующими осложнениями:
- Некроз кожного покрова в районе культи. Такое явление может иметь место при неполноценном снабжении кровью тканей указанного участка.
- Ангиотрофоневроз. Следствие нарушения целостности нервов в ходе совершения манипуляции. В будущем со стороны прооперированного будут присутствовать жалобы на боли в зоне рубца.
- Фантомная боль. Некоторое время после операции у больного может «болеть», «чесаться» ампутированная конечность.
- Келоидные рубцы. Являются послеоперационными шрамами немалых размеров. Их образование связано с предрасположенностью прооперированного к подобным явлениям.
Эндопротезирование
Предусматривает замену пораженного сустава на искусственный. Имплантат должен быть изготовлен из прочных материалов (титан, цирконий). Фиксация штыря осуществляется посредством цемента/клея. Эндопротезирование — распространенная операция при поражениях костной ткани среди пациентов после 50 лет.
Рассматриваемая процедура – достаточно сложна в выполнении. Среди послеоперационных осложнений самыми популярными являются: инфицирование, непрочно зафиксированный протез (нуждается в повторной операции).
Артродез
Данная манипуляция заключается в резекции костей, что сочленяются друг с другом. После этого указанные кости соединяют, обеспечивая тем самым их сращивание в будущем. Указанная процедура чревата негативными последствиями в плане трудоспособности прооперированного: проблематично подниматься/опускаться по лестнице, сидеть.
Методы лечения некроза
Полностью избавиться от остеонекроза челюсти сложно. При отсутствии онкологии прогноз благоприятный, а пациентам, стоящим на учете у специалиста по раку, требуется поддерживающая терапия. Лечение заболевания длится с переменным успехом, иногда затягивается на месяцы, не исключена возможность рецидивов.
Методы консервативного лечения зависят от причин, которые вызвали заболевание:
 Возникновение некроза из-за остиомиелита. Пострадавший зуб удаляют, чтобы инфекция не проникла в здоровые ткани.
Возникновение некроза из-за остиомиелита. Пострадавший зуб удаляют, чтобы инфекция не проникла в здоровые ткани.- Гнойные очаги. Врач делает надрезы в надкостнице для отсасывания жидкости. Назначается антибиотик и антисептик для полоскания.
- Атрофия после удаления зуба. Специалист прописывает антибактериальные средства и назначает орошения ротовой полости. Препараты подбираются с учетом чувствительности организма к антибиотикам.
Когда щадящее лечение не помогает, применяются другие методы терапии, способные замедлить или предупредить прогрессирование атрофии:
- При периодонтите удаляют пораженные зубы и свищи. Каналы промываются антисептическими препаратами, на десну накладываются швы.
- При хроническом течении хирург убирает омертвевшие участки кости. Он накладывает шины, способные предупредить переломы челюсти.
- Эндопротезирование сустава. Применяется при запущенной форме недуга после удаления пораженной ткани. Конструкция устанавливается для восстановления функции челюсти и уменьшения болевых ощущений.
Препарат уничтожает опухоли, в том числе и в костях, его прописывают при наличии метастаз у раковых больных. Аналогами Золедроновой кислоты являются средства: Золерикс, Верокласт, Акласта, Золедрэкс.
Препарат вводится внутривенно с четким соблюдением дозировки. Благодаря уникальным свойствам активные вещества способны снять воспаление ротовой полости и остановить атрофию костных тканей.
Существуют и другие методы терапии, которые применяются параллельно для улучшения состояния здоровья человека:
- антибиотики и препараты, содержащие кальций;
- физиотерапия в стационарных условиях;
- лечение путем детоксикационных медикаментов;
- изменение режима питания;
- полоскание отварами ромашки, шалфея, дубовой коры (укрепляют десны, оказывают вяжущее и противовоспалительное действие).
При частичной атрофии тканей и купировании разрушенной части зубо-челюстной системы пациент может использовать зубные протезы, которые он регулярно носил до заболевания. Рыхлость десен и процесс деформирования кости – противопоказание для установки имплантов.
Своевременная постановка диагноза и выявление причины некроза являются важными составляющими успешной терапии. Это заболевание требует немедленного помещения пациента в стационар. Медикаментозная терапия некроза тканей, как правило, направлена на восстановление кровотока.
Некроз кожи на начальных стадиях можно лечить в домашних условиях. Для этого применяются следующие эффективные средства народной медицины:
- ванночки из плодов каштана;
- пепел дубовой коры;
- мазь со свиным салом
- гашеная известь.
В зависимости от типа заболевания терапия может отличаться. Сухой некроз лечат в два этапа. Первым проводится высушивание тканей, восстановление кровообращения и предотвращение дальнейшего распространения заболевания.
Область около пораженного некрозом участка обрабатывается антисептиком. После обеззараживания участка на него накладывают повязку, смоченную в Борной кислоте, этиловом спирте или Хлоргексидине. Во время первого этапа терапии пораженные некрозом ткани подсушивают. Для этого их обрабатывают раствором марганцовки или зеленкой.
Вторым этапом проводят иссечение нежизнеспособных тканей. В зависимости от степени некротического поражения больному могут отрезать стопу или сделать резекцию фаланги. Все манипуляции должны быть направлены на восстановление кровообращения в поврежденных органах.
Кроме того, важно исключить причину, спровоцировавшую заболевание. Чтобы избежать бактериального заражения омертвевших тканей пациенту назначают антибактериальную терапию. В противном случае возможны серьезные осложнения, вплоть до летального исхода.
В случаях с некротическими поражениями влажного типа лечение назначается с учетом степени повреждения органа. Этот вид патологического состояния является более опасным для человека. Врачи на начальном этапе пытаются перевести влажный некроз в разряд сухого.
Местное лечение при этом виде патологического состояния основывается на промывании ран раствором перекиси водорода (3%). Обязательно проводится вскрытие карманов и затеков, применяется дренирование разными способами.
Важно постоянно делать повязки на пораженные области с антисептиками. Для этой цели подойдет Борная кислота, Фурацилин, Хлоргексидин. Еще одной мерой местного лечения является иммобилизация (накладывание гипсовых лонгет).
При влажном некрозе пациентам дополнительно назначается общее лечение. Оно включает в себя несколько разных методов:
- Антибактериальная терапия. При этом больной получает антибиотики внутривенно.
- Сосудистая терапия. Мера направлена на восстановление процесса кровообращения в пораженных некрозом областях.
- Дезинтоксикационная терапия. Во время лечения важно не допустить заражения некрозом живых и здоровых клеток, на что и направлена эта мера.
Некоторые типы заболевания нельзя вылечить традиционными способами (влажный некроз мягких тканей и прочие). Чтобы спасти жизнь больного в этом случае назначают операцию. Хирургическое вмешательство включает несколько этапов:
- Предоперационная подготовка. Эта стадия включает в себя инфузионную терапию, прием антибиотиков и местное обеззараживание тканей.
- Операция. Этап включает процедуру удаления некроза в области жизнеспособных тканей. Врачи, зная о возможности распространения патогенных агентов, предпочитают «высокую» ампутацию, при которой иссекаются пораженные участки вместе с частью здоровых структур.
- Послеоперационный период. Если некроз закончился операцией, то пациента направляют на реабилитацию. Поддержка в этом случае требуется не только физическая, но и психологическая.
В лечение любого вида некроза учитывается несколько важных моментов:
- Разновидность, форма некроза.
- Стадия заболевания.
- Наличие/отсутствие сопутствующих недугов.
При некрозах, что локализируются на кожных покровах, медики проводят местные процедуры общее лечение.
Процедуры, нацеленные на просушивание поврежденных тканей:
- Использование антисептических препаратов.
- Обработка пораженных тканей раствором бриллиантового зеленого/перманганата калия.
- Применение повязок, пропитанных этиловым спиртом, хлоргексидином.
Процедуры, направленные на ликвидацию омертвевших клеток. В ходе данной манипуляции (некрэктомии) осуществляется резекция нефункционального участка.
Цель общего лечения сухого некроза – устранение причины, что спровоцировала появления указанного недуга. С этой целью могут быть использованы медицинские препараты, оперативное лечение для восстановления циркуляции крови.
Процедуры местного характера.
- Обработку раневой поверхности с применением перекиси водорода.
- Дренирование отеков, карманов.
- Использование повязок, что пропитаны различными антисептиками.
- Применение гипсовых шин.
Общее лечение.
- Антибиотикотерапия.
- Использование медикаментов, что помогут предотвратить интоксикацию организма.
- Применения препаратов, что способствуют укреплению стенок сосудов.
Хирургические манипуляции.
Используют в том случае, если предпринятые меры по устранению влажного некроза не дали результатов. Зачастую период ожидания результатов при общем/местном лечении влажного некроза составляет 2 дня. Если за указанный период никаких положительных преобразований не произошло, проводят операцию. Любые необоснованные промедления могут стоить пациенту жизни.
Диагностирование у пациента некроза, что локализируется во внутренних органах, предусматривает проведение комплекса лечебных мероприятий:
- Прием противовоспалительных препаратов (нестероидных).
Назначают для снятия болевых ощущений. Указанные медикаменты помогают мышцам расслабиться, что положительно влияет на восстановление кровотока. Популярные препараты данной категории – нимулид, пироксикам, кетопрофен, диклофенак.
- Назначение сосудорасширяющих препаратов.
Используют, как метод улучшения циркуляции крови, для ликвидации спазма мелких сосудов. Ограничения в плане приема таких лекарств касаются тех случаев, когда имел место быть инсульт, инфаркт миокарда.
- Медицинские препараты, способствующие восстановлению костной ткани (при секвестерах).
К числу данных медикаментов относят те, что богаты витамином Д, кальцитонины.
Назначают в тех случаях, если имеет место быть некроз костной ткани. Препараты этой группы способствуют восстановлению хрящевой ткани, пить их нужно длительный период. Используют данные препараты на поздних стадиях болезни.
Благоприятный эффект при использовании таких пиявок достигается благодаря ферментам, которые они выпускают в организм больного вследствие присасывания. Посредством указанных ферментов тромбы, что служат главной причиной возникновения некроза, рассасываются, кровообращение восстанавливается. Не рекомендуется использовать более чем 2 курса такого лечения в год.
Полезен в комплексе с иными методами лечения. Массаж не должен быть грубым, причинять боль, дискомфорт. Неправильный массаж может вызвать ухудшение состояния. Указанная лечебная процедура имеет некоторые противопоказания, которые обязательно следует учитывать.
- Лазеротерапия, озокерит, грязелечение.
В комплексе с иными лечебными мероприятиями помогают восстановить нормальную циркуляцию крови, сократить болевые ощущения, улучшить самочувствие. Идеально подходят при некрозе тазобедренного сустава. Если у пациента имеются жалобы на частые кровотечения, регулярную усталость, в истории его болезни есть информация о недавно перенесенном инфаркте миокарда, инсульте, лазеротерапия не может быть применена.
Микроскопические признаки некроза
Рассматриваемое заболевание в рамках лабораторных исследований будет проявляться в виде изменений в паренхиме, строме.
Параметры ядра уменьшаются, внутри него происходит сжимание хроматина. Если некроз развивается быстрыми темпами, указанная стадия деформации ядра может отсутствовать. Изменения начинаются сразу со второй стадии.
Ядро распадается на несколько фрагментов.
Тотальное растворение ядра.
Все структуры поврежденной клетки погибают. В некоторых случаях изменения затрагивают клетку частично. Если разрушительные явления охватывают всю клетку целиком, имеет место быть коагуляция цитоплазмы.
Целостность цитоплазмы нарушается: происходит ее распад на несколько глыбок.
Цитоплазма расплавляется полностью (цитолиз), частично (фокальный некроз). При частичном расплавлении клетки в будущем возможно ее восстановление
Под влиянием белков плазмы крови данное вещество деформируется: разбухает, плавится.
На начальной стадии разрушения меняют свою форму (набухают), распадаются на фрагменты, в дальнейшем – расплавляются.
Алгоритм изменений аналогичен тому, что происходит при разрушении коллагеновых волокон.
Описание остеонекроза челюсти
Что такое остеонекроз челюсти? Эта аномалия известна под названием «синдром мертвой челюсти», в медицине используются понятия асептического или аваскулярного некроза. Это серьезное заболевание верхней или нижней челюсти, вследствие которого угасает жизнь клеток костей черепа (остеоцитов) с сохранением основного вещества.
К сожалению, болезнь не проявляется на ранних стадиях, поэтому часто ее выявляют случайно при стоматологических манипуляциях и рентгенографии. Она неожиданно заявляет о себе острыми болями в очаге поражения. При аваскулярном некрозе в начальной стадии могут проявляться симптомы:
- чувство онемения в одном или нескольких участках лица;
- сильная отечность тканей, болевые ощущения в области десен;
- при надавливании на зубы обнаруживается их высокая подвижность;
- челюстная кость обнажается (может развиться абсцесс);
- воспалительный процесс слизистой оболочки прогрессирует и тяжело поддается лечению.
Если у человека появляется такое заболевание, симптомы могут не проявляться месяцами. Оно станет очевидным только при появлении следующих признаков:
 острая боль, опухание десны и образование инфекции в слизистой;
острая боль, опухание десны и образование инфекции в слизистой;- десны невозможно вылечить с применением сильных медикаментов;
- зубы шатаются;
- сквозь отсутствующую ткань десны видно обнаженную кость;
- проявляется тяжесть или онемение части лица.
Развитие атрофии может приводить к ухудшению общего состояния организма. Человек чувствует слабость, у него нарушается сон, часто появляются головные боли, температура тела сильно повышается.
Причины и факторы риска
Прежде чем лечить опасное заболевание, важно узнать, какими факторами оно провоцируется. Преимущественно отмирание тканей начинается из-за нарушения кровообращения. В отдельных случаях некроз развивается из-за сахарного диабета, повреждений крупных нервов, травм спинного мозга. Ниже описаны другие возможные причины распада тканей:
- Физические некрозы развиваются под влиянием на организм низких или высоких температур, радиации, электрического тока, различные травмы, огнестрельные ранения и прочее.
- Биологические омертвения тканей появляются под воздействием бактерий и вирусов.
- Аллергический некроз развивается по причине заражения инфекционными заболеваниями, спровоцированными определенным раздражителем, вызывающих фибриноидные поражения тканей.
- Токсические омертвения появляются под воздействием отравляющих веществ на организм пациента.
- Сосудистый некроз (инфаркт) развивается при нарушении кровообращения в тканях и внутренних органах человека.
- Трофические отмирания провоцируют пролежни и незаживающие раны. Развивается состояние после нарушения процесса микроциркуляции крови или иннервации (связи органов с центральной нервной системой).
К развитию остеонекроза чаще всего приводят следующие факторы:
- Употребление большого количества алкоголя, что провоцирует нарушение кровообращения в кости.
- Прием кортикостероидных препаратов. Такие лекарственные средства провоцируют разрушение кости из-за блокирования активности остеобластов. Особенно опасно принимать такие препараты в течение долгого времени.
- Курение.
- Серповидно-клеточная анемия.
- Травмы кости, сопровождаемые серьезными нарушениями кровообращения.
- Системное нарушение соединительной ткани, вызывающее поражение эндотелия сосудов.
- Лучевая терапия.
В группе риска по развитию остеонекроза находятся такие категории людей:
- молодые пациенты 25-40 лет;
- люди с тяжелой бронхиальной астмой, которая требует длительного применения кортикостероидов;
- прием бифосфонатов, который не дополняется применением витамина D и кальция.
Врачи утверждают, что это вещество повышает вероятность развития остенекроза челюсти, причем с каждым годом количество таких людей возрастает.
Также развитие этого заболевания в районе челюсти может быть следствием пародонтита, отсутствия гигиены полости рта, применения бифосфонатов, удаления зуба.
 Как лечится привычный вывих плеча в условиях стационара. Какие виды операций существуют и как проходит реабилитация.
Как лечится привычный вывих плеча в условиях стационара. Какие виды операций существуют и как проходит реабилитация.
Спондилолистез поясничного отдела позвоночника может привести к серьезным осложнениям вплоть до инвалидности и полного обездвиживания позвоночника. Узнать подробности!
Рассматриваемый недуг может возникать под влиянием внешних (высокие/низкие температуры, токсины, механическое воздействие), внутренних (гиперчувствительность организма, дефекты в обмене веществ) факторов.
Некоторые виды некрозов (аллергический) встречаются достаточно редко, иные (сосудистый) весьма распространены среди населения.
Общим моментом для всех видов данной патологии является его опасность для здоровья, жизни человека при игнорировании лечения.
Сюда относят травмирование в результате удара, падения. Травматический некроз может развиться при электротравме. Влияние температур (высоких/низких) на кожный покров человека может служить причиной ожогов/отморожений в будущем.
Пострадавший участок кожи меняется в цвете (бледно-желтый), упругости (уплотненный), становится нечувствительным к механическим воздействиям. Спустя определенное время в зоне раны появляется эскудат, тромбоз сосудов.
При обширных повреждениях у больного сильно повышается температура, масса тела резко уменьшается (за счет рвоты, потери аппетита).
Отмирание клеток организма имеет место быть на фоне радиоактивного излучения.
Токсический некроз
Рассматриваемый вид некроза может развиться под влиянием токсинов различного происхождения:
- Бактериального характера.
Зачастую некроз такого рода диагностируется у больных проказой, сифилисом, дифтерией.
- Небактериальной природы.
- Воздействие химических соединений.
Сюда причисляют щелочи, медикаменты, кислоты. В зависимости от места локализации очага поражения, симптоматика токсического некроза будет разниться. К общим проявлениям рассматриваемого вида некроза относятся: общая слабость, повышение температуры, кашель, утрата веса.
Указанная патология возникает, как следствие сбоев в работе центральной нервной системы, что сказывается на качестве снабжении тканей организма нервами. Неполноценное «сотрудничество» ЦНС, периферической нервной системы с организмом провоцирует дистрофические изменения в тканях, органах, что приводит к некрозу.
Примером указанного вида некроза являются пролежни. Частыми причинами возникновения пролежней служат регулярное/чрезмерное передавливание кожного покрова тугими повязками, корсетами, гипсом.
- На первой стадии формирования трофоневротического некроза цвет кожи меняется на бледно-желтый, болевых ощущений нету.
- Спустя определенный период на пораженном месте появляются мелкие пузыри, заполненные жидкостью. Кожа под пузырьками становится ярко-красного цвета. При отсутствии лечения, в дальнейшем происходит нагноение поверхности кожи.

Такого рода недугом страдают пациенты, организм которых гиперчувствителен к микрочастицам, что провоцируют аллергическую реакцию. Примером таких раздражителей являются белковые, полипептидные инъекции.
Со стороны больных присутствуют жалобы на отечность кожного покрова в тех местах, где была совершенна инъекция, зуд, болевые ощущения. При игнорировании описанной симптоматики боль нарастает, происходит повышение температуры тела.
Один из самых распространенных разновидностей некроза. Появляется вследствие сбоя/прекращения циркуляции крови в артериях. Причина указанного явления – закупорка просветов сосудов тромбами, эмболами, спазм стенок сосудов.
Неполноценное снабжение тканей кровью приводит к их гибели. Местом локализации некроза могут быть почки, легкие, мозг, сердце, кишечник, некоторые иные органы. По параметрам повреждений различают тотальный, субтотальный инфаркт, микроинфаркт.
Точная причина отмирания клеток не совсем понятна. Иногда патология возникает без фактора риска, самостоятельно, независимо от других поражений. Заболевание это скорее развивается как сочетание многих факторов, включая генетические, метаболические, приобретенные, такие как алкоголь, курение.
Частой причиной возникновения остеонекроза является перелом в тазобедренном суставе со смещением, травма колена и бедренной кости.

Исследования врачей показывают, что у 20% людей наблюдается остеонекроз тазобедренного сустава после его вывиха. Возможность его возникновения зависит от степени осложнения, особенно если вывих не был своевременно вправлен и привел к нарушению кровообращения.
Долгосрочное системное использование кортикостероидных препаратов является фактором риска. Препараты, применяемые при лечении ревматоидного артрита, красной волчанки, воспаления кишечника, влияют на развитие некроза.
Характерные факторы, способствующие возникновению нетравматического некроза:
- алкоголь;
- химиотерапия;
- декомпрессионная болезнь;
- патологии печени;
- хронические болезни почек;
- трансплантация органов;
- панкреатит;
- облучение;
- опухоли.
Развитие остеонекроза нередко связывают с поражением костной ткани и остеоцитов. Внутрисосудистый тромбоз, увеличение объема жировых клеток тоже способствуют возникновению заболевания.
Дорогой читатель!
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно!
Причины остеонекроза челюсти до сих пор не выявлены специалистами. Иногда он развивается при незначительной травме или после операции по удалению зуба, когда кость остается открытой. В группе риска находятся люди, страдающие остеопорозом челюсти.

Это заболевание, которое приводит к разрушению кости без болезненных ощущений. Она истончается, становится хрупкой и пористой, а из-за отсутствия симптоматики аномалия выявляется только при рентгенографии после первого перелома.
Интересно, что для лечения остеопороза челюсти уже много лет применяют бисфосфонаты (БФ), но они же в редких случаях вызывают некроз. Первый прецедент развития заболевания зафиксирован в 2003 году. Перед проведением терапии с помощью БФ стоматологи уточняют, принимал ли пациент их ранее, проводят санацию ротовой полости и внимательно наблюдают за его состоянием. Остеопороз и остеонекроз иногда проявляются на фоне использования глюкокортикоидов.
Разрежение костной ткани может происходить из-за новообразований: кератокист, остеом, одонтом, при фиброзной остеодисплазии и т.д. Выявляется патология и при остеосаркоме. Очаговая разновидность болезни на снимках представлена в виде разрежения кости округлой формы с четкими границами.
Остеонекроз любой части челюсти часто возникает при онкологии. При сильном недомогании и болезненных ощущениях в области лица пациентам, которые проходят курс химиотерапии и получили дозы облучения головы или шеи, стоит соблюдать осторожность.
Вероятность развития остеонекроза у человека увеличивается при следующих сопутствующих факторах:
- лечение стероидами (применяются при остеопорозе);
- наличие анемии, плохой свертываемости, нарушение циркуляции и другие заболевания крови;
- инфекция в ротовой полости и сильный воспалительный процесс;
 пародонтит и оперативное вмешательство;
пародонтит и оперативное вмешательство;- плохое питание;
- употребление алкоголя и курение;
- травмы;
- кессонная болезнь;
- остеопороз и болезнь Паджета.
Профилактические меры
Для профилактики остеонекроза у людей с предрасположенностью к заболеванию врачи должны оценивать препараты, которые они выписывают. Длительное использование кортикостероидов способствует разрушению липидных веществ, что приводит к сужению кровеносных сосудов.
Профилактика остеонекроза включает в себя и правильную гигиену полости рта. Перед посещением стоматолога, особенно если предполагается хирургическая операция, следует прекратить прием бисфосфонатов.
Чрезмерное употребление алкоголя чревато развитием аваскулярного некроза. Курение увеличивает риск поражения костей.
Необходимо следить за уровнем холестерина, т. к. увеличенные жировые частицы блокируют кровоснабжение костей.
Источник
Она заключается в реализации таких мероприятий:
- отказ от вредных привычек;
- применение минимальных доз кортикостероидов;
- соблюдение правил личной гигиены при уходе за полостью рта;
- прекращение применения бифосфонатов за два месяца до стоматологических манипуляций.
Чтобы этого не случилось, очень важно обратиться к врачу как можно раньше. Лечение болезни может быть эффективным только на начальных стадиях болезни.
При использовании глюкокортикоидов их стоит принимать в строго определенной дозировке и минимально возможный промежуток времени. Для предотвращения некроза челюсти, связанного с кессонной болезнью, стоит придерживаться правил декомпрессии при погружениях под воду.
Желательно соблюдать список рекомендаций:
- контролировать состояние тканей после экстракции зуба;
- употреблять оптимальное количество полезных веществ (особенно важны витамины A и C);
- при лечении тяжелых заболеваний нужно следить за появлением воспалительных процессов на слизистой;
- во время лучевой терапии консультация челюстно-лицевого хирурга обязательна для отслеживания изменений.
Если появились первые признаки инфекции на деснах, слизистой или осложнения пульпита, стоит незамедлительно обратиться к стоматологу. В запущенных случаях воспалительный процесс принимает генерализированную форму и затрагивает кость.
Поддержите нас в соцсетях:
Симптомы
Основной симптом остеонекроза — боли, которые происходят по нарастающей амплитуде. Несвоевременно начатое лечение может привести к потере трудоспособности и операции по замене суставов.
На ранних стадиях развития симптомы могут отсутствовать. Боль развивается постепенно, она увеличивается при нагрузках и утихает в ночное время. Сначала появляются болезненные ощущения только при перенесении тяжести тела на пораженный сустав, а затем и в состоянии покоя.
Время между первыми симптомами и потерей двигательных функций различно для каждого человека и может продолжаться от нескольких месяцев до года.
При остеонекрозе в области тазобедренного сустава дислокация боли происходит непосредственно около паха и передается на ягодицы и бедра. Происходит ограничение подвижности, со временем появляется хромота. Сложным заболеванием считается асептический некроз головки бедренной кости.
Некротические проявления в коленном суставе вызывают спонтанный остеонекроз, сопровождающийся резкой болью. Вначале возникают неприятные ощущения на внутренней поверхности сустава, затем начинаются воспалительные процессы, в дальнейшем возможна хромота.
При остеонекрозе головки плечевой кости боль выражена не так ярко, как при поражении тазобедренного сустава. В этом случае происходит ограничение движения, особенно при поднятии рук.
Реже бывают случаи некроза ребра, полости рта.
Остеонекроз может возникнуть в полулунной кости запястья. Она находится между головчатой и лучевой костями и чаще всех подвергается физической нагрузке.
Начало необратимого отмирания структур организма характеризуется покалыванием, онемением ног или рук, потерей чувствительности в поврежденной области. Кроме того, кожа у пациента становится бледной, блестящей.
Со временем по причине прекращения кровообращения она становится сначала синюшной, позже темно-зеленой и даже черной. Если некротическое поражение вызвано отравлением, то общее самочувствие больного может ухудшаться, нервная система истощиться. Дополнительно у пациента наблюдается быстрая утомляемость.
Чтобы вовремя принять меры, нужно обращать внимание на первые признаки заболевания. Основные симптомы отмирания кожи, костей или внутренних органов представлены ниже:
- потеря чувствительности;
- гиперемия кожных покровов;
- онемение;
- холод в конечностях;
- отечность;
- судороги;
- одышка;
- изменение дыхательного ритма;
- общая слабость;
- перманентное повышение температуры тела;
- потеря аппетита;
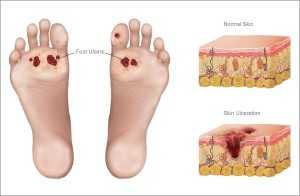
- трофические язвы;
- увеличение частоты сердечных сокращений.






Оставить комментарий