- Что такое плечелопаточный периартрит
- 2 Причины развития
- 3 Виды
- Антибиотики при ревматоидном артрите
- Вегетарианская диета
- Мазь от артроза плечевого сустава
- Гепариновая мазь
- Траумель мазь
- Массажная терапия
- Правильная диагностика болезни
- Причины плечелопаточного периартрита
- Осложнения болезни
- Профилактика плечелопаточного периартрита
- Симптомы плечелопаточного периартрита и лечение
- Лечение артрита
- Лечение артроза
- Симптомы плечелопаточного периартрита
Оглавление
- 1 Что такое плечелопаточный периартрит
- 2 2 Причины развития
- 3 3 Виды
- 4 Антибиотики при ревматоидном артрите
- 5 Вегетарианская диета
- 6 Мазь от артроза плечевого сустава
- 7 Массажная терапия
- 8 Правильная диагностика болезни
- 9 Причины плечелопаточного периартрита
- 10 Профилактика плечелопаточного периартрита
- 11 Симптомы плечелопаточного периартрита и лечение
- 12 Симптомы плечелопаточного периартрита
Что такое плечелопаточный периартрит
Плечелопаточный периартрит встречается достаточно часто, каждый четвертый человек хотя бы раз в жизни сталкивался с подобной проблемой.
Плечевой сустав имеет большую амплитуду движений. Ежедневно на него возлагается серьезная нагрузка, справиться с которой помогает мощный связочный аппарат, сухожилия и мышцы, расположенные вокруг него.
Термин периартрит предполагает воспалительный процесс вокруг суставной сумки (“пери” – около, “артро” – сустав). При длительно текущем воспалении рядом расположенных мягких тканей возможен переход на суставные поверхности и хрящевые структуры внутри капсулы.
Плечелопаточный периартрит является патологией воспалительного характера, поражающей структуры, расположенные вблизи плечевых суставов.
Это касается мышц, сухожилий, связок и суставной капсулы. При этом непосредственно сами суставы и хрящи воспаление не затрагивает. Этим периартрит и отличается от артроза плеча.
С проявлениями плечелопаточного периартрита сталкивается в своей жизни около четверти человечества. Заболеванию подвержены как мужчины, так и женщины. Однако чаще всего оно наблюдается у представительниц женского пола после 55 лет.
2 Причины развития
- малоподвижный образ жизни и нетренированные мышцы верхнего плечевого пояса;
- травмы, падения на вытянутую руку, повреждения плечевого сустава и костных структур;
- сосудистая патология с последующим нарушением кровоснабжения и питания плечелопаточной области;
- патологические изменения в строении нервных волокон, нередко вызванные ущемлением при развитии грыж межпозвоночных дисков.
Недуг способен развиваться даже после незначительного ушиба, когда нет никаких существенных повреждений хрящевых, костных и мягкотканных структур. На 3-й – 7-й день появляются симптомы, свидетельствующие о воспалении, что характерно для периартрита.
3 Виды
Симптомокомплекс плечелопаточного периартрита включает в себя следующие патологические состояния:
- периартикулярные поражения;
- тендинит двуглавой мышцы плеча;
- кальцифицирующий тендинит;
- адгезивный капсулит;
- импинджмент-синдром;
- сдавление ротатора плеча;
- бурсит плечевого сустава и другие.
Патологический симптомокомплекс может включать в себя один или несколько вышеперечисленных нарушений, от них зависит и клиническая картина.
По форме выделяют периартрит:
- простой;
- острый;
- хронический;
- анкилозирующий.

Хронический плечелопаточный периартрит
Антибиотики при ревматоидном артрите
Ревматоидный артрит (polyarthritis rheumatoidea) – поражение суставной ткани, вызываемое бета-гемолитическим стрептококком и сопровождающееся деструктивными воспалительными процессами. Если дегенеративные изменения активно прогрессируют, значит, в организме присутствует патологическая бактериальная флора.
Врачи, при ревматоидном артрите редко рекомендуют противомикробные медпрепараты. Назначенные ими терапевтические мероприятия направлены на купирование болей, уменьшение отечности и местного воспаления.
Уничтожение бактериального возбудителя, который является главной причиной возникновения патологического состояния суставов, способствует прекращению развития деструктивных внутрисуставных изменений. Терапия ревматоидного артрита противомикробными медпрепаратами является целесообразной и играет важную роль в лечении заболевания.
Основаниями для назначения антибиотиков служат:
- профилактика ревматоидного артрита, вызванного острыми или хроническими инфекционными заболеваниями (ангина, грипп, тонзиллит и др.).
- затяжные инфекционно-воспалительные процессы, сопровождаемые болезненными ощущениями в области суставов;
- активизация хронических заболеваний (синусит, гайморит, бронхит, пиелонефрит и другие), при которых возможно развитие ревматоидного артрита. Развитие инфекции способствует появлению негативных проявлений со стороны суставов;
- ревматоидный артрит, при активном длительном воздействии патологических факторов, может осложниться возникновением нагноения внутрисуставной жидкости и остеомиелитными проявлениями. Главные признаки усугубления процесса – это усиление болевых ощущений при движении и возникновение болезненности в пассивном состоянии, нарастание гиперемии и отечности кожных покровов в области воспаления сустава, общая гипертермия;
- иммунодефицит, вызванный терапией фармакологическими препаратами. Это негативное явление сопровождает прием многих фармсредств, применяющихся при ревматоидном артрите. Такая ситуация требует назначения противомикробных препаратов для терапии или с профилактической целью развития осложнений;
- функциональное расстройство ЖКТ, провоцируемое угнетением местного иммунитета при употреблении медпрепаратов, применяющихся для лечения артрита.
Для лечения некоторых групп заболеваний суставов активно применяется терапия противомикробными средствами. К такой патологии относятся септические артриты, которые сопровождаются проникновением возбудителя во внутрисуставную жидкость.
Когда пациенты обращаются за помощью к врачу, то у большинства уже имеется ярко выраженная симптоматика артрита: сильная боль и ограниченность полноценных движений. Поэтому главная задача специалиста в короткие сроки установить диагноз и назначить эффективную медикаментозную терапию.
При наличии в организме бактериальной инфекции необходимо учесть гематогенный путь внедрения возбудителя из основного очага в суставные ткани. Подбор наиболее действенного антибиотика осуществляется в зависимости от вида штамма инфекции:
- патологический возбудитель попал внутрь сустава с током крови, вследствие урогенитальных заболеваний. В этом случае необходимы препараты тетрациклинового ряда (Тетрациклин, Метациклин, Доксициклин), а также средства содержащие фторхинолон (Офлоксацин, Ловефлоксацин) или макролиды (Азитромицин, Эритромицин, Сумамед);
- пациенту с воспалением суставов и выраженной симптоматикой инфекции верхних дыхательных путей назначают препараты пенициллиновой группы (Карбенициллин, Акосициллин, Ампициллин), цефалоспоринового ряда (Цефазолин, Цефалексин, Цефотаксим) или макролиды;
- в случае кишечной инфекции, осложнившейся артритом, назначаются лекарственные средства, в состав которых входят фтороксихинолоны (Ломефлоксацин, Офлоксацин). Это препараты широкого спектра действия, разрушающие функционирование ДНК микроорганизмов.
Реактивная артропатия – заболевание, сложно поддающееся медикаментозной терапии. Если патология не запущена, то, вовремя обратившись за медицинской помощью, можно замедлить процесс и избежать грозных осложнений.
Провокаторами заболевания чаще являются хламидии, шигеллы и сальмонеллы. Чтобы избавить организм от этих патогенных возбудителей необходимо адекватное и серьезное лечение антибактериальными препаратами.
Длительность минимального курса терапии антибиотиками продолжается 1 неделю. Согласно многочисленным исследованиям наибольший эффект от лечения наблюдается при использовании Азитромицина и Доксициклина.
Если пациент не переносит эти препараты, врач назначает Офлоксацин, Рокситромицин, Кларитромицин. Ранее подобные инфекции лечились препаратами из группы макролидов (Эритромицин). Это относительно недорогие и эффективные противомикробные средства, но при их применении возникает множество побочных реакций со стороны ЖКТ, в связи с чем врачи назначают препараты перечисленные выше.
К сожалению, лечение хламидийной инфекции – длительный и не всегда успешный процесс. Чтобы выяснить наличие инфекции в организме пациента и эффективность проведенных лечебных мероприятий врач назначает лабораторные анализы до начала и после курса терапии.
Артрит стопы в наше время достаточно распространенная проблема с суставами. Патология поражает как людей пожилого возраста, так и молодежь. Причинами развития артрита стопы являются:
- ревматоидный артрит;
- подагра;
- остеоартрит;
- реактивный артрит;
- травмы нижних конечностей.
Суставы стопы при появлении симптоматики артрита необходимо обязательно лечить в кратчайшие сроки, иначе осложнения могут быть серьезными, вплоть до потери двигательной функции. Артрит стопы опасно лечить самостоятельно, необходима консультация опытного врача.
- купирование процесса аутоиммунного воспаления нестероидными средствами;
- выведение и нейтрализация мочевой кислоты;
- назначение антибиотиков ( если заболевание усугубилось вследствие внедрения штаммов патологических бактерий);
- щадящая нагрузка на воспаленные суставы стопы.
Инфекционный артрит возникает на фоне поражения организма микотической, вирусной или бактериальной инфекцией, попадающей в суставную ткань вместе с током крови. Возбудитель проникает в сустав во время хирургических операций, травмах и т.д.

Появление провоцирующего фактора связано с возрастом пациента. Инфекционный артрит у новорожденных вызывается гонококковой инфекцией, которая передается от больной матери к ребенку. Детские суставы инфекционный артрит может поражать после проведения разных манипуляций без тщательного соблюдения правил асептики и антисептики, например, при введении внутривенного катетера.
Причиной данного заболевания в детской возрастной группе очень часто бывает стафилококковая инфекция или палочка Пфайфера. У взрослых пациентов и подростков инфекционное поражение суставной ткани в большинстве случаев вызывается стрептококками, реже стафилококками.
Терапию инфекционного артрита необходимо проводить в стационаре и использовать сочетание медикаментозного и физиотерапевтического лечения в течение нескольких недель. Если состояние пациента средней тяжести начинают курс лечения с использования антибиотиков, которые вводят внутривенно.
Гнойное воспаление суставов в острой стадии требует экстренного лечения, иначе происходит разрушение сустава. Успешность лечения гнойного артрита полностью зависит от своевременного назначения эффективных антибиотиков.
Терапию начинают с антибактериальных препаратов широкого спектра действия, которые в начале лечения вводятся инъекционным способом. Определение возбудителя гнойного артрита дает возможность врачу откорректировать назначения и применить более сильные препараты.
- Ампициллин – полусинтетический пенициллин активен против бактерий как грамположительных так и грамотрицательных, исключая синегнойную палочку. Производится в таблетированной форме, порошка необходимого для приготовления инъекционных растворов. Взрослым вводят одномоментно 500 мг, суточная дозировка составляет 2-3 г. Инъекции проводятся через равные временные интервалы. Детская суточная дозировка составляет 100-400 мг/кг массы тела.
- Амоксициллин принадлежит к тому же ряду противомикробных средств, что и ампициллин. Оказывает подобное клиническое действие и обладает сходной антибактериальной активностью. Возможно применение фармпрепарата в таблетированной форме при менее запущенных патологических процессах при гнойных артрозах. Для взрослых пациентов и детям старше 10 лет рекомендована одноразовая дозировка 250-500 мг. Детям возрастной категории от 5 до 10 лет однократный прием показан в дозе 250 мг, 2-5 лет 125 мг.
В связи с тем, что некоторые микроорганизмы, провоцирующие острые гнойные процессы в суставной ткани синтезируют пенициллиназу, нейтрализующую действие антибиотиков пенициллиновой группы, для повышения эффективности используют комбинированные препараты противомикробных средств с клавулановой кислотой, разрушающей пенициллиназу.
Подагра (podagra) – системное заболевание, появляющееся при нарушении мочекислого метаболизма. Увеличение количества мочевой кислоты (7,9-Dihydro-1H-purine-2,6,8(3H)-trione) в кровяном русле приводит к появлению в разных тканях мочекислых солей, проявляющееся повторяющимся острым артритом и формированием тофусов (подагрических узлов).
Основу терапии и диеты при подагре составляет контроль содержания 7,9-Dihydro-1H-purine-2,6,8(3H)-trione кислоты в организме. Для терапии подагры необходима консультация врача-ревматолога. В этой ситуации специалист назначает препараты, уменьшающие содержание мочевой кислоты и ускоряющие ее выведение из организма. Цели лечения медпрепаратами подагрических проявлений:
- снижение концентрации мочевой кислоты в организме больного;
- уменьшение проявлений воспалительного процесса;
- купирование болевых ощущений.
Вегетарианская диета
Соблюдать определенное питание при данных заболевания просо необходимо. Важным моментом является то, что диета в обязательном порядке должна быть низкокалорийной. Единой диеты, которая поможет справиться с заболеванием, не существует.
Благоприятное действие оказывает жирная рыба. В ее составе находятся необходимые питательные вещества, такие как кальций, фосфор и витамины D, А, Е. Они способствуют укреплению костной ткани, а также регулируют процессы усвоения всех необходимых микроэлементов.
Орехи и масла способствуют насыщению организма витамином Е. Полезное действие оказывает куркума и имбирь. Эти пряности можно добавлять в любые блюда. Питание должно быть насыщено растительной пищей. Она оказывает положительное действие при хронических поражениях суставов.
Прекрасно подойдут персики, киви и апельсины. Среди овощей стоит присмотреться к луку и капусте. Витамин С, входящий в их состав принимает активное действие в синтезе коллагеновых и эластиновых волокон. Они же, в свою очередь входят в основу хрящей.
Усугубить ситуацию способны продукты семейства пасленовых. К их числу относят картофель и помидоры. Желательно отказаться от употребления этих овощей. Негативное действие оказывает выпечка и жирные молочные продукты.
В целом необходимо следить за состоянием собственного организма. Стоит каждую неделю включать в рацион один продукт, и смотреть какая реакция наблюдается. Если негативных последствий нет, значит, его можно употреблять. Таким образом составить диету можно самостоятельно.
Шведские учёные пришли к выводу, что наибольшим эффектом облегчения болевых ощущений при артрите является средиземноморская диета. Среди продуктов, входящих в состав этого типа диеты, есть рыба, овощи, фрукты, зерновые культуры и оливковое масло.
Подобным эффектом обладает и вегетарианская диета. Специальная диета, которая исключает животные жиры, способна снизить уровень плохого холестерина и уменьшить риск сердечных заболеваний.
Мазь от артроза плечевого сустава
Сегодня в аптеках встречаются самые разнообразные названия мазей при артрозе. Условно всех их делят на две большие группы:
- Препараты для расширения сосудов и согрева – помогают улучшить циркуляцию крови в той области, которая была поражена, уменьшить болевые ощущения, усилить работу других терапевтических средств, нормализовать питание в тканях.
- Обезболивающие и противовоспалительные препараты – уменьшают или полностью устраняют воспаление, уменьшают отечность, снижают температуру, улучшают подвижность поврежденного сустава.
Стоит обратить внимание, что противовоспалительные мази при артрозе имеют низкую проникающую способность (до 7% активных веществ средства), поэтому их необходимо использовать только на первых стадиях заболевания или во время обострения. Для получения длительного эффекта используются обычно мази с согревающим эффектом.
Самыми популярными мазями при артрозе на сегодняшний день являются:
- Мазь «Вишневского».
- Траумель мазь.
- Гепариновая мазь.
Больше информации об этих средства вы сможете узнать ниже.
В состав этого препарата входят такие активные вещества: деготь, ксероформ (антисептическое вещество), касторовое масло. Именно благодаря им мазь отличается своими уникальными свойствами. Во-первых, средство отличается местно-раздражительным и согревающим эффектами, что создают на коже специфическую пленку, уменьшая теплоотдачу и раздражая нервные окончания. Это усиливает воспалительный процесс, поэтому гнойнички быстрее созревают и проходят.
Мазь Вишневского часто используются для лечения артроза, а также фурункулов, гнойников, ожогов (особенно инфицированных), перикулитов, кольпитов (хронической формы), язв, абсцессов.
Как правило, это средство наносится под компрессы или повязки, которые стоит менять не реже трех-пяти раз в день.
Мазь противопоказана в ряде случаев: при непереносимости ее компонентов, при воспалениях, когда нужно избежать нагноения, во время активного очищения ран, при загрязненных заболеваниях.
Гепариновая мазь
Данный препарат отличается антитромботическим эффектом. Действующими активными компонентами мази являются: гепарин натрий, бензилникотинат, бензокаин. Средство действует на воспаленный участок, постепенно высвобождая гепарин.
Наносится препарат только на пораженные суставы тонким слоем. После этого осторожно втирают массажными движениями. Применяется до трех раз в сутки, пока не исчезнут все симптомы артроза. Обычно терапия занимает три-семь дней.
Основными негативными эффектами при использовании мази являются: аллергия, сыпь, отек. Не рекомендовано применять при язвенных некротических процессах, непереносимости компонентов, нарушениях кожной поверхности.
Траумель мазь
Данное гомеопатическое средство широко используется при лечении артроза. Активными действующими компонентами мази являются: арника монтана, календула, эхинацея, гамамелис, хамомилла, симфитум, беллис переннис, белладонна, гиперикум, аконитум, миллефолиум.
Препарат можно применять с трех лет. Наносить в небольшом количестве только на пораженные участки два-три раза в сутки. Втирать легкими движениями. Можно накладывать под марлевую повязку. Курс терапии назначается врачом индивидуально.
В некоторых случаях мазь Траумель может приводить к различным аллергическим реакциям, при которых следует приостановить ее использование. Препарат противопоказан, если у вас диагностировали: лейкоз, туберкулез, коллагеноз, аутоиммунные болезни, рассеянный склероз, ВИЧ, непереносимость компонентов.
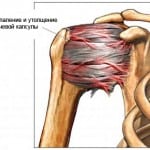
Эту мазь необходимо готовить самостоятельно. Основными компонентами являются: натуральный пчелиный воск, растительное масло и желток. Для приготовления нужно найти чистую эмалированную миску, налить в нее растительное масло, добавить пчелиный воск (небольшой кусочек в форме спичечного коробка) и поставить на огонь. Нужно подождать, пока воск полностью растопится.
Пока растапливаете воск, сварите вкрутую одно яйцо и выньте из него половинку желтка. Раздавите желток с помощью вилки, пока не получите однородную массу. Постепенно бросайте в масло с воском раздавленный желток.
Смазывайте суставы, которые были поражены артрозом, под марлю на ночь. Терапия проводится до исчезновения основных симптомов.
Чтобы вылечить артроз коленного сустава (гоноартроз) рекомендовано использовать следующие мази.
Финалгель. Это нестероидное противовоспалительное средство, активным компонентом которого считается пироксикам. Препарат имеет хорошее анальгезирующее и противовоспалительное действие. Наносится на пораженные суставы небольшой дозе (примерно, как лесной орех) трижды в 24 часа. Курс терапии является индивидуальным и зависит от тяжести заболевания.
Очень редко при использовании данного препарата у пациентов диагностируется одышка, тошнота, сильные головные боли, аллергия. Мазь нельзя применять при болезнях почек, в детском возрасте (14 лет), в первом триместре беременности, непереносимости компонентов.
Финалгон. Этот препарат отличается анальгезирующим и раздражающим эффектом. Активными действующими компонентами мази являются: никобоксил и нонивамид.
Перед лечением проводится оценка индивидуальной реакции пациента на компоненты средства. Для этого мазь наносится тонким слоем на небольшой участок кожи. Это делается для того, чтобы узнать, какое количество препарата необходимо пациенту для достаточного разогревающего эффекта.
К мази прилагается специальный аппликатор. Для нанесения используется не больше 0,5 мм средства, и втирают легкими движениями. Использовать до трех раз в день. При длительной терапии действие мази может уменьшаться, поэтому врач может увеличить дозу.
Среди побочных действий от мази выделяют: парестезию, анафилактическую реакцию, жжение на коже, отдышку, кашель, аллергия. Мазь Финалгон не рекомендована при непереносимости основных ее компонентов, детям до 12 лет.
Для лечения артроза голеностопного сустава используются мази, в состав которых сходят нестероидные и стероидные компоненты. Самым эффективным средством на сегодняшний день считается «Дип-Релиф».
Это нестероидное противовоспалительное средство, активными действующими компонентами которого являются левоментол и ибупрофен.
Наносится до четырех раз в сутки в небольшом количестве над самым очагом воспаления, и слегка втирают в кожу. Если руки не были объектом лечения, после использования мази их нужно тщательно вымыть. Не рекомендовано использовать препарат больше десяти дней.
Сильных побочных действий от использования мази выявлено не было. В некоторых случаях могут появляться аллергические реакции на коже. Не использовать средство при кормлении грудью, беременности, нарушении целостности кожи, бронхиальной астме, непереносимости компонентов, до 14 лет.
При артрозе стопы применяются самые разнообразные мази, которые помогают побороть воспалительный процесс и улучшить состояние сустава. Самым популярным препаратом в этой области является «Випросал В».
Мазь отличается анальгезирующим и раздражающим действием. Основывается на действии активных компонентов: камфоры, салициловой кислоты, скипидара живичного и яда обыкновенной гадюки.
Наносить только на болезненные участки один раз в день в небольшой дозе (примерно, по одной чайной ложке). Если болезненные ощущения слишком сильные можно использовать два раза в день до исчезновения болей.
Средний курс терапии составляет десять дней. Если за это время ваше состояние не улучшилось, необходимо обратиться к врачу.
В единичных случаях при использовании Випросал В у пациентов проявляются аллергические реакции. Препарат не рекомендовано применять при активном туберкулезе кожных покровов, инфекциях кожи, лихорадке, печеночной и почечной недостаточности, во время беременности и лактации, а также при непереносимости его компонентов.
Для улучшения состояния пациента при артрозе тазобедренного сустава врачи рекомендуют использовать гомеопатические средства. Самым популярным среди них является мазь Димексид.
Этот препарат отличается анальгезирующим и противовоспалительным действием. Основным компонентом является диметилсульфоксид. Можно использовать с 12-летнего возраста. Наносить необходимо до двух раз в день для достижения максимального эффекта.
Среди основных побочных действий от использования Димексида можно выделить: контактный дерматит, неприятный запах изо рта, аллергия, пигментация кожного покрова, жжение и сухость. Не применять препарат при тяжелых поражениях почки и печени, стенокардии, инфаркте миокарда, инсульте, атеросклерозе, катаракте, глаукоме, до 12 лет, во время лактации и беременности.
При артрозе рук используются самые разнообразные мази. Самой эффективной среди них является «Диклофенак».
Это нестероидное противовоспалительное средство, которое основывается на действии производного фенилуксусной кислоты. Отличается противовоспалительным, жаропонижающим, анальгезирующим действием.
Применяется в небольшой дозе (до 4 г), нанося на пораженные участки три-четыре раза в сутки. Длительность устанавливается лечащим врачом и зависит от тяжести заболевания.
Диклофенак мазь имеет достаточно много побочных эффектов, о которых стоит знать перед ее применением. Часто у пациентов возникают аллергические реакции, рвота и тошнота, неприятные ощущения и боли в области живота, диарея или запор, головные боли и головокружения, депрессия, нарушение сна, анемия, нарушение работы почек, выпадение волос.

Не применять препарат при непереносимости компонентов средства, эрозивно-язвенных поражениях ЖКТ, нарушениях кроветворения.
При артрозе пальцев рук чаще всего используются нестероидные противовоспалительные препараты. В частности, широкое применение получила мазь «Долгит».
Активным действующим веществом препарата является ибупрофен, благодаря чему мазь оказывает хорошее анальгезирующее действие. Также имеет противовоспалительный эффект.
На пораженную кожу мазь наносится тонким слоем, а потом втирается легкими массажными движениями, пока препарат не войдет в кожу полностью. Используется до четырех раз в сутки. Можно использовать под повязки. Длительность лечения зависит от тяжести заболевания.
Массажная терапия
Плечелопаточный периартрит не может успешно лечиться без проведения такой процедуры, как массаж. Основные задачи такой терапии направлены на профилактику развития ограниченной подвижности грубой рубцовой ткани и суставов, восстановление функциональности руки и предупреждение атрофии мышц.
Подвижность суставов может ограничиться вследствие интенсивного болевого рефлекса. Важной задачей массажной терапии является восстановление нормальной работы плечевого сустава, что станет началом для полноценной, безболезненной жизни.
На острой фазе развития болезни пациент испытывает сильную боль, при этом двигательные возможности плеча и всей конечности ограничиваются. Это неприятное явление происходит из-за протекания воспаления в пораженном участке. Поэтому делать массаж на этой стадии периартрита не рекомендовано.
Массаж следует проводить, когда симптоматика выражена неярко. Плечелопаточный периартрит подразумевает одностороннее поражение сочленения, но в некоторых случаях патология может быть двусторонней. Если болезнь перешла в хроническую фазу, то своим наступлением она обязана рецидивам и холодным сезонам.
При периартрите плеча назначается массаж воротниковой области, который состоит из следующих этапов:
- Поглаживание воротникового участка, проводящееся в сторону плеча и снизу вверх.
- Сильное поглаживание и растирание.
- Растирание, делающееся по спирали, при этом задействованы только четыре пальца руки.
- Выполнение пилящих движений, при которых задействуют обе руки.
В процессе растирания и разминания особое внимание уделяется нижней и средней трапециевидной и широчайшей мышце спины и подкостным мышцам. Затем массаж делается на предплечье и шее, наряду с этим массажист должен стоять сзади пациента:
- Проведение охватывающих поглаживаний в области предплечья и шеи.
- Выполнение сильных плоскостопных поглаживаний вперед и назад.
- Выполнение спиралевидных растираний, делающихся передним ходом и четырьмя пальцами.
- Применения приема щипцеобразного разминания.
Массаж руки подразумевает осуществление специальных упражнений, направленных на разминку дельтовидной зоны, плечелопаточного сустава и всего плеча. В таком случае используются аналогичные способы растирания, поглаживания, пиления и похлопывания.
Также при лечении периартрита часто используется воронкообразный резиновый вибратор. Механические вибрации – это действенная терапия, помогающая избавиться от дискомфортных ощущений, возникающих в плече на начальном этапе заболевания.
После того как болевой синдром исчезнет полностью или хотя бы утихнет, проводятся массажные процедуры по устранению мышечной атрофии, а затем делается массаж плеча. Причем каждый сеанс подразумевает увеличение силы надавливания в ходе выполнения массажных сеансов.
Время продолжительности процедуры – около 20 минут. Для достижения максимального результата делать ее нужно каждый день. Эффект будет заметен после проведения трех курсов терапии с перерывами до трех недель.
Что касается физиотерапии, то она редко назначается в чистом виде. Обычно требуется дополнительное медикаментозное лечение. Основным физиотерапевтическим методам можно отнести:
- Тепловые процедуры. Это всевозможные компрессы с димексидом и бишифитом, ванны, бани и грязевые аппликации, то есть воздействие теплом.
- Ультразвук и электрофорез. Через кожу вводятся специальные медицинские препараты с применением ультразвукового воздействия, которое позволяет усилить проницаемость тканей.
- Магнитно-лазерная терапия. Воздействие сильного магнитного поля убирает отеки и воспаления, а также усиливает питание тканей.
- Вибромассаж. Помогает снять хронический болевой синдром и улучшить обмен веществ.
- Ударно-волновая терапия. Предполагает использование энергии ударных волн. Такое лечение способствует улучшению обмена веществ и уменьшение болей.
Альтернативные методы лечения плечелопаточного периартрита больше относятся к нетрадиционной медицине. Тем не менее, их эффективность доказана. К альтернативным способам воздействия относятся:
- Иглорефлексотерапия. Спасает от боли и убирает напряжение в мышцах;
- Гирудотерапия, которая предполагает использование специального фермента, выделяемого медицинскими пиявками. Помогает локализовать воспалительные процессы;
- Точечный массаж и фармакопунктура. Речь идет об иглоукалывании с одновременным введением лекарственных средств и стимуляции электрическим током.
Правильная диагностика болезни
Лабораторные исследования предполагают проведение общего и биохимического исследования крови, общего анализа мочи:
- При наличии плечелопаточного периартрита диагностируются повышение СОЭ и лейкоцитов, которые являются неспецифическими признаками воспаления в организме.
- При проведении биохимии важную роль играют ревматоидный фактор и С-реактивный белок. Положительный показатель последнего будет свидетельствовать о периартрите. Если определится положительный ревматоидный фактор, можно говорить о другом заболевании.
Окончательный диагноз подтверждается при помощи инструментальных методов. Наиболее информативными являются магнитно-резонансная томография, рентген плечелопаточной области. В некоторых случаях проводят УЗИ, которое позволяет определить характер воспаления и его распространенность.
При возникновении болей в плече и при ограничении движений необходимо обращаться к доктору. Диагностикой плечелопаточного периартрита занимается терапевт. Возможно, что после осмотра врач перенаправит пациента к более узкому специалисту: хирургу, неврологу, ревматологу или ортопеду.
Кроме внешнего осмотра больного и сбора анамнеза, доктор обязательно оценит двигательную активность плечевого сустава, пропальпирует область воспаления.
Чтобы уточнить диагноз и выяснить причины развития периартрита, выполняется рентгенография больного сустава и шейного отдела позвоночника, возможно также проведение УЗИ и МРТ-диагностики.
Что касается лабораторных анализов, то доктор отправляет пациента на сдачу крови. Если у больного периартрит находится в острой стадии, будет наблюдаться повышение СОЭ и СРБ. При остальных формах болезни картина крови остается без изменений.
Если встает необходимость оперативного вмешательства, то перед его проведением пациент может быть направлен на инвазивные диагностические процедуры: на артрографию или на артроскопию.
Следует принять во внимание, что периартрит плечелопаточной области можно спутать с иными заболеваниями, дающими схожую симптоматику. Поэтому важно проводить дифференциальный диагноз с артритом, артрозом, синдромом Панкоста на фоне рака легкого, тромбозом подключичной артерии.
Осмотр врачом больного начинается со сравнения симметричности обеих частей тела, выступов костей: может наблюдаться небольшая припухлость передней части плеча. Обследование продолжается пальпацией мышц плеча на наличие напряжения и ощущения боли в мышцах.
Последующая диагностика периартрита плечевого сустава необходима для уточнения диагноза. Она может включать:
- рентгенографию;
- ультразвуковое исследование;
- магниторезонансную или компьютерную томографию;
- анализ синовиальной жидкости.
Рентгенологический метод помогает увидеть отложение кристаллов соли на хрящевой ткани. Магниторезонансную томографию назначают, чтобы исключить наличие остеопороза шейных позвонков. Вязкость околосуставной жидкости позволяет определить воспалительный процесс.
Дифференциальное исследование используют для выявления других патологий: артроза, тромбофлебита, опухоли, инфаркта миокарда, холецистита. Установление причины является важным элементом успешной терапии.
Причины плечелопаточного периартрита
Непосредственными причинами возникновения симптомов плечелопаточного периартрита являются:
- Повышенная загрузка на нетренированные плечевые суставы;
- Ухудшение кровоснабжения плечевого сустава и рядом расположенных тканей. Обычно такая ситуация возникает при инфаркте миокарда, когда ткани зоны левого плечевого сустава оказываются обделенными питательными веществами и кислородом, в результате чего они становятся более ломкими, надрываются и воспаляются. Ухудшение кровотока может возникать также после операций на молочной железе, при заболеваниях печени;
- Травма руки (падение на вытянутую руку, на плечо, удар по самому плечу). Сама травма может быть незначительной, но ее оказывается достаточно для развития микроповреждений вокруг плечевого сустава в тканях мышц, сухожилий и связок, что и служит в дальнейшем причиной появления симптомов. Причем симптомы часто появляются не сразу после травмы, а через несколько дней (3-7);
- Ущемление нервов шейного и плечевого сплетения. При этом спазмируются мышцы, они сдавливают проходящие через них кровеносные сосуды, что ухудшает кровоток в околосуставных тканях. В дальнейшем разыгрывается выше описанный сценарий.
К появлению плечелопаточного периартрита может привести следующее:
- Продолжительная тяжелая нагрузка. К примеру, это могут быть физические упражнения без специальной подготовки, связанные с интенсивным воздействием на плечевой сустав, или непривычный физический труд.
- Травмы – удар в плечо, падение на выпрямленную руку. Болевые ощущения и воспаление могут возникнуть не сразу. Как правило, они проявляются в течение недели после получения травмы.
- Операции по удалению молочных желез у женщин. Хирургическое вмешательство может способствовать нарушению кровоснабжения в области груди.
- Перенесенный инфаркт миокарда может стать причиной возникновения левостороннего лопаточно-плечевого периартрита. Объясняется данный факт тем, что при инфаркте страдают кровеносные сосуды, происходит их отмирание или спазм, из-за чего ухудшается кровоток в области левого плеча. Недостаточное кровоснабжение приводит к воспалению и ломкости сухожилий.
- Болезни печени. При таких патологиях периартрит возникает в правом плече.
- Заболевания шейного отдела позвоночного столба. В патологический процесс вовлекаются межпозвоночные диски, связки, тела позвонков, при этом происходит процесс ущемления нервов в области шейно-плечевого сплетения. Это становится причиной рефлекторного спазма сосудов, отдающего в руку. Данный факт, в свою очередь, ведет к нарушению процесса циркуляции крови в плече, руке и возникновению воспалительного процесса и отека плечевых сухожилий.
Современная медицина уже не считает плечелопаточный периартрит однородным заболеванием. В связи с расширением диагностических возможностей стало известно, что самые разнообразные заболевания могут иметь идентичные симптомы плечелопаточного периартрита.
Это и патология вращательной манжеты плеча, и адгезивный капсулит, и остеохондроз шейного отдела позвоночника, и миофасциальные болевые синдромы, и невралгическая амиотрофия плечевого пояса. А непосредственными причинами возникновения симптомов плечелопаточного периартрита являются:
- повышенная загрузка на нетренированные плечевые суставы;
- травма руки (падение на вытянутую руку, на плечо, удар по самому плечу). Сама травма может быть незначительной, но ее оказывается достаточно для развития микроповреждений вокруг плечевого сустава в тканях мышц, сухожилий и связок, что и служит в дальнейшем причиной появления симптомов. Причем симптомы часто появляются не сразу после травмы, а через несколько дней (3-7);
- ухудшение кровоснабжения плечевого сустава и рядом расположенных тканей. Обычно такая ситуация возникает при инфаркте миокарда, когда ткани зоны левого плечевого сустава оказываются обделенными питательными веществами и кислородом, в результате чего они становятся более ломкими, надрываются и воспаляются. Ухудшение кровотока может возникать также после операций на молочной железе, при заболеваниях печени;
- ущемление нервов шейного и плечевого сплетения. При этом спазмируются мышцы, они сдавливают проходящие через них кровеносные сосуды, что ухудшает кровоток в околосуставных тканях. В дальнейшем разыгрывается выше описанный сценарий.
Ученые рассматривают две основные причины, которые способны привести к развитию плечелопаточного периартрита:
-
Нейродистрофические изменения, происходящие в сухожилиях, которые манифестируют на фоне заболеваний опорно-двигательного аппарата в шейном отделе позвоночника (остеохондроз, спондилез, смещение позвонков). При этом нервные корешки оказываются защемленными, сосуды на рефлекторном уровне сжимаются, нормальное кровоснабжение плечевого сустава начинает страдать. Как итог – развитие воспаления и манифестация дистрофических процессов в сухожилиях плечевого пояса.
-
Травмирование мягких структур плечевого пояса. Травмы человек может получать при выполнении цикличных стереотипных действий, нагружающих плечевой сустав, либо при возникновении ЧС (падение на вытянутую вперед руку, получение сильного удара по плечу, вывих сустава и пр.). При этом сухожилия надрываются, нарушается целостность плечевой манжеты, ткани, отвечающие за движения плеча, отекают, происходит сбой в нормальной системе кровоснабжения и развивается воспаление.
Иногда причины развития плечелопаточного периартрита так и не удается выяснить.
Нельзя не упомянуть о факторах риска, которые повышают вероятность манифестации периартрита в плечелопаточной области:
-
Возраст человека старше 40 лет.
-
Переохлаждение, как местное, так и всего организма в целом.
-
Туберкулез легких.
-
Длительное времяпрепровождение в сырости.
-
Наличие у человека заболеваний опорно-двигательного аппарата: артроза, ишиаса, артрита.
-
Шейный спондилез с корешковым синдром в 80% случаев сочетается с плечелопаточным периартритом.
-
Сахарный диабет.
-
Наличие врожденных аномалий развития в плечелопаточной области.
-
Нервно-психические нарушения, в том числе на фоне черепно-мозговой травмы. Опасность также представляют опухоли головного мозга и кинсонизм.
-
Коронарная болезнь сердца. Периартрит при этом способен манифестировать как на пике приступа стенокардии, так и во время его угасания.
-
Перенесенный инфаркт миокарда. Периартрит наблюдается в среднем у 10-15% больных.
-
Гемиплегия (полный односторонний паралич руки), который возникает после перенесенного инсульта, либо на фоне иных поражений спинного и головного мозга.
-
Болезнь Паркинсона.
-
Операции, которые способствуют нарушению кровоснабжения области плечевого сустава, например, мастэктомия.
Чтобы понять, какие именно процессы происходят в сухожилиях при развитии плечелопаточного периартрита, необходимо разобраться в строении сустава, а также рассмотреть патогенез болезни.
Система, которая отвечает за движения руки, достаточно сложна. Кроме «истинного» плечевого сустава, немаловажное значение отводится «второму» плечевому суставу. Он представлен костно-мышечными и капсульно-сухожильными образованиями.
Его верхний слой образован акромионом и дельтовидной мышцей, а нижний слой – сухожилиями, отвечающими за ротацию плеча. Сухожилия переплетены с мышечной капсулой, покрывающей истинный сустав и плечевую головку.
Эти соединения в совокупности формируют манжетку, отвечающую за вращение плеча. Центр «второго» плечевого сустава представлен серозными сумками и рыхлой соединительной тканью. Это позволяет мышцам беспрепятственно скользить друг относительно друга.
При развитии заболевания разрываются коллагеновые фибриллы, которые располагаются внутри сухожилий, что приводит к формированию очагов некроза на них. В дальнейшем очаги некроза вскрываются в полость серозных сумок, которые представляют срединный слой «второго» плечевого сустава. Если болезнь имеет тяжелое течение, то возможен полный разрыв сухожилия.
Параллельно развивается и набирает силу реактивный воспалительный процесс. Сухожилие утолщается, на нем появляются неровности, не исключено, что оно вовсе будет вывернуто из межбугорковой борозды.
Осложнения болезни

На фоне текущего воспалительного процесса в сухожилии начинают формироваться кальцификаты. Некоторые из них способны самостоятельно растворяться, а другие проникают в серозные сумки и провоцируют дополнительные очаги некроза в их полостях.
Страдает не только «второй» плечевой сустав, представленный мышцами, но и «истинный» сустав. В том месте, где он граничит с воспаленным сухожилием, может произойти сморщивание его капсулы. Этот процесс называют фиброзным капсулитом. В итоге нормальная подвижность плеча еще больше страдает.
Еще одна опасность, которая грозит людям с плечелопаточным периартритом – это уплотнение тканей кости большого бугорка головки плеча с выведением из нее извести и формированием остеофитоза в этой зоне.
Кроме того, что очаги некроза способны кальцифицироваться и рубцеваться, нарушая подвижность конечности, они также могут подвергаться асептическому воспалению.
Синдром блокированного плеча с полным его обездвиживанием является самым грозным осложнением болезни.
Самой распространенной причиной является травмирование сустава и его близлежащих тканей. В результате травмы повреждаются связки и сухожилия сустава.
Что касается перенесенного инсульта или черепно-мозговой травмы, то плечелопаточный периартирт или периартроз часто является спутником гемипареза, который может быть в числе последствий перенесенного инсульта.
При гемипарезе, ввиду повышенного спастического тонуса, рука находится в согнутом состоянии- нарушен её двигательный стереотип и мягкие ткани сустава при этом долгое время находятся в таком положении, при котором они могут находиться в состоянии сдавления и перерастяжения, что способствовать нарушению обмена и кровообращения в них.
Плечелопаточный периартрит редко бывает изолированным синдромом, чаще к его формированию приводят другие патологические состояния опорно-двигательного аппарата.
Профилактика плечелопаточного периартрита
Мероприятия, направленные на профилактику плечелопаточного периартрита:
-
Необходимо предупреждать макро и микротравмирование плечевого пояса.
-
Важно не допускать чрезмерных и однообразных нагрузок на плечевой сустав.
-
Все болезни позвоночного столба нужно лечить своевременно.
-
Следует избегать переохлаждения организма.
-
Чтобы предупредить рецидивы болезни, нужно выполнять физические упражнения, направленные на проработку мышц плеча.
-
Всегда следует следить за своей осанкой, независимо от вида деятельности, которой занимается человек.
Профилактика плечелопаточного периартрита заключается в следующих действиях:
- исключение чрезмерных физических нагрузок на плечевой отдел;
- предотвращение переохлаждения организма;
- физические нагрузки должны быть систематическими (рекомендуется заниматься спортом или делать простейшую зарядку по утрам);
- исключение однообразных движений рук в повседневной жизни (такой фактор может привести к разрыву соединительных волокон);
- предупреждение микро- и макро-травм плечевого отдела (внимательность к внешним факторам, соблюдение правил безопасности);
- своевременное лечение заболеваний шейного отдела и позвоночника в целом (такие болезни относятся к распространенным причинам плечелопаточного периартрита);
- если плечелопаточный периартрит был выявлен, то после окончания курса лечения рекомендуется обратиться к специалисту для проверки результата осуществленных процедур.
Для того чтобы не сталкиваться с плечелопаточным периартритом, человеку на протяжении жизни необходимо придерживаться некоторых несложных правил:
- В первую очередь, нужно сделать для себя обязательной ежедневную непродолжительную утреннюю зарядку. Она поможет суставам разработаться и выдерживать более серьезные физические нагрузки на протяжении всего дня.
Следует помнить, что физическая активность не должна сопровождаться чрезмерной нагрузкой на плечевой пояс и позвоночник, особенно это касается его шейного отдела. Упражнения при плечелопаточном периартрите не должны быть резкими и сопровождаться болью. - Кроме того, важно придерживаться здорового питания, отдавая предпочтение продуктам, богатым клетчаткой, кальцием и содержащим минимальное количество соли. Так же желательно ограничить употребление копченых, жареных и жирных блюд.
- Помогает избежать недуга удержание правильной осанки в процессе ходьбы, сиденья за столом и деятельности за компьютером.
- Желательно избегать сквозняков и холода. При первых же симптомах воспаления следует предпринимать меры по его устранению.
В заключении, хотим напомнить, что плечелопаточный периартрит является заболеванием, которое проще всего лечить на ранних стадиях. Если начать борьбу с недугом своевременно, от него можно избавиться в кратчайшие сроки, восстановив движение плечевых суставов в полном объеме. В самых же запущенных случаях может понадобиться оперативное вмешательство.
 Об авторе
Об авторе
:
Соколова Лейла Александровна, старшая медсестра хирургического отделения. Стаж 11 лет.
Симптомы плечелопаточного периартрита и лечение
Практически все формы плечелопаточного периартрита хорошо поддаются лечению, за исключением анкилозирующей (хотя и с ней можно эффективно бороться). Чем раньше начато лечение, тем лучше для больного, тем быстрее наступит выздоровление и меньших затрат оно потребует, как материальных, так и временных.
По возможности следует устранить причину плечелопаточного периартрита. Если это дегенеративный процесс в позвоночнике (остеохондроз), то необходимо лечить его, если это инфаркт миокарда, то, в первую очередь, нужно нормализовать кровоток и так далее.
Остановимся поподробнее на медикаментозном лечении плечелопаточного периартрита.Базовой основой терапии обычно являются нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Нимесулид, Кетопрофен, Мелоксикам, Лорноксикам и так далее).
Их можно применять в виде таблеток, инъекций, мазей, гелей и даже пластырей. Какая форма выпуска препарата окажется предпочтительнее в конкретном случае, решает врач. Нестероидные противовоспалительные средства убирают отек тканей, уменьшают воспаление, снижают температуру. Иногда лечение ограничивается только их применением (особенно при простой форме).
Если выше изложенные препараты оказываются мало эффективными, тогда прибегают к использованию стероидных противовоспалительных средств, то есть гормонов (Дипроспан, Метипред и другие). Их также можно применять в виде мазей, околосуставных инъекций, в виде компрессов (в комплексе с Димексидом).
Хорошим обезболивающим эффектом обладают инъекции анестетиков (Новокаин, Лидокаин и подобные препараты) в околосуставную область. Инъекции осуществляются не «абы куда», а в определенные точки, поэтому должны производиться только лечащим врачом. Иногда достаточно 2-3-х инъкций, и болезнь отступает.
Помимо медикаментозной терапии, при плечелопаточном периартрите широко используется физиотерапия. Это может быть лазеротерапия, иглоукалывание, точечный массаж, магнитотерапия, гидротерапия, лечение ультразвуком и электрофорез, электростимуляция и грязелечение. Части пациентов помогает гирудотерапия (лечение пиявками) при условии отсутствия аллергии на них.
Отдельно следует сказать о таких методиках лечения плечелопаточного периартрита как постизометрическая релаксация и лечебная физкультура. Их назначают в комплексе с медикаментозным лечением.
Постизометрическая релаксация заключается в выполнении ряда упражнений, которые вызывают растяжение и напряжение отдельных мышц с их фиксацией в таком положении и последующим расслаблением. Комплекс специальных упражнений лечебной физкультуры направлен на восстановление и улучшение подвижности околосуставных тканей, повышение эластичности капсулы плечевого сустава.
Лечебная физкультура требует ежедневных занятий и терпения, поскольку эффект наступает приблизительно через 3-4 недели от начала их выполнения. И еще важно не переборщить с упражнениями, пытаясь побыстрее достичь желаемого результата.
При плечелопаточном периартрите полезными могут оказаться средства народной медицины. Чаще всего это различные настои и отвары трав (крапива, календула, зверобой, корень столового хрена и другие), которые используют в качестве примочек и компрессов.
Существует также хирургическое лечение плечелопаточного периартрита. К нему прибегают довольно редко (это случаи с длительным неэффективным консервативным лечением, частыми рецидивами, стадия «замороженного плеча»).
Операция носит название субакромиальная декомпрессия. Ее суть заключается в удалении небольшого кусочка лопатки (акромиона) и прилежащей связки (коракоакромиальной). После хирургического лечения требуется курс медикаментозной терапии и обязательно лечебная физкультура, приводящая к восстановлению объема движений.
Таким образом, плечелопаточный периартрит — это комплексная проблема в зоне плечевого сустава, основными признаками которой являются боли в области сустава и ограничение движений в нем. Чаще всего с этой проблемой удается справиться консервативными методами лечения, однако в части случаев необходима операция.
Стратегии лечения данных процессов несколько отличаются межу собой. Артрит часто называют болезнью молодых. На сегодняшний день известно о нескольких разновидностях заболевания. Это реактивная, ревматоидная, псориатическая и подагрическая формы.
Первым делом следует ограничить нагрузку на суставы. Для устранения артрита широко применяются противовоспалительные средства. Особа роль отводится гормональным препаратам. Это могут быть мази и инъекции.
В дополнении практикуется лечебная физкультура, диета и физиотерапия. Артроз также устраняется по средствам медикаментов. Работа с каждым пациентом представляет собой ювелирный процесс. Потому как каждая ситуация имеет свои нюансы, которые необходимо грамотно устранять по средствам всех доступных методов. Более подробная информация о лечении будет предоставлена ниже.
Лекарства при этих заболевания должны оказывать исключительно положительное действие. Особое внимание уделяется препаратам, которые способны устранить болевой синдром, отечность и убрать воспалительный процесс.
Для этих целей широко применяют мази, инъекции, свечи и даже противовоспалительные гомеопатические препараты. Существуют определенные лекарства от артрита и артроза, которые используются чаще всего: Вольтарен Рапид, Апранакс, Артротек, Дексалгин 25, Диклофенак и Диклонак.
- Вольтарен Рапид. Средство используется во время приема пищи. Для взрослых допустимая дозировка составляет 20-25 мг 2-3 раза в сутки. Этот препарат позволит снять воспаление, устранить боль и понизить температуру тела. Главным действующим веществом является диклофенак. Поэтому использовать его людям с непереносимостью строго запрещено. Под категорию «запрета» попадают детки, молодые мамы и беременные девушки. Использовать средство нельзя при бронхиальной астме и нарушениях кроветворения. Возможно появление: тошноты, рвоты, колита, слабости и аллергических реакций.
- Апранакс. Средство принимается вовнутрь, желательно делать это во время употребления пищи. Доза составляет 0,5-0,75 мг два раза в день. Дозировка зависит от остроты заболевания. Применять препарат крайне не рекомендуется людям с непереносимостью напроксен. В группу риска попадают молодые мамы, беременные девушки, дети и люди с нарушениями функциональности печени и почек. Средство может привести к развитию негативных реакций со стороны организмы. К их числу относят расстройства желудочно-кишечного тракта, нередко встречается зуд и жжение.
- Артротек. Средство применяется по одной таблетке 2-3 раза в сутки. Желательно делать это во время приема пищи, разжевывать его не стоит. Действующим веществом является диклофенак, поэтому, применять его нельзя при гиперчувствительности. Основными противопоказаниями являются: беременность, период лактации, кровотечения из ЖКТ. Средство может привести к появлению побочных действий. Это тошнота, рвота, нередко – вздутие живота, диарея, аллергические реакции и головная боль.
- Дексалгин 25. Для ускорения всасывания средство рекомендуют использовать за полчаса до приема пищи. Обычно доза равна 25 мг 3 раза в сутки. Если боль выраженная, используют по половине таблетки (12,5) 6 раз в день. Действующим веществом является Декскетопрофен. Использовать медикамент не стоит людям имеющим гиперчувствительность по отношению к нему. Применять его не стоит также беременным, людям с бронхиальной астмой и язвенным колитом. Не исключены побочные действия в виде изжоги, нарушения сна, головной боли и аллергических реакций.
- Диклофенак. Средство принимают до 3-х раз в сутки, по одной таблетке. Данные касательно дозировки можно получить у лечащего врача. В зону риска попадают люди, страдающие язвенными поражениями желудка, а также заболеваниями печени и почек. Возможны побочные действия со стороны желудочно-кишечного тракта и аллергические реакции.
- Диклонак. Средство применяют во время или после приема пищи. Достаточно 25-50 мг 2-3 раза в сутки. Когда необходимый терапевтический эффект будет достигнут, доза корректируется. Выраженное действие достигается благодаря диклофенаку. Использовать его не стоит беременным женщинам, детям, людям с нарушениями функциональности почек и печени. Может вызвать побочные действия в виде тошноты, рвоты, метеоризма, сонливости и аллергических реакций.
Лечение артрита
Предотвратить изменения в суставе поможет только лишь быстрое и качественное лечение. Чтобы избежать возможной инвалидности необходимо обращаться к врачу при малейшем дискомфорте в суставе. Ранняя диагностика позволит выявить болезнь на первом этапе и не позволит ей усугубиться. Для лечения артрита используют медикаменты, дополняет терапию лечебная гимнастика.
Широко используются антибиотики. Особенно важно применять их при инфекционной форме заболевания. Грамотно подобранный курс позволит устранить проблему быстро. Активно применяется и противовоспалительное лечение.
Важно снять воспаление с сустава и уменьшить болевой синдром. В этом случае на помощь придут гели и мази, такие как Диклофенак и Быструм гель. Усилить эффект позволят шерстяные носки или варежки из натуральной овчины или собачьей шерсти. Восстановить хрящевую ткань помогут такие препараты как Терафлекс и Артрон Хондрекс.

В период ремиссии врач назначает специальную гимнастику. Выполнять упражнения необходимо в позе лежа или находясь в бассейне. Они помогут снизить боль и устранить дискомфорт. Немаловажную роль играет лечебная диета.
Лечение артроза
Симптомы плечелопаточного периартрита
Клиническая картина во многом неспецифична, по своим признакам напоминает многие другие заболевания опорно-двигательного аппарата. Для каждой формы течения характерны свои особенности, которые позволяют заподозрить степень нарушения.
Симптоматика чаще нарастает медленно, поэтому пациенты редко могут однозначно сказать о моменте, когда произошло повреждение или начался патологический процесс.
| Форма периартрита | Особенности развития | Клинические проявления |
| Простая |
Развивается чаще других и становится основой для возникновения более тяжелых форм. Длится не более месяца, после чего либо самостоятельно исчезает, либо осложняется и переходит в стадию обострения с дальнейшей хронизацией процесса |
|
| Острая |
Обычно развивается в результате нелеченной простой формы или после полученных травм. Продолжительность – не более нескольких недель, при отсутствии лечения переходит в хроническую форму |
|
| Хроническая |
Отличается длительным развитием и течением. Крайне редко проходит самостоятельно, так как возникшие изменения в мягких тканях являются необратимыми. При отсутствии должного наблюдения и компетентной терапии переходит в анкилоз – полное сращение сустава |
|
| Анкилозирующая |
Представляет собой окончательную стадию формирования плечелопаточного периартрита. После серьезных травм может появляться изолированно, без предшествующих стадий. Характеризуется полным вращением суставных поверхностей и кальцификацией мягкотканных структур |
|
Боли в области сустава- главный симптом, боли могут носить острый или тянущий характер, в зависимости от фазы заболевания. Боли, зачастую, возникают при движениях, а иногда и могут носить постоянный характер.
Ограничение подвижности сустава: снижается амплитуда движений, при этом возникают болезненные ощущения в суставе, вплоть до выраженных по интенсивности. Симптомом может так же быть лихорадка, температура тела при этом редко повышается до высоких цифр, обычно в районе 37 град.
Появление отека и покраснения кожи над суставом говорит об “остроте” процесса. Симптомы плечелопаточного периартрита не являются специфическими, они могут встречаться и при многих других заболеваниях, поэтому главным действием для определения природы симптомов и точного диагноза является консультация врача. Не занимайтесь самолечением, это может быть опасно для здоровья!
- простую;
- острую;
- хроническую.
Каждая из этих форм имеет свои признаки.
Для простой формы периартрита свойственно наиболее легкое и благоприятное течение. При этом болезненные ощущения появляются лишь при определенной амплитуде движения верхней конечности (к примеру, если руку максимально завести за спину или вытянуть ее полностью вверх).
Сильнее боль проявляется при попытке пациента поднять руку кверху или совершать ею круговые движения, а врач при этом пытается оказывать сопротивление. Те же движения, выполняемые без сопротивления, могут быть абсолютно безболезненны.
Простая форма плечелопаточного периартрита легко поддается терапии. В некоторых случаях его проявления проходят сами собой в течение месяца.
В том случае, если простая стадия заболевания сопровождается физической нагрузкой или травматизацией конечности, есть вероятность развития острой формы плечелопаточного периартрита.
Характерными признаками острой стадии периартрита является внезапно появляющаяся и постепенно нарастающая боль в плече, в руке от плеча до локтя, отдающая также в шею. Болевой синдром усиливается в ночное время.
Наиболее болезненными являются движения руками вверх через стороны, отведение их назад, вращение в плечевом суставе. Чтобы уменьшить болезненные ощущения, пациент старается согнуть руки в локте и прижать их к груди. В районе передней поверхности плеча отмечается незначительная припухлость.
Для острого периартрита характерно общее ухудшение самочувствия. У больного может подняться температура, ухудшиться сон, снизиться работоспособность. Острый период заболевания длится несколько недель, после чего, в случае отсутствия адекватного лечения, периартрит может перейти в хроническую форму.
Хронической форме плечелопаточного периартрита присуще:
- дискомфорт при движениях,
- умеренные боли в плече,
- ощущения ломоты в области плеч в ночное время.
При резких движениях рукой может возникать острая «прострелообразная» боль.
Хроническая форма недуга может доставлять неприятности больному на протяжении нескольких лет и закончиться анкилозированием – сращиванием, потерей подвижности плечевого сустава. Образуется анкилозирующий периартрит, для которого характерен синдром «замороженного плеча».
На этой стадии болезни ткани становятся плотными на ощупь, а само плечо – обездвиженным. Усилия пациента поднять руку вверх, завести назад сопровождаются резкой и сильной болью. Становится практически невозможным поднять руки вперед, вверх, развести в стороны, вращать ими.
Этот синдром развивается у 30% больных и является тяжелым и наиболее неблагоприятным прогнозом течения плечелопаточного периартрита.
Плечелопаточный периартрит протекает медленно и скрытно, ничем себя не проявляя, пока не появится провоцирующий фактор. Главные симптомы – боль и ограниченная подвижность.
- В остром периоде болевой синдром выражен очень сильно. Изматывающая боль в области плеча, лопатки и плечевого сустава возникает даже в покое, мешает полноценному отдыху и сну.
- Со временем происходит атрофия мышц. Под сухожилиями постепенно откладываются соли кальция (в 20% случаев).
- В случае длительного течения болезни развивается остеопороз плечевой кости, спондилез шейного отдела позвоночника (болезнь, связанная с шиповидными разрастаниями на краях позвонков).
- Деструктивные изменения затрагивают и кисть: у кожи синюшный оттенок, происходит постепенная атрофия мышц затруднено сгибание пальцев.
Плечелопаточный периартрит может прогрессировать в различных формах.

Если больного преследуют такие симптомы, как сильная и продолжительная боль в плече во время движения рук, то это говорит о наличии определенной формы хронического периартрита.
Выделяют легкую форму болезни, либо ее еще называют простой периартрит плеча. Для нее характерны такие симптомы как:
- еле ощутимая боль в плече, возникающая лишь при движении конечности;
- сильная боль, которая появляется при попытке вращения руки либо поднятия ее вверх с сопротивлением (без сопротивления неприятные ощущения отсутствуют);
- ограниченная подвижность в плечевом суставе (невозможно дотронуться пальцами до позвоночника, завести руку за спину либо вытянуть ее вверх).
При отсутствии грамотного лечения симптомы простого периартрита могут видоизмениться и болезнь перетечет в острую стадию. В основном такому явлению подвержен 60% людей, у которых болезнь прогрессирует вследствие перегрузки либо травмирования сустава.
Но в некоторых случаях острая форма развивается самостоятельно. Для этой фазы заболевания характерны такие симптомы, как внезапная нарастающая боль в области плеча, при этом дискомфортные ощущения отдают в шею и руку. Кроме того, интенсивность болезненных ощущений нарастает в ночное время.
Также симптоматическая диагностика плечелопаточного периартрита базируется на том, если человек страдает от отсутствия здорового сна, когда его общее состояние ухудшается и иногда повышается температура тела.

Более того, острой форме периартрита свойственны такие симптомы, как еле заметная припухлость передней части плечевого сустава, затрудненное вращение руки, при чем при выставлении руки вперед человек практически не испытывает дискомфортных ощущений.
Острая стадия периартрита длится до нескольких недель. Если больному будет назначена комплексная терапия, включающая массаж и ЛФК, то боль утихнет, а двигательная функция плеча будет частично восстановлена.
В 50% случаев острая форма перетекает в хроническую, для которой свойственны следующие симптомы:
- во второй половине ночи больного терзает ломота в плече, которая становится причиной бессонницы;
- болевой синдром средней степени, не причиняющий сильных неудобств;
- время от времени, при резких и вращательных движениях верхней конечностью, в плече появляется острая боль.
Но у 30% пациентов такая форма периартрита может перерасти в капсулит плечевого сустава либо эту болезнь еще называют анкилозирующим периартритом.
Различают три формы плечелопаточного периартрита, каждая из которых характеризуется определенным набором симптомов.
-
Простая форма болезни, которую зарубежные авторы называют «простым болезненным плечом».
-
Острая форма болезни.
-
Хроническая форма болезни, которая носит названия «замороженное плечо», «анкилозирующий периартрит», «блокированное плечо».






Оставить комментарий