- Болезнь Шинца у взрослых и детей: причины, симптомы, лечение
- Течение патологии
- Причины появления
- Виды патологии
- Болезнь Пертеса
- Болезнь Кенига
- Болезнь Келлера
- Болезнь Шинца
- Методы лечения
- Болезнь Шляттера коленного сустава: симптомы, лечение, полное описание патологии
- Общее описание
- Виды болезни
- Диагностика остеохондропатии пяточной кости у детей
- Виды заболеваний
- Диагностика
- Как проходит лечение?
- Общее описание
- Как распознать?
- Классификация
- Остеохондропатия – лечение, симптомы, виды
- Общее описание
- Причины развития остеохондропатии
- Стадии заболевания
- Профилактика, прогноз и возможные осложнения
- Профилактика, прогноз и возможные осложнения
- Профилактика
- Симптомы и стадии болезни
Оглавление
- 1 Болезнь Шинца у взрослых и детей: причины, симптомы, лечение
- 2 Болезнь Шляттера коленного сустава: симптомы, лечение, полное описание патологии
- 3 Диагностика остеохондропатии пяточной кости у детей
- 4 Диагностика
- 5 Как проходит лечение?
- 6 Как распознать?
- 7 Классификация
- 8 Остеохондропатия – лечение, симптомы, виды
- 9 Причины развития остеохондропатии
- 10 Профилактика, прогноз и возможные осложнения
- 11 Профилактика, прогноз и возможные осложнения
- 12 Профилактика
- 13 Симптомы и стадии болезни
Болезнь Шинца у взрослых и детей: причины, симптомы, лечение
До настоящего времени неизвестна точная причина развития остеохондропатии. У пациента в той или иной области скелета погибает соединительная ткань. Это заболевание не обладает инфекционной природой, возникает в основном из-за нарушений обменного процесса в организме или плохой работы кровеносной системы.
Патология развивается на протяжении нескольких лет, поражая участки опорно-двигательного аппарата, которые подвергаются повышенным физическим нагрузкам.
Образуется она в раннем возрасте, но при своевременном и корректном лечении кости восстанавливаются к концу формирования скелета, примерно к 25 годам.
Иногда у пациентов с возрастом появляется последствие перенесенной остеохондропатии — деформирующий артроз.
Течение патологии
Остеохондропатия протекает в четыре этапа, которые отличают друг от друга степенью тяжести и клинической картиной.
К стадиям заболевания относятся:
- Первый этап. Во время него происходит отмирание костной ткани. Длится этот процесс несколько месяцев. Пациент ощущает умеренную боль в пораженном суставе, преимущественно при ощупывании. Некроз сопровождается нарушением функционирования ног.
- Второй этап. В этот период кость подвергается серьезным изменениям. Продолжается такой процесс 6-12 месяцев. При проведении рентгена наблюдается появление затемненных участков кости, отсутствие ее структурного рисунка. Если поражается эпифиз, то его высота становится меньше, расширяется щель сустава.
- Третий этап. Он длится еще больше — до 3 лет. В это время погибшие костные участки рассасываются, замещаются грануляционной тканью и остеокластами. Рентгеновское исследование показывает, что кость становится меньше, происходит фрагментация больных мест ткани.
- Четвертый этап. В этот период происходит восстановление кости, которое продолжается несколько месяцев.
Все стадии остеохондропатии занимают около 2-4 лет. Если игнорировать заболевание, то кость восстанавливается, но присутствует остаточная деформация.

В дальнейшем это может привести к возникновению артроза.
Причины появления
Полная этиология остеохондропатии неизвестна. Но есть несколько факторов, которые способны спровоцировать развитие болезни. Повышают риск появления патологии следующие явления:
- Лишняя масса тела.
- Нарушение гормонального баланса.
- Сбой в процессе обмена веществ.
- Наследственная предрасположенность.
- Чрезмерные физические нагрузки.
- Травмы нижних конечностей.
- Деформирующие процессы ног.
- Ухудшение кровообращения.
Если знать эти факторы, можно предупредить возникновение остеохондропатии. Для этого нужно следить за своим весом, больше двигаться, но не перегружать организм, своевременно устранять проблемы с гормональным фоном и заболевания нижних конечностей.
В зависимости от локализации патологического процесса клиническая картина бывает разной. Однако имеется ряд признаков, относящихся ко всем видам недуга.
К таким симптомам относят болевой синдром в костной ткани. В первое время его проявление наблюдается только после избыточных нагрузок, в дальнейшем боль приобретает постоянный характер.
Также возникает воспаление, покраснение кожных покровов и отечность в пораженном месте.
При остеохондропатии ног у человека меняется походка, наблюдается хромота. Заболевание иногда приводит к кифозу или сколиозу. В запущенных случаях у пациента появляется дефицит минералов в организме, что вызывает повышенную ломкость костей. Из-за этого у человека возникают переломы даже от небольших нагрузок.
Патология способствует нарушению процесса обмена и ухудшению циркуляции крови. Это сказывается на состоянии мышечных тканей – понижается их тонус. Также негативно отображается болезнь на суставах, их двигательная активность ограничивается. Если вовремя начинать лечение остеохондропатии, то все функции будут восстановлены.
Если у ребенка появились жалобы на болезненность в ногах, не стоит откладывать визит к врачу. Понадобится пройти полное обследование костной системы для выявления причины возникших симптомов. Чем раньше остеохондропатия будет обнаружена, тем благоприятнее прогноз.

Для постановки диагноза врач назначит следующие мероприятия:
- Лабораторные исследования крови, мочи.
- Рентген. На снимке будет видно наличие деформирующего процесса кости.
- Ультразвуковое исследование. Оно помогает выявить остеохондропатию коленного сустава, а также определить, в каком состоянии находятся мышцы, кости. Но проведение этой диагностики дает результаты только при большом опыте доктора.
- Магнитно-резонансная томография. Такой способ обследования дает больше информации о состоянии суставов колен. Благодаря ему врачам удается обнаружить остеохондропатию на ранних этапах развития, детально оценить течение патологии. С помощью МРТ можно выявить любую разновидность данного недуга.
- Артроскопия. Ее используют для диагностирования любого типа болезни суставов. Методика обладает высокой эффективностью, позволяет обнаружить патологические процессы как на поздних, так и на ранних стадиях развития. Основной особенностью исследования является то, что оно помогает с наибольшей точностью проверить состояние костей и суставов, что очень важно для назначения терапии.
На основании результатов диагностики доктор поставит диагноз и определится со схемой лечения.
Виды патологии
Рассматриваемое заболевание имеет несколько разновидностей.
Болезнь Пертеса
Болезнью Легга-Кальве-Пертеса называется остеохондропатия тазобедренного сустава. Ее диагностируют у детей примерно до 10 лет.
Причиной нарушения может быть травмирование ног и прочие факторы.
Остеохондропатия головки тазовой (бедренной) кости у взрослых и детей начинается с появления небольшой хромоты. В дальнейшем движения сопровождаются болевыми ощущениями. Затем признаки приобретают все большую выраженность, двигательная способность ног ограничивается.
Остеохондропатия головки бедренной кости развивается длительное время и заканчивается тем, что сустав восстанавливается. Но если не заниматься лечением, то головка бедра видоизменяется, что в будущем вызывает у человека деформирующий артроз.
Болезнь Кенига
Недуг еще называют рассекающим остеохондритом.
Он характеризуется отмиранием ткани с появлением в ней фрагмента из костей и хрящей. Если не проводить никаких лечебных мероприятий, то новообразование проникнет в полость сустава.
Диагностируется этот тип патологии нечасто. Им страдают юные пациенты. Причем мужской пол подвергается остеохондропатии в несколько раз чаще, чем женский. Во многих случаях выявляют поражение сразу двух коленных суставов.
Болезнь Келлера
Эта разновидность предполагает поражение костей стопы. С диагнозом сталкиваются обычно юные девочки. У человека проявляются болевые ощущения периодического характера. Из-за сильной боли начинается хромота.
В процессе осмотра обнаруживается небольшая отечность и переполнение кровеносных сосудов на тыльной стороне стопы. В дальнейшем пораженные пальцы становятся короче, суставы ограничиваются в движениях.
Это остеохондропатия бугристости большеберцовой кости. При болезни Осгуда-Шлаттера пораженная зона начинает опухать. Больные чувствуют болезненность, которая становится сильнее, когда они стоят на коленях и взбираются по лестнице. При таком недуге функциональность сустава страдает несильно.
Такая остеохондропатия затрагивает надколенник. Она вызывает болевой синдром в области коленного сустава. Обнаруживается недуг с помощью рентгеновского исследования.
Страдают им одинаково оба пола в возрасте 10-15 лет. Приводит к развитию этого вида остеохондропатии излишняя нагрузка мышц надколенника.
Болезнь Шинца
Патология поражает сустав пяточной кости: нарушается процесс окостенения в бугре этой области. Подвергаться заболеванию может как одна стопа, так и сразу обе.
Возникает недуг в детском или подростковом возрасте. Выявляют ее в основном у пациентов женского пола.
Их возникновение наблюдается чаще у мужского пола в возрасте от 10 до 25 лет. Доктора часто обнаруживают частичные остеохондропатии в суставных поверхностях колена. Ткань отмирает на выпуклой поверхности.
Методы лечения
цель терапии остеохондропатии – восстановление структуры костной ткани и предупреждение ограничения двигательной способности суставов.
Для этого требуется нормализовать кровообращение, стабилизировать процесс обмена.
Пациенту нужно предпринять все меры, чтобы разгрузить больной сустав, обеспечить его неподвижность. Для этого необходим строгий постельный режим и проведение физиотерапевтических процедур. К последним относят следующие методики:
- Аппликации с парафином или лечебной грязью.
- Электромагнитное воздействие.
- Электрофорез.
- Ультразвук.
- Массаж ног.
- Гидротерапия.
Помимо физиотерапевтических процедур пациентам рекомендуется проводить лечебную гимнастику для здоровых частей тела. Также помогают организму справиться с остеохондропатией дыхательные упражнения.
Консервативное лечение проводится и с применением различных лекарственных средств. Они назначаются для устранения симптомов патологии, а именно для снятия болезненности, отечности, воспалительных процессов. Также медикаменты помогают в нормализации обмена веществ и кровообращения.
Врачи рекомендуют прием таких средств как:
- Нестероидные противовоспалительные препараты.
- Витаминно-минеральные комплексы.
- Хондропротекторы.
- Лекарства, направленные на улучшение кровообращения.
- Обезболивающие медикаменты.
Оперативное вмешательство назначается в тех случаях, когда у больного обнаруживается выраженное нарушение структуры костей и осанки.
Показанием к операции также является отрыв костной ткани, который нужно устранить.
В противном случае у пациента возникнет воспалительный процесс, и сустав будет заблокирован. Не всегда терапия ограничивается одной операцией. Второй раз хирургическое лечение проводят, если остеохондропатия вызвала образование контрактур или какие-либо косметические дефекты.
Прогноз при остеохондропатии благоприятный. Но это напрямую зависит от того, насколько своевременно будет начато лечение. Самостоятельно заболевание исчезает в редких случаях. Только если пациент вовремя предпримет терапевтические меры, он сможет восстановить функциональность ног.
Болезнь Шляттера коленного сустава: симптомы, лечение, полное описание патологии
Суставные заболевания нередко лишают нашу жизнь радости передвижения. Причем проблемы могут обнаруживаться не только у взрослых, но и у детей. Патологии часто приводят к деформации костей. При этом изменения могут оставаться на всю жизнь.
Общее описание
Другое название заболевания — » остеохондропатия бугристости большеберцовой кости». Оно характеризуется нарушением образования кости. Заболевание Осгуда не передается от человека к человеку, так как не имеет инфекционной природы. После повреждения соединения происходит отмирание бугристого участка большой берцовой кости.
На ее конце располагаются хоны роста, которые построены из хрящевой ткани, не отличающейся особой прочностью. Именно ее повреждение вызывает боль и отечность сочленения. Эти же симптомы также вызывается разрывом связок, который также провоцирует заболевание Шляттера.

У взрослых болезнь Осгуда Шлаттера диагностируется крайне редко. Она больше характерна для детей и подростков от 10 до 18 лет. Причем болезнь Осгуда распространена среди спортсменов. При правильной терапии выздоровление практически полное.
Заболевание Шляттера – это очень неприятное поражение коленного сустава, которое обычно ограничивает подвижность сочленения. Существуют такие причины возникновения болезни:
- Слишком высокая постоянная физическая нагрузка на колено;
- Сильная подвижность сочленения, которая может быть спровоцирована слабостью мышц и связок;
- Воспалительное заболевание костей;
- Инфекционное заболевание колена.
У детей и подростков болезнь Шляттера проходит без существенного консервативного или оперативного лечения. Однако в некоторых случаях она дает осложнения:
- Переход в хроническую форму, при которой боль будет чувствоваться постоянно. В этом случае патология Осгуда дает о себе знать даже после завершения роста ребенка.
- Появление шишки на колене. Она имеет небольшие размеры и практически не мешает двигаться, но приносит неприятные ощущения. Однако если шишка не рассосется, то она останется навсегда.
- Припухлость коленного соединения. Болезнь Осгуда Шлаттера характеризуется некоторым увеличением сочленения в размерах.
Болезнь Осгуда Шлаттера в некоторых сложных случаях все же требует лечения. Однако сначала нужно поставить правильный диагноз.
Болезнь Шляттера у детей проявляется по-разному. Основными симптомами являются:
- Отечность коленного сустава;
- Болезненные ощущения в области большой берцовой кости;
- При движении колена боль становится сильнее;
- Напряженность связок, мышц в пораженном коленном суставе;
- Ограниченность движения сустава, что может существенно навредить спортсмену в достижении высоких результатов;
- Гипотрофия мышц. В этом случае коленный сустав может стать слишком подвижным.
Интенсивность симптомов может быть разная. Боль в колене бывает сильной или слабой, а мышечная напряженность длится достаточно долго. Все прекращается только после того, как сустав перестанет формироваться и расти. Болезнь Шляттера обычно поражает только одно представленное сочленение.
Терапию нужно начинать только после тщательной диагностики, которая включается проведение таких процедур:
- Внешний осмотр пораженной части тела.
- Оценка описанных подростком ощущений в коленном соединении костей.
- Сбор данных о перенесенных инфекционных заболеваниях, принимаемых препаратах или биологических добавках, травмах колена.
- Определение причин развития заболевания.
- Рентгенография колена.
- Компьютерная томография и ультрасонография.
Терапия представленного сочленения чаще всего ограничивается использованием тугого бандажа или специального бинта, который будет хорошо фиксировать колено. При этом больному следует обеспечить полный покой, а также на некоторое время отложить спортивные тренировки. Нагружать колено нельзя.
Также лечение заболевания Осгуда заключается в использовании противовоспалительных мазей. Для того чтобы снять боль в области коленного сочленения, применяются анальгетики.
Естественно, подросток в период лечения должен сбалансировано питаться, чтобы в организм поступали все необходимые витамины, микроэлементы. Дополнительно необходимо давать больному поливитаминные комплексы.
Что касается физиотерапии, то тут лечение патологии Осгуда зависит от результатов рентгенографического исследования:
- Если у пациента первая рентгенологическая группа, ему назначается магнитная терапия и УВЧ.
- Вторая группа предусматривает лечение при помощи электрофореза совместно с лидокаином (2-% раствор).
- Для лечения пациентов третьей группы применяется тот же электрофорез, но уже с другими дополнительными препаратами.
Продолжительность физиотерапии может составлять от 3 до 6 месяцев.
Болезнь Шляттера иногда не поддается консервативной терапии и быстро прогрессирует. Тогда доктор вправе назначить оперативное вмешательство. Это можно сделать, если патология слишком затянулась или больному уже исполнилось 14 лет. Раньше делать хирургическую операцию не следует.
Операция должна проводиться по таким принципам: травма после вмешательства должна быть минимальной, а эффективность максимальной. В этом случае можно применить эндоскоп, который обеспечит проникновение внутрь пораженной области при минимальном повреждении кожи и тканей.
После проведения операции пациент должен пройти курс реабилитации. Не менее месяца он обязан носить давящую повязку. При болезни Шляттера нет необходимости в гипсовой иммобилизации. После операции необходимо также пройти курс медикаментозного и физиотерапевтического лечения, чтобы снизить риск развития последствий или осложнений.

Для того чтобы предупредить заболевание Шляттера, необходимо выполнять такие правила:
- Если подросток занимается спортом, необходимо, чтобы он правильно питался и чередовал тренировки с отдыхом;
- В случае травмы следует обязательно правильно и до конца лечить ее;
- При первых симптомах патологического процесса в колене необходимо обратиться к хирургу и ортопеду;
- Не следует слишком сильно нагружать суставы.
Вот и все особенности развития и лечения заболевания Осгуда. Помните, своевременное обращение к врачу, выполнение рекомендаций врачей, а также соблюдение мер профилактики помогут вам избежать развития представленной болезни. Будьте здоровы!
Уважаемые читатели, поделитесь мнением о сегодняшней статье в комментариях.
Пяточную кость заболевание поражает наиболее часто у детей в подростковый период. Если не заниматься лечением, то в дальнейшем остеохондропатия может перерасти в серьезные проблемы. Ввиду повышенной нагрузки, именно кости стоп чаще всего подвергаются хондропатии.
Установить точные причины появления отсеохонропатии костей не получается. Однако медики выдвигают несколько версий ее этиологии. Если говорить о подростках, то патология часто возникает на фоне сбоя в формировании тканей костей.
В случае взрослого возраста, речь скорее идет о повышенной физической нагрузке на костную систему организма. Нередко причина происхождения заболевания остается невыясненной. В данной статье мы рассмотрим виды остеохондропатии пяточной кости.
Лечение консервативное. Ограничивают нагрузки; применяют озокеритовые аппликации, компрессы на ночь; назначают обувь с каблуком. На время острых болей конечность фиксируют лангетой. В основном, заболевание протекает благоприятно, и через 2 – 3 года боли и дискомфорт (по мере укрепления костной ткани) прекращаются.
Эту локализацию асептического некроза признают не все авторы. Боли в области бугра пяточной кости у детей в возрасте 7—14 лет, когда обычно происходит поражение кости асептическим некрозом, некоторые врачи трактуют как проявления периостита или бурсита.
Лечение асептического некроза головок плюсневых костей консервативное: покой конечности на 2—2,5 нед, ванны, массаж, лечебная гимнастика, физиотерапевтическое лечение. При ходьбе рекомендуется пользоваться рациональной обувью, в которую необходимо вкладывать ортопедические стельки, обеспечивающие поддержку продольного и поперечного сводов.
Причиной асептического некроза ладьевидной кости у взрослых обычно являются травма стопы, реже другие причины (последствия перегрузок стопы у спортсменов, лиц физического труда и др.). В этом случае асептический некроз поражает не ядра окостенения, а сформированную уже кость.
Поражение ладьевидной кости часто сочетается с плоскостопием, деформацией стопы и пальцев. Заболевание следует дифференцировать от перелома кости, изолированного туберкулезного поражения, воспалительного процесса.
- Лечение остеохондропатии позвоночника направлено на купирование болевого синдрома, а также на восстановление подвижности всех областей позвоночника. Кроме этого, специалисты исправляют пациенту осанку и проводят профилактику остеохондроза. Впоследствии исключаются физические нагрузки, и в некоторых случаях после перенесенной болезни человек носит корсет.
- Остеохондропатия ладьевидной кости стопы, тел позвонка или сесамовидной кости плюснефалангового сустава.
- Остеохондропатии, в большинстве случаев, подвергается тот контингент людей, который ведет псевдоздоровый образ жизни (исключает из рациона питания жизненно важные продукты), процент населения, который страдает от избыточного веса, физически развитые жители и люди, изнуряющие свое тело разнообразными диетами.
- Лечение остеохондропатии пяточной кости может осуществляться консервативным методом, однако он не всегда оказывается эффективным. Наличие острого болевого синдрома предполагает полной покой, а также иммобилизацию конечности гипсовой повязкой.
- Остеохондропатия бугристости большеберцовой кости (б. Осгуда – Шлаттера) это своеобразное омертвение кости в области колена (некроз). Происходит часто после многочисленных травм и повреждений в этом участке (чаще у мальчиков, которые профессионально занимаются спортом, в возрасте от 10-15 лет). Появляются боли в колене, припухлость. Лечится длительное время, проходит после полного приостановления роста.
- в кисти (полулунной к.) – б. Кинбека;
- Очень часто организм подвергается микротравмам.
Виды болезни
Диагностика остеохондропатии пяточной кости у детей
Остеохондропатии у детей это болезни, характерные дистрофией губчатого вещества костей, и патологическими изменениями суставных хрящей, которые проявляются нарушением функции сустава и деформацией кости.
Этиология. Причины неизвестны. Остеохондропатии у детей не имеют генетической основы. Различаются анатомической локализацией поражения, течением и прогнозом.
Патогенез. Патоморфологической основой остеохондропатий у детей является асептический некроз губчатой кости. Причиной асептического некроза является нарушение кровоснабжения кости.
Остеохондропатии эпифизов трубчатых костей:
- головок 2-3 плюсневых костей (болезнь Келера 2).
- остеохондропатия головки бедренной кости (или болезнь Легга-Кальве-Пертеса);
Остеохондропатии коротких губчатых костей:
- надколенника (болезнь Ларсена):
- ладьевидной кости (или болезнь Келера 1);
- остеохондропатия полулунной кости кисти (или болезнь Кинбека).
- остеохондропатия тела позвонка (или болезнь Кальве);
Остеохондропатии апофизов:
- остеохондропатия бугра пяточной кости (или болезнь Гаглунда-Шинца).
- апофизов позвонков ( или болезнь Шойермана-Мау);
- остеохондропатия бугристости большеберцовой кости (или болезнь Осгуда-Шлаттера);
Частичные клиновидные остеохондропатии суставных поверхностей:
- остеохондропатия головчатого возвышения плечевой кости (или болезнь Паннера).
- остеохондропатия мыщелков бедренной кости (болезнь Кенига);
Это идиопатический асептический некроз эпифиза головки бедренной кости, который возникает преимущественно у мальчиков 6-10 лет, ведущий к деформации головки и шейки бедренной кости, затем к развитию коксартроза.
Клинические проявления.
Боль в тазобедренном суставе, хромота, нарушения походки.
Начало болезни постепенное с медленным прогрессированием.
Движения в суставе ограничены, появляется атрофия мышц.
Боль в суставе становится меньше или исчезает в покое.
Диагностика основывается на результатах рентгенографии тазобедренного сустава, которая показывает следующие последовательно развивающиеся стадии.
Начальная — характерна остеопорозом головки и шейки бедренной кости, расширением щели сустава, хрящевой слой головки бедренной кости в процесс не вовлечен.
Стадия импрессионного перелома — характеризуется уплощением головки бедренной кости, уплотнением и лишением структурного рисунка.
Стадия фрагментации головки бедренной кости характеризуется лизисом некротических масс с образованием островков новой соединительной ткани. Головка бедренной кости уплощается, суставная щель становится шире. Шейка бедренной кости утолщена из-за периостальных наслоений.
Стадия репарации и реконструкции костного вещества. Форма головки не восстанавливается.
Стадия последствий — характерна вторичной деформацией головки и впадины сустава. Формируется деформирующий артроз.
Лечение.
Хирургическое лечение проводят с целью стимуляции регенеративных процессов в кости.
Прогноз. Без лечения заболевание имеет длительное течение (2-3 года), Когда процесс прекращает прогрессировать, остаточное смещение головки относительно вертлужной впадины приводит к деформирующему артрозу.
Болезнь Келера 1 это асептический некроз эпифиза ладьевидной кости стопы. Клинические проявления: стопа становится опухшей и болезненной с максимальной ее локализацией в области медиального продольного свода. Хромота.
Диагностика основывается на результатах рентгенографического исследования, которое показывает уплотнение и склерозирование кости, а затем, перед реоссификацией, — фрагментация ладьевидной кости.
Лечение включает покой, снижение нагрузки на стопу, физиолечение.
Болезнь Келера 2 – остеохондропатия у детей, асептический некроз головки плюсневой кости. Клинические проявления: Боли в переднем отделе стопы с образованием припухлости, нарушением походки. Рентгенологически — головки плюсневых костей утолщены, участки фрагментации с плотными островками соединительной ткани. Лечение включает покой, снижение нагрузки на стопу, физиолечение.
Болезнь Ларсена — нарушение процесса окостенения надколенника, которое проявляется его припухлостью, болезненностью, рецидивирующим гидрартрозом колена. Встречается в юношеском возрасте. Лечение аналогичное.
Болезнь Кальве это асептический некроз тела позвонка. Клинические проявления. Боль в ограниченном участке спины с припухлостью. Ограничение в физических нагрузках. Рентгенологически — уплощение тела одного позвонка с расширением межпозвонковых дисков. Лечение включает покой, физиолечение.
Болезнь Кинбека — остеохондропатия у детей, асептический некроз полулунной кости, который проявляется болью в лучезапястном суставе, припухлостью на тыле кисти.
Болезнь Осгуда-Шлаттера – остеохондропатия у детей, асептический некроз бугристости большеберцовой кости. Клинические проявления: припухлость в области бугристости. Усиление боли при физической нагрузке.
Болезнь Шойермана-May – остеохондропатия у детей, асептический некроз апофизов тел позвонков. Клинические проявления: боль в нижнегрудном отделе позвоночника с развитием дугообразного искривления кзади.
Рентгенологически — разрыхление, фрагментация апофиза с последующей деформацией тел позвонков, вдавлением апофизов и слиянием его с телом позвонка.
Лечение включает массаж, лечебную гимнастику, разгрузку позвоночника.
Болезнь Кенига — асептический некроз внутреннего мыщелка бедренной кости. Клинически проявляется болью в коленном суставе, его припухлостью и ограничением движений.
Болезнь Паннера — асептический некроз головки 3 плюсневой кости.
Остеохондропатии у детей характеризуются дегенеративными процессами в костной ткани. Они сопровождаются развитием дополнительных симптомов у пациентов. Этиология заболевания до сих пор остается не выявленной.
Врачи не могут достоверно установить причину данного заболевания. Патология распространяется на различные кости. Именно благодаря локализации патологического процесса существует несколько видов остеохондропатий у детей.
Все эти изменения в костях сопровождаются схожими признаками. Название заболеваний зависит от специалистов, которые их открыли.
Виды заболеваний
При остеохондропатии у пациентов происходит сильное размягчение губчатой ткани костей. Этот процесс сопровождается изменением формы кости и ее локализации. Такая проблема может возникнуть в различных частях тела. Различаются следующие детские остеохондропатии:
- Болезнь Келера;
- Патология Ларсена;
- Поражение Кальве;
- Шойермана-Мау;
- Кенига;
- Кинберга.
Также существует еще несколько видов патологического процесса. Все эти заболевания сопровождаются общей симптоматикой. У детей выявляется опухоль или отечность на пораженном участке тела. Это происходит из-за развития воспалительного процесса в мягких тканях. Воспаление образуется при сильном сдавливании мягких тканей поврежденными костями.

Этот процесс сопровождается ощутимым болевым синдромом. Ребенок жалуется на боль. Усиление болезненности происходит при движении. Особенно этот симптом проявляется при хождении. Походка у таких детей сопровождается хромотой.
Также дети жалуются на мышечную слабость. При постоянном болевом синдроме ребенок перестает усиленно пользоваться пораженным суставом. Это влечет снижение физической нагрузки на мышечный каркас. Мышцы становятся дряблыми, возникает атрофия.
Чтобы правильно установить причину патологии детям необходимо посетить специалиста. Установить вид заболевания и локализацию патологического процесса можно при помощи диагностики.
Остеохондропатии можно установить при помощи рентгенографического исследования. Пациенту необходимо сделать снимок поврежденного участка. На снимке наблюдаются дегенеративные изменения в губчатой ткани.
Такие кости имеют неправильную форму. Мягкие ткани, расположенные вокруг этих костей воспаленные. На снимке это явление различается в виде затемнения.
Также пациенту необходимо сдать ряд анализов. Основное исследование проводится по качественному составу кровяной жидкости. При остеохондропатии в организме детей вырабатывается большое количество белых кровяных телец.
Лейкоциты отвечают за защитные функции организма. Данные клетки позволяют организму самостоятельно очищаться от патогенных микроорганизмов. Если количество лейкоцитов повышено, то это говорит о наличии воспалительного процесса.
Воспаление в данном случае сопровождает остеохондропатию.
При сильной деформации костной ткани детям необходимо провести ультразвуковое исследование мягких тканей. Если поврежденная кость сильно изменила свою первоначальную форму, возникают микротравмы мягких тканей. Чтобы установить, имеются ли такие повреждения, следует пройти УЗИ.
При проведении исследования специалисты обращают внимание на наличие различных участков с выделяемой фрагментацией. Также на снимке специалисты изучают участки с ярко выраженной соединительной тканью.
Спаечный процесс часто сопровождает остеохондропатию стопы и позвоночного столба.
Многие специалисты до сих пор затрудняются в определении причин остеохондропатий у детей. Но существует ряд схожих признаков, которые могут стать причиной патологического процесса:
- Генетическая предрасположенность;
- Гормональные особенности;
- Сосудистые патологии;
- Нарушение витаминно-минерального баланса;
- Травмирование костей;
- Инфицирование костной ткани.
Одной из причин детской остеохондропатии считается генетическая предрасположенность. Дети, родители которых страдали данной патологией, входят в группу риска.
Было выявлено, что остеохондропатия может проявляться в семье через поколение. То есть, если бабушки или дедушки имели данное заболевание, то и внуки ему подвержены.
Эта форма болезни проявляется постепенно и также самостоятельно исчезает.
Основной причиной остеохондропатии у подростков считается гормональная перестройка. При достижении подросткового возраста происходит становление гормонального фона. На фоне гормонов происходит активизация половой системы.
| Процедура | Результат |
| Биохимический анализ крови | Определяет общее состояние организма ребенка и наличие воспалительной реакции |
| Рентгенография | Диагностирует некроз апофиза пяточной кости и очаговые поражения |
| МРТ и КТ | Устанавливают структурные изменения костной ткани и мягких тканей |
| УЗИ | Определяет функциональность кровеносных сосудов |
Диагностика
Диагностика остеохондропатии основана на изучении совокупности клинических проявлений с результатами инструментальных исследований. Обязательно назначается рентген-исследование, причем изучить нужно не только область пяточной кости, но и другие части стопы, чтобы исключить осложнения и сопутствующие патологии.
Тщательная диагностика нужна, чтобы своевременно начать лечение, так как отсутствие терапии в течение 2-3 лет может привести к развитию артроза, бурсита, периостита и других осложнений. В целом, если проводить своевременно терапию, то высок шанс полного излечения.
В большинстве случаев можно вылечить остеохондропатию консервативным путем, то есть с помощью медикаментов, методов физиотерапии и лечебной физкультуры. Второй вариант лечения – это операция. Применяется в запущенных формах или при неэффективности консервативного лечения. Из минусов операции выделяют потерю в области пятки чувствительности в будущем.
Разберем, как лечить патологию консервативно. Для того чтобы облегчить лечение и уменьшить проявление болезненных ощущений у пациента, назначается ношение ортопедической обуви или стелек, которые к тому же предотвращают развитие плоскостопия.
Среди современных стелек можно выделить ортопедические стельки Ortmann Solapro Viva. Стельки Вива перераспределяют нагрузку с области пятки на всю стопу, при этом фиксируют своды, не давая им уплощаться.
Лечение остеохондропатии с проявлением симптомов боли включает прием средств группы НПВС. Пациентам рекомендовано пройти курс лечения одним из указанных препаратов: Ибупрофен, Нимесулид.
Так как таким заболеванием в большей мере страдают дети, то дозировка, выбор препарата и длительность терапии определяется индивидуально врачом. При сильной боли может потребоваться проведение блокады Новокаином или Лидокаином в области пятки.
Обязательно лечение включает курс физиотерапии. Назначаются процедуры электрофореза на Новокаине и Анальгине, озокеритолечение. Эффективны компрессы, ванночки с солью, содой и лечебными травами. Для успешной терапии рекомендован прием витаминов, особенно из группы B, кальция.
В случае если ребенок проявляет беспокойство в отношении стоп и жалуется на боли в спине или ногах, нужно пройти обследование у ортопеда. Оптимальным вариантом для дальнейшей успешной терапии является своевременная диагностика.
При определении диагноза врач опирается на симптомы заболевания и результаты различных исследований. На начальном этапе пациент отправляется на рентгенологическое обследование. При этом снимок делается не только костей пятки, но и всей стопы, так как есть вероятность наличия осложнений или сочетанных патологий. Рентген-снимок может показать травмы, артроз и другие заболевания костей стопы.
В дополнение к рентгену для уточнения диагноза проводится ультразвуковое исследование или магнитно-резонансная томография. В отдельных случаях врач может назначить также артроскопию. Это необходимо, чтобы исключить остеомиелит, костный туберкулез, бурсит или злокачественные новообразования.
Консервативные методы при лечении остеохондропатии применяются наиболее часто. Сюда входят прием медикаментов, выполнение специальных упражнений лечебной физкультуры и физиопроцедуры. Другим методом терапии болезни Хаглунда является оперативное вмешательство, которое назначается только в крайнем случае, когда консервативное лечение показало свою неэффективность либо в запущенной форме заболевания. Главным недостатком операции, как правило, называют потерю чувствительности пятки в дальнейшем.
Давайте более подробно рассмотрим методы консервативной терапии остеохондропатии. Пациенту с данным диагнозом назначается ношение специальной обуви и стелек ортопедического назначения, так как это помогает снизить болезненный синдром и предотвратить развитие плоскостопия.
Самыми распространенными марками ортопедических стелек, предпочитаемых ортопедами, считаются «Ортманн» и «Солапро Вива». Последние способны распределять нагрузку с пораженной пятки на всю стопу, фиксируя своды и не позволяя им уплотняться. Помимо этого, такие стельки улучшают кровообращение в стопе и снимают усталость с ног.
Кроме специальной обуви и стелек, пациентам с остеохондропатией назначаются нестероидные противовоспалительные препараты, которые применяются в качестве обезболивающих средств. К таковым относятся «Нимесулид», «Ибупрофен» и т. д.
Длительность терапии и дозировка лекарственного средства, как и его выбор, определяются лечащим врачом, так как заболеванию наиболее подвержены пациенты детского возраста. В исключительных случаях при сильной боли может производиться блокада района пятки «Лидокоином» или «Новокаином». Иногда может потребоваться наложение гипсовой повязки или ортеза.
Терапия остеохондропатии пяточной кости у детей в обязательном порядке должна включать курс физиопроцедур. Как правило, это электрофорез с использованием «Анальгина» или «Новокаина» или озокеритотерапия.
Не менее эффективно применять компрессы и ванночки с содой, солью и специальными травяными сборами. В комплексной терапии назначаются также и витамины, кальций. В период реабилитации проходится курс массажей и лечебной физической культуры для восстановления подвижности стоп.
Иногда может понадобится операция на пяточной кости.
Не все авторы признают существование остеохондропатии апофиза V плюсневой кости. Заболевание отождествляют с задержкой оссификации его, исходящей из нескольких добавочных точек окостенения.
При характерных жалобах и визуальных признаках пациенту необходимо обратиться к профильному врачу. После пальпационного осмотра специалист может направить больного на диагностику с применением инструментальных методик:
- рентгенография пораженной области;
- ультразвуковое исследование;
- КТ, МРТ костей.
Также необходимо пройти гормональные тесты и сдать стандартные лабораторные анализы, позволяющие прояснить картину протекающего процесса в полной мере.
Для постановки диагноза врач проводит опрос самого ребенка и его родителей, а также осматривает больную ступню.
Окончательный диагноз ставится после рентгенологического исследования. Самым информативным является снимок в боковой проекции. Рентген выявляет уплотнение бугра, пятнистость, отделение фрагментов и другие признаки патологии.
При затруднениях с диагностикой делают сравнительную рентгенографию обеих пяток или обследование с помощью магнитно-резонансной томографии (МРТ).
Важно не перепутать остеохондропатию с другими заболеваниями (костным туберкулезом, периоститом, бурситом, злокачественными опухолями). У них свои особенные проявления. Например, при онкологии и туберкулезе характерны вялость, повышенная утомляемость, нежелание двигаться, раздражительность. С целью дифференциации проводятся анализы крови.
В основном используется консервативное лечение. Иногда при сильном болевом синдроме проводят перерезание подкожного и большеберцового нервов и их ветвей.
К консервативным методам терапии относятся:
- ограничение физических нагрузок (применение специальных стелек или гелевых подпяточников);
- сосудорасширяющие и обезболивающие средства,
- витамины группы В;
- электрофорез;
- озокерит и т. д.
По назначению врача применяется лечебная физкультура.
Лечение производится как при посещении медицинского учреждения, так и в домашних условиях с использованием различных народных средств (ванночек с морской солью, травами и т. д.).
Установление диагноза начинается с осмотра пациента врачом и подробного опроса его. Ортопед проводит пальпацию пораженного участка конечности, проверяет динамические качества сустава. Затем больному рекомендуется пройти инструментальную диагностику, которая поможет подтвердить или опровергнуть предварительное заключение врача. В число диагностических процедур входит:
- Рентгенологическое обследование пораженного участка конечности;
- Ультразвуковое исследование (УЗИ) костной ткани;
- Магнитно-резонансная томография (МРТ) сустава и хрящевой оболочки;
- Компьютерная томография (КТ).
Также проводятся общие анализы крови (ОАК), ее биохимического состава, специализированные тесты, позволяющие выявить гормональный уровень. Исходя из полученных данных, назначается курс терапевтических процедур.
Лечение остеохондропатии костей включает, как консервативные, так и оперативные методики. Хирургическое вмешательство показано в редких случаях, при отделении пораженного участка от основной части кости. Чаще проблема решается при помощи медикаментозных и физиотерапевтических процедур.
Фармацевтическая часть курса при сильных болях в кости включает применение нестероидных противовоспалительных препаратов (НПВП) в форме мази – Диклофенак, Кетопрофен, Инлометацин. Также необходимо употреблять комплекс витаминов и микроэлементов, способствующих активизации регенеративных процессов.
Но основной упор делается на физиотерапию. При поражении головки бедренной кости рекомендуется скелетное вытяжение с грузом. Если пострадали плюсневые (ладьевидные) кости стопы, накладывается специальный гипсовый «сапог», в дальнейшем необходимо ношение обуви с супинатором.
При соблюдении назначений ортопеда высока вероятность выздоровления. Для предотвращения рецидивов болезни костей нужно вести здоровый образ жизни, соблюдать умеренную физическую активность, избегая перегрузок и травм, следить за весом тела, проходить регулярные профилактические осмотры.
Как проходит лечение?
В первую очередь, применяют консервативное лечение, которое состоит из медикаментозной терапии, ортопедической коррекции и средств физической реабилитации. Оперативное вмешательство в детском возрасте проводится крайне редко.
Для купирования болей при остеохондропатии используют нестероидные противовоспалительные средства («Ибупрофен», «Нурофен») в минимальных дозировках, которые допустимы для детей определенного возраста.
Назначают минерально-витаминные комплексы с целью насыщения тканей витаминами группы В и кальцием. Для нормализации кровообращения и коррекции походки используют ортопедические стельки. При необходимости проводят фиксацию ноги при помощи гипса или повязки.
Для улучшения кровообращения и укрепления мышц используют такие средства физической реабилитации, как ЛФК и массаж. Физиотерапевтические процедуры оказывают болеутоляющий и противовоспалительный эффект. С такой целью применяют:
- медикаментозный электрофорез,
- магнитотерапию,
- грязевые аппликации,
- фонофорез.
У детей ограничиваются разгрузкой стопы и соблюдением покоя (ношение ортопедической обуви, по показаниям наложение гипсового «сапожка»).
В основе заболеваний лежит асептический некроз участков губчатой кости, находящихся в условиях наибольшей механической нагрузки. Характерным является поражение эпифизов или апофизов трубчатых костей, а также тел некоторых мелких губчатых костей стопы и кисти.
После перенесенной болезни у человека, диагноз которого «болезнь Пертеса», развивается артроз тазобедренного сустава. А у пациента, который переболел остеохондропатией позвоночника, может развиться остеохондроз.
По мере роста ребенка болевой синдром усиливается, тем самым способствуя формированию искривленного позвоночного столба. В результате чего деформация позвоночника смещается своей вершиной к Х-грудному позвонку, и образуется «плоская спина».
3. В апофизах:
По результатам диагностики может быть исключена или установлена хондропатия. Как лечить патологический процесс в мышцах и костях определяет профильный врач-ортопед.
В первую очередь разрабатывается медикаментозный курс лечения, основанный на применении следующих препаратов:
- нестероидной группы;
- медикаменты, направленные на улучшение кровообращения;
- витаминные комплексы.
Больному также показана физиотерапия при остеохондропатии:
- лечебные массажи;
- гидромассажные процедуры;
- электрофорез;
- прогревания;
- ЛФК;
- парафиновые аппликации;
- ударно-волновая терапия;
- магнитотерапия;
- лечение лазером и другие эффективные методики.
При выявлении серьезных патологий показано хирургическое вмешательство (костно-пластические операции).
Возможные осложнения и последствия хондропатии:
- патологические нарушения функциональности суставов;
- видоизменение костной структуры;
- ограничение подвижности;
- разрушение кости;
- дистрофическое поражение суставов.
Чтобы не допустить вероятных осложнений, необходимо своевременно обращаться за помощью к медикам и выполнять все рекомендации лечебного курса. При соблюдении всех назначений прогнозы хондропатии благоприятные.
Общее описание

- медикаментозный электрофорез;
- магнитотерапию;
- грязевые аппликации;
- фонофорез.
Как распознать?
Ярко выраженные симптомы поражения пяточной кости отмечаются у девочек в период формирования гормонального фона. Основным признаком болезни является болевой синдром, который приводит к изменению походки и быстрой утомляемости мышечных тканей.
Болевые ощущения возникают остро при физической активности и даже длительном пребывании в статическом положении. Если отмечается двустороннее поражение ног, ребенок перестает опираться на пятки при ходьбе и осуществляет упор на пальцы.

При развитии остеохондропатии пяточной кости детей ограничивают в физической активности, что приводит к атрофии мышечных волокон и снижению их тонуса. Такое состояние проявляется мышечной слабостью и ноющими болями в мягких тканях.
Изменение походки оказывает патологическое воздействие не только на стопы, но и другие части нижних конечностей. Болезнь может распространиться на область таранной кости голеностопного сочленения, бедра и позвоночный столб.
Возрастает риск развития патологии сесамовидной кости первого плюснефалангового сустава. Если возникает болезнь Шинца или остеохондроз пяточной кости, симптоматика дополняется повышением местной температуры, отечностью и гиперемией кожных покровов, а также возрастанием интенсивности болей и существенным нарушением подвижности в пораженных участках.
Классификация
Вначале разберем, какие виды остеохондропатии встречаются чаще всего, чтобы понять серьезность этого заболевания и обширность поражения структуры опорно-двигательного аппарата. Если разбирать часто встречаемые формы патологии, то можно выделить болезнь Келлера, при которой поражается головка плюсневой кости либо ладьевидная кость.
Встречаются поражения позвоночного столба, к ним относят остеохондропатию Шейермана-Мау, которая характерна юношам до 18 лет. Заболевание позвоночного столба формирует искривление (кифоз), что проявляется болезненностью в спине, снижением активности, а во взрослом возрасте – работоспособности.
Кстати, если рассматривать болезнь Келлера, то она поражает не только головки плюсневой кости, именно поэтому выделяют два типа этой формы:
- болезнь Келлера 1 типа, когда возникает остеохондропатия ладьевидной кости, которая находится по центру стопы;
- болезнь Келлера 2 типа — форма, которая поражает головку плюсневой кости, расположенную в области основания пальцев стопы.
Разберем в подробностях форму, при которой поражается пятка, – остеохондропатия бугра пяточной кости.
Как уже говорилось выше, точные причины формирования заболевания изучаются до сих пор, но выделяют факторы риска, провоцирующие начало болезни. Важным фактором является генетическая предрасположенность, когда у родителей наблюдались остеохондропатии, причем необязательно именно пяточной кости.
У детей остеохондропатия пяточных костей стоп встречается при нарушениях в работе эндокринной системы, процессов метаболизма в организме, при гормональных сбоях. Нередко встречаются врожденные заболевания, при которых плохо усваиваются витамины и микроэлементы, отчего страдают кости.
Остеохондропатией (сокр дропатией) страдают и вследствие увеличения нагрузки на ноги, в частности, на стопы. Во время чрезмерных нагрузок усиленно сокращаются мышцы, возникают микротравмы, ослабевает защита костей и суставов, из-за чего увеличивается вероятность развития воспаления.
Так как при остеохондропатии страдают губчатые кости, то нагрузки влияют на сужение небольших сосудов в губчатых костях. Больше всего увеличение нагрузок происходит у полных людей, пациентов с нарушенным обменом веществ.
Последняя группа причин, вызывающих остеохондропатию, – это травмы. Так сложилось, что стопы подвержены травмированию, а чаще всего происходит именно сдавливание во время падения с высоты, вследствие ДТП или травм на производстве.
Стоит отметить, что симптомы остеохондропатии, поражающей пяточную кость, встречаются именно у девочек, так как они больше подвержены гормональным сбоям. Основной симптом болезни – это сильная боль, как известно, нагрузка на стопы идет на пятку и передний отдел, пальцы.
Заболеванию свойственно проявлять симптомы болезненности после нагрузки, то есть после ходьбы, бега или долгого стояния на месте. При поражении обеих пяток ребенок старается не опираться на них и ходит на носках.
Естественно, это увеличивает нагрузку на передний отдел стопы и, если не проводить лечение, пациенту угрожает развитие плоскостопия, вальгусной деформации 1-го пальца и искривление 2-3 пальцев стопы.
Для детей, страдающих остеохондропатией костей стопы, вводятся ограничения по физическим нагрузкам, то есть нельзя активно заниматься спортом. Отсутствие нагрузок же приводит к процессу атрофии кожных покровов, мышц, нарушается чувствительность.
Нередки случаи, когда остеохондропатия головок плюсневых костей сочетается с поражением пяточной кости, тогда пациенты не могут нормально ходить из-за боли. Часто поражаются головки 2-3 плюсневых костей, большого пальца.
Из-за того, что нарушается характер походки, могут страдать не только суставы и мышцы стопы, с прогрессированием болезни боль может возникать и в области голеностопа, бедренных, икроножных мышц и даже в районе позвоночника.
Заболеванию присущи несколько стадий развития. Патологический процесс начинается с асептического некроза, после чего может развиваться состояние импрессионного перелома и фрагментации. Следующий этап основан на рассасывании некротизированных участков кости.
Чтобы понять серьезность данной патологии и степень нарушения в опорно-двигательной системе, необходимо рассмотреть наиболее распространенные виды остеохондропатии. Чаще всего некрозом стопы страдают девочки в подростковый период.
Локализуется заболевание в головке второй плюсневой кости, протекает в довольно легкой форме и не представляет собой серьезных опасностей для здоровья ребенка. Из проявлений можно отметить болезненные ощущения при физической нагрузке, легкую хромоту и отек.
Более редкими видами остеохондропатии являются поражения сесамовидных костей, иначе называемые болезнью Мюллера. К патологиям позвоночного столба причисляют болезнь Шейермана-Мау. Последняя чаще всего встречается среди подростков младше 18 лет.
Такая патология приводит к искривлению позвоночника, что становится причиной болей в спине и снижения работоспособности. Поражение бедренной кости называют болезнью Легга-Кальве-Пертеса. К наиболее вероятным причинам данного заболевания относят полученные травмы бедра.
Выше мы упоминали, что точных причин возникновения остеохондропатии установить не удается, однако медики склонны считать, что есть несколько факторов, которые существенно повышают риск развития данной патологии.
Особой предпосылкой считается генетическая составляющая. Довольно часто некроз пяточной кости начинается у тех детей, чьи родители также имели данную остеохондропатию любой локализации в анамнезе. У них могли быть поражены любые виды костей в стопе, включая ладьевидную и головку плюсневой, а также позвоночник или другие костные ткани нижних конечностей.
Дети довольно часто сталкиваются с тем, что болит пятка и больно наступать (как лечить, рассмотрим ниже), если у них диагностированы эндокринные нарушения, сбои в гормональном фоне или процессе обмена веществ.
Кости подвержены развитию патологий в случае наличия врожденных заболеваний, связанных с плохой усвояемостью различных необходимых для детского организма минералов и витаминов. В особенности это касается кальция, так как от него напрямую зависит состояние суставов и костей, а его дефицит становится причиной хрупкости и чувствительности костных тканей.
Еще одним возможным фактором, приводящим к остеохондропатии пяточной кости, является повышенная физическая нагрузка на ногу в целом и в особенности на стопу. Мышцам свойственно интенсивно сокращаться во время нагрузки, что приводит к появлению микротравм, а это, в свою очередь, способно ослабить защитные свойства суставов и костных тканей.
Такое снижение резистентных качеств может повысить риск развития воспалительного процесса. Затрагивает губчатую костную структуру, а интенсивные физические нагрузки оказывают влияние на сжимание небольших сосудов в ней.
Последним фактором, способным вызвать остеохондропатию пяточной кости (МКБ), называют травмы. Из-за строения костной системы наиболее подвержены риску травмирования именно стопы. Чаще всего это происходит в результате сдавливания костей при падении с большой высоты, как результат аварии или повреждения на производстве.
3. В апофизах:
Как же распределяют?
Остеохондропатия головки II плюсневой кости
Консервативные методы при данной патологии не всегда эффективны. Однако лечение нужно начинать с них: применяют длительную разгрузку области пяток при ходьбе с помощью гипсовых туторов с разгрузочными стременами, спиртоновокаиновые обкалывания мягких тканей в области пяток, физиотерапевтические процедуры (микроволновая терапия, электрофорез новокаина с анальгином).
Лекарственные препараты — бруфен, пирогенал, витамины В12 и В6. При безуспешности консервативного лечения показана невротомия большеберцового и подкожного нервов с отходящими к пятке ветвями . Это избавляет больных от мучительных болей и позволяет им без опасений нагружать при ходьбе бугры пяточных костей.
Сходная рентгенологическая картина может наблюдаться при несросшемся переломе бугристости, персистирующем апофизе, добавочной кости Везалия.
Для купирования болевого синдрома применяют тепловые процедуры, массаж. Восстановление структуры кости происходит в течение 1,5—2 лет. У взрослых этих мероприятий может быть недостаточно для выздоровления. В таких случаях показано выполнение артродеза в таранно-ладьевидном суставе.
Остеохондропатии
Остеохондропатия стопы наблюдается в основном у детей, возраст которых 1-10 лет. Больший процент заболеваний приходится на 3-7 лет.
При тяжелом течении остеохондропатии позвоночника у пациента возникают нервные расстройства (тип корешкового синдрома). Если заболевание поразило поясничный отдел позвоночника, человек может и не чувствовать боли, а следовательно, и не обращаться к врачу.
Остеохондропатия – лечение, симптомы, виды
Общее описание
Происходит изменение в костной ткани опорно-двигательной системы (например, в апофизе коротких трубчатый костей), деформируется кость (она теряет свою прочность), нарушение и изменение в суставах. Человек, имея такую предрасположенность, стоя на руках, может их легко сломать. Кости могут рассыпаться под собственным весом, даже от напряжения мышц.
Нередко имеет место атрофия мышц голени. При рентгенологическом исследовании чаще всего находят поражение апофиза пяточной кости в виде разрыхления его костной структуры, а также разрыхления коркового вещества под апофизом.
Указанные признаки не являются абсолютными свидетельствами остеохондропатии, поскольку могут иметь место при периостите. Только наличие секвестроподобных теней, смещенных в сторону, является убедительным доказательством.
3. В апофизах:
-
Атрофия мышц
-
Боль в мышцах
-
Боль в суставах
-
Отечность суставов
- боли в мышцах и суставах;
- отечность;
- «хруст» в костях;
- атрофия мышц.
Определить патологический процесс в мышцах и костях можно по характерным признакам:
- при любых физических нагрузках появляется боль в области поражения;
- отечность и припухлость тканей;
- изменение структуры и атрофия мышц;
- появление хромоты;
- «хруст» суставов при движении;
- ограничение двигательных функций.
Место локализации болевого синдрома зависит от области поражения, характер боли – от степени тяжести протекающего процесса. При обострении и физических нагрузках симптомы усиливаются. Игнорировать признаки хондропатии недопустимо. Своевременное лечение избавит ребенка от мучительных признаков и исключит риски осложнений.
В силу того что гормональные нарушения чаще встречаются у девочек, они и находятся в группе риска развития остеохондропатии. Главным признаком патологии является интенсивная боль в области пятки и пальцев, так как именно эти области стопы подвержены наибольшей нагрузке.
В результате развития заболевания значительно снижается качество жизни пациента, ноги быстро устают, и происходит нарушение походки. Причины остеохондропатии пяточной кости важно выявить, чтобы терапия была правильной.
Болевой синдром, как правило, появляется после травмы пятки, физической нагрузки — как во время бега и ходьбы, так и после длительного нахождения в стоячем положении. Если патология задевает обе ноги, то ребенку свойственно начать ходить на носках, так как упор на пятки причиняет сильную боль.
У ребенка болит пятка, больно наступать. Как лечить?
Активные занятия спортом, как и любая другая интенсивная физическая нагрузка, находятся под запретом для детей, у которых диагностирована остехондропатия пяточных костей. Такое ограничение может стать причиной атрофии мышц и кожи, а также нарушить чувствительность.
Довольно часто встречаются случаи, когда поражены не только головки плюсневых костей, но и пятки, что не позволяет пациентам двигаться в естественном режиме, так как упор на стопу вызывает сильную боль. 2-3 плюсневые кости и большой палец наиболее часто страдают от остеохондропатии.
Так как в связи с болезнью изменяется походка человека, дальнейший прогресс патологии может вызвать болевые ощущения в районе голеностопа, мышц икр и бедра, а также в области позвоночника. Шанс возникновения патологии плюсневых костей возрастает, если у пациента плоскостопие. Лечение остеохондропатии пяточной кости должно быть своевременным.
Развитие патологии условно можно разделить на четыре стадии, для каждой из которых характерны свои симптомы и тяжесть поражения костных тканей.
Начальный этап длится до нескольких месяцев. На этой стадии возникает некроз тканей. Развивается болевой синдром в спине и конечностях. Рентген не показывает патологических изменений, что делает диагностику заболевания на этом этапе довольно сложной.
Продолжительность второй стадии составляет около года. За это время возникают серьезные изменения в тканях костей, происходит ее медленная дистрофия. Другим названием этой стадии считается этап компрессионного перелома. Наиболее подвержены воздействию бедро, позвоночник и стопы.
Третий период недуга длится вплоть до трех лет. На этой стадии области костной ткани, подвергавшиеся воздействию некроза, рассасываются и заменяются остеокластами.
Четвертая стадия характеризуется регенерацией тканей. При правильной и своевременной терапии излечение происходит без дальнейших осложнений. В отсутствие лечения может развиться прогрессирующий остеоартроз.
Общая симптоматика хондропатии выглядит следующим образом:
- боль, возникающая при повышенных нагрузках, внешних воздействиях;
- отечность в месте пораженного участка;
- атрофия мышц, изменение их структуры;
- звук, напоминающий хруст, скрип при движении.
Почему еще могут хрустеть суставы — читайте в этой статье…
Кроме того, хондропатия имеет ряд разновидностей, имеющих специфические симптомы.
Причины развития остеохондропатии
Четких причин появления хондропатии суставов пока ученые назвать не могут. Однако есть ряд факторов, которые могут спровоцировать развитие заболевания:
- травмы конечности;
- слабость поверхностных мышц бедра, служащих для стабилизации его в нужном положении;
- врожденное аномальное строение костной ткани;
- перегрузки при занятиях спортом;
- возрастные изменения;
- нарушение кровообращения, влекущее за собой недостаток питания хрящевой, костной тканей;
- ношение неудобной обуви;
- наследственная предрасположенность.
Согласно статистическим данным, остеохондропатии составляют примерно 2,5 – 3% от общего числа выявленных костно-суставных патологий. Однозначных причин развития остеохондропатии медицинской наукой на данный момент не определено, поскольку это заболевание костей отличается большим многообразием форм.

Остеохондропатия – внешние и рентгеновские проявления
Нехватка поступающих с кровью стимуляторов регенерации вызывает сбой в ходе восстановительных процессов. Костная ткань нижних конечностей в местах дефицита питательных веществ становится хрупкой, легко поддается травмированию и деформации, в местах наибольшей нагрузки на сустав развиваются остеофиты – костные наросты.
Одновременно с губчатым веществом, из которого состоит головка сустава, разрушается и окружающая его хрящевая оболочка. В итоге процесс приводит к некрозу – постепенному отмиранию костно-хрящевых клеток.
Спровоцировать местное нарушение кровообращения, ведущее к развитию остеохондропатиии, способны следующие факторы:
- Травмы конечности. При восстановлении (сращивании) после травмирования костной и хрящевой ткани может произойти частичное защемление кровеносного сосуда, приводящее к ограничению идущего по нему кровотока;
- Гормональный дисбаланс, возникающий во время перестройки систем организма в пубертатный (подростковый) период;
- Бурный рост, приводящий к дефициту в организме солей фосфора, кальция, и других микроэлементов, необходимых для укрепления костей;
- Отставание развития системы кровоснабжения от роста скелета в подростковом возрасте;
- Чрезмерная нагрузка на костный аппарат в детском и подростковом возрасте – занятия спортом или хореографией;
- Гиподинамия – нередкое явление среди современных подростков, увлеченных компьютерными играми и соцсетями, приводящее к застою кровотока;
- Дефицит в рационе питания белка, необходимого для укрепления структуры мышц и костно-хрящевой ткани;
- Нехватка витаминов;
- Лишний вес, который не только увеличивает хроническую нагрузку на суставы, но и лишает их значительного объема крови из-за необходимости снабжения ею жировой ткани;
- Врожденные аномалии развития костно-суставного аппарата, такие как дисплазия – недоразвитость сустава;
- Инфекции различной этиологии;
- Эндокринные патологии
- Наследственная предрасположенность. Если один из родителей когда-либо страдал осеохондропатией, вероятность развития ее у ребенка значительно повышается.

Причины нарушения местного кровообращения
Остеохондропатии выделены в отдельную группу в МКБ-10 (десятом варианте Международной классификации болезней). Код отсеохондропатии по МКБ 10 зависит от локализации патологии:
- Остеохондропатия бугристости большеберцовой кости – М92.0;
- Остеохондропатия коленного сустава – М92.5;
- Остеохондропатия коленной чашечки – М92.4;
- Остеохондропатия таза и остеохондропатия лонно-седалищного сочленения, а также остеохондропатия головки бедренной кости и тазобедренного сустава – М91.
Патологии остальных частей костного аппарата нижних конечностей – остеохондропатия голеностопного сустава, остеохондропатии стопы, включающие остеохондропатию ладьевидной кости стопы, остеохондропатию таранной кости, остеохондропатию пяточной кости и 1 2 плюсневых костей стопы, – относятся к подгруппе, названной «Другие остеохондропатии». Она имеет общий код М93.
Причины, из-за которых начинается остеохондропатия пяточной кости у детей, до конца не выяснены. Болезни больше подвержены девочки, чем мальчики. В настоящий момент считается, что она является следствием местных сосудистых расстройств, которые появляются при наследственной предрасположенности, обменных нарушениях, перенесенных инфекциях и т. д.
Запускается патологический процесс при повышенной механической нагрузке на сам бугор пяточной кости (самая крупная кость стопы, соединенная с таранной и кубовидной), сухожилия стопы или частых травмах ступни.
Как правило, начальный этап образования патологии провоцирует асептический некроз ладьевидной кости стопы, который становится причиной перелома и сопровождается отделением фрагментов костной ткани. Далее происходит рассасывание патологически измененных тканей.
При своевременном лечении пораженные участки полностью восстанавливаются. В запущенных случаях развивается воспалительный процесс, который приводит к сложным деформациям. Основная причина образования патологии не установлена.

Существует ряд негативных факторов, которые способны ускорить дегенерацию костной ткани:
- генетическая предрасположенность;
- дисфункция эндокринной системы;
- систематические воспалительные процессы;
- нарушение фосфорно-кальциевого обмена;
- патологии сосудистой системы с изменением процесса кровообращения.
Юношеская хондропатия может развиться под действием предрасполагающих факторов:
- регулярные физические нагрузки;
- травмы;
- изменения возрастного характера;
- нарушенное кровообращение;
- аномалии развития (врожденная форма);
- атрофия бедренных мышц;
- неправильно подобранный размер обуви;
- генетическая предрасположенность.
Группа риска:
- девочки и мальчики подросткового возраста;
- спортсмены;
- дети с врожденными аномалиями и наследственностью.
Болезнь Шинца, или остеохондропатия пяточной кости — мало кому известная болезнь. Она хоть и не очень сильно распространена, однако встречается довольно часто, особенно у детей в возрасте 7-15 лет.
Содержание статьи:Почему возникает болезнь ШинцаСтадии заболеванияСимптомыМетоды леченияНародная медицина
Также это заболевание может возникать и у взрослых, которые ведут активный способ жизни или занимаются спортом. Ведь у таких людей повышен риск травмирования сухожилий, что может послужить причиной развития недуга.
Болезнь Шинца – асептический некроз бугра пяточной кости. Названа болезнь в честь ученого, который впервые ее описал в 1907 году.
До сих пор причины развития заболевания не установлены до конца. Ученые могут лишь предполагать, что является первопричиной болезни Шинца. Большинство склоняется к тому, что болезнь возникает на фоне больших нагрузок на пятку или же частых, даже незначительных травм и повреждений.
Также установлен ряд предрасполагающих факторов:
- частые или постоянные нагрузки на мышцы и связки;
- занятие такими видами спорта, которые предполагают повышенную нагрузку на сухожилия стопы;
- болезни эндокринной системы с нарушениями гормонального фона;
- заболевания сосудов с нарушениями кровообращения нижних конечностей;
- нарушение усвоения кальция организмом;
- нервно-трофические расстройства;
- микротравмы пятки, которые приводят к нарушениям кровообращения;
- генетическая предрасположенность.
Как упоминалось ранее, болезнь Шинца у детей встречается часто. Ведь именно в этот период происходит рост организма и формирование скелета.
Чаще всего у девочек болезнь проявляется в 7-8 лет, а у мальчиков несколько позже – в 9-11 лет. При этом могут поражаться обе ноги или только одна. Односторонняя остеохондропатия пяточной кости встречается чаще.
Стадии заболевания
Выделяют 5 стадий заболевания:
- Асептический некроз, при котором наблюдается нарушение питания тканей пятки, что приводит к возникновению очага онемения.
- Импрессионный перелом. На этой стадии омертвленные ткани не способны выполнять свои функции и выдерживать обычные нагрузки. Происходит продавливание участка. При этом наблюдается вклинивание одного участка кости в другой участок.
- Фрагментация. Со временем продавленный участок кости разделяется на несколько отломков.
- Рассасывание некротизированных тканей.
- Репарация – образуется новая соединительная ткань на месте некроза. Постепенно она замещается новой костью.
На первых этапах развития болезнь дает о себе знать болями в пятке, которые появляются при нагрузках на пяточную кость (во время ходьбы, бега или прыжков). Постепенно появляются и другие симптомы:
- болезненность пятки, продолжающаяся после нагрузок;
- припухлость пятки;
- появление резкой боли при нажатии на опухлость;
- утрудненный процесс разгибания и сгибания стопы;
- покраснение пораженного участка;
- повышенная температура в месте поражения;
- хромота во время ходьбы;
- стихание боли при длительном горизонтальном положении тела;
- распространение болезненности на место прикрепления ахиллова сухожилия к пяточной кости;
- невозможность встать на пораженную ногу и появление потребности упираться на трость или костыль для уменьшения нагрузки;
- ходьба на переднем отделе стопы для уменьшения боли;
- иногда наблюдается атрофия мышц голени и гиперестезия кожи на пятке.
У всех больных симптомы могут проявляться с разной интенсивностью. У некоторых остеохондропатия пяточной кости сопровождается незначительными болями, которые не наносят серьезный ущерб привычному образу жизни больного.
- генетическая предрасположенность,
- дисфункция эндокринной системы,
- систематические воспалительные процессы,
- нарушение фосфорно-кальциевого обмена,
- патологии сосудистой системы с изменением процесса кровообращения.
Профилактика, прогноз и возможные осложнения
В качестве профилактической меры рекомендуется ношение специальной обуви, которая имеет невысокий каблук и супинатор для свода стопы. Такую обувь следует носить, пока стопа не перестанет расти.
Прогноз благоприятный.
Несмотря на то что заболевание заканчивается выздоровлением, ребенок должен постоянно наблюдаться у врача-ортопеда. Родители должны следить за выполнением всех предписанных процедур.
В запущенной форме патология приобретает хронический характер и провоцирует развитие сопутствующих дегенеративных нарушений, что нередко приводит к инвалидности ребенка. Длительная терапия на поздних стадиях остеохондропатии провоцирует нарушение чувствительности кожных покровов и мягких тканей.
Позднее лечение остеохондропатии не только переводит заболевание в хроническую форму, но и угрожает другими дегенеративно-дистрофическими патологиями, поражающими суставы. Также довольно быстро развивается плоскостопие, которое остается на всю жизнь, даже после излечивания остеохондропатии.
Свой след оставляет и лечение запущенных форм. Некротическое поражение влияет на чувствительность кожи, поэтому после курса лечения остаются указанные нарушения. Также изменяется форма пяточного бугра, который может выпирать, следовательно, начинаются проблемы с подбором обуви, ходьбой.
Чтобы не возникало остеохондропатии у детей и подростков, рекомендовано своевременно проходить медицинские осмотры, особенно при появлении боли в стопах, а именно в области пяточной кости. Для профилактики при наследственной предрасположенности необходимо выполнять курс массажа (2-3 раза в год), заниматься лечебной физкультурой (регулярно).
Важную роль играет обувь. Обувь должна быть удобной, подходить по размеру, не сдавливать стопы. Не рекомендовано ношение обуви на очень высоком каблуке, особенно девочкам в период взросления, то есть 14-17 лет.
Остеохондропатия относится к дегенеративно-дистрофическим заболеваниям, вследствие которых развивается асептический вид некроза некоторых костных структур. Наиболее часто патология появляется в пяточных и бедренных костях, апофизах позвоночных тел и в больших берцовых костях.
Если начать лечение остеохондропатии несвоевременно, то патология может перерасти в хроническую форму. Помимо этого, может возникнуть угроза развития других суставных дегенеративно-дистрофических патологий.
Терапия заболевания в запущенной форме тоже не проходит бесследно. Развитие некроза снижает чувствительность пораженной области, что не проходит даже после курса лечения или оперативного вмешательства.
Одним из видов профилактики остеохондропатии среди детей является регулярное посещение ортопеда, особенно это касается случаев, когда ребенок жалуется на болезненность в районе стопы. Генетическая предрасположенность предполагает проведение курса профилактического лечебного массажа несколько раз в год, а также выполнение определенного комплекса физических упражнений.
Не менее важен выбор обуви. Необходимо подбирать для ребенка удобную обувь, по размеру, чтобы избежать чрезмерного сдавливания стопы. Девочкам в подростковом возрасте противопоказано ношение обуви на высоких каблуках. Также необходимо регулярно принимать витамины и кальций для укрепления костной структуры.
Хондропатия, или остеохондропатия, — болезнь, поражающая кости и суставы, а именно конечные части длинных трубчатых костей или участки роста костной ткани.
На ногах хондропатия возникает чаще, чем на руках
Заболевание характеризуется нарушением питания костной ткани — дистрофией.
Чаще возникает на нижних конечностях, так как на них нагрузка гораздо значительнее, чем на верхние. Наиболее подвержены этому недугу дети и подростки, у которых кости еще находятся в состоянии роста и развития.
Рентгенологически заболевание диагностировать трудно в связи с наличием в норме 4 ядер окостенения, уплотнения центрального ядра, наличие зазубренных поверхностей пяточной кости и апофиза, различного числа ядер справа и слева.
При выборе метода лечения рассекающего остеохондроза учитывают выраженность болезненных симптомов. В случае, если заболевание протекает с незначительным болевым синдромом и длительным латентным периодом, хорошие результаты могут быть достигнуты консервативными методами (физиотерапевтические процедуры, разгрузка конечности).
При наличии мучительных болей и рентгенологической картины выраженной деструкции костной ткани показана операция типа краевой резекции, позволяющая предупредить развитие деформирующего артроза голеностопного сустава.
Односторонние поражения головок плюсневых костей часто приводят к чрезмерной нагрузке на другую стопу, что иногда становится причиной патологической перестройки плюсневых костей (болезнь Дейчлендера).
отмечается увеличение плотности, сплющивания ядра окостенения, которое состоит из нескольких фрагментов. В норме количество ядер окостенения ладьевидной кости не должно быть больше двух. Другой характерный признак заболевания — видимое на рентгенограммах увеличение межкостного пространства, отделяющего ладьевидную кость от таранной и клиновидной.
Разрешение пространства вокруг ладьевидной кости объясняется уменьшением ее размеров в переднезаднем направлении.В данном случае боль проявляется в области пяточного бугра, она усиливается при ходьбе.
Профилактика, прогноз и возможные осложнения
В том случае, если консервативное лечение не дает должных результатов, тогда проводят хирургическое вмешательство, в процессе которого проводится оперативное пересечение подкожного и большеберцового нервов с ветвями, которые идут к пятке.
Если ваши дети жалуются на неприятные боли в области стопы, колена, позвоночника, таза, то следует обратить на это внимание. Особенно, когда боль усиливается, нужно обратиться к врачу. Заболевание сложно выявить на ранних стадиях, лучше не допускать осложнений.
Профилактика
Любую болезнь легче предупредить, чем излечить. Чтобы избавить ребенка от болезненных симптомов и длительного лечения остеохондропатии, рекомендуется с ранних лет выполнять профилактические рекомендации опытных медиков:
- Не допускать ношения тесной обуви. Желательно выбирать ортопедические модели правильного размера.
- Ограничить время спортивных занятий, не допуская перегрузки организма.
- При необходимости выполнения упражнений с усиленными физическими нагрузками использовать специальный корректирующий корсет.
- По возможности избегать травм и случайных падений.
- При выявлении первых признаков не откладывать визит к врачу «на потом».
- Правильное сбалансированное питание.
Соблюдение этих несложных мер позволит снизить риски развития хондропатии до минимума.
Чтобы хондропатия не поразила вас или членов вашей семьи, запомните несколько правил, соблюдая которые возможно предупредить заболевание:
- носите только удобную обувь;
- соблюдайте режим труда и отдыха, не работайте на износ;
- водите детей на регулярные ежегодные осмотры врача-ортопеда;
- занимайтесь спортом умеренно, учитывая особенности своего здоровья. Если имеются какие-то проблемы, замените активные занятия спортом на упражнения ЛФК, плавание.
Если вы столкнулись с вышеописанной болезнью, будь то хондропатия надколенника, стопы или остеохондропатия коленного сустава обратитесь за квалифицированной медицинской помощью.
Здоровье – это самое главное, поэтому непременно доверьте его профессионалам.
Профилактические меры подразумевают под собой регулярный осмотр у врача с целью диагностировать нарушения на ранних стадиях. Важно следить, чтобы ребенок чередовал физическую активность и отдых. Хороший профилактический эффект оказывают курсы лечебного массажа.
Симптомы и стадии болезни
Классификация остехондропатий по стадийному приз стадиям зависит от степени поражения. Специалисты выделяют следующие стадии остеохондропатии:
- Начальная стадия – длится несколько месяцев и приводит к развитию некроза костно-хрящевых тканей;
- Стадия средней тяжести – заканчивается компрессионным переломом, при котором происходит частичное разрушение и вклинивание костей друг в друга. Продолжается до полугода;
- Стадия фрагментации продолжается до трех лет. На этом этапе начинается рассасывание пораженного болезнью участка костной ткани и ее замещение грануляционными клетками;
- Стадия восстановления после проведения курса терапии имеет индивидуальный характер и длится от нескольких месяцев до полутора лет. Формы и структуры пораженных костей на этом этапе восстанавливаются полностью.
От начальной стадии до стадии восстановления проходит 2-4 года. Каждая из разновидностей остеохондропатии нижних конечностей имеет присущие ей специфические симптомы:
- Поражение тазобедренного сустава, известное также, как болезнь Легга-Кальве-Пертеса, проявляется болью в области повреждения, отдающей в колено, ограничением динамики сустава, частичной атрофией мышц бедра и голени. Больная нога может стать короче на полтора-два сантиметра;
- Когда недуг локализуется в зоне бугристости большеберцовой кости, диагностируется болезнь Осгуда-Шлаттера. Для нее характерны припухлость и отечность места поражения, боли, усиливающиеся при нагрузках (подъеме по ступеням лестницы, стоянии на коленях), слабо выраженное нарушение функций коленного сустава;
- Поражение ладьевидной кости стопы, или болезнь Келлера 1, вызывает боли в стопе и хромоту. Покраснение и отечность проявляются редко;
- Остеохондропатия плюсневых костей (болезнь Келлера 2) выражается в укорочении 2 и 3 пальцев ноги, ограниченностью их динамических возможностей, покраснением кожного покрова в этой зоне;
- Болезнь Шинца (остеохондропатия пяточного бугра) имеет скудную клиническую картину, выражающуюся в припухлости и болезненности зоны поражения.

Симптомы остеохондропатии у человека
- На начальном этапе развивающегося процесса наблюдается некроз тканей, что проявляется первыми болевыми ощущениями в местах поражения. Такой период длится на протяжении нескольких месяцев. Определить хондропатию на данном этапе достаточно сложно, даже диагностические методики исследования не всегда выявляют формирование патологии в мышцах.
- На втором этапе прогрессирующей болезни наступает «перелом» компрессионного характера, что предусматривает вовлечение в патологический процесс костей, происходит их вклинивание друг в друга и характерное проседание. Длительность второй стадии болезни – от 2 до 6 месяцев.
- На третьей стадии, продолжительностью от года до 3-х лет, отмечается замещение здоровых тканей грануляционными клетками и «рассасывание» костных участков, подверженных некрозу.
- Последний этап – восстановительный, для которого характерно восстановление формы кости и ее структуры.
- Типичным симптомом заболевания является боль в пятке. Она усиливается при движениях. В покое, когда больной лежит, болевые ощущения ослабевают.
- Еще один признак – припухлость в месте поражения.
- Характерно и покраснение кожи.
- Человек испытывает трудности при сгибании и разгибании стопы.
- Невозможно встать полностью на стопу.
- Человек инстинктивно старается ходить, опираясь на передний край стопы.
В своем развитии патология проходит четыре стадии:
- Сначала развивается очаг омертвения из-за недостаточного снабжения кровью. Продолжительность начального этапа болезни достигает нескольких месяцев.
- На второй стадии возникают переломы. Пораженный участок ткани не выдерживает обычной нагрузки и продавливается. Одни костные участки вклиниваются в другие. Длиться этот период может полгода и больше.
- Третья стадия может продолжаться до трех лет. Омертвевшие костные фрагменты рассасываются.
- На заключительном этапе происходит постепенное восстановление формы и структуры кости. Продолжительность — до полутора лет.




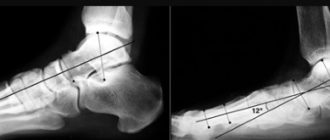
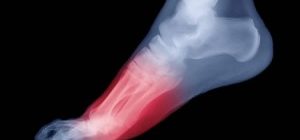

Оставить комментарий