- Что такое спондилез грудного отдела позвоночника ?
- Грудной отдел позвоночника спондилез лечим народными средствами
- Группа риска
- Диагностика грудного спондилеза
- Классификация
- Клиническая картина
- Лечение
- Механизм развития спондилёза
- Осложнения
- Особенности терапевтического воздействия
- Признаки и симптомы болезни
- Причины развития спондилеза
- Симптомы
- Прогноз на выздоровление
- Профилактика
- Симптоматика
- Стадии недуга
- Этиология
Оглавление
- 1 Что такое спондилез грудного отдела позвоночника ?
- 2 Грудной отдел позвоночника спондилез лечим народными средствами
- 3 Группа риска
- 4 Диагностика грудного спондилеза
- 5 Классификация
- 6 Клиническая картина
- 7 Лечение
- 8 Механизм развития спондилёза
- 9 Осложнения
- 10 Особенности терапевтического воздействия
- 11 Признаки и симптомы болезни
- 12 Причины развития спондилеза
- 13 Прогноз на выздоровление
- 14 Профилактика
- 15 Симптоматика
- 16 Стадии недуга
- 17 Этиология
Что такое спондилез грудного отдела позвоночника ?
Спондилез — это хроническое заболевание позвоночника, сопровождающееся деформацией позвонков за счет разрастания костной ткани на их поверхности в виде выступов и шипов и их дегенерацией с последующим сужением позвоночного канала и межпозвонковых отверстий. Находясь под передней продольной связкой позвоночника, остеофиты иногда раздражают ее.
Грудной спондилез – это хроническое заболевание грудного отдела позвоночного столба, при котором происходит разрастание костной ткани в виде остеофитов (шипы, усики, выступы). Это впоследствии вызывает уменьшение просвета межпозвоночного канала, травмы сосудов, нервов и сухожилий вблизи позвоночного столба.
В терминальной стадии, при длительном течении данной патологии, позвонки сращиваются между собой, что вызывает полную обездвиженность отдела позвоночника и инвалидизацию.
Грудной спондилез встречается в 10-15% случаев всех спондилезов. Мужчины страдают этим заболеванием несколько чаще женщин. Средний возраст обнаружения спондилеза грудного отдела позвоночника – 50 лет.
Разрастание шиповидных отростков — остеофитов по краям позвонков вызывают ограничение их подвижности. При развитии спондилеза возможно сдавливание нервных окончаний с болевыми синдромами. Больной испытывает тупую, ноющую боль в больном отделе позвоночника. Спондилезом, как правило, заболевают люди пожилого возраста.
Рассматривать спондилез, как отдельный патологический процесс позвоночника, очень сложно, так как данное явление практически всегда сопровождается двумя другими состояниями – остеохондрозом и спондилоартрозом.
Спондилоартроз – это дегенерация межпозвонковых (фасеточных) суставов, патологические изменения, которые разрушают хрящ, происходят практически во всех суставах позвоночника.
Спондилез – дегенеративно-дистрофический процесс, который заключается в появлении костных разрастаний (остеофитов) в области передней и боковых поверхностей тел позвонков. В результате происходит оссификация связок позвоночника, которые обеспечивают стабильность, подвижность и правильную форму позвоночного столба.
Остеофиты – это образования, которых в норме быть не должно. Такие краевые разрастания являются своего рода защитной и компенсаторной реакцией организма на дегенеративные процессы в межпозвоночных дисках (остеохондроз).
Результатом роста остеофитов и обызвествления связок позвоночника является искривление позвоночного столба, из-за чего такой процесс часто называют деформирующим спондилезом. Остеофиты могут вырастать до значительных размеров, что вызывает полное сращивание позвонков между собой (утеря функции подвижности), выросты суживают канал позвоночника, давят на нервные волокна, что и вызывает симптомы заболевания.
Деформирующий спондилез развивается на фоне истощения межпозвоночных дисков. Пытаясь восстановить целостность позвоночного столба, организм начинает активно наращивать костную ткань. Из новых тканей формируются наросты-шипы, которые обеспечивают дополнительную опору позвонкам, но причиняют дискомфорт и часто становятся причиной деградационных процессов нервной и сосудистой систем организма. Провоцировать разрастание костной ткани позвонков могут:
- травмы и микротравмы позвоночника,
- нарушение процессов метаболизма в хрящевой ткани,
- дефекты осанки и прогрессирующий остеохондроз,
- генетическая предрасположенность или недостаток кальция,
- возраст или образ жизни.
Деформирующий спондилез указывает на истощение организма, которое может быть спровоцировано не только возрастными изменениями, но и пренебрежительным отношением к своему здоровью. Неправильное и нерегулярное питание, лишний вес или чрезмерные нагрузки во время занятий фитнесом, работа за компьютером без перерывов и разминок, вредные привычки – все это может стать причиной проблем с позвоночником даже у молодых людей.
Грудной отдел позвоночника спондилез лечим народными средствами
Консервативное лечение спондилеза по совету врача можно дополнять и народными методами.
При сильных болях в спине и области грудной клетки для растирания полезно и очень эффективно использовать пихтовое масло.
Для выведения солей хорошо поможет чай, приготовленный из корней подсолнуха. Готовиться он так: на стакан кипящей воды берется одна чайная ложка измельченного корня подсолнуха, настаивается десять минут. Принимать чай необходимо в течение месяца.
При хроническом деформирующем спондилезе для разогрева, снятия спазма, уменьшения боли рекомендуется использовать настойку из молотого жгучего красного перца, которая готовится так: тридцать грамм перца смешиваются со стаканом водки (двести граммов).
Медикаментозная терапия на ранних стадиях развития недуга позволяет купировать боль, улучшить кровообращение и обмен веществ. В качестве консервативного лечения могут использоваться следующие группы препаратов:
- Нестероидные противовоспалительные средства. Применяются для купирования боли и устранения признаков воспаления. Такие препараты выпускаются в форме мазей («Индометацин», «Вольтарен»), таблеток («Нимесулид», «Парацетамол») или растворов для инъекций («Диклоберл»).
- Миорелаксанты («Толперизон», «Мускофлекс»). Медикаменты этой группы позволяют снять напряжение мышечного каркаса, устраняя спазмы в грудном отделе.
- Поливитаминные комплексы. Особенно часто пациентам назначают витамин В12. Попадая в организм, его активные компоненты заметно улучшают проведение импульсов по нейронам. Они также защищают нервные клетки от дистрофических повреждений.
- Цитостатики («Азатиоприн», «Циклофосфан»). Это так называемые препараты резерва. К их помощи прибегают в том случае, когда базисная терапия оказывается неэффективна.
Подобрать дозировку препаратов и продолжительность их приема должен врач. Самолечением заниматься не рекомендуется.
Консервативное лечение спондилеза по совету врача можно дополнять и народными методами. При сильных болях в спине и области грудной клетки для растирания полезно и очень эффективно использовать пихтовое масло.
Предлагаемый сбор стимулирует функцию коры надпочечников и улучшает обмен веществ. Пейте по два стакана витаминного чая до еды каждый день: смешайте в равных пропорциях плоды шиповника, листья брусники и черной смородины.
Эта смесь издревле используется в народной медицине как обезболивающее и противовоспалительное средство. Смешайте и измельчите 50 грамм коры ивы, 40 грамм листьев березы и 10 грамм цветков бузины черной.

Смешайте измельченные равные части (по 30 грамм) цветков бузины черной, коры ивы белой, корней петрушки, листьев крапивы двудомной. Заварите стаканом кипятка одну столовую ложку смеси и поставьте кипятить на слабом огне пять минут. Профильтруйте и пейте по полстакана отвара 3-4 раза в день до трапезы.
Принимайте внутрь настойку чеснока, свежевыжатый сок картофеля в сочетании со свекольным и морковным соками. Это позволит очистить организм от шлаков и вывести продукты нарушенного метаболизма. Пейте соки по ¼ части стакана 1-2 раза в день две-три недели подряд.
У больных спондилезом, удрученных постоянными болями, возникают чувства тревоги, плохой сон и вегетативные расстройства. В таких случаях рекомендуется принимать настои мяты перечной, пассифлоры, лаванды или корня валерианы лекарственной. Старайтесь, чтобы в настое присутствовали два разных растения.
Чтобы уменьшить отечность тканей, принимайте настой из сбора трав: 30 г листьев подорожника, 25 г плодов шиповника, 30 г хвоща полевого. По 1-2 стакана 2-3 раза в день.
Группа риска
Деформирующий спондилез грудного отдела позвоночника не является редким недугом. Его можно выявить практически у каждого второго пенсионера. Развитие патологии среди молодых людей особенно настораживает медиков.
- Генетическая предрасположенность.
- Курение.
- Тяжелый физический труд.
- Длительные эмоциональные перегрузки.
- Избыточная масса тела.
Грудной отдел позвоночника в большей степени защищен от нагрузок, чем шейный или поясничный. Учитывая расположение в этом месте многих жизненно важных органов, последствия спондилеза могут оказаться достаточно серьезными.
Диагностика грудного спондилеза
Назначение курса лечения осуществляется только после того, как будет поставлен точный диагноз, а именно – стадия, степень развития заболевания, полная клиническая картина.

Диагностическая программа включает в себя:
- КТ и МРТ позвоночника;
- электронейромиелография;
- УЗИ сосудов головного мозга;
- рентгеновские снимки в двух проекциях — прямо и боком;
- радиоизотопное сканирование.
Лабораторные анализы назначаются только в исключительных случаях, так как в целом они, в этом случае, не представляют диагностической ценности.
Как лечить это заболевание может сказать только лечащий врач, после сбора всех клинических данных, результатов диагностики.
При спондилезе грудного отдела позвоночника могут использоваться как консервативные методы лечения, так и радикальные.
К первой группе терапевтических мероприятий относят:
- приём медикаментов;
- ЛФК (при спондилезе это обязательный пункт);
- физиотерапевтические процедуры;
- коррекция рациона, при необходимости.
Могут назначаться такие препараты:
- обезболивающие;
- нестероидные противовоспалительные;
- хондропротекторы;
- миорелаксанты;
- околопозвоночные блокады;
- антидепрессанты.
Также могут назначать следующие физиотерапевтические процедуры:
- лечебный массаж;
- гирудотерапия;
- электрофорез с обезболивающим препаратом (чаще всего это новокаин);
- магнитотерапия;
- иглоукалывание.
Обязательно при спондилезе назначается лечебная гимнастика, так как эта процедура не только улучшает подвижность, но и предотвращает усугубление патологического процесса.
Важно понимать – физические упражнения при спондилезе может назначать только врач. Проводить такие мероприятия на своё усмотрение нельзя, так как курс ЛФК расписывается в индивидуальном порядке.
В случае полного сращивания позвоночников и неподвижности туловища, проводят операцию. В последнее время используют новый метод – поражённый участок позвоночника меняют на протез.
Для подтверждения деформирующего спондилеза позвоночника необходим целый комплекс диагностических мероприятий. Столь серьезное заболевание не может быть выявлено на основе осмотра, беседы с пациентом и пальпации больного участка. В диагностический комплекс должны быть включены:
- изучение анамнеза и биологических материалов для установления предрасположенности к спондилезу,
- рентгенография в боковой и прямой проекции для установления границ распространений патологии,
- МРТ грудного отдела позвоночника – для определения размера костных новообразований (остеофитов) и степени деформации межпозвоночных дисков, исключения срастания позвонков,
- УЗИ – для оценки состояния кровеносных сосудов и нервных окончания в пораженном отделе позвоночника.
Только комплексное обследование и детальная оценка состояния позвоночника, степени его деформации дают право медицинскому специалисту на разработку тактики лечения и выбор лекарственных препаратов, процедур.
Не стоит удивляться тому, что для диагностики проблем с опорно-двигательным аппаратом назначаются анализы крови и мочи. Именно по ним определяется наличие воспаления в пораженной области, эффективность работы внутренних органов на фоне появившихся проблем, по ним выявляется наличие или отсутствие противопоказаний к приему того или иного препарата.
Пациентам с диагнозом «спондилез грудного отдела позвоночника» лечение может назначить только врач. При подозрении на заболевание нужно обратиться за консультацией к неврологу.
После сбора анамнеза, изучения жалоб пациента специалист должен провести физикальный осмотр. Затем переходят к инструментальным методам диагностики. Стандартное обследование включает верификацию изменений в позвоночном столбе и исключение патологий сердечной системы. Определить степень тяжести недуга можно с помощью нескольких методов:
- Рентгенография пораженного отдела в двух проекциях.
- КТ и МРТ соответствующей области позвоночного столба.
- Электронейромиография.

На основании полученных результатов обследования врач подтверждает или опровергает предварительный диагноз, дает рекомендации по борьбе с недугом.
Единственными методами окончательной диагностики грудного спондилеза являются инструментальные методы с визуализацией позвоночника:
- Рентгенологическое обследование в прямой и боковой проекциях. Применяется чаще всего. Позволяет определить остеофиты, их расположение, размер и другие анатомические особенности.
- Компьютерная томография (КТ). Более точный метод, по сравнению с рентгеном, определяет точное и четкое строение позвонков, костных выростов, срастания позвонков и пр.
- МРТ (магнитно-резонансная томография). Более точный метод диагностики. Позволяет определить не только поражение костной ткани, но я других структур позвоночника (суставы, сосуды, нервы, связки и пр.).
Основным методом инструментальной диагностики спондилеза является рентгенография позвоночника. На рентгенограммах выявляются остеофиты в виде клювовидных выступов или заострений. Незначительный спондилез сопровождается образованием краевых остеофитов, располагающихся в пределах плоскости площадки тела позвонка по его передней, переднебоковой или боковой поверхности.
Дифференциальный диагноз осуществляют на основании клинико-рентгенологической картины. При остеохондрозе, в отличие от спондилеза, отмечается болезненность при пальпации остистых отростков позвонков. На рентгенограммах видны остеофиты, расположенные перпендикулярно к оси позвоночника, сращения остеофитов отсутствуют.
При болезни Форестье, как и при спондилезе, наблюдается оссификация в области передней продольной связки, но процесс обширный, распространенный, с вовлечением трех или более позвонков. Для болезни Бехтерева характерна связь с полом и возрастом (обычно развивается у мужчин 20-40 лет), выявляется увеличение СОЭ, субфебрилитет и раннее анкилозирование крестцово-подвздошных суставов.
В пользу спондилеза свидетельствует поражение не более 1-2 двигательных, отсутствие или незначительная выраженность болевого синдрома при значительном окостенении передней продольной связки, а также сохранение высоты межпозвонковых дисков.
Выслушав жалобы пациента и осмотрев его, врач назначает дополнительные обследования, позволяющие поставить точный диагноз. К ним относятся рентгенография грудного отдела позвоночника, магнитно-резонансная и компьютерная томография.
- медикаментозная;
- немедикаментозная терапия.
Симптоматическое лечение заболевания облегчает состояние больного, но не останавливает развитие патологического процесса. Для уменьшения боли, устранения мышечного спазма и признаков воспаления нервных корешков больным назначают противовоспалительные и обезболивающие лекарственные средства: «Мовалис», «Диклофенак», «Ибупрофен».
У этих лекарственных препаратов имеется целый ряд противопоказаний и побочных эффектов.Принимать их следует только по назначению лечащего врача.
Кроме нестероидных противовоспалительных средств улучшить состояние больного помогут хондропротекторы, миорелаксанты, анестетики, витаминные и минеральные комплексы. Они устраняют очаги воспаления, уменьшают болевые ощущения и замедляют процессы дегенерации хрящевой ткани.
При обострении заболевания больным делают новокаиновые блокады, вводят парентерально «Баралгин» или «Кеторол». Инъекции чередуют в течение нескольких дней. Это позволяет в максимально короткие сроки восстановить трудоспособность пациента.
Если не начать вовремя лечение спондилеза позвоночника, оно может перейти в хроническую форму и привести к развитию осложнений.
- Включает:
- Мануальную терапию и массаж, которые улучшают подвижность позвоночника и устраняют боль. Доверить подобное лечение можно только высококвалифицированным специалистам.
- Физиотерапевтические процедуры улучшают микроциркуляцию в тканях и уменьшают распространение отеков. Больным рекомендованы электрофорез с новокаином, ультразвук на пораженную область позвоночника, диадинамические токи.
- Лечебную физическую культуру, укрепляющую мышцы спины и предотвращающую дальнейшее развитие заболевания.
- Иглорефлексотерапию, улучшающую кровоснабжение спины за счет стимуляции биологически активных точек.

Первичный диагноз выставляется на основании жалоб больного, данных анамнеза. Вертебролог, ортопед или травматолог может заподозрить спондилез при внешнем осмотре — в отличие от остеохондроза при пальпации остистых отростков не возникает болезненных ощущений.
- клювовидные или заостренные костные наросты;
- формирование костной скобы, объединяющей между собой расположенные рядом позвонки.
При спондилезе 1 и 2 степени на него указывает образование костных наростов без уменьшения промежутков между позвонками. Обязательно проводится дифференциальная диагностика для исключения болезни Форестье, анкилозирующего спондилоартроза, остеохондроза.
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
- вертебролог;
- невропатолог;
- хирург.
- КТ и МРТ позвоночника;
- электронейромиелография;
- УЗИ сосудов головного мозга;
- рентгеновские снимки в двух проекциях — прямо и боком;
- радиоизотопное сканирование.
Классификация
Согласно тяжести развития патологического процесса выделяют три его формы:
- спондилез 1 степени — небольшое изменение физиологических изгибов позвоночника, лёгкая ограниченность в движениях;
- спондилез 2 степени – существенная ограниченность в движениях, может присваиваться третья группа инвалидности;
- спондилез 3 степени — происходит формирование костяной скобы, что может практически полностью ограничивать подвижность человека.
Кроме этого, выделяют несколько степеней течения такого заболевания опорно-двигательного аппарата:
- медленно прогрессирующий;
- умеренно прогрессирующий;
- быстропрогрессирующий;
- молниеносного типа.
Следует отметить, что болезнь последних двух степеней очень редко развивается как самостоятельный патологический процесс. Чаще всего это следствие уже имеющихся заболеваний, а спондилез выступает осложнением.
- спондилез 1 степени — небольшое изменение физиологических изгибов позвоночника, лёгкая ограниченность в движениях;
- спондилез 2 степени – существенная ограниченность в движениях, может присваиваться третья группа инвалидности;
- спондилез 3 степени — происходит формирование костяной скобы, что может практически полностью ограничивать подвижность человека.
Клиническая картина

Спондилез грудного отдела позвоночника характеризуется практически бессимптомным течением. Данный факт напрямую связан с малой подвижностью этой части опорной системы, благодаря чему она защищена от динамических и статических перегрузок.
Рост костных образований происходит постепенно. Они практически не ограничивают движения. Первые признаки расстройства возникают по причине компрессии корешков. Пусковым механизмом дискомфорта может служить глубокий вдох, переохлаждение или физическая нагрузка.
Какие имеет спондилез грудного отдела позвоночника симптомы?
- Боль в грудной клетке.
- Псевдостенокардия.
- Постоянное напряжение в мышечном каркасе.
- Онемение кожи в области рук, плечей и груди.
- Нарушение сна.
- Учащенное и неглубокое дыхание.
По мере прогрессирования недуга симптомы усиливаются, становятся более выраженными. Неприятные ощущения не покидают больного при ходьбе или работе. Улучшение состояния обычно наблюдается только в положении лежа.
Лечение
Как правило, именно боль при спондилезе грудного отдела позвоночника заставляет человека обратиться к врачу и начать лечение. Его можно разделить на консервативное и оперативное. Хирургическое лечение грудного спондилеза проводится в случае полного сращения позвонков, не купируемого болевого синдрома, а также при развитии осложнений.
Все консервативные методы лечения можно разделить на две группы: медикаментозные и немедикаментозные. Лекарственные препараты следует использовать комплексно, чтобы увеличить терапевтический эффект и быстро уменьшить симптомы. Используются такие виды препаратов:
- НПВП (нестероидные противовоспалительные препараты). Уменьшают выраженность болевого синдрома и воспалительного процесса в пораженных тканях. Это Седалгин, Пенталгин, Индометацин, Кеталонг и др. Применяются в виде таблеток до 3 раз в сутки или инъекционно в ягодичную мышцу до 2 раз в день.
- Новокаиновые блокады в пораженный участок позвоночника. Применяют в крайних случаях, при выраженном болевом синдроме, при отсутствии эффекта от других медикаментов.
- Миорелаксанты. Позволяют уменьшить спазм мышечного каркаса спины, улучшив осанку и уменьшив болевой синдром. Это такие препараты, как Тизанил, Мидокалм, Лиорезал и пр.
У этих лекарственных препаратов имеется целый ряд противопоказаний и побочных эффектов. Принимать их следует только по назначению лечащего врача. Кроме нестероидных противовоспалительных средств улучшить состояние больного помогут хондропротекторы, миорелаксанты, анестетики, витаминные и минеральные комплексы.

При обострении заболевания больным делают новокаиновые блокады, вводят парентерально «Баралгин» или «Кеторол». Инъекции чередуют в течение нескольких дней. Это позволяет в максимально короткие сроки восстановить трудоспособность пациента.
Немедикаментозная терапия включает:
- Мануальную терапию и массаж, которые улучшают подвижность позвоночника и устраняют боль. Доверить подобное лечение можно только высококвалифицированным специалистам.
- Физиотерапевтические процедуры улучшают микроциркуляцию в тканях и уменьшают распространение отеков. Больным рекомендованы электрофорез с новокаином, ультразвук на пораженную область позвоночника, диадинамические токи.
- Лечебную физическую культуру, укрепляющую мышцы спины и предотвращающую дальнейшее развитие заболевания.
- Иглорефлексотерапию, улучшающую кровоснабжение спины за счет стимуляции биологически активных точек.
Стоит всегда помнить о том, что даже после ликвидации болевого синдрома, необходимо внимательно следить за своим здоровьем, чтобы избежать обострений болезни и развития осложнений. Нужно изменить свой образ жизни – сохранять осанку, не поднимать большие тяжести.
Физиотерапия позволяет усилить действия медикаментов и ускорить процессы выздоровления обострений грудного спондилеза, а также облегчает жизнь пациента на любом этапе заболевания:
- Остеопатия;
- Электрофорез (с новокаином, с фтористым кальцием);
- Лазеротерапия;
- Магнитотерапия;
- Ударно-волновая терапия;
- Ношение ортопедического корсета в области грудного отдела позвоночника.
Когда болевой приступ уже миновал, рекомендуется регулярно заниматься лечебной гимнастикой, которая поможет укрепить мышечный каркас всей спины, в том числе и грудного отдела позвоночника. Важно начинать занятия под руководством опытного инструктора ЛФК или врача-реабилитолога — только в этом случае пациент не только будет знать, какие упражнения нужно выполнять, но и как это делать.
Сейчас в терапии спондилеза с успехом применяются такие методы как остеопатия и прикладная кинезиология. Они позволяют довольно-таки быстро устранить болевой синдром и найти пути, способные улучшить метаболические процессы.
Стоит помнить, что даже после того, как болевой синдром снят, необходимо внимательно относиться к своему здоровью для того, чтобы избежать новых обострений и развития осложнений. Надо стараться сохранять спину всегда прямой, не поднимать тяжести. Помогут и регулярные занятия лечебной гимнастикой, которая укрепляет мышцы спины.

При возникновении любых болевых ощущений в области грудного отдела позвоночника следует немедленно проконсультироваться с квалифицированным специалистом.
Лечение этого заболевания опорно-двигательного аппарата должно быть комплексным. На основании полученных в ходе диагностических мероприятий результатов, врач принимает решение о назначении лекарственных препаратов в комплексе с физиопроцедурами или оперативном вмешательстве. Консервативное лечение направлено на
- приостановку патологических изменений в грудном отделе позвоночника,
- прекращение роста костных новообразований,
- снижение интенсивности воспаления в пораженном участке,
- восстановление обменных процессов и кровоснабжения,
- наращивание мышечного объема в грудном отделе.
Физиопроцедуры, основанные на динамическом токе, электрофорезе, необходимы для того, что лекарственные препараты усваивались в полном объеме, а их действующие вещества проникали как можно глубже в истонченные костные и мышечные ткани.
Кроме этого, очень важно снизить интенсивность проявления болевых симптомов. Для этого назначаются анальгетики, препараты из категории НПВС (нестероидные противовоспалительные средства). За восстановление тканей отвечают хондропротекторы.
Оперативное лечение деформирующего спондилеза грудного отдела практикуется на последних стадиях развития заболевания, когда больному грозит неподвижность (паралич), качество жизни на фоне разрастания костной ткани значительно снижается, к симптомам добавляются головокружения и обмороки из-за нарушения кровоснабжения мозга. Цель операции – удалить костные наросты, восстановить межпозвоночные диски.
При спондилезе назначается симптоматическое лечение, ориентированное на снижение боли, патологичного тонуса мышц и корригирование подвижности позвоночника. Комплексное лечение позволяет замедлить разрастание спондилоостеофитов, но не останавливает патологический процесс.
Фармакологическая терапия:
- для снижения болевого синдрома и воспаления используют нестероидные противовоспалительные препараты – мовалис, диклофенак, ибупрофен, кетонал, индометацин;
- при нестерпимых болевых ощущениях проводится новокаиновые блокады и допускается назначение опиоидных ненаркотических анальгетиков – налбуфин, трамадол, трамолин;
- для снятия мышечного тонуса назначают миорелаксанты центрального воздействия – тизанидин, мидокалм, баклофен;
- для восстановления хрящевой ткани и уменьшения патологического процесса применяются хондропротекторы – афлутоп, мукосат, структум.
Вспомогательные методы лечения:
- физиотерапевтические процедуры способствуют снижению воспаления, боли, мышечного спазма. Применяется электрофорез, магнитотерапия, фонофорез, переменный ток;
- лечебный массаж и кинезиотерапия применяются для снятия мышечного тонуса и восстановления объема движения в позвоночнике;
- рефлексотерапия (иглоукалывание, точечный массаж) содействует улучшению циркуляции крови, нормализует мышечный тонус, обладает обезболивающим действием;
- лечебная гимнастика, йога, плавание – назначаются для укрепления мышц спины в период восстановительного лечения.
Хирургическое лечение при грудном спондилезе назначается при стенозе позвоночного канала, сдавлении спинного мозга, нестабильности позвонков и неэффективности медикаментозного лечения.
Лечение деформирующего спондилеза назначается индивидуально в зависимости от того, какой фактор спровоцировал развитие болезни. Оно преследует одну главную цель – устранение симптоматических проявлений болезни и облегчение состояния больного.
Однако лечение дегенеративно-дистрофических патологий позвоночного столба – не из легких. Оно осложняется образованием остеофитов, так как не существует лекарственных препаратов, эффективных при подобных костных разрастаниях на позвонках.
Как правило, лечение спондилеза грудного отдела включает в себя:
- Медикаментозную терапию. При данном заболевании врачи рекомендуют принимать противовоспалительные нестероидные лекарственные средства, хондропротекторы, миорелаксанты и обезболивающие препараты. Они способствуют устранению очагов воспаления, уменьшению болевых ощущений и замедлению процесса дегенерации хрящевой ткани.
- Мануальную терапию, массаж. Она позволяет улучшить подвижность межпозвонковых дисков, устранить боль при условии, если вы доверите свое здоровье высококвалифицированному специалисту.
- Физиотерапию. Физиопроцедуры положительным образом влияют на микроциркуляцию в тканях, предотвращая распространение отеков.
- Иглорефлексотерапию. Иглотерапия помогает улучшить кровоснабжение спины за счет стимулирования биологически активных точек.
- Лечебную гимнастику. Она является основой лечения деформирующего спондилеза, так как укрепляет мышцы спины, предотвращая прогрессирование заболевания и улучшая самочувствие пациента. Рассмотрим наиболее эффективные лечебные упражнения, которые можно выполнять в домашних условиях:
- Исходное положение: стоя, ноги на ширине плеч. Делайте наклоны, а затем повороты в разные стороны по 4 – 5 раз.
- Исходное положение: стоя на коленях. Медленно выгибайте спину дугой и наклоняйте голову вперед, а потом выгибайтесь в противоположную сторону.
- Исходное положение: лежа на спине, ноги согнуты в коленях. Подтягивайте к себе по очереди каждое колено так, чтобы оно коснулось кончика вашего носа. Повторите каждое касание по 6 – 8 раз.
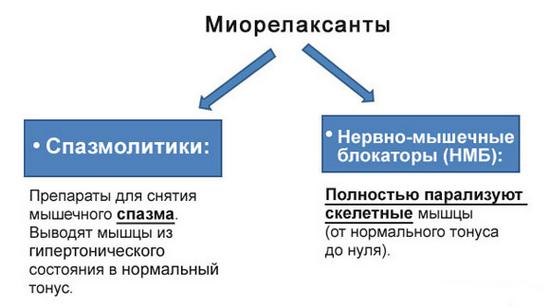
Виды миорелаксантов
Механизм развития спондилёза
Развитию спондилеза грудного отдела позвоночника способствует изнашивание и дистрофия межпозвонковых дисков с появлением на них микротрещин и надрывов. Следствием этого становится уменьшение расстояния между позвонками, возникает опасность раздражения и травматизации околопозвоночных структур – нервных корешков, связок, кровеносных сосудов.
Включается защитная реакция организма, образуются остеофиты – костные разрастания, возникающие на телах позвонков, которые препятствуют дальнейшему разрушению межпозвоночных дисков и связок.
В дальнейшем остеофиты достигают больших размеров и срастаются между собой, формируют неподвижное соединение позвонков, лишая гибкости пораженный участок позвоночника и возможности движения.
Так формируется порочный круг – костные выросты своими краями раздражают и сдавливают сосуды и нервы, нарушая их функцию. Все это и является источником боли и нарушения подвижности позвоночника при спондилезе.
Осложнения
У мужчин довольно часто наблюдается ухудшение половой функции — ухудшение потенции и быстрое завершение полового акта.
Соединение между собой остеофитов приводит к сужению межпозвоночных каналов, сращению рядом расположенных позвонков. Это проявляется в тугоподвижности определенного отдела позвоночника, невозможности выполнения человеком ранее привычных движений.
Особенности терапевтического воздействия
Как лечить спондилез грудного отдела позвоночника? Чтобы терапия оказалась эффективной, необходимо определить патологические звенья и симптомы, которые формируют недуг. У каждого человека он протекает индивидуально, поэтому универсальных схем лечения врачи предложить не могут.
Однако терапия всегда преследует следующие цели:
- замедлить процесс образования остеофитов;
- уменьшить болевой синдром;
- снять мышечные спазмы;
- восстановить нормальную подвижность позвоночника;
- замедлить прогрессирование дистрофических изменений.
Для достижения перечисленных целей применяются различные лекарственные препараты, методы физиотерапии, ЛФК и лечебной гимнастики. К помощи хирургического вмешательства прибегают в исключительных случаях, когда наблюдается выраженная компрессия нервных структур.
Оссификация тканей не всегда указывает на развитие всем известного остеохондроза — заболевания, характеризующегося снижением высоты межпозвонковых дисков. Чаще всего данная патология и спондилоартроз развиваются одновременно.
Их возникновение связано со схожими дистрофическими изменениями. Расстройство кровоснабжения провоцирует остеохондроз и спондилез грудного отдела позвоночника. Лечение при этом всегда подразумевает прием лекарственных средств.
Отличным дополнением к медикаментозному варианту терапии являются физиотерапевтические процедуры: электрофорез, диадинамические токи и УЗ-процедуры. Они улучшают циркуляцию крови в тканях позвоночника, устраняют их отечность и восстанавливают проводимость нервных волокон.
Высокой эффективностью характеризуется курсовая мануальная терапия. С ее помощью пациент избавляется от болевых ощущений, восстанавливает нарушенную осанку. Процедуры иглоукалывания устраняют гипертонус мышц, нормализуют кровообращение. Сеансы гирудотерапии позволяют уменьшить отечность.
Признаки и симптомы болезни
Типичный признак деформирующего спондилеза — ощущение тяжести в пораженном отделе позвоночника. Оно сопровождается тупыми ноющими болями, обычно возникающими к вечеру. Их интенсивность повышается после тяжелой физической нагрузки, переохлаждения, при неловком, резком движении, например, при повороте корпуса.
- шейный спондилез. Боли ощущаются не только в задней поверхности шеи, но и в плечах, предплечьях, затылке, верхней части спины. При повороте или наклоне головы ощущается некоторое ограничение движений. Образование крупных наростов и ущемление ими кровеносных сосудов приводит к скачкам артериального давления, зрительным и слуховым расстройствам;
- грудной спондилез. Чаще всего диагностируется поражение средних и нижних грудных позвонков. Проявляется спондилез давящими, ноющими болями в грудном отделе, усиливающимися при ходьбе, наклонах или поворотах корпуса. Если крупными остеофитами ущемляются нервные окончания, то боль ощущается в области сердца;
- поясничный спондилез. Сформировавшиеся на этом участке костные наросты обычно не давят на нервные окончания, а раздражают их. Появляются постоянные ноющие боли в пояснице, ложная перемежающая хромота, ощущение «ватных ног» при длительной ходьбе. Больной перестает прихрамывать, если наклоняется вперед.
Причины развития спондилеза
Деформирующий спондилез чаще всего является результатом процесса старения. И, тем не менее, в медицинской практике зафиксированы случаи, когда данная патология проявляется на фоне серьезных нарушений осанки совсем в юном возрасте.
К наиболее распространенным причинам, вызывающим дегенеративно-дистрофические заболевания, можно отнести следующее:
- недостаточное кровоснабжение в зоне позвоночных сегментов;
- генетическая предрасположенность;
- нарушение обмена веществ;
- процесс старения;
- травмы и физические перегрузки.
Возраст – это основной провоцирующий фактор данной патологии. С каждым годом анатомические структуры все больше изнашиваются, теряют свою функциональность и способность к самовосстановлению. Процессу старения сопутствует разрастание фиброзной ткани, микротравмирование связок и мышц и другие негативные явления.
Второй основной фактор, вызывающий деформирующий спондилез грудного отдела – это наследственность. Если человек имеет врожденную слабость связочно-суставного аппарата, то в процессе жизнедеятельности его связки и мышцы будут регулярно травмироваться.
Симптомы
Симптоматика этого заболевания затруднена, так как данная часть позвоночника прочно зафиксирована ребрами. Поэтому нередко первые признаки деформирующего спондилеза грудного отдела наблюдаются уже после формирования осложнений: остеофитов и межпозвонковой грыжи.
Остеофиты растут медленно. Их рост на протяжении многих лет может протекать бессимптомно. Как правило, жалобы появляются, когда воспалительные процессы начинают затрагивать суставы между отростками позвонков.
Основным признаком этой патологии принято считать сильные, мучительные болевые ощущения вдоль грудной клетки, за грудиной, которые сопровождаются ограничением подвижности верхних конечностей. В более серьезных случаях у больного отмечается нарушение нормальной чувствительности кожного покрова, частичная или полная обездвиженность.
Ни в коем случае не игнорируйте сильные боли в спине, особенно в области груди, возникающие на фоне даже незначительного телодвижения. Помните, что своевременное обращение к медицинскому специалисту – залог успешного лечения деформирующего спондилеза.
Как не банально звучит, но спондилез позвоночника, как и остеохондроз со спондилоартрозом, являются типичными проявлениями старения и изнашивания организма. Более 85% людей в возрасте от 55 лет имеют спондилез, но только у некоторых заболевание проявляется клинически.
Факторы риска развития спондилеза:
- возраст;
- тип деятельности человека;
- врожденные нарушения осанки и строения позвоночника;
- генетическая предрасположенность;
- характер питания;
- лишний вес и ожирение.
Причинных факторов развития грудного спондилеза существует несколько. Почти у каждого пациента с таким диагнозом отмечается сочетание двух и более причин:
- Нарушения обмена веществ при неправильном и несбалансированном питании;
- Сидячий образ жизни (статические нагрузки);
- Травмы позвоночного столба (переломы, вывихи, ушибы);
- Возрастные изменения;
- Неправильное поднятие тяжестей (включая спортсменов по тяжелой атлетике).
Вследствие большой нагрузки на позвоночник возникают микротрещины, и позвоночник запускает защитные механизмы – увеличивает площадь суставных поверхностей и заполняет микротравмы соединительной тканью.
Очень часто спондилез путается с другими патологиями позвоночника, что приводит к неправильному подходу в лечении этого заболевания. Чаще всего его путают с анкилозирующим спондилоартритом (болезнью Бехтерева), который является воспалительным заболеванием.
Также многие считают, что остеофиты — это так называемые «соли», что является неверным. Отложение солей не имеет ничего общего со спондилезом, потому как остеофит – это костная ткань, а не солевые образования.
Чаще всего спондилез развивается на фоне других заболеваний. Как правило, основной причиной являются метаболические нарушения в совокупности с нерациональной физической нагрузкой либо же при ее полном отсутствии.
Однако иногда процесс формирования костной мозоли происходит не совсем правильно. Так, мозоль может сформировываться вокруг образовавшихся обломков кости. В этом случае мозоль не заполняет образовавшийся дефект, а образует новый. Осколок кости, вокруг которого образовалась мозоль, выступает в качестве остеофита.
Причиной образования остеофитов также могут послужить трещины или надрывы, которые не сопровождаются переломом. В этих случаях происходит повреждение лишь надкостницы. Но и она может окостеневать и превращаться в остеофит.
Особое внимание стоит уделять микротравмам, приходящимся на позвоночник. Опасность таких травм кроется в том, что они протекают незаметно, и человек не придает им значения. Отсутствие надлежащего лечения при микротравмах приводит к образованию многочисленных остеофитов.

Образовавшиеся по той или иной причине остеофиты деформируют впоследствии поверхность позвонка. Они могут оказывать давление на связки или на спинномозговые корешки, вызывая болевой синдром.
Под воздействием длительных нагрузок, межпозвоночный диск истончается. Изначально площадь увеличивается за счет диска, а потом уже и за счет разрастания костной ткани. Разрастания становятся похожими на «юбку», которая окружает периферию позвонка.
Непосредственное поражение позвоночного столба инфекционным агентом наблюдается у людей со сниженным иммунитетом. Это могут быть взрослые люди, страдающие сахарным диабетом, но чаще всего это дети. Инфекционное поражение межпозвоночного диска называется дисцитом.
Спондилез является дегенеративным заболеванием, в основе которого лежат нарушения обменных процессов. Эти нарушения наблюдаются при таких заболеваниях как сахарный диабет, ожирение. На фоне этих заболеваний происходит нарушение кровоснабжения. В первую очередь страдают мелкие сосуды, например, сосуды надкостницы.
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника.
Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться.
Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника.
При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов).
Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
На развитие спондилеза влияет много разнообразных факторов, основные из них:
- Возрастные изменения, изнашивание межпозвоночных дисков и хрящевой ткани позвоночника.
- Наследственная предрасположенность.
- Изменение обмена веществ, излишний вес.
- Трудовая деятельность, сопряженная со статическими нагрузками (длительное сидение) или с высоким физическим перенапряжением.
- Врожденные и посттравматические изменения осанки.
Прогноз на выздоровление
Спондилез грудного отдела позвоночника является выражением дегенеративных процессов, происходящих в организме. Заболевание считается необратимым. За последние несколько лет оно сильно «помолодело». Сегодня в группе риска все чаще выявляются пациенты, возраст которых едва перешагнул отметку в 30 лет.
Малоподвижный образ жизни, недостаточная физическая подготовка, искривление позвоночника — эти факторы способствуют возникновению спондилеза. Лечение, начатое на ранних стадиях, дает отличные результаты.
Профилактика
Чтобы избежать частых обострений заболевания и развития осложнений, необходимо полностью изменить свой образ жизни: следить за осанкой, не поднимать большие тяжести, одеваться по погоде, регулярно заниматься гимнастикой.
Профилактика спондилеза грудного отдела позвоночника направлена на предупреждение осложнений и перехода процесса в хроническую форму.
Длительная сидячая работа за компьютером требует кратковременного отдыха, физической активности, так как в организме накапливаются продукты обмена. Во всех отделах позвоночника происходит застой крови, что может спровоцировать межреберную невралгию, вызвать чувство онемения и покалывания в руках и ногах.
- Можно делать пять очень простых упражнений прямо на рабочем месте:
- Сидя опереться на спинку стула. Сделав вдох, завести руки за голову сильно прогнуться назад три-пять раз, затем выдохнуть.
- Держа ровно спину, медленно поднимать и опускать плечи.
- Поднимая руки вверх потянуться, при этом глубоко вдохнуть, опустив руки, выдохнуть.
- Сделать несколько круговых движений головой в медленном темпе, меняя направление движения.
- Держась руками за сидение стула, попеременно поднимать согнутые ноги.
Если нет возможности сделать гимнастику, то хотя бы раз в час нужно откинуться на спинку стула, поднять голову и расслабить руки, опустив их вдоль туловища. И помните важное правило, что спина во время работы должна быть ровной и прямой!
:
Невский Эдуард Максимович, хирург, травматолог, ортопед. Стаж 18 лет.
Чтобы избежать частых обострений заболевания и развития осложнений, необходимо полностью изменить свой образ жизни: следить за осанкой, не поднимать большие тяжести, одеваться по погоде, регулярно заниматься гимнастикой.
Длительная сидячая работа за компьютером требует кратковременного отдыха, физической активности, так как в организме накапливаются продукты обмена. Во всех отделах позвоночника происходит застой крови, что может спровоцировать межреберную невралгию, вызвать чувство онемения и покалывания в руках и ногах. Можно делать пять очень простых упражнений прямо на рабочем месте:
- Сидя опереться на спинку стула.
- Сделав вдох, завести руки за голову сильно прогнуться назад три-пять раз, затем выдохнуть.
- Держа ровно спину, медленно поднимать и опускать плечи.
- Поднимая руки вверх потянуться, при этом глубоко вдохнуть, опустив руки, выдохнуть.
- Сделать несколько круговых движений головой в медленном темпе, меняя направление движения.
Для профилактики развития грудного спондилеза следует, начиная с молодого возраста, следить за своим здоровьем и выполнять простые рекомендации:
- Соблюдать правила сбалансированного питания;
- Вести активный образ жизни (зарядки по утрам, плавание, тренажеры и пр.);
- При наличии статической нагрузки на рабочем месте, по 5 минут в час давать спине отдых путем проведения легких разминок;
- Следить за правильной осанкой, как при ходьбе, так и при сидячей работе;
- Своевременно обращаться за медицинской помощью и выполнять все назначения лечащего врача;
- Соблюдать правила техники безопасности, избегая риска травматизма в быту, на рабочих местах, на проезжей части.
Если у вас спондилез, соблюдайте правильную осанку, чтобы обеспечить равномерное распределение нагрузки на позвоночник. При отсутствии такого распределения возрастает нагрузка на отдельные группы позвонков, приводящие к повреждению суставов и дисков.
Когда вы стоите на ногах, держите спину прямо, по возможности найдите дополнительную точку опоры, например, прислонитесь к стенке, меняя периодически опорную ногу. Особые требования при сидении на стуле (диване и пр.): чтобы обеспечить выпрямление спины, подложите под поясницу валик или подушку.
Соблюдайте технику поднятия тяжестей: вес предмета не должен превышать 5 кг; согните ноги в коленях и медленно (не рывками) поднимайте груз, одновременно выпрямляя колени. Прижимайте предмет ближе к туловищу, а не на вытянутых руках.
Во время посадки в автомобиль соблюдайте такую последовательность: станьте спиной к сиденью, сгибайте медленно колени и опускайтесь теперь на сиденье, поворачивайтесь медленно и занесите ноги в салон автомобиля (речь идет о легковом транспорте).
При уборке своего жилища, стирке белья, работе в огороде (на даче) старайтесь не находиться долго в согнутом положении, которое приводит к растяжению связок, смещению позвонков и перераспределению нагрузки на межпозвонковые диски.
Как видите, профилактические мероприятия такого опасного заболевания, как спондилез грудного отдела позвоночника, заключаются в простейших рекомендациях: оптимальный режим питания; достаточное количество физических нагрузок;
Профилактические мероприятия такого опасного заболевания заключаются в простейших рекомендациях:
- оптимальный режим питания;
- достаточное количество физических нагрузок;
- придерживаться правил безопасности во время тяжёлого физического труда и силовых тренировок.

Кроме этого, нужно систематически проходить медицинский осмотр в профилактических целях.
Если Вы считаете, что у вас Спондилез грудного отдела и характерные для этого заболевания симптомы, то вам могут помочь врачи: невролог, вертебролог, хирург.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Микроангиопатия – патологическое состояние, характеризующееся поражением мелких кровеносных сосудов в теле человека. В первую очередь деструкции подвергаются капилляры. Чаще всего эта патология не является самостоятельной нозологической единицей, а выступает в качестве симптома прочих заболеваний, прогрессирующих в теле человека.
Торакалгия – считается патологическим состоянием, развивающимся из-за сдавливания или воспалительного поражения нервов в области грудины. Степень выраженности болезненности и ее локализация будет напрямую диктоваться провоцирующим фактором.
Инфаркт миокарда, как, вероятно, вам известно, является неотложным по своей специфике состоянием, требующим оперативного медицинского вмешательства. Именно по этой причине важно своевременно распознать данное состояние, основываясь в этом на учете его основных симптомов.
Предынфарктное состояние, симптомы которого важно вовремя распознать, оправдано к выделению его в отдельное клиническое состояние, потому как за счет своевременно принятых мер можно предотвратить основную угрозу, которой и является инфаркт миокарда.
Миалгия – это патологический процесс, для которого характерно появление болезненных ощущений в мышцах различной локализации и этиологии. Помимо болевых ощущений, может возникнуть онемение конечностей, воспаление участков кожи. В буквальном переводе «миалгия» означает «мышечная боль».
Облитерирующий эндартериит — это поражение сосудов мелкого калибра в нижних конечностях. Патологический процесс может развиваться довольно быстро. Как следствие происходит масштабное поражение всех мелких сосудов.
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Благодаря современным медицинским технологиям и инновационному оборудованию прогнозы на выздоровление при спондилезе хорошие, но лишь в том случае, если больной после лечения строго соблюдает меры профилактики.
Тем, у кого есть предрасположенность к развитию деформирующего спондилеза грудного отдела,нуследить за своей осанкой, не допускать физического перенапряжения. Важно понимать, что и пассивный образ жизни может спровоцировать развитие такой патологии. Умеренная, но регулярная активность, посещение бассейна, утренняя зарядка — залог здоровья.
Одной из разновидностей дистрофических изменений позвоночника считается спондилез (спондилоартроз). Различают три вида этого заболевания: шейный, поясничный и грудной. В сегодняшней статье мы более подробно остановимся на последнем варианте недуга.
Следует понимать, что данный диагноз означает прогрессирующую патологию основной опорной структуры организма. Возникающие изменения являются необратимыми. Однако правильный образ жизни и грамотное лечение позволяют достичь существенных улучшений.
При своевременно выявлении и проведении лечения деформирующего спондилеза прогноз благоприятный. К профилактическим мерам относятся регулярные занятия лечебной физкультурой, плавание, йога. Врачи рекомендуют отказаться от курения, исключить повышенные физические нагрузки, корректировать осанку, не находиться долгое время в одном положении тела.
Симптоматика
На начальном этапе симптомы спондилеза грудного отдела позвоночника могут не проявляться, если это самостоятельный патологический процесс. Именно это приводит к тому, что недуг диагностируется на 2–3 степени, когда человек уже не может нормально передвигаться.
В целом симптоматика этого недуга представлена следующими клиническими проявлениями:
- боль в области лопаток, которая может отдавать в грудной отдел. Болевой синдром особенно ощутим после продолжительного отдыха;
- нарушение чувствительности в пальцах верхних конечностей, запястье, грудной клетке;
- повороты туловища могут быть затруднительны или вовсе невозможны;
- ограниченность подвижности рук и ног.
По мере усугубления патологического процесса болевой синдром может ощущаться и в других органах. Чаще всего осложнение затрагивает:
- сердце;
- кишечник;
- мочеиспускательный канал;
- печень и почки;
- селезёнка;
- лёгкие.
Отдельно следует выделить характер болевого ощущения, так как в этом случае, это специфический клинический признак:
- может быть односторонней или опоясывающей;
- на начальных этапах — непродолжительного, острого характера при физической активности. По мере усугубления – постоянного ноющего характера, усиливается при двигательной активности;
- при поражении внутренних органов — ноющего, сдавливающего характера, с покалыванием.

В более сложных случаях клиническая картина будет распространяться и на нижние конечности, что характеризуется следующим образом:
- ощущение «мурашек»;
- покалывание в пальцах;
- онемение;
- жжение;
- сильная усталость даже после непродолжительной двигательной активности.
Ввиду того что клиника этого заболевания характерна и для других заболеваний опорно-двигательного аппарата, а при осложнениях может дополняться симптоматикой и относительно других систем организма, самостоятельно сопоставлять симптомы и лечение нельзя. Это крайне опасно и может привести к необратимым патологическим процессам.
В целом симптоматика этого недуга представлена следующими клиническими проявлениями:
- может быть односторонней или опоясывающей;
- на начальных этапах — непродолжительного, острого характера при физической активности. По мере усугубления – постоянного ноющего характера, усиливается при двигательной активности;
- при поражении внутренних органов — ноющего, сдавливающего характера, с покалыванием.
Это заболевание относится к патологиям хронического характера. Медицинские специалисты выделяют три степени развития грудного спондилеза с характерными для каждой из них симптомами:
- I стадия – разрастающаяся костная ткань еще не выступает за пределы позвонков, болевых ощущений и дискомфорта больной не испытывает.
- II стадия – костные наросты приобретают форму шипов, направленных друг к другу, у больного появляется чувство скованности позвоночника в грудном отделе, ноющие боли, которые усиливаются при нагрузке.
- III стадия – костные наросты образуют неподвижный «мост» в грудном отделе, нарушается кровообращение, поражаются нервные окончания, больной жалуется на скованность в позвоночнике, дискомфорт при любом движении, головные боли и головокружения.
На второй и третьей стадии развития деформирующий спондилез грудного отдела может сопровождаться дискомфортом в области живота, опоясывающими болями в подреберье, «прострелами» в шее, мочках ушей, челюстях, покалываем в области сердца.
Часто симптомы спондилеза ошибочно принимаются за проявления проблем с сердцем или внутренними органами. Нервозность и снижение активности, ухудшение сна, которыми сопровождаются патологии позвоночника на ранних стадиях, могут быть приняты за симптомы депрессии.
Поэтому на приеме у медицинского специалиста важно подробно рассказывать обо всех ощущениях, какими бы незначительными они не казались – периодическое онемение мышц в области грудного отдела позвоночника, покалывание, кратковременные прострелы.
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями.
Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях.
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах.
На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность.
Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Дело в том, что грудной отдел менее всего подвижен, что делает его в некоторой степени защищенным от динамических и статических перегрузок. Но, тем не менее, иногда поражается и этот отдел позвоночника.
Признаки поражения грудных позвонков появляются, когда в патологический процесс втягиваются нервы, которые выходят из грудного отдела (межреберные нервы). Они иннервируют переднюю грудную и брюшную стенки, заднюю и боковые поверхности грудной клетки. Соответственно, и признаки поражения этих нервов имеют такую же локализацию.
Симптомы грудного спондилеза:
- торакаго – острая, внезапная, краткосрочная боль походу пораженного межреберного нервы в виде прострела, часто больные путают торакаго с болью в сердце;
- торакалгия – постоянная боль в грудной клетке, которая иногда приступообразно усиливается, часто имеет опоясывающий характер, одностороннюю локализацию, усиливается во время резких движений, кашля, глубокого вдоха;
- поверхностное дыхание из-за страха усиления боли;
- боль может напоминать приступы стенокардии (псевдостенокардия);
- напряжение мышц верхней и средней части спины;
- онемение, ощущение ползания мурашек на определенных участках грудной и брюшной стенки (очень редко встречается);
- боль в области желудка, печени, поджелудочной железы.
Заподозрить спондилез можно выходя из выше описанных симптомов. Но установить точный диагноз возможно только с помощью дополнительных обследований: рентгенографии грудного отдела позвоночника, МРТ и КТ. Клиническая картина грудного спондилеза достаточно разнообразная и ярко выраженная:
- Боль в грудном отделе позвоночника, вдоль ребер, тупая, простреливающая, ноющая, усиливается с физической нагрузкой, при длительном нахождении в одной позе. Боль беспокоит при любом движении, в покое и даже ночью;
- Нарушение сна (по причине выраженности болевого синдрома);
- Пациент занимает вынужденное положение тела, уменьшая болевой синдром;
- Нарушение подвижности в пораженном участке вследствие срастания позвонков;
- Нарушение осанки (сглаживание физиологических изгибов позвоночника или сколиоз);
- Напряжение мышечного каркаса спины;
- Покалывания в области сердца, за грудиной;
- Одышка.
Заболевание также характеризуется: учащенным поверхностным дыханием; неприятными ощущениями в области плеча, затылка или поясницы; ограниченной подвижностью на поврежденном участке позвоночника; ощущением ползающих по коже «мурашек».
В случае длительного и тяжелого течения грудного спондилеза возможно развитие ряда тяжелых и неприятных осложнений:
- Межпозвоночные грыжи;
- Параличи и парезы нижних конечностей;
- Стеноз позвоночного канала;
- Недержание мочи и кала;
- Нарушение половой функции.
Ни в коем случае не игнорируйте сильные боли в спине, особенно в области груди, возникающие на фоне даже незначительного телодвижения. Помните, что своевременное обращение к медицинскому специалисту — залог успешного лечения деформирующего спондилеза.
Проявления спондилеза напрямую зависят от пораженного сегмента позвоночника. Спондилез подразделяется по месторасположению патологического процесса на шейный, грудной и поясничный. Одномоментное поражение всех отделов встречается редко.
Грудной отдел подвержен повреждениям в меньшей степени благодаря анатомическому строению и минимальной подвижности. Грудной спондилез длительное время может протекать бессимптомно, проявляет себя при значительной деформации позвонков и сдавлении нервных окончаний межреберных нервов.
Стадии недуга
Интересная особенность течения спондилеза — интенсивность симптомов часто не соответствует произошедшим в дисках и связках изменениям. Некоторые пациенты жалуются на ограничение движений даже на начальном этапе заболевания.
| Степень деформирующего спондилеза | Характерные признаки течения заболевания |
| Первая | Передние отделы дисков начинают медленно разрушаться. Из-за любой повышенной нагрузки пульпозное ядро смещается за пределы фиброзного кольца. Продольная связка не выдерживает нагрузки и полностью или частично отрывается от костного основания. На этом участке формируется гематома, а поблизости — костный нарост (остеофит) |
| Вторая | При повторных микротравмах повреждаются другие связки, образуется все больше остеофитов. Они постоянно раздражают волокна передних продольных связок. Возникают первые признаки ограничения подвижности |
| Третья | Остеофиты медленно, но неуклонно увеличиваются в размерах. Они становятся настолько крупными, что соединяются друг с другом |
Стадийность спондилеза определяется по нескольким критериям. Так, различают рентгенологические стадии, стадии функциональной недостаточности, а также стадии по степени течения патологического процесса.
В развитии спондилеза грудного отдела позвоночника выделяют 3 стадии:
- Первая стадия. При этой стадии наблюдается изменение физиологических изгибов позвоночника (кифоза и лордоза). Также выявляется легкое ограничение подвижности. На рентгенограмме визуализируются множественные костные разрастания (остеофиты). Однако они не выходят за пределы тела позвонка. Высота тел позвонков и межпозвоночных дисков на этой стадии не изменена.
- Вторая стадия. Подвижность в позвоночнике изменена настолько, что ограничивает работоспособность человека. Иногда пациенту необходимо даже сменить работу. Эта стадия соответствует третьей группе инвалидности. На рентгенографических снимках видно, что остеофиты огибают межпозвоночный диск, то есть выходят за его пределы. Иногда остеофиты вышележащего и нижележащего позвонков могут срастаться и образовывать новый сустав. Такое явление называется неоартрозом («нео» — новый, «артро» — сустав).
- Третья стадия. На этой стадии вследствие формирования костной скобы, которая блокирует подвижность, трудоспособность резко снижается. Если наблюдается формирование такой скобы на значительных сегментах позвоночника, то трудоспособность полностью утрачивается, что соответствует второй группе инвалидности.
Если же анкилоз (сращение) позвонков выражен настолько, что делает невозможным самообслуживание, то дается первая группа инвалидности. На этой стадии остеофиты позвонков срастаются, образуя скобу, которая блокирует позвонок.
Таким образом, полностью блокируется двигательный сегмент в том отделе позвоночного столба, где наблюдается патологический процесс. Также уменьшается высота элементов позвоночного столба, наблюдается сужение позвоночного канала.
Помимо стадий спондилеза существует классификация степени его течения. Согласно этой классификации существует 4 степени течения патологического процесса:
- Медленнопрогрессирующий спондилез;
- Умереннопрогрессирующий с периодическими обострениями спондилез;
- Быстропрогрессирующий спондилез – в течение короткого времени развивается анкилоз значительных по протяженности сегментов позвоночника;
- Молниеносный вариант спондилеза, для которого характерно резкое и острое начало и крайне неблагоприятное течение.
Необходимо отметить, что для неосложненного спондилеза характерно медленное течение и крайне редко — умереннопрогрессирующее. Быстропрогрессирующий и молниеносный вариант характерен для спондилеза, который протекает на фоне других, более тяжелых заболеваний.
Этиология
Развитие спондилеза грудного отдела позвоночника в большинстве случаев наблюдается при нескольких этиологических факторах, отчего это заболевание можно рассматривать как мультифакторное.
В целом выделяют следующие этиологические факторы этого заболевания:
- продолжительные статические нагрузки – подразумевается то, что человек большую часть времени проводит в сидячем положении или стоя;
- механические повреждения позвоночника, включая последствия трудовой деятельности или занятий спортом;
- возрастные изменения.
В большинстве случаев спондилез грудного отдела позвоночника выступает осложнением после остеохондроза и других болезней опорно-двигательного аппарата со схожей этиологией.
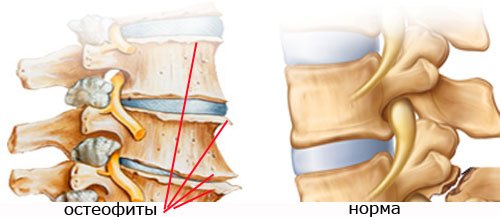
Спондилез грудного отдела позвоночника






Оставить комментарий