- Основные признаки
- Что такое лимфаденит
- Виды лимфаденита у детей
- Лечение лимфаденита
- Фармакотерапия
- Физиотерапия
- Методы диагностики
- Острый лимфаденит
- Подчелюстной лимфаденит у детей
- Симптомы:
- Причины воспаления лимфоузлов
- Прогнозы и осложнения
- Профилактика
- Симптоматика шейного лимфаденита у детей
- Шейный лимфаденит у взрослых
Оглавление
Основные признаки

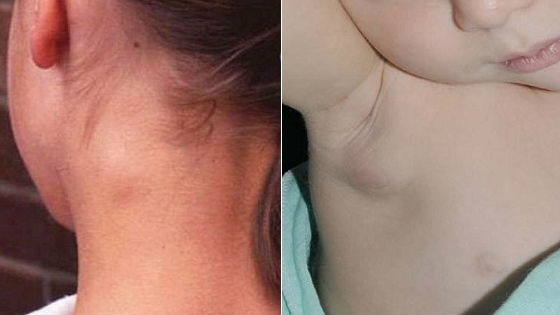
Заметное увеличение шейного лимфоузла
Если диагностируется лимфаденит у детей, симптомы его проявления зависят от течения заболевания.
Серозная стадия неспецифического острого лимфаденита (с первых по третьи сутки) характеризуется такими признаками:
- значительное увеличение регионарных лимфоузлов, их болезненность, сохраняется подвижность;
- кожные изменения отсутствуют;
- общее самочувствие ребенка удовлетворительное;
- температура может быть нормальной, также субфебрильной.
С наступлением гнойной стадии во время острого периода (с третьих по шестые сутки) присутствуют такие симптомы:
- плохое самочувствие;
- ухудшение или полное отсутствие аппетита;
- головная боль;
- лихорадка;
- общая слабость;
- нарушение сна;
- периодические боли резкого характера в воспаленных лимфоузлах;
- возникновение аденофлегмоны, с последующим выходом гноя за пределы лимфоузлов;
- периаденит;
- гиперемия и отечность кожи над пораженным лимфоузлом.
Хроническому течению характеризуется:
- нормальное самочувствие;
- увеличение лимфоузлов, при этом отсутствует болезненность;
- лимфатические узлы практически неподвижны, достаточно плотные, нагноение отсутствует или проявляется в малой степени.
При лимфадените бактериальной этиологии наблюдаются:
- болезненность при пальпации;
- поражение узла с одной стороны;
- флюктуация;
- гиперемия кожи в области воспаленного лимфоузла.
Важно знать, что при регулярном воспалении лимфатических узлов, когда присутствует вялотекущий лимфаденит, происходит их атрофия, в дальнейшем они замещаются грануляционной тканью.
Что такое лимфаденит
Лимфаденит – воспалительный процесс в лимфоузлах инфекционного или неинфекционного характера, который возникает как ответная реакция на патологические процессы в организме. Лимфаденит встречается у детей достаточно часто из-за функциональной неразвитости лимфатической системы.
Существует 3 степени проявления лимфаденита в зависимости от размеров воспаленных лимфатических узлов:
- 1 степень – лимфоузлы увеличены от 0.5 до 1 см;
- 2 степень – от 1.5 до 2 см;
- 3 степень – от 2.5 см.
Врачи не классифицируют это заболевание как самостоятельное, считая его осложнением какой-либо основной болезни.
Воспалительный процесс в лимфоузлах возникает на фоне вирусных, бактериальных, онкологических и аутоиммунных патологиях, при заражении глистами и простейшими.

Причины лимфаденита:
- вирусные заболевания – инфекционный мононуклеоз, краснуха, корь, ветрянка, ВИЧ;
- бактериальные болезни – ангина, фарингит, фелиноз (болезнь от кошачьих царапин), туберкулез, отит, гайморит;
- инфекционные болезни кожи и слизистых оболочек – экземы, фурункулез, пиодермия, стоматит;
- стоматологические патологии – пульпит, кариес;
- токсоплазмоз, смешанные глистные инвазии;
- лимфомы, лейкозы, нейробластома, саркома;
- аутоиммунные заболевания – синдром Кавасаки, ревматоидный артрит, красная волчанка.
Лимфаденит может возникнуть при длительном приеме антибиотиков пенициллиновой группы или аллергии на них.
Виды лимфаденита у детей
Лимфаденит может быть острым. Такая форма может возникнуть при проникновении бактерий в повреждения лимфоузла. Когда патогенная флора распространяется в сам лимфоузел, тогда это хронический лимфаденит. Хроническим еще называют, если ранее острый лимфаденит не был вылечен полностью.
По характеру поражения лимфоузла, лимфаденит делится:
- катаральный – первая стадия болезни, при которой лимфоузел пропитывается плазмой крови;
- гиперпластический – последняя стадия болезни, при которой происходит увеличение лимфоузла, за счет размножения иммунных клеток;
- гнойный – развивающийся при острой бактериальной инфекции, характеризующийся гнойным процессом. Если накопится большое количество гноя, то лимфоузел может не выдержать, и тогда гной распространится в остальные узлы, находящиеся рядом. Худший вариант развития – это образование флегмоны. При таком состоянии гной будет распространяться по всей области шей, и тогда ткани будут медленно расплавляться.
Существует еще одно определение, которое связано с лимфаденитом – это шейная лимфаденопатия. При такой болезни на шее ребенка образуются болезненные участки. Иногда можно нащупать маленькие уплотнения в форме гороха, которые свободно катаются по коже.

Если воспаление сильно выражено, то эти уплотнения могут достигать пяти сантиметров в диаметре. Воспаленные уплотнения, которые неподвижны – это увеличенные лимфоузлы. Именно эти симптомы указывают на лимфаденопатию.
Признаки лимфаденопатии такие же, как и при лимфадените. Боль при глотании пищи и прохождении ее через область лимфоузлов. Кожа в месте воспаления может приобретать красный цвет, температура тела повышается до 37,5 градусов. В общем, организм очень ослаблен, утомление видно на лицо. Иногда возникают сильные головные боли, поэтому ребенок не хочет ничего делать, кроме того, что спать.
Также различают такую разновидность лимфаденита, как паховый. К счастью, паховый лимфаденит у детей встречается очень редко. Причины его возникновения могут скрываться в получении, на первый взгляд, безобидных ссадин на коленях, но на самом деле, через раны попадает инфекция, которая и может вызвать воспаление.
При простуде или гриппе могут воспалиться лимфоузлы подмышкой. Это тоже может быть поводом, для похода в поликлинику, так как только врач сможет дать необходимые рекомендации и обеспечить правильное лечение. Все это поможет в дальнейшем избежать серьезных осложнений у ребенка.
Лимфаденит являет собой воспалительное заболевание лимфатических узлов, встречается у детей, возникает вследствие проникновения в лимфатические узлы патогенных микроорганизмов, продуктов распада тканей, а также токсинов, инородных тел.
Сам лимфатический узел являет собой главный орган лимфатической системы, который выполняет защитную функцию, оберегая организм от внедрения всевозможных инфекций.
Чаще встречается лимфаденит у ребенка на шее, также воспаляются подчелюстные лимфоузлы, потом заушные, затылочные, щечные и околоушные, и только потом — подмышечные и паховые.
Основываясь на месте расположения воспаленного лимфоузла, различают лимфадениты:
- шейный;
- подчелюстный;
- щечный;
- околоушной;
- заушный;
- затылочный;
- паховый;
- подмышечный.
Может наблюдаться односторонний и двусторонний лимфаденит.

Двусторонний лимфаденит
Основываясь на очаге поражения, различают:
- регионарный, который провоцируется туляремией, стафилококком, туберкулезом, стрептококком;
- генерализованный — при цитомегаловирусной инфекции, при болезнях накопления, токсоплазмозе, бруцеллезе, инфекционном мононуклеозе.
В зависимости от вида возбудителя различают специфический и неспецифический лимфаденит.
По продолжительности течения недуга:
- острое;
- подострое;
- хроническое.
Хронический лимфаденит может быть:
- абсцедирующим — в лимфатической системе образовываются одиночные очаги, наблюдается гиперемия над узлом, появляются свищи;
- гиперпластичным — наблюдается подвижность увеличенного лимфоузла, хорошо прощупываются, не спаивается с соседними тканями.
Основываясь на типе изменений воспалительного характера различают:
- гнойный;
- серозный;
- некротический.
Также стоит знать, что существует три степени размеров воспаленных лимфоузлов:
- I — от половины до полутора см;
- II – от полутора до двух с половиной см;
- III — от двух с половиной до трех с половиной см.
Далее мы более детально рассмотрим три варианта лимфаденита: шейный, подчелюстной и паховый.
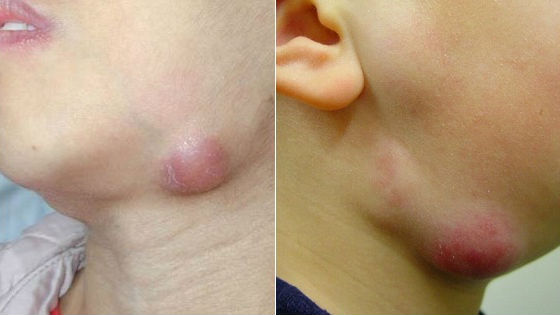
Зоной поражения являются узлы, которые размещены в верхней части шеи. Такое состояние легко заметить без особой диагностики.
Чаще всего причиной заболевания такого типа является наличие инфекции в организме ребенка. Во время острого течения наблюдается сильнейшее нагноение в узлах. При хронической форме — рецидив развивается при каждой последующей вирусной инфекции.
Основные симптомы шейного лимфаденита:
- головная боль;
- сильное уплотнение в шее;
- болезненность при касании;
- гипертермия;
- плохое самочувствие;
- признаки интоксикации наблюдается у самых маленьких деток.
Процесс лечения в себя включает применение сухого тепла. Для этой цели используется медицинский спирт. Данная процедура проводится только при наличии нормальной температуры тела. Важен прием иммуномодуляторов, а также витаминотерапия.
У карапузов данная форма лимфаденита встречается часто. В основном развивается на фоне патологии верхних дыхательных путей и ротовой полости. Встречается данный тип лимфаденита, в основном, в холодное время года. Данная форма достаточно часто маскируются под отит.
Болезни, которые в основном приводят к воспалению подчелюстных лимфоузлов: тонзиллит, кариес, пародонтоз и бронхит.
Основными признаками являются:
- возникновение болезненности в заушной области и под челюстью;
- при пальпации узлов ощущается боль;
- лимфоузлы ограничены, могут передвигаться, не вызывают дискомфорта при изменении положения нижней челюсти;
- через три дня после начала заболевания возникает большая припухлость под нижней челюстью, является болезненной. С течением заболевания возрастает опухоль, занимая при этом почти все пространство, продвигается к ключице, поверхность кожи, расположенная над воспаленным участком болит и растягивается. Характерно отсутствие аппетита проблемы со сном постоянное чувство усталости.
Чтобы вылечить подобный лимфаденит необходимо излечить ребенка от первопричины. На воспаленный участок рекомендуется прикладывать примочки холодом. Важен курс витаминотерапии и иммуномодуляторов. При необходимости назначаются антибиотики.
Данная форма лимфаденита является вторичной патологией, которая возникает на фоне воспалительного процесса любой системы или органа ребенка. Основной причиной становится наличие патогенной микрофлоры в организме.
К симптомам пахового лимфаденита относится:
- значительное увеличение размеров узлов в паховой зоне;
- болезненные ощущения при ходьбе в нижней части живота, также в паху;
- гипертермия;
- общая слабость;
- гиперемия кожных покровов над воспаленным лимфоузлом.
Различают несколько основных видов лимфаденита:
- серозный (или инфильтрационный) характеризуется увеличением и уплотнением лимфатических узлов, их болезненностью;
- гнойный сопровождается отечностью и покраснением кожных покровов в месте расположения больного лимфоузла, резким повышением температуры, общим ухудшением состояния детей;
- некротический вызывает отмирание, или «расплавление» тканей лимфоузла;
- аденофлегмона (как осложнение лимфаденита) – острое нагноение в подкожной жировой ткани.
В зависимости от типа возбудителя лимфаденит делят на специфический и неспецифический, по характеру течения – острый, подострый и хронический.

По очагу поражения воспаление лимфоузлов бывает региональным: подчелюстным, шейным, паховым, подмышечным, подколенным и другим в зависимости от места расположения пораженного участка. Генерализованное поражение лимфоузлов представлено одновременно несколькими воспаленными участками или последовательным их воспалением.
Кроме прочего, выделяют одонтогенный и неодонтогенный лимфаденит. Одонтогенное воспаление лимфоузлов появляется вследствие патологий зубо-челюстной системы. Это достаточно частое явление в период смены зубов (6-10 лет).
Увеличиваются подчелюстные, заушные, щечные лимфоузлы, а также расположенные возле подбородка. Сопутствующими симптомами является зубная боль или воспаление десны, кариозные зубы, травмы слизистой, стоматит и другие заболевания и инфекции полости рта у детей.
Дорогой читатель!
Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно!
Воспаление шейного или иного лимфоузла развивается после того, как в него в составе лимфы попадают болезнетворные организмы. Лимфаденит у детей может появиться без видимых симптомов какого-либо заболевания.
Родители должны насторожиться, если ребенок стал вялым, не интересуется игрушками, потерял аппетит. Со временем симптомы заболевания усиливаются. Увеличиваются и болят лимфатические узлы, появляется головная боль, сонливость, температура повышается до 38°С.
В зависимости от того, какой именно лимфоузел поражен, выделяют несколько типов лимфаденита:
- головы, лица;
- шейный;
- ног;
- рук;
- туловища;
- надключичных узлов;
- паховый;
- других локализаций.
По течению болезни бывает острый, подострый и хронический лимфаденит, по виду воспаления – гнойный, серозный, некротический и аденофлегмона. Может затрагивать лимфатические узлы в нескольких областях или только в определенной части тела.
Четверть случаев заболеваемости имеет генерализированный характер. Иными словами, одновременно или последовательно воспаляются лимфатические узлы сразу в нескольких частях тела. Воспалительные процессы быстро переходят на расположенные рядом ткани, при отсутствии лечения переходя в хроническую стадию.
Спровоцировать патологию способны заболевания, поражающие различные части тела. Среди них:
- бактериальные инфекции – сифилис, туберкулез, сепсис и т.д.;
- вирусные заболевания;
- доброкачественный или злокачественные образования – рак легких, лейкоз и т.п.;
- аутоиммунные заболевания, при которых лимфоциты начинают уничтожать здоровые клетки организма;
- некоторые наследственные заболевания;
- аллергия.
Лечение лимфаденита
Методы лечения шейного лимфаденита назначаются исключительно лечащим врачом. Если форма заболевания оказалась легкой, тогда рекомендуется:
- домашнее тепло;
- покой;
- обильной питье самой обыкновенной воды;
- избегание низких температур и сквозняков.
Если провокатором заболевания оказалась туберкулезная палочка, тогда срочной госпитализации не избежать. Предписываются:
- больничный режим;
- специализированный спектр противотуберкулёзных антибиотиков.
Необходимым условием быстрого выздоровления является соблюдение необходимой диеты. Категорически запрещено к употреблению богатая транс-жирными кислотами и углеводами пища. Зато наличие овощей, фруктов, рыбы, нежирного мяса, а также жирных полиненасыщенных кислот омега-3, в рационе больного, будут всячески способствовать угасанию в организме воспалительных процессов.
Впрочем, относительно диеты рассказано еще не все. Особое внимание стоит уделить сокращению потребления молочных и мучных продуктов, а также полностью исключить сахар либо продукты, содержащие его в больших количествах.
Среди применяемых методов лечения существуют три наиболее эффективные:
- медикаментозный;
- физиотерапевтический;
- хирургический.
Давайте рассмотрим каждый метод более детально.
медрол;Использование обуславливается такими действиями, как иммуноподавляющее и противовоспалительное. Именно эти два фактора значительно снижают количество присутствующих в воспалительном очаге патологических клеток и способствуют восстановлению клеток, находящихся в соединительных тканях.
Дозировка препарата зависит от специфики заболевания, и, как правило, составляет от 4-ех до 48-ми мг/сутки. Естественно, что назначается исключительно лечащим врачом. Детям прописывается вместе с преднизолоном.
преднизолон;Дозировка – сугубо индивидуальная. В среднем составляет от 5-ти до 10-ти мг в сутки или 1-ну либо 2-ве таблетки. В случае крайне острых состояний принимают от 20-ти до 30-ти мг в сутки, что равнозначно 4-ем или 6-ти таблеткам. Касательно детей, его прописывают исходя из возраста:
- от 2-ух до 12-ти месяцев – 2-ва или 3-ри мг на килограмм веса;
- от 1-го до 14-ти лет – 1-ин или 2-ва мг на килограмм веса.
Вводится медленно внутривенно на протяжении трех минут. При необходимости препарат может быть введен повторно по истечении 20-ти или же получаса с момента введения первой порции.
Противопоказан беременным женщинам и гипертоникам. Возможно негативное влияние на больных, страдающих сахарным диабетом или же язвенной болезнью двенадцатиперстной кишки либо желудка. В случае инфекционного заболевания или при туберкулезе назначается вместе с антибиотиками. Возможно применение в комбинации со специальными средствами лечения.
Говоря о шейном лимфадените необходимо обеспечить прием иммуностимуляторов, а также препаратов содержащих высокую концентрацию витамина С и поливитаминов. В случае острой или хронической формы будут предписаны антибиотики.
Состоит из:
- гальванации;
- лекарсвенного электрофореза;
- УВЧ-терапии.
Применяется в крайнем случае, тогда, когда два перечисленных способа будут безрезультатны. Во время хирургического вмешательства нагноение вскрывается, а гной удаляется вместе с пораженными соединительными тканями. Завершается операция дренажированием.
С давних времен это заболевание лечили питьем и компрессами. Предлагаем несколько рецептов из народной медицины.
- Купите в аптеке настойку эхинацеи на спирту. Для приготовления питья 20-ть или 40-ок капель эхинацеи разведите в половине стакана воды. Пейте, независимо от приема пищи по три раза на день.
- Разведите настойку эхинацеи, соблюдая пропорцию 1:2, в теплой воде. Смочите в приготовленной жидкости марлю и приложите к больному месту. Закрепите компресс и ложитесь спать.
- Возьмите измельченную траву зверобоя, ореха, тысячелистника и омелы. Всего по одной чайной ложке. Залейте все одним стаканом воды, размешайте и поставьте на малый огонь. Проварите минут пять, и дайте содержимому остыть. Используйте для ночных компрессов на протяжении двух или трех недель.
- Промойте и измельчите в ступке листья чистотела, отожмите сок в количестве одной столовой ложки. Перелейте его в стеклянную емкость, добавьте пол стакана спирта. Поставьте концентрат на одни сутки в темное место. Используйте для компрессов.
Лечение лимфаденита на шее у детей не должно ограничиваться применением лекарств для устранения неприятных симптомов. Конечно, в качестве вспомогательного метода симптоматическая терапия проводится обязательно, но она не может искоренить причину развития данного отклонения.
Лечение подчелюстного лимфаденита зачастую проводится консервативно, но существует ряд случаев, когда маленькому пациенту может быть проведено неотложное хирургическое вмешательство.
Фармакотерапия
Зачастую лечение лимфаденита на шее у маленьких детей требует проведения антибиотикотерапии. Конкретный препарат назначается лечащим врачом в зависимости от основного заболевания и чувствительности выявленных бактерий к активным компонентам лекарства.
Из всех противомикробных фармацевтических препаратов при лечении лимфаденита врачи в большинстве случаев отдают предпочтение:
- макролидам – Сумамеду, Азитромицину;
- аминогликозидам – Гентамицину, Амикацину;
- аминопенициллинам – Амоксциллину;
- цефалоспоринам 1 и 2 поколения – Цефазолину, Цефтриаксону, Цефотаксиму и др.
Лечение антибиотиками длится от 5 до 7 дней. При этом подбираются в основном сиропы или порошки для приготовления оральной суспензии. При наличии у ребенка тяжелых заболеваний, следствием которых стал лимфаденит, лечение противомикробными препаратами будет осуществляться путем их внутримышечного введения.
Чтобы снять неприятные симптомы патологического процесса, которые подчас буквально выматывают маленького пациента, используются вспомогательные препараты:
- Противовоспалительные средства. Малышам до 5 лет назначаются сиропы или суспензии, детям старше 6 лет – таблетки или капсулы. НПВП снимают ломоту в суставах, головную боль и понижают температуру тела. Можно использовать лекарства на основе ибупрофена: Нурофен, Ибунорм, Ибуфен и пр. Дозировка препарата – строго по возрасту!
- Иммуномодуляторы растительного происхождения. Помимо укрепления иммунитета, такие средства способствуют лечению многих заболеваний. Особенно это касается патологий дыхательной системы у детей. Эффективными растительными иммуномодуляторами являются препараты Синупрет и Имупрет. Маленьким пациентам их дают в виде капель, старшим детям – в форме таблеток или драже.
- Противоаллергические средства – Кетотифен, Лоратадин, Эдем и пр.
Иногда, наряду с антибиотиками, ребенку могут быть назначены противовирусные препараты. Они важны в случае, если речь идет о лечении патологий вирусной этиологии. При этом противомикробные лекарства не отменяются.
Для лечения гнойного лимфаденита у детей, отличающегося тяжелым течением и стремительным ухудшением самочувствия больного, проводится вскрытие и дренирование полости пораженных патологическим процессом лимфатических узлов.
Единственным вариантом лечения в критической ситуации будет удаление лимфоузлов.
Физиотерапия
После прохождения основного курса лечения лимфаденита детям рекомендуется провести ряд физиотерапевтических процедур для закрепления результатов. Физиотерапия назначается как после консервативного лечения, так и после хирургического вмешательства.
Хорошо способствуют восстановлению детского организма сеансы электрофореза с применением препаратов йода, а также УВЧ. Повязки с линиментом Вишневского или Левомеколем и сухое тепло тоже помогают добиться максимально положительной динамики от лечения лимфаденита у детей.

Маленькому пациенту, прошедшему курс терапии, обязательно назначаются мультивитаминные комплексы.
Терапия применима только после точного определения диагноза и установки причин возникновения болезни.
Малышу могут назначить следующие препараты:
- Этиотропные средства в случае инфекционного характера заболевания. Курс лечения будет состоять из приема макролидов, цефалоспаринов, иммуномодулирующих препаратов.
- Если заболевание носит вирусную этиологию, применяются противовирусные средства, а также иммуномодулирующие препараты.
В качестве антибиотика может применяться Арбидол, в качестве противовирусного — Ацикловир, в качестве иммуномодулятора — Виферон.
Лечение, прежде всего, направлено на устранение источника первичной инфекции и купирование воспалительного процесса в самих лимфатических узлах, зависит от стадии и типа заболевания.
Препараты для лечения лимфаденита у детей назначает врач, на основе полученных результатов диагностики, задача терапии не только устранить неприятные ощущения, но и основное заболевание, которое стало причиной воспалительного процесса.
Чем лечить: препараты
- Антибактериальные препараты из группы пенициллинов, макролидов, цефалоспоринов – имеют широкий спектр действия, относительно безопасны для детей.
- Противовирусные средства – Арбидол, Виферон.
- Антигистаминные средства – Фенистил, Эриус, помогают справиться с отечностью, признаками интоксикации.
- Жаропонижающие лекарства – Панадол, Ибупрофен, снижать температурные показатели нужно, если они поднимаются выше 38,5 градуса.
- Противовоспалительные наружные препараты – Левомеколь, мазь Вишневского;
- Иммуномодуляторы, витаминные комплексы для восстановления иммунитета.
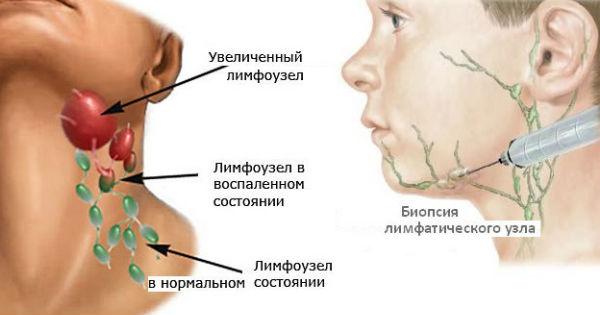
Методы диагностики
Для определения типа лимфаденита может потребоваться консультация врачей разных специализаций – педиатра, ЛОРа, гематолога, хирурга, инфекциониста, стоматолога и т.д. Диагностика предусматривает:
- общий осмотр, прощупывание лимфоузлов;
- общий анализ крови;
- иммуноферментный анализ, направленный на выявление туберкулеза, сифилиса, СПИДа, аутоиммунных заболеваний и т.д.;
- биохимический анализ крови для выявления аутоиммунных заболеваний, онкологии;
- бакпосев, задача которого — выявить возбудителя болезни;
- УЗИ, МРТ, КТ.
Для исключения туберкулеза необходимо сделать флюорографию или рентген легких. При подозрении на рак может потребоваться биопсия.
Чтобы назначить адекватное лечение лимфаденита, необходимо точно выявить его первопричину. С этой целью проводят:
- клинические исследования крови и урины;
- рентгенографию грудной клетки;
- УЗ исследование шейных лимфоузлов;
- бактериальный посев патологического отделяемого (если таковое имеет место) на определение типа возбудителя заболевания.
Иногда для назначения правильного лечения требуется проведение туберкулиновых проб и забора жидкости из пораженного лимфоузла для дальнейшего цитологического и гистологического исследования. К таким методам диагностики прибегают нечасто – лишь при подозрении на туберкулезное или онкологическое происхождение лимфаденита.
- Тщательный осмотр ребенка врачом с учетом жалоб и характерных симптомов.
- Клинический анализ крови.
- Ультразвуковое исследование лимфатических узлов.
- При необходимости рентген и туберкулиновые пробы.
- При инфекционном характере лимфаденита — пункция с последующим бакпосевом материала.
- При подозрении на опухоль — биопсия с последующей гистологией
- Могут назначаться консультации инфекциониста, гематолога, онколога, фтизиатра, хирурга или отоларинголога.
Обычно лимфаденит имеет яркую клиническую картину, что позволяет врачу поставить диагноз уже при первичном осмотре. Но чтобы выявить причину воспаления, степень тяжести заболевания, нужно сдать анализы.
Виды исследований:
- клинический анализ крови – о наличии воспалительного процесса свидетельствует высокий уровень СОЭ и лимфоцитов;
- биохимический анализ крови – проводят для выявления онкологических и аутоиммунных заболеваний;
- тест на ВИЧ, онкомаркеры, пункция лимфатического узла;
- проба Манту;
- ИФА – позволяет определить тип возбудителя болезни;
- бакпосев мокроты, из слизистых горла и носа;
- рентген грудной области;
- биопсия – для анализа берут кусочек ткани воспаленного лимфоузла;
- УЗИ, КТ, МРТ – позволяет оценить структуру и размер узлов, зафиксировать любые отклонения от нормы.
При диагностировании лимфаденита у ребенка, вас отправят на дополнительную консультацию к онкологу-гематологу. Но паниковать раньше времени не нужно – злокачественные новообразования возникают только у 1% маленьких пациентов.
Диагноз устанавливается врачом после осмотра. Для подтверждения и назначения лечения проводятся следующие исследования:
- общий анализ крови, где отмечается лимфоцитоз (повышенное содержание лимфоцитов), повышение СОЭ;
- на УЗИ оценивается структура тканей и размеры лимфоузлов, фиксируются любые изменения и отклонения от нормы;
- биопсия пораженного лимфоузла проводится при гнойном лимфадените или при подозрении на метастазы и другие патологические процессы в лимфоидной ткани.
Прежде всего, устанавливается заболевание, вызвавшее лимфаденит, поэтому обследование детей нередко требует обращения к разным специалистам: педиатру, инфекционисту, ЛОРу, гематологу, хирургу, фтизиатру.
При подозрении на туберкулезный лимфаденит у детей делают туберкулиновые пробы, рентген, бакпосев мокроты. Если подозревают онкологические заболевания, проводят пункцию лимфоузлов и последующее гистологическое исследование отобранной ткани.
Важно: Врач при осмотре проводит дифференциацию лимфаденита с опухолями слюнной железы, паротитом, грыжами, метастазами раковых опухолей, лейкозом, заболеваниями соединительной ткани (например, артритом, системной волчанкой).
Диагностировать подчелюстной лимфаденит затруднительно без дополнительных обследований. По симптоматике это заболевание похоже на кисту шеи. Сначала делают пункцию, если результаты не дают возможность поставить точный диагноз, необходима биопсия.
Если поражен один лимфоузел, его удаляют хирургическим путем. В ходе операции небольшой участок ткани берут на исследование (биопсию). Для диагностики используют сканирование, рентгеноконтрастную лимпографию.
Острый лимфаденит
Симптомы:
- увеличение узла, его уплотнение;
- болезненность при пальпировании;
- температура;
- неудобство, затруднения при вращении головой;
- вялость, слабость.

Если лечение не результативно, а иммунитет пациента ослаблен, то могут образоваться гнойные очаги в лимфоузлах. Ухудшается общее самочувствие пациента, усиливаются симптомы болезни. При этом лимфоузел припаивается к тканям и теряет подвижность.
Если затрагивать подчелюстной лимфаденит у детей, лечение будет основываться на воздействии на инфекцию, чтобы постепенно остановить ее распространение. После успешного лечения лимфоузел приходит в норму.
Хронический лимфаденит провоцируют остаточные бактерии. Состояние пациента удовлетворительное и лимфоузлы не будут такими болезненными. Длительный хронический лимфаденит заканчивается разрушением лимфоузла. На его месте размещается соединительная ткань, а в период обострения может появиться свищ.
У детей лимфатическая система восприимчивее, чем у взрослых. Поэтому дети, при возникновении инфекционных заболеваний, подвержены лимфаденитам.
Воспаление начинается в одном лимфоузле (или в нескольких). Вначале узлы подвижные и безболезненные. Прогрессирование процесса ведет к спайке узла с близлежащими тканями, потере подвижности. В пораженной области появляется покраснение, отечность, начинается нагноение.
Когда появился подчелюстной лимфаденит у детей, лечение должно быть правильным иначе, при усугубляющих факторах (переохлаждение, стрессы, слабый иммунитет) начинается гнойный лимфаденит. Единственный выход – хирургическое вмешательство, чтобы остановить распространение инфекции.
Эффект и результативность лечения усиливаются, если подключить способы народной медицины. Их надо выбирать, посоветовавшись с лечащим врачом:
- Травяные сборы для питья.
- Наружных средств для компрессов.
Подчелюстной лимфаденит у детей
Одним взглядом можно определить шейный лимфаденит у детей. Симптомы практически у всех одни и те же. Исключением являются груднички. Из-за того, что их лимфоузлы совсем маленькие, то воспаление очень сложно разглядеть. Начиная с года, возможность оценить состояние лимфоузлов, гораздо проще.
Симптомы, сигнализирующие, что необходима помощь специалиста:
- постоянная головная боль у ребенка;
- боли, периодически возникающие в шейном отделе;
- повышение температуры тела ребенка, достигающей 38 градусов;
- потеря аппетита;
- сильный отек шеи.
Острый шейный лимфаденит у детей может сопровождаться сильным ознобом и резким ухудшением состояния. Есть случаи, когда лимфаденит приобретает хроническую форму. В этом случае температура тела остается в нормальном состоянии, и болезненность, при надавливании на шею, отсутствует.
Чем быстрее начать лечение, тем меньше вероятность возникновения осложнений у малыша. Для определения источника инфекции нужно обязательно сдать кровь на анализ. А если правильное лечение начнется при первых симптомах, то госпитализация и вовсе не понадобится.
К большому сожалению, развивается он очень активно, хотя для детей он не так опасен, как взрослого человека. У грудничка прощупать лимфатические узлы крайне тяжело в связи с их малым размером. Зато после годика жизни эта процедура становится вполне доступной.
Симптомы шейного лимфаденита у детей
- жалобы на головную боль;
- доминирующая температура тела выше 38-ми градусов;
- сильная интоксикация (особенно у грудничков);
- отсутствие аппетита;
- плохой сон;
- наличие сильного отека шеи.
В случае хронического воспаления лимфоузлов самочувствие ребенка будет хорошим, а его температура тела будет находиться в пределах нормы. Болевые симптомы на шее возникать практически не будут, но лимфатические узлы – увеличены значительно. Их состояние определяется путем ощупывания.
Важно!При запущенном шейном лимфадените последствия для ребенка могут оказаться чрезвычайно опасными из-за появления миокарда. Вялость и бледность станут яркими его внешними проявлениями, а также неизбежна одышка.
Это заболевание у детей протекает не так, как у взрослых. Оно может иметь специфическое и неспецифическое происхождение.
Специфический лимфаденит – следствие тяжелых болезней (туберкулез, сифилис). Лечение лимфаденита не дает стойких результатов. Заболевание часто переходит в хроническое. Необходимо лечить основное заболевание.
У детей в основном бывает неспецифический лимфаденит, который начинается с конкретного очага. Его возбудителями являются стрептококки или стафилококки. Нельзя лечить гнойные ранки, угри, фурункулез самостоятельно! Инфекция может спровоцироватьлимфаденит.
То же можно сказать и о других болезнях: отит, ангина, дифтерия и пр. Они являются предвестниками лимфаденита.
На фоне воспалительных процессов слизистой рта, плохого состояния зубов, кариеса может возникнуть подчелюстной лимфаденит у детей. Симптомы и течение болезни проявляются тяжелее, чем у взрослых.
Симптомы:
- припухлость подчелюстных лимфоузлов;
- повышенная температура;
- потеря аппетита;
- слабость, апатия;
- у грудничков могут проявиться признаки интоксикации.
Интоксикация – отравление организма, снижение жизнедеятельности из-за токсинов в организме. (Дословный перевод – «яд внутри»). Симптомы интоксикации разные. Общими считаются: слабость, апатия, нарушение сна, температурного режима, тошнота и потеря аппетита.
Поражение лимфоузлов может остаться незамеченным, так как внимание направлено на борьбу с основным заболеванием. Если инфекция не побеждена, острая стадия болезни перейдет в хроническую. Вялый и долготекущий процесс ребенка почти не беспокоит.
Гнойный лимфаденит практически не возникает. Однако, учитывая, что увеличение лимфоузлов бывает при очень серьезных заболеваниях (туберкулезе, болезнях крови, опухолях), надо выяснить причину этого у медиков!
Настойка из чеснока. Измельчить 100 гр. чеснока, добавить 1 л кипяченой воды. Настаивать, периодически, перемешивая 3 дня, Принимать 1 ч. л. 3 р. в день после еды.
Общеукрепляющие и противовоспалительные свойства есть у свежих ягод черники. Измельченные ягоды залить кипяченой водой (1:5). Настоять (2-3 часа). Употреблять в качестве питья в течение дня. К настойке добавить сахар, лучше – мед.
Полевой хвощ, спорыш имеют кровоочистительные свойства. Настойку из этих лекарственных трав можно чередовать через неделю. Принимать в течение 2-х месяцев. Одну столовую ложку сухой травы на 300 гр. кипятка настоять, процедить. Принимать 3 раза в день за полчаса до еды.
Компрессы:
- На больной участок хлопчатобумажная материя или марля, пропитанная настоем или соком лекарственных растений.
- Сверху накладывают лист компрессорной бумаги (пергамента) или клеенки, шире предыдущего. Не даст быстро высохнуть влажной ткани.
- Третий слой согревающий – вата, шерстяной платок. Забинтовать или закрепить пластырем. Компрессы стимулируют обменные процессы, улучшают кровообращение. Полезные вещества, содержащиеся в компрессе, проникают в ткани и дают лечебный эффект.
- Листья мяты или одуванчика размять до получения сока. Увлажненную марлю или несколько слоев бинта накладывать на увеличенные лимфоузлы.
- Сухие листья омелы (1 ст.л.) залить водой (300 мл), на водяной бане томить 20 минут. С этим настоем ставить теплый компресс.

Томить на водяной бане 3-4 часа нутряной жир (200 гр.), добавив сухую траву норичника (1ст.л.). Процедить в стеклянную баночку, хранить в холодильнике. Смазывать пораженные участки.
После осмотра врач направляет больного на общий анализ крови. Присутствие инфекция покажет уровень лейкоцитов. Лечение может проходить дома, если позволит врач. Ребенка до 7 лет направляют в стационар.
Если возник гнойный процесс, без операции не обойтись. Вскрывают лимфоузел и очищают от гноя. При воспалении нескольких узлов операция более обширна. Разрез проводят в подчелюстной области, делают чистку, ставят трубчатый дренаж. Рану закрывают специальными зажимами.
Антибиотики, уменьшая симптомы, болезнь не излечивают полностью. Нередки рецидивы. Если появляется гной, то поможет только операция.
После излечения болезни, лимфоузлы приходят в норму. У детей лимфаденит проходит тяжелее, чем у взрослых и лечится иначе. Обращаться к врачу надо незамедлительно! Врач определит вид и стадию заболевания, назначит правильное лечение.
После того как будет установлена причина лимфаденита, врач подберет схему лечения, направленную на искоренение основного заболевания. После его устранения лимфоузлы, как правило, приходят в норму.
Терапия может предусматривать употребление определенных лекарств (антибиотиков, противовирусных препаратов и т.д.), хирургическое вмешательство, физиотерапию. Традиционное лечение можно неплохо сочетать с народными средствами для укрепления иммунитета.
Врач назначает антибиотики, если лимфаденит спровоцировала бактериальная инфекция, а также при наличии гноя. Это бывает при заболеваниях ЛОР-органов, болезнях, связанных с зубами, и т.д. Если проблема более серьезная (туберкулез, сифилис), схема лечения антибиотиками не ограничивается и предусматривает прием целого ряда лекарственных препаратов.
Причины воспаления лимфоузлов
Лимфаденитом называют воспаление лимфатических узлов, основными причинами которого являются воспалительные процессы в той или иной части тела. Заболевание развивается после того, как патогенные организмы, продукты тканевого распада вместе с лимфой попадают в лимфатические узлы. Гнойные процессы в самих лимфоузлах сами по себе развиваются редко.

Лимфатические узлы являются важной частью иммунной системы. Именно здесь заканчивают созревание лимфоциты — главные клетки иммунитета, образующиеся в костном мозгу. Они отвечают за:
- распознавание проникших в организм чужеродных структур (вирусов, бактерий, глистов и т.д.) и выработку по отношению к ним антител, действие которых направлено на уничтожение «чужаков»;
- обнаружение и уничтожение мертвых или патогенных (например, раковых) клеток организма;
- иммунную память, благодаря которой вакцинация проходит успешно.
В человеческом организме очень много лимфоузлов, соединенных друг с другом лимфатическими сосудами. Располагаются они по всему телу, обычно гроздьями, возле кровеносных сосудов, больше всего – в области шеи, уха, в паху, в подмышечных впадинах.
Лимфатические узлы – не только область, где дозревают лимфоциты, но и место, через которое проходит лимфа — межтканевая жидкость, образовавшаяся в ходе фильтрации крови. Она содержит лимфоциты, отвечает за возврат в кровь белков, электролитов, солей и других полезных веществ.
Шейный лимфаденит у детей может иметь инфекционную и неинфекционную этиологию. Данный патологический процесс является одним из самых распространенных явлений в педиатрии, что объясняется морфофункциональной незрелостью лимфатической системы маленького ребенка.
Зачастую подчелюстной лимфаденит развивается у детей в возрасте от 1 года до 6 лет и протекает гораздо сложнее, чем у взрослых. Он не является самостоятельным заболеванием – в большинстве случаев он развивается как вторичная патология, осложняющая течение других болезней.
Основными возбудителями лимфаденита на шее являются гноеродные микроорганизмы. В качестве таковых часто выступают стрептококки и стафилококки.
Причины шейного лимфаденита у маленьких детей делятся на специфические и неспецифические. Вкратце рассмотрим каждую из этих групп.
К таким причинам развития лимфаденита у детей относят:
- тонзиллит;
- ангину;
- острый или хронический синусит (чаще – гнойный или полипозно-гнойный);
- отиты;
- скарлатину;
- дифтерию;
- простуду;
- грипп;
- ветрянку;
- паротит и пр.
Причины лимфаденита на шее кроются не только в заболеваниях органов дыхательной системы. Часто к увеличению лимфоузлов у деток приводят и кожные патологии, в числе которых:
- пиодермия;
- фурункулез;
- экзема;
- стрептодермия;
- гнойные раны или абсцессы.

Существуют и стоматологические причины развития шейного лимфаденита у ребенка. К таковым можно причислить:
- стоматит;
- пульпит;
- кариес;
- гнойный нарыв в тканях десны.
Неспецифические причины развития патологического процесса подразумевают, что патологический процесс не всегда затрагивает лимфоузлы. Это означает, что у одного ребенка на фоне того или иного заболевания такое отклонение может иметь место, у другого же оно не проявится.
Специфические причины лимфаденита на шее у ребенка связаны с непосредственным поражением лимфатической системы. Такое отклонение может развиться на фоне:
- туберкулеза легких;
- инфекционного мононуклеоза;
- сифилиса;
- бруцеллеза;
- актиномикоза.
Подчелюстной лимфаденит у детей может быть вызван лейкозом, образованием лимфосаркомы, развитием лимфогранулематоза. Помимо этого, патологическому процессу подвержены маленькие пациенты, страдающие от лимфатико-гипопластического диатеза, цитомегаловирусной инфекции, опоясывающего лишая (когда герпетическая инфекция поражает область шеи), а также имеющие хронические формы болезней органов ЖКТ.
Возбудителем инфекционного лимфаденита являются стрептококки и стафилококки, реже туберкулезная палочка, бывают случаи инфицирования кариозными микроорганизмами (которые размножаются при зубном кариесе).
Какие же основные причины возникновения данной патологии?
- Онкология:
- нейробластома;
- рабдомиосаркома;
- лейкоз;
- лимфома Ходжкина;
- неходжкинская лимфома.
- Аутоиммунные заболевания:
- системная волчанка;
- ревматоидный артрит;
- болезнь Кавасаки;
- дерматомиозит.
- Инфекционные процессы в организме:
- корь;
- мононуклеоз;
- фелиноз;
- краснуха;
- синдром иммунодефицита;
- туберкулез;
- тонзиллит;
- токсоплазмоз.
- Последствия приема медикаментов.
- Насыщение лимфоузлов выходом метаболического процесса при наличии болезни накопления.
- Увеличение числа лимфатических клеток во время ответной реакции организма на внедренный антиген.
Лимфоидные образования у детей развиваются до 10 лет. До этого возраста ребенок остается восприимчив к различным инфекциям, иммунитет его недостаточно развит. Лимфатические узлы – это один из элементов иммунной защиты, они способны распознавать чужеродные агенты, препятствуя их распространению по кровеносному руслу.
Лимфаденит у детей чаще бывает неспецифическим, основными факторами, вызывающими его, являются стафилококки и стрептококки. Его развитию нередко предшествует острое или хроническое воспаление в расположенных рядом органах, откуда с током лимфы инфекция попадает в лимфоузлы, которые не могут справиться со своей функцией защиты и нейтрализации и воспаляются.
В более чем 60% случаев лимфаденит развивается на фоне ангины, тонзиллита, отита, гайморита и других заболеваний ЛОР-органов. Инфекции кожных покровов и слизистых (стоматит, пиодермия, стрептодермия, экземы, гнойные воспаления) также ведут к очаговой реакции в лимфоузлах.
Нередко лимфаденит является осложнением таких вирусных заболеваний, как ветрянка, скарлатина, свинка, корь, ОРВИ и грипп. Из-за обострения хронических заболеваний в осенне-зимний период воспаление лимфатических узлов наиболее часто встречается именно в этот период.
Иногда лимфаденит у ребенка возникает на фоне воспалительных процессов в ротовой полости: кариес, пульпит, остеомиелит и других.
Специфический лимфаденит сопровождает болезни, которые непосредственно связаны с поражением лимфатической системы ребенка. К таким относят туберкулез, инфекционный мононуклеоз, сифилис и другие. Травмирование самих лимфоузлов также вызывает их воспаление. Иногда лимфаденит развивается как реакция на заболевания крови.
- Онкология:
У малышей увеличиваются лимфоузлы, когда начинают резаться зубки. Это не причина для паники. У грудничков ещё не сформировалась иммунная система и лимфоузлы довольно большого размера. Это не должно причинять ребенку сильных болевых ощущений. Конечно, нужна консультация педиатра.
Если лимфоузлы воспаленные, а при прикосновении — болезненные, это сигнализирует о серьезных причинах. Надо обязательно обратиться к терапевту и провести обследования (сдать анализы крови, мочи, сделать пункция и др.), дабы не пропустить опасные заболевания (туберкулез, ВИЧ, рак крови, мононуклеоз).
Диагностированные в ранних стадиях все болезни легче излечиваются. Надо быть особенно внимательным! Обязательно обращайтесь к врачам, если что-то вызывает тревогу.
Медиками установлены причины, часто приводящие к лимфадениту:
- Царапины и укусы животных (в том числе и домашних). Бактерии, содержащиеся в слюне животных, попадают в кровь.
- Ослабленный иммунитет. У часто болеющих детей – увеличены лимфоузлы.
- Инфекционные болезни. Напоминаем, лимфоузел воспаляется (увеличивается) недалеко от очага инфекции.
Шейный лимфаденит у детей может возникнуть в любое время года, но по статистике осень и зима самые опасные сезоны, потому что именно в это время происходит распространение многих инфекционных заболеваний. Необходимо понимать, что нельзя пускать на самотек шейный лимфаденит.
Причины разнообразны. Наиболее распространенными из них считаются:
- бактерии, вирусы и инфекции, попадающие в полости носа, горла или даже на кожу;
- заболевания зубов, часто возникающие у детей с шести лет;
- инфекции, которые способны поражать лимфатическую систему;
- болезни крови;
- травмы, в результате которых повреждаются лимфоузлы.
Прогнозы и осложнения
Прогноз на выздоровление при своевременном начале лечения лимфаденита у детей в целом благоприятный.
Главное — не допустить перехода патологического процесса в хроническую форму, чреватую атрофией ЛУ.
Еще одно возможное осложнение невылеченного лимфаденита у ребенка – лимфостаз. Это отклонение, которое характеризуется нарушением процесса оттока лимфы.
Но самыми опасными последствиями чреваты патологии, на фоне которых произошло развитие лимфаденита. Поэтому если было замечено увеличение лимфатических узлов у ребенка, медлить с визитом к врачу нельзя. Чем раньше будет начато лечение, тем более благоприятными будут прогнозы на выздоровление.
Сам по себе лимфаденит не опасен для детей. Опасны инфекции, которые стали причиной заболевания, а также осложнения самого лимфаденита в случае, если его несвоевременно или неправильно лечили. Одним из частых и опасных осложнений является флегмона, воспаление клеточного пространства непосредственно над лимфоузлом.
Прогноз при своевременном лечении лимфаденита благоприятный, полное излечение и восстановление тканей при серозном лимфадените происходит за 1-2 недели. При хроническом течении болезни лимфоидная ткань заменяется соединительной, поэтому возможен лимфостаз (нарушение оттока лимфы), что проявляется отечностью.
После хирургического лечения при сохранении лимфоузла важно выполнять все назначения и рекомендации врача для предупреждения рецидивов. В случае удаления узла проводится восстановительное лечение с постоянным контролем за развитием и самочувствием детей.
Предупреждение развития заболевания заключается в своевременном устранении источников инфекций: кариозных зубов, различных поражений кожи и слизистых, лечении ЛОР-инфекций. Кроме того, важным является укрепление иммунитета ребенка и повышение общей сопротивляемости организма.
Профилактика
Чтобы избежать этой неприятной болезни, необходимо знать и соблюдать профилактические меры. Гигиена в ротовой полости всегда должна стоять на первом месте. Необходима постоянная обработка ссадин и порезов специальными антисептическими препаратами.
Чтобы не допустить развития лимфаденита у ребенка, необходима профилактика. Следует соблюдать гигиену ротовой полости, вовремя лечить инфекционные заболевания, обрабатывать антисептиками ссадины и порезы.
Не стоит самостоятельно ставить диагноз, при первых симптомах недомогания следует отвести малыша к врачу, и если причина неясна — пройти тщательную диагностику. Это поможет избежать не только серьезных осложнений, но и спасти жизнь вашего ребенка, если причина в онкологии или другом смертельном недуге.
- Оберегать малыша от возможного травмирования.
- Не допускать распространение инфекции в организме.
- Если у ребенка появились ссадины или ранки, своевременно их обрабатывать антисептическими препаратами.
- Уделять особое внимание витаминотерапии, закаливанию и ежедневным физическим упражнениям. Все это влияет на укрепление иммунитета карапуза.
- Следите за гигиеной ротовой полости. Дважды в год посещайте стоматолога.
- Не запускайте простудные и инфекционные заболевания, своевременно их лечите.
Теперь вы знаете, что такое лимфаденит у ребенка, как он проявляется и что его провоцирует. Помните о необходимости соблюдения профилактических мероприятий для предотвращения развития подобного заболевания.
- Оберегать малыша от возможного травмирования.
- Не допускать распространение инфекции в организме.
- Если у ребенка появились ссадины или ранки, своевременно их обрабатывать антисептическими препаратами.
- Уделять особое внимание витаминотерапии, закаливанию и ежедневным физическим упражнениям. Все это влияет на укрепление иммунитета карапуза.
- Следите за гигиеной ротовой полости. Дважды в год посещайте стоматолога.
- Не запускайте простудные и инфекционные заболевания, своевременно их лечите.
Чтобы максимально защитить ребенка от возникновения подчелюстного лимфаденита, соблюдайте рекомендации профилактики заболевания:
- Своевременно лечить инфекционные заболевания, чтобы не допустить возникновение лимфаденита;
- Повреждения на коже (царапины, ссадины, ранки) сразу обрабатывать антисептиками. Чтобы избежать проникновения инфекции в кровь, используйте перекись, йод, зеленку, антибактериальный пластырь. Они должны быть в домашней аптечке;
- Соблюдать гигиену полости рта, своевременно посещать стоматолога;
- Укрепляйте иммунную систему ребенка с помощью сбалансированного питания, закалки, физических упражнений. Периодически проводить витаминотерапию – пропить поливитаминные средства, обогащенные микроэлементами.
- Беречь детей от физических и психоэмоциональных перегрузок, стрессов.
Симптоматика шейного лимфаденита у детей
Симптомы шейного лимфаденита у детей напрямую зависят от причин его развития. Это не отдельное заболевание, а лишь один из признаков развития такового. Главное отклонение, указывающее на развитие патологического процесса, – увеличение в размерах шейных лимфоузлов.
Однако, заподозрить развитие лимфаденита на шее у детей еще до проявления клинических признаков основного заболевания вполне возможно. Определить его наличие можно по следующим симптомам:
- повышение температуры тела сначала до субфебрильных, а затем – до фебрильных (в тяжелом случае и пиретических) значений;
- резкое ухудшение общего самочувствия ребенка;
- появление симптомов интоксикации организма;
- жалобы ребенка на головные боли;
- снижение аппетита;
- упадок сил;
- апатичность, плаксивость, раздражительность;
- отечность кожи вокруг лимфатических узлов;
- образование флегмоны и ее распространение на другие ткани;
- гиперемия кожи в зоне пораженных ЛУ.
Эти симптомы характерны для острой фазы подчелюстного лимфаденита. Если же патологический процесс перешел в хроническую форму, что стало результатом отсутствия лечения его острого течения, он может проявиться:
- постоянно увеличенными, уплотненными на ощупь, но безболезненными лимфатическими узлами;
- относительно удовлетворительным самочувствием ребенка;
- отсутствием или незначительным абсцедированием тканей лимфоузлов.
Шейный лимфаденит, перешедший в хроническую форму, является вялотекущим патологическим процессом. Но это отнюдь не значит, что опасаться за здоровье ребенка родителям не стоит.
- Во-первых, такая форма лимфаденита требует продолжительного лечения. К тому же, терапия будет направлена не на полное искоренение патологического процесса, а на его перевод в фазу длительной ремиссии.
- Во-вторых, вялотекущий патологический процесс приводит к постепенному разрушению тканей лимфатических узлов. Вследствие этого они со временем атрофируются, а на месте лимфоидной образуется грануляционная ткань.
Как уже было сказано ранее при шейном лимфадените на шее появляются некие уплотнения, а также, в некоторых случаях, наблюдается небольшая припухлость. Во время ее ощупывания возможны болевые ощущения.
- общее недомогание;
- головная боль;
- потеря аппетита;
- высокая температура тела (в случае острой формы лимфоденита);
- интоксикация (если речь идет о маленьком ребенке).
Соответственно шейные образования будут увеличиваться в размере уже на стадии развития. Впрочем, своевременное обращение за медицинской помощью поможет снять припухлость на протяжении одной или трех недель.
Отдельно необходимо уделить внимание хронической и острой формам шейного лимфаденита. «Владельцы» с таким заболеванием должны бояться всего болезнетворного и не допускать верховенства болезни над носителем в ее крайней форме выражения.
Именно поэтому к такому заболеванию всегда необходимо относится очень и очень серьезно.
Проявляется при любом заболевании у тех людей, чья иммунная система крайне ослаблена. Если вы подумали, что заболевание должно быть хоть немножечко серьезным, то отметим сразу же ваше глубокое заблуждение.
Стоит отметить, что в случае острой формы лимфатические узлы также будут увеличены, но при этом больной не будет испытывать таких сильных болезненных ощущений, как в первом случае. Впрочем, и нагноения возможны в очень редких случаях.
Стоит также предупредить, что в случае обнаружения хронического шейного лимфаденита болезнь может сигнализировать о таком тяжелом заболевании как туберкулез. Дело в том, что чужеродные тела, провоцирующие туберкулез с потоками лимфы или крови из туберкулезного очага попадают в лимфатические узлы.
Как правило, распознать лимфаденит достаточно просто, так как при острой форме ребенок жалуется на боль в месте воспаленного лимфоузла. Часто любые движения сопровождаются неприятными или болевыми ощущениями.
Серозное острое неспецифическое воспаление лимфатических узлов длится от 1 до 3 суток. В это время лимфоузлы увеличиваются в размерах, нередко выпирают над поверхностью кожи. На ощупь плотные и эластичные, подвижные, местная реакция отсутствует.
На 3-6 сутки при отсутствии лечения серозный лимфаденит переходит в гнойный. Местные признаки ярко выражены (покраснение и воспаление кожи в месте расположения воспаленного лимфоузла, отек), происходит резкое ухудшение самочувствия ребенка.
Хронический лимфаденит может быть как первичным, так и осложнением недолеченной острой формы. При хроническом течении болезни все лимфоузлы увеличиваются и ограничиваются в подвижности, они становятся достаточно плотными, при этом болезненность отсутствует.
Хроническая форма в гнойную переходит крайне редко. Если у ребенка имеется какая-то инфекция, из-за которой присутствует вялотекущий лимфаденит, то лимфатический узел постепенно разрушается, заменяясь соединительной тканью.
Отличительным признаком туберкулезного лимфаденита является воспаление и увеличение шейной группы лимфоузлов, которые становятся очень плотными на ощупь, болевые ощущения при этом отсутствуют. Нередко осложнением такой формы лимфаденита служит распад тканей, образование свищей, рубцовые изменения кожи.
Шейный лимфаденит у взрослых
Несмотря на то, что симптоматика у взрослых схожа с детской, заболевание вызывается совершенно иными причинами. Стоит отметить, что несвоевременное обращение за медицинской помощью может иметь более серьезные последствия.
В доминирующем большинстве случаев возбудителем шейного лимфаденита у взрослой части населения являются самые обыкновенные вирусные или бактериальные инфекции. В самом начале нашего разговора мы уже упоминали о причинах, которые приводят к таким заболеваниям. Поэтому мы не будим снова повторяться, а попросим вас подняться вверх по тексту.






Оставить комментарий