- Что такое юношеский остеохондроз позвоночника?
- Сутулость
- Остеохондроз
- Причины развития
- Виды заболевания
- Причины развития
- Причины возникновения
- Отличия взрослого и детского остеохондроза
- Классификация по месту расположения
- Стадии
- Основные признаки болезни: скрытый, ранний и запущенный остеохондроз
- Течение и симптомы
- Диагностика
- Лечение ювенильного остеохондроза
- Профилактика
- Терапия ювенильного остеохондроза
- Последствия
- Мнение специалиста: группа риска
- Профилактика остеохондроза
Оглавление
- 1 Что такое юношеский остеохондроз позвоночника?
- 2 Причины возникновения
- 3 Отличия взрослого и детского остеохондроза
- 4 Классификация по месту расположения
- 5 Стадии
- 6 Основные признаки болезни: скрытый, ранний и запущенный остеохондроз
- 7 Течение и симптомы
- 8 Диагностика
- 9 Лечение ювенильного остеохондроза
- 10 Терапия ювенильного остеохондроза
- 11 Последствия
- 12 Мнение специалиста: группа риска
- 13 Профилактика остеохондроза
Что такое юношеский остеохондроз позвоночника?
В первую очередь следует отметить, что детский остеохондроз по клиническим проявлениям существенно отличается от взрослого. При этом он также имеет три формы, то есть шейный, поясничный и грудной. Причины же заболевания те же, что и у взрослых, а именно:
- травмы и ушибы позвоночника в анамнезе;
- травмирование шеи в ходе родоразрешения;
- нарушение питания, в результате чего в организме формируется выраженная недостаточность витаминов и микроэлементов;
- наследственная предрасположенность;
- злоупотребление газированными напитками;
- снижение иммунитета и частые инфекционные патологии;
- аутоиммунные отклонения;
- нарушение гормонального уровня;
- нарушения осанки, вредная привычка сидеть ссутулившись;
- недостаток движения;
- искривления позвоночника, особенно сколиоз;
- неправильно подобранная кровать со слишком мягким матрацем;
- использование сумки вместо портфеля, что не позволяет равномерно распределить нагрузку на позвоночник.
Причин патологий множество, но все же на первое место выдвигается именно нарушение допустимых нагрузок. Постоянное ношение портфеля массой, превышающей пять килограмм, заставляет ребёнка принимать неестественное положение. Это в свою очередь приводит к нарушению обмена веществ и ухудшению кровообращения в тканях. В результате этого начинаются дегенеративные изменения.
Что касается инфекций, они также могут спровоцировать остеохондроз у детей, но все же перенесённые заболевания являются второстепенным фактором. На первом месте всегда имеется неправильно распределённая нагрузка и недостаток питательных веществ в организме. Иными словами, для развития заболевания всегда имеется несколько факторов. Именно на их устранение и должно быть направлено лечение.
Следует четко различать такие диагнозы, как:
- сутулость;
- болезнь Шейермана-Мау;
- кифоз;
- остеохондроз.
Разница в приобретенных и наследственных факторах, провоцирующих нарушения в формировании позвонков.
Сутулость
Сутулость не имеет никакого отношения к нарушениям осанки на генетическом уровне. Она появляется вследствие преобладающего положения «сидя» и отсутствия должных физических нагрузок и разминок. Психологический аспект также имеет большое влияние на изменения в осанке. Если подростка морально принижают и игнорируют, это приводит к тому, что человек замыкается в себе и, сутулясь, как бы укрывается от агрессивного окружения.
Этот недуг имеет наследственные причины. В определенном возрасте от 3 до 5 грудных позвонков начинают неправильно развиваться, приобретая плоскую форму. Это приводит к изменениям в грудном отделе позвонка и влечет за собой деформацию верхнего отдела позвоночника спины.
Имеет как наследственные, так и приобретенные причины. Кроме того, почвой для его развития могут послужить травмы позвонков. К приобретенным факторам относится не только несоблюдение ровной осанки, но и недостача витаминов в возрасте до 7 лет.
Остеохондроз

Вследствие сутулости, болезни Шейермана или кифоза развивается остеохондроз. Он способен одолеть любой сустав в теле человека. Но самыми первыми страдают межпозвоночные диски. В шейном, грудном и поясничном отделах позвоночника остеохондроз деформирует хрящевую прослойку между позвонками, что приводит к передавливанию сосудов и защемлению нервов. Такие изменения проявляются болью в шее, груди, пояснице, конечностях и даже нарушениями в работе внутренних органов.
Юношеский остеохондроз относится к обширной группе дорсопатических заболеваний, связанных с поражением костно-мышечного и связочного аппарата. Наиболее часто болезнь манифестирует (проявляется) в возрасте до пятнадцати лет.
Локализация заболевания широка: оно может поражать поясничный, шейный и грудной отделы позвоночника. Иногда встречаются комбинированные формы, например, грудно-поясничный или шейно-грудной юношеский остеохондроз.
Заболевание протекает достаточно тяжело для ребенка, а при отсутствии адекватной и своевременной терапии прогрессирует до тяжелых осложненных форм, при которых возможна инвалидность. Стоит учесть, что на поздних стадиях заболевания нередко бессильно даже хирургическое лечение.
Причины развития
Существует достаточно большое количество причин развития юношеского остеохондроза, включая и неустановленные. Это такие ситуации, когда болезнь имеется, но выяснить ее происхождение крайне сложно или даже невозможно.
К основным причинам развития юношеского остеохондроза относят:
- Патологии шейного, грудного или поясничного отделов позвоночного столба, связанные с хроническим нарушением метаболических процессов в них.
- Наличие системные аутоиммунных, эндокринных и инфекционных патологий. Болезнь может возникать даже на фоне острого заболевания перечисленных групп.
- Несбалансированное питание, при котором организм ребенка, а в частности костно-хрящевая ткань, недополучает достаточно для функционирования количества питательных веществ.
- Чрезмерная физическая активность, включая перегрузки во время занятия спортом (они опасны не только для детей, но и для взрослых).
- В противоположность предыдущему пункту – недостаточность физической активности, детренированность организма, гиподинамия (малоподвижный образ жизни).
- Нарушения осанки и деформации позвоночного столба различной этиологии (причин).
Статистически юношеский остеохондроз чаще всего диагностируется у детей в возрасте 11-16 лет, причем чаще всего болезнь поражает мальчишек. Связанно это прежде всего с тем, что мальчики чаще получают травмы опорно-двигательного аппарата в целом, и позвоночника в частности.
Второй пик манифестации заболевания приходит на возраст в 15-20 лет. Несмотря на то, что начиная с 18 лет человек не считается более ребенком, диагноз юношеский остеохондроз принято ставить в возрасте до двадцати лет.

Все дело в том, что болезнь может манифестировать в двадцать лет, но на самом деле начало ее развития приходится на более ранний возраст. Так с момента развития заболевания до его клинической выраженности в среднем проходит три года.
Это значит, что при формировании болезни в 16 лет, она проявится как раз примерно в 19-20 годам. При этом на тяжесть течения патологии особой разницы не оказывает то, в каком именно возрасте она развилась или проявилась клинически (симптоматикой).
Виды заболевания
В зависимости от локализации дегенеративно-дистрофических процессов выделяется три основных вида юношеского остеохондроза.
А именно:
- шейный вид — протекает как банальный остеохондроз, приводя к появлению головокружений, цервикогенных головных болей и головных болей напряжения, зрительных артефактов и нарушения координаций движений в верхних конечностях;
- грудной вид — протекает с болями в районе грудной клетки, которые могут напоминать стенокардию из-за близости локализации болей с сердцем, при этом также отмечается тяжесть дыхания и усиление болей при попытке выровнять спину;
- поясничный вид — в плане выраженности болевых ощущений протекает тяжелее всего и именно данный вид заболевания чаще всего приводит к инвалидности, поэтому при его диагностировании лечение должно проводиться незамедлительно и в полном объеме.
Также существуют различные комбинации места поражения, вроде грудно-поясничного или грудно-шейного поражения.
Юношеский остеохондроз или как его называют «ювенильный» — это общее название заболеваний развивающихся в период активного роста ребенка и формирования скелета. Проявляется болезнь дегенеративно-дистрофическими изменениями межпозвоночных дисков и суставов.
Классическая форма недуга говорит о неминуемых изменениях позвоночника, которые при отсутствии должного лечения могут привести к инвалидности. Остеохондроз у детей и подростков способен поражать все отделы позвоночника: шейный, грудной, поясничный, требует грамотной консультации врача.
Юношеский остеохондроз, по большей степени, протекает безопасно для ребенка, но приносит большой дискомфорт. Частые головные боли, головокружения, боли в спине, проблемы со слухом, зрением, сосудами, — все это ограничивает возможности ребенка и не дает ему нормально развиваться, заниматься спортом, танцевать или просто гулять.
Некогда остеохондроз относили к заболеваниям старшей возрастной группы, а причину его развития связывали с неминуемыми возрастными изменениями в позвоночном столбе. Современная медицина полностью опровергла данные предположения, так как болезнь все чаще регистрируется у детей.
Под термином ювенильный (юношеский) остеохондроз подразумевается подростковый остеохондроз, возникающий в возрасте до 16 лет. Как и классическая форма, данное заболевание поражает все отделы позвоночного столба: шейный, грудной и, соответственно, поясничный.
Нельзя сказать, что болезнь протекает тяжело и неминуемо оканчивается инвалидностью. На самом деле юношеские хондрозы сравнительно безопасны, но они причиняют сильнейший дискомфорт ребенку, нарушая его работоспособность.
Частые головокружения, головные и спинные боли, проблемы со зрением и даже сосудами – вот лишь часть последствий юношеского остеохондроза. Все последствия не смертельны, но заставляют больного компенсировать состояние путем отказа от любых занятий (спорт, прогулки, танцы).к меню ↑
Причины развития
В отличие от старшей возрастной группы, где болезнь может развиться на фоне возрастных дегенеративных и дистрофических изменений в позвоночном столбе, с подростками ситуация обстоит несколько иначе.
Причинами ювенильного остеохондроза позвоночника могут быть:
- Любые патологии шейного, поясничного и грудного отдела позвоночника, протекающие с нарушениями метаболических процессов.
- Различные аутоиммунные (по сути аллергические) и эндокринные заболевания (локальные и системные).
- Несбалансированное питание и общий дефицит полезных витаминов и минералов (особенно опасен дефицит кальция и витаминов группы В).
- Чрезмерная физическая нагрузка на позвоночный столб, что нередко связанно с занятием профессиональным спортом.
- Противоположность предыдущему пункту – отсутствие адекватной физической нагрузки (гиподинамия), приводящая к общей детренированности организма и ослаблению мышечного корсета спины.
- Нарушения осанки, как функциональные (длительное неправильное сидение или лежание), так и патологические (из-за сколиоза, патологических кифозов или лордозов).
Причины возникновения
Чаще всего патология связана именно с неправильным образом жизни, повышенными нагрузками, плохим питанием, плохой осанкой, реже причиной становятся врожденные аномалии. Генетическая предрасположенность здесь тоже играет свою роль, так если родители страдают от остеохондроза, им нужно внимательно следить за своим ребенком, не допуская возникновения условий для формирования патологии.
Выделяют следующие причины, способствующие развитию остеохондроза:
- Травматические повреждения опорного аппарата;
- Наследственность;
- Неполноценное питание с недостаточным количеством полезных веществ;
- Врожденные и приобретенные патологии сердца и сосудов;
- Разнообразные аллергии;
- Внутренние болезни;
- Проживание в экологически неблагополучных женах;
- Перенесенные инфекции;
- Различные патологии развития костей;
- Низкая двигательная активность;
- Неправильно поставленная физическая силовая нагрузка при усиленном занятии спортом.
Наиболее часто диагноз остеохондроз шейного отдела ставят детям, получившим травмы при рождении. В тяжелых родах для ребенка шея – самая уязвимая часть тела и поэтому в последующем развитии поражается. Симптомы проявляются в основном в подростковом и юношеском возрасте, во время роста и формирования организма.
Очень часто деструктивные изменения остеохондроза проявляются у детей, в чьих семьях уже есть такие больные. К провоцирующим изменение в позвоночнике фактором будет также проживание подростка в экологически неблагополучных районах.
Малоподвижный образ жизни также не дает достаточного питания позвоночным дискам и их развитие проходит неправильно, вызывая заболевание. Такой же эффект вызывает слишком большая физическая нагрузка при профессиональных занятиях спортом, резкое скручивание, сгибание и разгибание позвоночника, падения при выполнении спортивных упражнений.
Причиной развития остеохондроза в любом из отделов позвоночника может послужить наследственность. Но этого можно избежать, уделяя особое внимание правильному питанию и его режиму. Включать в рацион человека все витамины, необходимые для гармоничного и здорового развития костной и мышечной тканей.
Если основой развития болезни является родовая травма или факторы, приобретенные в течение взросления, то здесь, кроме питания и полноценного витаминного комплекса, полезна лечебная гимнастика.
Правильный образ жизни, включающий в себя разнообразное полезное питание и физические нагрузки, поможет избежать медикаментозного лечения и более серьезного вмешательства с целью излечения от юношеского остеохондроза.
Даже если ваш ребенок много сидит за компьютером, следите, чтобы он делал это правильно!
Подростковый остеохондроз или болезнь Шейермана, развивается во время активного роста организма, когда костные ткани формируются ускоренными темпами. Физические нагрузки на детский позвоночник неадекватны тем возможностям, которые он может выдержать. И речь вовсе не о тяжестях, современные дети дни напролет проводят за сидением у компьютера, спортом занимаются редко, а потому их мышцы и связки очень слабы.
Под воздействием статических нагрузок, при длительном сидении в неудобной однообразной позе увеличиваются изгибы позвоночника в поясничном и грудном отделах, формируется и развивается сутулость, искривления позвоночника, сколиоз. Можно с уверенностью говорить, что дегенеративно-дистрофические изменения позвоночника подростков происходят на почве сколиоза.
Причины образования и развития заболевания у подростков:
- генетическая предрасположенность, наследственность (если в семье у родственников по прямой линии наблюдались подобные патологии);
- ушибы, травмы позвоночника;
- нарушение обменных процессов, недостаточное количество витаминов и полезных компонентов, необходимых для формирования хрящевой ткани;
- инфекции, эндокринные, аутоиммунные заболевания;
- неправильное, неполноценное питание;
- привычка сидеть в неудобной позе, малоподвижный образ жизни;
- ношение тяжелой сумки на плече;
- сон на мягких подушках, перинах.
Основные причины развития болезни организма подростков — физические нагрузки.
- Редкие занятия физическими упражнениями, полное отсутствие.
- Непосильные физические нагрузки, связанные с неправильно подобранным весом при подъеме тяжестей.
- Неправильная осанка и малоподвижный образ жизни, когда ребёнок, подросток, предпочитает смотреть телевизор или сидеть за компьютером в неправильной позе.
- Неправильно подобранная кровать (слишком мягкий матрас, пружинное основание).
- Неправильное распределение тяжестей, когда подросток постоянно носит сумку на одном плече.
Ювенильный остеохондроз, который остался незамеченным, спровоцирует развитие у ребенка излишнего веса, плоскостопия. Проводя диагностические исследования, врач обращает внимание на воздействие внешних факторов, генетическую предрасположенность, возможные нарушения в щитовидной железе.
Как правило, патология возникает у детей в возрасте после 11-12 лет. И большая часть специалистов склоняется к версии, что в основе находятся не только врожденные, но и приобретенные причины ювенильного остеохондроза:
- Непропорционально быстрый рост скелета в пубертатный период – суставные структуры попросту не в состоянии справится с все возрастающей тяжестью, провоцирующей в дальнейшем нарушения в хрящевой ткани, смещение межпозвонковых дисков;
- Чрезмерные физические перегрузки – скелетная основа подростка полностью не сформирована, поэтому любые спортивные и физические нагрузки, превышающие возрастные нормативы, абсолютно запрещены;
- Воспалительные процессы – после старта ювенильного остеохондроза, спровоцированного любыми перегрузками, воспалительные процессы продолжаются, вне зависимости от дальнейшего наличия провоцирующих факторов, заболевание прогрессирует;
- Негативная наследственная предрасположенность – если у родителей и ближайших кровных родственников имеются заболевания, взаимосвязанные с поражением костного скелета, весьма высока вероятность, что и у подростка, в силу определенных обстоятельств, разовьется остеохондроз.
Чрезмерные физические нагрузки
Специалистами учитываются все возможные версии, из-за чего сформировалась патология у того или иного ребенка в каждом случае.

Предрасполагающие факторы:
- гиподинамия;
- лишний вес;
- травмы;
- неправильное питание.
Тщательный сбор анамнеза позволяет вовремя их выявить и устранить.
Содержание
- Причины болезни
- Течение и симптомы
- Диагностика патологии
- Лечебная терапия
Точные причины возникновения дегенеративного заболевания не известны, однако доказано, что триггерными факторами могут стать:
- генетическая предрасположенность;
- вирусные (корь, цитомегаловирус, краснуха, Эпштейн-Барр, паротит) и бактериальные (клебсиелла, сальмонелла, иерсиния) инфекции костной ткани и дисков;
- травмы ростовых зон костной ткани в пубертатном периоде;
- нарушения питания ростовых зон позвоночника и суставов;
- неравномерные и неадекватные физические нагрузки в пубертате на фоне быстрого роста подростка.
Среди основных причин, которые способны привести к развитию юношеского остеохондроза можно выделить следующие причины и предрасполагающие факторы:
- Травмы опорного аппарата.
- Генетическая предрасположенность.
- Дефицит витаминов, неполноценное питание.
- Патологии сердца и сосудов.
- Внутренние заболевания.
- Патологии развития костей;
- Низкая двигательная активность.
- Неправильная физическая нагрузка при усиленном занятии спортом.
Спровоцировать развитие болезни могут и другие заболевания или состояния, но в любом случае при первых признаках болезни не нужно медлить с посещением врача.
В отличие от «взрослой» формы заболевания, юношеская чаще значительно менее выражена. Ювенильный остеохондроз позвоночника обычно сопровождается корешковыми болевыми синдромами – люмбалгией («прострелами»), цервикалгией и т. п. Ноющие боли практически отсутствуют, но их присутствие часто расценивается как обычная усталость, особенно при их возникновении после сильных физических нагрузок. Возможно незначительное нарушение подвижности суставов.

Основные отличия ювенильного (юношеского) остеохондроза позвоночника от «взрослого»:
- Скорость развития. Юношеский остеохондроз развивается достаточно стремительно, его симптомы присутствуют уже на начальных стадиях болезни.
- Симптомы. Ранее всего проявляются неврологические признаки, тогда как типичные для заболевания болевые синдромы первое время могут отсутствовать.
- Большой риск появления грыж. Особенно актуален данный фактор при травмах и ушибах позвоночника.
- Поясничный юношеский остеохондроз не влияет на работу мочеполовой и желудочно-кишечной систем.
Причин развития ювенильного остеохондроза позвоночника может быть несколько. В раннем юношеском возрасте к остеохондрозу позвоночника может привести слишком быстрый рост, в результате которого возникают дегенеративно-дистрофические изменения позвонков и прилегающих к ним тканей. Немаловажным фактором является физическая нагрузка: ее отсутствие может привести к слабости мышечного каркаса, недостаточному поддержанию позвоночного столба, ухудшению кровотока, что чревато сколиозом, перетекающим в юношеский остеохондроз позвоночника.
Отличия взрослого и детского остеохондроза
Остеохондроз у подростков имеет свои характерные отличия. Помимо слабовыраженной клиники, особенно важно выделить следующие:
- заболевание у детей развивается значительно быстрее;
- осложнения у подростков при остеохондрозе появляются намного чаще и раньше;
- при дегенеративных нарушениях не меняется чувствительность и двигательная активность;
- поражение поясничного отдела не приводит к нарушению функции мочевыводящей системы или кишечника;
- характерным для детского остеохондроза является формирование грыж, спровоцированных травмами позвоночника.
Таким образом, в детском возрасте заболевание реже приводит к неврологическим отклонениям. Но оно может стать причиной более серьёзных последствий, в частности, грыжи, которая трудно поддается терапевтическому лечению.
Чем отличается недуг у подростков и взрослых?
- Детский остеохондроз развивается намного быстрее взрослого и намного раньше проявляется неврологическими признаками, но эти неврологические признаки не так ярко выражены, а зачастую не совпадают с типичными зонами иннервации.
- Остеохондроз у подростков практически не вызывает двигательных нарушений, чувствительность не теряется;
- Остеохондроз поясничный не приводит к нарушениям функций мочеполовой системы, нарушениям работы кишечника;
- Остеохондроз у подростков может привести к образованию грыж разных отделов позвоночника – грудном, шейном, поясничном. Причинами возникновения грыж позвоночника у детей и подростков может стать: удар головой о дно при нырянии, неудачное падение на спину, прыжки с большой высоты.
Классификация по месту расположения
Такое опасное и неприятное заболевание, как остеохондроз может поражать разные участки позвоночника и скелета в общем, как в юном, так и в более старшем возрасте. Попробуем разобраться какие части тела чаще всего поражает это заболевание у подростков.
При данном заболевании у пациента отмечаются дискомфортные ощущения и боль. Эти проявления усиливаются при сгибании ноги в коленном суставе.
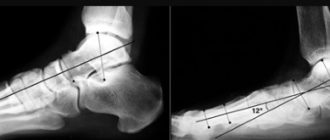
Для диагностирования остеохондроза берцовых костей, проводится рентгенография.

При данном диагнозе лечение носит достаточно консервативный характер:
- конечность по возможности обездвиживают;
- электрофорез с новокаином и кальцием;
- парафиновые прогревания;
- массаж с гелем троксевазина;
- наложение гипсовой повязки при необходимости полного обездвиживания конечности.
При данном заболевании отмечаются следующие симптомы:
- боли в коленном суставе;
- боли в бедре и хромота;
- атрофия ягодичной мышцы;
- быстрое чувство усталости при ходьбе;
- укорочение конечности.
Чаще заболевание носит односторонний характер, и страдают им чаще мальчики, чем девочки.
Лечение заключается в следующем:
- вытягивание конечности с помощью повязки и полное ее обездвиживание;
- ходьба на костылях для полной физической разгрузки;
- лечение в кабинете физиотерапевтических процедур;
- 2 и 3 стадия требуют хирургического вмешательства, в ходе которого восстанавливают правильное кровоснабжение конечности, а также внедряется костный трансплантат.
Продолжительность лечения около 4 лет. В течение этого времени полезно периодически отдыхать в специализированных санаториях с комплексными процедурами, питанием и оздоровительной гимнастикой.
Стадии
Наиболее выраженный эффект окажет лечение, начатое на самой ранней стадии развития заболевания, но определить ее у ребенка особенно сложно. В то же время, при внимательном отношении к здоровью дочери или сына всегда можно заметить отклонения. По течению остеохондроз у детей делится на следующие стадии:
- Латентный. Жалобы как таковые на данной стадии отсутствуют. Изредка ребенок может жаловаться на неприятные ощущения в спине после выраженных физических нагрузок. При внимательном осмотре можно заметить слабовыраженный кифоз. Характерно то, что ребенок не может дотянуться до пола в положении наклона. Как правило, данная стадия начинает развиваться в возрасте 11–15 лет.
- Ранняя стадия проявляется первыми неврологическими отклонениями. Дегенеративные изменения приводят к искривлению позвоночника. Вышележащий позвонок при этом смещается, что вызывает защемление нервных ветвей. Это становится причиной кратковременных болей, которые нарастают по интенсивности и продолжительности с прогрессированием патологии. При осмотре заметен выраженный кифоз, нарушение подвижности позвоночного столба. Данная стадия характерна для подростков в возрасте 16–20 лет.
- Поздняя стадия патологии с выраженными неврологическими отклонениями. Кифоз при этом становится явно выраженный, появляются грыжи, спондилез. Отмечается кальцификация связок, что проявляется в выраженном ограничении подвижности позвоночника. У 2/3 детей формируется кифоз в виде горба в области поражения и только у 1/3 сколиоз.

Ювенильный остеохондроз развивается медленно, поэтому его течение разделили на 3 основные стадии:
- На первой стадии невооруженным глазом обнаружить изменения трудно, ребенок ни на что не жалуется, болей не возникает. Признаком патологии может служить видимое искривление позвоночника, ребенок сутулится или постоянно слегка наклоняется в бок.
- На второй стадии деформация позвоночника становится более заметной, вследствие чего и возникают неприятные ощущения, ведь позвонки начинают передавливать нервные окончания. При поражении шейного отдела подросток страдает от постоянных головных болей, при поражении грудного отдела беспокоят ноющие боли, жжение между лопатками, то же самое наблюдается и в пояснице. Подросток становится менее гибким, так как нарушается двигательная активность позвонков.
- На третий стадии, которая наступает уже во взрослом возрасте, старше 20 лет, боли становятся хроническими, постоянно возникают обострения, они порой бывают невыносимы. Как следствие, возникают осложнения в виде грыжи, сколиоза, спондилеза, может образовываться видимый горб.
Основные признаки болезни: скрытый, ранний и запущенный остеохондроз
Независимо от локализации юношеского остеохондроза позвоночника (шейный, грудной или поясничный) симптомы его проявления практически одинаковы. Существует разница только в степени их проявления: наиболее пассивно протекает ювенильный грудной остеохондроз позвоночника, который чаще всего определяется при плановых медицинских обследованиях.
Основные симптомы:
- Головные боли, имеющие периодический характер.
- Болевые ощущения в области позвоночника, усиление которых может произойти при наклонах туловища, поднятии тяжестей, после длительной физической нагрузки.
- Общее неудовлетворительное состояние – слабость, раздражительность, нарушение аппетита, бессонница, сонливость.
- Головокружения, иногда сопровождающиеся тошнотой и/или рвотой.
- Сутулость.
- Периодический писк в ушах, усиливающийся в тишине.
- Нарушения зрения различного характера.
- Онемение мышц, наиболее ощутимое в ночное время.
Течение ранней стадии ювенильного остеохондроза в возрасте 15–20 лет сопровождается усилением искривления позвоночника, возникновением неврологических признаков при наклонах корпуса. В этот период связки утолщаются, подвижность позвонков снижается, происходит защемление нервных окончаний. Последняя (поздняя) стадия остеохондроза диагностируется достаточно легко по ярко выраженным симптомам и сильному сколиозу. На снимках МРТ могут определяться грыжи межпозвонковых дисков, отложение кальция.
Течение и симптомы
Несмотря на слабовыраженную клинику подростковый остеохондроз сильно отражается на общем состоянии. Патология может негативно сказаться на любом внутреннем органе, поэтому при первых подозрениях на отклонения следует обращаться к врачу и начинать полноценное лечение.
Первое, на что может жаловаться ребенок, это неприятные ощущения в области сердца. Сопровождаться это может одышкой, нарушением дыхания. Особенно часто это становится причиной того, что ребенка направляют к кардиологу. В результате этого начинаются хождения по специалистам и обследования функции сердца, в то время как истинная причина отклонений прогрессирует. Если вовремя не начать лечение, ювенильный остеохондроз может стать причиной следующих отклонений:
- нарушение темпа роста;
- формирование межпозвоночных грыж;
- патологии внутренних органов;
- сдвиг позвоночных дисков.
Несмотря на то, что патология может поразить любой отдел позвоночника, именно шейный остеохондроз встречается у детей значительно чаще. При этом первое, что указывает на нарушение функции позвоночника, это головные боли. Они могут быть не связаны с общим состоянием и часто нарастают по интенсивности к вечеру. В некоторых случаях боль приобретает мигренеподобный характер, что не позволяет справиться с ней традиционными лекарственными препаратами.
Следующий симптом, указывающий на патологию, это частые головокружения. Иные признаки анемизации отсутствуют, что позволяет заподозрить неврологические отклонения. Также не исключены потери координации.
Помимо перечисленного, дети могут жаловаться на повышенную утомляемость, тошноту, не исключена рвота. При поражении шейного отдела отмечаются боли по задней поверхности, заставляющие ребенка выполнять характерные движения: при необходимости повернуть голову в сторону, больной поворачивается всем телом.

В подростковом возрасте организм человека испытывает естественные нагрузки — он активно растет, повышен гормональный фон. Молодые люди много времени проводят в школе и за подготовкой заданий. Поэтому, когда подросток жалуется на:
- Постоянную головную боль;
- Общую слабость;
- Хроническую усталость;
- Нарушение работы почек и мочевыводящей системы;
- На сильную головную боль, очень часто с одной стороны, сопровождающую ее боль за глазницей – родители оправдывают это перегрузкой в школе, сидением за гаджетами или за компьютером.
Беспокойство проявляется только при явном проявлении неправильной осанки – резко подросший ребенок сутулится, начинаются изменения в походке, или когда учащаются периодические головные боли и шум в ухе, снижается слух, при болях подросток стремиться меньше двигаться, держать голову в одном положении (боль резко усиливается при движении и наклонах головы).
Юношеский остеохондроз заметно снижает качество жизни подростков. Его симптомы могут, как регулярно повторяться, так и иметь стабильный фон.
При остеохондрозе человек отмечает у себя такие нежелательные проявления:
- быстрая утомляемость;
- сниженная концентрация внимания;
- ухудшение памяти;
- головные боли;
- головокружение;
- нестабильное артериальное давление;
- боли в шее, спине, пояснице;
- боли в левом боку;
- заметное искривление позвоночника.
Такие проявления обусловлены зажатием сосудов и нервных ответвлений. Это приводит к недостаточному насыщению мозга кислородом и нарушению подачи нервных импульсов.
Ювенильный (юношеский) остеохондроз имеет свои отличительные особенности по сравнению с заболеванием, которое поражает взрослых. Распознать его можно по следующим признакам:
- При диагностировании шейного юношеского остеохондроза. Пациент ощущает сосудистые расстройства, которые заключаются в головокружении, внезапной утрате сознания, головной боли, повышенной утомляемости. Болезненные ощущения в шее имеют слабовыраженный характер. Но с течение времени они будут проявляться сильнее;
- При диагностировании грудного юношеского остеохондроза. Если подросток жалуется на боль в области грудной клетки, ему тяжело дышать, он ощущает дискомфорт слева или у живота, то это не всегда проблемы с сердцем, ЖКТ или легкими. Чаще всего это проявления грудного остеохондроза;
- При диагностировании поясничного юношеского остеохондроза. Симптоматика юношеского и взрослого остеохондроза имеет схожие очертания. Особенность недуга в том, что пациент ощущает болезненные ощущения в пояснице, голове, быструю утомляемость при выполнении физических нагрузок.
Хондросаркома – злокачественная опухоль

Так как у подростков происходит формирование организма, то у них отсутствует традиционная корешковая симптоматика, которая представлена выраженными нарушениями двигательной активности и чувствительности. Также отсутствует изменения в функционировании органов малого таза. По причине отсутствия рефлекторного болевого синдрома родители не всегда вовремя обращаются за помощью к специалисту.
Учитывая множественность этиологии заболевания, специалисты чаще ориентируются на следующие негативные анатомические изменения подросткового организма:
- выраженную гипотонию мышечной системы;
- нефизиологическую напряженность отдельных мышечных масс;
- патологические изменения костно-суставных структур позвоночника;
- дисбаланс системы кровообращения.
Каждое из перечисленных звеньев требует обязательного учета для выставления адекватного диагноза и своевременного назначения лечебных процедур.
Поздним симптомом являются сильные боли в позвоночнике
В подростковом возрасте ребенок практически никогда не будет предъявлять жалобы на болевые ощущения в спине. Поэтому симптомы ювенильного остеохондроза несколько отличаются от клинических проявлений у взрослой категории пациентов:
- ежедневные головные боли неясного генеза;
- нехарактерные ранее головокружения;
- склонность к обморочным состояниям;
- общее недомогание и беспричинная слабость;
- повышенная утомляемость.
И только на 2-3 стадии патологического процесса в позвоночных структурах будут определяться интенсивные болевые импульсы в районе позвоночника. При этом будут заметны – изменения осанки, неприятное ощущение скованности движений в утренние часы.
При отсутствии адекватной медицинской помощи – ювенильный остеохондроз осложняется такими заболеваниями, как сколиоз, межпозвонковые грыжи, спондилез.
Юношеский остеохондроз позвоночника представляет собой полидегенеративно-дистрофические нарушения суставных хрящей. Болезнь может развиться везде, но наиболее подвержены ей межпозвоночные диски.
Ювенильный остеохондроз может поражать:
- шейный отдел;
- грудной отдел;
- поясничный отдел.
При слабости костно-мышечного аппарата и действии любого из указанных триггерных факторов запускаются остеохондротические процессы: хрящ теряет эластичность и подвижность, изменяет консистенцию и форму, что влияет на работу сосудистых и нервных структур. Со временем происходит отмирание участков хрящей и костной ткани.
Клиническая картина ювенильного остеохондроза характеризуется умеренностью болей, отсутствием нарушений со стороны тазовых органов, большой частотой встречаемости корешковых синдромов (люмбаго). Однако различные виды остеохондроза могут проявиться разной симптоматикой:
- Ювенильный остеохондроз шейного отдела позвоночника проявляется частыми головокружениями, головными болями, астенией, могут быть спонтанные обмороки и нарушения зрения. Часто пациенты жалуются на мигрень, сопровождающуюся преходящей тошнотой и рвотой и являющуюся типичным признаком церебрального спазма. Болевой синдром не выражен.
- Заболеванию грудного отдела позвоночника свойственны симптомы нарушений дыхательной функции, боли в грудной клетке или верхних отделах живота, симулирующие заболевания органов брюшной полости и сердца. Постепенно развиваются нарушения осанки. Грудной горб (кифоз) – до 45-75⁰ при норме до 30⁰.
- Патология поясничного отдела и крестца проявляется люмбалгиями или цервикалгиями, болевой синдром умеренный.
Течение юношеского остеохондроза позвоночника:
- Скрытый (латентный период)
Жалобы могут отсутствовать вовсе либо больной может указывать на дискомфорт в грудном или поясничном отделах после нагрузок. Сутулость (кифоз) выражена умеренно. При попытке наклона ребенок не в состоянии дотянуться вытянутыми руками до стоп. Обычно проявляется в 11-16 лет.
- Ранняя неврологическая симптоматика
С увеличением искривления возникают ущемления нервных корешков, появляются периодические кратковременные, а затем постоянные боли в поясничном отделе, межлопаточной области. Выражен грудной кифоз, тугоподвижность позвоночного столба. Связки утолщаются. Стадия обычно продолжается с 15 до 20 лет.
- Поздняя неврологическая симптоматика

Кифотические изменения прогрессируют, возникают вторичные деформации (грыжи, спондилез). В позвоночных связках откладывается кальций. В 70% появляется горб (кифоз), в 30% – сколиоз. Подвижность позвоночника резко ограничивается.
Симптоматика юношеского остеохондроза зависит от его локализации. Ювенильный остеохондроз шейного отдела проявляется головокружениями, обмороками, возможно частое чувство усталости. Спустя время к основным симптомам добавляется боль в шее. Присутствует головная боль, которая нередко сопровождается рвотой из-за рефлекторного синдрома. Очень сложно выявить эту форму заболевания, так как обычно ряд симптомов родители просто связывают с переутомлением ребенка.
Ювенильный остеохондроз грудного отдела позвоночника отличается рядом симптомов. Появляется боль в грудной клетке, между лопатками и в области эпигастрия. Грудной остеохондроз видно и внешне, как кифоз или кифосколиоз грудного отдела, поэтому дифференцировать заболевание не сложно.
Юношеский остеохондроз поясничного отдела способен проявится люмбалгией – болью в пояснице, которая может возникать при любых движениях поясницей, наклонами. Боль присуща и при движениях ногами и руками, например, если поднять ногу или попробовать что-то взять или достать рукой – боль сразу же появляется в поясничном отделе. Внешне проявляется как поясничный лордоз.
Диагностика
Учитывая, что клиника на начальной стадии патологии выражена не ярко, вовремя выявить отклонения достаточно сложно. Нередко остеохондроз у детей выявляется во время профилактического осмотра.
Для постановки окончательного диагноза требуется провести следующие исследования:
- Рентгенография — позволяет выявить клиновидные изменения на позвонках.
- МРТ показывает неврологические признаки.
- Электромиография отражает силу спинных мышц.
- Ортопедические исследования определяют болезненные зоны и ограничения подвижности.
- УЗИ внутренних органов.
- Кардиограмма для исключения отклонений в работе сердца.
- Лабораторное исследование крови и мочи.
Правильно диагностировать патологию может только врач. На начальных стадиях обычно врач сразу видит искривление позвоночника, и без каких-либо обследований назначает терапевтическое лечение. Как правило, у детей и подростков этого бывает достаточно чтобы избавиться от патологии, ведь организм все еще растет.
На последней стадии, когда позвоночник уже закончил расти, сильно деформировался, и беспокоят сильные боли, кроме внешнего осмотра нужно будет сделать рентгенографию, а также МРТ, УЗИ по необходимости. Эти исследования помогут выявить тяжесть дистрофических изменений, обнаружить грыжи, солевые отложения и прочее осложнения.
Чтобы определить юношеский остеохондроз, могут задействовать следующие методы диагностики:
- Ортопедические методы. Они предполагают обследование фокальных болезненных областей, выявление ограничений двигательной активности в пораженных межпозвоночных суставах;
- Рентген. На снимке врач сможет распознать клиновидную деформацию тел вершинных позвонков;
- МРТ и электромиография. При помощи этого способа диагностики можно обнаружить неврологическую клиническую картину и определить силу спинных мышц.

После тщательного сбора жалоб и анамнеза патологии, специалистом будет проведен осмотр подростка – соотношение параметров его веса, роста, мышечного тонуса, визуально заметных отклонений в строении позвоночника.
Только после этого будут рекомендованы диагностические процедуры. Для выставления адекватного диагноза ювенильного остеохондроза потребуется оценить информацию, полученную после аппаратного исследования:
- с помощью рентгенографии можно выявить клиновидные деформации тел позвонков, фрагментацию апофизов, изменения замыкательных пластинок, практически всегда присутствуют боковые отклонения осей позвоночника;
- современные методы исследования, КТ либо МРТ структур позвоночника, позволяют выявить самые ранние патологические видоизменения;
- обязательны к проведению лабораторные заборы крови и мочи – позволяют установить сопутствующие соматические патологии.
МРТ диагностика
И только после тщательной оценки всей полноты собранной информации, специалистом будут определены соответствующие процедуры для восстановления юношеского позвоночника.
- Ортопедическое и вертеброневрологическое обследование
Включает в себя выявление фокальных болезненных зон, ограничения движений в пораженных межпозвоночных суставах, нарушения осанки.
На рентгенограмме заметна клиновидная деформация тел вершинных позвонков, боковые отклонения оси позвоночника, грыжи. В латентном периоде рентгенограмма покажет норму.
Магнитно-резонансное исследование позволяет выявить соответствующую неврологическую симптоматику, электромиография определяет силу спинных мышц.
Для диагностирования заболевания проводят общий анализ крови, общий анализ мочи, ЭКГ, МРТ или КТ. Назначается рентгенография, на которой будет видна деформация позвоночника и грыжи. Результаты исследований позволяют врачу составить полную картину болезни, определить степень повреждения позвоночного столба, назначить необходимое лечение.
При обнаружении первых симптомов необходимо провести полную проверку организма. Ежегодный профилактический осмотр позволяет выявить заболевание на ранней стадии. После сбора клинической картины будут назначены инструментальные и лабораторные исследования.
Окончательный диагноз основывается на результатах:
- рентгенографии – позволяет выявить состояние позвонков;
- УЗИ – применяют при жалобах на головную боль и дискомфорт в спине для исключения патологий других органов;
- электромиографии – отображает силу мышечного корсета, поддерживающего спину;
- КТ – позволяет увидеть расположение межпозвонковых дисков и сосудов;
- МРТ – проводят для выявления неврологических признаков других патологий;
- кардиограммы – назначают при жалобах на болевые ощущения в грудной клетке;
- анализов крови и мочи – позволяют исключить вирусные и инфекционные заболевания.
После сбора всей информации специалист анализирует данные, уточняет диагноз. На ранней стадии признаки дегенерации позвонков можно спутать с другими патологическими процессами. Врач ставит диагноз и назначает лечение в зависимости от стадии болезни.
Лечение ювенильного остеохондроза
В большинстве случаев остеохондроз поясничного отдела позвоночника и шеи проявляется искривлением без выраженной боли. В связи с этим лечение будет направлено на устранение деформации. В первую очередь, назначается лечебный массаж и гимнастика. Благодаря этому можно не только остановить процесс дегенерации, но и существенно улучшить состояние больного.
Выполнять массаж следует в специализированном учреждении после назначения врача. Особенно выраженный эффект будет, если выполнять ЛФК и массаж одновременно. Как правило, для достижения эффекта требуется 10–20 посещений. Кратность массажа определяется индивидуально. В то же время, не стоит надеяться, что на этом лечение будет окончено. Важно на протяжении длительного времени выполнять подобные курсы 2–3 раза в год.
Помимо массажа для обеспечения равномерного распределения нагрузки могут использоваться специальные корсеты, воротники и пояса. В результате их применения удается создать анатомически правильные изгибы позвоночника, что обеспечивает здоровую осанку.
Особенно выраженный эффект дает физиотерапия. Сюда входит УВЧ, фонофорез, электрофорез и так далее. Выполняются они также 2–3 раза в год по назначению врача. Не стоит игнорировать современные методы, например, иглорефлексотерапию. Воздействие на биологически активные точки с помощью специальных игл дает возможность снять повышенный тонус с мышечного каркаса, что способствует нормальному формированию изгибов позвоночника.
При выраженной клинике и быстром прогрессировании патологии следует подключать лекарственные препараты. В первую очередь, это хондропротекторы. Они могут использоваться как в виде таблеток и капсул, так и в виде мазей или гелей. Благодаря им удается остановить процесс дегенерации хрящевой ткани и увеличить высоту хрящей, что способствует уменьшению болей.
Помимо этого, обязательными будут витамины и микроэлементы. Не стоит забывать о рациональном питании. При выраженных болях могут потребоваться обезболивающие препараты, которые также применяются как в виде пероральных форм, так и в виде мазей.
У подростков лечение обычно заключается в занятиях лечебной физкультурой, посещении курса массажа, нормализации питания. Также может быть показана мануальная терапия, занятия в бассейне, прием витаминов при необходимости. Лекарственные препараты детям назначают крайне редко, максимум глицин при поражении шейного отдела, чтобы улучшить память и сон.
Такое лечение необходимо для того, чтобы укрепить мышцы, улучшить питание позвоночника. Благодаря этим мерам хрящевая ткань быстро восстановится, ведь детский организм быстро растет, и впоследствии при соблюдении мер профилактики о патологии можно будет забыть навсегда.
Если ребенок не прошел лечение в детском или подростковом возрасте, ситуация сильно ухудшается. В таком случае обязательно направляют на массаж, лечебную физкультуру, но кроме этого назначаются еще и препараты для снятия воспаления, боли, мышечного спазма. В особо тяжелых случаях может понадобиться даже хирургическое вмешательство, например, для восстановления поврежденного участка позвоночника или удаления грыжи.
Как правило, от остеохондроза у взрослых избавиться практически невозможно. Забыть о болях можно только в одном случае, если всю жизнь тренироваться в спортивном зале, чтобы постоянно поддерживать мышцы спины крепкими. Тогда мышечный каркас не позволит дальше разрушаться позвоночнику, и человек не будет ощущать боли.
Лечение заболевания длительное, предполагает ряд систематических процедур — ЛФК, правильно подобранный комплекс упражнений, не провоцирующий болевой синдром. Врачом назначается плавание, массаж, освобождение от непосильных физических нагрузок, ношение специального корсета.
К комплексу физических лечебных упражнений назначают медикаментозное лечение, для хорошей работы системы кровообращения, снятия повышенного тонуса мышц, устранения боли. Лечение ювенильного остеохондроза направлено на то, чтобы остановить прогрессирование заболевания, остановить деформацию позвонков. Если диагноз ювенильного остеохондроза поставлен вовремя, болезнь диагностирована на ранних стадиях, исход будет благоприятный.
Эффективное лечение ювенильного остеохондроза заключается в длительном и системном применении различных комплексов ЛФК, массажа, плавания, методик разгрузки юношеского позвоночника. Все перечисленное позволяет максимально укрепить мышечный корсет ребенка, значительно улучшить кровообращение в поврежденном участке спины, восстановить обменные процессы и подвижность пораженных позвонков.
Помимо этого специалистом может быть рекомендовано в индивидуальном порядке ношение специального современного корсета с пелотом на вершине деформации в районе пораженных костных элементов в положении переразгибания позвоночного столба.
Специальный позвоночный корсет
Стоит отметить и иную неотъемлемую составляющую консервативного лечения – противовоспалительные и анальгетические препараты, подбираемые специалистом строго с учетом возрастной категории пациента, его индивидуальной восприимчивости, наличия иных противопоказаний.
Отдельной графой упоминаются препараты для восстановления структуры позвоночного столба – хондропротекторы, применяемые для предотвращения дальнейшего дегенеративного видоизменения межпозвоночных дисков. Невозможно себе представить лечебный процесс и без витаминных комплексов – поддерживающих не окрепшие силы юношеского организма в борьбе с недугом.
Препарат хондропротектор
Если патология была выявлена уже на стадии, когда патологические видоизменения позвоночника достигли максимальной деформации, специалистами принимается решение о необходимости проведения оперативного вмешательства. В этом случае требуется именно оперативным путем удалить поврежденные сегменты, зафиксировать правильное положение позвонков с помощью специальных медицинских конструкций.
Вовремя проведенные лечебные процедуры многократно повышают шансы ребенка на дальнейшую здоровую, полноценную жизнь.
Лечение юношеского остеохондроза проводится по той же тактике, что и лечение обычного остеохондроза. Единственное отличие заключается в том, что при данном заболевании лечение должны быть начато немедленно, так как при переходе его в тяжелые формы возможно развитие инвалидности (что, впрочем, случае редко).
Лечение юношеского сколиоза подразумевает применение следующих методов консервативной терапии:
- Ежедневная 10-15 минутная гимнастика после пробуждения для подготовки позвоночника к новому дню и укреплению его мышц.
- Индивидуально подготовленный врачами курс лечебной физкультуры (ЛФК) для укрепления мышечного корсета спины.
- Физиотерапевтические и массажные процедуры длительным курсом (более двух месяце). В некоторых случаях показана мануальная терапия, но обговариваться это должно с лечащим врачом.
- Занятие активными видами спорта, кроме тех, что сопряжены с травмами позвоночного столба или головы (то есть единоборства под запретом до излечения заболевания).
Профилактика
Профилактика юношеского остеохондроза хотя и эффективна, но не дает стопроцентной гарантии защиты от данного заболевания. Прежде всего потому, что иногда данная патология возникает спонтанно и без видимых причин.
Но чтобы минимизировать риск развития данной болезни прививайте своему ребенку следующие рекомендации как жизненный план:
- ежедневная гимнастика, причем не обязательно с поднятием тяжестей или сложными физическими упражнениями;
- правильное и рациональное питание, включающее побольше фруктов, овощей и мясных изделий (желательно нежирных);
- занятие активными видами спорта, наиболее предпочтительными являются футбол, баскетбол, теннис и плавание;
- минимизация нахождения в одном положении (например, каждые полчаса после чтения сидя или лежа нужно вставать и делать разминку для ног и шеи, даже если они не болят);
- совет для родителей: при любых жалобах ребенка на свое самочувствие, пускай даже вам кажется, что он их выдумывает, нужно вместе посещать врача.
Для детей применяется продолжительная комплексная безоперационная терапия, которая состоит из консервативных методов лечения. В первую очередь подключается гимнастика из комплекса лечебно-профилактической физкультуры. Это общеразвивающие упражнения по 10-15 минут в день.
Упражнения будут вызывать боль в пораженных отделах, поэтому их объединяют с приемом болеутоляющих и противовоспалительных средств, например, Ибупрофен, Нурофен. Обязательно к комплексу терапии включают общую активизацию тела: частые пешие прогулки, плаванье в бассейне.
В некоторых случаях врачи рекомендуют носить специальные корректирующие корсеты. К общей терапии подключают физиотерапевтические процедуры:
- лазер,
- УВЧ,
- грязевые ванны,
- массаж.
Если соблюдать всем рекомендациям и правильно лечиться, болезнь можно убрать в течении года.
Как лечить ювенильный остеохондроз позвоночника? К счастью, лечение юношеского остеохондроза хотя и продолжительное, но достаточно простое, а сама схема лечения немногим отличается от схемы лечения для взрослых пациентов. Применяется исключительно консервативная безоперационная терапия.
Консервативная терапия при юношеском остеохондрозе подразумевает применение следующих лечебных методик:
- Выполнение физических упражнений из комплекса лечебно-профилактической физкультуры (ЛФК). Общая гимнастика через 10-15 минут после пробуждения.
- Прием болеутоляющих и противовоспалительных медикаментозных средств (при наличии веских оснований, так как такие препараты нежелательны детям).
- Общая активизация: частые пешие прогулки, выполнение любой умеренной физической работы (например, уборка в доме).
- В сложных случаях может потребоваться ношение ортопедических корректирующих корсетов, бандажей или воротников для шеи.
- Физиотерапевтические (УВЧ, лазер, лечение в грязевых ваннах) и массажные (без мануальной терапии!) процедуры курсом в несколько месяцев.
Прогноз при юношеском остеохондрозе крайне благоприятный. При адекватной и своевременной терапии болезнь удается убрать в течение года.
Терапия ювенильного остеохондроза
На всех стадиях заболевания врачи стараются проводить консервативную терапию. Ее эффективность достигается за счет длительного и системного подхода. Цель – укрепить мышечный каркас и исправить формирующийся позвоночный столб.
К основным методам лечения относятся:
- лечебная физкультура;
- массаж;
- физиотерапевтические процедуры.
Курс упражнений для лечебной физкультуры зависит от поврежденного участка, стадии болезни и возраста пациента. Гимнастику проводят, исключая резкие движения. Если при выполнении возникли болевые ощущения, тренировку заканчивают.
На заметку. Специалисты рекомендуют дополнить физкультуру периодическим посещением бассейна. Плавание улучшает кровообращение и активизирует обменные процессы. Горизонтальное положение и вода снимают нагрузку с позвонков. Активные движения укрепляют и стимулируют мышцы.
Массаж направлен на расслабление, снятие болевого синдрома, остановку воспалительного процесса. Специалист подготавливает спину растирающими движениями, выявляет болезненные места и точки. Разминает мышцы, прорабатывая отдельные части спины, и заканчивает спокойным поглаживанием.
Физиотерапевтические процедуры проводят для снятия болевых ощущений, воспаления, улучшения циркуляции крови. Обычно назначают УВЧ, фонофорез, электрофорез.
При прогрессирующей деформации показан прием лекарственных препаратов – хондропротекторов, которые питают хрящевые ткани, улучшают их упругость и активизируют восстановление. Наиболее популярны «Артрон Комплекс», «Артра», «Дона». Из витаминов рекомендованы «Дуовит», «Компливит». Отдельно может быть назначен комплекс витаминов группы В. Лекарственные средства имеют возрастное ограничение и принимаются только по назначению врача.
В тяжелых случаях (при неэффективности терапии) назначают хирургическое лечение. В процессе операции удаляют разрушенные позвонки, фиксируя правильное положение специальными конструкциями.
Последствия
Если присутствует шейный остеохондроз, то последствия могут быть весьма печальными, так как шея напрямую связана с кровоснабжением мозга. Могут появиться проблемы со слухом, зрением, болезни щитовидки, вестибулярные нарушения, снижение давления.
В грудном отделе будет поражаться сердце, легкие, кишечник. Станут частыми бронхиты, астмы, тошнота, рвота, гастрит, может развиться панкреатит, появятся проблемы с желчным, кишечником, например, непроходимость, а также почками.
Остеохондроз поясничного отдела приведет к заболеваниям почек, воспалительным процессам мочеполовой системы, частыми циститами. Также возможно развитие паралича нижних конечностей.
Мнение специалиста: группа риска
По мнению врачей, занимающихся лечением ювенильного остеохондроза позвоночника, существует несколько предрасполагающих к его возникновению факторов:
- Генетическая предрасположенность.
- Чрезмерная физическая нагрузка.
- Малоподвижность.
- Нарушение развития костных тканей.
- Слишком быстрый рост.
- Неправильное питание.
- Избыточный вес.
- Травмы.
Врачи рекомендуют обратить пристальное внимание на питание и правильную физическую нагрузку ребенка, входящего в группу риска. Его рацион должен включать продукты, содержащие кальций, фосфор и витамин Д, необходимые для правильного формирования костного скелета. К ним относятся молочные продукты, рыба, орехи, черный хлеб.
Профилактика остеохондроза
Как и в любом другом случае, остеохондроз проще предупредить, чем потом долго лечиться таблетками и посещать кабинет физиотерапии. Поэтому особое значение должно уделяться именно профилактике. У детей она заключается в соблюдении следующих правил:
- грамотный выбор обуви, исключающий плоскостопие;
- рациональное питание;
- ограничение времени, проведенного перед компьютером;
- сохранение осанки;
- выполнение ежедневных упражнений;
- частые прогулки на свежем воздухе;
- оптимальное распределение нагрузки на позвоночник;
- исключить поднятие тяжестей;
- недопущение избытка массы тела.
При соблюдении всех рекомендаций врача прогноз у патологии благоприятный. Но важно запастись терпением и выполнять массаж и ЛФК регулярно, а не ограничиваться одним курсом в 2–3 года. Если ребенку поставлен данный диагноз, он должен постоянно находиться на учете у невропатолога и регулярно приходить назначенное лечение. Только так можно будет избавиться от патологии и избежать инвалидности.
Если у ребенка диагностировали юношеский остеохондроз, или имеется к нему склонность, то меры профилактики ему придется соблюдать всю жизнь, чтобы не допустить развития патологии:
- Необходимо каждый день делать зарядку;
- Рекомендуется несколько раз в неделю посещать тренажерный зал или бассейн, чтобы укреплять мышцы спины;
- Очень важно следить за питанием, оно должно быть полезным и сбалансированным;
- Также важно не допускать возникновения лишнего веса, чтобы не создавать дополнительную нагрузку на позвоночник и суставы;
- Прекрасной профилактической мерой является курортно-санаторный отдых, с умеренными солнечными ваннами, купанием в море.
В целом профилактика остеохондроза – это здоровый и активный образ жизни. Ребенка не нужно заставлять посещать тренировки, его нужно записать в спортивную секцию, где ему будет интересно, готовить ему вкусную, но натуральную и полезную еду. Тогда ребенок вырастет здоровым, красивым и самое главное, счастливым человеком.
С самого раннего детства нужно следить за осанкой ребенка. Если уже замечаются какие-то нарушения, следует обратить на это внимание и применить корректирующие корсеты. Также надо сбалансировано питаться, чтобы вместе с едой в детский организм попадало достаточное количество витаминов, минералов и других полезных веществ.
Нужно следить за весом ребенка и смотреть, чтобы он не набирал лишних килограммов, так как это ведет к нарушению веществ и других процессов. Дети должны всегда заниматься спортом, активно двигаться, плавать, прыгать, ходить на пешие прогулки, больше времени проводить на свежем воздухе. При склонности к развитию юношеского остеохондроза надо следить, чтобы ребенок не травмировался и правильно выполнял физические упражнения.
Остеохондроз – заболевание, приводящее к болям и необратимым последствиям в любом возрасте. Профилактика позволяет снизить риск возможной патологии. Заниматься ею необходимо с раннего возраста.
Основные правила, которые нужно соблюдать, чтобы снизить риски развития болезни:
- активный образ жизни;
- сбалансированный рацион;
- правильный режим труда и отдыха;
- грамотно подобранное рабочее место;
- контроль за осанкой;
- ежедневная гимнастика.
https://www.youtube.com/watch?v=HcUGixqyOrU




Оставить комментарий