- Что такое
- Виды, степени искривления позвоночника по медицинской классификации сколиозов
- Где лечат сколиоз в Москве и Санкт-Петербурге?
- Статьи по теме
- МЕТОДЫ ВЫТЯЖЕНИЯ
- Классификация Кобба
- Грудной сколиоз
- Клиника и диагностика сколиотической болезни
- Лечение детей и подростков
- Причины возникновения и развития
- Профилактика
- Симптомы
- Этиология и патогенез сколиотической болезни
Оглавление
- 1 Что такое
- 2 Виды, степени искривления позвоночника по медицинской классификации сколиозов
- 3 Где лечат сколиоз в Москве и Санкт-Петербурге?
- 4 Классификация Кобба
- 5 Клиника и диагностика сколиотической болезни
- 6 Лечение детей и подростков
- 7 Причины возникновения и развития
- 8 Профилактика
- 9 Симптомы
- 10 Этиология и патогенез сколиотической болезни
Что такое
Сколиоз — это сложная стойкая деформация позвоночника, при которой он смещается в трех направлениях. С развитием патологии ребра и кости грудины меняют свое физиологически правильное положение, как и внутренние органы.
Как правило, сколиоз является приобретенной патологией. Причиной могут стать травмы, сутулость на протяжении длительного времени и т.п. В большинстве случаев заболевание начинает развиваться в детстве, чаще у девочек. Случаи начала развития сколиоза у взрослого человека очень редки.
Сколиоз – это заболевание опорно-двигательного аппарата и характеризуется боковым искривлением позвоночника.
Ошибочно думать, что если глотать таблетки для укрепления спины и позвоночника в виде кальция, проблема будет решена. Нет. Только укрепление мышц спины, которые как корсет держат позвоночник, способно возвратить желаемое здоровье и здоровую спину.

Сколиоз третей степени
Виды, степени искривления позвоночника по медицинской классификации сколиозов
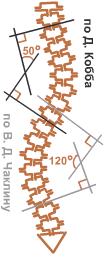
Степень тяжести сколиоза определяется величиной S-образного искривления позвоночника. Для получения числовой характеристики искривления делается рентгеновский снимок. Затем на верхнем участке искривления перпендикулярно позвоночнику проводятся две линии — у верхнего и нижнего позвонков, между которыми заключено искривление.
Далее строятся две линии, перпендикулярные этим. Угол между вторыми линиями в градусах — это и есть мера степени искривления. Если позвоночник абсолютно прямой, то первые две линии будут горизонтальными, а две вторые — вертикальными (и потому параллельными между собой).
Согласно методу Джона Кобба, в нормальном случае угол между параллельными прямыми считается равным 0 градусов, и потому у слабых сколиозов число градусов близко к 0, а чем сильнее степень сколиоза, тем дальше это число от 0.
Согласно методу В.Д.Чаклина, угол между параллельными прямыми считается равным 180 градусам, и потому у слабых сколиозов число градусов близко к 180, а чем сильнее сколиоз, тем дальше это число от 180.
Для нижнего участка измерения проводятся точно так же.
В следующем разделе дана классификация степеней тяжести в соответствии с методикой Кобба.
- Сколиоз 1 степени. Боковое отклонение невелико (до 10 градусов). Степень скручивания тоже мала (скручивание определяется в виде отклонения остистых отростков от средней линии и асимметрии корней дужек).
- Сколиоз 2 степени. Первичная дуга искривления составляет 10-25 градусов. Скручивание выражено заметно. На рентгеновских снимках видна деформация тел позвонков в верхней части искривления. Из-за скручивания позвоночника можно клинически определить мышечный валик.
- Сколиоз 3 степени. Первичная дуга искривления составляет 25-40 градусов. Деформация выражена еще ярче, имеется большой реберный горб, сильная деформация грудной клетки. Рентгенограмма показывает, что в верхней части искривления и прилегающих зонах есть позвонки клиновидной формы.
- Сколиоз 4 степени. Угол основного искривления составляет 40-90 градусов. Тяжелое обезображивание туловища. Задний и передний реберный горб, деформация таза и грудной клетки, кифосколиоз грудного отдела, обезыствествление связочного аппарата. Рентгенограммы показывают сильную клиновидную деформацию тел грудных позвонков.

Чем выше степень деформации, тем опасней болезнь. По углу искривления позвоночника выделяют:
- 1 степень – патология незаметна, не вызывает болевых ощущений, дискомфорта. Угол кривизны 10 градусов.
- 2 степень – визуально просматривается кривой позвоночник, плечи размещены несимметрично. Угол не больше 25 градусов.
- 3 степень – просматривается реберный горб, нарушается дыхание, начинаются симптомы сердечной недостаточности, общая слабость организма. Угол деформирования не больше 40 градусов.
- 4 степень – самая сложная форма. Угол больше 50 градусов. Диафрагма давит на внутренние органы, отекают конечности, сильно выражен болевой синдром. Больному ставят инвалидность, потому что самостоятельно жить и работать он не может.
По изменению степени деформации делят на два вида:
- фиксированный;
- нефиксированный.
Фиксированный сколиоз имеет врожденное происхождение. При нагрузках позвонки практически не меняют положение.
Нефиксированный сколиоз проявляется у людей, которые долго пребывают в неправильном положении (студенты, ученики, офисные работники). Позвонки частично могут смещаться.

Степени сколиоза
Сколиоз у взрослых можно разделить на несколько степеней развития. Они выражаются в том, насколько градусов произошло отклонение от нормы. Угол может быть разным в зависимости от того, в каком положении находится тело, поэтому выделяют стабильный и нестабильный изгиб.
При нестабильном виде угол будет меньше в положении лежа, тогда нагрузка на позвоночник становится меньше. При стабильном виде он останется таким же. На разных стадиях сколиоз проявляется по-разному. К начальным признакам добавляются другие, более тяжелые. Точную картину можно получить по рентгеновским снимкам.
В медицине выделяют 4 степени сколиоза позвоночника:
- I стадия: угол менее 10 градусов. При этом у человека заметны следующие признаки недуга: сутулость, голова опущена, талия асимметрична, плечи могут быть разной высоты.
- II стадия: угол от 11 до 25 градусов. Позвонки заметно скручиваются вокруг продольной оси, при этом в области поясницы формируется валик из мышц.
- III стадия: угол от 26 до 50 градусов. К вышеуказанным признакам добавляется реберный горб, и передние дуги ребер начинают явно выступать. Мышцы на животе заметно слабеют, возможны контрактуры.
- IV стадия: угол — более 50 градусов. При этом нарушается работа практически всех систем и органов, особенно это касается опорно-двигательной, сердечно-сосудистой, дыхательной и пищеварительной систем. Искривляется таз, и ноги приобретают неестественно асимметричное положение.
Различают 4 степени сколиоза:
- 1-я степень практически не видна. Её можно увидеть только без одежды. В одежде определить трудно. Искривление при ней минимальное. Большая часть населения земного шара имеет 1 и 2 степень сколиоза. Это небольшие отклонения от нормы и вреда для здоровья 1 степень не несёт. Отклонение от оси на 10 градусов.
- 2 степень уже отклонена на 11-25 градусов от оси. Коррекцию можно сделать гимнастическими упражнениями и привести в норму после 1 степени, а при назначении 2 степени необходимо принимать срочные меры, поскольку быстро прогрессирует и может принести вред здоровью.
- 3 и 4 встречаются редко. Это патология встречается у 10% людей. Она с трудом подаётся консервативному лечению. Подразумевают под собой искривление не только грудного отдела, но и поясничного. Запущенные процессы этих стадий требуют оперативного вмешательства.

Степени сколиоза
 Истории наших читателей!
Истории наших читателей!Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи… Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Где лечат сколиоз в Москве и Санкт-Петербурге?
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Как большинство заболеваний опорно-двигательного аппарата, сколиозы поддаются консервативному лечению, в основе которого лежат улучшение качества мышечного корсета и мягких тканей, препятствование дегенеративным процессам (особенно если имеют дело со структурным сколиозом).
Процессы, вызывающие дегенерацию костной ткани, лечатся по профилю заболевания, но восстановление тканей межпозвоночных дисков и связок, соединяющих позвонки – задача для лекарств – хондропротекторов.
Улучшенное питание и рост хрящевых тканей вызывают снижение давления краев позвонков на внешние края фиброзных колец в дисках. Благодаря увеличению расстояния между телами позвонков высвобождаются нервные корешки, зажатые в уменьшенных фораминальных отверстиях под суставами с внутренней стороны дуги.

Болевой синдром, сопровождающий эти зажимания, и воспаление раздраженных миелиновых оболочек нервов снимаются нестероидными противовоспалительными средствами (НВПВ). Мышечные релаксанты улучшают действие НВПВ. Если боль слишком сильна, прибегают к анальгетикам.
Лечение ранних стадий сколиоза базируется на ЛФК. Ослабление мускулатуры спины является одной из главных причин прогрессирующего искривления, и, соответственно, перед пациентом стоит задача укрепить мышцы, перераспределить нагрузки, действующие на позвоночный столб.
Комплекс упражнений зависит от специфики искривления. Силовые упражнения должны сочетаться с тракционными. Особенно рекомендуется плавание – вид спорта, сочетающий в механике движений все виды упражнений на укрепление глубоких и внешних мышц спины, грудных и абдоминальных (косых). Коррекция осанки (статические упражнения) дает положительный эффект при постоянных повторениях.
Для уменьшения вертикальных нагрузок рекомендуется ношение корсета. Жесткая конструкция способна весь день поддерживать позвоночник, не способный сопротивляться давлению. Маленьким пациентам с сильными искривлениями позвоночника прописываются ортопедические кроватки, создающие такой же эффект.
Сколиозы высоких степеней, особенно при прогрессирующей дегенерации позвонков, могут потребовать хирургического вмешательства. Хирурги устанавливают на искаженные позвонки фиксаторы из титана и инертных сплавов.
Как правило, большие искривления (IV-я степень) уже приводят к разрушению межпозвоночных дисков, которое также можно предотвратить оперативным путем. Частичная замена диска и высвобождение нервных корешков и сосудов приводят к улучшению гибкости отдела позвоночника, снижают или полностью убирают постоянные боли. Операции проводятся на взрослых пациентах, позвоночники которых уже полностью сформировались.
Статьи по теме
Так как этиологические моменты еще полностью неясны , в лечении множество трудностей . Этиологического лечения сколиотической болезни нет . Множество работ посвящено хирургическому лечению сколиотической болезни , разработаны самые различные операции . Но основным методом лечения является консервативный , особенно ранних стадий сколиоза .
Исторически в лечении сколиоза можно выделить четыре периода (В. Д. Чаклин , 1966 г.) : первый период — чисто консервативное лечение , второй период — операция на мягких тканях , третий период — фиксация позвоночника , четвертый период — возможность операции на телах позвонков .
Консервативный метод позволяет бескровным путем предотвратить прогрессирования искривления , а в ранних степенях добиться исправления деформации . Так , А. В. Каптелин ( 1963 г. ) лечил с первой степенью сколиоза за 65 дней и получил полное устранение деформации у 25 больных , в то время , как из 42 больных со второй степенью устранена деформация лишь у одного больного . А. Г.
Об эффективности лечения именно в ранних степенях сколиоза пишут И. Г. Исаакян ( 1963 г. ) , З. А. Ляндрес , С. А. Барторелли , Н. В. Головинская .
Для того , чтобы получить хорошие результаты в лечении сколиотической болезни , Е. К. Никифорова , М. Н. Гончарова , З. А. Ляндрес (1968 г.) предлагают : широкое применение профилактических мероприятий , раннюю диагностику , выявление начальных форм сколиоза у детей и раннее консервативное лечение , отработанную методику функционального лечения в амбулаторных условиях , применение современных прогрессивных методов оперативного лечения , длительное стационарное лечение прогрессивных форм сколиоза, диспансерное наблюдение за больными до окончания роста .
Разный процент удовлетворительных результатов при консервативном лечении сколиоза , видимо , связан с тем , что в поликлинике такое лечение проводить трудно из-за недисциплинированности больных , невозможно создать режим разгрузки позвоночника .
Издавна пытались лечить сколиоз при помощи корсетов самой различной конструкции , но эффективность такого лечения сомнительна . И. Г. Гусева ( 1954 г. ) считает , что протезная помощь необходима только при болезненных , резко прогрессирующих формах .
Выступает против гипсовых корсетов , так как при длительном ношении их наступает атрофия мышц туловища . При электромиографическом исследовании мышц , при применении корсетов типа КР4-08 ( И. Н. Новикова , Г. И. Аксенова , Л. Н.
Ткаченко , 1974 г. ) выяснилось , что активность мышц живота и спины снижается . Причем основная кривизна не поддается исправлению ( Б. П. Попов , Л. Г. Капичникова , 1961 г. ) , а исправляется дуга противоискривления .
Подтверждениями этому могут быть исследования С. П. Козловского , О. С. Казарина , И. Т. Чеостаренко ( 1977 г. ) Авторы провели работу на выявление эффективности вытяжения в коррегирующем корсете и пришли к выводу , что вытяжение в корсете не оказывает существенного влияния на дугу искривления .
Следовательно , назначение коррегирующего корсета нецелесообразно . И еще очень большой недостаток коррегирующих корсетов — это развитие челюстно-лицевой деформации , частота которой достигает 90 % .
МЕТОДЫ ВЫТЯЖЕНИЯ
Метод вытяжения при сколиозе основан на том же принципе , на котором применяют вытяжение при контрактурах и деформациях конечностей . При сколиозах 2 и 3 степени имеется контрактура мышц и отклонение туловища в сторону от вертикальной оси .
Больного укладывают на жесткую койку в наклонном положении и применяют тягу за пояс , охватывающей таз и нижний отдел позвоночника . Тягу распределяют равномерно справа и слева по 5-10 кг. В зависимости от возраста и степени сколиоза .
Одновременно применяют вытяжение за подбородок и затылочную кость петлей Глиссона грузами в 1-3 кг. В течении дня тягу снимают 3-4 раза , применяют массаж , укрепляют группу атонических мышц . Для исправления бокового отклонения туловища одновременно с продольным вытяжением применяют боковую тягу , усиливающую действие коррегирующих сил .

Сколиоз у младенца
| Название клиники | Адрес | Стоимость |
| Клиника лечения позвоночника и суставов | Москва, Стартовая улица, 7. | Стоимость мануальной терапии позвоночника 2000 руб.
Консультация вертебролога 1200 руб. |
| Международный хирургический центр | Москва, ул.1905 года, д.7 стр.1. | Приём врачей первичный 1700руб.
Мануальный 1700 руб. По отдельности каждого (шейного, пояснично-крестцового) 5000 руб. |
| Медицинская клиника MED 4YOU | Москва, ул. Палихина д. 1, корпус 1. | Приём специалистов от 1500 руб.
МРТ всех отделов позвоночника 11500 руб. |
| Центр лечения сколиоза | Санкт-Петербург, Невский проспект, 53. | Приём, осмотр и консультация 2000 руб.
Повторный осмотр 1500 руб. |
| Центр Долголетие | Санкт-Петербург, ул. Бронницкая, 15 | Приём и осмотр первичный до2000 руб.
Вторичный 1500 руб. |
| Медицинский центр Династия | Санкт-Петербург, ул. Репищева, 13. | Приём, осмотр и консультация врачом высшей категории — 1500 руб. |
Классификация Кобба
Очень важна правильная и своевременная диагностика для назначения адекватного лечения сколиоза.
Деформация позвоночника при рассматриваемом недуге классифицируется, в зависимости от происхождения, по шести группам:
- Патологии, имеющие миопатическое происхождение. Эта группа искривлений позвоночника связана с недостаточным развитием мышечной ткани, а также связок. К ним можно отнести и искривления позвоночника рахитического происхождения, поскольку в результате рахита наблюдается дистрофия не только костей скелета, но и нервно-мышечных волокон.
- Деформации позвоночника неврогенной этиологии. Заболевания данной группы возникают как следствие после перенесения пациентами:
- Нейрофиброматоза.
- Паралича спастического характера.
- Полиомиелита.
- Сирингомиелии.
- Патологических изменений в межпозвонковых дисках.
- Радикулита.
- Болей в пояснице.
- Искривления позвоночника диспластического характера. Возникают при врожденных аномалиях формирования ребер, позвонков, различных формах дисплазии.
- Деформации позвоночника рубцовые образуются при перенесении пациентами пластических операций на грудной клетке, ожогов, других повреждений, связанных с возникновением рубцов.
- Искривление позвоночника травматического происхождения. Данные типы патологий развиваются в результате вывихов или переломов позвоночника, а также на почве изменений, произошедших в теле позвонков вследствие перенесенной травмы.
- Деформации позвоночника идиопатической этиологии. Происхождение данной формы искривления позвоночника во многом остается науке неясным до настоящего времени.
Кроме того, рассматриваемое заболевание классифицируется в зависимости от формы образовавшегося искривления:
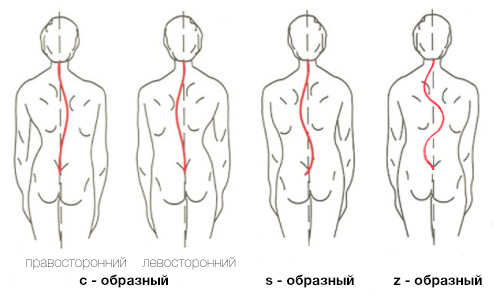
- Деформация позвоночника с одной дугой искривления носит название С-образной.
- Если дуг искривления две – это S-образный тип.
- Тремя дугами искривления характеризуется ∑-образный.
По характеру локализации виды искривлений позвоночника бывают следующие:
- Пояснично-крестцовый. Происходит деформирование LV и SI позвонков клинообразной формы.
- Поясничный. Более всего встречается левосторонний, легкой формы течения, с подвывихами в области LV и SI.
- Грудопоясничный. Представляет собой промежуточную форму между грудным и поясничным искривлениями позвоночника. Сопровождается двумя вторичными дугами искривления.
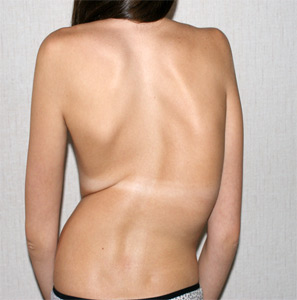
- Грудной. Эта форма одна из наиболее опасных, поскольку в этом случает весьма часто образуется реберный горб. При этом грудная клетка и позвоночник смещаются в разных направлениях.
- Шейно-грудной. Происходит искривление шеи. При этом наблюдается вынужденный наклон головы. Сопровождается косым расположением носа, ассиметрично расположенными глазами. В позвонках происходят структурные изменения клиновидного характера.
Классификация данного заболевания по статической функции позвоночника:
- Некомпенсированная форма характеризуется тем, что вертикальная линия оси, идущая от верхушки седьмого позвонка, не направлена вдоль межягодичной складки, поскольку отклонена в сторону.
- При компенсированной форме вертикальная ось пересекает складку между ягодицами.
В зависимости от степени деформации при нагрузках на позвоночник искривления позвоночника подразделяются на:
- Стабильное, или фиксированное.
- Нестабильное, или нефиксированное.
По клиническому течению бывают следующие типы заболевания:
- Прогрессирующий. У детей наиболее опасный возраст, когда искривление позвоночника может стать прогрессирующим — от 10 до 16 лет.
- Непрогрессирующий.
Важно начать лечить детей при первых признаках заболевания — тогда можно избежать тяжелых последствий!
Искривление позвоночника классифицируется также в зависимости от тяжести заболевания:
- Искривление позвоночника I степени представляет собой небольшое деформирование дуги позвоночника первичного характера. Угол бокового искривления может при этом доходить до десяти градусов. Внешне такое искривление выражается не слишком заметной сутулостью и ассиметрией плеч, лопаток и мышц. При разгрузке – когда человек принимает горизонтальное положение – искривление исчезает.
- Деформация II степени гораздо более заметен визуально. При разгрузке симптоматика полностью не меняется. Угол первичного отклонения увеличивается при этом до 20-30 градусов. Данное искривление позвоночного столба уже сопровождается периодическими болями в спине. Несимметричность плеч и лопаток ярко выражена. Может наблюдаться небольшой реберный горб.
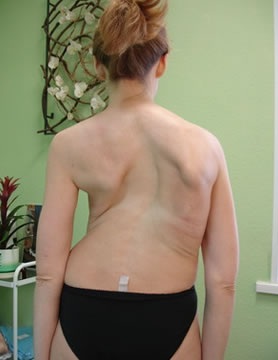
- Для III степени характерен выраженный реберный горб и сильная деформация грудной клетки. Первичная дуга искривлена под углом от сорока до шестидесяти градусов. Это искривление позвоночника сопровождает стойкий, постоянный болевой синдром в области спины.
- Патология IV степени является тяжелым заболеванием, сопровождающимся деформацией тазовых костей, грудного отдела позвоночника, всего туловища человека. Этой степени тяжести сопутствует деформирующий спондилоартроз. Также могут наблюдаться серьёзные нарушения функций лёгких и сердца. Угол основного искривления — свыше 60 градусов.
В.Д. Чаклин ( 1973 г. ) выделяет шесть основных групп бокового искривления позвоночника :
- врожденные сколиозы
- нейродиспластические сколиозы
- миелодисплазии и дизрафический статус
- сирингомиелия
- нейрофиброматоз
- миопатии и болезнь Фридрейха
- неврогенные сколиозы
- после полиомиелита
- после менингоэнцефалита , церебральных параличей
- болевые нервно-рефлекторные
- дистрофические и дисгормональные сколиозы
- идиопатические сколиозы
- сколиозы от различных причин : торакогенные , после травмы, туберкулеза и опухолей позвоночника .
Врожденный сколиоз обусловлен деформацией, которая развилась на почве изменений в костном скелете позвоноч-ника: синостоз ребер с одной стороны, добавочные ребра и полупозвонки, синостоз остистых отростков, дефекты дужек, дисплазия пояснично-крестцового отдела.
Диспластический сколиоз — спондилолиз, незаращение дужек позвонков, одно-сторонняя сакрализация и люмбализация. Общность врож-денного происхождения заставляет объединить оба понятия по этиологии в одну форму врожденного сколиоза.
Неврогенный сколиоз в основном возникает в результате перенесенного полиомиелита и причиной его является на-рушение равновесия со стороны мышц спины и косых мышц живота. К группе неврогенных относят также сколиоз на почве миопатии, сирингомиелии, нейрофиброматоза, спасти-ческих параличей и др.
Статический сколиоз чаще всего возникает вследствие поражения сустава нижней конечности ( анкилоз, врожден-ный вывих бедра и др. ), сопровождающегося ее укорочением с последующим стойким изменением позвоночника.
Идиопатический сколиоз — наиболее распространенная форма, однако происхождение ее до настоящего времени не-ясно. Некоторые авторы так называемый рахитический ско-лиоз относят к идиопатическому. Однако особенности ряда биохимических процессов позволили признать, что в основе идиопатической формы сколиоза лежит гормональное начало.
Большинство же авторов, отмечая нарушения нервно-мы-шечного равновесия при этой форме сколиоза, считали при-чиной его возникновения или полиомиелит, или какие-либо нейродистрофические процессы ( особенно в мышечной тка-ни ).
В настоящее время наиболее рациональной является клас-сификация, предложенная М.В. Волковым, Е.К. Никифоровой и А.Ф. Каптелиным, которые делят всех больных сколиозом на две группы: с врожденными и приобретенными формами.
К врожденным сколиозам относят врожденную аномалию развития позвоночника, дисплазию пояснично-крестцового отдела, семейный сколиоз и др.; а к приобретенным — рахи-тический, паралитический, статический и идиопатический.
1-я степень — С трудом улавливаемое искривление позво-ночника во фронтальной плоскости, кото-рое определяется и не исчезает в положе-нии лежа. В положении наклона вперед можно найти мышечный валик в пояснич-ной области.
2-я степень — отчетливо определяется боковое искрив-ление позвоночника, при подтягивании за голову не исчезает, намечается реберный горб. На Р-гр. угол искривления равен 11-30 градусов и отмечается торсия позвонков.
3-я степень — наиболее тяжелая деформация, влекущая за собой возникновение изменений со стороны сердечно-сосудистой и дыхательной сис-тем. Угол искривления — 31-60 градусов.
4-я степень — обезображивание туловища и еще более глу-бокие нарушения в сердечно-сосудистой и дыхательной системах. Угол искривления равен 61-90 градусов.
Для сколиоза характерно многообразие форм деформа-ции позвоночника, и это зависит от его этиологии.
Многообразие форм деформации создает представление, что каждый больной имеет свою, только ему присущую фор-му сколиоза. Первая классификация по типам сколиоза была предложена в 1907 году Шульнесом. Наибольшее распрост-ранение и применение получила классификация В. Д.
Чаклина ( 1957 г. ). Он предлагал различать: шейно-грудной, пояснич-ный, сколиоз грудного отдела, комбинированный сколиоз шейно-грудного или пояснично- грудного отдела позвоноч-ника, а по форме искривления выделял простой сколиоз , S-образный сколиоз, С-образные сколиозы и кифосколиозы .
Необходимо отметить , что нередко путают тип сколиоза и форму деформации . Тип сколиоза в процессе развития не изменяется , в то время , как форма искривления может меняться . Важность выделения типов сколиоза объясняется еще и тем , что тип заболевания определяет судьбу больного и метод его лечения .
Это довольно редкая форма сколиоза, при которой образуется короткая дуга первичного искривления и длинная и пологая вторичная дуга. Затрагивает шейный отдел позвоночника, и иногда даже лицевые кости. Могут обнаруживаться кривая шея, асимметрия глаз, косой нос и так далее.
Грудной сколиоз

При этом типе сколиоза искривление захватывает 6-7 позвонков. Выражены деформации позвоночника и грудной клетки, часто с образованием большого мышечного горба. Кроме крутой первичной дуги , образуются две вторичные дуги — выше и ниже основного искривления.
Из-за скручивания плоскость таза не совпадает с плоскостью грудной клетки. На выпуклой стороне оттопыривается лопатка, на вогнутой — уплощается грудная клетка. Грудные сколиозы проявляются в среднем в 9-10 лет.
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические сколиозы – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые сколиозы – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические сколиозы – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные сколиозы – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические сколиозы – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические сколиозы – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические сколиозы – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные сколиозы – развившиеся в 1-2 годы жизни.
- Ювенильные сколиозы – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) сколиозы – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные сколиозы (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные сколиозы (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные сколиозы (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные сколиозы (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые сколиозы (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.
Клиника и диагностика сколиотической болезни
Чтобы начать правильно лечить искривление позвоночника, необходима его точная диагностика. Сегодня прогрессивных исследований для определения степени патологии существует несколько видов:
- Рентгенограмма.
- Фотография.
- Сколиометр.
- Электроспондилография.
- Магнитно-резонансная томография.
- Компьютерная оптическая топография.
Для любых исследований существуют противопоказания! Прежде чем проводить какую-либо диагностику, следует проконсультироваться с врачом!
- Рентгенограмма, или рентген, является издавна одним из наиболее достоверных методов постановки диагноза искривления позвоночника.
Если есть подозрение на искривление позвоночника, обследование необходимо проводить ежегодно!
Правильный рентгеновский снимок должен захватывать весь позвоночник, включая таз и нижнюю челюсть. Впервые рентгеновский снимок делается в вертикальном положении. Повторные рентгенограммы проводятся обязательно в разных проекциях.
Это позволяет зафиксировать изменение дуги искривления, если таковое происходит. С помощью рентгена достоверно определяется фиксированный или нефиксированный тип искривления позвоночника у пациента. Также выявляется, есть ли у больного часто сопутствующие патологии кифоз или лордоз.
Благодаря рентгеновскому снимку, выявляется:
- Угол искривления позвоночника.
- Позвонки, не подверженные искривлению.
- Все искривленные позвонки постадийно (скошенные, кульминационные и т.д.)
- Фотография позволяет зафиксировать изменение осанки. Снимки делаются на фоне стены, на которую нанесена клетка с шагом десять сантиметров. Можно делать фотографию через стекло с нанесенной на него клеткой.
Фотография является превосходным методом для контроля состояния пациента. Выполняются фотографические снимки в нескольких проекциях.
- Сколиометр позволяет зафиксировать угол искривления, определить наличие мышечного валика и реберного горба. Это своеобразная линейка для замера возникшей ассиметрии торса человека. Есть сколиометры:
- Механические.
- Электронные.
С помощью данного прибора производится скрининг, выявляется ротация позвонков.
- Электроспондилография – это компьютерная диагностика высокого уровня точности. С её помощью оценивается:
- Состояние позвоночника.
- Степень поражения.
- Состояние спондилосистемы.
- Стадия заболевания (метод позволяет выявлять деформацию на ранних стадиях).
- Протекание заболевания.
- Эффективность лечения.
При проведении электроспондилографии используется зависимость между функциональным состоянием позвоночника и проводимостью кожи в определенных точках. Показатели электрической проводимости поступают на компьютер для дальнейшей обработки. Результат исследования врач может увидеть в виде цифр и графического изображения.
- Диагностика посредством магнитно-резонансной томографии – это весьма эффективное на сегодняшний день обследование. Аппараты МРТ не используют ионизирующее излучение, следовательно — безопасны для здоровья человека. Исследование по методу МРТ совершенно безболезненно и позволяет очень точно определить состояние любого отдела позвоночника, а также выявить патологию в самом начале заболевания.
Магнитно-резонансная томография дает возможность врачу оценить состояние:
- Всего позвоночника в целом.
- Спинного мозга.
- Мягких тканей, окружающих позвоночный столб.
- Увидеть изображение разных отделов позвоночника в трех взаимно перпендикулярных областях.
- Проконтролировать состояние суставов.
- Увидеть состояние тела позвонков.
- Зафиксировать состояние межпозвоночных дисков.
- Оценить нервные корешки, примыкающие к спинномозговому каналу.
- Компьютерная оптическая топография – диагностика, с помощью которой можно установить нарушение осанки и начинающуюся деформацию позвоночника. Дает возможность увидеть состояние позвоночника в трёх плоскостях. Она помогает диагностировать:
- Сколиотическую осанку.
- Все виды данной патологии по классификации – от первой до четвертой степени.
- Скрученность туловища.
- Деформации шейного отдела позвоночника.
- Нарушения функциональных блоков.
- Кифозы, лордозы.
- Перекосы в тазовой и плечевой областях.
Этот метод абсолютно безвреден для пациента. Аппарат работает по принципу диапроектора. Свет направляется на специальный слайд. Цифровая видеокамера фиксирует все изменения. Данные с неё обрабатываются на компьютере при помощи программы. Врач анализирует полученный результат.
Сколиоз начинается с первичного наклона позвонков на вершине искривления позвоночника ( Л. И. Шулутко 1960 г. )
При проведении осмотра врач садится спиной к ис-точнику освещения ( окно ). Ребенок, раздетый до пояса, сто-ит на расстоянии вытянутой руки врача в свободной позе и осматривается спереди, сбоку, сзади, в положении переднего наклона.
Линия остистых отростков у взрослого человека представляет из себя прямую, при сколиозе же она искривля-ется. Для выявления линии остистых отростков надо поду-шечками пальцев провести на коже над остистыми отростка-ми, и через 15 секунд появится красная полоса. Для нагляд-ности над верхушками остистых отростков можно нанести точки красящим веществом.
Мышечный валик в поясничной области и реберное воз-бухание в грудном отделе образуется за счет происходящей торсии позвонков.
Треугольник талии образуется мягкими тканями тулови-ща и верхней конечностью.
РАЗНОЕ РАСПОЛОЖЕНИЕ ЛОПАТОК ОТ ЛИНИИ ОСТИСТЫХ ОТРОСТКОВ
Для объективной оценки сколиотической деформации важным является измерение расстояния между отдельными костными точками с обеих сторон или отклонения различных костных выступов от среднего отвеса, искривленного с по-мощью липкого пластыря на остистом отростке С7 позвонка или яремной вырезки грудины.
Для удобства измерения выс-тупающие костные точки обозначаются раствором брилли-антовой зелени. Костными ориентирами сзади служат остис-тые отростки позвонков, нижние углы лопаток, их внутрен-ние края и ости, гребни и задне-верхние ости подвздошных костей, спереди — яремная вырезка рукоятки грудины, мече-видный отросток, передне-верхние ости подвздошных кос-тей.
Для формирования окончательного диагноза необходимо Р-логическое исследование. Рентгенограммы производятся в положении лежа на спине в прямой и боковой проекциях и стоя. При чтении рентгенограмм необходимо измерить угол искривления позвоночника, для чего предложено несколько способов.

Фергюссон ( 1949 г.) на фастной спондилограмме опре-деляет геометрический центр тел крайних позвонков, образу-ющих дугу искривления, и геометрический центр тела поз-вонка, находящегося на вершине искривления.
Эти три точки соединяются двумя прямыми линиями, одна из которых про-водится через геометрические центры тел верхнего позвонка и позвонка, расположенного на вершине искривления, а вто-рая — через геометрические центры тела нижележащего поз-вонка и расположенного на вершине искривления. Угол, об-разованный пересечением этих двух линий, равен величине искривления.
Кобб ( 1952 г. ) определяет тела позвонков, составляю-щих крайние точки кривизны. Они распознаются по равно-мерности межпозвонковой щели, образуемой параллельно расположенными замыкательными пластинками.
По ходу по-кровной замыкательной пластинки позвонка, составляющего верхнюю точку кривизны, и по ходу базальной замыкатель-ной пластинки тела позвонка, составляющего нижнюю точку кривизны, проводятся две прямые линии, пересечение кото-рых и образует угол, соответствующий углу сколиотической деформации.
Казьмин А.И. ( 1974 г. ) видоизменил метод Кобба, вос-ставляя перпендикуляры с площадок тел позвонков, находя-щихся между основной дугой.
Из многочисленных способов определения угла искрив-ления наибольшее распространение получил метод Кобба, ос-нованный на определении угла, образованного конечными позвонками дуги искривления. На рентгенограмме в прямой проекции у основания нейтральных позвонков проводят две линии, параллельные межпозвонковой щели.
К проведенным линиям опускают перпендикуляр. Образованный на месте перпендикуляров угол составляет величину в градусах. При малых искривлениях определяют дополнительный угол между перпендикулярами к этим линиям.
Э Косинка ( 1962 г.) для измерения угла искривления по-звоночного столба изготовил угломер. Последний состоит из двух прозрачных листов, на которые нанесены параллельные линии. На конце одного листа нанесена шкала, на конце дру-гого — указательная черта.
Абальмасова Е.А. ( 1964 г. ) предлагает величину дуги сколиотической деформации определять по сумме углов нак-лона всех позвонков, образующих эту дугу.
Важно решить вопрос о прогрессировании сколиотичес-кой деформации. Существует целый ряд прогностических признаков. Наиболее распространен способ Риссера ( 1948г.), который основан на появлении и характере миграции ядра окостенения апофиза гребня крыла подвздошных костей.
Ус-тановлено, что после окончания окостенения апофиза крыла подвздошных костей и костного спаяния его с телом под-вздошной кости прекращается дальнейшее быстрое прогрес-сирование сколиотической деформации. Процессы миграции ядра и окостенение продолжается от 7 месяцев до 3,5 лет.
И.А. Мовшович ( 1969 г. ) основывает признаки прогрес-сирования сколиотической деформации на степени выражен-ности остеопороза нижнебоковых сегментов тел позвонков вогнутой и выпуклой стороны.
Диагностика сколиоза начинается со сбора анамнеза. Врач проводит опрос и визуальный осмотр, после чего отправляет на рентген. Снимок позволяет точно определить положение костей и позвонков. Диагностировать заболевание помогают следующие виды исследований: МРТ, КТ, УЗИ, спирометрия и другие. Они проводятся при необходимости на усмотрение доктора.
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.
Лечение детей и подростков

Сколиоз у младенца
- Детям и подросткам назначают лечебную физкультуру и массажи, которые укрепляют мышцы спины.
- Применяют и мануальную терапию. Сначала расслабляют мышцы спины, а потом их вправляют в своё правильное местоположение. Он показан при сколиозе 1-2 у детей и подростков до 18 лет.
- Эффективны методы водолечения. Это хлоридно-натриевые ванночки по 10 процедур 2-3 раза в год. Рекомендуют ношение корсетов, которые фиксируют мышцы в правильном положении.
- Физиотерапию и грязи. Показана теплотерапия с парафином и озокеритином, электрофорез и электростимуляция мышц. Их назначают по 10-20 процедур с интервалом в 3 месяца. Ультрозвуком убирают болевые синдромы.
Для профилактики сколиоза ребёнку нужен специальный ортопедический матрас.
Причины возникновения и развития
Слабый тонус мышц спины – основная причина появления сколиоза. Когда в детском и подростковом возрасте скелет и позвоночник растут, мышцы спины, которые должны служить корсетом — слабые. Они не держат позвоночник в нужной и правильной форме, и он начинает искривляться.
К этим факторам добавляется мягкая кровать, ношение портфеля преимущественно на одной стороне, неправильное сидение возле компьютера, за учебным столом, наклон при письме одним плечом вперёд. Всё это влияет на искривление.
Основные причины и факторы развития сколиоза:
- Врожденные деформации возникают на фоне аномалии формирований или развития позвонков, различные длины ног или сращение ребер.
- Малоподвижный образ жизни — также может стать причиной заболевания сколиозом.
- После травм и ушибов спины могут появляться искривления позвоночника.
- Часто после оперативного вмешательства проявлялись дегенеративные изменения в позвонках.
- Нейромышечные деформации могут быть вызваны детским церебральным параличем, мышечными дистрофиями, спинномозговыми грыжами или полиемиелитом.
- У взрослых сколиоз может быть вызван дегенеративными заболеваниями позвоночника — остеопорозом, спондилоартрозом, остеохондрозом, остеомиелитом, грыжей, протрузиями. В большинстве случаев причину сколиоза выявить не удается. Такие сколиозы называются идиопатическими.
Причины сколиоза могут быть разными. Чаще всего эта патология развивается из-за банальной слабости мышц и привычки сутулиться. Рассмотрим факторы разного происхождения. При врожденной форме позвоночник искривляется из-за внутриутробных аномалий развития или травм при родах. Также развитие сколиоза могут спровоцировать болезни ЦНС или периферической нервной системы.
Приобретенная форма развивается из-за:
- переломов или других травм хребта;
- подвывихов позвонков;
- неправильного положения из-за физиологических отклонений (например, из-за разной длины ног, близорукости и т.п.);
- неправильного положения на протяжении длительного периода времени (например, за ноутбуком);
- несбалансированного питания;
- слишком серьезных физических нагрузок или полного отсутствия занятий спортом;
- болезней, которые приводят к нарушениям в развитии и работе мышц спины;
- ряда инфекционных заболеваний (туберкулез и т.п.).
Сколиозом медики называют боковые искривления позвоночного столба. Само название основано на греческом слове «сколиос» — «кривой», что показывает, насколько давно медицина заинтересовалась специфичным заболеванием позвоночника (со времен древней Греции).
В нормальном состоянии человеческий позвоночник придерживается строго вертикального положения (вид спереди). Внутренние органы, расположенные около грудного и поясничного отделов позвоночника, находятся на «своих» местах и развиваются до нормального состояния и размеров.
Значительные искривления позвоночного столба смещают пространства внутри грудной и абдоминальной полостей. Перераспределение нормальных позиций вызывает изменения формы и, соответственно, состояние органов, что приводит к хроническим нарушениям функционирования дыхательной, сердечнососудистой, пищеварительной и выделительной систем. У женщин сильный сколиоз может стать причиной бесплодия.
Сколиозы делятся на «структурные» и «неструктурные» по причинам возникновения.
Деформация тел позвонков, вызывающая структурные сколиозы, приводит к перераспределению нагрузок в позвоночном столбе, которые компенсируются противоположно направленными искривлениями. Среди заболеваний, способных повлиять на развитие костной структуры позвонков, выделяются:
- костные дисплазии позвонков, вызванные нарушением внутриутробного развития;
- остеопорозы;
- остеомиелит;
- туберкулез;
- травмы позвоночника (переломы);
- опухоли;
- врожденные аномалии грудной клетки (неправильное количество ребер).
Также структурные изменения формы позвоночного столба могут вызываться заболеваниями мышечного корсета, связок и хрящевых тканей. Дистрофия глубоких мышц спины, последствия ДЦП (нарушения иннервации спинной мускулатуры) и патологии соединительных тканей (нейрофиброматоз, синдром Марфана) способны влиять на процесс формирования позвонков.
Неструктурные искривления обусловлены факторами, влияющими на правильную осанку:
- травмы мышц спины, нижних конечностей и тазового пояса;
- врожденные дефекты тазовых костей;
- неправильная «школьная» осанка;
- рубцевание в местах ожогов и ранений;
- болезни внутренних органов с симптоматическими болями в одной стороне тела.
Приобретенные или врожденные нарушения опорно-двигательной системы не изменяют устройство позвонков, но способны повлиять на мягкие ткани, поддерживающие вертикальное положение столба. Поэтому при лечении заболеваний, вызывающих неструктурные сколиозы, процесс искривления позвоночника может обратиться вспять.
Особое место занимает «школьный» сколиоз: из-за неправильной позы во время записывания значительное количество детей еще в первых классах приобретают легкое искривление позвоночника. И если родители и педагоги вовремя не обратят на это свое внимание и не привьют ученику привычку «сидеть ровно», у ребенка может развиться левосторонний сколиоз (или правосторонний, если ребенок – левша).
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной.
Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Профилактика
Специальный ортопедический матрас
- Необходимо вести здоровый образ жизни. Чередовать нагрузки и отдых. Иметь физические нагрузки в виде гимнастики и физкультуры. Следить за осанкой и держать мышечный каркас. Заниматься плаваньем, йогой. Быть в хорошем настроении и избегать отрицательных эмоций.
- Спать на жёстком матрасе, чтобы не провисал позвоночник, а вытягивался.
- Иметь рацион питания, содержащий вещества, необходимые для жизнедеятельности позвоночника и всей костной системы.
- Не находиться подолгу в одной позе, каждый час вставать и разминаться, растягивать позвоночник.
- Много быть на свежем воздухе. Правильно дышать и соблюдать питьевой режим. На 1 кг веса 30 мл воды – норма для здорового человека.
Книга Ирины Красиковой «Сколиоз. Профилактика и лечение» в доступной форме излагает информацию и даёт ответы на волнующие вопросы, иллюстрации и рекомендации делают её полезной.
Сколиоз позвоночника склонен прогрессировать при отсутствии лечения или неправильных мерах. Поэтому важно следить за состоянием спины и ее здоровьем. У взрослого симптомы могут быть менее заметны, но и лечение для него проходит намного сложнее.
Здоровый образ жизни и правильные привычки помогут избежать деформации позвоночника:
- кровать должна быть жесткой, лучше использовать ортопедические матрасы;
- офисные работники должны правильно организовать рабочее место и регулярно вставать для разминки;
- сидя за столом, опираться на обе руки и ноги, спина должна прикасаться к спинке стула;
- правильно распределять тяжелый груз в обоих руках;
- регулярно заниматься спортом и укреплять мышцы спины.
Достойное место должна занять профилактика заболевания . Еще И. И. Ивановский ( 1906 г. ) указывал на роль оздоровления организма с целью профилактики сколиоза , предупреждения рахита , борьбы с общим физическим недоразвитием .
Всякого рода гимнастические упражнения должны проводиться на воздухе . С. М. Духовский ( 1914 г. ) считал , что для профилактики сколиоза необходимо создать ребенку все условия для двигательной активности .
Г. С. Бом ( 1925 г. ) предлагает начинать профилактику со дня рождения ребенка , широкое проведение санитарно-просветительской работы среди населения . Задачами профилактики сколиоза С. А. Шехтман ( 1943 г.
)видит проведение частого систематического осмотра школьников , профилактику переутомления , устранение причин , нарушающих равновесие позвоночника , рациональный режим школьника , физические упражнения и игры. Л. И.
Шулутко ( 1960 г. ), О. П. Зайдель (1966 г)считают необходимым включение коррегирующей гимнастики в программу школьных занятий и расписание уроков при систематическом контроле школьных врачей . Предлагают проводить краткосрочные курсы с преподавателями физкультуры по ведению коррегирующей гимнастики . Е. А.
- Ознакомить педиатров и школьных врачей с методами выявления детей , страдающих дефектами осанки и сколиозом ;
- В уроки физкультуры в школе ввести комплекс коррегирующих упражнений ;
- Улучшить конструкцию мебели , педагогам проводить наблюдение за правильной осанкой школьников ;
- Проводить санитарно-просветительскую работу .
С. Измаилов ( 1997 г. ) предлагает начинать профилактику с трехлетнего возраста в детских дошкольных учреждениях . Во всех крупных ДДУ в штат ввести воспитателя по физкультурно-оздоровительной работе .
В ранние периоды жизни ребенка ( с грудного возраста до 3 лет ) важны правильное питание , пребывание на свежем воздухе , гигиена сна и закаливание детей как профилактика возможного рахита . При наклонности к прогрессированию процесса показаны пребывание в гипсовой кроватке , массаж мышц туловища , ванны .

В дошкольном возрасте необходимо следить , чтобы детская мебель соответствовала росту ребенка . Спать дети должны на жесткой постели с маленькой подушкой под головой и подкладыванием подушки под дугу искривления при положении ребенка на боку .
периодические занятия ЛФК ( упражнения , растягивающие связочный аппарат позвоночника , противопоказаны ) . Эффективны занятия спортом : рекомендуется ходьба на лыжах , баскетбол и волейбол , плавание .
В последние два десятилетия во многих странах создаются специальные школы-интернаты для школьников , страдающих сколиозом . В этих школах дети проводят занятия с предметом в положении на животе, в перерывах делают гимнастические упражнения , ночью спят в гипсовой кроватке .
Симптомы
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Симптомы сколиоза на 1-2 стадии практически незаметны. Они не доставляют никакого существенного дискомфорта человеку. Однако когда искривление позвоночника становится больше, больной начинает чувствовать себя намного хуже, у него возникает ощущение скованности в мышцах спины, повышается утомляемость и т.д.
Для этой патологии характерен целый комплекс симптомов. Из наиболее явных можно выделить следующие:
- заметная деформация одного или нескольких позвонков;
- торсия позвонков (скручивание вдоль своей оси);
- неестественное положение грудной клетки;
- постоянное ощущение напряжения в пояснице;
- дискомфорт внутренних органов;
- головные боли из-за пережатых вен на шее;
- изменение походки;
- боли в грудной клетке, между лопатками, в пояснице.
Признаки сколиоза у ребенка можно заметить невооруженным глазом. При этом важно сразу же обратиться к врачу и устранить проблему. Из таких признаков можно выделить:
-
- сутулость;
- лопатки выступают и не симметричны;
- одно плечо или бедро выше другого;
- грудная клетка деформирована;
- опирается на одну сторону больше, чем на другую;
- боли в спине, которые становятся сильнее после движений.
Также есть ряд признаков, которые характерны для разных видов сколиоза. Они позволяют точнее определить локализацию деформации:
- Шейный сколиоз развивается при деформации 4 и 5 шейных позвонков. Внешне заметны несимметричные плечи, а также у человека часто болит голова.
- Грудной сколиоз развивается у 7-9 позвонков. Внешне заметны асимметричные лопатки, деформированная грудная клетка. При тяжелых формах у человека может нарушиться дыхание.
- Поясничный сколиоз поражает в области 1 и 2 поясничных позвонков. Внешних признаков нет, но даже на ранних стадиях человек будет чувствовать существенные боли в этом месте.
- S-образный или комбинированный сколиоз обычно развивается на 8-9 грудных и 1-2 поясничных позвонках. Проявляется болями и внешними изменениями. При этой форме страдает дыхание и кровоснабжение органов.
В зависимости от степени и тяжести заболевания, выделяют следующие симптомы:
- ассиметрия плеч, лопаток, таза, ног;
- нарушение осанки и изменение походки;
- болевые ощущения в спине, в грудном отделе, между лопатками и в пояснице, головные боли;
- в тяжёлых стадиях затруднено дыхание, изменения работы сердечно-сосудистой системы, желудочно-кишечного тракта, лёгких, происходит вследствие сдавливания сердца, когда смещаются позвонки, искривляется спина.
Сколиоз первой стадии определяется по визуальным изменениям вертикали позвоночного столба, сопровождающимся нарушениями осанки (сутулостью, неровными лопатками и плечами). Физиологические изменения в организме отсутствуют, особенно если это неструктурное искривление.
Формирование (рост и осанка) позвоночника продолжается до 20 лет, и за это время небольшие изогнутости могут измениться в худшую сторону. Соответственно меняется структура мышечного корсета, сдвигаются внутренние органы, расположенные около позвоночника.
Грудной сколиоз III-ей и более высокой степени может значительно изменить размеры легких, сдвинуть сердце с аортами. Это влечет за собой угнетение дыхания и нарушение сердечной функции со всеми вытекающими последствиями: гипоксии, сердечная недостаточность, угнетение функций всех систем организма.
Поясничный сколиоз высокой степени способен изменить расположение органов пищеварительного тракта, подвинуть печень и почки. Изменение расположения и размеров органов влияет на пищеварение (диспепсии, моторика кишечника).
У женщин изменение положения органов брюшной полости может нарушить детородную функцию (в частности способность выносить плод). Искривление поясничного отдела влечет за собой вторичные изменения тазового пояса, что препятствует нормальному зачатию и, при нормальном сроке вынашивания, рождению ребенка.
Этиология и патогенез сколиотической болезни
Врожденный сколиоз впервые был описан в 1706 году. В последующем сведения о врожденных сколиозах значительно выросли. Сколиоз развивается при наличии аномалии развития — врожденные клиновидные позвонки, асиммет-ричный синостоз тел позвонков, асимметричный синостоз по-перечных отростков, аномалии суставных отростков, дефор-мация грудной клетки . З.Д.
Иткина ( 1974 г. ) в результате своих исследований пришла к заключению, что в формирова-нии сколиоза кроме характера аномалии (фактора врожден-ности) имеет значение фактор диспластичности. А.Т. Лих-варь, Е.П. Меженина, В.А.
Улещенко ( 1970 г. ) получили экс-периментальную модель врожденного сколиоза на нели-нейных белых крысах с помощью 6-меркаптопурина. Сходст-во клинической картины дает возможность авторам пред-положить, что возникновение врожденного сколиоза у людей связано с влиянием тератогенных факторов, но каких именно, авторы не сообщают.
По предложению А.А. Козловского ( 1927 г. ) из группы идиопатических сколиозов стали выделять диспластические сколиозы, когда находили расщепление дужек пятого пояс-ничного позвонка, люмбализацию, сакрализацию, односто-ронний спондилолиз, первичный косой пятый поясничный позвонок.
Поэтому группа идиопатических сколиозов зна-чительно сократилась. Отмечал связь сколиоза и аномалий 4-5 поясничных позвонков Р.Р. Вреден ( 1931 г. ) Но причина сколиоза может быть не только в наличии аномалии развития 4-5 поясничных позвонков, а в равной степени ( может , и в большей ) в наличии аномалии развития центральной нервной системы ( А.Т. Лихварь, В.П.
Тищенко, 1970 г. ) О наличии у больных диспластическим сколиозом дисплазии спинного мозга, которая и является первичной причиной сколиоза, выс-казываются В.Д. Чаклин, Е.А. Абальмасова ( 1973 г. ) По дан-ным же Г.А.
Павловой ( 1974 г. ) дизрафический статус при врожденном сколиозе регистрируется постоянно, при дис-пластическом и идиопатичеком сколиозах неврологические симптомы малочисленны, стерты. А. Груца (1958 г.), Е.В. Мальцева, И.Р.
А.С. Янковская ( 1961 г. ) на основании своих электро-миографических исследований пришла к выводу, что измене-ния в мышцах носят вторичный характер. А.И. Казьмин (1972г.) придерживается мнения, что идиопатический и дис-пластический сколиоз может развиваться только при здоро-вых мышцах, которые способны противоборствовать искрив-лению, отсюда и компенсаторные противоискривления.
О том, что идиопатический сколиоз является результатом на-рушения мышечного напряжения, говорит Д. Тальман (1973г.) на основании исследований по патомеханике боко-вых искривлений позвоночника на модели с резиновыми тяга-ми.
Но полностью переносить эти результаты на живой орга-низм нельзя . Л.И. Шулутко ( 1958 г. ), Е.А. Тюлькин (1969 г.) выделяли школьный сколиоз. В этом случае авторы придава-ли большое значение неправильному положению позвоночни-ка во время занятий.
Находит сторонников нейрогенная теория возникновения идиопатического сколиоза и, пожалуй, не без оснований. Пус-ковым механизмом является нервно-мышечная асимметрия, которая возникает при наличии патологического процесса в спинном мозге (И.З.
Нейман, 1970 г.) Имеющийся процесс оказывает отрицательное влияние на структуру костной ткани позвонков, что приводит к остеопорозу, в связи с чем снижа-ется устойчивость позвонков к механическим воздействиям.
Кроме ослабления паравертебральных мышц определенную роль играет нарушение иннервации широкой мышцы спины на стороне выпуклости искривления. В.А. Лященко ( 1959 г. ) конкретно указывает на поражение двигательного нейрона в передних рогах спинного мозга, которое может возникнуть вследствие перенесенных заболеваний. Однако Л.К.
Закревс-кий ( 1976 г. ) считает первичными изменения в ЦНС, кото-рые ведут к нарушению процесса костеобразования в поз-воночнике. Торсия происходит за счет своеобразного эпифизиолиза с одновременной перестройкой костной ткани и изменением формы позвонков.
Д.А. Новожилов ( 1965 г. ) отмечает, что при болезнях легких инфекция лимфогенным путем поражает зону роста позвонков, в результате чего замедляется рост позвонка в зо-не поражения. Позвонок постепенно принимает форму клина, и развивается стойкое искривление.
В последние годы много работ посвящено изменениям в белково-углеводных комплексах ( А.И. Казьмин , 1971 г.; Т.Я. Балоба и др., 1971 г.; Я.Л. Цивьян, 1972 г.; О.В. Проши-на, 1972 г., А.И. Казьмин, В.Я.
Фишенко, 1974 г. ). Придается значение смещению пульпозного ядра межпозвонкового диска. У здорового оно находится в центре ( А.И. Осна, 1969г.; В.М. Бенсман, 1973 г. ) Причем смещение пульпозно-го ядра происходит на вершине искривления, в остальных ди-сках пульпозное ядро остается в центре.
В пульпозных ядрах отмечается различная степень дегенерации вплоть до фибро-за. При дегенерации же диска возникает клиновидная дефор-мация тела позвонков. Наступает разность давления на вогну-той и выпуклой стороне позвонков, что по закону Гюнтера-Фолькмана приводит к угнетению роста тела позвонка на вы-пуклой стороне.
Нарушается обмен гликозаминогликанов, причем нарушение происходит как в пораженных тканях поз-вонка, в сыворотке крови, так и выделение их с мочой. На-капливаются гексуроновые кислоты и большее их накопление наблюдается в костной ткани тел позвонков.

Резко снижается уровень гиалуроновой кислоты. В 45% обследованных боль-ных гиалуроновая кислота снижается в 4 раза. Меньше сни-жается протеин в сыворотке крови ( 2 раза ) 12,0, а в норме 23,2-1,2 мг% В некоторых случаях не определяется.
С мочой же выделение гексуроновых кислот снижается в 2 раза. Это происходит за счет нарушения их метаболизма в соедини-тельной ткани позвоночника. Повышение содержания гексо-заминов и гексоз гликопротеидов было найдено при врожден-ном диспластическом и идиопатическом сколиозе и не найде-но изменений при паралитическом сколиозе, что говорит о том, что паралитический сколиоз совершенно другой этио-логии.
А.И. Казьмин, В.Я. Фищенко ( 1974 г.) на основании сво-их исследований приходят к выводу, что диспластический и идиопатический сколиозы в сущности одна группа. Общим признаком их является нарушенный обмен в соединительной ткани.
Большие изменения обнаружены при врожденном ско-лиозе, меньшие при диспластическом. При приобретенных сколиозах отклонений в обмене соединительной ткани найде-но не было. Фоном, на котором развивается сколиотическая болезнь, является понижение функции надпочечников, нару-ение коллагенового обмена, повышенный уровень гиалуро-нидазы, но снижение содержания гиалуроновой кислоты.
Авторы полагают, что идиопатический и диспластический сколиозы необходимо объединить под названием «дисплас-тические». В формировании искривления большое значение имеет смещение пульпозного ядра в выпуклую сторону.
При перемещении пульпозного ядра происходит перераспределе-ние нагрузки на эпифизарную зону роста, и на вогнутой сто-роне прогрессирует деформация, а на выпуклой стороне рост хрящевых клеток эпифизарной зоны активизируется и воз-никает клиновидная деформация позвонков, что в свою оче-редь, ведет к дальнейшему прогрессированию ( М.Н. Павло-ва, А.И. Казьмин, В.Я. Фищенко, Е.А.
Абальмасова, 1974г. ) Из многочисленных теорий возникновения сколиоза наиболь-шее распространение получили две: нейрогенная теория и на-рушения обмена в соединительной ткани. Но в этих теориях еще много неясного.
Необходимы дальнейшие исследования обмена соединительной ткани, чтобы можно было на основа-нии биохимических анализов крови и мочи поставить диагноз в тот момент, когда еще нет клинических проявлений сколи-оза.










Оставить комментарий