- Основные методы лечения
- Ушибла ногу и она опухла: самые явные признаки ушиба, что делать
- Болит в бедре во время ходьбы: почему так бывает?
- Главные симптомы болезни
- Диагностика
- Сильная боль
- Резкая боль
- Острая боль
- Тянущая боль
- Постоянная боль
- Тупая боль
- Жгучая боль
- Стреляющая боль
- Другие противопоказания
- Желатин для суставов: как пить, отзывы врачей о методе
- Клиническая картина
- Медикаментозное лечение с вирусом гепатита С
- Методы народной медицины
- Медовый
- Баночный
- Механизм развития вывиха
- Можно ли делать массаж ног при варикозе и беременности?
- Осложнения гепатита С
- По какой причине возникает тянущая боль в бедре
- Острая
- Тянущая
- Профилактика
- Разновидности операции на суставе плеча
- Средства для процедур
- Терапевтические мероприятия при паховых грыжах
- Этиология
Оглавление
- 1 Основные методы лечения
- 2 Ушибла ногу и она опухла: самые явные признаки ушиба, что делать
- 3 Болит в бедре во время ходьбы: почему так бывает?
- 4 Главные симптомы болезни
- 5 Диагностика
- 6 Другие противопоказания
- 7 Желатин для суставов: как пить, отзывы врачей о методе
- 8 Клиническая картина
- 9 Медикаментозное лечение с вирусом гепатита С
- 10 Методы народной медицины
- 11 Механизм развития вывиха
- 12 Можно ли делать массаж ног при варикозе и беременности?
- 13 Осложнения гепатита С
- 14 По какой причине возникает тянущая боль в бедре
- 15 Профилактика
- 16 Разновидности операции на суставе плеча
- 17 Средства для процедур
- 18 Терапевтические мероприятия при паховых грыжах
- 19 Этиология
Основные методы лечения
Выбор лечебных мероприятий производится в зависимости от вида заболевания, а также от характера и выраженности повреждения суставных структур и бедренной кости.
Лечение данного заболевания должно начинаться как можно раньше и включать в себя весь комплекс лечебных мероприятий, целью которых является замедление прогрессирования патологического процесса и восстановление нормальной структуры суставных компонентов.
Лечение коксартроза
| Метод лечения | Характеристика метода |
| Медикаментозная терапия | Болевой синдром при коксартрозе хорошо поддается лечению НПВС. Однако помимо болеутоляющих препаратов таким пациентам назначаются и другие лекарства, облегчающие течение заболевания и улучшающие прогноз. В лечении коксартроза применяются:
|
| Массаж | Правильно выполняемый массаж способствует улучшению микроциркуляции и нервной регуляции структур тазобедренного сустава, а также ускоряет обменные процессы в тканях, что приводит к скорейшему выздоровлению. При коксартрозе назначается массаж области тазобедренного сустава, пояснично-крестцового отдела спины и мягких тканей бедра. |
| Физиотерапия | Физиотерапевтические мероприятия с успехом применяются как для снижения активности воспаления, так и для стимуляции процессов восстановления суставных структур. При коксартрозе может назначаться:
К положительным эффектам физиотерапии относятся:
|
| Лечебная гимнастика | Выполнение разрабатывающих упражнений позволяет предотвратить развитие контрактуры в суставе. Кроме того, умеренные физические нагрузки запускают процессы роста и восстановления хрящевой ткани на начальных этапах заболевания, что благоприятно сказывается на ходе лечения. |
| Хирургическое лечение | Оперативное лечение применяется в запущенных случаях коксартроза, когда консервативные мероприятия оказываются неэффективными, а развивающиеся осложнения снижают качество жизни пациента. Хирургическое лечение коксартроза включает:
|
Лечение данного заболевания производится в течение длительного времени, так как восстановление поврежденной костной ткани происходит довольно медленно.
Лечение асептического некроза головки бедренной кости
| Название метода | Характеристика метода |
| Медикаментозная терапия | Медикаментозная терапия включает:
|
| Ортопедический режим | В начальном периоде лечения следует ограничить нагрузки на поврежденный сустав (использовать костыли или трость во время передвижения). В дальнейшем также следует исключать чрезмерные нагрузки (прыжки, подъем тяжестей и так далее), однако в то же время необходимо регулярно выполнять легкие разрабатывающие упражнения. Больным с коксартрозом рекомендуется:
Выполнение вышеперечисленных правил позволяет облегчить течение заболевания и улучшить прогноз. |
| Физиотерапия | Различные методы физического воздействия (магнитотерапия, лазеротерапия, высокочастотная терапия) уменьшают активность воспалительного процесса, улучшают микроциркуляцию в тканях и снижают выраженность болей. |
| Внутрисуставное введение препаратов | С лечебной целью в полость сустава может вводиться гиалуроновая кислота. Она играет роль своеобразной «смазки» для сустава, улучшая вязкостные свойства синовиальной жидкости и тем самым облегчая процесс скольжения суставных поверхностей и уменьшая болевой синдром. Курс лечения включает 5 введений, проводимых с интервалом в 7 дней. |
| Туннелизация | Суть данного метода заключается в формировании искусственных каналов в костном веществе (в ростковой зоне кости). Это позволяет снизить внутрикостное давление, что уменьшает выраженность болей, а также улучшает микроциркуляцию и трофику тканей, создавая благоприятные условия для скорейшего выздоровления. |
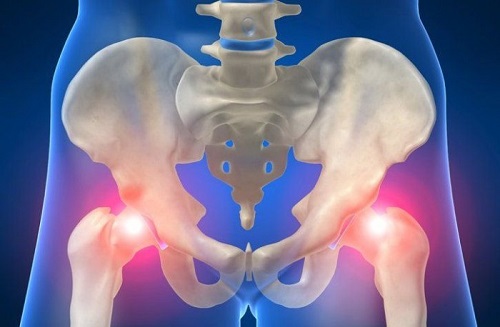
Лечебно-профилактические мероприятия должны выполняться с момента установления диагноза и до полного выздоровления, чтобы не допустить развития осложнений.
Лечение дисплазии тазобедренного сустава
| Название метода | Характеристика метода |
| Широкое пеленание ребенка | Данный метод может использоваться не только у больных, но и у здоровых детей (для профилактики развития дисплазии). Широкое пеленание позволяет зафиксировать тазобедренные суставы в определенном положении, что предотвращает развитие осложнений (вывиха бедра). Есть несколько способов широкого пеленания, а именно:
|
| Использование коррекционных ортопедических устройств | Если широкое пеленание оказывается неэффективным и заболевание прогрессирует, назначаются более жесткие методы фиксации тазобедренных суставов. Из специальных ортопедических устройств назначаются:
|
| Физиотерапия | Позволяет существенно улучшить состояние ребенка и ускорить процесс выздоровления. Из физиотерапевтических мероприятий назначаются:
|
| Массаж | Курс массажа включает 10 – 15 сеансов, проводимых ежедневно или через день. Правильно выполняемый массаж улучшает кровоснабжение тканей в области тазобедренного сустава, бедер и поясницы, что благоприятно сказывается на течении заболевания. Детям с дисплазией тазобедренного сустава может назначаться:
|
| Лечебная гимнастика | Проводится детям на протяжении всего периода лечения. Способствует улучшению кровоснабжения нижних конечностей, нормальному развитию структур тазобедренного сустава, укреплению мышц и связок бедра. Лечебные упражнения могут выполняться как пассивно (с помощью врача), так и активно (самим ребенком). Лечебная гимнастика при дисплазии тазобедренного сустава включает:
Комплекс упражнений должен выполняться ежедневно по 2 – 3 раза в день. |
| Хирургическое лечение | Хирургическое лечение назначается в тяжелых случаях дисплазии, при неэффективности или нецелесообразности консервативных мероприятий (например, при выраженных аномалиях развития суставных структур). Также операция может быть назначена для коррекции развившихся осложнений (при вывихе бедра, сопровождающемся выраженным смещением головки бедренной кости). Целью любой операции является фиксация тазобедренного сустава в правильном положении, а также профилактика развития осложнений в дальнейшем. Операции всегда выполняются под общим наркозом. Врач разрезает капсулу тазобедренного сустава и производит коррекцию имеющихся дефектов бедренной или тазовых костей, вправляет вывих и так далее. В послеоперационном периоде ребенку также могут назначаться вышеперечисленные лечебно-профилактические мероприятия. |
Ушибла ногу и она опухла: самые явные признаки ушиба, что делать
В случаях, когда все возможные причины не при чем, а налицо опухоль после сильного ушиба, необходимо срочно принять меры.
Первая помощь при ушибе подразумевает простые действия:
- приложить к пострадавшему месту лед, или любой холодный предмет – подойдет пакет замороженных овощей;
- после охлаждения смазать ушиб универсальной мазью, например, троксевазином, и наложить фиксирующую повязку, если нет эластичного, то сойдет и простой бинт;
- для профилактики потенциальной угрозы тромбоза выпить пару таблеток аспирина.
Лечат ушибы нестероидными мазями:
- гепариновая мазь;
- троксевазин;
- траумель;
- бальзам «Спасатель».
Разнообразие нестероидных средств от синяков и ушибов сейчас очень велико, поэтому следует прислушаться к тому, какой из этих препаратов порекомендует врач.
Смешать столовую ложку меда и столовую ложку водки, смочить этой смесью плотную, например, льняную ткань, приложить к ушибу.
Натереть луковицу, полученную кашицу разместить на месте ушиба, можно прикрыть марлей, для фиксации, оставить компресс на 2-3 часа.
Тысячелистник, ромашку, крапиву и хвощ смешать в равных пропорциях, заварить незначительным количеством кипятка, так, чтобы настоявшись, получилась травяная кашица. Разогреть место ушиба с помощью растирания спиртом, подойдет любой спиртовой лосьон, выложить травяную гущу, зафиксировать компресс марлевой повязкой и оставить на 2-3 часа.
Болит в бедре во время ходьбы: почему так бывает?
Большая часть пациентов, придя на прием к врачу, жалуется на боль в бедре при ходьбе. Вызвать неприятные ощущения данной локализации во время движения могут следующие факторы:
- проблемы с тазобедренным суставом;
- мышечно-сухожильные повреждения;
- нарушения в строении бедренных костей;
- повреждения нервных окончаний, расположенных в данной области нижней конечности.
В некоторых случаях вызывать боли такой локализации могут варикоз, тромбофлебит и прочие проблемы с сосудами.
Аутоиммунные недуги и нарушение проходимости сосудов нижних конечностей – нечастые причины возникновения болей в бедре.
Определить «сосудистую» природу болей довольно просто: болевые ощущения в бедре при варикозе возникают по ходу вены, при этом боль имеет ноющий характер. Как только человек начинает идти, характер боли в большинстве случаев изменяется на пульсирующий.
Тромбофлебит провоцирует появление умеренных болей, которые могут усиливаться, когда человек ходит. Помимо болевого синдрома в бедре, пациента беспокоят: лихорадка (местная или обширная), покраснение в месте воспаления, отечность нижней конечности.
Для коксартроза характерно усиление колющих болей в мышце бедра при ходьбе, сопровождающиеся также болью в колене. При этом походка пациента становится переваливающейся, «утиной».
Коксартроз – заболевание, характеризующееся воспалением и разрушением суставной, а также костной ткани тазобедренного сустава. Одновременно в суставах начинается отложение солей.
В нормальном состоянии в суставе происходит регулярное выделение синовиальной жидкости, что помогает ему быть эластичным и поддерживать нормальную работу бедренной кости.
В случае нарушения циркуляции жидкости внутри сустава хрящ начинает испытывать недостаток смазки и постепенно повреждаться, становиться тоньше. Одновременно разрушается и тазобедренный сустав. Тазобедренные кости деформируются вследствие трения друг об друга, постепенно вызывая укорочение нижней конечности пациента.
Наиболее частыми причинами болей в бедре после бега являются растяжение мышц,
и хронические заболевания тазобедренного сустава. Помимо данных патологических причин не стоит забывать о том, что любая мышца может болеть после длительной интенсивной работы, даже если ее целостность не нарушена, однако такая боль никогда не бывает сильной и быстро проходит без каких-либо лечебных мероприятий.
Растяжение мышцы возникает при необходимости интенсивной ее работы без предварительной подготовки. После отдыха мышечное волокно накапливает большое количество энергетических молекул АТФ (
). Мышечные фасции (
), напротив, во время отдыха несколько укорачиваются. В результате этого после некоторого времени бездействия сильное и резкое сокращение мышечного волокна без предварительной подготовки может привести к растяжению фасции и раздражению расположенных в ней нервных волокон, в связи с чем возникает острая боль.
Во время длительного бега в мышечном волокне истощаются все запасы АТФ, ответственного за расслабление мышцы после каждого ее сокращения. Таким образом, дефицит энергии приводит к стойкому длительному мышечному сокращению, называемому судорогой.
) совместно с избытком молочной кислоты приводит к возникновению сильных ноющих болей в мышце.
В группу данных заболеваний входит деформирующий артроз тазобедренного сустава, а также различные дисплазии. У таких больных увеличение нагрузки на суставные структуры во время бега приводит к обнажению нервных окончаний хряща и появлению острых колющих болей при механическом их раздражении.
Подавляющее число болей после инъекции связано с развитием воспалительного процесса, который может быть обусловлен занесением инфекции с поверхности кожи.
- В результате недостаточной обработки поверхности кожи перед уколом. В нормальных условиях на любом участке кожных покровов человека постоянно находится большое количество условно патогенных микроорганизмов. Обычно они не опасны, так как не могут проникнуть через кожный барьер, однако во время укола часть из этих бактерий может быть занесена вместе с иглой в глубокие ткани бедра, что даст начало развитию инфекционного процесса.
- В результате занесения инфекции в отверстие от укола после извлечения иглы. Обычно это происходит при массировании уколотого места с целью снизить болезненность и ускорить распространение. В результате никакого ускоренного распространения лекарственного препарата не происходит, а на месте укола развивается воспаление и остается инфильтрат (шишка).
В результате вышеуказанных технических ошибок инфекция проникает в ткани бедра, что приводит к развитию воспалительной реакции. Ограниченное гнойное воспаление называется абсцессом, а разлитое – флегмоной.
), покраснением, отеком, местной гипертермией (
) и выраженными пульсирующими болями. Помимо этого присутствует выраженный синдром общей интоксикации организма, проявляющийся повышением общей
тела до 38 – 39ºС,
, головокружением,
и так далее.
При флегмоне объем пораженных тканей несколько больше, поэтому клинические проявления более выражены. Как правило, гной распространяется на половину площади бедра, а то и более. При ощупывании бедро горячее, плотное и очень болезненное.
Температура тела в среднем от 38 до 40ºС и выше. Синдром интоксикации выражен значительнее, чем при абсцессе. Боли отмечаются на всем протяжении бедра и бывают настолько интенсивными, что больной не может точно их локализовать.
Единственным эффективным способом лечения абсцесса и флегмоны бедра является хирургическое вскрытие очага инфекции, удаление гноя и обработка раны раствором антисептиков. Также назначается курс антибиотиков широкого спектра действия. После разрешения воспаления общее состояния больного быстро нормализуется.
Наиболее частой причиной болей в бедре у ребенка является дисплазия тазобедренного сустава. Реже встречается эпифизеолиз головки бедренной кости. Также в связи с более высоким травматизмом в детском возрасте не стоит исключать ушиб мягких тканей бедра и повреждение связочно-суставного аппарата.
Под дисплазией тазобедренного сустава подразумевается неправильное его развитие, часто приводящее к снижению его стабильности. Это проявляется частыми растяжениями, подвывихами и вывихами бедра в тазобедренном суставе.
При данном заболевании происходит нарушение баланса между гормонами роста и полового развития. В результате ребенок набирает избыточный вес, а незрелая хрящевая ткань бедренной кости деформируется. Проявляется это искривлением эпифиза (
), что приводит к частым вывихам и подвывихам бедра. Механизм возникновения боли аналогичен вышеописанному.
При ушибе мягких тканей бедра происходит механическое повреждение мельчайших структурных элементов мышц, нервов, кровеносных сосудов и кожных покровов. Из поврежденных тканей выделяются биологически активные вещества, вызывающие развитие отека и покраснения.
Растяжение связок у детей явление достаточно редкое, поскольку ткани детского организма обладают более высокой гибкостью и пластичностью по сравнению с тканями взрослого человека. Тем не менее, при часто повторяющихся травмах или при врожденных заболеваниях мышечной и соединительной ткани частота растяжений может возрастать.
Аутоиммунные недуги и нарушение проходимости сосудов нижних конечностей – нечастые причины возникновения болей в бедре.Определить «сосудистую» природу болей довольно просто: болевые ощущения в бедре при варикозе возникают по ходу вены, при этом боль имеет ноющий характер.
Как только человек начинает идти, характер боли в большинстве случаев изменяется на пульсирующий. Тромбофлебит провоцирует появление умеренных болей, которые могут усиливаться, когда человек ходит. Помимо болевого синдрома в бедре, пациента беспокоят: лихорадка (местная или обширная), покраснение в месте воспаления, отечность нижней конечности.
Причины, вследствие которых возникает боль в бедре, достаточно разнообразны. Тазобедренный сустав – самое крупное сочленение человеческого организма, соединяющее в единое целое кости тазового кольца. В данной анатомической области располагается не только сам сустав, но и сухожилия, крупные сосудистые и нервные стволы, различные группы мышц, обеспечивающие движения и кровоснабжение во всей ноге. Повреждение любой из этих структур вызывает появление боли в бедре.
Причины боли в плечевом суставе условно разделяются на 2 группы:
- Патологии, связанные с самим суставом и окружающими его связками, сухожилиями или мышцами. Сюда относят воспаление капсулы, вращающей плечо мышечной манжеты, суставной сумки, хряща на сочленяющихся костях, мышц, сухожилий или всего сустава, некоторые невоспалительные болезни этих же структур.
- Патологии, имеющие внесуставную локализацию. К этой группе относится остеохондроз шейного отдела, воспаление чувствительного нервного волокна (неврит) или всего большого нерва, которое входит в состав плечевого нервного сплетения (плексит), болезни грудной клетки, заболевания сердца или пищеварительного тракта, чье воспаление или опухоль «отдает» в область плеча.
Главные симптомы болезни
Первичный вывих плечевого сустава характеризуется болевыми ощущениями, спровоцированными разрывом мягких тканей.
В случае повторных травм боль становится менее выраженной, а впоследствии и вовсе исчезает. Это объясняется дегенеративными процессами, которые происходят в связках и хрящевой ткани.
Поскольку головка кости принимает неправильное положение, наблюдается ограничение двигательной активности. В силу постоянных смещений головки происходит деформация плечевого сустава.
Также плечо, кисть и предплечье могут утратить чувствительность – это связано с отечностью или нарушением нервов.
Для повреждения характерны такие проявления:
- Симптом Вайштейна – ограничиваются активные и пассивные движения плеча и сгибание в локтях.
- Симптом Голяховского – нарушается подвижность травмированного плеча, если человек стоит спиной в 30 см от стены и пытается дотянуться до нее кистью.
- Симптом Бабича – ограничиваются пассивные движения по сравнению с активными.
- Симптом Хитрова – возрастает расстояние между акромиальным отростком и бугорком плеча при оттягивании его вниз.
Еще одним отличительным признаком считается повтор этого нарушения в течение двух лет после травмы. Кроме того, для этого повреждения характерна гипотрофия мышечной ткани плечевого пояса, а также надплечья.
В тех ситуациях, когда немеют пальцы на правой или левой ноге, что выражается в кратковременных приступах без дополнительной симптоматики, то людям беспокоиться не о чем. Но бывает так, что основной признак тревожит человека на постоянной основе и сопровождается такими клиническими проявлениями:
- сильный болевой синдром;
- покалывание в ногах;
- невозможность отличить горячее от холодного;
- распространение основного симптома на всю стопу и ногу;
- ощущение того, что человек «отлежал» конечность после сна;
- изменение оттенка кончиков пальцев – они могут стать синюшными или приобретают красноватый оттенок;
- изменение походки;
- отсутствие возможности долго стоять на ногах;
- слабость и сильное головокружение.
Посинение пальцев ног
Это основной перечень симптомов, которыми может сопровождаться онемение стоп и пальцев. У каждого пациента симптоматика будет носить индивидуальный характер.
Когда болезнь появляется, её легко спутать с прочими болезнями. В дальнейшем признаки, указывающие на генерализованный остеоартроз, становятся очевидными.
В первую очередь больного беспокоит боль в районе суставов после активных физических упражнений либо после обычного дня перед сном. Часто, если человек отдыхает и перестает двигаться, боль уже не чувствуется.
При пробуждении человек чувствует скованность, постепенно по мере движений ощущение проходит, дискомфорта уже нет. В течение дня в больных местах люди слышат хруст, возникающий во время движения.
Если не начать лечение, остеоартроз начинает прогрессировать. Суставы утолщаются, костная ткань разрастается. Боли возникают не периодически, а чувствуются постоянно, особенно беспокоят ночью.
Поздняя стадия болезни характеризуется сильными болями, человек не может полноценно двигаться. На рентгеновских снимках больных видны деструктивные изменения костей.
Симптомы не дают полной картины болезни. В любом случае ставит диагноз, назначает лечение врач.
Боль во время артроза бывает 4 типов:
- Стартового типа.
- Механического типа.
- Ночная ноющая боль.
- Беспрерывного типа.
Боли при артрозе
Первый вид боли проявляется, когда больной начинает идти, двигать пораженным суставом, проходит примерно через 20 минут. Механическая боль возникает в конце дня, утихает после отдыха, если продолжительное время не тревожить сустав.
Диагностика
Среди обязательных методов – анамнез, осмотр, анализ крови. Часто врачи применяют пальпацию, чтобы прощупать больное место.
После этих процедур врач может решить, что делать дальше. Некоторым пациентам нужны КТ и МРТ, некоторым – УЗИ и рентген, кому-то приходится сдавать другие анализы.
Обычно на этом список методов заканчивается, если болезнь не относится к очень экзотическим или скрытным.
Ввиду того что боли в бедре могут быть вызваны десятками разнообразных причин, следует проводить тщательную диагностику. Для каждого пациента должна разрабатываться индивидуальная программа комплексного обследования в зависимости от: характера боли, локализации, сопутствующей симптоматики, возраста пациента и т.д.
Наиболее информативные методы диагностики:
- МРТ. Если установлено, что боль не вызвана какой-либо травмой или повреждением данной области, и сочетается с болевым синдромом в области поясницы, то первым делом пациенту назначается магнитно-резонансная томография позвоночника, тазобедренной области.
- Исследования сосудов. Чаще всего проводится допплерографическое исследование сосудов нижних конечностей, позволяющее оценить состояние сосудистой системы и выявить имеющиеся патологии (в том числе такие распространенные заболевания, как варикоз или тромбофлебит).
- Исследования сухожильных рефлексов, электромиография. Специальные методы исследования, позволяющие оценить активность связок и мышечных волокон.
- Общие клинические и иммунологические анализы, биохимия. Позволяют сделать выводы о наличии воспалительного процесса в организме, подтвердить или опровергнуть причины болей в бедре, определенные с помощью иных методов исследования.
Чаще всего диагностикой болей в бедре занимаются такие специалисты как травматолог, хирург или терапевт.
Исключите самолечение, обращайтесь к врачу. Вначале проходят первичный осмотр, на котором врач спрашивает, где и как болит тазобедренный сустав, методом пальпации выявляет больные места. Если исключены травмы или переломы, делают анализы, чтобы врач определил причины заболевания.
Обычно на этом список методов заканчивается, если болезнь не относится к очень экзотическим или скрытным.
Рассмотрим, какое заболевание может вызывать ту или иную субъективную характеристику боли в плече.
Сильная боль
Так описывается боль при:
- Растяжении сухожилий плеча. Тогда человек помнит, что накануне он переносил тяжести или мог спать в неудобной позе.
- Вывихе плеча. В этом случае также можно вспомнить об эпизоде, когда кто-то дернул за руку или пришлось хвататься за движущийся предмет.
- Перелом плечевой кости также будет сопровождаться сильной болью в области плеча. Но тут также в начале заболевания отмечается травма.
- Артрите. В том случае сустав краснеет, деформируется, до него очень больно дотрагиваться.
- Бурсите. Боль возникает внезапно, не дает двигать рукой ни самому человеку, ни проводящему осмотр врачу.
- Тендините. Патология проявляется болью при совершении различных движений, что зависит от того, какое сухожилие воспалилось. Симптомы основных тендинитов описаны выше.
- Межпозвоночной грыже. При этом боль – не только в плече, но и в шее, и в лице. Рука мерзнет, по ней «бегают мурашки», она плохо чувствует холод, тепло.
- Заболеваниях легких, печени или селезенки. Они описаны выше.
Резкая боль
Если боль в мышцах плеча можно описать как резкую, это может говорить о развитии такого неврологического заболевания, как идиопатическая плечевая плексопатия. Причина этой патологии неизвестна. Есть мнение, что оно передается по наследству, но чаще его появление провоцируется вакцинацией.
Здесь боль возникает в одном плече, внезапно, имеет резкий характер. Болит не только плечо, но и надплечье. Продолжается это несколько дней, затем проходит. Появляется слабость мышц: становится тяжело поднимать руку, закладывать ее за спину, поворачивать в двери ключ и расчесывать волосы.
Также резкой болью в плече будут сопровождаться другие болезни:
- артрита плечевого сустава;
- капсулит;
- плеврит;
- желчно-каменная болезнь;
- межпозвоночная грыжа.
Острая боль
Таким синдромом сопровождаются:
- травмы сустава;
- тендинит, тендобурсит;
- артрит или артроз;
- разрыв плечевого сухожилия;
- межпозвоночная грыжа, локализованная в шейном или грудном отделе;
- стенокардия;
- патологии печени;
- инфаркт миокарда.
Тянущая боль
Так описывают боль при плечелопаточном периартрите. Она возникает без видимых причин, ночью. Локализуется не только в плече, но и в шее, усиливается при заведении ее за спину, поднятии руки. Днем боль стихает. Если лечение не проводится, сустав становится тугоподвижным.
Постоянная боль
Если плечо болит постоянно, это может быть:
- тендинит;
- растяжение или разрыв связок, перелом – если этой боли предшествовала травма;
- артроз: боль сопровождает любое движение, сопровождается хрустом;
- плечелопаточный периартрит. Боль возникает ночью, постепенно усиливается, усиливается при боли;
- заболевание внутренних органов: гепатит, холецистит, пневмония, инфаркт миокарда.
Тупая боль
Так описывают:
- тендинит. В этом случае боль усиливается при движениях;
- плечелопаточный периартрит. Боль также имеет связь с движениями;
- заболевания органов живота;
- ущемление межпозвоночной грыжи нижне-шейного или верхне-грудного отдела;
- инфаркт миокарда.
Жгучая боль
Синдром таких характеристик присущ для заболеваний позвоночника. Здесь боль нарастает при активных движениях руки, но если конечность зафиксировать, боль проходит.
Кроме боли нарушается чувствительность руки, по ней периодически бегают «мурашки». Сила мышц верхней конечности уменьшается. Она может холодеть.
Стреляющая боль
Такая боль характерна для воспаления корешка спинномозгового нерва, которое может возникать при остеохондрозе, спондилезе и травмах позвоночника.
Таким симптомом сопровождаются:
- плечелопаточный периартрит;
- межпозвоночная грыжа;
- опухоли грудной клетки;
- бурсит;
- вывих плеча.
При возникновении одного или нескольких из вышеуказанных клинических признаков необходимо проконсультироваться у терапевта, после первичного осмотра он направит пациентов к более узким специалистам.
Прежде всего, врачу нужно:
- ознакомиться с историей болезни и анамнезом жизни пациента – для выявления причины, по которой немеют пальцы ног;
- провести тщательный физикальный осмотр;
- детально опросить человека на предмет степени выраженности проявления симптоматики.
Лабораторные исследования практически не имеют диагностической ценности, тем не менее их осуществляют для поиска признаков протекания патологического процесса. Основными из них являются общий анализ и биохимия крови, а также общий анализ мочи.
Среди наиболее часто используемых инструментальных исследований выделяют:
- УЗИ сосудов;
- рентгенографию позвоночника;
- МРТ и КТ.
В дополнение потребуется консультирование таких специалистов, как:
- нейрохирург;
- эндокринолог;
- мануальный терапевт;
- сосудистый кардиолог;
- флеболог.
Типичная клиническая картина даёт весомые основания заподозрить дегенеративно-дистрофическую патологию с уставов. В соответствии со стандартной клинической практикой основным методом диагностики ревматических заболеваний является рентгенография.
Не только с диагностической, но и с лечебной целью могут назначить артроскопию. Чтобы более детально изучить состояние внутри- или околосуставных структур прибегают к проведению УЗИ и магнитно-резонансной томографии.
- Рентгенография.
- Артроскопия.
- Ультразвуковое исследование.
- Обследование на магнитно-резонансном томографе.
Среди обязательных методов – анамнез, осмотр, анализ крови. Часто врачи применяют пальпацию, чтобы прощупать больное место. После этих процедур врач может решить, что делать дальше. Некоторым пациентам нужны КТ и МРТ, некоторым – УЗИ и рентген, кому-то приходится сдавать другие анализы.
Для точного определения причин и провоцирующих боли в тазобедренном суставе факторов, больному необходимо внимательное отношение врачей и правильная диагностика. Для этого используются такие процедуры:
- Ультразвуковое исследование тазобедренного сустава.
- Рентген области бедра, причем делать его следует в двух проекциях.
- Лабораторные анализы крови: общий, а также биохимический. Они позволят определить наличие ревматоидного фактора, повышение уровня лейкоцитов и изменение скорости оседания эритроцитов.
- Внешний осмотр сустава с пальпацией, а также фиксация жалоб пациента.
- МРТ.
После обследования устанавливается точный диагноз и назначается комплексное лечение.
Другие противопоказания
Абсолютные (те, при которых массаж не назначается в принципе):
- заболевания крови;
- наличие злокачественных образований;
- остеомиелит;
- тромбоз;
- туберкулез;
- психические заболевания в стадии обострения;
- СПИД;
- сердечная и легочная недостаточность III степени;
- венерические заболевания.
Относительные (временные):
- кровотечения;
- простудные заболевания (ангина, грипп, ОРВИ);
- инфекционные заболевания;
- высыпания на коже;
- наличие гнойничков;
- гипертонический криз;
- высокое давление;
- хронические заболевания в периоды обострений;
- состояние опьянения;
- тошнота;
- повышенная температура тела;
- воспаление лимфоузлов.
Имеет ли лечение суставов желатином противопоказания? Отзывы и рекомендации врачей показывают, что некоторые ограничения имеются. В определенных случаях его употребление следует и вовсе исключить. Осторожность нужно проявить:
- При склонности к тромбозам, т. к. вещество сгущает кровь и может вызвать повышенное тромбообразование.
- Желатин крепит. Поэтому для людей, страдающих запорами, он может стать своего рода катализатором проблемы.
- Его исключают при желчно-каменной и мочекаменной болезнях, т. к. он относится к группе оксалогенов. Нельзя принимать желатин и при подагре.
- Может вызвать аллергию.
- Из-за крепящего действия нежелательно употреблять желатин при геморрое.
Желатин для суставов: как пить, отзывы врачей о методе
Наталья Константиновна, 46 лет
Ухаживая за своим телом, я всегда использовала курсовые процедуры массажа. Путем несложных манипуляций в салоне или в домашних условиях можно скорректировать проблемный участок фигуры. У меня в области бедер всегда откладывается больше жиров, нежели на верхней части торса.
Борюсь со складками массажем с использованием смеси эфирных масел: розмарина, апельсина и персиковых косточек. Сеансы провожу 3 раза в неделю по 20 минут. В качестве дополнения 1 раз в неделю делаю обёртывания на бедрах и ногах из мёда, корицы и лимонного сока. Всего за 1-1,5 месяца объемы приходят в норму.
Алена, 23 года
С детства моя фигура отличалась пышными формами. Диеты помогают избавиться от лишних килограммов, но кожный покров на бедрах и животе покрывается ужасными растяжками. По совету подруги обратилась в массажный салон.
У массажа множество достоинств: он омолаживает, очищает, избавляет от усталости и плохого настроения. Широко применяется он и в целях коррекции фигуры.
Рассмотрим, что происходит в тканях при механическом воздействии и какие виды массажа для похудения удобно практиковать самостоятельно. Могут ли предложить салоны красоты и фитнес-центры что-нибудь особенное в рамках этого направления, и при каких условиях массаж скорее вреден, чем полезен?
С точки зрения традиционной медицины, желатин в одиночку не способен победить сложные суставные заболевания. Зато он может существенно облегчить боли и улучшить подвижность суставов. Однако это не должен быть единственный метод лечения.
Врачи из США провели любопытный эксперимент: они предложили испытуемым принимать ежедневно по 10 г желатина. Через 2 недели все 175 больных остеопорозом людей отметили улучшение состояния: суставы стали более подвижными, а интенсивность болей снизилась.
Доктора рекомендуют принимать желатин для суставов. Как пить? Отзывы врачей сходятся на том, что употреблять его нужно в любом виде: как желе, холодец или специальную настойку. В остальном каждый решает сам.
Клиническая картина
Как правило, поражение суставов носит двусторонний и симметричный характер. На фоне дегенеративно-дистрофических изменениях в хрящевой ткани нередко возникают воспаления околосуставных мягких тканей (сумок, капсул, сухожилий и т. д.).
- Хроническое течение с постепенным прогрессированием.
- Периодически отмечаются обострения.
- Наиболее часто сначала поражаются те суставы, на которые ложится основная нагрузка (тазобедренные и коленные). Также практически всегда страдают фаланги пальцев.
- Довольно-таки редко фиксируются патологические изменения в локте, плече и голеностопе. Если в них и обнаруживаются дегенеративно-дистрофические очаги, то незначительные.
- Боль различного характера, усиливающаяся при физической активности.
- При реактивных периартритах, тендовагинитах и других воспалениях околосуставных структур болезненные ощущения обостряются и становятся постоянными.
- По мере прогрессирования заболевания растёт функциональное ограничение суставов.
- Отмечается характерный хруст в поражённых суставах при движении.
- Скованность по утрам.
В более чем 60% случаев одновременно поражаются несколько групп суставов. Кроме того, почти у двух трети больных вместе с остеоартрозом фиксируется достаточно остеохондроз позвоночного столба.
Медикаментозное лечение с вирусом гепатита С
В настоящее время применяются 2 противовирусных препарата, которые чаще всего комбинируются: интреферон-альфа и рибавирин.
Интерферон-альфа – это белок, который организм синтезирует самостоятельно в ответ на вирусную инфекцию, т.е. это фактически компонент естественной противовирусной защиты. Кроме того, интерферон-альфа обладает противоопухолевой активностью.
И нтерферон-альфа имеет множество побочных эффектов, особенно при парентеральном введении, т.е. в виде инъекций, как он обычно используется при лечении гепатита С. Поэтому лечение должно производиться под обязательным врачебным контролем с регулярным определением ряда лабораторных показателей и соответствующей коррекцией дозировки препарата.
Рибавирин в качестве самостоятельного лечения обладает низкой эффективностью, однако при комбинации с интерфероном значительно повышает его эффективность.
При гепатите нужно быть особенно внимательным при выборе лечения – ни в коем случае нельзя заниматься самолечением. Не факт, что лекарство, которое активно рекламируется в СМИ подойдет именно Вам. Помните, что любое неосторожное воздействие на печень может значительно ускорить прогрессирование заболевания!
Традиционное лечение довольно часто приводит к полному выздоровлению от хронических и острых форм гепатита С, или к значительному замедлению прогрессирования заболевания.
В настоящее время не разработано вакцины против гепатита С, поэтому для профилактики можно лишь предложить общие меры безопасного поведения:
- Безопасный секс. Хотя вероятность заражения гепатитом С при половых контактах не так велика, необходимо помнить, что она повышается при наличии нескольких половых партнеров. Поэтому если носитель гепатита С не является Вашим постоянным партнером, лучше использовать презервативы. Но необходимо помнить, что даже при правильном использовании презерватив никогда не защищает на 100%.
- Никогда не использовать общие иглы при различного рода инъекциях.
- При накалывании татуировок, пирсинге необходимо быть уверенным в качественной стерилизации инструментов, убедиться, что мастер использует одноразовые перчатки.
- Использовать только личные инструменты для маникюра.
- Не пользоваться общими зубными щетками, бритвами.
- Провести анализ на гепатит С при планировании беременности.
Вирусный гепатит С – это в большинстве ситуаций латентное инфекционное заболевание исключительно антропонозного профиля, сходное эпидемиологическим критериям с вирусным гепатитом В, отличающееся неблагоприятными прогнозами в отношении выздоровления и жизни пациента.
Вирусная активность гепатита С распространена повсеместно на различных территориях во всем мире, однако, в отдельных регионах она максимально выражена даже несмотря на то, что пути передачи вирусного гепатита С идентичны тем, что наблюдаются при гепатите В, например, развитие заболевания у того или иного человека происходит не всегда, так как естественные биологические секреты человеческого организма содержат минимальную концентрацию вируса-возбудителя.
Если учитывать общую структуру заболеваемости органов гепато-билиарной системы, заражение вирусным гепатитом С занимает лидирующие позиции, как провокатор развития хронических патологий печени. Первоначальная идентификация вируса-возбудителя была произведена в 90-х годах, в связи с чем, вирусный гепатит С стал рассматриваться инфекционистами как отдельная нозологическая форма.
Согласно мировой статистики распространенности различных заболеваний инфекционного профиля среди всего мирового населения, на долю вирусного гепатита С приходится не менее 1,5%, что рассматривается инфекционистами как крайне неблагоприятный эпидемиологический признак.
Максимальная вирусная активность гепатита С наблюдается в Египте и составляет до 20% всего населения. Европейские регионы, а также государства США и Японии имеют более благоприятные показатели (1,5-2%), однако, специалистами отмечается ежегодный прирост инфицированности населения, что именуется «скрытой эпидемией».
Ввиду того, что вирусный гепатит С является исключительно антропонозной патологией, в качестве единственного источника распространения возбудителя может выступать человек, у которого имеются клинические или лабораторные маркеры вирусного гепатита С.
Данную патологию инфекционисты относят к категории кровоконтактных заболеваний, механизм развития которых может протекать по естественному и искусственному пути. Искусственные пути передачи вирусного гепатита С в большинстве ситуаций реализуются при осуществлении гемотрансфузии препаратов крови, содержащей вирус-возбудитель, а также при любой парентеральной манипуляции, при условии применения зараженного инфицированной кровью инструментария.
Естественное заражение вирусным гепатитом С также имеет место, но процент его реализации в сравнении с вирусным гепатитом В значительно ниже, что обусловлено низкой концентрацией вируса-возбудителя в биологических жидкостях человека.
В ситуации, когда инфекционистами регистрируется вирусный гепатит С при беременности, риск инфицирования ребенка составляет не более 7%. В связи с тем, что в биологических субстратах человека не происходит выраженного скопления вирусов-возбудителей гепатита С, наличие у матери признаков инфицированности не является основанием для запрета грудного вскармливания, при условии отсутствия повреждения сосков.
В случае, когда у одного из постоянных половых партнеров были идентифицированы маркеры вирусного гепатита С, необязательным является использование барьерных методов защиты.
Максимальный риск заражения вирусным гепатитом С наблюдается при наркомании, при условии полного несоблюдения норм безопасной инъекционной практики, что отражено в статистике всемирной организации здравоохранения.
Основную категорию риска по заражению вирусом гепатита С составляют лица, принимающие инъекционные формы наркотических препаратов, пациенты, страдающие онкопатологией и заболеваниями, требующими систематического гемодиализа, медицинские сотрудники, а также доноры.
Несмотря на высокую эффективность использования безопасной инъекционной практики в международной донорской программе, даже такой высокочувствительный метод как ИФА не обладает 100% достоверностью, позволяющей полностью исключить у донора вирусный гепатит С.
Большую опасность в отношении распространения вирусного гепатита С представляют немедицинские парентеральные манипуляции, так как в лечебных учреждениях строго соблюдаются санитарно-гигиенические нормативы, а такие косметические процедуры как пирсинг и нанесение татуировок, при которых могут использоваться недостаточно продезинфицированные инструменты.
Вместе с тем, естественная восприимчивость человека к возбудителю вирусного гепатита С находится на высоком уровне, что напрямую зависит от инфицирующей дозы. Ситуация, когда в сыворотке человека обнаруживаются антитела к вирусному гепатиту С, не является подтверждением сформированного иммунитета, так как в ежедневной практике инфекционисты сталкиваются со случаями повторного инфицирования.
Дебют клинических проявлений при вирусном гепатите С, как правило, постепенный и заключается в появлении у пациента повышенной утомляемости, ухудшения аппетита, абдоминального болевого синдрома умеренной интенсивности.
Патоморфологические изменения печеночной паренхимы имеют место спустя несколько суток и проявляются гепатомегалией и уплотнением паренхимы. Увеличение селезенки имеет место лишь в 30% случаев вирусного гепатита С.
При легком течении клиника вирусного гепатита С проявляется немотивированной слабостью, ухудшением аппетита и умеренно-выраженным абдоминальным болевым синдромом. У части пациентов может наблюдаться кратковременный субфебрилитет.
Желтуха при вирусном гепатите С не сопровождается ухудшением состояния больного, однако в 90% случаев развивается на фоне гепатолиенального синдрома (увеличение параметров печени и селезенки, уплотнение паренхимы), который сохраняется в среднем в течение семи суток.
Лабораторными неспецифическими маркерами гепатита С в этой ситуации является обнаружение в сыворотке крови повышенного содержания билирубина и значительное увеличение активности печеночно-клеточных ферментов.
Клиника вирусного гепатита С при среднетяжелом течении заключается в выраженной интенсивности астенических и диспептических явлений в дебюте заболевания, а также фебрильной температурной реакцией организма, являющейся подтверждением интоксикации. Продолжительность преджелтушного периода составляет не более восьми суток.
Появление желтухи всегда сопровождается усилением интенсивности интоксикационного синдрома с максимумом на пятые сутки. Для среднетяжелого течения вирусного гепатита С характерен продолжительный желтушный период, составляющий 16-20 суток.
Помимо выраженного гепатоспленического синдрома при среднетяжелом течении у части пациентов отмечается развитие проявление геморрагического синдрома в виде появления единичных кровоподтеков на кожных покровах.
Помимо характерных лабораторных признаков поражения паренхимы печени, при средней степени тяжести отмечается снижение показателя протромбинового индекса до 60-65%.
Вирусный гепатит С у детей характеризуется преимущественно тяжелым течением, в то время как у взрослой категории населения практически не наблюдается. Отличительными признаками в этой ситуации является выраженность желтушного и геморрагического синдрома, проявляющегося появлением многочисленных экхимозов на кожных покровах, петехиальных элементов, склонность к носовым кровотечениям.
При субклинической форме вирусного гепатита С у пациента полностью отсутствуют клинические проявления, свидетельствующие о поражении печеночной паренхимы, и вместе с тем регистрируются биохимические и серологические сдвиги.
При доброкачественном течении вирусного гепатита С у пациента отмечается полное выздоровление с развитием остаточных изменений в виде фиброза печеночной паренхимы, дискинезии желчевыводящих путей. При затяжном течении вирусного гепатита С отмечается развитие продолжительной гиперферментемии (до одного года) даже при условии полного купирования желтухи.
Методы народной медицины
Если боль в бедре возникла впервые, можно прибегнуть к средствам народной медицины, и попытаться избавиться от неприятных ощущений в тазобедренном суставе самостоятельно. Что можно использовать?
- Сало. Небольшую полоску натурального продукта приложить к больному суставу и примотать нетугой повязкой. Через некоторые время (5-8 часов) сало истончится. Как только это произойдет, следует заменить старый кусочек на новый. Лечебные прикладывания проводить до полного избавления от болей в бедре.
- Перцовый компресс. Используется при ноющих болях в бедре. Что потребуется? Пара стручков горького перца, луковый сок, сок подорожника, нутряной жир. Перец перекрутить через мясорубку, добавить 20 мл сока подорожника и 100 мл свежевыжатого лукового сока. Полученную смесь смешать с небольшим количеством жира. Для прикладывания использовать слегка подогретую смесь, натирая ею больное место и тщательно укутывая бедро теплой тканью.
- Горчичная мазь. Отличное средство для борьбы с болью в области бедра. Для приготовления мази потребуется: стакан соли, ? стакана горчицы и немного керосина. С помощью смешивания указанных компонентов, приготовить мазь с консистенцией, похожей на густую сметану. Использовать средство для втирания в больные суставы перед сном.
Народные способы лечения станут хорошим дополнением к основной медикаментозной терапии, назначенной лечащим врачом.
Если в бедре боль – значит, день безнадежно испорчен. Она мешает ходить, она мешает сидеть, она мешает лежать. Но почему болит нога? Что значит ноющая боль в бедре, и почему чаще всего нужно вызывать скорую при острой боли? Когда нужно идти к врачу?
Для того, чтобы ответить на последний вопрос, нужно сначала оценить масштаб происшествия. А для этого нужно разобраться, где и как болит нога в бедре.
Для того чтобы начать практиковать дома самомассаж, нужно ознакомиться с основами техники.
- Перед сеансом следует принять душ.
- На ладони рук наносится масло или подготовленный крем.
- Уложить правую ногу так чтобы было удобно и начать этап разогрева. Для этого ладонь неспешно проходит круговыми движениями от пят до бедра. Равномерное покрытие кожи средством обеспечит плавное скольжение.
- Поставив ногу на скамейку, выполняется переход на другой этап. Двумя ладонями прорабатывается икра ноги. Признаком правильной манипуляции является ощущение тепла на обрабатываемой зоне.
- Аналогичным действием прорабатывается область бедра. Для этого используются помимо растираний похлопывания и пощипывания.
- Следующим этапом растираются одновременно передняя и задняя линия ноги.
- Завершает работу с правой ногой растирание ягодичной доли.
Левая нога массируется в такой же последовательности. Особое внимание стоит уделить обработке стоп. Эта зона после массажа активизирует кровообращение, запуская все процессы, задействованные при похудении (метаболизм, регенерация клеток, очищение от токсинов и др.).
Воздействовать на стопу можно как пальцами рук, так и массажёрами. Среди современных эффективных массажей существует метод с использованием гальки. Камни прогреваются в духовке до комфортной температуры и выстилаются на полотенце.
Некоторым видам массажа легко обучиться самостоятельно, и практиковать их можно дома. Важно, чтобы область воздействия была расслаблена.
Икры удобно массировать в положении сидя на полу. Колени должны быть согнуты под тупым углом, а стопы – стоять на поверхности пола. Чтобы проработать бедра, имеет смысл сесть на невысокую табуретку, одну ногу согнуть в колене, а другую вытянуть. Массировать нужно прямую (расслабленную) ногу.
Курс должен состоять из 15-20 сеансов массажа, проводимых через день. Для более заметного эффекта рекомендуется обрабатывать не только ноги, но и живот, и ягодицы.
Медовый
Мед оказывает сосудорасширяющее действие, причем очень быстро. Он также помогает выводить токсины и обогащает кожу ценными микро- и макроэлементами, витаминами. Медовый массаж является одним из самых эффективных для похудения, но подходит не всем. При склонности к аллергиям, повышенной чувствительности кожи и варикозе он не проводится.
Перед нанесением меда кожа поглаживается, а затем растирается до легкого покраснения. Затем на проблемный участок наносится небольшое количество (1 ст. ложка) натурального меда и равномерно распределяется.
Массажные приемы в данном случае не слишком разнообразны. Среди них — похлопывания ладонью, сложенной в виде лодочки, легкие пощипывания 4-5 пальцами, перекаты ладонью. Интенсивность движений постепенно нарастает, но сеанс длится недолго (одна область обрабатывается в течение 10 минут). Затем мед смывается прохладной водой.
Предлагаем к просмотру видео о выполнении медового массажа от целлюлита.
Выполняется после душа. Кожа должна быть распарена и обработана скрабом. На нее наносится разогревающий / антицеллюлитный гель или крем. Движения выполняются по направлению от стоп к паху. Вначале воздействие должно быть легким.
Желательно обрабатывать не отдельные участки, а ногу полностью. Особое внимание стоит уделить приемам растирания и разминания. При разминаниях следует захватывать не только кожу, но и мышцы. Движения должны быть глубокими, но медленными и обстоятельными. Рекомендуется закончить массаж поглаживаниями.
Баночный
Вакуумные силиконовые банки дают такой же быстрый эффект, как и мед, но, в отличие от последнего, не противопоказаны аллергикам. Перед процедурой ноги густо смазываются маслом или кремом. Это делается для того, чтобы проще было вести банку по коже, не травмируя последнюю.
Чтобы банка хорошо присосалась, ее нужно сдавить и тут же прижать к телу. Затем следует, не отрывая банку от поверхности кожи, продвигать ее с небольшим усилием снизу вверх. Допустимы круговые, зигзагообразные, спиралевидные движения. Возвращать банку сверху вниз нужно, не нажимая на нее.
Разрешается ежедневное проведение баночного массажа, но сеанс не должен быть длительным (10-15 минут достаточно).
Для использования дома выпускаются различные виды массажных приборов. Это могут быть:
- механические массажеры (ролики, коврики, шары);
- ручные вибромассажеры и вибропояса;
- миостимуляторы, вызывающие мышечные сокращения за счет электрических импульсов;
- тепломассажеры (пояса, создающие эффект сауны);
- портативные вакуумные массажеры.
Использовать их следует строго в соответствии с инструкцией.
Наилучших результатов можно достичь путем сочетания домашнего аппаратного массажа с обертываниями для похудения и физическими упражнениями для ног.
На ночь желатин оставляют разбухать: 1 ч. л. порошка заливают 100 мл воды. Утром к смеси добавляют 1 ч. л. меда и разводят смесь теплой водой. Выпивается данное средство перед едой.
Курс лечения составляет 3 месяца, но строится по графику 10 через 10. Т. е. в течение 10 дней принимается желатин, затем идет пауза 10 дней, затем опять готовится настойка и т. д.
Такое средство не только поддержит суставы, но и укрепит весь организм благодаря регулярному приему меда.
Дополнение к медикаментозному, физиотерапевтическому и хирургическому лечению — средства и методы народной медицины. Народное лечение предлагает рецепт с использованием настоя из сосновых почек для лечения воспалительных процессов в области бедра и тазобедренного сустава.
В банку из тёмного стекла сложите немного молодых почек сосны и засыпьте сахарным песком. Банка заполняется наполовину. Верхняя часть банки должна быть свободна. Её плотно закрывают и размещают в тепле на 7 дней.
Когда смесь настоится, в банке получится сироп, который втирают в больную область. Делают растирания поверхности бедра, и принимают смесь внутрь. Пить надо ежедневно по 3 ложечки. Длительность лечения — до трех месяцев.
Боль и воспаление в ноге снимают с помощью настойки из растения сабельник. Несколько ложек высушенной травы сабельника залить поллитром водки, плотно закрыть емкость и поместить в темное место на месяц.
Снимает боли в тазобедренном суставе, области позвоночника и бедра настойка на спирту из листьев фикуса. Чтобы её приготовить, понадобится три свежих листа фикуса. Их тщательно измельчить, сложить в емкость из темного стекла и залить водкой в количестве 500 мл.
Для лечения болевых ощущений и воспаления в суставах применяются биологические добавки. Местное лечение проводится с помощью крема «Коллаген Ультра». Этот крем снимает боль и воспаление, служит дополнительным источником коллагена для суставов.
Чтобы восстановить структуру пораженного хряща, включают в рацион питания блюда, богатые коллагеном и желатином — желе, кисели, студень. Принимают утром натощак ложку желатина, растворенного в теплой воде. Для улучшения вкуса добавляют мед и лимонный сок.
Тем, кто вынужден подолгу стоять на ногах, необходимо каждый час делать разминку и менять положение ног. При сидячей работе можно разуться и походить босиком по помещению. Покатать по поверхности бедра резиновый шарик с шипами. Такие шарики продаются в аптечной сети.
Утром делается самомассаж ног. Его делают легкими поглаживающими движениями ладоней по поверхности бедра. Массируют от колена к паховой области, избегая места скопления лимфатических узлов.
Позаботьтесь об удобной обуви, не стесняющей движений. Имеющим избыточный вес, необходимо задуматься о его коррекции с помощью диеты, гимнастических упражнений. При выраженных обменных нарушениях обратитесь к эндокринологу, пройдите обследование и лечение для коррекции веса.
Боль в бедре – распространенная жалоба, с которой пациенты приходят на прием к травматологу или другому врачу. Боль в области бедра внезапно появляется и также быстро проходит? С уверенностью в 99% можно сказать, что волноваться не о чем.
Механизм развития вывиха
ВНИМАНИЕ!
Стабильность этого сустава заключается в способности головки сохранять нормальное положение.
Благодаря этому она не смещается по отношению к впадине лопатки под воздействием различных факторов. Если при совершении движений головка кости выходит из суставной впадины, речь идет о нестабильности сустава плеча.
Именно высокий объем движений, который позволяет совершать плечевой сустав, приводит к утрате его стабильности. Поэтому нередко происходят вывихи и даже разрывы капсулы сустава.
Можно ли делать массаж ног при варикозе и беременности?
На начальных стадиях варикоза массаж, особенно лимфодренажный или антицеллюлитный с помощью ложек, может быть полезным. Он способствует оттоку лимфы, снятию отека и уменьшению усталости. Однако баночный, медовый и вакуумный массажи противопоказаны.
При варикозе тонус вен и сосудов понижен, и механическое воздействие на поврежденные области может оказаться болезненным и привести к появлению кровоизлияний, а самое главное – усугубить проблему.
Что же касается беременности, то в течение всего срока допустим легкий самомассаж. Другие виды массажа проводить разрешается, но не в I триместре. Связано это с тем, что на теле человека есть точки, стимуляция которых может привести к прерыванию беременности.
На более поздних сроках массаж должен быть щадящим. Лучше доверить проведение процедуры специалисту (как и при варикозе). При сильных гормональных и физических изменениях от процедуры стоит воздержаться.
Беременным женщинам нельзя пользоваться массажерами (за исключением механических). Воздействие приборов такого рода трудно дозировать и контролировать; оно может отрицательно повлиять на развитие плода.
Осложнения гепатита С
Цирроз печени – это особое состояние печеночной ткани, при котором происходит формирование участков рубцовых изменений, нарушается структура печени, что приводит к стойкому нарушению ее функции. Цирроз чаще всего является следствием перенесенных гепатитов: вирусных, токсических, лекарственных, алкогольных.
Цирроз, помимо общих симптомов хронического гепатита, имеет следующие проявления:
- Выраженная потеря веса, снижение аппетита.
- Происходит накопление жидкости в брюшной полости – увеличение в размерах живота (асцит), в ногах (выраженные отеки), а иногда и по всему телу.
- При циррозе за счет склероза (уплотнения) вен печени происходит варикозное расширение вен в области пищевода и прямой кишки. При разрыве этих вен может развиться тяжелое кровотечение, которое проявляется кровавой рвотой или поносом. Такие кровотечения часто бывают смертельными.
- Может возникать желтушность кожи и слизистых.
- Кожный зуд.
Цирроз может также привести к печеночной энцефалопатии, вследствие печеночной недостаточности.
Печеночная энцефалопатия является следствием недостаточной функции печени, ее неспособности обезвреживать некоторые токсичные продукты, которые при накоплении могут оказывать негативное влияние на головной мозг.
спутанность, беспокойство, галлюцинации. При прогрессировании состояния развивается кома — т.е. полное отсутствие сознания, реакций на внешние раздражители с прогрессивным ухудшением функции жизненно-важных органов, что связано с полным угнетением центральной нервной системы – головного и спинного мозга.
Печеночно-клеточный рак — это первичный рак печени – злокачественная опухоль, источником которой служат клетки печени. Развивается у 1-2% больных хроническим гепатитом С.
Для точной диагностики гепатита С используется определение в крови антител к вирусу, т.е. специфических защитных белков, которые формируются в организме в ответ на появление вируса гепатита С. Обследование следует проводить не ранее чем через 6 месяцев после инфицирования – именно за это время образуются антитела к вирусу.
Кроме того, иногда применяется ПЦР-диагностика гепатита С, т.е. полимеразная цепная реакция. С помощью этого метода определяют наличие в крови вирусной РНК, и таким образом подтверждают активность вируса – факт его размножения.
Проводят также количественную ПЦР-диагностику, при которой определяют вирусную нагрузку – т.е. концентрацию вируса в крови. Обычно этот метод проводится для оценки эффективности лечения.
Для определения степени активности вирусного гепатита проводят также ряд биохимических анализов – определяют активность печеночных ферментов, уровень билирубина.
Если вовремя не заняться лечением привычного вывиха, последствия могут быть самые непредсказуемые. В результате эта патология может привести к нарушению целостности мягких тканей и переломам.
Однако одним из самых серьезных осложнений станет повреждение периферических нервов.
Привычный вывих плеча – достаточно серьезное нарушение, которое вызывает сильные болевые ощущения и нередко приводит к опасным осложнениям.
Поэтому при первых же признаках патологии стоит обратиться за медицинской помощью.
Пренебрежение советами докторов. запускание лечения грозит инвалидностью. Это распространенный факт. Проявляется следствие в неспособности больного двигать пораженными конечностями. Даже малейшее движение вызывает боль.
Сильнейшие боли
Чтобы определить наступление инвалидности, проводится полное обследование страдающего. Врачи отмечают существенное ограничение в движении (к примеру, человек не может ходить самостоятельно, одеваться).
Выявляют деформацию костей, ощутимые нарушения опорно-двигательного аппарата. Чаще всего дают 3 группу инвалидности, регулярно подтверждаемую, не реже раза в год. Если человек нуждается в постоянной помощи, совершенно не имеет возможности себя обслуживать, передвигается на коляске, присваивают инвалидность 1 группы.
Сложную ситуацию исправляют несколькими способами:
- сделать артроскопический дебридмент;
- артродез;
- делают околосуставную остеотомию.
После операции либо полностью восстанавливаются движения, либо добиваются частичного функционал, подготовки к операции либо обретению инвалидности.
Использование народных средств
Народные целители столетиями накапливали рецепты на основе трав и природных материалов, способные восстанавливать хрящи, уменьшать боль в суставе.
Популярностью пользуется мазь на основе цветов сирени: кисти собирают вместе с листьями, сушат и мелко трут, добавляют живицу и оливковое масло. Смесь получается как мазь, наносят на пораженные участки регулярно.
Снимают боль:
- компрессы из соды, соли, меда и горчицы;
- настойки на водке с перегородками грецких орехов;
- прикладывают листья подорожника;
- компресс из яйца, ложки растительного масла, живицы и уксуса.
Компрессы к ногам
Снимают воспаление:
- кашица хрена в виде компрессов;
- сто граммов белой глины с растительным маслом смешивают, растирают больное место.
Применение физических упражнений
В народе уже давно заметили, что некоторые физические упражнения и массаж помогают побороть артроз. С лечением согласились и медработники, поэтому используют в соответствующих учреждениях. Отдельные процедуры взяты у восточных целителей:
- кинезиология;
- мануальная терапия;
- ПИРМ.
Простым упражнением, если отмечаются боли в суставах и спине, признано: наполнить простую пластиковую бутылку теплой водой и катать ее по пораженному месту 15 мин. Процедуру повторять ежедневно, можно несколько раз в день.
Люди — знаменитые светила медицины, народные целители — ищут эффективные средства, способные побороть болезнь, полностью восстановить пораженный хрящ, но пока подобная методика лечения неизвестна.
Если болезнь прогрессирует, суставы уже в запущенном состоянии, о полном излечении речь не идет. На ранних стадия возможен полный возврат функций пораженных суставов. Не стоит оттягивать лечение, при первых же тревожных «звонках» рекомендуется посещение врача.
Важно! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» …
- Причины возникновения заболевания
- Основные симптомы артроза
- Лечение болезни
Остеоартроз (остеоартрит, артроз) — это заболевание сустава, часто сопровождающееся воспалением, приводящее к деформации и разрушению суставного хряща. Остеоартроз является наиболее распространенным заболеванием опорно-двигательного аппарата у пожилых жителей нашей планеты.
По оценке Всемирной организации здравоохранения (ВОЗ), наша страна входит в первую десятку государств, в которых остеоартроз наиболее распространен среди всего населения. По подсчетам сотрудников государственных медицинских научно-исследовательских институтов, практически все жители страны в возрасте старше 65 лет имеют симптомы артроза.
Наиболее часто артроз поражает суставы кистей рук и стоп. К наиболее тяжелым последствиям приводят поражения крупных суставов — коленных, плечевых и тазобедренных. В случае если болезнь затрагивает 3 сустава и более, ее характеризуют как генерализованный остеоартроз.
Причины возникновения заболевания
По медицинской классификации в зависимости от количества пораженных суставов остеоартроз бывает:
- локальным;
- генерализованным.
В зависимости от причины возникновения локальный артроз бывает 2 видов:
- идиопатический (первичный);
- вторичный.
Идиопатическим, или первичным, называется деформирующий остеоартроз, конкретная причина возникновения которого в ходе диагностики не установлена. К данному виду артроза чаще всего относят повреждения суставного хряща, предположительно вызванные:
- наследственными факторами;
- плохими условиями окружающей среды;
- чрезмерной физической нагрузкой;
- прочими труднообъяснимыми явлениями.
Вторичным называется остеоартроз, имеющий явную причину возникновения. К подобному типу артроза относят деформации суставного хряща, вызванные следующими факторами:
- травмами;
- врожденными дисплазиями опорно-двигательного аппарата;
- воспалительными процессами в суставе, вызванными различными инфекциями (сифилисом, гонореей, энцефалитом и пр.);
- воспалительными заболеваниями, вызванными нарушениями иммунитета;
- эндокринными нарушениями;
- нарушениями метаболизма.
Генерализированный артроз в зависимости от причины появления имеет 2 разновидности:
- первичный полиостеоартроз;
- вторичный полиостеоартроз.
Первичный полиостеоартроз — это системное нарушение опорно-двигательного аппарата, вызванное неопределенными факторами.
Вторичный полиостеоартроз — это системное нарушение опорно-двигательного аппарата, вызванное нарушениями метаболизма, такими как:
- охроноз;
- пирофосфатная артропатия;
- подагра.
Основные симптомы артроза
Остеоартроз чаще всего проявляется следующими симптомами:
- болью;
- хрустом при сгибании и разгибании конечности;
- ограничением подвижности суставов.
Боль при артрозе бывает 4 типов:
- стартовая;
- механическая;
- тупая ночная;
- постоянная.
Стартовая боль, как правило, возникает в начале движения и продолжается в течение 10-20 минут. Вызывается она трением, возникающим при попадании в суставную щель мельчайших обломков хряща и кости. После нескольких активных движений эти обломки выталкиваются в суставную сумку, и боль проходит.
Механическая боль появляется в конце рабочего дня и проходит во время отдыха. Вызывается она снижением амортизационной способности хряща. Это наиболее распространенный тип боли у пациентов, страдающих артрозом.
Тупая ночная боль возникает в первую половину ночи. Она связана с повышением внутрикостного давления в результате венозного стаза.
По какой причине возникает тянущая боль в бедре
Причина тянущей боли в бедре, особенно справа — остеохондроз поясничного или крестцового отделов позвоночника. Ухудшение состояния связано с сидячей работой, неправильной осанкой. Искривление позвоночника вызывает боль в левом тазобедренном суставе.
Тянущая боль в ноге, на внутренней стороне и спереди, вызывается варикозной болезнью. Её локализация гораздо ниже, ближе к внутренней поверхности бедра и голени.
Если нога болит по внешней и задней стороне бедра, под коленом и до стопы, причина — защемление седалищного нерва массой воспалённой и спазмированной мышцы. Боль беспокоит пациента сзади по наружной поверхности ноги и имеет характер прострелов по длине. При движении характер боли изменяется.
Лечат такие боли в комплексе с физиотерапевтическими процедурами:
- Электрофорез с лекарственными веществами.
- Магнитотерапия.
- Токи ультравысокой частоты.
- Парафиновые аппликации.
- Массаж и лечебная гимнастика.
Такое лечение улучшит кровоток в области бедра, снимет отёк и воспаление.
Если болит правая часть бедра и появляется онемение на ноге сзади и выше в наружной ягодичной области даже при незначительном движении, это связано с нарушениями в позвоночнике. При искривлении позвоночника в связи со сколиозом, возникает дегенеративное изменение в суставах бедра. Ущемление нервных корешков сопровождается онемением или парестезиями в левой стороне.
Парестезия бедра
Искривление позвоночника лечится с помощью гимнастических упражнений. Лечебная гимнастика укрепляет мышечный корсет бедренной и позвоночной областей. Делают упражнения сразу после снятия острого состояния.

Парестезия бедра
Парестезия бедра
Болевой синдром в бедре чаще затрагивает тазобедренный сустав, нервные окончания или мышцы. Если у пациента наблюдается такое состояние, необходима консультация врача для выявления причин.
Острая
Боли в бедре вызывают не только заболевания, но и травмы, и врожденные дефекты.
Появление острой или резкой сильной боли в ноге от бедра объясняется несколькими причинами:
- травмой;
- защемлением нервных окончаний;
- при грыжах дисков позвоночного столба;
- повреждениями тазобедренного сустава;
- врожденным заболеванием – дисплазией.
В зависимости от того, возникает ли дискомфорт в суставе бедра или появляется в мышце, врач диагностирует точную причину и назначает лечение.
При травме чаще повреждаются мышечные ткани, сухожилия, хрящи (в качестве осложнения нередко случается тендинит, воспаление сухожилий); в таких случаях нередко неприятное чувство затрагивает ногу. При поражении суставов ощущения усиливаются по мере нарастания разрушительных процессов.
Ощущения такого характера чаще является признаком артроза либо грыжи: точный диагноз врач ставит, руководствуясь дополнительными деталями клинической картины. Данные ощущения могут появляться при отеке тканей, мышечных спазмах или перегрузках.
Боли ноги от бедра до колена свидетельствуют о проявлении коксартроза, а во внутренней части конечности может быть вызвана судорогой или даже бурситом тазобедренного сустава. Наиболее опасными причинами появления жалоб на подобный дискомфорт в ягодицах и бедренной части являются артрозы, инфекционные заболевания, онкологические болезни.
Тянущая
При ощущении тянущей, жгучей боли правого или левого бедра и ягодицы, мышце спереди или сзади причиной чаще становится синдром грушевидной мышцы, а также полимиалгия ревматоидного типа. При поражении мышцы симптом увеличивается, потому что движения приводят к защемлениям нервных окончаний.
Парестезия бедра
Парестезия бедра
Боли в бедре сопровождают симптомы разных заболеваний, при появлении болей обращайтесь к врачу, который поставит диагноз.
- Артроз. Выявляется у женщин после сорока лет. Характеризуется резкими болезненными ощущениями в области бедра, медленно опускающимися в колено. Во время отдыха не чувствуются, при физических нагрузках появляются вновь.
- Инфаркт сустава. У пациента обнаруживается сильная боль в наружной поверхности бедра. Заболевание характеризуется стремительным течением.
- Травмы поясницы. Причина болей в области бедра. Обнаруживаются боли в бедре, не отдающиеся в пах.
- Заболевания сердца — причины болей.
- Онкологические заболевания.
- Мышечное заболевание ревматического происхождения. Появляется в результате вирусного заболевания или вследствие чрезмерных психических нагрузок.
Мышечная боль в бедре
- Тазовые абсцессы.
- Воспаления в органах половой системы.
- Стеноз.
- Болезни позвоночника, как остеохондроз. Болит бедро, пах, нога.
- Эндокринные заболевания.
- Если работа связана с физическими нагрузками, происходит истирание хряща, что ведёт к воспалению в мышцах, раздражению седалищного нерва. Патология характеризуется болью в ноге до стопы. Пациенту трудно сидеть, ходить – движение вызывают острую боль.
Если у ребёнка болит бедро – это сигнал родителям срочно обратиться к врачу. Причины болей:
- Воспаление синовиальной оболочки (синовит). Синовит у ребёнка – воспаление выстилки тазобедренного сустава, происходящее на фоне вирусных заболеваний. Патология проходит, не требуя лечения. Врач направит родителей к ортопеду, убрать жидкость из бедренного сустава.
- Артрит у ребёнка встречается у детей, как и у взрослых. Характеризуется опухолью в области коленного, голеностопного, локтевого суставов, повышенной температурой и сыпью.
Артрит у детей
- Головка бедренной кости может выскользнуть из тазобедренного сустава. Состояние развивается у ребёнка вследствие травмы. Симптомы – сильная боль в бедре, смещение его вследствие травмы, скованность в движениях. Ребёнка нужно срочно отвезти в больницу. Там сделают обезболивание, потому что бедро сведено судорогой, отправят на рентген или ультразвук, исключая возможность переломов, потом врач вправляет кость на место в тазобедренный сустав.
Основные причины травмы:
- сложный первичный вывих;
- недостаточная терапия первичного вывиха;
- несвоевременное обращение к врачу;
- преждевременное устранение иммобилизации;
- появление вдавленного дефекта.
К провоцирующим факторам появления привычного вывиха относят следующее:
- большие размеры головки кости;
- небольшие размеры и недостаточная вогнутость суставной впадины;
- растянутая суставная капсула;
- недостаточная фиксация сустава мышечной тканью.
Травматический вывих является следствием воздействия травмирующей силы. Суставная капсула в этом случае растягивается, а затем и разрывается.
При этом головка кости покидает пределы суставной впадины. Суставная губа может оторваться от впадины. Нередко при вывихе разрывается сухожилие двуглавой мышцы.
Современный метод восстановления функций позвоночника и суставов
. В чем суть процедуры и какие показания к ее проведению.
Безошибочно определить перелом пальца руки не так просто, но возможно. Какие симптомы и признаки указывают на травму и какое лечение предлагает современная медицина?
Постараемся найти ответ на вопрос: Почему потеряна чувствительность пальцев левой ноги?
Причин этому может быть действительно много. Очень распространенным явлением является:
- Воспаление седалищного нерва-
- Остеохондроз-
- Деформирование позвоночника-
- Возникновение межпозвоночной грыжи-
- Передавливание нервных окончаний-
- Нарушение кровообращения.
Все вышеуказанные причины приводят к тому, что у человека передавливаются нервные окончания левой конечности и все это ведет к потере чувствительности.
Часто могут неметь не все пальцы левой ноги, а только, к примеру, один большой палец. Ни в коем случае не игнорируйте такие симптомы! Чем раньше вы выявите возможный недуг, тем выше шансы положительного прогноза.
Иными более серьезными причинами онемения пальцев левой ноги могут быть такие патологические ситуации, как:
- Сахарный диабет-
- Повреждение сосудов по причине воспалительных и инфекционных заболеваний в организме, особенно прогрессирующих, находящихся в хронической форме-
- Болезнь Рейно – это патологическое нарушение кровообращения в кровеносных сосудах-
- Патологическое закупоривание артерий холестериновыми бляшками-
- Атеросклероз-
- Хронические заболевания-
- Алкогольная зависимость-
- Курение-
- Употребление вредной жирной пищи-
- Гиподинамия, то есть это полное или же частичное отсутствие физической активности.
Некоторые люди могут и не страдать от алкогольной зависимости, но, к примеру, после употребления одного бокала вина, у них начинается патологическое разрушение кровеносных сосудов. Не нужно подвергать свой организм вредным привычкам!
Полное онемение пальцев левой ноги может происходить при таких заболеваниях, как:
- Патологическое поражение артерий-
- Защемление нервных окончаний-
- Сахарный диабет-
- Патология под названием полиневропатия-
- Ишиас-
- Рассеянный склероз-
- Заболевание синдром Рейно-
- Остеохондроз-
- Заболевание – туннельный синдром-
- Ишемическое заболевание сердца-
- Нарушения сердечно-сосудистые-
- Ревматоидный артрит.
- Воспаление седалищного нерва;
- Остеохондроз;
- Деформирование позвоночника;
- Возникновение межпозвоночной грыжи;
- Передавливание нервных окончаний;
- Нарушение кровообращения.
- Сахарный диабет;
- Повреждение сосудов по причине воспалительных и инфекционных заболеваний в организме, особенно прогрессирующих, находящихся в хронической форме;
- Болезнь Рейно – это патологическое нарушение кровообращения в кровеносных сосудах;
- Патологическое закупоривание артерий холестериновыми бляшками;
- Атеросклероз;
- Хронические заболевания;
- Алкогольная зависимость;
- Курение;
- Употребление вредной жирной пищи;
- Гиподинамия, то есть это полное или же частичное отсутствие физической активности.
- Патологическое поражение артерий;
- Защемление нервных окончаний;
- Сахарный диабет;
- Патология под названием полиневропатия;
- Ишиас;
- Рассеянный склероз;
- Заболевание синдром Рейно;
- Остеохондроз;
- Заболевание – туннельный синдром;
- Ишемическое заболевание сердца;
- Нарушения сердечно-сосудистые;
- Ревматоидный артрит.
Причин для возникновения отека или опухоли на ногах достаточно много, наиболее частым поводом являются всевозможные травмы, но не только, например:
- любой ушиб, хоть при падении с велосипеда, хоть удар ноги об косяк дверей или об мебель;
- все виды растяжений, начиная от вызванных неудобной обувью или излишним усердием при банальной гимнастике, заканчивая повреждениями при падениях, к примеру, в гололед;
- воспаления в суставах или в мышцах;
- последствие трещин или каких-либо нарушений в целостности кости;
- прогрессивное течение какой-либо болезни или патологии.
Профилактика
Для того чтобы у людей не было проблем с появлением такого довольно неприятного симптома, нужно:
- полностью отказаться от пагубных привычек;
- свести к минимуму потребление крепкого кофе и чёрного чая;
- регулярно кушать горячие блюда;
- больше двигаться и ходить пешком;
- носить только комфортную обувь;
- исключить влияние физического и эмоционального переутомления;
- полноценно отдыхать;
- избегать переохлаждений;
- чаще менять позу во время сидения;
- держать в норме массу тела.
Однако главной профилактической мерой считается регулярное осуществление полного клинического обследования, которое на ранних этапах выявит патологии, отвечающие на вопрос, почему немеют пальцы на ногах.
Первое, что можно ответить на этот вопрос – возможно, вы потеряли чувствительность пальцев ног в результате нарушенного кровообращения. Постарайтесь сделать самомассаж. Если же это не поможет, то в таком случае нужно будет обратиться за консультацию к специалистам.
Есть группы людей, которые больше других подвержены развитию болезней суставов. Им необходимо 2-3 раза в неделю кушать продукты, содержащие желатин. Весьма полезен будет желатин для суставов (рецепты, как пить, отзывы — все эти вопросы мы обсудили) следующим группам населения:
- спортсменам;
- людям с повышенной массой тела;
- пожилым;
- людям в периоды гормональных перестроек организма (пубертат, беременность, климакс и др.);
- при работе на ногах или занятости, связанной с подниманием грузов;
- при неправильном, несбалансированном питании;
- при недостатке витаминов;
- при частых травмах;
- после инфекционных заболеваний;
- если есть родственники, страдающие суставными заболеваниями.
Разновидности операции на суставе плеча
Существуют различные классификации болей в бедре. Так, в зависимости от интенсивности, она может быть:
- Острой. Возникает внезапно, как правило, в случае повреждения мягких тканей. При этом человек отчетливо ощущает место локализации болевых ощущений, может показать наиболее болезненное место врачу.
- Ноющей. Характеризуется более обширной локализацией, нередко возникает параллельно с острым болевым синдромом. Как правило, ноющий характер боли нарастает по мере прогрессирования основного недуга, на фоне которого она возникла. Особенность ноющей боли – сложность диагностики и определения причин, вызвавших ее появление.
- Хронической. Появляется по истечении определенного временного промежутка. Может мучать человека в течение недель и даже месяцев. Чаще всего говорят о развитии обширного воспалительного процесса различной локализации.
Кроме того, боль в области ТБС может быть :
- Соматической. Повреждение связок, сухожилий, суставов и костной ткани провоцирует данный вид боли. При этом пациент испытывает ноющую боль в области бедра, которая может быть как тупой, так и более острой. Зачастую точно указать место локализации болевого синдрома невозможно.
- Невралгической. Появляется на фоне повреждения нервных волокон. Человеку кажется, что болит именно бедро, несмотря на то что в данной части тела явные патологии не обнаруживаются.
- Кожной. Наиболее кратковременный тип боли в бедре, который возникает в результате повреждения нервных окончаний, расположенных на поверхности эпидермиса. Данный вид боли исчезает, как только раздражающий (травмирующий) фактор перестает оказывать свое воздействие на кожу.
Любые виды боли в бедре могут сопровождаться сопутствующей симптоматикой: ограниченной подвижностью сустава, чувством покалывания, онемения, мурашек в ноге, ощущением нестабильности сустава.
Болезненные ощущения у каждого человека проявляются по-разному:
- Хроническую боль в бедре чувствуют больные ночью или при воспалительных процессах (возможны онкологические заболевания – необходимо провести диагностику).
- Боль, появляющаяся при физических нагрузках и утихающая, когда больной сустав в покое.
- Боль при нарушении нормального восприятия тепла и холода. Ощущается покалывание, мурашки в шейке бедра. Состояние связывается с невралгией.
- Боль тянущая, болит левая нога. Диагноз – остеохондроз. Причины — постоянное сидение возле компьютера, нарушается осанка.
- Болит нога от бедра до стопы. Боль проявляется в задней части и в ягодице, причина — воспаление седалищного нерва, ишиас. Симптом — чувство онемения и слабости в ноге.
- Болит тазобедренный сустав в правой стороне, боль отдает в поясницу, сопровождаясь онемением в ягодицах. Такие симптомы — следствие неправильного строения позвоночника (сколиоза).
Сколиоз позвоночника
- Боль в шейке бедра при ходьбе, малая подвижность, скованность движений. Симптомы повреждения тазобедренного сустава, ткани вокруг него. Причина боли — истончение хрящей тазобедренного сустава. Срочно обратитесь к врачу.
- Боль в ягодице. Причиной бывают инфекции, заболевания мышц, травмы. Если болят ягодица, поясница и бедро, это симптомы пояснично-крестцового остеохондроза — боль усиливается при вставании – ярко выражена в ягодицах. При межпозвоночной грыже чувствуется острая боль в ягодице, спускающаяся к задней части шейки бедра. Пояснично-крестцовый радикулит характеризуется двигательными расстройствами, боль охватывает позвоночный столб, бедро и ягодицу.
Выполнять процедуру можно самостоятельно руками или с использованием спецсредств. Инструмент воздействия и определяет вид массажа.
- Самомассаж предусматривает манипуляции с кожным покровом бедер и ног посредством пальцев рук. В качестве вспомогательных приспособлений могут использоваться: махровое полотенце, массажная рукавичка. Это самый простой и доступный метод борьбы с жировыми отложениями. Делая процедуры дома, можно сэкономить важные жизненные ресурсы: время и деньги.
- Вакуумный массаж в домашних условиях выполняется с помощью обычных медицинских банок. Результат действия вакуума виден уже после первых процедур. Баночный метод выводит лишнюю жидкость, активизирует подкожные биохимические процессы.
- Электромассаж предусматривает использование электромассажеров. Прибор оснащён различными насадками, которые меняются во время проведения сеанса.
- Вибромассаж также выполняется с помощью специального оборудования. Поступательные движения механизма разбивают жировую прослойку, стимулируя обменные процессы организма. Прибор с насадкам эффективно использовать при коррекции зон живота и боков, предплечья, бедер и ног, ягодиц.
- Тепломассаж предусматривает создание эффекта сауны на обрабатываемом участке тела. Такой вид воздействия избавляет от лишней жидкости и способствует очищению организма от токсинов и других вредных веществ.
Сейчас имеется много информации и видео материалов по выполнению массажей. Знакомство с ними поможет понять, как делать те или иные движения, чтобы не причинить вред здоровью.
Показаниями к операции на суставе плеча могут служить травмы разной степени тяжести, вывихи, подвывихи, переломы, разрывы связок, артрозы, сопровождающиеся деформацией суставных поверхностей, некроз головки плечевой кости, гнойные воспаления и другие патологии.
В зависимости от объема и характера поражений выбирают одну из следующих методик проведения операции:
- Эндопротезирование;
- Артротомия;
- Артропластика;
- Артродез;
- Операция по подшивке и фиксации связок сустава при травматическом или привычном вывихе плечевого сустава.
Операция обычно плановая, перед ее проведением пациент комплексно обследуется и подготавливается в зависимости от избранного вида операции. Противопоказаниями могут служить хронические патологии любого внутреннего органа в тяжелой форме, нарушения трофики – все, что могло бы помешать введению анестезию или вызвать сложности во время проведения операции.
К операции не приступают, если не устранены противопоказания. Это также входит в подготовительные мероприятия перед хирургическим вмешательством. Очень часто требуется провести операцию на плече при его привычном вывихе. Если вывих происходит дважды в год и чаще, то подшивка и фиксация связки необходимы.
При травматическом вывихе выполняется прикрепление кости к акромиальному отростку. В этом случае берут трансплантат из собственных тканей бедра пациента, эта операция относится к сложным и проводится всегда только под общим наркозом.
При таком диагнозе, как гнойный артрит, требуется артротомия. Такой вид операции заключается в рассечении суставной капсулы и откачивании ее гнойного содержимого. Экссудат отправляется на исследования – это помогает выявить возбудителя инфекции и установить первопричину болезни для дальнейшего лечения.
При переломах головки плечевой кости и других повреждениях суставных элементов, при новообразованиях в тканях плечевого сустава проводится их частичное рассечение, также всегда под общим наркозом.
Иногда чрезмерная подвижность сустава становится причиной развития многочисленных осложнений и патологий. В частности, травмируется головка плечевой кости. В этом случае единственным решением проблемы является полная фиксация сустава навсегда. Для проведения этой операции (артродез) используется общая анестезия.
Существует достаточно много разновидностей вывихов – эти травмы принято делить по различным классификационным признакам.
В частности, выделяют такие вывихи:
- врожденные;
- приобретенные нетравматического происхождения – хронические, произвольные, патологические вывихи;
- приобретенные травматического происхождения – в эту категорию входят переломовывихи, открытые вывихи плеча, патологически повторяющиеся вывихи.
Примерно в 60 % случаев у пациентов диагностируют именно травматические формы нарушения. Это можно объяснить анатомическими особенностями суставной впадины и головки кости плеча.
По направлению смещения выделяют такие виды вывихов:
- Передний. Такое нарушение встречается примерно в 98 % случаев. Оно нередко становится следствием травматического повреждения или происходит спонтанно при неудачном движении. В этом случае головка кости смещается вперед.
- Задний. Это более редкая форма нарушения – диагностируется в 1-2 % случаев. Такой вывих обычно происходит в том случае, если человек падает на вытянутую руку. В результате в заднем отделе происходит отрыв губы.
- Нижний. Такие вывихи диагностируются очень редко. В этом случае головка кости смещается вниз. Характерная особенность вывиха заключается в том, что человек не в состоянии опустить руку и должен держать ее сверху.
Онемение пальцев ног может быть:
- временным – характеризуется механическим воздействием, исключение которого приведёт к полному устранению такого симптома;
- хроническим – отличается тем, что практически во всех случаях связано с протеканием того или иного хронического заболевания. Такой признак будет присутствовать у человека до тех пор, пока недуг не будет полностью устранён.
Первичный остеоартроз возникает из-за врожденных патологий, происходят нарушения хрящевой ткани, связки крайне слабые. Особенно от заболевания страдают женщины, переживающие климакс, люди, постоянно занимающиеся спортом.
Хрящевая ткань под воздействием нагрузок начинает разрушаться, приводя к прогрессированию болезни. Первичный полиостеоартроз подразумевает нарушение опорно-двигательного аппарата, причины которого сложно определить.
Вторичный остеоартроз возникает у людей, получивших травмы либо болеющих подагрой, хондрокальцинозом, артритом.
Средства для процедур
— массажное масло;
— эфирные масла;
Любой массаж действует на организм системно. Для худеющих важно в первую очередь его влияние на кожу, подкожную клетчатку, лимфатическую и кровеносную системы. В процессе массажа ткани раздражаются, разогреваются, к ним приливает богатая кислородом кровь. Благодаря этому обмен веществ в клетках происходит быстрее.
Массаж стимулирует движение лимфы, которая помогает выводить из организма токсины. Жиры, как известно, тоже участвуют в обмене веществ.
Процедура помогает бороться с целлюлитом на ногах, спадает отечность, а кожа становится упругой и гладкой. За счет этого ноги выглядят более подтянутыми. Наконец, массаж успокаивает нервы и снимает стресс, который является одной из причин увеличения веса.
Терапевтические мероприятия при паховых грыжах
При обнаружении грыжи, определяет методы терапии хирург. Единственное действенное средство лечения грыж — хирургическое вмешательство. Больному прописывается использование бандажа, сокращение или полный отказ от физических нагрузок и проведение операции по удалению патологии.
Привычный вывих плеча довольно сложно поддается лечению, в связи с чем стоимость операции может доходить до 10000 условных единиц и более.
Этиология
Онемение пальцев ног, это довольно распространённое состояние, на возникновение которого влияет большое количество предрасполагающих факторов как патологических, так и физиологических.
Среди состояний, не имеющих никакого отношения к протеканию того или иного недуга, стоит выделить:
- длительное нахождение в неудобной позе, которая приводит к сдавливанию нервов и кровеносных сосудов, расположенных в области под коленом. Нередко такое наблюдается при продолжительном сидении на согнутых ногах или в позе нога на ногу;
- ношение чрезмерно узкой обуви, а также высоких каблуков – это основной фактор, влияющий на то, почему немеют большие пальцы на ногах;
- переохлаждение пальцев нижних конечностей влияет на нарушение их чувствительности;
- злоупотребление вредными привычками, в частности табакокурением и распитием большого количества алкоголя. Такие пагубные пристрастия влияют на нарушение обмена веществ и кровоснабжения, отчего происходит частое онемение кончиков пальцев;
- недостаток витаминов, принимающих участие в функционировании периферических нервов.
Периодическое или длительное онемение среднего пальца на левой или правой ноге может указывать на патологии с поясничным отделом позвоночного столба.
Постоянное онемение мизинца нередко свидетельствует о наличии сосудистых нарушений, инфекционных процессов и других патологий. Среди наиболее распространённых недугов можно выделить:
- остеохондроз;
- злокачественные или доброкачественные образования в пояснице;
- радикулоневрит;
- протекание сахарного диабета;
- поражение позвоночника туберкулёзом.
Нередко отмечается онемение пальцев ног в ночное время суток, что зачастую является ответом организма на:
- мышечное переутомление;
- недостаток кальция и магния;
- дефицит витаминного комплекса В;
- малоподвижный образ жизни или сидячие условия труда;
- стрессы и нервные перенапряжения;
- онкозаболевания;
- полиневрит;
- остеохондроз.
Остеохондроз – возможная причина онемения пальцев ног
Нередко у пациентов возникают жалобы на появление подобного симптома в нижних конечностях во время ходьбы или бега. Это обусловлено следующими факторами:
- неудобной обувью;
- защемлением мышечного нерва бедра;
- межпозвоночной грыжей;
- последствием широкого спектра травматических повреждений ног;
- тромбозом голени.
Помимо вышеуказанных факторов, онемение большого пальца на ноге, в большинстве случаев, а также появление подобных ощущений на других пальцах, может быть вызвано:
- атеросклерозом;
- метастазированием раковой опухоли;
- болезнью Рейно;
- полинейропатией;
- подагрой;
- туберкулёзом и иными патологиями позвоночника, ведущими к его деформации;
- варикозным расширением вен – при этом онемение будет распространяться на всю поверхность ступни;
- невралгией седалищного нерва;
- артритом или артрозом;
- патологиями со стороны сердечно-сосудистой системы, а именно аритмия, нарушение ЧСС, врожденные или приобретённые пороки сердца;
- артериальной гипертензией;
- рассеянным склерозом;
- микроинсультом;
- патологиями со стороны нервной системы;
- недостаток в организме витаминного комплекса В;
- химиотерапия.






Оставить комментарий