- Что такое остеохондрит таранной кости?
- Диагностика перелома
- Классификация остеохондральных повреждений таранной кости.
- Лечение
- Консервативное
- Оперативное
- Осложнения
- Первая помощь
- Признаки перелома таранной кости
- Причины и типы переломов
- Реабилитация после операции по поводу остеохондральных повреждений таранной кости.
- Симптомы остеохондрального повреждения таранной кости.
Оглавление
- 1 Что такое остеохондрит таранной кости?
- 2 Диагностика перелома
- 3 Классификация остеохондральных повреждений таранной кости.
- 4 Лечение
- 5 Осложнения
- 6 Первая помощь
- 7 Признаки перелома таранной кости
- 8 Причины и типы переломов
- 9 Реабилитация после операции по поводу остеохондральных повреждений таранной кости.
- 10 Симптомы остеохондрального повреждения таранной кости.
Что такое остеохондрит таранной кости?
Остеохондральные повреждения таранной кости иногда называемые также остеохондритом, рассекающим остеохондритом или остеохондральными переломами – это повреждения хряща и подлежащих структур купола таранной кости.
Остеохондрит таранной кости – одна из причин болей в голеностопном суставе, с которыми пациент обращается к травматологу-ортопеду. Остеохондрит таранной кости часто остаётся нераспознанным и может привести к серьёзным последствиям при отсутствии лечения.
Симптомные остеохондральные повреждения таранной кости часто требуют хирургического вмешательства. Эти повреждения обычно становятся следствием одного или нескольких травматических событий, приводящих к частичному или полному отрыву участка хряща с подлежащей костью.
Такие дефекты вызывают глубокую боль в области голеностопного сустава при осевой нагрузке, ограничение амплитуды движения, нарушение функции ходьбы, тугоподвижность, ощущение заклинивания сустава, отёк. Эти симптомы могут стать причиной ограничений физической активности и инвалидизации.
Диагностика перелома
Диагностические мероприятия, позволяющие выявить перелом таранной кости, заключаются в визуальном осмотре конечности, ее прощупывании и инструментальном исследовании. Первые два пункта не могут дать точной картины, так как внешний вид стопы и характер болей при подобной травме схожи с переломами прилежащих к таранной кости частей ступни, а также при элементарном ушибе мягких тканей голеностопа.
Окончательно поставить диагноз и назначить адекватное лечение можно только после проведения рентгенографического обследования в двух проекциях. Помимо этого может потребоваться томография – компьютерная или магнитно-резонансная.
Помимо клинической картины для полноценной диагностики обязательно выполнение рентгенограмм. Помимо прямой и боковой проекции используется Canale проекция, оптимальная для визуализации шейки таранной кости.
Проекция Canale в максимальном эквинусе, пронация 15 °, снимок под углом 75°.
В затруднительных случаях показано выполнение КТ.

Диагностика ОПТК сложная задача, часто при первичном обращении ставится диагноз повреждение и перенапряжение капсульно связочного аппарата или ушиб, однако длительно персистирующие боли настораживают травматолога-ортопеда и заставлют двигаться в направлении более информативных методов обследования.
Кроме общего осмотра пациент нуждается в комплексной диагностике. Чтобы более детально рассмотреть место перелома кости выполняют рентгенограмму. Для подтверждения диагноза врач должен получить снимки в боковой и прямой проекции. Благодаря рентгенограмме происходит полная визуализация шейки таранной кости.
Проекцию Canale проводят в максимальной зоне эквинуса. Пронациия составляет 15 градусов, а снимок делают под углом в 75 градусов. Если снимок нечеткий или не удается сделать рентген, в таком случае выполняется компьютерная томография.

Классификация остеохондральных повреждений таранной кости.
По месту локализации разделяют несколько видов перелома таранной кости:
- дробление всей кости;
- травма шейки таранной кости;
- перелом заднего отростка таранной кости;
- повреждение латерального отростка.
Лечение перелома таранной кости назначают исходя из тяжести клинических проявлений, а также видов патологии. Существует следующая классификация:
- Переломы заднего отростка таранной кости. Эта патология возникает при отрыве определенного фрагмента кости задней большеберцово-таранной связки. При ударе может деформироваться дельтовидная связка. С такой травмой часто сталкиваются спортсмены, в том числе и футболисты. Болезненность возникает при попытке выполнения круговых движений стопы.
- Краевой перелом таранной кости. При такой деформации стопы пациент ощущает легкую болезненность, и небольшую ограниченность в движении. Такая патология возникает в результате инверсии, наружной ротации, осевой нагрузки. Этот вид травмы характерен для сноубордистов.
- Переломы таранной кости со смещением обломков. Характерный признак – согнутое положение большого пальца. Когда больной пытается пошевелить им, возникает резкая и интенсивная боль в области голеностопного сустава. При разрыве отростка таранной кости перелом лечится при помощи наложения гипса или хирургического вмешательства.
- Переломы шейки таранной кости. Представленный вид повреждения диагностируется у 50% от всех случаев. Патология возникает в результате дорожно-транспортного происшествия, а также падения с большой высоты. Механизмом травмы становится форсированное тыльное сгибание стопы, одновременная нагрузка на ось таранной кости. В большинстве случаев одновременно повреждается бедро.
При травмах разной этиологии может возникнуть перелом головки таранной кости. Для этой патологии не характерен изолированный вариант. Таранная кость обладает сложной этиологией, поэтому рядом с ней проходит огромное количество источников кровоснабжения. В результате врачам становится трудно подобрать лечение, определить степень повреждения.
Рентгенологическая классификация остеохондральных повреждений таранной кости Berndt и Harty
КТ классификация остеохондральных повреждений таранной кости Ferkel и Sgaglione
МРТ классификация остеохондральных повреждений таранной кости Hepple.
Лечение
Большинство разновидностей переломов таранной кости требует оперативного вмешательства.

Пример репозиции и фиксации переломо-вывиха таранной кости без смещения
Основная тактика постоперационного лечения перелома таранной кости – ранние движения в повреждённом голеностопе и осторожная поздняя осевая нагрузка на травмированную ногу. Сроки этих двух этапов зависят от видов выполненной репозиции и иммобилизации.
Например, при остеосинтезе, в случае, когда после него выполняется не гипсование, а тугое бинтование, можно и нужно выполнять безнагрузочные движения в голеностопном суставе уже через 7 дней.
Одна из уникальных характеристик надпяточной кости – вокруг неё нет мышц. Поэтому, в качестве «компенсации» и для снабжения её питательными веществами и кислородом, природа расположила рядом большое количество артерий.

Кровоснабжение надпяточной кости
При вынужденном неподвижном состоянии голеностопного сустава во время иммобилизации конечности кровоток в них замедляется до минимума. Вот почему количество артрозных изменений и асептического некроза ткани развивается у каждого второго пациента.
Для того, чтобы максимально снизить риски таких осложнений, крайне важно начинать заниматься гимнастикой ЛФК на следующий день после операции или наложения гипса. Упражнения после перелома таранной кости выполняются в комплексе.
Длительность одного занятия ЛФК – 10-15 минут, а их количество в день должно быть достаточно большим – 8-10 раз. Фактически заниматься лёжа в постели предстоит почти каждый час.
В комплекс ЛФК во время полупостельного режима входят следующие упражнения:
- Вдох полной грудью, руки в стороны. На выдохе с силой себя обнять – 12 раз.
- Шевеление пальцами сломанной ноги – 1 минута.
- Прокачка пресса до лёгкого напряжения мышц живота. Садиться полностью не надо. Достаточно тянуться за прямым руками, отрывая от кровати только голову (смотреть на пальцы ног) и лопатки.
- Подтягивание колена к животу (на выдохе) – 6 раз.
- Исходное положение: соединить кисти в «замок». На вдохе, выпятить живот и положить «замок» возле темечка на подушку. На выдохе, втянуть живот в себя, положив на него ладони со скрещёнными пальцами. – 6 раз.
- Плавные подъёмы прямой ноги. 12 раз. Первые 6 повторов постепенно увеличивайте величину подъёма до максимально возможной, а последние 6 раз – уменьшайте.
- Сгибание/разгибание пальцев повреждённой ноги – 12 раз.
- Напряжение четырёхглавой мышцы бедра – 12 раз.
- Отведение прямой ноги в сторону и немного вверх – 6 раз.
- На выдохе, подъём таза вверх, с опорой на здоровую ногу, согнутую в колене. Подколенку сломанной ноги следует положить на здоровое колено. Делать подъёмы до усталости.
- «Велосипед» сломанной ногой или обеими ногами сразу – 1 минута, с перерывами на отдых.
- Повторить упражнение №1.

«Прогулки» на костылях, по ровной поверхности и по лестнице, следует делать 3 раза в день, по 25 минут
Последовательно усложняющийся комплекс упражнений для реабилитации после перелома таранной кости должен быть составлен врачом или методистом ЛФК для каждого больного в индивидуальном порядке.
При этом во внимание принимается много разных факторов:
- вид и степень тяжести перелома;
- разновидность и успешность репозиции;
- форма и длительность иммобилизации;
- наличие патологий, препятствующих нормальной скорости сращения;
- возраст и пол больного, его физическая подготовка и состояние здоровья (хронические заболевания) до получения повреждения.

Отёки стоп очень «не любят» положений, когда их «поднимают вверх»
Предлагаем запомнить комплекс, помогающий бороться с отёчностью стопы. Его надо делать ежедневно, 3 раза в день – во время утренней зарядки, перед обедом и перед сном, в течение одного (!) года, с момента, когда станут доступными движения в голеностопном суставе.
| Описание | Рекомендуемый темп | Дозировка |
| Лежать, положив ноги на возвышение. Угол в тазобедренных суставах должен быть в пределах 120-130°. | 5 минут | |
| Напряжение 4-х главой мышцы бедра. | медленный | 20 раз |
| Сгибание/разгибание стоп. | медленный | 10 раз |
| Сгибание/разгибание пальцев. | медленный | 10 раз |
| Любое дыхательное упражнение. | 1 минута | |
| Сгибание/разгибание пальцев. | средний | 20 раз |
| Круговые движения в голеностопе. | средний | 10 в кажд. сторону |
| Сгибание/разгибание стоп с мах.амплит-й. | средний | 10 раз |
| Касание коленом живота, стопа на себя. | средний | по 10 раз, чередуя |
| Разведение/сведение носков, мах. ротация. | средний | 20 раз |
| Подъём прямой ноги до 90°, носок на себя. | медленный | По 10 раз, чередуя |
| Напряжение 4-х главой мышцы бедра. | медленный | 20 раз |
| Подъём повреждённой ноги до 90°. При движении вверх и вниз двигать голеностопом на себя от себя, сжимая и разжимая пальцы. | средний, с небольшими паузами, если нужен отдых | 10 раз |
| Лежать, подняв ноги вертикально вверх, оперев их на стенку. | 5-10 минут. |
Утром, перед началом выполнения этого комплекса, делайте 5-минутный самомассаж, а вечером массировать голеностоп и подошву следует непосредственно перед отходом ко сну.
И в заключение статьи посмотрите небольшое, но очень ёмкое и полезное видео, где доктор Олейник рассказывает о методике оказания доврачебной помощи при травмах голеностопного сустава и что делать, если после лечения возобновился болевой синдром.
После диагностики и обследования врач назначит соответствующее лечение перелома таранной кости. Для быстрого восстановления показана исключительно комплексная терапия.
Консервативное
Метод зависит от формы и тяжести болезни. Если врач не обнаружил смещение, на ногу накладывают гипсовую повязку или лонгету. Носить ее нужно 3-4 недели. В случае подвижности костных обломков проводят закрытую репозицию.
В качестве обезболивающего средства используют местную анестезию. Последовательность выполнения закрытой репозиции:
- стопа больного вытягивается и резко сгибается;
- фиксация при помощи гипсового сапожка;
- смена повязки и изменение положения ступни;
- чтобы кости или обломки правильно срастались, потребуется жесткая фиксация в правильном анатомическом положении.
Пациенту нужно принимать обезболивающие препараты, чтобы облегчить состояние. По показаниям врач может назначить прием противовоспалительных лекарственных средств.

Оперативное
Если перелом таранной кости тяжелой формы, и врачи не могут выполнить закрытое вправление обломков, больному потребуется срочное хирургическое вмешательство. Фиксация стопы осуществляется при помощи спицы Киршнера. Операция проводится под контролем рентгена.
Если врач диагностировал некроз одного из обломков, дополнительно проводят артродез. Это скрепление и фиксация соседних костей, чтобы получить полноценный сустав. В завершении манипуляции делают наложение повязки, а также обрабатывают каждый шов.
Лечение переломов таранной кости, в зависимости от характера и степени тяжести, может быть консервативным и оперативным. В случае смещения, мнгооскольчатого перелома или когда повреждение носит сложный характер, невозможно обойтись без хирургического вмешательства, а если перелом произошел без смещения отломков таранной кости, то вполне достаточно будет использование лишь консервативного метода лечения, который заключается в фиксации травмированной конечности в одном положении.
Если травма произошла со смещением, то предварительно врач проводит процедуру «репозиции». Смысл ее в прочном сопоставлении смещенных отломков и последующем обездвиживании поврежденной стопы. Период фиксации назначается врачом индивидуально для каждого пациента, в зависимости от поставленного диагноза.

В случае, если сопоставить фрагменты поверхностным способом не удалось или произошло повреждение тяжелого характера – проводится операция. Заключается она в репозиции костных отломков с помощью оперативного вмешательства и для того, чтобы правильно зафиксировать кость в одном положении, используют специальные спицы и пластины.
Далее на поврежденную ногу накладывается гипсовая повязка, в которой пострадавший ходит некоторый период времени. Время фиксации конечности назначается врачом. Во время обездвиживания периодически проводится процедура рентгенографии, чтобы убедиться в правильном срастании травмированной кости.
- наложение стержневого аппарата и проведение спиц через травмированную кость;
- сопоставление отломков открытого типа с рассечением мягких тканей и фиксации костей с помощью винтов и пластин;
- в случае полного дробления кости проводится артродез.

Консервативное лечение простого перелома тела таранной кости без смещения происходит по стандартной схеме: на ногу, начиная с верхней трети голени и заканчивая кончиками пальцев, накладывается гипсовая повязка.
Угол сгиба между стопой и голенью при этом составляет 95 градусов. Срок ношения повязки составляет 10 недель. При компрессионных переломах без смещения время иммобилизации увеличивается до 16-17 недель.
Вытяжение стопы как метод терапии применяется только в случае перелома шейки. Срок ношения гипса при этом типе травмы совпадает с предыдущим.
Если имеет место оскольчатый перелом с вывихом, подвывихом или без них, лечение начинается с ручной репозиции фрагментов.
После этого можно наложить иммобилизационную повязку на срок до 4 месяцев. Во время ношения гипса больному не рекомендуется нагружать травмированную конечность. Передвижение возможно только с костылями.
После снятия гипса также следует оберегать стопу от нагрузок.
При появлении в ноге болей и иных неприятных симптомов, свидетельствующих о воспалительном процессе, больным назначаются обезболивающие препараты, а также лекарства, действие которых направлено на устранение отеков и воспалений.
Также больным показано сбалансированное питание и умеренная физическая активность. Все это будет способствовать нормальному обмену веществ и усвоению элементов, необходимых для более быстрого восстановления костной ткани.
Осложнения

Боль и отёк стопы, самые «лёгкие» из последствий, при нелечении, могут привести к ампутации
Цена несвоевременного обращения за медицинской помощью или последствия перелома таранной кости при несоблюдении терапевтических инструкций и назначений врача – осложнения, в том числе и грозящие инвалидизацией.
Перечислим наиболее характерные:
- неправильное сращение;
- выраженный болевой синдром и постоянная отёчность стопы, длящиеся в течение двух, а возможно и трёх лет, от момента получения повреждения;
- плоскостопие, ведущее к искривлению осанки, которая, в свою очередь, приводит к нарушению работы внутренних органов;
- хромота;
- посттравматический артроз;
- коллапс купола кости;
- частичный или полный аваскулярный некроз костной ткани;
- образование и разрастание пяточных шпор (иногда);
- тугоподвижность в голеностопном, подтаранном и/или таранно-ладьевидном суставах;
- полное обездвиживание стопы, вынуждающее к дорогостоящему эндопротезированию;
- компрамент-синдром – усиление боли-отёк-ишемия близлежащих тканей-некроз-инфекция-контрактуры или ампутация.
Если произошёл перелом таранной кости со смещением, и попытки закрытой репозиции оказались неудачными (подробней читайте тут), необходимо как можно раньше, желательно в течение первых суток, а если возможно, то в течение первых 6 часов, выполнить открытое сопоставление костных обломков и их остеосинтез.

КТ-граммы разных видов переломов надпяточной кости
Оскольчатый перелом таранной кости и перелом заднего отростка таранной кости – самые неопасные виды повреждений. Фрагменты (осколки или отросток) быстро и просто удаляются артроскопом, а для полной реабилитации после этой малоинвазивной операции потребуется всего лишь 2 недели.
Главное вовремя обратиться к врачу, иначе кусочки кости обрастут соединительной тканью, станут причиной постоянного воспаления и будут мешать нормальной работе сустава.
Если медицинская помощь оказана несвоевременно, пациент может столкнуться с серьезными последствиями и осложнениями:
- некроз;
- артрит или артроз голеностопных суставов;
- инфицирование таранной кости (если есть открытая рана и проникли бактерии);
- контрактура голеностопа;
- нарушение походки, если кости срослись неправильно.
Чтобы предотвратить перелом, необходимо соблюдать меры безопасности при ходьбе. Нельзя спешить и торопиться зимой, когда на дороге появляется обледенение. Во время выполнения физических упражнений нужно использовать приспособления для защиты, а также носить жесткую обувь.

Несмотря на относительную редкость, последствия перелома таранной кости нередко причиняют большие неудобства больному. Особенно это относится к случаям, когда пострадавший принимает перелом за ушиб и не обращается к травматологу. В этом случае могут возникнуть следующие осложнения:
- Некроз кости (полный или частичный).
- Повреждение нервных волокон, связок и кровеносных сосудов.
- Остеомиелит.
Подобные проблемы появляются в несколько раз реже, если начать лечение как можно раньше. Устранение же возникших осложнений в 100% случаев требует проведения хирургической операции. Более 90% больных с запущенным переломом таранной кости остаются инвалидами и не имеют возможности передвигаться без посторонней помощи или без специальных приспособлений.
Данный перелом, при неправильном или не своевременном лечении, приводит к появлению таких последствий:
- полное или частичное омертвление таранной кости;
- остеомиелит;
- повреждение нервных окончаний и сосудов;
- неправильное срастание отломков;
- внешняя деформация конечности;
- неполное восстановление двигательной функции.
Первая помощь

Оказание первой помощи необходимо больному, у которого есть подозрение на перелом таранной кости. Для этого важно соблюдать следующие правила и рекомендации:
- Обеспечение полного покоя и ограничение движений. Эти мероприятия помогут предотвратить дальнейшую травматизацию таранной кости. Если место опасное, больного нужно перенести на носилках.
- Человеку дают обезболивающий препарат согласно инструкции по применению. Наиболее эффективные лекарственные средства – это Анальгин, Ибупрофен, Нимесил, Кеторол. Они выпускаются в виде инъекции и таблеток.
- Вызов скорой помощи.
- Если травма закрытой формы, необходимо аккуратно снять обувь и носки. Для фиксации кости накладывают шину или повязку.
- Когда обнаружены открытые раны, их обязательно обрабатывают при помощи антисептика.
- К пораженному участку прикладывают холодный компресс. Важно контролировать время, чтобы не столкнуться с обморожением.
Если скорая помощь не приезжает или нет возможности ее вызвать, необходимо самостоятельно доставить больного в больницу. В противном случае можно столкнуться с осложнениями, длительным лечением, реабилитацией.

Процедура оказания первой медицинской помощи важна не менее, чем последующее лечение данной травмы.

Первым делом, что необходимо сделать при подозрении на перелом таранной кости – вызвать бригаду скорой помощи, врачи которой смогут точно определить локализацию перелома, его характер, а также назначить нужное эффективное лечение.

Далее следует позаботиться о том, чтобы нагрузка на поврежденную конечность была минимальной. Для этого следует положить стопу больного на любую возвышенность.

Если есть возможность, приложите к травмированной области что-то холодное из морозильной камеры, желательно предотвратить прямой контакт льда с кожей и предварительно обмотать его любой тканью.
Признаки перелома таранной кости
Главный признак перелома таранной кости – сильная и резкая боль. Больной сталкивается и с другими характерными клиническими проявлениями:
- сильный отек;
- иррадация боли в голеностопный сустав (неприятные ощущения усиливаются при движении стопы или большого пальца);
- гематома и визуальная деформация стопы.
При краевом переломе таранной кости больной не ощущает сильного дискомфорта или болезненность. Объем движений не нарушается. Пациенты с такими симптомами редко обращаются за помощью к травматологу. При отсутствии лечения патология перерастает хроническую форму, поэтому у больного развиваются серьезные осложнения и последствия при переломе таранной кости.

У травмы подобного типа существует вполне определенный набор симптомов. Первый из них – острая боль в области стопы и голеностопа. В 80% случаев у пациента появляется кровоподтек и отечность, распространяющаяся на голень.
Пальпация с целью диагностики вызывает сильную боль, которая распространяется не только на стопу, но и на верхнюю часть ноги, вплоть до колена. Эти симптомы характерны для всех типов перелома таранной кости.
Если имеет место смещение осколков, проявятся такие признаки, как изменение очертаний голеностопного сустава, уменьшение высоты стояния лодыжек. Кожные покровы в этом случае изменяют цвет и выглядят излишне напряженными (натянутыми).
Около 10% переломов имеют симптомы острого компартмент-синдрома, при котором фасциальное давление значительно повышается, а содержимое полости, окружающей таранную кость, подвергается некрозу и/или ишемии.
Причины и типы переломов

Любая травма возникает вследствие усиленного механического воздействия на ту или иную область кости. Как правило, таранная кость ломается из-за резкого удара или усиленной нагрузки на нее, это может случиться в результате дорожно-транспортного происшествия или при падении с большой высоты.

Также эта область стопы травмируется от насильственного сгибания в разные стороны или в процессе сильной давки на нее. Причиной также может быть преклонный возраст или всевозможные болезни, которые ухудшают общее состояние костной ткани.
По статистике, травма такого типа чаще всего случается у мужчин возрастом до 45 лет или у людей, которые занимаются экстремальными видами спорта.
В зависимости от локализации перелома, специалисты различают травмы латерального или заднего отростка, тела и шейки таранной кости. Каждому типу свойственны следующие причины и предпосылки для нарушения целостности костной ткани:
- при резком ударе или нетипично высокой нагрузке на стопу (прыжок, падение с высоты) происходит дробление таранной кости в целом (раздробление тела);
- при тыльном сгибании, интенсивность которого достаточно высока, происходит перелом шейки таранной кости;
- при интенсивном тыльном сгибании с выворачиванием стопы наружу (вывих) происходит перелом латерального отростка;
- при чрезмерном насильственном сгибании стопы происходит перелом заднего отростка.
Нередко переломы любой части таранной кости происходят во время автомобильных аварий и сочетаются с травмами трубчатых костей ног, грудины, ребер. Однако наиболее часто они диагностируется у спортсменов – горнолыжников и сноубордистов.
Перелом таранной кости стопы возникает по разным причинам. В большинстве случаев это падение с большой высоты. У некоторых пациентов отсутствует сильное смещение отломков. Перелом часто возникает в результате сильного воздействия и давления.
У пациента возникает смещение отломанного тела, полный вывих. При таком состоянии разрывается внутренняя сумка, задние связки голеностопного сустава. Когда тело кости смещается к задней части, происходит резкое натяжение ахиллово сухожилия. Кожа сдавливается изнутри, поэтому пациент сталкивается с некрозом мягких тканей и ишемией.
Согласно статистике, повреждение таранной кости возникает при дорожно-транспортном происшествии. В большинстве случаев дополнительно повреждается поясничный отдел. Если перелом имеет открытую форму, в несколько раз увеличивается вероятность распространения инфекции. Можно выделить и другие распространенные причины:
- упор на пятку при прыжке;
- тыльный сгиб вместе с поворотом ступни;
- механическое воздействие тяжелым предметом во время занятий спортом.
Перелом таранной кости может возникнуть во время катания на сноуборде. Человек не надевает жесткую обувь, поэтому при падении она не фиксирует стопу, и не может препятствовать повреждению костной ткани.

Реабилитация после операции по поводу остеохондральных повреждений таранной кости.
Необходимо тщательно обследовать пациента для того чтобы исключить возможную сопутствующую нестабильность голеностопного сустава, нарушение оси голеностопного сустава – так как они потребуют одновременной коррекции для предотвращения рецидива ОПТК.
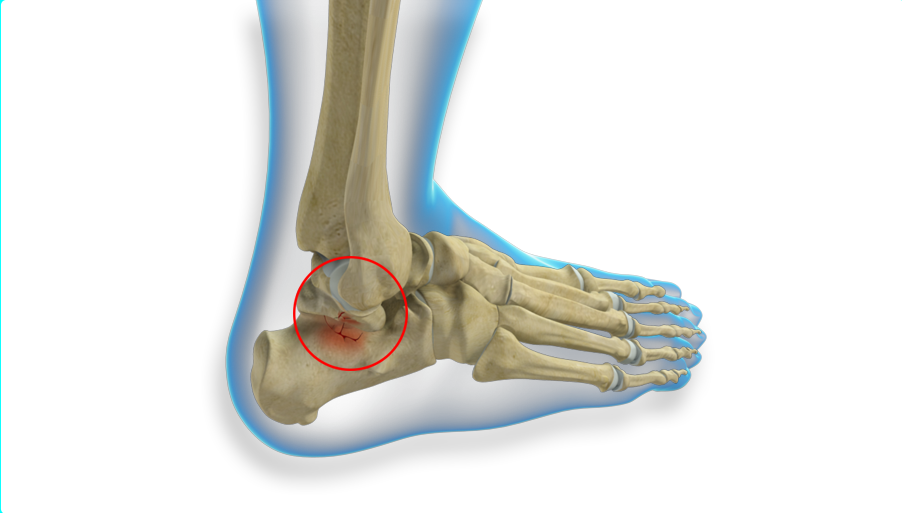
При выполнении доступа к передне-наружному отделу голеностопного сустава необходимо помнить о расположенных в этой зоне ветвях поверхностного малоберцового нерва.
Для доступа к задне-медиальным отделам потребуется выполнить остеотомию медиальной лодыжки, при этом необходимо исключить повреждение плато большеберцовой кости которое несёт основную осевую нагрузку.
Также следует избегать повреждения переднего и заднего большеберцовых сухожилий, сухожилия длинного сгибателя большого пальца, большой подкожной вены, задней большеберцовой артерии и нерва. Альтернативой является использование сразу двух доступов – антеромедиального и постеромедиального, которые позволяют визуализировать до 80% купола таранной кости и позволяют избежать остеотомии внутренней лодыжки.
В настоящее время широкое распространение получила артроскопия голеностопного сустава. Артроскопические доступы намного менее травматичны, что позволяет избежать формирования грубых послеоперационных рубцов и значительно облегчает реабилитацию. 2,7 мм артроскопы позволяют визуалировать весь купол таранной кости.
Большинство авторов придерживается стандартного реабилитационного протокола, рекомендующего 6 недель иммобилизации после оперативного вмешательства с использованием стимуляции костного мозга. Однако в последнее время появляются работы свидетельствующие о том что 2-недельного периода иммобилизации более чем достаточно при малых и средних размерах дефекта.
Боли, ощущение заклинивания и отёк часто сохраняются до 1 года после оперативного вмешательства. Через 6 месяцев целесообразно выполнить МРТ контроль для оценки динамики, при наличии выраженного отёка костного мозга прогноз неблагоприятный.
Основное лечение переломов заключается в консервативной терапии. Однако нарушение целостности таранной кости очень часто требует хирургического вмешательства, особенно если имеет место смещение осколков.
Терапевтические мероприятия должны быть начаты еще до того, как пострадавший будет доставлен в клинику для более полного обследования. Для этого достаточно обездвижить голеностопный сустав и ввести анальгетики (при условии, что у пациента нет на них аллергии).
Помимо этого особое внимание специалисты уделяют реабилитационным мероприятиям. Несмотря на то, что они не являются лечением непосредственно травмы, с их помощью возможно ускорить восстановление способности к самостоятельному передвижению, а также снизить вероятность развития осложнений.
Симптомы остеохондрального повреждения таранной кости.
Переломы таранной кости диагностируют благодаря таким признакам:
- появление резкой боли в области повреждения;
- сильная отечность стопы;
- возникновение гематомы;
- нарушение двигательной функции травмированной конечности;
- визуальная деформация голеностопа.

Иногда случаются краевые переломы таранной кости, в таких случаях симптомы практически не проявляются и пострадавший долгое время не обращает внимания на данное повреждение, предполагая, что это обычный ушиб.
В результате того, что не проводится своевременное оказание медицинской помощи, период восстановления такого застарелого повреждения увеличивается в разы, а иногда сопровождается развитием всевозможных осложнений.
– Глубокая боль в области голеностопного сустава
– Боль при осевой нагрузке (стоя)
– Боль при ходьбе и беге

– Ограничение амплитуды движений
– Отёк в области голеностопного сустава
– Заклинивание, блоки сустава






Оставить комментарий