Оглавление
Диагностика
Точную диагностику перелома любых костей или суставов можно провести только с использованием рентгенологического исследования. Именно с помощью рентгена получается верно определить линию перелома, а также вероятное смещение частей коленного сустава друг относительно друга.
Перелом в области хряща коленного сустава характеризуется менее яркой клинической картиной. Для этой травмы свойственно то, что болезненные ощущения начинают усиливаться при осуществлении движений. В состоянии покоя болевой синдром не наблюдается. Рентген, в подавляющем большинстве случаев, не выявляет даже самые незначительные отклонения.
Значительная роль в рамках диагностики коленных травм отводится артроскопии. Эта процедура подразумевает визуализацию области сустава с помощью эндоскопического оборудования. Такой способ даёт возможность рассмотреть трещину в хрящевой ткани, которая и представляет собой основную причину нарушения оптимальной работы мышц коленного сустава.
Процесс лечения должен начинаться сразу же после того, как был поставлен диагноз. В то же время, на любом из этапов терапии объем и характеристики процесса могут быть различными, в зависимости от необходимых действий.
Например, первая медицинская помощь предполагает обеспечение неподвижного состояния сустава любыми имеющимися средствами. Целью поддержания неподвижности является необходимость предупреждения дальнейшего травмирования сустава.
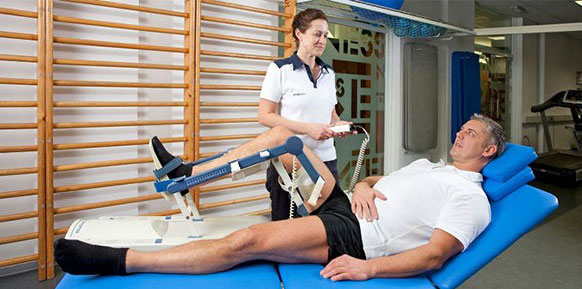
Следующий шаг в лечении осуществляется при поддержке врача-травматолога. Этот этап подразумевает необходимость сопоставления костных отломков в анатомически верном порядке, а также их фиксацию в оптимальном положении. Это поможет создать наиболее благоприятные условия для процесса заживления.
Описываемое сопоставление может осуществляться:
закрытым методом, то есть без операционного вмешательства при помощи мануальных приемов;
открытым – в этом случае осуществляется операционное воздействие с дальнейшей фиксацией костных тканей с помощью специальных приспособлений.
Как правило, после перелома колена необходимо наложение эластичной повязки, которая обеспечивает неподвижность сустава. В случае если был поврежден суставной хрящ, на второй стадии лечения необходимо использовать хондропротекторы – лекарства, которые способствуют восстановлению структуры хрящевой ткани.
В некоторых ситуациях необходимо использовать средства противовоспалительного действия. Например, перелом в области мыщелка коленного сустава, лечение которого очень часто сопровождается приемом таких лекарственных средств, в 70% случаев осложняется процессами аутоиммунного характера. Для их подавления и применяются противовоспалительные препараты.
Основным методом диагностики является обзорная рентгенография коленного сустава в двух проекциях. Дополнительно можно провести КТ и ЯМР.
Лечение
При выборе тактики лечения должны учитываться тип перелома и наличие фактов смещения фрагментов кости.
Если у пациента перелом коленного сустава без смещения отломков, назначается консервативное лечение. Больной на протяжении 4-6 недель должен носить ортез или гипс. После контрольной рентгенографии врач решает вопрос о снятии гипсовой повязки.
Если у пострадавшего произошел перелом со смещением костных отломков, показано оперативное вмешательство с фиксацией фрагментов костей и надколенника.
- Контрактура;
- Атрофия мышц;
- Тромбоэмболия крупных сосудов нижней конечности.
Методы лечения при переломе колена напрямую зависят от типа перелома, а также, фактора смещения костных фрагментов.
- Консервативное лечение применяется при отсутствии смещений обломков кости. В этом случае, нога пациента заключается в гипс на 4-6 недель. Снять его можно только после выявления врачом правильного срастания костной ткани (методом рентгена).
- При смещении костных обломков, пациентам показана операция, которая предполагает фиксирование фрагментарных участков костей и надколенника.
Если у пациента перелом коленного сустава без смещения отломков, назначается консервативное лечение. Больной на протяжении 4-6 недель должен носить ортез или гипс. После контрольной рентгенографии врач решает вопрос о снятии гипсовой повязки.
Для выбора верной тактики лечения, должны быть учтены следующие факторы:
- Вид и характер перелома;
- Индивидуальные особенности пострадавшего: его образ жизни, рост, вес, а также имеющиеся и перенесенные заболевания.
Сбор необходимой информации позволяет определить показания и противопоказания к тому или иному типу лечения, и выбрать оптимальную схему. Консервативное лечение подразумевает под собой наложение специальных повязок, ношение гипсовой лонгеты или другого приспособления, призванного иммобилизовать поврежденное колено.
Применяется в основном для терапии переломов без смещения. В последнее время гипс все чаще заменяют повязками, имеющими в составе полимерные материалы. Такая повязка гораздо легче и удобнее гипса.

Контроль за восстановлением костной и хрящевой ткани ведется путем проведения периодического рентгенографического обследования. Перед началом консервативного лечения, врач удаляет из сустава кровь, обезболивает колено анестетиком, производит осмотр и, при отсутствии перелома миниска, накладывает повязку. Длительность иммобилизации составляет около 30 дней.
Хирургическое лечение перелома ноги в колене позволяет более точно совместить костные отломки и восстановить подвижность сустава. К тому же при выборе оперативного лечения, улучшается прогноз, существенно уменьшается риск возникновения осложнений и сокращается время лечения и реабилитации.
При достаточном оснащении медицинского учреждения может быть проведена артроскопия или артротомия – когда вскрывается полость коленного сустава для проведения манипуляций.
Для успешного проведения операции и возобновления всех функций коленного сустава, хирурги чаще всего склоняются в пользу остеосинтеза – фиксации отломков при помощи скоб, пластин, штифта.
Такая фиксация обеспечивает поврежденной кости неподвижность и правильное положение. Минусом остеосинтеза является невозможность его использования для фиксации мыщелков. В этом случае проводится остеопластика.

Если при травме были повреждены кожные покровы или жировой слой, то остеосинтез в этом случае противопоказан по причине риска инфицирования. Выход из ситуации – применение аппарата Илизарова для фиксации костных отломков. Остеосинтез может быть проведен только после заживления ран и снятия воспалений.
На этот период нагрузка на поврежденную конечность максимально ограничивается. Для ходьбы в этот период используются костыли.
Как можно вылечить поврежденный коленный сустав? Больного надо положить в специализированную клинику с соответствующим оборудованием и специалистами. Лечение основано на поэтапном оказании помощи пострадавшему человеку.
Это означает, что сразу после постановки точного диагноза медицинская помощь больному начинает оказываться в том объеме, который зависит от имеющихся у врачей ресурсов.На первом этапе оказывается первичная помощь, которая состоит в обеспечении имеющимися под рукой средствами неподвижности пострадавшего коленного сустава.
Это процедура иммобилизации, которая не позволяет колену получить еще большие повреждения. Для снятия боли можно наложить лед на поврежденное место. На этом этапе врачи вводят пациенту анальгетики для снятия болевого шока.

После этого переходят на следующую ступень помощи пострадавшему человеку. Для этого проводится хирургическая операция, во время которой все кости и обломки, которые сместились, закрепляют в правильном положении.
Это можно сделать двумя способами — открытым и закрытым.Затем их фиксируют при помощи спиц или с применением металлических пластин с зажимными винтами. На поврежденное место накладывают гипс, повязка из которого помогает зафиксировать неподвижность сустава в том положении, которое нужно врачам.
При повреждении хрящевых тканей больному врачи выписывают хондропротекторы, которые помогают восстановлению хрящевых структур.При переломе надколенника часто после операции возникают различные осложнения. При этом у больного начинает развиваться артроз.
Если есть необходимость, то могут быть применены противовоспалительные препараты. Особенно часто это происходит при переломах мыщелков коленных суставов. Это нужно, так как такие повреждения могут иметь осложнения в виде аутоиммунных явлений, которые можно подавить при использовании противовоспалительных средств.
На последнем этапе лечебного процесса производится реабилитационный процесс всего коленного сустава после полученного перелома. Это обязательный период для восстановления нормального функционирования конечностей.
При этом больному предписывают комплекс упражнений ЛФК, который позволяет поднять тонус мышц. Применяются методы физиотерапии, массаж, различные водные процедуры. Эти меры не позволяют развиться осложнениям в виде артроза.
Это зависит от тяжести полученных повреждений и индивидуальных особенностей организма больного.Переломы на коленном суставе затрагивают практически любые анатомические образования, которые непосредственно принимают участие в формировании этой структуры.
Диагностирование их возможно только после получения всех необходимых данных, полученных с помощью рентгенографической и другой аппаратуры. Лечебный процесс рекомендуется начинать сразу после обследования больного и оказания ему первой медицинской помощи.
Реабилитационный процесс требует от больного много выдержки и сил. Если он выполняет все рекомендации врачей, то все функции сустава восстанавливаются. Практически полностью отсутствует хромота. Если пациент не слушает врачей, то есть опасность, что он станет инвалидом.
В области коленного сустава выделяют переломы дистального метаэпифиза бедренной кости, проксимального метаэпифиза большеберцовой кости и переломы надколенника.
После рентгена травматолог назначает лечение, которое зависит от характера полученных повреждений. Правда, обычного в таких случаях снимка может оказаться недостаточно (это характерно для закрытых травм мениска со смещениями).
Еще один эффективный способ диагностики – артроскопия при помощи эндоскопа с высоким разрешением.
Такие переломы затрагивают только кости, для лечения применяют обычные в таких случаях методики.
Для несложных случаев прибегают к способу, названному консервативным. По названию можно догадаться, что речь пойдет о гипсовке или компрессионных повязках.
Таким иммобилизатором может быть:
- классическая гипсовая лангета;
- наколенник (брейс) из материалов, ускоряющих срастание;
- отрез, допускающий движения в небольшом диапазоне;
- стяжка из легких полимеров.

Нарушения хрящевой ткани компенсируют приемом особых препаратов класса .
Все это время делят на такие периоды:
- Первые две недели уходят на устранение болевого синдрома, избавление от мышечного спазма и схода отеков с гематомами. Кроме медикаментозных средств используют и физиотерапию (в частности, электрофорез). Потихоньку практикуется и дыхательная гимнастика.
- 15-45 суток – стимуляция роста ткани и развития первичной костной мозоли. На этом этапе добавляются массаж и физические нагрузки малой интенсивности. Все это на фоне обездвиживания.
- Последний отрезок времени посвящен доведению нужного участка до максимальной регенерации.
Обязательным условием выздоровления является регулярное врачебное сопровождение – проверки рентгеном, периодические осмотры и корректировка восстановительных мер.
Тут все сложнее. Поврежденные и «съехавшие» кости требуют операции (остеосинтез). И такие манипуляции приходится делать в четырех из пяти случаев. К ним стараются прибегать, если не дал результатов консервативный метод или же перелом коленного сустава сопровождается серьезным сбоем кровообращения и его дальнейшее лечение невозможно без хирургического вмешательства.
Сама операция проходит по общепринятому сценарию с поправкой на конкретный случай:
- После того как выставлена сегментарно-центральная анестезиологическая блокада, делается надрез участка и забор накопившейся крови.
- Осколки совмещаются до нормального положения.
- После этого следует их фиксация. При многооскольчатых переломах в ход идут винты и пластины, тогда как при одном разрыве можно обойтись штифтом.
Механизм повреждения
Переломы костей, формирующих коленный сустав, происходят в результате прямой и непрямой травмы сустава, а также приложения чрезмерных боковых усилий к костям. Прямая травма может привести к повреждению любого из мыщелков бедренной или большеберцовой костей или надколенника, в зависимости от места и степени приложенного усилия.
Переломы в результате непрямого воздействия сил чаще наблюдаются во время приземления после прыжков с большой высоты на выпрямленные ноги – происходит Т-образный или V-образный перелом мыщелков бедренной или большеберцовой костей под воздействием расклинивающего усилия диафиза кости.
Насильственное отклонение голени кнаружи приводит к перелому наружного мыщелка бедренной или большеберцовой кости при сохранении непрерывности большеберцовой коллатеральной связки. Избыточное приведение голени приводит к перелому внутреннего мыщелка бедренной или большеберцовой кости в случае сохранения малоберцовой коллатеральной связки.
Диагностика
Основной жалобой пациентов при переломах костей, формирующих коленный сустав, является выраженная боль в области сустава. Активные и пассивные движения затруднены и провоцируют усиление болей. При переломе надколенника с нарушением непрерывности разгибательного аппарата активное разгибание голени невозможно, больной не может удержать на весу разогнутую ногу. Во время сгибания в коленном суставе пятка скользит по плоскости, не отрываясь от нее.
Объективное обследование выявляет значительное увеличение окружности сустава. Перелом наружного мыщелка бедренной или большеберцовой кости со значительным смещением отломков приводит к вальгусной деформации сустава, а внутреннего – к варусной.
Пальпаторно определяется разлитая болезненность, максимально выраженная в проекции перелома. Внутрисуставное скопление крови проявляется положительным симптомом баллотирования надколенника. Иногда удается определить подвижность и крепитацию отломков, а при переломе надколенника – щель перелома или концы разошедшихся отломков.

Рентгенография коленного сустава в двух проекциях позволяет определить характер перелома и степень смещения отломков. При продольных и краевых переломах надколенника для уточнения диагноза выполняют аксиальные рентгенограммы.
При внутрисуставных оскольчатых переломах с компрессией фрагментов более точно оценить тяжесть повреждения позволяет КТ, особенно с трехмерной реконструкцией бедренной и большеберцовой костей, что оказывает существенную помощь при планировании хирургического вмешательства.
При пункции коленного сустава в крови определяются капли жира, что подтверждает наличие повреждения костей даже при сомнительных данных рентгенографии.
Лечение
При лечении переломов костей области коленного сустава следует придерживаться классических принципов:
репозиция фрагментов костей и их фиксация, восстанавливающие анатомические взаимоотношения и позволяющие проводить функциональное восстановительное лечение;
достаточная стабильность фиксации отломков, путем создания межфрагментарной компрессии или шинирования, в зависимости от типа перелома;
сохранение кровоснабжения кости и мягких тканей за счет бережного отношения к ним и аккуратной техники репозиции перелома;
раннее и безопасное восстановление подвижности поврежденного сегмента и активизации пациента в целом.
Неоперативное лечение переломов дистального метаэпифиза бедреной кости
В клинической практике используют различные способы неоперативного лечения переломов дистального метаэпифиза бедренной кости:
иммобилизацию;
скелетное вытяжение с последующей иммобилизацией;
скелетное вытяжение до сращения перелома.
При стабильных или вколоченных надмыщелковых и чрезмыщелковых переломах без смещения отломков или с минимальным их смещением, особенно у пациентов с тяжелыми сопутствующими заболеваниями, ограничивающими возможность оперативного вмешательства, показано неоперативное лечение.
Оно заключается в пункции сустава для эвакуации крови и введения в его полость 30-40 мл 1% раствора новокаина для обезболивания, конечность иммобилизуют глубокой задней гипсовой лонгетой от ягодичной складки до кончиков пальцев.
После спадения отека и купировании болевого синдрома и при сохранении удовлетворительного положения отломков лонгетную повязку заменяют на циркулярную. Иммобилизацию сохраняют 4-6 недель с момента перелома, весь этот период пациент ходит с порой на костыли без осевой нагрузки на конечность.
Одним из способов неоперативного лечения переломов бедренной кости в области коленного сустава является скелетное вытяжение с последующей репозицией отломков и гипсовой иммобилизацией. Скелетное вытяжение накладывают за бугристость большеберцовой кости в порядке экстренной помощи, конечность укладывают на шину Белера.
В течение 7-8 дней осуществляют вытяжение для предварительной репозиции отломков, релаксации мышц, уменьшения отека конечности и контроля за регионарным кровообращением. Далее в условиях операционной под общим наркозом и рентгенологическим контролем выполняют окончательную репозицию отломков и накладывают тазобедренную гипсовую повязку.
Через 6-8 недель тазобедренную повязку заменяют гипсовым тутором, который сохраняют до 3 месяцев после перелома. Данный способ довольно плохо переносится пациентами и в последние годы в клинической практике применяется все реже.
Наиболее известным способом неоперативного лечения различных типов переломов дистального метаэпифиза бедренной кости, особенно широко применявшимся ранее, является скелетное вытяжение. Скелетное вытяжение с успехом используется при лечении надмыщелковых переломов, Т- и Y-образных переломов мыщелков, многооскольчатых переломов. Оно противопоказано при переломах одного мыщелка.
Скелетное вытяжение при переломах дистального метаэпифиза бедренной кости осуществляется в форме вытяжения одной спицей за бугристость большеберцовой кости или двумя спицами – большеберцовой и бедренной.
При вытяжении за бугристость большеберцовой кости спицу проводят под местной анестезией на 2 см кзади от бугристости перпендикулярно оси большеберцовой кости. После tе натяжения в стальной скобе конечность укладывают на шину Велера и выполняют закрытую репозицию отломков вытяжением за спицу и руками.
Далее через систему блоков налаживают вытяжение грузом, составляющим 1/8-1/10 от массы тела пациента. Вытяжение осуществляют по оси бедра под углом, сформированным биссектрисой между осью бедренной и большеберцовой кости при сгибании в коленном суставе на 25°.
Для коррекции рекурвационного смещения мыщелков бедренной кости, возникающего под воздействием сокращения икроножных мышц, изгиб шины Велера располагается под линией перелома, а не под линией коленного сустава или используют маленькую подкладную подушку, помещая ее под линию перелома.
В течение первых 2-3 дней необходимо добиться оптимальной репозиции отломков, подтверждаемой рентгенографически. Далее рентгенограммы выполняют еженедельно, при возникновении диастаза между отломками груз уменьшают.
В течение 1-й недели пациенту рекомендуют активные движения пальцами стопы и в голеностопном суставе, со 2-й недели разрешают активные сокращения мышц бедра, ограниченные движения в коленном суставе можно начинать спустя месяц после перелома.
Вытяжение обычно поддерживается в течение 8 недель. За этот период формируется костная мозоль, позволяющая после прекращения вытяжения начать разработку движений в коленном суставе и разрешить пациенту ходьбу с опорой на костыли и дозированной нагрузкой на конечность.
При вытяжении двумя спицами первую спицу проводят через бугристость большеберцовой кости, а вторую – через дистальный отломок бедренной кости на уровне верхнего края надколенника. При чрезмышелковых переломах рекомендовано проводить две спицы с упорами для создания компрессии между отломками при натяжении спиц. Вытяжение за вторую скобу осуществляют вверх перпендикулярно оси бедренной кости грузом 1-3 кг.
Недостатки скелетного вытяжения привели к тому, что в последние десятилетия оно используется в клинической практике только в тех случаях, когда оперативное лечение противопоказано из-за общего тяжелого состояния пациента или местных причин.
В настоящее время абсолютное большинство хирургов отдают предпочтение оперативному лечению переломов дистального конца бедренной кости. Открытое вправление и остеосинтез данных переломов являются крайне сложной задачей, требующей учета клинического опыта хирурга и возможностей лечебного учреждения при постановке показаний к операции.
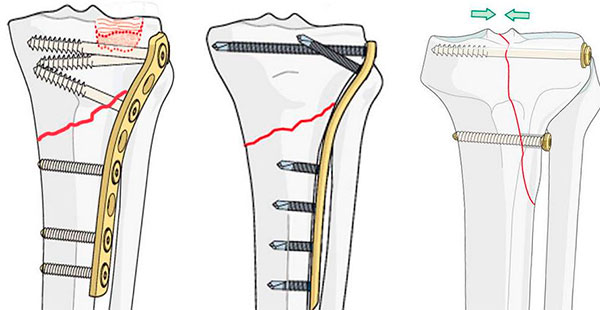
Операцию выполняют в положении пациента на спине, ряд хирургов предпочитают сохранять скелетное вытяжение и используют ортопедический операционный стол.
Для обнажения отломков дистального конца бедренной кости чаще всего используют наружный, передненаружный и передневнутренний доступы.
При наружном доступе продольный разрез кожи выполняют по наружной поверхности нижней трети бедра, изгибая его дистально и заканчивая у бугристости большеберцовой кости. После рассечения широкой фасции отделяют m.
vastus lateralis от межмышечной перегородки и смещают ее кпереди и медиально. Фиброзную капсулу сустава рассекают параллельно наружному краю надколенника, надколенник также смещают медиально. При внутрисуставных переломах обязательно выполняют артротомию для ревизии сустава и визуального контроля за точностью репозиции отломков.
Передненаружный доступ используют реже. Разрез кожи выполняют как при наружном доступе, сместив его кпереди. Для обнажения отломков m. vastus lateralis смещают латерально, а m. rectus femoris и надколенник – медиально, проведя между ними разрез.
Первая помощь пострадавшему
Здесь все относительно просто:
- Переложить потерпевшего на спину и по возможности не перемещать его.
- Травмированный участок нужно зафиксировать, в качестве шины сгодится любой длинный тонкий предмет.
- При открытом типе остановите кровь и наложите перевязку.
- Расширяющийся на глазах отек придется «осадить» холодным компрессом на 20-25 минут, он немного снимет боль.
- Передерживать нельзя, иначе дойдет до переохлаждения.
- Категорически запрещено «вправлять» колено.
- После перелома коленного сустава это чревато не только болевым шоком, но и гарантированным смещением.
Обычные обезболивающие, которые есть в домашних аптечках, с такими проблемами просто не справятся. Сильнодействующие составы лучше не вводить самостоятельно – дождитесь врача.
Последствия
Перелом колена – тяжелая травма и может привести к различным осложнениям, таким как:
- Слабость, не проходящая после полного восстановления;
- Повреждение хрящевой ткани, и, как следствие, развитие артрита;
- Хронические боли в области колена.
Важно соблюдать все рекомендации, выданные врачом и придерживаться составленного графика восстановления. При неверно выбранном времени начала реабилитационных упражнений, одним из осложнений может стать возникновение ложного сустава, удалить который можно будет только хирургическим путем.
Приблизительно в 60% случаев после перелома возникает тромбоз подколенных вен. Происходит это из-за нарушения кровообращения, вызванного длительной иммобилизацией. Лечение данного заболевания производится путем хирургического вмешательства и последующей компрессионной терапии.
Если лечебные меры были не достаточными или не были предприняты вовремя, колено может срастись неправильно или же вовсе утратить свою функциональность. В результате поврежденная нога потеряет подвижность. Поэтому крайне важно обратиться за медицинской помощью своевременно.
Опытные врачи знают, что подобные травмы довольно часто сопровождаются разными осложнениями. В послеоперационный период могут проявиться так называемые местные проявления – в виде нагноения или инфицирования.
Сломанный коленный сустав, точнее, его травма, могут дать «сбой» в зависимости от характера сдвига.
Поврежденная чашечка может через время отозваться артрозом, при котором в передней ощущается сильная боль.
Среди других проблем могут проявиться:
- неправильное срастание;
- мышечная слабость;
- артрит, который развивается на фоне несросшихся тканей;
- для пожилых людей такие стрессы могут сказаться почти полным лишением двигательной активности, это чревато появлением пролежней и проблемами кровеносной системы.
Поэтому исключительное значение (независимо от возраста) приобретает грамотная реабилитация.
Признаки перелома коленного сустава
К симптомам перелома коленного сустава можно отнести:
- Резкую боль от удара, не проходящую со временем и усиливающуюся при напряжении мышц;
- Кровоизлияние в области колена;
- Изменение формы и рельефа колена;
- Отек – если травма серьезная, то сустав распухает практически мгновенно. При более легких ушибах симптомы проявляются через несколько часов, а то и спустя сутки.
При подозрении на перелом колена, необходимо произвести фиксацию конечности, полностью исключить нагрузку на нее и незамедлительно доставить пострадавшего в травмпункт. Категорически запрещается вправлять конечность.
Это может привести к еще большему повреждению и усложнит ситуацию. Для обездвиживания ноги можно использовать шину или любой подручный предмет, имитирующий ее. Для предупреждения болевого шока, больному нужно дать анальгетики.
Перед тем, как наложить шину, конечность необходимо обмотать мягкой тканью, тем самым, исключая сдавливание сустава. Шина плотно, но не слишком туго, крепится бинтами с двух сторон бедра – от подмышечных впадин до стопы и от промежности до стопы.
При поверхностных повреждениях накладывают бинтовые повязки или сетчатый бинт.
Держать конечность в холоде следует не более получаса во избежание обморожения. Если перелом открытый, то помимо перечисленных действий, необходимо наложить стерильную повязку, чтоб избежать вероятности инфицирования сустава.
- Кровоизлияние в сустав;
- Разрыв суставных связок;
- Отечность сустава;
- Боль в области коленного сустава;
- Раздвоение надколенника;
- Деформация сустава;
- Гематома на коже коленного сустава;
- Ограничение активных движений в коленном суставе.
Причины перелома коленного сустава
Что касается причин, которые приводят к повреждению, то они те же, что и для всех других переломов как открытых, так и закрытых:
- сильный ушиб (или несколько);
- направленный сильный удар;
- падение с высоты или спортивные нагрузки.
Для молодого возраста характерны высокоэнергетические повреждения, полученные в ходе физических нагрузок. Здесь очень высок риск смещения. У человека постарше травма будет относиться к низкоэнергетическому типу – кости с возрастом слабеют.

Симптомы
таковы:
- резкая боль при попытке движения, которая может перейти в шок;
- постепенное набухание отека возле колена;
- кровоподтек, который особенно виден при сломе надколенника;
- деформация сустава, выраженная в ощутимом (до 3 см) уменьшении стопы;
- стопа моментально побледнела и стала холодной на ощупь;
- пострадавшего сразу кидает в жар.
Открытые переломы может определить каждый – будет поврежден кожный покров, что сопровождается кровотечением разной интенсивности. Распознать и точно назвать закрытое повреждение сложнее, в таких ситуациях лучше оказать посильную помощь и вызвать врача.
Главными факторами возникновения перелома коленного сустава являются силовое воздействие на него или значительное давление. Наиболее часто перелом надколенника (коленной чашечки) происходит в процессе падения на колено, бывшее в согнутом положении.
Более редкими являются случаи перелома при прямом ударе по области надколенника, а в некоторых ситуациях перелом может произойти и без силового воздействия. Иногда травму вызывает слишком сильная тяга сухожилия, что и разрушает надколенные кости и окружающие мышцы.
Выделяют ряд факторов, которые могут привести к перелому колена:
- Сильный удар, который пришелся на колено, и был выполнен тупым предметом;
- Чрезмерная нагрузка на колено (чаще всего, встречается у спортсменов);
- Падение с определенной высоты в движении (при катании на коньках, или езде на велосипеде);
- Сокращение четырехглавой бедерной мышцы (быстрое и сильное).
- Удар тупым предметом по колену;
- Спортивная травма;
- Падение с коньков, велосипеда;
- Быстрое и сильное сокращение четырехглавой мышцы бедра.
Различные типы переломов на коленях
Коленный сустав часто подвергается травматизации и это связано не только с нагрузкой, которую он постоянно переносит. Его повреждение может произойти в результате автомобильной аварии, занятий спортом и даже простого падения с высоты своего роста, если оно было внезапным и тело не успело сгруппироваться.
Травмы колена – распространенное явление в пожилом возрасте, когда сустав уже подвержен деструктивным процессам, или присутствует остеопороз. Хрупкость костей, больше присущая женщинам, – одно из вероятных объяснений, почему именно они в пожилом возрасте так часто подвергаются переломам костей, в том числе, и коленной чашечки.
В зависимости от силы встречного удара, поверхности, о которую ударилось колено, и других обстоятельств, среди которых не последнее место занимают патологии опорно-двигательного аппарата, человек может получить 4 основных вида переломов надколенника:
- Перелом кости без образования обломков и их смещения с привычного места. Лечение простое, период реабилитации короткий. Все, что требуется от организма – регенерировать переломанную кость, врач должен обеспечить иммобилизацию сустава, чтобы края перелома не сдвинулись.
- Перелом надколенника со смещением. Период восстановления дольше, потому что смещение подразумевает повреждение расположенных вокруг колена тканей, и не только мягких, но и мышечных и нервных.
- Оскольчатый перелом, который характеризуется распадом костного сегмента на обломки (иногда довольно мелкие), и хирургу не удается собрать кость полностью, ее приходится заменять протезом. При такой катастрофе операция бывает не одна, а если ставится протез, человек просто учится ходить заново.
- Открытый, когда кость прорывает подкожный слой и поверхность кожи, и выступает наружу. Опасен не только сопутствующим повреждением, но и образованием открытой раны, которая может легко загноиться при попадании инфекции.
Перелом надколенника подразумевает полную неподвижность суставного сочленения. Иммобилизация сустава проводится на начальном этапе с помощью специального приспособления, а затем гипс накладывается на ногу в вытянутом положении.
Это не очень естественное состояние для человеческой ноги, а если учесть, что гипс накладывается на срок от 4-х до 6-ти недель, возникают различные осложнения. Они затрагивают не только колено, но и бедренный сустав, и бедренную четырехглавую мышцу, и берцовый сегмент кости и мышечного слоя.
Причины, приводящие к перелому колена:
- Резкий поворот туловища при зафиксированной стопе – часто приводит к разрыву коленных связок.
- Сильное выгибание и, как результат, повреждение связок на противоположной стороне коленного сустава. При сильном выгибании могут быть повреждены обе крестообразные связки и мениск.
- Сильное вращение, приводящее к повреждению мениска.
- Сильное разгибание, повреждающее крестообразную связку. При значительном приложении силы может быть смещена ость большой берцовой кости
- Фронтальный удар, являющийся причиной ушиба, повреждения хряща и перелома надколенника.
Известно множество классификаций повреждений коленного сустава. Общая классификация включает в себя варианты со смещением и без смещения. Также переломы классифицируются в зависимости от их локализации:
- Повреждение бедренной кости;
- Повреждение большой или малой берцовой кости;
- Повреждение надколенника;
- Повреждение мениска.

Различают внутрисуставной перелом (повреждается синовальная сумка, прикрывающая наружную часть сустава) и внесуставной (травма затрагивает только кость, минуя суставную часть). Травмы мыщелков относятся к внутрисуставным повреждениям.
При импрессионном переломе отъединяется весь мыщелок или его часть. К компрессионным переломам можно отнести трещины, вдавления и размозжения хрящевой ткани. Согласно классификации Новаченко, к группе переломов мыщелка относятся:
- Перелом одного или обоих мыщелков со смещением – воздействие приложенной силы распространяется на суставы в вертикальном положении.
- Перелом мыщелка большеберцовой кости – происходит без смещения.
- Перелом с подвывихом голени. Может повредиться один или оба мыщелка. Голень отклоняется либо наружу, либо вовнутрь.
Внутренний и внешний мениски – хрящевые прослойки, выполняющие смягчающую и стабилизирующую функции в коленном суставе. Подразделяются на травматические и дегенеративные переломы мениска.
Первые наиболее характерны для молодых людей и возникают по причине травмы, тогда как вторые возникают в основном у пожилых людей и возникают на фоне возрастных изменений в коленном суставе. Основные классификации переломов мениска:
- Артроскопическая: объединяет в себе типы переломов в зависимости от направления повреждения. Согласно этой классификации выделяют продольные, радиальные и горизонтальные переломы;
- По типу повреждения: наиболее распространены следующие типы: «ручка ведра», «клюв попугая», «закрылки»;
- По результатам МРТ: подразделение на степени (I, II и III) в зависимости от области распространения травмы.
Какие бывают ? Врачи подразделяют их на такие виды:
- Перелом бедренной косточки.
- Травма большой берцовой кости.
- Разрыв малоберцовой структуры.
- Переломы чашечки или надколенника.
- Травма мениска.
Согласно классификации можно выделить внесуставной и внутрисуставной перелом. При втором случае обязательно повреждается сумка с синовиальной жидкостью, которая находится снаружи сустава. При переломе внесуставного характера основное поражение приходится на кости.

Большую роль играет при травме тот факт, что в некоторых случаях отдельные части коленных структур смещаются относительно друг друга. Такие переломы со смещением приводят к сложностям в процессе излечения пострадавшего человека.
Переломы в коленном суставе делятся на следующие категории:
травма бедренной кости;
травма большой берцовой кости;
травма малой берцовой кости;
травма надколенника;
травма мениска.
В соответствии с разделением на виды, принято различать такие переломы колена, как вне- и внутрисуставные. В последнем случае происходит разрыв синовиальной сумки, которая закрывает собой наружную часть сустава, а при первом варианте отмечается повреждение исключительно кости, без затрагивания суставной части.
В клинической медицине выделяют ряд видов переломов коленного сустава:
- Открытый перелом, локализованный в межмыщелковом возвышении;
- Переломы, локализованные внутри сустава (его большеберцовой или малоберцовой костей);
- Перелом, расположенный в надколеннике.
Симптомы перелома коленного сустава
Как определить основные признаки возникшей травмы? Они при переломах на этой части ноги могут иметь общую и специфическую симптоматику, которая в основном зависит от местонахождения самой травмы. Общими признаками в подобных случаях считаются:
- Острый болевой синдром, который усиливается при попытке ощупать сустав, или сделать любое движение с его помощью.
- В пораженной области постепенно развивается отек.
- После получения повреждения могут появиться кровоподтеки.
- Нарушается функционирование сустава, и пострадавший человек не может согнуть и разогнуть ногу. Ему не удается опереться на конечность.
Вместе с вышеперечисленными признаками повреждений существует и характерная только для каждого определенного перелома симптоматика. Она настолько разнообразна, что иногда затрудняет постановку точного диагноза.
При повреждениях надколенника, чашек или менисков болевой синдром присутствует всегда. Возникает отек. Возможна деформация. После получения травмы на ее месте может образоваться синяк, который затем в течение нескольких дней может спуститься вниз по ноге.
Признаками общего характера для всех травм коленного сустава следует считать:
выявление острых болезненных ощущений, усиливающихся в процессе ощупывания сустава, а также при осуществлении попытки любого, даже самого незначительного движения в области колена;
планомерное формирование отечности в коленном суставе;
с учетом основной роли травмы в возникновении и его расположения, начинают проявляться кровоподтеки;
происходит нарушение функционирования сустава, в связи с этим пострадавший не может осуществлять любые движения поврежденной конечностью, а также не может наступать на больную ногу.






Оставить комментарий