- Основные направления лечения
- Остеопороз близко: группа риска
- Диагностика и симптомы остеопороза
- Лекарственные препараты
- Методы диагностики остеопороза
- Описание остеопороза
- Остеопороз у женщин во время менопаузы
- Первые признаки патологии
- Питание
- Причины остеопороза
- Профилактика остеопороза. Предотвращение падений
- Факторы риска развития остеопороза
- Факторы риска, связанные с Остеопорозом и Переломами
Оглавление
- 1 Основные направления лечения
- 2 Остеопороз близко: группа риска
- 3 Диагностика и симптомы остеопороза
- 4 Лекарственные препараты
- 5 Методы диагностики остеопороза
- 6 Описание остеопороза
- 7 Остеопороз у женщин во время менопаузы
- 8 Первые признаки патологии
- 9 Питание
- 10 Причины остеопороза
- 11 Профилактика остеопороза. Предотвращение падений
- 12 Факторы риска развития остеопороза
- 13 Факторы риска, связанные с Остеопорозом и Переломами
Основные направления лечения
Основная цель в лечении людей с остеопорозом является предотвращение переломов. Комплексная программа лечения включает в себя акцент на правильное питание, физические упражнения и предотвращения падений, которые могут привести к переломам.
Ваш врач может также назначить один из нескольких препаратов, которые, как было показаны, замедляют или останавливают потерю костной массы или построение новой кости, увеличение плотности костной ткани, а также снижение риска переломов. Тренировки и поддержание других аспектов здорового образа жизни также играют важную роль.
Наилучший подход заключается в выявлении и лечении основной причины. Если вы принимаете лекарство, которое вызывает потерю костной массы, ваш врач может уменьшить дозу этого лекарства или порекомендует переключиться вам на другой препарат, который является эффективным, но не вреден для ваших костей.
Если у вас есть заболевание, которое требует долгосрочной терапии глюкокортикоидами, таких как ревматоидный артрит или волчанка, вы можете также принимать определенные лекарства, одобренные для профилактики или лечения остеопороза, связанного со старением или менопаузой.
Оставайтесь активны, насколько это, возможно, соблюдайте здоровую диету, которая включает в себя достаточное количество кальция и витаминов, а также откажитесь от курения и избыточного употребления алкоголя.
Медицинские специалисты, которые лечат остеопороз включая семейных врачей, терапевтов, эндокринологов, гинекологов, хирургов-ортопедов, ревматологов, и физиотерапевты (врачей, специализирующихся в физической медицины и реабилитации).
Изофлавоны представляют собой природные соединения, найденные в сое. Поскольку они структурно сходны с эстрогеном, исследователи считали, что они могут открыть перспективу в качестве альтернативы терапии эстрогеном, чтобы защитить женщин в постменопаузе от остеопороза.
Несколько исследований изучали влияние изофлавонов сои на здоровье костей, но результаты были неоднозначными, начиная от скромного влияния до ни какого эффекта. Большинство из этих исследований имели различные ограничения, в том числе их короткую продолжительность и небольшой размер выборки, что делает его трудным в полной мере оценивания влияния этих соединений на здоровье костей.
Кальций
Многие опубликованные исследования показывают, что низкое потребление кальция связано с низкой костной массой, быстрой потерей костной ткани, а также высокой частотой переломов. Национальные опросы показывают, что среднее потребление кальция особей намного ниже уровней, рекомендуемых для оптимального здоровья костей.
Лица, которые потребляют достаточное количество кальция и витамина D на протяжении всей жизни, скорее всего, по достижении оптимальной массы скелета в начале жизни и имеют меньше шансов потерять прочность кости позже в жизни.
Потребность организма в кальции больше в детском и подростковом возрасте, когда скелет быстро растет, и у женщин во время беременности и кормления грудью. У женщин и пожилых мужчин также должны потреблять больше кальция.
Повышенные потребности кальция у пожилых людей может быть связано с недостатком витамином D, который снижает абсорбцию кальция в кишечнике. Кроме того, с возрастом, ваше тело становится менее эффективным в поглощении кальция и других питательные вещества.
Пожилые люди также чаще имеют хронические проблемы со здоровьем, а также используют лекарства, которые могут повлиять на всасывание кальция. Может кальций, и добавки витамина D помогут замедлить потерю костной массы и предотвратить перелом шейки бедра.
Результаты исследований группы Инициативы по охране здоровья женщин кальция с витамином D показало, что для женщин в постменопаузе, особенно старше 60 лет, суточная доза 1000 мг карбоната кальция в сочетании с 400 МЕ витамина D3 приводит к улучшению плотности костной ткани бедра и снижению случаев перелом бедра.
Подростковый является наиболее критический период для построения костной массы, которая помогает защитить от остеопороза позже в жизни. Тем не менее, исследования показывают, что среди детей в возрасте от 9 до 19 лет в Соединенных Штатах, немногие отвечают рекомендуемым уровням.
Поэтому особенно важно для родителей, других лиц, обеспечивающих уход, и педиатрам, поговорить с детьми и подростками о развитии костной ткани и здорового образа жизни, включая пищу богатую кальцием и получать достаточную физическую нагрузку.
Витамин D
Витамин D играет важную роль в абсорбции кальция и здоровье костей. Он выделяется в коже после воздействия солнечных лучей, а также может быть получен с помощью диеты, как описано в разделе данной публикации на лечении остеопороза.
Хотя многие люди имеют возможность получить достаточного количество витамина D, естественное, снижает производство витамина D у пожилых людей, у людей, которые прикованы к дому или не получают достаточно солнца, и у некоторых людей с хроническими неврологическими или желудочно-кишечными заболеваниями тоже происходит.
Эти люди и другие подвержены риску дефицита витамина D, могут потребовать дополнительный источник витамина D. Рекомендуемая суточная доза витамина D составляет 400 международных единиц (МЕ) для детей, и 600 МЕ для детей и взрослых в возрасте до 70 лет, и 800 МЕ для людей старше 70 лет.
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Одна группа препаратов для лечения остеопороза — антирезорбтивные средства. При лечении этой группой препаратов разрушение кости приостанавливается. Восстановление кости тоже идет, но не за счет препарата, а физиологическое («работа» нашего организма).
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.

Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%.
Может возникнуть вопрос, не лучше ли принимать препараты из обеих групп для лучшего эффекта? По данным исследований, совместный прием препаратов из разных групп дает меньший эффект и менее безопасен, чем последовательное назначение этих препаратов.
Возможно применение сначала препарата из антирезорбтивной группы («построить» новую кость), а через несколько лет — перевод на лечение препаратом антирезорбтивного действия (сохранить от разрушения уже новую кость).
Препараты кальция и витамина Д ОБЯЗАТЕЛЬНЫ при любой терапии остеопороза, назначенной врачом. Но нужно понимать, что лечение для каждого человека индивидуально, зависит от тяжести остеопороза, сопутствующих заболеваний и многих других факторов. Поэтому такие препараты должны назначаться только врачом.
Препараты для лечения остеопороза:Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
Анаболические
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол

Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
В некоторых случаях врач может назначить медикаментозную терапию и при остеопении, когда снижение плотности костей уже есть, но пока нет остеопороза. Например, при нескольких факторов риска остеопороза, повышенном риске переломов в ближайшие 10 лет по оценке FRAX, и других. В этом случае может назначаться «половинная» дозировка препаратов.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение.
В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой.
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине.
Остеопороз близко: группа риска
На основе статистических данных ученые составили «портрет» потенциального пациента с остеопорозом. Итак, кто в большей степени рискует заболеть этим недугом?
- Женщины после менопаузы – после 55 лет, мужчины старше 60 лет,
- Женщины, у которых менопауза наступила еще до 45 лет (естественная или после хирургического лечения),
- Люди, у которых близкие родственники страдали остеопорозом и переломами, возникшими вследствие этого недуга,
- Люди определенной конституции: голубоглазые блондины астенического телосложения
- При дефиците в рационе кальция, витамина D, протеинов
- Люди, ведущие малоподвижный образ жизни, а также пациенты после продолжительной иммобилизации
- Люди, не желающие расставаться с вредными привычками – табакокурением, злоупотреблением спиртными и кофеинсодержащими напитками
- Люди, страдающие хроническими заболеваниями – эндокринными, гастроэнтерологическими, ревматическими, болезнями крови и пр.
- Пациенты, которые проходили длительную терапию кортикостероидами, некоторыми гормонами щитовидной железы (тиреоидными), некоторыми противосудорожными препаратами.
Диагностика и симптомы остеопороза
Самый очевидный симптом — это частые переломы конечностей, далее, с возрастом, — снижение роста, сутулость, «вдовий горб», который образуется из-за мелких переломов позвонков, боли в костях. Больная не может спокойно спать в одном положении, испытывая боли и дискомфорт.
Если у вас начали ломаться, расслаиваться ногти, крошиться зубы, сильно выпадают волосы, появился пародонтоз, мучают ночные судороги, — пора забить тревогу, не тянуть с обращением к доктору по этому поводу.
Самое первое, что можно сделать самостоятельно еще до посещения врача — это измерить свой рост и вспомнить, какой он был в возрасте 20-30 лет. Если есть снижение роста хотя бы на 2-3 см, это уже «маячок», и нужно обследоваться дальше.
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить.

Жалобы и симптомы при остеопорозе:
- Острая или хроническая боль в спине.
- Уменьшение роста.
- Грудной кифоз (патологический изгиб позвоночника в грудном отделе — «горб»).
- Изжога.
- Нарушение стула — частый стул.
- Боль в грудной клетке, ограничение вдоха, чувство нехватки воздуха.
- Выпячивания живота.
Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен ( альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
В настоящее время самым информативным инструментальным методом исследования является рентгеновская денситометрия — исследование, при котором определяется плотность исследуемых костей. Лучше всего исследовать позвонки поясничного отдела позвоночника, лучевую кость и шейку бедра — самые «хрупкие» и подверженные разрушению кости.
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
Важную информацию по оценке риска переломов дает калькулятор FRAX. Этот калькулятор можно найти в свободном доступе в интернете, набрав в поисковике «калькулятор frax на русском языке». Для заполнения не требуются лабораторные данные, а 12 пункт (результаты денситометрии) является дополнительным, но не обязательным.
С помощью этого калькулятора любой человек старше 40 лет сможет узнать для себя вероятность перелома шейки бедра (Hip fracture) и других остеопоротических переломов (Major osteoporotic ) в ближайшие 10 лет жизни (измеряется в %).
Например, в данном примере у женщины 55 лет с индексом массы тела (BMI) 26 ( норма от 18 до 25), наличием предшествующего перелома, и перелома бедра у родителей, вероятность перелома шейки бедра 1,9% — низкий, а других переломов 27% — средний. Такой женщине можно рекомендовать консультацию врача и дальнейшее обследование.
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Лекарственные препараты
Бисфосфонаты: Несколько бисфосфонатов одобрены для профилактики или лечения остеопороза. Эти препараты снижают активность клеток, которые вызывают потерю костной массы.
Паратгормон: Форма паратиреоидного гормона человека (РТН) одобрен для женщин после менопаузы и мужчин с остеопорозом, которые подвергаются высокому риску, имеющих перелом. Применение препарата в течение более 2 -х лет не рекомендуется.

Эстроген агонисты / антагонисты: агонист / антагонист эстрогена (также называемый селективный модулятор рецептора эстрогена или СЭРМ) одобрен для профилактики и лечения остеопороза у женщин в постменопаузе.
Кальцитонин: Кальцитонин одобрен для лечения остеопороза у женщин, которые, по крайней мере 5 лет после менопаузы. Кальцитонин является гормоном, который участвует в регуляции кальция и костного метаболизма.
Эстроген и гормональная терапия: Эстроген, и комбинированный эстроген, и прогестин (гормонотерапия) одобрены для профилактики постменопаузального остеопороза, а также для лечения от умеренной до тяжелой приливы и сухости влагалища, которые могут сопровождать менопаузу.
Эстроген без добавления прогестина рекомендуется только для женщин, у которых была гистерэктомия (хирургическое удаление матки), потому что эстрогены увеличивают риск развития рака слизистой оболочки матки, а прогестин уменьшает этот риск.
Методы диагностики остеопороза
Диагностировать заболевание помогает анализ жалоб пациента, история болезни, результаты осмотра, лабораторного, инструментального обследования.
Берутся следующие анализы:
- общий анализ крови — признаки анемии и воспалительные сдвиги;
- биохимия крови — регистрируется содержание кальция, фосфора, магния, мочевины, воспалительных и печеночных ферментов, гормонов щитовидной железы;
- иммунограмма.
Скрытый перелом может быть выявлен по высоким показателям щелочной фосфатазы в крови и повышению содержания в моче производных распада коллагена.
При остеопорозе важно соотношение двух процессов — остеосинтеза и резорбции костной ткани. Измеряют такой маркер образования костной ткани, как остеокальцин. Это вещество выделяют костные клетки в процессе остеосинтеза.
Для выявления раннего остеопороза наиболее информативными являются следующие специальные исследования:
- денситометрия — метод определения плотности костей;
- рентгенография — в описании снимков отмечаются начальные признаки деформации тел позвонков и пространств между ними;
- компьютерная томография;
- УЗИ.
На ранних сроках болезни остеопороз может маскироваться под заболевания суставов, и без специальных тестов распознать его нельзя. Но не стоит пугаться этого, потому что предупреждение разрушения костных тканей – это в современном мире возможно и практикуется.
Не нужно ждать, когда вы сломаете шейку бедра или лучевую кость, и во время проведения рентгена у вас обнаружат уже прогрессирующий остеопороз. Выявить начало истончения костяка, когда потеря кальция составляет всего 5% — это реально!
- биохимический анализ крови и мочи;
- ультразвуковая диагностика;
- специальными изотопами, которые вводят в кровь, и обследуют впоследствии на специальной аппаратуре;
- компьютерной томографией;
- различными генетическими исследованиями;
- рентгенологическая денситометрия, то есть определение массы костных тканей.
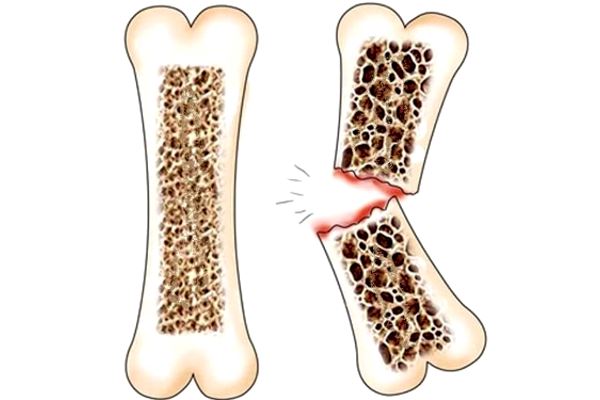
Описание остеопороза
Остеопороз часто называют “тихой болезнью”, потому что он обычно прогрессирует без каких-либо симптомов, пока не случится перелом или один или несколько позвонков. Разрушение позвонка можно заметить, сначала почувствовав или увидеть, когда человек страдает от сильной боли в пояснице, потери высоты или деформаций позвоночника, такие как сутулость или сгорбившиеся поза.
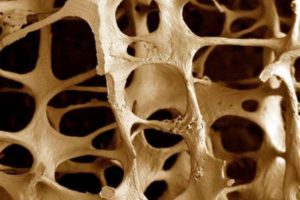
Кости, пострадавшие от остеопороза могут стать настолько хрупким, что переломы происходят спонтанно или в результате незначительных ударов, падений, или нормального напряжения и деформации, такие как изгиб, подъем, или даже кашель.
Многие люди думают, что остеопороз является естественной и неизбежной частью старения. Тем не менее, медицинские эксперты в настоящее время считают, что остеопороз в основном предотвратим. Кроме того, люди, у которых уже есть остеопороз могут принять меры, чтобы предотвратить или замедлить дальнейшее прогрессирование заболевания и снизить риск будущих переломов.
Хотя остеопороз когда-то рассматривался прежде всего как болезнь старости, в настоящее время признано как заболевание, которое может образоваться от не оптимального роста костей в детстве и подростковом возрасте, а также от потери костной массы в дальнейшей жизни.
Остеопороз у женщин во время менопаузы
Менопауза означает время после последней менструации женщины. Большинство женщин достигают менопаузы в возрасте 45-55 лет, но это может произойти раньше.
Примерно с 45 лет женщины могут начать терять костную массу (около 1-2% в год). Это вызвано тем, что женский организм, как правило, вырабатывает меньше эстрогена в этом возрасте. После менопаузы уровень эстрогена продолжает снижаться, и это ускоряет потерю костной массы до 2-4% в год, особенно в первые 5-10 лет после наступления менопаузы.
Этот этап потери костной массы, вызванный менопаузой, может длиться до 15-20 лет. Все женщины теряют массу в костях в период менопаузы. По какой-то причине при раннем климаксе потеря костной массы начинается в более раннем возрасте. Необходимо обратиться к врачу, чтобы узнать о профилактике остеопороза в период менопаузы.
В лечении остеопороза очень важна профилактика. Существуют разные методы лечения остеопороза, но наибольшего эффекта можно достигнуть, только снизив риски заболевания. Вы можете снизить риск развития остеопороза и переломов, соблюдая следующие правила:
- здоровая и сбалансированная диетаи потребление кальция являются важным шагом к поддержанию здоровья костей;
- потребление витамина D, для того чтобы помочь организму правильно усваивать кальций;
- поддержание физической активности;
- отказ от курения;
- отказ от чрезмерного употребления алкоголя.
Помочь в борьбе с остеопорозом и переломами костей вам поможет инновационный препарат «Остеомед». При профилактике и лечении заболеваний, связанных с потерей костной массы, необходимо следить за своим питанием и питанием костей.
Помочь с поступлением кальция в организм и правильным его усваиванием может препарат «Остеомед». В его состав входят цитрат кальция (органическое соединение кальция, которое лучше усваивается в организме) и гомогенат трутневого расплода.
Первые признаки патологии
Для остеопороза характерны незаметное начало разрежения костей и медленное, но неуклонное прогрессирование процесса. Поэтому так часто первыми признаками болезни женщины пренебрегают. Они объясняют появление различных неприятных ощущений усталостью, изменениями погоды или преклонными годами.
На начальных этапах развития остеопороза предъявляются следующие жалобы:
- неприятные ощущения в мышцах, позвоночнике часто без ясной локализации;
- ночные болезненные судороги в икроножных мышцах;
- скованность и некоторая ограниченность активных движений в суставах из-за болевых ощущений, больше выраженных по утрам, особенно после сна в неудобной позе;
- ноющие боли в спине и стопах при умеренных физических нагрузках статического характера или длительной работе в положении стоя;
- изменения осанки из-за деформации позвоночного столба, приводящие к постепенному уменьшению роста.
Кроме того, пациенток беспокоит быстрая утомляемость, пониженный эмоциональный фон, нарушение сна, выраженная метеозависимость. Нередко отмечаются неустойчивость артериального давления, частые головные боли, потливость.
Но иногда клиническая картина включает в себя острый выраженный болевой синдром. Интенсивная боль часто обусловлена внезапными патологическими переломами, спровоцированными легкими травмами. Наиболее уязвимые места для их возникновения — позвонки поясничного и грудного отделов, тазобедренное сочленение, особенно шейка бедра.
Острые боли в спине на фоне выраженной сутулости также могут объясняться компрессией нервных корешков в межпозвонковых отверстиях на фоне кифоза или сколиоза. Также выраженная боль провоцируется очаговым гипертонусом мышц вследствие корешкового синдрома.
Питание
Здоровая, сбалансированная диета, которая включает в себя большое количество фруктов и овощей; достаточное количество калорий; и достаточное количество кальция, витамина D, и витамин К необходим для сведения к минимуму потери костной массы и поддержания общего состояния здоровья.
Кальций и витамин D особенно важны для здоровья костей. Кальций является наиболее важным питательным веществом для профилактики остеопороза и для достижения пиковой костной массы. Для здоровых женщин в постменопаузе, которые не потребляют достаточное количество кальция (1200 мг в день) в их рационе, кальций и витамин D помогают сохранить костную массу и предотвратить перелом шейки бедра.
Кальций также необходим для сердца, мышц и нервов, чтобы работали должным образом и для нормального свёртывания крови. Мы получаем кальций из нашего рациона и теряем его из организма в основном через мочу, кал, и пот.
К сведению
Мужчины и женщины в возрасте до 50 нуждаются в 1000 мг кальция в день. Для женщин после 50 лет и для мужчин после 70 лет рекомендуется увеличить дозировку до 1200 миллиграммов
Зачастую пациенты потребляют намного меньше, чем рекомендуется кальция в их рационе. Хорошие источники кальция включают обезжиренные молочные продукты; темно-зеленые листовые овощи, включая брокколи, капуста и репа;
Если у вас есть проблемы с получением достаточного количества кальция в вашем рационе, вам, возможно, придется принимать добавки кальция, такие как карбонат кальция, фосфат кальция или цитрат кальция.
Если вы в возрасте от 19 до 50 лет, ежедневное потребление кальция не должна превышать 2500 мг, потому что слишком много кальция может вызвать такие проблемы, как камни в почках. (В возрасте 50 лет, потребление кальцич не должно превышать 2000 мг в день.).
Витамин D необходим для нормального усвоения кальция из кишечника. Он выделяется в коже после воздействия солнечных лучей. Лишь немногие продукты, естественно, содержат значительное количество витамина D, в том числе жирная рыба и рыбий жир.
Продукты, обогащенные витамином D, такие как молоко и зерновые культуры, являются основным пищевым источником витамина D. Хотя многие люди получают достаточное количество витамина D. Если вы подвержены риску дефицита витамина D, вы можете принимать поливитамины или добавки кальция, которые содержат витамин D для удовлетворения рекомендуемой суточной дозы 600 международных единиц (МЕ) для мужчин и женщин в возрасте до 70 лет и 800 МЕ для людей старше 70. Дозы более 2000 МЕ в сутки не рекомендуется, если не под наблюдением врача.
Причины остеопороза
Остеопороз существует в нескольких видах, каждый из которых имеет свои причины и особенности клинической картины. Для женщин в предменопаузальном периоде характерен идиопатический вариант, этиология и частота которого остается невыясненными.
Намного чаще встречается вторичный остеопороз, обусловленный сопутствующими болезнями или длительным приемом фармакологических средств. Этой формой патологии страдает каждая десятая женщина.
Причинами возникновения разрежения костей могут быть следующие моменты:
- ранняя менопауза (до 40—45 лет);
- позднее появление менструаций;
- бесплодие;
- наследственная предрасположенность к остеопорозу;
- хрупкое телосложение (масса тела 55—58 кг);
- недостаточные или чрезмерные физические нагрузки;
- несбалансированное питание с дефицитом кальция и других минералов;
- удаление яичников до 45 лет;
- усиление функции щитовидной железы различного генеза;
- заболевания печени и почек в стадии декомпенсации;
- ревматоидный артрит;
- онкологические заболевания;
- патология крови;
- болезни кишечника с нарушением всасывания минеральных и белковых веществ;
- сахарный диабет;
- алкоголизм и наркомания.
Признаки заболевания могут появляться на фоне лекарственной терапии. Наиболее опасен длительный и неконтролируемый прием глюкокортикоидов, тиреоидных гормонов, антиэпилептических препаратов, антацидов, производных гепарина.
Важную роль в минеральном обмене в любом возрасте играют паращитовидные железы. Низкий уровень кальция в крови приводит к усилению их гормональной функции. На этом фоне происходит ускоренное вымывание кальция из костей, чтобы его уровень в крови стал нормальным.
Происхождение патологии в пожилом возрасте обычно связывают с гормональными изменениями. После пятидесяти лет прекращается выработка эстрогенов – именно они делают кости крепкими, так как препятствуют резорбции, или вымыванию минералов из костей.
Большую роль в патогенезе заболевания играет скрытый длительный дисбаланс между минеральной резорбцией и формированием костной массы. В результате чего у людей ускоряется потеря белковых и минеральных компонентов костного каркаса.
Также важную роль в разрежении костей в период климакса играют следующие факторы:
- уменьшения поступления кальция, который хуже всасывается в кишечнике;
- гиповитаминоз витамина D, в том числе из-за недостаточного поступления с пищей и ограничения инсоляции в связи с редкими прогулками на свежем воздухе;
- снижение физической нагрузки и общей подвижности.
Замедление роста костей в детстве и подростковом возрасте может привести к невозможности достижения оптимальной пиковой костной массы. Таким образом, пик костной массы достигший в начале жизни является важным фактором, влияющим на риск развития остеопороза в более поздние годы.
Ухудшение качества костной ткани, которая отражает внутреннюю структуру или архитектуру, кости, а также других факторов, которые способствуют к снижению прочности кости и повышенному риску переломов.
К сведению
Ученые пока не ясно понимают все факторы, которые влияют на качество костной ткани и взаимосвязь от этих факторов и рисков развития остеопороза и переломов. Тем не менее, это активная область исследований
Основная причина потери костной массы у женщин в период дальнейшей жизни, является сокращение содержания эстрогена, которое происходит с менопаузой. Эстроген – половой гормон, который играет важную роль в создании и поддержании костной ткани.
Снижение эстрогена, как вследствие естественной менопаузы, хирургического удаления яичников или химиотерапии или лучевой терапии для лечения рака, может привести к потере костной массы и, в конечном счете, образование остеопороза.
После менопаузы скорость потери костной массы ускоряется, поскольку количество эстрогена, вырабатываемого яичниками женщины, резко падает. Потеря костной массы происходит наиболее быстро в первые несколько лет после менопаузы , и продолжается после менопаузы.
У мужчин уровень половых гормонов также снижаться после среднего возраста, но снижение происходит более постепенно. Такое снижение, ускоряется после 50 лет.
Остеопороз может быть также результатом потери костной массы, в результате многих болезненных состояний, расстройств пищевого поведения, а также некоторых лекарственных препаратов и медицинских процедур.
Например, остеопороз может быть вызван длительным использованием некоторых противосудорожных препаратов (антиконвульсанты) и глюкокортикоидных препаратов, таких как преднизолон и кортизон. Глюкокортикоиды являются противовоспалительными препаратами, используемые для лечения многих заболеваний, в том числе ревматоидного артрита, волчанки, астмы и болезни Крона.
- алкоголизм
- анорексия
- аномально низкий уровень половых гормонов
- тиреотоксикоз
- заболевания почек
- желудочно-кишечные расстройства
В молодом организме до 30-летнего возраста масса костной ткани постоянно растёт, скелет укрепляется. С 30 до 50 лет она находится примерно на одном уровне, то есть восстановление минеральных веществ в костях компенсирует вымывание кальция и других веществ.
Но после 50 лет, с началом климактерического периода, гормональный уровень меняется, и происходит сбой в фосфорно-кальциевом обмене организма. Кости постепенно теряют плотность, становятся пористыми. За первый год с наступления климакса масса костной ткани падает до 10%!
Существуют и другие причины этого заболевания у женщин, и разрушение костного состава может начаться задолго до менопаузы. Группы риска остеопороза:
- Принятие противоопухолевых препаратов, лучевая терапия, лечение от сахарного диабета, некоторых групп антибиотиков. Многие из вышеперечисленных причин наносят вред вашим костям, способствуют их истончению.
- Недостаток движения, физической нагрузки отражается на общем состоянии здоровья и на обмене веществ.
- Заболевания желудочно-кишечного тракта, и, как следствие — нарушение обмена веществ.
- Курение, злоупотребление алкоголем, кофе в непомерных количествах, наркомания.
- Операция по удалению женских органов, что ведёт к сбоям гормонов.
- Болезни эндокринной системы.
- Ревматоидный фактор.
- Много беременностей и родов, долгое кормление грудью, что также приводит к недостатку минералов в костной структуре женщины.
Профилактика остеопороза. Предотвращение падений
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата.
Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
- Увеличить потребление продуктов, богатых кальцием (при необходимости, кальциевых таблеток).
- Потребление витамина Д (пребывание на солнце, продукты, богатые витамином Д, витамин Д в растворе).
- Адекватная физическая активность (ходьба, «скандинавская» ходьба», гимнастика).
- Отказ от курения, умеренное потребление алкоголя (до 2 рюмок в день).
- Ограничение кофе (до 2 чашек в день).
- Поддерживать нормальную массу тела.
- Больше кушать овощей и фруктов (более 500 г в день).
- Избегать падений.
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
|
Продукт |
Содержание кальция (мг на 100 г продукта) |
|
Молоко стерилизованное 3.2% жирности |
121 |
|
Кефир 3.2% жирности |
120 |
|
Творог нежирный |
120 |
|
Йогурт 0.5% жирности |
124 |
|
Сметана 20% жирности |
84 |
|
Сыр российский |
880 |
|
Сулугуни |
650 |
|
Пломбир |
159 |
|
Яйцо куриное |
55 |

Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5 120*2.5 120*2 35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания.
В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.
), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Витамин Д активно вырабатывается в коже под действием солнечных лучей. Однако, жители средней полосы могут получать витамин Д «от солнышка» только с апреля по октябрь, в те дни, когда солнечно и при нахождении солнца в зените.
Достаточно 10-15 минут пребывания на солнце в это время. Но, согласитесь, не все дни на протяжении этих 6 месяцев солнечные, да и большинство людей не может себе позволить регулярные солнечные ванны.
|
Продукт |
Содержание витамина D, МЕ/100 г |
|
Сельдь |
294-1676 |
|
Лосось косерв. |
200-800 |
|
Макрель |
304-405 |
|
Масло сливочное |
01.10.50 |
|
Грибы |
83-125 |
|
Желтки |
45-390 |
|
Сметана |
50 |
|
Печень куриная |
55 |
|
Печень говяжья |
45 |
|
Печень свиная |
44 |
|
Молоко 3,2% |
2 |
В сутки потребление витамина Д должно составлять 400-800 МЕ.
Как видно из таблицы, с продуктами питания сложно «набрать» необходимое количество витамина Д. К тому же, продукты разного качества имеют разброс по содержанию витамина Д. Например, сельдь — 294-1676 МЕ/100 грамм.
Меньше витамина Д в искусственно выращенной сельди, много — в дикой. Какая сельдь нам попадется в магазине, определить невозможно. Или желтки. Чтобы обеспечить суточную норму витамина Д, нужно употребить за сутки 5-10 желтков, что противоречит правилам правильного питания — желтки богаты холестерином.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы.
Когда вы на улице.
- Старайтесь обходить стороной обледенелые участки дороги, ходите по дорожкам, посыпанным песком.
- Надевайте обувь устойчивую, на невысоком каблуке, с «антискользящей» подошвой.
- Если дорога мокрая, лучше идти по траве.
- Если вам тяжело ходить самостоятельно, используйте трость.
- Трости, ходунки должны быть устойчивыми, с широкими ножками.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
При остеопорозе несомненную пользу приносит регулярная физическая нагрузка. А нужна она для того, чтобы перераспределять нагрузку на кости и для стимуляции процессов формирования костей. У активного человека в процесс движения включены все кости, мышцы и суставы.
Кровоснабжение распределяется по всему телу, косточки получают необходимое «питание». Человек становится более «гибким», физически выносливым. Укрепляется сердечно-сосудистая система. Подвижность увеличивается, координация движений улучшается.
Аэробные нагрузки — это ходьба, «финская ходьба» с лыжными палками, плавание. Ходить рекомендуется в удобном среднем темпе. Длительность нагрузки— 20-40 минут 2 раза в день. Аэробная нагрузка в первую очередь повышает прочность костей.
Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность. Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.

Примеры упражнений при остеопорозе:
- Одна нога к груди. В положении лежа на спине подтянуть согнутую в колене ногу к груди. Вторая нога вытянута параллельно полу. Держать 5-10 секунд. Поменять ногу. Повторить от 2 до 10 раз.

- Растяжение спины. Исходное положение — сидя на коленях. Наклонять грудную клетку к полу с вытянутыми руками как можно ниже. Держать 5-10 секунд. Повтор 2-10 раз.
- Лежа на животе, руки согнуты в локтях, параллельно полу. Напрячь туловище. Немного поднять руки и верхнюю часть туловища. Перемещать корпус медленно направо и налево, затем расслабиться. Потор 2-10 раз.

- Лежа на спине. Ноги согнуты в коленях. Стопы на ширине плеч. Медленно поднять бедра и таз. Напрячь мышцы живота и ягодиц. Повтор 5-10 раз.

- Лежа на спине, выпрямите ноги, поясницей прижмитесь к полу. Одну ногу поднимите на 10-15 см от пола, носок тяните на себя. Удерживайте 10-15 секунд. 2-5 повторов каждой ногой.
- Лежа на спине, на вдохе поднимите лопатки над полом. Удерживайте напряжение 3-7 секунд. Выдох — вернитесь в исходное положение. Отдохните 10 секунд. Повторите 3-8 раз.

- Встаньте правым боком к спинке стула. Правая рука — на спинке стула. Левая рука вытянута вперед, левая нога отведена назад на носок. Выполняйте махи расслабленной ногой. Повторите 3-8 раз. То же -другим боком.

- Лежа на спине, притяните колени к животу, прижмите, обхватите руками. Держать 10-15 секунд. Отдохните 10 секунд. Повторы 2-5 раз.

- Упражнение «кошка». Стоя на четвереньках, поднять голову и прогнуть спину вниз. Держать 5-10 секунд. Потом выгнуть спину «горбом», голову при этом опустив вниз. Держать 5-10 секунд. Повторить 3-10 раз.

Повседневная активность. Что нужно знать
Женщины в странах Европы и США стараются заранее позаботиться о том, чтобы наступление менопаузы не сделало их немощными старушками. Они, начиная с 35 – 40 лет регулярно принимают гормональные препараты, витамины, занимаются своим телом, и к пожилому возрасту они выглядят намного моложе наших дорогих соотечественниц.
- Не стоит дожидаться, пока вы заболеете! Начиная с 40 лет, регулярно принимайте препараты кальция с витамином D. Не забывайте, что, прежде чем начать лечение, нужно посоветоваться со своим лечащим врачом. У многих лекарств, витаминов и даже трав есть противопоказания в их применении.
- Пополните свой рацион питания кисломолочными продуктами, жирными видами рыбы, овощами, фруктами. Прекрасным источником кальция являются такие продукты, как натуральный йогурт, твёрдые сорта сыра, молоко, творог, соя, яблоки, орехи, курага, капуста, подсолнечные и тыквенные семечки.
- Пользуйтесь фторированной солью в небольших количествах, так как фтор нужен для нормального усвоения кальция.
- Откажитесь от вредной пищи: солений, маринадов, копчения, сократите количество жирных, жареных блюд.
- Чаще бывайте на свежем воздухе, так как на солнце в нашем организме производится витамин D. Вот почему в летнее время, когда много света, и мы больше находимся на природе, многие заболевания костей утихают, подвижность возрастает.
- Занимайтесь физкультурой, посильным трудом, плаванием, которое входит в систему лечения остеопороза. Не зря говорят, что движение – жизнь!
- Старайтесь побороть вредные привычки — переедание, принятие алкоголя, курение, злоупотребление кофе и энергетиков, не говоря уже про наркотики.
- Поставьте себе цель снизить вес, чтобы меньше была нагрузка тела на скелет. Чем меньше мы весим, тем меньше будет боли от развивающегося остеопороза.
- Не поднимайте слишком большие тяжести. Помните, что вы – женщина, а не грузчик!
- Пейте воду в количестве до 2 л в день, это важно. Не имеются в виду сладкие газированные напитки, которые также способствуют вымыванию важных для вас минералов. Даже чай выводит кальций!
- Поменьше употребляйте красное мясо: и его опасно много есть для здоровья ваших костей.
Факторы риска развития остеопороза
Есть много факторов, которые могут привести к потере костной массы и развитию остеопороза. На некоторые из них вы можете повлиять, на некоторые нет.
Факторами риска, которые можно взять под контроль, что является важным шагом на пути к профилактике остеопороза, являются:
- малоподвижный образ жизни;
- курение;
- частое употребление алкоголя;
- нарушения пищевого поведения;
- малое потребление кальция;
- низкий уровень витамина D.
Факторы риска, которые вы не можете изменить, но важно понять, как они влияют на вас:
- наследственность;
- пол (женщины в большей степени подвержены остеопорозу);
- принадлежность к определенной расе;
- телосложение;
- задержка полового созревания или начало менопаузы;
- расстройство пищевого поведения;
- возраст;
- ревматоидный артрит, хронические заболевания печени или почечная недостаточность;
- заболевания щитовидной железы;
- пониженный уровень тестостерона у мужчин.
Факторы, которые связаны с развитием остеопороза или способствуют вероятности развития заболевания, называются факторами риска. Многие люди, страдающие остеопорозом имеют несколько факторов риска развития заболевания, но другие, которые заболевают остеопорозом не имеют никаких идентифицированных факторов риска.
Факторы риска, связанные с Остеопорозом и Переломами
Пол. Ваши шансы развития остеопороза больше, если вы женщина. Женщины имеют меньшую массу пика костной массы и мелкие кости, чем у мужчин. Они также теряют костную массу более быстрыми темпами, чем мужчины в среднем возрасте из-за резкого снижения уровня эстрогена, которое происходит с менопаузой.
Возраст. Чем старше, тем больше риск развития остеопороза. Потеря костной массы накапливается с течением времени, и ваши кости становятся слабее, с возрастом.
Конституция тела. Стройные, с тонкой костью женщины подвергаются большему риску, как и, на удивление, высокие женщины.
Раса. Кавказские (белые) и азиатские женщины на самом высоком риске. Афроамериканские и испанские женщины имеют более низкий, но значимый риск. Среди мужчин, кавказцы, подвергаются более высокому риску, чем другие.
Семейная история. Восприимчивость к развитию остеопороза и переломам, является, частично, наследственной.
Дефицит полового гормона. Наиболее распространенным проявлением дефицита эстрогенов у женщин в пред-менопаузе является аменорея, аномальное отсутствие менструаций. Низкий уровень эстрогена у женщин после менопаузы и низкий уровень тестостерона у мужчин также увеличивают риск развития остеопороза.
Диета. С самого детства до старости, диета с низким содержанием кальция и витамина D может увеличить риск развития остеопороза и переломов. Чрезмерное сидение на диете или недостаточное потребление калорий также может быть плохо для здоровья костей.
Определенные заболевания. В дополнение к проблемам половых гормонов и расстройств пищевого поведения, другие медицинские болезни, в том числе различные генетические, эндокринные, проблемы желудочно – кишечного тракта, крови, и ревматических заболеваний, которые связаны с повышенным риском развития остеопороза.
Анорексия, например, расстройство пищевого поведения, что приводит к аномально низкой массе тела, недостаточному питанию, аменорея и другие воздействия, которые отрицательно влияют на здоровье костей.
Лекарственные препараты. Длительное применение некоторых лекарственных препаратов, втом числе глюкокортикоидов и некоторых противосудорожных препаратов, приводит к потере костной массы и повышенным рискам развития остеопороза.
Другие препараты, которые могут привести к потере костной массы включают Антитромботические препараты, такие как гепарин; препараты , которые подавляют иммунную систему, такие как циклоспорин; и препараты ,используемые для лечения рака простаты.
- Антикоагулянты (гепарин)
- Противосудорожные (некоторые)
- Ингибиторы ароматазы
- Циклоспорин и такролимус
- Химиотерапевтические препараты против Рака
- Глюкокортикоиды (и АКТГ [АКТГ])
- Гонадотропин-рилизинг гормона агонистов
- Метотрексат
- Селективные ингибиторы обратного захвата серотонина (СИОЗС)
- Тироксин

Малоподвижный образ жизни. Низкий уровень физической активности и длительные периоды бездействия может способствовать увеличению скорости потери костной массы, повысить риск падения и перелома костей.
Чрезмерное употребление алкоголя. Хроническое пьянство является существенным фактором риска развития остеопороза. Курение.
Большинство исследований показывают, что курение является фактором риска развития остеопороза и переломов, хотя точные причины вредного воздействия употребления табака на здоровье костей остаются неясными.
Риск развития остеопороза, это лишь один из многих факторов риска переломов. Риск перелома следует из комбинации зависимых от кости и независимых от кости факторов. Различные аспекты “геометрии кости”, такие как высокий рост, структура бедра и бедренной кости, длина, может также повлиять на ваши шансы перелома кости, если вы упадете. Увеличение возраста, чрезмерная потеря веса увеличивают риск перелома.
Факторы, повышающие вероятность падения также внесут свой вклад в риск переломов. К ним относятся уменьшение силы мышц, плохой баланс, нарушение зрения, и нарушенные умственные способности. Угол, под которым вы падаете, также влияет на риск перелома .
Использование некоторых лекарственных препаратов, таких как транквилизаторы и миорелаксанты, а также опасные элементы в среде обитания, таких как скользкие коврики и гололед, также могут повысить риск падений.
- Пожилой возраст (возраст 65 лет и старше)
- Переломы после 45 лет
- Текущее использование табака
- Вес меньше, чем 127 фунтов
- Менопауза в возрасте до 50
- Аменорея
- Пожизненное низкое потребление кальция
- Избыточное потребление алкоголя
- Плохое зрение, несмотря на коррекцию
- Падения
- Минимальный вес несущих упражнений
- Медицинские заболевания гипертиреоз, хронические заболевания легких, эндометриоз, злокачественные опухоли, хронические заболевания печени или почек, гиперпаратиреоз, дефицит витамина D, болезнь Кушинга.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Образ жизни и особенности питания тесно связаны с механизмами развития остеопороза. При гиподинамии – малоподвижном образе жизни – часто развиваются обменные нарушения в костной ткани. Впрочем, гиперактивность также опасна.
Тяжелые физические нагрузки провоцируют у молодых женщин нарушение менструальной функции, которое в свою очередь ведет к изменению эстрогенного статуса – причины снижения минеральной плотности костной ткани в будущем. Выводы?
Вполне устранимы и другие факторы риска, которые также тесно связаны с образом жизни: курение, злоупотребление спиртным, кофе, погрешности в диете. Прежде всего, стоит пересмотреть свое ежедневное меню – хватает ли в нем кальция, витамина D, достаточно ли белков?
Откажитесь от пристрастия к красному и жирному мясу, избегайте употребления напитков с повышенным содержанием фосфатов и кофеина. И главное – не пересаливайте еду! Избыточный прием поваренной соли ускоряет процесс истощения костной ткани.
Поэтому нужно внимательно изучать этикетки готовых продуктов: балыки, копчености, сосиски и прочие гастрономические вредности содержат слишком много соли, и в совокупности суточное ее потребление возрастет – а вы и сами этого не заметите.
Курение – мощный фактор, стимулирующий истощение костной ткани. Были получены убедительные доказательства, что у курящих женщин костная масса снижена (по сравнению с некурящими). Также у курящих женщин нарушено всасывание кальция в организме. Соответственно, это повышает риск переломов после наступления менопаузы.
Профессия как образ жизни – явление, заслуживающее отдельного рассмотрения. Как фактор риска развития остеопороза медики указывают вибрацию – а с ней связаны многие рабочие профессии. Как показали данные денситометрии, вибрация приводит к нарушениям в костной ткани, которые проявляются локально чаще всего в костях кистей, предплечья и голени. Под влиянием этого фактора также могут произойти существенные изменения в скелете.




Оставить комментарий