- Почему возникает остеопороз?
- Причины и механизмы развития остеомаляции
- Характеристика остеомаляции: что это такое, причины, признаки и лечение
- Симптомы патологии
- Диагностика
- Методы лечения
- Терапия при болезни из-за дефицита витамина D
- При недостатке кальция и фосфора
- При нарушении работы пищеварительной системы
- При нарушении обмена веществ
- Нужна ли операция?
- Народные средства
- Развитие патологии
- Каковы признаки остеопороза?
- Народные средства
- Симптомы остеомаляции
- Особенности остеомаляции при беременности
- Особенности климактерической остеомаляции
- Диагностика и дифференциальная диагностика остеомаляции
- Дифференциальная диагностика
- Лечение остеомаляции
- Народные средства
- Прогноз
Оглавление
Почему возникает остеопороз?
Распространенность остеопороза у женщин после менопаузы (по данным ВОЗ)
| Возраст (лет) | % |
| 50-59 | 14 |
| 60-69 | 22 |
| 70-79 | 39 |
| старше 80 | 70 |
Причины и механизмы развития остеомаляции
В основе остеомаляции заложен недостаток в организме витамина Д. Кроме
того к дефекту процесса костной минерализации приводят также оперативные
вмешательства на желудке и кишечнике, хронические заболевания
поджелудочной железы и печени, муковисцидоз.
Минерализация костной ткани – это процесс насыщения костью кальцием и
фосфором. Для того, чтобы этот процесс происходил эффективно, требуется
достаточный уровень кальция и фосфатов во внеклеточной жидкости и
хорошая активность щелочной фосфатазы. Если есть нарушения в одном или в
ряде необходимых факторов для минерализации костей, развивается
остеомаляция. Содержание кальция в организме напрямую связано с его
всасыванием стенками кишечника, а также повторным всасыванием кальция и
фосфора в почках.
В зависимости от того, какое звено фосфорно-кальциевого гомеостаза нарушается раньше, выделяют кальципеническуюи фосфопеническую формы остеомаляции.
К наиболее частым причинам фосфопенической формы остеомаляции относят
снижение уровня фосфора в крови вследствие недостатка витамина Д и
вторичный гиперпаратиреоз, развивающийся на фоне патологии почечных
канальцев с потерей фосфора. Недостаток фосфора в употребляемых в пищу
продуктах, воздействие токсинов также могут стать причиной недостаточной
минерализации костной ткани.
Нарушение кальциевого обмена чаще бывает приобретенным, и связано оно
прежде всего с нарушенным метаболизмом витамина Д, обусловленным
заболеваниями печени, оперативными вмешательствами на желудке и
кишечнике, болезнью Крона, хроническим панкреатитом и холециститом.
Кроме того, при хроническом почечном канальцевом ацидозе нарушается
нейтральная среда в зонах кальцификации, что также приводит к костным
дефектам. Качество кальцинирования костей может снижаться при
замедленной или недостаточной минерализации, возникающей из-за влияния
факторов внешней среды, а именно недостатка инсоляции, злоупотребление
вегетарианством, загрязнение окружающей среды тяжелыми металлами и
алюминием, прием определенных лекарственных препаратов (бисфосфонаты,
фториды).
Изредка причиной остеомаляции может служить наличие такого заболевания
как гипофосфотазия, при котором отмечается низкая активность щелочной
фосфатазы в крови и связанное с этим замедление минерализации костей.
Характеристика остеомаляции: что это такое, причины, признаки и лечение

Содержание статьи:
- Симптомы патологии
- Диагностика
- Методы лечения
Остеомаляция – патология опорно-двигательного аппарата, при которой скелет теряет свою прочность.
При данном заболевании разрушается «старая» кость, а вместо нее формируется так называемый остеоид (костная ткань, в которой мало фосфатов и солей кальция, либо они отсутствуют вообще).
Из-за этого кости, испытывающие большую нагрузку (позвоночник, тазовая, бедренная, большая и малая берцовые), деформируются.
Основная причина заболевания – нехватка в организме витамина D, а также кальция и фосфора – минералов, формирующих основную массу скелета.
Их дефицит может возникнуть из-за несбалансированного питания, гормональных нарушений или сбоев в работе почек либо паращитовидных желез.
На начальной стадии заболевание вызывает боли, слабость мышц ног. В запущенной форме остеомаляция приводит к инвалидности.
При своевременном обращении к специалисту прогноз благоприятный: на ранней стадии заболевание можно вылечить полностью. При первых же симптомах патологии обратитесь к терапевту, а он уже направит вас к врачу узкой специализации – остеологу или ортопеду. Также может понадобиться консультация эндокринолога и диетолога.
Далее я расскажу: как распознать заболевание, какие способы диагностики используют в клиниках, и какие методы лечения предложит вам врач при остеомаляции.
Симптомы патологии
Начальную форму болезни легко спутать с остеопорозом пояснично-крестцового отдела или коксартрозом, так как остеомаляция обычно начинается с изменений в нижней части позвоночника. Также заболевание часто поражает кости ног. Очень важно вовремя обратиться к специалистам для постановки правильного диагноза, так как от этого напрямую будет зависеть результативность лечения.
На ранних стадиях патологии появляются такие симптомы:
- боль в области поясницы и таза;
- слабость мышц ног;
- болевые ощущения усиливаются при движениях, в состоянии покоя они практически незаметны;
- из-за снижения прочности костей повышен риск переломов.
На начальной стадии заболевания человек начинает испытывать трудности при вставании со стула, приседании, ходьбе вниз по лестнице.
Далее остеомаляция распространяется на грудной отдел позвоночника. Для этого этапа развития заболевания характерна боль в спине и грудной клетке, ограниченность движений, возникновение искривлений позвоночника и костей ног.
По мере того, как возрастает нагрузка на руки (так как человек все чаще при ходьбе опирается на что-либо), заболевание поражает плечевую и локтевую кости.
Болевой синдром при остеомаляции
Диагностика
При постановке диагноза врач учитывает жалобы пациента, а также результаты обследований.
Чтобы распознать заболевание, в первую очередь назначают анализ крови. Говорить о том, что человек болеет остеомаляцией можно, если в крови понижен уровень щелочной фосфатазы – фермента, который отвечает за обмен фосфора в организме.
Очень важно провести дифференциальную диагностику между остеомаляцией и другими заболеваниями опорно-двигательного аппарата с похожими симптомами. Для этого используют несколько методов:
-
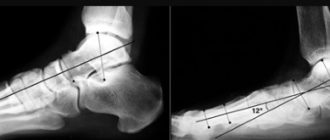
Первый – рентгенологическое обследование. Оно позволяет отличить остеомаляцию от опухолевых и воспалительных заболеваний.Если на рентгенограмме видны зоны перестройки Лоозера (светлые полосы) – это может свидетельствовать о болезни Реклингхаузена (это наследственное заболевание, при котором в костях появляются опухолевидные образования, а сами кости истончаются и деформируются).
Если же присутствуют признаки окостенения хрящей – скорее всего, у пациента рахит (возникает у детей грудного и дошкольного возраста, никогда не поражает зрелые кости; как и остеомаляция, характеризуется недостаточной минерализацией костей, замещением костной ткани остеоидной; отличается от остеомаляции тем, что изменяются и хрящи – они становятся не такими эластичными).
Чтобы отличить остеомаляцию от остеопороза, используют один из методов, позволяющих определить количество кальция и фосфора в костной ткани: гамма-фотоновую абсорбциометрию (процедуру, при которой через кость пропускают поток фотонов, а затем сравнивают интенсивность потока до и после прохождения через ткань – это позволяет определить количество минералов, которые препятствуют прохождению фотонов) либо биопсию.
После проведения всех анализов пациенту ставят окончательный диагноз и назначают соответствующее лечение.
Признаки остеомаляции на рентгеновских снимках (искривление позвоночника дугой на снимке слева), искривление бедренных костей (также дугой, во внешние стороны) на снимке справа
Методы лечения
Лечение зависит от степени тяжести заболевания и от его причины.
Терапия при болезни из-за дефицита витамина D
Если остеомаляция развилась из-за недостатка в организме этого вещества, пациенту назначают прием этого витамина в форме таблеток или инъекций.
Также для устранения его дефицита полезно проводить больше времени на солнце, так как организм может сам вырабатывать одну из форм витамина D – холекальциферол. Происходит этот процесс в коже под воздействием ультрафиолетовых лучей.
Еще одна неотъемлемая часть лечения – специальная диета.
Чтобы повысить уровень витамина D в организме, ешьте продукты с высоким его содержанием:
- рыбий жир;
- ламинарию (это бурые морские водоросли);
- печень трески;
- жирные сорта рыбы (карп, сельдь, палтус, скумбрию, кету, форель, горбушу);
- сливочное масло;
- куриные яйца (желтки);
- икру.
Для правильного расчета оптимальной нормы каждого продукта в сутки и составления индивидуального рациона обратитесь к диетологу, которому обязательно сообщите о своем заболевании.
Если нехватка витамина D появилась из-за неправильной работой печени или желчного пузыря – назначают медикаменты, позволяющие восстановить клетки печени (гепатопротекторы) и другие препараты для лечения этих органов.
Нажмите на фото для увеличения
При недостатке кальция и фосфора
Если остеомаляция возникла из-за дефицита этих минералов, врач пропишет препараты с их содержанием (например, бисфосфонаты). Также специалист порекомендует специальную диету, которая будет состоять из продуктов с высоким содержанием фосфора и кальция.
Также очень важно, чтобы в рационе присутствовала еда, в которой много витамина D, так как без него кальций не усваивается.
(если таблица видна не полностью – листайте ее вправо)
Для правильного составления рациона обратитесь к специалисту, так как чрезмерное поступление в организм кальция, фосфора и витамина D также может спровоцировать болезни.
При нарушении работы пищеварительной системы
Если остеомаляция появилась из-за расстройства кишечника, при котором нарушается усваиваемость витаминов и минералов, то назначают безглютеновую диету. Она предусматривает отказ от продуктов с высоким содержанием клейковины.
При остеомаляции, спровоцированной нарушением работы кишечника, как и в других случаях, назначают препараты кальция и фосфора, чтобы восполнить их дефицит в костях.
При нарушении обмена веществ
Если остеомаляция – один из симптомов гипофосфатазии, лечение с помощью препаратов кальция и фосфора будет неэффективным. Поэтому назначают заместительную терапию, основанную на приеме ферментного медикамента «Асфотаза альфа».
Нужна ли операция?
В большинстве случаев консервативное лечение помогает полностью избавиться от заболевания. Однако при патологии в запущенной стадии, которая привела к серьезным искривлениям позвоночника или других элементов скелета, прибегают к хирургическому вмешательству.
Деформация ног при остеомаляции
Народные средства
Для улучшения общего состояния организма и восполнения недостатка витаминов и минералов можно использовать отвары. Однако народные средства ни в коем случае не должны заменять традиционную терапию. Перед их применением обязательно проконсультируйтесь с лечащим врачом.
Для восполнения недостающего организму кальция народная медицина рекомендует употреблять перетертую в порошок яичную скорлупу или мел.
Базовая причина развития описываемой патологии – это прогрессирующее системное нарушение минерального обмена, которое развивается из-за нехватки в организме витаминов и минералов (в последнем случае – зачастую фосфорной кислоты и солей кальция). Причинами такого состояния могут быть многие болезни и патологические состояния, которые в конечном результате ведут к «обеднению» костной ткани.
В целом нехватка минеральных веществ в костной ткани может наступить по таким двум причинам, как:
- недостаточное поступление их в организм;
- слишком интенсивное «вымывание» упомянутых минеральных веществ из костной ткани.
В обоих случаях патологический процесс в конечном итоге сводится к тому, что утрата биологических минералов организмом, которая является нормальным закономерным последствием его жизнедеятельности, не успевает компенсироваться поступающими в ткани минеральными соединениями.
Недостаточное поступление минеральных веществ в костные структуры возможно по таким базовым причинам, как:
- их сниженное поступление в организм;
- плохая усвояемость при употреблении пищи с нормальным и даже повышенным количеством таких соединений.
Снижение поступления минеральных веществ в организм, которое может привести к остеомаляции, наблюдается в таких случаях, как:
- обеднение рациона – иными словами, человек принимает пищу, в которой мало минеральных соединений;
- голодание – минеральные вещества не поступают вообще, потому как человек ничего или почти ничего не ест.
Потеря микроэлементов, которые могли бы стать опорными элементами для костной ткани, но не стали, так как прошли «транзитом» через организм, чаще всего может развиваться при патологии:
- желудочно-кишечного тракта;
- почек.
В первом случае такой патологический процесс связан с нарушением всасывания минеральных веществ в ЖКТ и с их последующим выведением из кишечника.
Развитие патологии
На протяжении всей жизни в костных структурах человека одновременно происходят два процесса:
- разрушение старой костной ткани, которая «отработала» и более не пригодна;
- образование новой такой ткани в сочетании с ее минерализацией (насыщением минеральными веществами).
Если человек не болеет, то эти процессы сбалансированы, кости сохраняют свою прочность.
Если развивается остеомаляция, то вместо полноценной крепкой выносливой костной ткани формируется остеоид – неминерализованный или слабо минерализованный (это значит, что он содержащий мало фосфатов и кальция). Остеоидом называют скопление коллагеновых волокон, благодаря которым кость обладает определенной упругостью и не крошится при наименьшем прикладывании физической силы к ней.
Так как метаболические процессы в кости взаимосвязаны, из-за нарушения образования новой костной ткани страдает и процесс деструкции (разрушения) старой костной ткани. В конечном результате наблюдается следующее:
- строение костей нарушается в еще большей мере;
- их прочность ухудшается.
Степень минерализации кости находится в прямой зависимости от содержания в крови фосфатов и кальция. В зависимости от того, недостаток какого именно элемента наблюдается, выделяют следующие формы остеомаляции:
- кальципеническая;
- фосфоропеническая.
Нехватка кальция может возникать при следующих патологических процессах:
- нарушение всасывания кальция в кишечнике;
- нарушение баланса между процессом отложения кальция в костях и его выведением из костной ткани, которая разрушается;
- дефицит витамина D;
- усиленная экскреция (выведение) кальция почками.
Непосредственными причинами кальципенической формы описываемой патологии, которые встречаются наиболее часто, могут быть врожденные и приобретенные нарушения синтеза витамина D, возникающие на фоне таких патологий, как:
- генетические сдвиги;
- цирроз печени;
- поражения желудочно-кишечного тракта;
- недостаточная инсоляция (воздействие на человеческий организм солнечных лучей);
- затянувшийся прием противосудорожных средств;
- вегетарианская диета.
Количество фосфатов в крови зависит от таких процессов, как:
- их всасывание в кишечнике с последующим поступлением в кровеносное русло, откуда они разносятся по всем костным структурам человеческого организма;
- скорость выведения почками.
Фосфоропеническая форма описываемой патологии развивается при таких заболеваниях и патологических состояниях, как:
- гиперпаратиреоз – чрезмерная выработка гормонов паращитовидных желез, которая наблюдается при их гиперфункции;
- недостаток фосфатов в пище;
- повышенное выделение фосфатов почками при наследственных патологиях обмена веществ, определенных новообразованиях и некоторых других болезнях почек.
Минерализация кости зависит от содержания в крови фосфатов и кальция. В зависимости от недостатка того или иного элемента различают две формы остеомаляции: кальципеническую и фосфоропеническую. Недостаток кальция может наблюдаться при нарушении всасывания кальция в кишечнике, дисбалансе между процессом отложения кальция в костях и его выведением из разрушающейся костной ткани, недостатке витамина Д и чрезмерной экскреции кальция почками.
Причиной кальципенической формы остеомаляции являются врожденные и приобретенные нарушения синтеза витамина Д вследствие генетических нарушений, цирроза печени, заболеваний желудочно-кишечного тракта, недостаточной инсоляции, продолжительного приема противосудорожных препаратов и вегетарианской диеты.
Количество фосфатов в крови определяется их всасыванием в кишечнике и скоростью выведения в почках. Фосфоропеническая форма остеомаляции возникает вследствие гиперфункции паращитовидных желез (гиперпаратиреоза), недостатка фосфатов в пище и усиленной секреции фосфатов почками при некоторых опухолях, наследственных нарушениях обмена веществ, болезнях почек и т. д.
Каковы признаки остеопороза?
Народные средства
Заболевание долгое время может
протекать без всяких проявлений. В
дальнейшем, при повышении хрупкости
костной ткани,возникают переломы при
незначительных травмах (острый
остеопороз).
Чаще всего страдают тела позвонков. Пациент может обратиться
к врачу по поводу болей в спине. При обследовании диагностируются переломы
тел позвонков, без указания на серьёзную
травму.
Возможен вариант течения остеопороза без болевого синдрома
(медленный остеопороз). При
снижении плотности костной ткани
возникает деформация тел позвонков с
формированием кифоза, усилением лордоза
(поясничного прогиба), изменением осанки,
значительным уменьшением роста (до 5
см) в течении нескольких лет.
Хрупкость
костной ткани и переломы костей
присоединяются по мере прогрессирования
заболевания.
боли в костях и пояснице ноющего
характера, возникающие при нахождении
в одной позе (лежа или сидя) в течении
30 минут и более;
судороги в области стоп и голеней,
чаще ночью;
расслоение, хрупкость ногтей;
пародонтоз;
тахикардия (учащённое сердцебиение);
раннее
поседение.
Симптомы остеомаляции
Описываемая патология развивается и нарастает в небыстром темпе, постепенно. Все формы остеомаляции, озвученные выше, манифестируются схожими проявлениями – это:
- снижение тонуса мышц;
- их ослабление;
- болевой синдром;
- парестезии – нарушение чувствительности;
- нарушение функций костей.
Характерными для остеомаляции являются два следующие признака:
- затруднение при попытке раздвинуть и поднять ноги;
- повышение чувствительности костных структур при обычном физическом давлении на них. Такой признак развивается очень рано – буквально при «зарождении» патологии. Особенностью является то, что при похожем физическом воздействии на подвздошные кости болевые ощущения появляется не только при надавливании, но и при прекращении его.
Парестезии возникают не у всех пациентов, но достаточно часто. Это могут быть ощущения «беганья мурашек» по коже, онемения, кратковременного исчезновения чувствительности.
Для начальных стадий остеомаляции характерно следующее:
- деформации скелета не наблюдаются;
- возможно возникновение патологических переломов – нарушения целостности костной структуры сугубо из-за того, что ее прочность снижается, но без влияния травмирующего агента.
При последующем прогрессировании патологии наблюдается следующее:
- боли постепенно усиливаются;
- появляется ограничение движений, которое существенно нарастает;
- развиваются деформации (искривления) – в основном они затрагивают верхние и нижние конечности, хотя могут наблюдаться со стороны и других костных образований.
В тяжелых случаях патологии кости становятся гибкими, словно они восковые. Одновременно из-за сбоя минерального баланса могут наблюдаться нарушения:
- психики;
- функций сердечно-сосудистой системы;
- работы желудочно-кишечного тракта.
У детей и подростков с диагностированной остеомаляцией зачастую поражены трубчатые кости, а при прогрессировании патологии формируются:
- О-образная деформация ног;
- воронкообразная деформация грудной клетки.
Особенности остеомаляции при беременности
Пуэрперальная остеомаляция зачастую возникает во время повторной беременности, к ней склонны женщины в возрасте от 20 до 40 лет. Несколько реже первые признаки данной формы описываемой патологии развиваются:
- в послеродовом периоде;
- в период грудного вскармливания.
Чаще всего поражаются такие фрагменты костного скелета, как:
- кости тазового кольца;
- верхние отделы бедренных костей;
- позвонки, формирующие нижний отдел позвоночного столба.
Пациентки предъявляют жалобы на боли в ногах, спине, области крестца и таза, которые становятся более интенсивными при надавливании на них.
Из объективных данных выявляются:
- утиная походка (очень похожа на походку при врожденном вывихе бедра);
- парезы – нарушение двигательной активности;
- параличи – невозможность двигательной активности.
При этом формируется так называемый остеомалятический (деформированный) таз. Это делает невозможным рождение ребенка естественным путем, из-за чего родоразрешение приходится проводить посредством кесарева сечения.
Особенности климактерической остеомаляции
Основным признаком данной формы описываемого заболевания выступает искривление позвоночника. Чаще всего это кифоз – деформация позвоночного столба, при которой выпуклость направлена назад.
При климактерической остеомаляции уменьшается длина туловища, но нормальная длина верхних и нижних конечностей сохраняется. При прогрессировании патологии возникает характерная картина – в положении сидя человек кажется малорослым (хотя он таковым не является), почти карликом.
В отдельных случаях наблюдаются выраженные боли, из-за которых пациенты сами себя ограничивают в движениях.
При выраженной остеомаляции у таких пациентов наблюдается больше количество компрессионных переломов позвоночника – нарушения целостности позвонков в виде их «проседания». Из-за этого может образоваться выраженный горб.
Описанные нарушения приводят к таким функциональным расстройствам, как:
- утиная или семенящая походка;
- трудности при попытке подняться вверх по лестнице.
Исходя из клинической картины, различают две формы остеомаляции – бессимптомную и манифестную. Бессимптомная форма остеомаляции
характеризуется отсутствием очевидных признаков и жалоб больных, а
нарушения в костной ткани выявляются при рентгенологическом
исследовании.
Для манифестной формы остеомаляции
характерны жалобы пациентов на мышечную слабость и боли в костях, а
объективно можно выявить болезненность при пальпации в зонах проекций
костей. Наиболее распространенная локализация болей – область пяток,
таза, пояснично-крестцовая область, бедра, голень, ребра.
Болевые
ощущения усиливаются при движении, поднятии тяжестей и других физических
нагрузках. Из-за того, что объем костного матрикса увеличивается или
полностью замещает полноценную костную ткань, её прочностные
характеристики снижаются, отмечаются деформации, растяжения и даже
надрывы надкостницы, которые сопровождаются болевым ощущением
постоянного или реже преходящего характера. При таком состоянии костной
ткани небольшое физическое напряжение, а порой и ходьба могут стать
причиной перелома.
Мышечная слабость, характерная для остеомаляции, также обусловлена
дефицитом кальция и фосфора, принимающих участие в передаче
нервно-мышечных импульсов. Из-за мышечной гипотонии и атрофии, а также
выраженных болевых ощущений, изменяется походка больного – при ходьбе он
раскачивается из стороны в сторону (“утиная” походка).
Снижение механической прочности костной ткани приводит к развитию
деформаций костей, таких как искривления позвоночника, деформации
грудной клетки и таза, усугубляющихся наличием многократных одиночных
или множественных переломов, которые чаще всего поражают только
надкостницу, срастаются на протяжении длительного времени и поражают
обычно шейки бедренных костей, большеберцовые, тазовые кости, кости
запястья, плюсны и др.
Остеомаляция начинается постепенно. При всех четырех возрастных формах остеомаляции выявляются аналогичные симптомы: снижение силы и тонуса мышц, неясные боли в области бедер и спины, реже – в плечах и области грудной клетки. Болевой синдром наблюдается не только при нагрузке, но и в покое. Кости очень рано становятся чувствительными к давлению.
На начальных стадиях остеомаляции деформации скелета отсутствуют, возможны патологические переломы. В последующем боли усиливаются, возникают выраженные ограничения движений, развиваются деформации конечностей и других анатомических областей. В тяжелых случаях кости становятся восковидно гибкими, возможны нарушения психики, нарушение функций сердечно-сосудистой системы и желудочно-кишечного тракта.
Пуэрперальная остеомаляция, как правило, развивается во время повторной беременности у женщин 20-40 лет. Реже первые признаки болезни возникают в послеродовом периоде и в период грудного вскармливания. Характерно поражение костей таза, верхних отделов бедер и нижнего отдела позвоночника. Пациентки жалуются на боли в ногах, спине, области крестца и таза, усиливающиеся при надавливании.
Формируется утиная походка, иногда остеомаляция осложняется парезами и параличами. Деформированный (так называемый остеомалятический) таз делает невозможным рождение ребенка естественным путем, поэтому приходится прибегать к кесареву сечению. После родов состояние больных остеомаляцией, как правило, улучшается, однако при отсутствии или неэффективности лечения возможны последствия в виде тяжелых остаточных деформаций и сопутствующего нарушения трудоспособности.
При климактерической форме остеомаляции преобладает искривление позвоночника, развивается кифоз. Длина туловища постепенно уменьшается, при этом изменения длины конечностей не происходит, что при ярко выраженной патологии обуславливает характерную картину – в положении сидя человек кажется значительно более малорослым, почти карликом.
В отдельных случаях возникает выраженный болевой синдром, обездвиживающий больных. При старческой остеомаляции чаще наблюдаются патологические переломы и реже – деформации скелета вследствие искривления костей. Иногда наличие большого количества компрессионных переломов позвоночника обуславливает формирование выраженного горба.
Диагностика и дифференциальная диагностика остеомаляции
Диагноз остеомаляция выставляется с учетом рентгенологической картины, клинических симптомов и данных дополнительных исследований. На начальных стадиях на рентгеновских снимках выявляется распространенный остеопороз. В последующем определяется пластическая дугообразная деформация, более заметная на рентгенограммах бедер и голеней, подвергающихся значительным осевым нагрузкам.
В местах скопления остеоида становятся видны зоны просветления. При скоплении остеоида в поднадкостничной зоне контуры кости становятся нечеткими, корковый слой – слоистым. При длительном течении остеомаляции и выраженном остеопорозе корковый слой истончается, костномозговое пространство расширяется.
Дифференциальная диагностика
Диагноз остеомаляции только на основании жалоб пациентов поставить затруднительно, поэтому привлекают широкую диагностику – изучают анамнез заболевания, проводят дополнительные методы исследования.
При физикальном обследовании отмечается следующее:
- при осмотре – отмечаются характерные деформации, описанные выше;
- при пальпации (прощупывании) – болезненность.
Для подтверждения и уточнения диагноза применяются следующие инструментальные методы:
- гамма-фотоновая абсорбциометрия – с ее помощью определяют уровень кальция и фосфатов на определенном участке кости;
- биопсия костей таза – делают забор костной ткани, изучают ее строение;
- рентгенография костей.
Результаты рентгенологического исследования – одни из наиболее характерных для остеомаляции:
- при развитии патологии на рентген-снимках определяются признаки остеопороза;
- при прогрессировании патологии выявляется дугообразная деформация, которая чаще всего отмечается при обследовании бедренных, большеберцовых и малоберцовых костей, так как они подвержены существенным осевым нагрузкам;
- в местах остеоида образуются зоны просветления;
- при длительном течении остеомаляции и нарастающем остеопорозе расширяется костномозговое пространство – кость становится словно раздутой.
Из лабораторных методов информативным является микроскопическое исследование биоптата костей.
Диагностика заболевания складывается из анализа данных анамнестических,
физикальных, лабораторных и инструментальных методов исследования. При
сборе анамнеза у пациента специалист обращает особое внимание на
длительность течения заболевания, наличие переломов ребер, позвонков,
длинных трубчатых костей, не связанных с существенной травмой.
При анализе лабораторных данных в зависимости от результатов можно
предположить ту или иную форму остеомаляции. Так, например, при снижении
уровня фосфатов в крови ниже нормы, снижении концентрации кальцидиола и
увеличении паратгормона можно предположить, что первопричиной
остеомаляции выступает дефицит витамина Д, который может быть
алиментарным или возникнуть в результате нарушения его всасывания в
пищеварительном тракте.
Если остеомаляция обусловлена проксимальным почечным канальцевым
ацидозом, в крови будет обнаруживаться повышенный уровень соединений
хлора и гипофосфатемия, а впоследствии гиперкальциурия, вызванная
ацидозом. При аксиальной остеомаляции и несовершенном фибриногенезе ни
один из показателей кальция, фосфора и щелочной фосфатазы не выходит за
границы нормы.
Самым информативным из инструментальных методов исследования является
рентгенография. На рентгенограмме взрослых можно увидеть расширение
костномозгового канала и утончение надкостницы длинных трубчатых костей.
В метафизах костей вместо крупных костных ячеек присутствуют участки
мелкоячеистого рисунка. Тела позвонков имеют двояковогнутую форму, а
диски увеличены и имеют двухконтурный рисунок – “рыбьи позвонки”.
Одним из наиболее характерных рентгенологических симптомов остеомаляции
являются трещины со склеротически измененными краями шириной до 5 мм,
которые располагаются симметрично и перпендикулярны надкостнице. Это так
называемые псевдопереломы Лоозера. Располагаются они обычно в диафизе
трубчатых костей, в костях таза, лопатках, ключицах, ребрах. При
сканировании они определяются как “горячие” пятна.
При вторичном гиперпаратиреозе характерными рентгенологическими
признаками выступают поднадкостничное рассасывание концевых фаланг и
концевых отделов трубчатых костей, кисты костей.
В силу сходства рентгенологических признаков остеомаляцию следует
дифференцировать от системного остеопороза, для которого более
характерно наличие компрессионных переломов. До момента проявления
признаков на рентгеновском снимке дефект минерализации костей может
выявляться с помощью монофотонной абсорбциометрии, позволяющей
произвести количественную оценку содержания кальция и фосфора в костях
голени и предплечья.
Скорость образования костной ткани и кальцификации можно оценить с
помощью гистоморфометрии с использованием двойной тетрациклиновой метки.
- измерение плотности костной
ткани. Это обследование называется
денсиметрией и является одним
из самых важных при постановке диагноза
остеопороз. - биохимические методы: анализ
крови, мочи, анализ на биохимические
маркеры формирования костной ткани; - рентгенологическое обследование,
компьютерная томография, магнитно-ядерный
резонанс.
Лечение остеомаляции
Народные средства
Так как к остеомаляции могут приводить нарушения со стороны многих структур человеческого организма, ее лечение, помимо травматологов и ортопедов, при необходимости проводят нефрологи, гинекологи, эндокринологи.
Проводится консервативная терапия, в основе которой лежат следующие назначения:
- оптимизация физической активности. С одной стороны, это избегание чрезмерных нагрузок на кости, с другой – ЛФК;
- массаж;
- препараты витамина D, фосфора и кальция;
- УФО.
Если деформации выраженные и существенно ухудшают качество жизни пациента, то привлекают хирургическую коррекцию – в частности, проводят остеометаллосинтез для укрепления костей. Но операцию выполняют не раньше, чем через 1-1,5 года от начала консервативного лечения, чтобы за это время укрепить костные структуры, иначе при ранних оперативных вмешательствах могут возникать повторные деформации.
При остеомаляции, которая возникла в период беременности, назначают препараты, включающие микроэлементы и витамин D.
Тактика следующая:
- при неэффективности консервативного лечения решается вопрос о прерывании беременности, а если роды состоялись – о стерилизации и прекращения грудного вскармливания;
- при благоприятном течении родоразрешение проводится посредством кесарева сечения, также рекомендуется не кормить ребенка грудью.
Основной задачей при лечении остеомаляции является устранение
недостатка витамина Д, соединений фосфора и кальция, что в свою очередь
поможет снизить поражение костей, нормализовать скорость их роста и
исправить уже возникшие деформации. Эффективным при лечении остеомаляции
любой формы считают назначение внутримышечно или внутрь витамина Д,
особенно его активных метаболитов и аналоги – альфакальцидола или
кальцитриол.
Дозировка препарата подбирается индивидуально с учетом
данных лабораторных исследований по содержанию фосфатов и кальция в
крови, а также зависит от причины, обусловившей развитие остеомаляцию.
Для коррекции нарушения всасывания кальция в желудочно-кишечном тракте
или в почечных канальцах назначают инфузионные вливания препаратов
кальция.
Лечение остеомаляции проводят на протяжении всей жизни больного,
однако, дозировка препарата постоянно корректируется в сторону
понижения. Специалисты рекомендуют дополнительно назначать витамины
группы В и С, которые усиливают активность метаболитов витамина Д.
Кроме того, в рационе больных с остеомаляцией необходимо предусмотреть
включение продуктов, содержащих достаточное количество кальция и
фосфора. Поэтому в повседневном меню обязательно должно быть включено
молоко и молочные продукты (кефир, ряженка, сыр, творог). Помимо этого
необходимо включение в рацион сбалансированного количества овощей,
фруктов, мяса и рыбы.
Если консервативное лечение, проводимое на протяжении 1.5-2 лет, не
восстанавливает нарушенный процесс минерализации, прибегают к
оперативному лечению костных деформаций. Причем в постоперационном
периоде следует продолжить прием медикаментов, в частности
заместительной терапии витамином Д, во избежание рецидивов переломов
костей, образования ложных суставов и других костных деформаций.
В подавляющем большинстве случаев при коррекции заболевания
метаболитами витамина Д, препаратами кальция, витамина С и группы В
достигается стойкий терапевтический эффект.
1) профилактика переломов;
2) остановка потери костной
ткани: медикаментозная терапия,
воздействующая на метаболизм костной
ткани и стимулирующая её образование;
3) диета богатая кальцием и витамином D;
| Возраст (лет) |
Мг/ сутки |
|
С 11 до 24 |
1200 |
|
После 25 |
1000 |
| Менопауза | 1200 |
|
После менопаузы |
1500 |
| Во время беременности | 1200-1500 |
100 г продукта |
Содержание кальция в мг |
|
Молоко, кефир, творог |
100-120 |
| Сыр |
от 800 до 1300 |
|
Фасоль, бобы |
100-1200 |
| Рыба | 20-50 |
|
Вяленая рыба с костями |
3000 |
|
Крабы, креветки |
90-100 |
|
Мясо, птица |
От 03 до 28 |
| Хлеб | 50-55 |
| Крупы | 15-20 |
|
Овощи |
|
| Базилик | 370 |
| Петрушка | 240 |
| Капуста | 220 |
| Укроп | 130 |
|
Лук зеленый |
90 |
|
Салат, морковь, редис |
35 |
|
Огурцы, помидоры |
15 |
|
|
|
| Курага | 85 |
|
Инжир, изюм |
50 |
|
Малина, киви, апельсины |
40 |
|
Мандарины, смородина, земляника |
30 |
|
Ананасы, арбузы, абрикосы, виноград, груши |
От 10 до 18 |
|
Бананы, персики, яблоки, дыня |
От 6 до 10 |
4) отказ от вредных привычек;
5) здоровый образ жизни.
Чем же может помочь остеопат при
лечении этого серьёзного заболевания?
Кроме медикаментозной терапии пациентам
с остеопорозом нужна работа со
скелетно-мышечной системой: необходимо
снять избыточный тонус мышц, укрепить
мышечный корсет, обеспечить лимфодренаж,
помочь восстановить осанку, компенсировать
кифозы и сколиозы, когда это возможно.
Остеопатия при помощи мягких техник
может справиться со всеми этими задачами.
Кроме того мягкие остеопатические
техники максимально сгладят влияние
уже произошедших переломов костей на
окружающие ткани, способствуют более
быстрому сращению костей при переломах.
Лечением остеомаляции занимаются ортопеды и травматологи, при необходимости – при участии нефрологов, гинекологов, эндокринологов и других специалистов. Проводят консервативную терапию, включающую в себя прием витамина Д, фосфора и кальция, лечебную гимнастику, массаж и УФ-облучение. При выраженных деформациях выполняют хирургическую коррекцию, но не раньше, чем через 1-1,5 года после начала лечения, поскольку при ранних оперативных вмешательствах у пациентов с остеомаляцией часто наблюдаются повторные деформации.
При остеомаляции, возникшей в период беременности, также назначают препараты, содержащие большое количество микроэлементов и витамина Д. При неэффективности терапии показано прерывание беременности, после родов – стерелизация и прекращение кормления грудью. При благоприятном течении выполняют кесарево сечение и рекомендуют не кормить ребенка грудью.
Прогноз
Прогноз при остеомаляции разный. Для жизни он, как правило, благоприятный при своевременно начатом лечении. Но есть угроза инвалидизации, так как из-за выраженной остеомаляции наблюдается тяжелое деформирование таза и позвоночного столба.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант




Оставить комментарий