- Что такое артроз локтевого сустава и как его лечат
- 1.3 Эпидемиология
- Беременность и лактация
- Клиническая картина
- Как снять боль?
- Виды остеоартроза
- Диагностика ишиаса
- Общие правила
- Диета при остеоартрозе суставов
- Домашнее лечение бурсита
- Прием препаратов
- Лечебные упражнения
- Соблюдение диеты
- Что такое артроз?
- Причины появления
- Медикаментозное
- Инструкция по применению Бетадина
- Местные анестетики
- Как избавиться от остеохондроза
- Как передается гепатит А?
- Клиническая картина
- Кому проводят анализ
- Механизм развития и причины остеоартроза
- Механизм развития и причины остеоартроза
- Физиология
- Патология
- Клиническая картина
- Осложнения в результате лечебных блокад
- Пункции полостей
- Местные реакции
- Острая почечная колика у детей
- Лечение у детей
- Отзывы о Бетадине
- Прививка от гепатита А
Оглавление
- 1 Что такое артроз локтевого сустава и как его лечат
- 2 1.3 Эпидемиология
- 3 Беременность и лактация
- 4 Виды остеоартроза
- 5 Диагностика ишиаса
- 6 Диета при остеоартрозе суставов
- 7 Домашнее лечение бурсита
- 8 Инструкция по применению Бетадина
- 9 Как избавиться от остеохондроза
- 10 Как передается гепатит А?
- 11 Клиническая картина
- 12 Кому проводят анализ
- 13 Механизм развития и причины остеоартроза
- 14 Механизм развития и причины остеоартроза
- 15 Осложнения в результате лечебных блокад
- 16 Острая почечная колика у детей
- 17 Отзывы о Бетадине
- 18 Прививка от гепатита А
Что такое артроз локтевого сустава и как его лечат
Переломы со смещением и без него, серьезные ушибы и трещины кости – вот только несколько причин, из-за которых развивается артроз локтевого сустава. Существует два типа этого заболевания:
- Первый имеет посттравматическое происхождение.
- Второй вид патологии появляется из-за внутренних изменений в организме (нарушений обмена веществ, недостатка питательных элементов и т. д.).
Существует ли действенный метод борьбы с заболеванием? Могут ли помочь нетрадиционная медицина и физиотерапия? В каких случаях понадобится операция?
Любой вид артроза – это дегенеративное заболевание, связанное с патологическими изменениями в суставах, в их хрящевой ткани.
Хрящевая ткань истончается, снижается подвижность, пациент начинает испытывать боль во время любого даже незначительного движения рукой. Как уже замечалось, изменения в основном возникают по причине перенесенной травмы.
Симптомы посттравматического артроза локтевого сустава ярко выражены и имеют следующий характер:
- Сильный изматывающий болевой синдром – возникает во время сгибания или разгибания руки. Боль может быть вызвана нагрузкой или иметь спонтанный характер.
- Снижение подвижности в локтевом суставе.
- Отечность – отсутствие этого симптома на фоне сильных непрекращающихся болей является одним из самых характерных признаков заболевания. При переломах намыщелков, вывихах наблюдается сильная отечность, чего не бывает при самом артрозе. Опухоли локтевого сустава могут появляться только на третьей, последней стадии, связанной с дегенеративными изменениями в костной и хрящевой ткани.
- Мышечная слабость устанавливается с помощью специальных тестов и может быть незаметной для самого пациента.
Лечение деформирующего артроза локтевого сустава во многом зависит от степени развития патологических процессов и эффективности назначенной терапии.
После выполнения диагностики заболевания врач может несколько раз корректировать курс лечения, назначая те препараты и физиотерапевтические процедуры, которые окажут наиболее благотворное влияние.
- Артроз 1 степени – видимые изменения суставной ткани отсутствуют. Основная симптоматика на первой стадии проявляется в скованности мышц и болях. Часто эти проявления ошибочно воспринимаются пациентами как остаточные проявления травмы локтя.
Точный диагноз может поставить лечащий врач. На снимках КТ признаки изменений еле различимы. Заметно небольшое уменьшение суставной щели. На 1-ой стадии патология полностью излечима, даже без назначения медикаментозной терапии.
- Артроз 2 степени – сопровождается атрофией мышц окружающих локтевой сустав. Хрящевая ткань разрушается и истощается. На снимке становятся очевидными изменения в кости, её контур становится неровным.
Большая нагрузка на локтевой сустав на второй стадии вызывает сильные боли и может стать причиной инвалидности. Назначается лечение медикаментами, в комплексе с физиотерапией и прочими процедурами.
- Артроз 3 степени – сопровождается сильным болевым синдромом, который не зависит от нагрузки на сустав и наблюдается даже по ночам. На снимке сустава становятся очевидными костные разрастания.На третьем этапе методы терапии носят исключительно консервативный характер.
Даже оперативное вмешательство помогает добиться только временного облегчения.
Самолечение при любых артрозах является крайне нежелательным и приводит к негативным последствиям. Определить степень развития патологии сможет только лечащий врач, после проведения диагностических процедур.
По мере развития артроза лечить заболевание становится все сложнее. Своевременное обращение к квалифицированному специалисту является залогом полного выздоровления пациента.
Наилучшие результаты дает комплексная терапия артрозов, сочетающая в себе следующее:
- Лечебная гимнастика.
- Физиотерапия.
- Полная фиксация локтевого сустава.
- Медикаментозная терапия.
- Хирургическое вмешательство.
В качестве дополнительной меры, не отменяющей традиционной терапии, с успехом используется лечение артроза локтевого сустава народными средствами. Любые методы необходимо согласовывать с лечащим врачом!
Лечение медикаментами на каждом этапе развития артроза имеет свои отличия. Они заключаются в следующем:
- 1-я степень – на этом этапе могут назначить хондропротекторы, группы витаминов, сосудорасширяющие препараты (для нормализации кровообращения).
Негормональные противовоспалительные средства назначают крайне редко, только при сильных болях.
- 2- степень – симптомы и признаки артроза локтевого сустава характеризуются сильными хроническими болями.
Для облегчения состояния пациента ему назначают противовоспалительные и болеутоляющие средства. Может быть рекомендовано пройти курс блокады, если обезболивающее не помогает.В последнее время широко используют препараты гиалуроновой кислоты.
Входящее в состав гиалуроновой кислоты вещество вводят внутрь сустава. Введенная субстанция создает мягкую прослойку между костями и защищает хрящ от дальнейшего истирания.
- 3-я степень – лекарства при артрозе в области локтевого сустава на третьей стадии малоэффективны и их назначение преследует единственную цель: остановить разрушительные процессы и истончение хряща. При наличии воспаления традиционно назначают НПВС.
Если длительная терапия не приносит видимых результатов, для восстановления подвижности и устранения болевого синдрома назначается оперативное вмешательство.
На начальных стадиях артроза для лечения, в комплексе с лекарственными препаратами используются мази, содержащие пчелиный или змеиный яд. Мази мягко прогревают мышечные ткани и нормализуют обмен веществ, обеспечивая усиленный приток крови к поврежденному суставу.
На первой и второй стадии развития заболевания хорошие результаты дает комбинирование медикаментозной и физиотерапии. Лечащий врач порекомендует следующие процедуры:
- Массаж.
- Акупунктуру.
- Банные процедуры.
- ЛФК при артрозе сустава локтя.
Варианты проведения лечебной физкультуры могут быть разными.
Начиная от пилатеса и заканчивая йогой. Массаж локтевого сустава проводят только в стадии необострения. При этом движения должны быть плавными и мягкими.
Массаж позволяет уменьшить болевой синдром, возобновить подвижность сустава, а также усилить кровообращение.
В этом отношении «золотым стандартом» терапии является принцип «не навреди». Перед применением настоек, компрессов и других средств, стоит проконсультироваться с лечащим врачом.
Некоторые растения снижают эффективность медикаментов и могут вызывать сильную аллергическую реакцию.Несмотря на необходимость в осторожности при артрозе локтевого сустава, пациент может в домашних условиях добиться существенных улучшений в самочувствии.
Для этого ему понадобится выполнение следующих процедур:
- Соблюдать диету – хотя нет специально разработанного рациона для заболевания, все же здоровое питание во многом облегчает состояние и сокращает риск возникновения обострения. Обязательно необходимо включать в меню все блюда с высоким содержанием желатина: холодцов, наваристых мясных бульонов на косточках.Особенности питания также связаны с употреблением всех продуктов, в состав которых входит кальций. Алкоголь вымывает жидкость из суставов, поэтому следует сократить количество спиртного до минимума.
- Использовать настойки и растирки. Одно из популярных народных средств от артроза локтя – это медовый массаж. Массаж делают сразу после посещения бани. Мед разводят с небольшим количеством спирта. Полученную смесь наносят на локоть. Укутывают его теплой тканью, сверху надевают целлофан.
- Лечебная физкультура. Самостоятельное выполнение упражнений способствует восстановлению обмена веществ. Начинать занятия необходимо с грамотным инструктором в одном из реабилитационных средств. Позже можно будет повторять упражнения в домашних условиях.
- Фиксация локтевого сустава. Все методы лечения сводятся к тому, чтобы остановить воспалительный процесс и разрушение хрящевой ткани локтя. Ношение фиксирующей повязки или специального ортопедического корсета позволит облегчить состояние пациента и сократить период восстановления.
Если не сгибается локтевой сустав, не нужно ожидать быстрых результатов сразу же после начала лечения. Терапия будет носить длительный характер. Эффективность во многом зависит от соблюдения рекомендаций лечащего врача.
При посттравматическом артрозе локтевого сустава существенное облегчение могут принести специальные мази. Существует четыре группы этих препаратов, которые делятся на категории по основному активному веществу.
А именно:
- НПВС – помогает при острых болях, снимает воспаление. Действующим веществом в группе НПВС выступают следующие препараты: ибупрофен, диклофенак, кетопрофен и т.д.
- Капсацин – помогает убрать боль в локте. Обеспечивает прилив крови к пораженному локтевому суставу. Активное вещество добывается из красного перца, оказывает согревающий эффект.
- Салицилаты – мазь снимает воспаление. Часто назначают после травмы локтевого сустава. Мазь можно использовать при ушибах.
- Комплекс веществ. Некоторые лечебные мази содержат в себе все перечисленные активные вещества.
Лечебные мази оказывают расслабляющее мягкое воздействие.
Мази назначают для лечения симптоматики заболевания.
Согласно всемирной классификации заболеваний артрозу причислен код по МКБ 10- М15-М19. В международной практике считается, что при определенных условиях патология влияет на трудоспособность пациента и ограничивает его нормальную жизнедеятельность.

На практике это означает, что пациенту может быть оформлена инвалидность.Для оформления группы инвалидности придется доказать, что заболевание лишает возможности самостоятельно выполнять ежедневные задачи.
Оперативное вмешательство позволяет оформить постоянную инвалидность.
К оперативному вмешательству прибегают крайне редко. Операция требуется в следующих случаях:
- Сильные болевые ощущения, на которые не влияет прием НПВС.
- Длительный курс терапии, который не принес видимых результатов.
- Крайне сильные патологические разрушения хрящевой ткани.
Хирургическая операция – это крайняя и к тому же временная мера. Даже после проведения протезирования через 15-20 лет, понадобится повторное оперативное вмешательство.
Чтобы не потребовалась хирургическая помощь, необходимо начать терапию как можно раньше. От пациента с диагнозом артроз требуется строго соблюдать рекомендации лечащего врача.
1.3 Эпидемиология

Точную заболеваемость и распространенность остеоартроза трудно определить, так как клинические синдромы остеоартрита (боль в суставах и жесткость) не всегда соответствуют структурным изменениям остеоартрита (обычно определяется как патологические изменения во внешнем виде суставов на рентгенограмме).
Это заболевание становится все более легко узнаваемым с использованием чувствительных методов визуализации, таких как магнитно-резонансная или компьютерная томография, которые демонстрируют более детальные структурные изменения, чем позволяет обнаружить обычная рентгенография.
Распространенность остеоартроза симптоматически и рентгенографически выше у женщин, чем у мужчин, особенно после 50 лет. Распространенность увеличивается с возрастом. Около 4 % взрослых в возрасте 30 лет имеют частые боли в локтевом суставе и рентгенологические признаки остеоартрита (ОА). Симптомами остеоартрита локтевого сустава страдают 8 % людей старше 65 лет.
Беременность и лактация
Лечение направлено на выявление и устранение причины появления белка. При инфекционных заболеваниях назначают противовоспалительные и лекарственные препараты на растительной основе («»Фитолизин», «Канефрон»). В особо тяжелых случаях назначаются антибиотики.
При гестозе лечение усложняется. В основном оно направлено стабилизировать показатели и на поддержание их в норме до наступления родов.
Женщина должна следить за своим давлением, измеряя его несколько раз в день и прислушиваясь к изменениям в самочувствии (звон в ушах, головная боль, потемнение в глазах). При появлении отеков нужно следить за количеством выпиваемой жидкости (количество выпитой и выделенной жидкости должно быть примерно равным).
Довольно часто протеинурия диагностируется у беременных женщин, особенно если речь идет о третьем триместре. Появление белковых компонентов в урине в этот период может считаться нормальным, если их уровень находиться в допустимых пределах.
Но повышенный белок в моче при беременности может свидетельствовать о наличии более опасных проблем. В частности, высокий уровень протеиновых компонентов может указывать на развитие гестоза. Подобное состояние опасно как для организма матери, так и для растущего плода, поскольку может сказаться на процессах его развития и даже привести к преждевременным родам.
Применение бетадина в период беременности или грудного вскармливания допустимо только при крайней необходимости и в малой дозировке. Абсорбировавшийся йод попадает в грудное молоко и проникает через гематоплацентарный барьер.
При этом концентрация йода в грудном молоке может быть недопустимо высока, поэтому необходимо решить вопрос о прекращении кормления грудью. Применение препарата в период беременности и лактации может вызвать транзиторный тиреотоксикоз у ребёнка (плода). В этом случае показано обследование ребёнка на состояние и функции железы.
Инструкция свидетельствует, что Бетадин не следует использовать женщинам после 3 месяца беременности. Можно ли применять свечи Бетадин при беременности, следует индивидуально консультироваться с врачом.
Но отзывы свидетельствуют, что многие женщины успешно практикуют такое лечение. В процессе лечения важно контролировать состояние щитовидной железы будущей матери. В период лактации средство не применяется.
Отрицательного воздействия компонентов Нитроксолина на плод обнаружено не было
На сегодня не определена категория действия препарата на вынашиваемого ребенка, не существует клинических исследований, недостаточно изучена фармакокинетика – этим объясняется опасение можно ли использовать Нитроксолин во время беременности. Вся ответственность за применение лекарства ложится на врача.
Заболевания воспалительного характера органов мочевыделения (цистит, пиелонефрит) затрудняют протекание беременности. Развитие инфекции провоцирует образование камней. Некоторые медики решаются назначать препарат женщинам во 2 и 3 триместре.
Отрицательного воздействия компонентов Нитроксолина на плод обнаружено не было. Большинство детей рождаются здоровыми. Имеющиеся редкие отклонения от нормы врачи не связывают с применением лекарственного средства.
В составе препарата отсутствуют опасные компоненты. Если польза лекарства значительно превышает возможное вредное воздействие, врач назначает Нитроксолин, чтобы помочь быстрее выздороветь. Важно строго следовать рекомендациям по применению, соблюдать указанные дозировки, чтобы исключить возникновение неприятных побочных эффектов и родить здорового ребенка.
Как и большинство агрессивных или неисследованных препаратов, Нитроксолин не рекомендован к применению беременными женщинами. Но эту предосторожность можно объяснить лишь тем, что лекарство не тестируют на беременных из этических соображений.
В принципе, ничего слишком опасного Нитроксолин не содержит, и некоторые медики решаются на назначение препарата женщинам, перешагнувшим рубеж первого триместра. Согласно их наблюдениям, беременные переносят препарат хорошо, отрицательных реакций плода на компоненты Нитроксолина тоже замечено не было.
В гинекологии препарат успешно используют уже около 40 лет и за это время пациентками, прошедшими курс терапии с применением этого препарата были и беременные женщины. Как свидетельствует практика, большинство из них благополучно родило здоровых деток.
Болезнь Боткина – очень опасное заболевание для будущих мам. Если большинство людей, страдающих гепатитом А, переносят лёгкую и среднюю форму болезни, то беременные почти всегда болеют тяжёлой формой.
Болезнь Боткина во время беременности является причиной дистрофии печени. Инфекция проникает также через плаценту к ребёнку. Дети, рождённые от заражённых матерей, часто имеют разные пороки и патологии.
На всех сроках беременности причиной выкидышей, преждевременных родов и мертворождённых детей является Боткина болезнь. Симптомы, лечение и признаки болезни Боткина должна знать каждая женщина. Надлежащие меры профилактики помогут ей уберечь себя от печальных последствий этого недуга во время беременности.
Клиническая картина
Беременность сама по себе не является предрасполагающим фактором к камнеобразованию (статистически доказано, что с увеличением количества беременностей заболеваемость МКБ не возрастает), однако в случае латентно протекающей МКБ беременность может способствовать проявлению патологии. Особенно часто приступы почечной колики при МКБ у беременных бывают в последнем триместре.
Другие причины почечной колики у беременных встречаются крайне редко.
Клиника почечной колики у беременных складывается из классической триады симптомов: приступы схваткообразной боли, гематурия и отхождение камней.
Нередко беременных с почечной коликой ошибочно отправляют в родильное отделение, поскольку симптомы патологии принимают за схватки.
Следует отметить, что сильный приступ почечной колики не только симулирует родовую деятельность, но также может вызвать преждевременные роды. В таких случаях надо быть предельно внимательным при постановке диагноза.
Как снять боль?
Первая помощь при почечной колике у беременных направлена на снятие болевого синдрома и предотвращение осложнений.
Тепловые процедуры (горячая грелка, ванна) беременным противопоказаны.
Для устранения болевого синдрома используют спазмолитики: 2% раствор папаверина гидрохлорида 2 мл подкожно, 2% раствор Но-шпы 2 мл подкожно, 0,2% раствор платифиллина гидротартрата 2 мл подкожно.
Иногда приступ почечной колики у беременных можно купировать спазмолитиками, избирательно действующими на гладкую мускулатуру мочеточников (Цистенал или Ависан).
Цистенал при приступе почечной колики назначают по 20 капель однократно (на кусок сахара под язык), а при повторяющихся приступах — по 10 капель 3 раза в день, во время или после еды.
Ависан принимают по 2 таблетки после еды. Следует отметить, что Цистенал и Ависан обладают не только спазмолитическим, но и противовоспалительным действием.
Почечную колику у беременных купируют в условиях стационара, чтобы предупредить возможность тяжелых осложнений. Дело в том, что при беременности многократно возрастает возможность присоединения инфекции. Кроме того, приступ почечной колики может спровоцировать преждевременные роды.
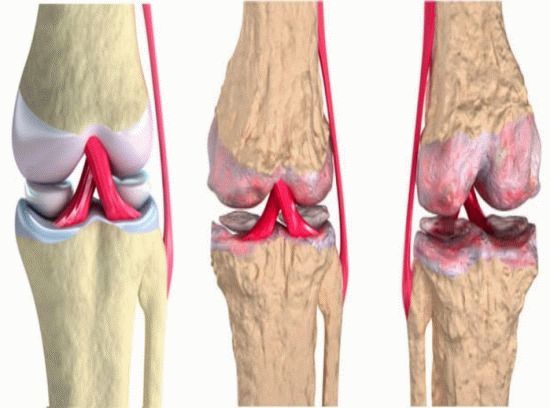
Виды остеоартроза
1 степени – снижается упругость хрящевой ткани, она становится рыхлой. Внешне протекающие процессы незаметны. Иногда пациент может ощущать чувство усталости в локтевом суставе, но выраженных болей нет;
2 степени – при совершении сгибательно-разгибательных движений в локтевом суставе слышен хруст. Появляются ощутимые боли. Хрящ при остеоартрозе 2 степени активно разрушается;
3 степени – движения в локтевом суставе на этой стадии развития заболевания становятся практически невозможны из-за сильной боли. В хрящевой пластинке происходят изменения, воспаляется синовиальная оболочка.
ПЦР. В данном случае речь идет о генетическом материале возбудителя.Количественный анализ на РНК вируса гепатита С (r-DNK, TMA). Такой анализ проводят после подтверждения наличия возбудителя в организме.
Его еще называют вирусной нагрузкой. Он позволяет выявить количество болезнетворных представителей в 1 мл крови. От этих показателей зависит длительность лечения и степень заразности больного. R-DNK производит тестирование в диапазоне свыше 500 ME, а TMA в 5-10 ME.
Циститом называется воспаление стенки мочевого пузыря. Эта патология преимущественно бактериальной этиологии. Мочевой пузырь — это непарный, полый, мышечный орган, основной функцией которого является накопление и выведение мочи из организма. У женщин мочевой пузырь опорожняется чаще, нежели у мужчин.
Цистит у женщин развивается чаще по причине то, что инфекционному агенту легче проникать в орган. Способствуют этому особенности строения женской уретры. Диаметр ее больше, а длина меньше, чем у мужчин.
Именно через уретру чаще всего проникают микроорганизмы. В норме моча и мочевой пузырь стерильны. За год практически каждая женщина переносит воспаление пузыря в той или иной форме. Среди девочек чаще всего данная патология обнаруживается в возрастном интервале от 4 до 12 лет.
Цистит у женщин чаще всего протекает в неосложненной форме и заканчивается выздоровлением. У мужчин же нередко цистит протекает тяжело. Различают следующие виды цистита: инфекционный и неинфекционный.
Последний подразделяется на химический, лучевой, медикаментозный, токсический, алиментарный, термический, травматический. Болезнь возникает на фоне абсолютного здоровья или каких-либо заболеваний (уретрита, хламидиоза, трихомоноза, вульвовагинита, туберкулеза, опухолей, мочекаменной болезни).
Инфекционный цистит подразделяется на специфический и неспецифический. Неспецифическим называется воспаление, вызванное коками (стафилококками, стрептококками), кишечной палочкой, клебсиеллой. Болезнь может быть вызвана хламидиями или микоплазмами.
В этом случае имеет место специфическое воспаление. Нередко цистит у женщин имеет грибковую этиологию. Хроническое воспаление бывает катаральным, кистозным, геморрагическим, язвенным, некротическим, полипозным. При хроническом воспалительном процессе наблюдается метаплазия эпителиального слоя.
бактерии (стафилококки, стрептококки, протей, клебсиелла, гонококки); хламидии; одноклеточные микроорганизмы (микоплазмы, трихомонады); грибки рода Кандида.
Наибольшее значение в развитии этой патологии имеют грамотрицательные бактерии. Нередко имеет место смешанное воспаление. Мочевой пузырь защищает особый секрет. Он представляет собой мукополисахарид. Состояние защитного слоя во многом зависит от гормонального фона (выработки эстрогена и прогестерона). Гормональный сбой может стать толчком для развития болезни.
случайными половыми связями; пренебрежением интимной гигиеной; редкой сменой нижнего белья и прокладок; травмированием органа при катетеризации или цистоскопии; переохлаждением.
К возможным причинам болезни относится нарушение нервной регуляции, заболевания половых органов (вульвит, вульвовагинит, сальпингоофорит), наличие камней в мочевом пузыре. К хроническому циститу часто приводит острый воспалительный процесс.
Микробы проникают в пузырь из других очагов (ротовой полости, носа, половых органов). Признаки цистита у женщин могут появиться при наличии дивертикулита, опухолей и полипов. Отдельно отмечается застойный цистит.
Он обусловлен застоем крови в органах малого таза. Способствует этому сидячий образ жизни. К предрасполагающим факторам развития болезни относятся простудные заболевания, переохлаждение, стресс, период вынашивания ребенка и климакс.
ВАЖНО ЗНАТЬ!
Для профилактики и лечения ЦИСТИТА наши читатели успешно используют способ доктора Галины Савиной. Ознакомившись с ним мы поняли, что он обладает крайне высокой эффективностью в лечении почечных болезней, заболеваний мочевыводящих путей и очищении организма в целом.
Не выявленный вовремя бурсит переходит в хроническую стадию. Такая степень бурсита не может быть вылечена без хирургического удаление синовиальной сумки. Операция проводится в плановом порядке, и если бурса не имела инфекции, то заживает на протяжении 10 дней.
Зачастую хронический бурсит на большом пальце ноги осложняется появлением на нем свища (узкого отверстия на коже, ведущего к синовиальной сумке), из которого выделяется гной. Такое проявление заболевания может на время прекращаться, но затем снова возобновляться.
Бурсит проходит несколько стадий развития. На последней стадии возникают гнойные воспалительные процессы. При этом боль возникает не только при ходьбе, но и в покое. Такая степень заболевания, как правило, не вылечивается консервативными способами и требует хирургического вмешательства.
Врач рассекает кожу над воспаленным местом и удаляет костный нарост. В тяжелых случаях проводится закрепление смещенных костей металлической конструкцией. На протяжении следующих 6-8 недель нужно тщательно обрабатывать рану, следить за чистотой ноги за тем, чтобы она не переохлаждалась.
Иногда после хирургического вмешательства назначаются препараты кальция.
Определить наличие бурсита можно с помощью рентгеновского аппарата, который в точности покажет стадию проблемы. Несмотря на кажущуюся серьезность проблемы, бурсит вполне возможно излечить в домашних условиях, если вы не запустили случай слишком сильно.
– Идиопатический – когда причина развития патологического состояния не известна;
– Посттравматический – развивается после острой травмы или хронического травматического воздействия на локтевой сустав.
Различают следующие степени болезни:
- 1 степень — остеоартроз локтевого сустава сопровождается незначительными болевыми ощущениями, снижением мышечного тонуса, затруднениями двигательной активности на поражённом участке. Заболевание легко излечивается, важную роль играет своевременное обращение за медицинской помощью.
- 2 степень остеоартроза локтевого сустава — сопровождается усилением болевого синдрома, снижением функциональности поражённой зоны. Боль возникает также в состоянии покоя, при попытках двинуть локтем возникает характерный хруст. Отведение конечности за бедро, сгибание локтя вызывают затруднения, наблюдается мышечная атрофия.
- 3 степень — болевой синдром сохраняется даже во сне, рука обездвижена. Терапия требует терпения, приложения усилий и терпения.
При первых признаках болезни следует немедленно обратиться за медицинской помощью, это поможет добиться дальнейшего развития патологического процесса.
Диагностика ишиаса
Это заболевание относится к самой распространенной суставной патологии – 12% населения планеты всех возрастов им болеют.
Чаще остеоартроз настигает мужчин старше 60 лет, женщин в период менопаузы, профессиональных спортсменов и людей, занимающихся тяжелым физическим трудом.
На 1 стадии остеоартроза сложно поставить диагноз, ведь явных признаков заболевания нет – болезнь протекает незаметно, у пациента появляются лишь незначительные боли в локтевом суставе и легкая усталость.
Только при сдаче синовиальной жидкости на анализ определяется болезнь, но далеко не каждый человек пойдет к врачу при столь незначительном дискомфорте. Когда у пациента появляются постоянные боли в локтевом суставе, ему приходится идти к ревматологу, который сначала делает визуальный осмотр, а для уточнения остеоартроза направляет на рентгенографию.

Наличие остеоартроза определяется после проведения рентгенографии. При подтверждении диагноза врач назначает соответствующее лечение. В большинстве случаев оно подразумевает использование препаратов, проведение физиотерапевтических процедур, лечебную физкультуру и при необходимости – хирургическое вмешательство.
В рамках медикаментозного лечения широко применяются хондопротекторы, например, Артра. Такие препараты препятствуют разрушению хряща, позволяют остановить воспалительные процессы и избавиться от боли.
Избавиться от неприятных ощущений помогают обезболивающие, в состав которых входит парацетамол. Наиболее сильными препаратами, использующимися для тех же целей, являются нестероидные противовоспалительные средства.
К физиотерапевтическим процедурам, которые применяются при остеоартрозе локтевого сустава, относятся ультразвуковая, магнитная и лазерная терапия, электрофорез. Самостоятельно рекомендуется выполнять специальные физические упражнения, рекомендованные врачом.
Медикаментозное лечение можно сочетать со средствами народной медицины. При остеоартрозе используются различные настойки, делаются компрессы. Для полного восстановления локтевого сустава на время лечения следует ограничить физические нагрузки, не поднимать ничего тяжелого, исключить выполнение однообразных повторяющихся движений.
Автор статьи: Каплан Александр Сергеевич, врач-травматолог, ортопед
Важно! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» …
Лечение остеоартроза: какие методы используются?Остеоартроз коленного сустава: особенности 1, 2 и 3 степениДеформирующий тип заболеванияОстеоартроз тазобедренного суставаОстеоартроз ТБС 2 степениДеформирующий остеоартроз ТБСОстеоартроз голеностопного суставаДеформирующий остеоартроз голеностопного суставаОстеоартроз плечевого суставаОстеоартроз локтевого суставаОстеоартроз суставов стопыПоражение суставов кистей рукАртроз таранно-ладьевидного суставного сочлененияПатология периферических суставовДиета при остеоартрозе суставов
Остеоартроз (ОА) — заболевание, влияющее на состояние хрящевой ткани и суставного сочленения, ухудшает их питание, приводит к дистрофии, разрушению. Патология достаточно распространенная, в травматологической практике можно встретить под термином гонартроз.
Если углубится в изучение статистических данных, то они весьма печальны. Согласно исследований, более 20% населения земного шара страдают от данного недуга и хуже всего то, что эта цифра ежегодно увеличивается.
Прогрессирование болезни.
Какие могут наблюдаться симптомы? Основная клиническая картина заключается в развитии болевого синдрома в области сустава, дискомфорта после ходьбы или физических нагрузок. Именно это и будет говорить о начале патологического процесса. В стадии обострения все проявления усугубляются.
Со временем симптоматика становится более выраженной, боли усиливаются, не помогает даже длительный отдых, незначительное облегчение приносят только сильнодействующие обезболивающие препараты. По мере прогрессирования развивается хромота, человек уже не может обходиться без трости. Далее рассмотрим основные виды, чем отличается первичный от вторичного, какой врач лечит и как.
Хватит терпеть эту боль в суставах! Записывай проверенный рецепт……
Хватит терпеть эту боль в суставах! Записывай проверенный рецепт …
При наличии тех или иных проблем стоит обратиться к врачу, который наверняка назначит вам анализ мочи. Повышенный белок может быть признаком разных болезней, поэтому специалист порекомендует сделать дополнительные тесты.
Кстати, крайне важно правильно собрать образцы биоматериала для анализа, так как от этого зависит точность исследования. Как правило, для этого необходима утренняя моча, так как она более концентрирована.
Точно определить, почему немеют конечности, посредством обычного осмотра удается далеко не всегда, а лишь при условиях явно выраженной симптоматики заболеваний, которые стали этому причиной.
В ином случае Вам придется немного повозиться. Обычно для исследования назначают ультразвук или магнитно-резонансную терапию, реже рентген. Кроме того, может понадобиться сдача анализа крови, ультразвуковое исследование сосудов, обследование у кардиолога.
УЗИ является наиболее распространенным методом диагностики причин затекания конечностей
определение билирубина и общего белка в крови;определение стеркобилина в каловых массах;пробы с нагрузкой желчевыводимыми веществами (бромсульфофталеин, галактоза);радиоизотопные исследования;биопсия печени.
Билирубин определяется в свободном и связанном состоянии. У здорового человека присутствует только свободный (0,4-1 мг/дл). Отклонения от нормы наблюдаются при желтухе, опухолях и закупорках печеночных канальцев, некоторых видах цирроза.
При помощи проб определяют, как в печени протекают белково-обменные процессы. Бромсульфофталеиновая проба позволяет установить, есть ли в железе нарушения экскреторной (выделительной) функции. У здоровых лиц в течение 45 минут после введения в кровь красителя его остается менее 5 %.
Введение галактозы дает возможность проследить, как происходит углеводный обмен. Биопсия проводится в лабораторных условиях при подозрении на гепатит в латентной стадии, цирроз, рак, фиброз и другие заболевания.
Она противопоказана при абсцессе, асците, длительной механической желтухе, геморрагическом синдроме. Исследование радиоизотопами (введением в кровь бенгальской розы) выполняется при многих заболеваниях печени. У здоровых лиц кровь наполовину очищается от краски за 8 минут.
рентгенография; компьютерная томография; магнитно-резонансная томография.
Обычно достаточно одной рентгенограммы, чтобы подтвердить предположения врача относительно того, что у ребёнка или взрослого смещение шейных позвонков, грудных или поясничных. Отметим, что у новорождённых чаще наблюдается смещение шейных позвонков, что происходит в результате травматического повреждения этой области при прохождении ребёнка по родовым путям.

Межпозвонковая грыжа, приводящая к указанному выше болезненному состоянию, образуется в момент прорыва сквозь фиброзную оболочку внутренней гелеобразной части межпозвонкового диска. Это выпячивание может сдавливать нервные корешки, которые отходят от позвоночника, и вызывать другие серьезные последствия.
Чтобы не допустить этого, как только появляется боль в стопе, необходимо проконсультироваться с врачом-неврологом, который отправит вас на МРТ позвоночника. Данное обследование позволяет увидеть грыжу и дать четкое представление о заболевании.
Помните, что применение лишь местных обезболивающих и противовоспалительных препаратов при ишиасе не затронет главной причины возникновения болей, а соответственно, будет неэффективным.
Для сохранения здоровья необходимо проведение адекватной терапии. Это можно обеспечить тщательной диагностикой патологии, которая предоставляет достаточно информации о состоянии больного для назначения эффективного лечения.Выявление остеохондроза и повышенного давления требует особого внимания.
головокружений; мушек и черных точек перед глазами; раздвоенности видимого изображения; быстрой утомляемости; повышенной сонливости; нарушениям сознания.
Это лишь небольшая часть последствий самолечения. Прогрессирующее голодание ткани головного мозга может привести к потере сознания – так организм предупреждает дальнейшую гибель нейронов. Чтобы потреблять минимальное количество кислорода и питательных веществ, организм решает временно отключиться.
Общие правила
- Рекомендовано специалисту диагносцировать остеоароз локтевого на основе симптомов и стандартного рентгенологического исследования. Рентген рекомендован и позволяет выявить артрозные изменения в суставе. Нарушение конгруэнтности суставных поверхностей. Расширенная диагностическая визуализация, такая как КТ (компьютерная томография) и МРТ (магнитно-резонансная томография), как правило, требуется для диагностики остеоартроза локтевого сустава [11,12,13]
Диета при остеоартрозе суставов
Соблюдение диеты — немаловажный момент, который зачастую игнорируется пациентами, что крайне неосмотрительно с их стороны. Так, то, чем вы будете питаться, может либо улучшить терапевтический эффект, либо значительно его приуменьшить.

Увеличить употребление молочных продуктов (причины — наличие кальция).Ввести в рацион пищу богатую клетчаткой.Уменьшить количество съедаемого сахара, соли, специй.
В помощь к основному терапевтическому лечению необходимо соблюдение диеты, которая позволит снизить нагрузку на печень и поджелудочную железу и способствовать восстановлению органов.
Полностью отказаться от курения; Воздержаться от приема алкоголя; Исключение из рациона жирных продуктов, пряностей, консервов.
В основе лечения печеночных патологий, любой этиологии и тяжести, строгое соблюдение диеты. Значение её выше фармакологической терапии. Пятый стол, так называется распространенная в нашей стране диета при этой болезни. Рекомендуемые способы приготовления пищи – термическая обработка продуктов на пару или варка.
Цель диеты естественным путем снизить нагрузку на печень, которая является основным биологическим фильтром организма.
Диета строго соблюдается на любом этапе патогенеза, в том числе в период развившейся комы. Максимальный допустимый срок отказа от приема пищи естественным путем (через рот) не превышает пять дней.
В состоянии прекомы и комы энергетические потребности организма восполняются внутривенным введением растворов глюкозы. После указанных сроков жидкое питание в объеме до 50 г, вводят в желудок через зонд.
Больным находящимся в состоянии печеночной комы жидкую пищу заменяют питательными смесями. Для предотвращения всасывания в кровь токсинов, в первую очередь аммиака, больным наряду с диетой назначают лактулозу и подобные препараты.

Не секрет, что правильная и здоровая пища – лучший помощник в борьбе с болезнями и инфекциями. Для каждого вида заболевания есть разработанные советским диетологом Михаилом Певзнером схемы лечебного питания.
Копчёное, жирное, маринады, соленья и субпродукты.Свежую выпечку и кондитерские изделия.Острые приправы и специи.Газированные напитки, крепкий кофе и алкоголь.Хлеб вчерашний, подсушенные мучные изделия.
Готовить пищу лучше на пару. Так сохраняется большое количество полезных микроэлементов.
В тех случаях, когда причина почечной колики до конца не выяснена, стандартно назначают лечебный стол N10. Эта диета предназначена для улучшения функционирования сердечно-сосудистой системы, печени и почек, а также для нормализации обмена веществ.
свежий хлеб, изделия из сдобного и слоеного теста, блины, оладьи, пирожные;супы из бобовых, мясные, рыбные, грибные бульоны;соусы на мясном, рыбном, грибном отваре;жирные сорта мяса, гусь, утка, печень, почки, мозги;
копчёности, колбасные изделия, мясные консервы;жирная, солёная, копчёная рыба, икра, рыбные консервы;мясные и кулинарные жиры;солёные и жирные сыры;яйца вкрутую и жареные;солёные, маринованные, квашеные овощи;
бобовые, шпинат, щавель, редька, редис, грибы;острые, жирные и солёные закуски;чеснок, репчатый лук, горчица, перец, хрен;шоколад, натуральный кофе, какао;плоды с грубой клетчаткой. После купирования приступа почечной колики необходимо пройти обследование, после которого скорректировать диету в соответствии с диагнозом.
Если причина почечной колики установлена, то во время приступа назначают лечебное питание с учетом основного заболевания. Разумеется, при этом также учитывают сопутствующие патологии (ожирение, сахарный диабет, гипертоническая болезнь и т.п.).
Лечебное питание, как профилактика приступов почечной колики при мочекаменной болезни (МКБ)
Статистически установлено, что риск повторных приступов при установленном диагнозе мочекаменной болезни составляет около 80%.
Даже оперативное удаление камней не может гарантировать выздоровления, поскольку причина заболевания – склонность к образованию конкрементов в верхних мочевыводящих путях вследствие нарушенного обмена веществ – не ликвидируется.
Поэтому лучшая профилактика новых приступов – выяснение причины камнеобразования и лечение. При этом следует помнить, что воспалительные процессы способствуют образования конкрементов, так что такие заболевания, как пиелонефрит, необходимо лечить своевременно.
Кроме того, значительное влияние на образование камней оказывает водный режим, поэтому количество выпиваемой жидкости при отсутствии противопоказаний следует увеличить до 3-3,5 литров и более.

Риск камнеобразования значительно снижается при употреблении так называемых пищевых волокон (ПВ) – веществ растительного происхождения, не подвергающихся воздействию пищеварительных соков, и не всасывающихся.
Необходимое для организма количество ПВ можно компенсировать ежедневным употреблением хлеба из непросеянной муки 100 г, свеклы -30 г, моркови — 70 г, картофеля — 200 г, яблок или груш — 100 г.
При мочекаменной болезни правильно подобранная диета является одним из лучших средств профилактики почечной колики. Однако состав камней должен быть подтвержден лабораторно, поскольку неправильное питание может принести значительный ущерб.
Диета для профилактики почечной колики, вызванной МКБ со склонностью к образованию уратов Если мочекаменная болезнь протекает с образованием камней из мочевой кислоты (уратов), то необходима диета, оказывающая подщелачивающее действие на мочу.
Рекомендуют молочные продукты, овощи, фрукты, соки. Ограничиваются мясные и рыбные продукты, яйца, бобовые, каши, животные жиры (особенно говяжий и бараний).
Таким образом, если нет дополнительных показаний, хорошо подойдет стол N6, разработанный для пациентов, страдающих подагрой.
Диета для профилактики почечной колики, вызванной МКБ со склонностью к образованию оксалатов При образовании камней-оксалатов стараются ограничить продукты, содержащие щавелевую кислоту и увеличить употребление блюд, содержащих антагонист кальция – магний.
Исходя из механизма развития патологии, ограничивают углеводы, соль, аскорбиновую кислоту, желатин.
печень, почки, язык, мозги, соленая рыба, студни и заливные на желатине;мясные, грибные и рыбные бульоны и соусы;соленые закуски, копчености, консервы, икра;бобовые;щавель, шпинат, ревень, грибы;земляника, груши, крыжовник;
При сочетании повышенного количества оксалатов и кальция в моче, а также при высокой щелочной реакции мочи и обострении пиелонефрита, ограничивают продукты, содержащие кальций (прежде всего молоко и его производные).
Диета для профилактики почечной колики, вызванной МКБ со склонностью к фосфатурии Если исследование показало фосфорно-кальциевую природу камней, склонность к фосфатурии и щелочную реакцию мочи, то необходимо увеличить кислотность мочи за счет увеличения доли «кислых» мясных продуктов.
Кроме того, необходимо ограничить продукты, содержащие большое количество фосфора и кальция, и оказывающие подщелачивающее действие.
мясо, птица, рыба;яйца (1 раз в день);хлеб и хлебобулочные изделия, каши (без молока);из овощей: тыква, зеленый горошек;грибы;кислые сорта яблок, клюква, брусника (соки, кисели и компоты из них);мед, сахар, кондитерские изделия;
Нормальное функционирование суставов напрямую связано с наличием мукополисахаридов, от них напрямую зависит интенсивность смазки хрящей. Они поступают в организм с биоактивными добавками, медикаментами, важную роль играет также соблюдение режима питания.
Цель диеты заключается в снижении нагрузки на суставы, это достигается за счёт избавления от лишнего веса. Калорийность суточного рациона не должна превышать 1800-2000 ккал, важную роль играет ограничение потребления жиров и углеводов. Принимать пищу рекомендуется маленькими порциями 5-6 раз в день.

Домашнее лечение бурсита
Прием препаратов
| Лекарственная группа | Название |
| Обезболивающие и противовоспалительные | «Ибупрофен» |
| «Напроксен» | |
| «Кетопрофен» | |
| «Нимесулид» | |
| Гормональные | «Гидрокортизон» |
| «Кеналог» | |
| «Дипроспан» | |
| Возместители суставной жидкости | «Синвиск» |
| Хондропротекторы | «Алфлутоп» |
| «Остенил» | |
| «Гиалган» | |
| «Адант» | |
| «Доппельгерц Актив Глюкозамин Хондроитин» |
Лечебные упражнения

Восстановить подвижность локтевого сустава при заболевании 2 степени можно с помощью физкультуры. Тяжелые нагрузки следует исключить, заменив на следующий комплекс:
- сгибание-разгибание локтя;
- вращательные движения конечностью;
- сжимание-разжимание пальцев.
Эффективна кинезитерапия на специальных реабилитационных тренажерах. Лечебное воздействие на ткани локтевого сустава при остеохондрозе следующее:
- восстанавливает подвижность в суставах;
- нормализует кровообращение;
- способствует оттоку лимфы;
- снимает боль и отечность;
- укрепляет мышцы конечности.

- магнитотерапии;
- индуктотермии;
- электрофореза;
- фонофореза;
- воздействия ультразвука;
- лазеротерапии.
Методы эффективны в следующем:
- устраняют болевые ощущения;
- тормозят воспалительные процессы;
- участвуют в регенерации тканей;
- восстанавливают хрящ;
- стимулируют выработку суставной жидкости.
В домашних условиях можно заниматься самомассажем, слегка поглаживая или надавливая на пораженный локтевой сустав. Профессионально восстановить конечность и воздействовать на больное подвижное соединение сможет мануальный терапевт. Врач проделывает манипуляции руками, производя следующий лечебный эффект:
- снимает болевые ощущения;
- восстанавливает суставную подвижность;
- устраняет спазмы мышц.
Соблюдение диеты

При остеоартрозе локтевого сустава рекомендуется придерживаться правильного рациона. Следует исключить жирную, копченую, соленую и маринованную пищу, а также специи и алкоголь. Полезные продукты не только восполняют недостаток полезных веществ, но и не откладываются в жировую массу, предупреждая ожирение. Рекомендуемые диетологами следующие продукты:
- жирные сорта рыбы;
- мясо птицы;
- имбирь;
- куркума;
- орехи и семечки;
- свежие овощи, фрукты и ягоды;
- укроп или петрушка;
- нежирные молочные изделия.
Варианты лечения включают консервативные и хирургические методы, выбор которых зависит от выраженности клинических проявлений, т.е. стадии процесса [19].
Варианты лечения зависят от стадии заболевания, истории его развития того, что сам пациент желает, общего состояния его здоровья, а также результатов диагностики лучевыми методами [14,15].
- Консервативное лечение рекомендовано при I–II стадии, в то время как хирургическое – при III стадии или случаях неэффективности консервативной терапии больных с 2 стадией процесса [7,14, 19, 20].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2 )
Консервативное лечение складывается из немедикаментозных и фармакологических методов воздействия. Так как патогенез остеоартроза до настоящего времени остаётся неясным, этиотропная терапия данного заболевания отсутствует.
- Рекомендовано для ранних стадий остеоартроза локтевого сустава применять наиболее распространенный метод лечения – нехирургический (консервативный) [6, 22]. Он включает в себя:
– прием препаратов для уменьшения болевого синдрома (анальгетики, НПВП); [15]
– физиотерапевтическое лечение (процедуры, направленные на снижение отека – лазер, магнит, фоно- или электрофорез с гиулуронидазой, или гидрокортизоном);
– уменьшение нагрузок на сустав;
– иммобилизация сустава при помощи специальных шин;
– иногда используются кортикостероиды для лечения симптомов остеоартроза.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Рекомендовано использовать стероидные препараты, как правило, поскольку имеются хорошие результаты после их применения. Хотя влияние инъекций носят временный характер, они могут обеспечить значительное снижение болевого синдрома, пока симптомы недостаточно прогрессировали, и нет нужды в дополнительном лечении [16].
- Рекомендована гиалуроновая кислота в различных формах. Гиалуроновая кислота используется для увеличения жидкости в суставе, этот процесс называется Viscosupplementation, окружая разрушенный хрящ более толстой и более «мягкой» средой. [17,18] Эта процедура была недавно изучена у людей с остеоартрозом коленного сустава.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
- Рекомендовано оперативное лечение, когда консервативные методы лечения недостаточно эффективны, чтобы контролировать симптомы. К тому времени артроз можно диагностировать при рентгеновском исследовании, когда имеется значительный износ и повреждение суставных поверхностей. Если износ или повреждение ограничено, артроскопия может предложить минимально инвазивное хирургическое лечение. Это может быть вариантом для пациентов на более ранних стадиях артроза [20].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- Рекомендована артроскопия, которая, как было доказано, обеспечивает уменьшение симптомов проявления заболевания по крайней мере в краткосрочной перспективе. Она включает в себя удаление любых свободных тел или воспалительно-дегенеративных тканей в суставе. Также возможно сгладить неровные поверхности. Многочисленные артроскопические доступы используются для достижения того или иного отдела локтевого сустава. Эта процедура может быть выполнена как амбулаторная процедура, и восстановление после вмешательства будет происходить в короткие сроки.
Если хрящевая поверхность стирается полностью, то маловероятно, что такой вид вмешательства в полости сустава приведет к облегчению. Есть несколько различных типов радикальных операций на локтевом суставе [21].
- Реконструктивно-пластическая операция на локтевом суставе рекомендована и включает в себя выполнение артролиза, устранение механических препятствий для полноценной амплитуды движений, воссоздание суставных поверхностей из ауто- или аллотканей. Такая операция показана пациентам, которые слишком молоды или ведут слишком активный образ жизни. Эти манипуляции могут обеспечить на годы устранение симптомов проявления остеоартроза [21].
Неутешительные данные многочисленных исследований говорят о том, что артроз стал самым распространенным недугом опорно-двигательного аппарата.
Городская суета, малоподвижный образ жизни, травмы различного характера сопровождают это заболевание, а оно без должной диагностики и лечения приводит к инвалидности и утрате трудоспособности.
Чаще всего артроз поражает локтевой сустав, как самый важный аппарат жизнедеятельности рук.
Что такое артроз?
Артроз локтевого сустава — это заболевание сустава, характеризующееся дистрофическими изменениями хрящей и костной ткани, вследствие трения и разрастанию остеофитов.
Запускает процесс дегенерации уменьшение выработки жидкости в синовиальной сумке, которая выполняет функцию смазки суставов.
Локализация заболевания происходит в области надмыщелков. Болезненные ощущения вызывает воспаление и новообразования кальцификатов.
Область поражения охватывает не только хрящи и костную ткань, но и околосуставную сумку, сухожилья, связки, мышцы.
С развитием недуга без должного лечения, сустав становится менее подвижный, вплоть до полной потери работоспособности.
Болевой синдром становиться невыносим, что впоследствии приводит к ряду физиологических расстройств.
Причины появления
Причин возникновения недуга множество и в большинстве случаев развитие сопровождается сразу несколькими факторами внешнего и внутреннего воздействия.
К основным причинам появления артроза локтевого сустава относятся:
- Возрастные изменения в костях и мышцах;
- Образ жизни и условия работы человека;
- Наследственная предрасположенность;
- Травмы локтя
Переломы, ушибы, растяжения, разрывы связок, вывихи.
- Нарушение обменных процессов, сопровождающееся избытком одних элементов и недостатком других;
- Воспалительные процессы, бурситы различного характера происхождения;
- Эндокринные нарушения и Интоксикация организма;
- Переохлаждение, множественные респираторные заболевания;
- Повышенные нагрузки, связанные с работой или занятием спортом;
- Нарушение свёртываемости и кроветворения;
Состояние гормонального фона у женщин после менопаузы. Последствие инфекционных заболеваний.
Сначала артроз локтевого сустава практически не вызывает недомоганий, болезнь развивается медленно и бессимптомно.
Прогрессируя артроз, проявляется рядом признаков, с помощью которых специалист предполагает наличие недуга. После первых проявлений симптомов рекомендовано тщательное обследование и назначения лечения во избежание осложнений.
Выделяют группы симптомов, которыми проявляется артроз локтевого сустава:
- Боль при движении рук, сгибании, разгибании, наклонах, ходьбе
Болевой синдром проявляется постепенно, а впервые обычно возникает после нагрузки при занятии спортом или просто при поднятии тяжестей. Постепенно боль увеличивается и не проходит даже в состоянии покоя и ограничении нагрузок.
Она локализуется в месте поражения сустава, но иногда передается в шейный отдел позвоночника. В связи с этим артроз легко спутать с симптомами шейного остеоартроза и остеохондроза.
- Внешние признаки изменение кожных покровов, отечность

Разрастание остеофитов вызывает повреждение мягких тканей, воспаление синовиальной сумки вызывает покраснение в области поражения. В зоне локтевого сустава появляются бугорки, цвет кожных покровов видоизменяется.
Звук при трении вызван отсутствием или недостатком жидкости в бурсе. Звонкие звуки характерны при движении локтей и считаются нормой, но при развитии артроза звук становится глухой, его сопровождают болезненные и необычные ощущения. По мере развития заболевания хруст становится сильнее.
Медикаментозное
Инструкция по применению Бетадина
остеохондрозы (шейный, грудной, поясничный); вертеброгенная цервикалгия; вертеброгенная торакалгия; вертеброгенная люмбалгия; вертеброгенная люмбоишиалгия; ишиас; болевые синдромы при невритах; межрёберная невралгия;
ревматоидном артрите;остеоартрите;остеохондрозе;болезни Бехтерева;подагре;неврите – воспалении нервов;переломах;вывихах;разрыве связок, сухожилий, мышц.
гиперчувствительность к компонентам препарата;острый гастрит;язвенная болезнь желудка и двенадцатиперстной кишки;энтерит – воспаление тонкого кишечника;колит – воспаление толстого кишечника;болезнь Крона – язвенное поражение толстой кишки;
острый инфаркт миокарда;сердечная недостаточность;нарушение сердечного ритма;острая и хроническая почечная недостаточность;печеночная недостаточность;заболевания щитовидной железы;вирусные инфекции (ветряная оспа, полиомиелит, паратит, герпес);глаукома;
период после операций;грибковая инфекция;панкреатит – воспаление поджелудочной железы;стоматит – язвенное поражение полости рта;беременность и кормление грудью;детский возраст до 14 лет;старческий возраст.
Основным показанием к применению метода лечебных блокад является болевой синдром, обусловленный остеохондрозом шейного, грудного и поясничного отделов позвоночника, артралгии, невралгии, лицевые и головные боли, вертебро-висцералгии, послеоперационные и фантомные боли, плексопатии, комплексный регионарный болевой синдром и др.
Анестезирующие блокады являются, тек же методом диагностики ex juvantibus — оценка эффективности блокады, как правило, оказывает существенную помощь врачу в постановке правильного диагноза, позволяет более полно представить себе пути формирования болевого синдрома, определить источники его продуцирования.
Иннервация перечисленных структур осуществляется за счет возвратной (нерв Люшка) и задней ветви спинномозгового нерва. И возвратная, и задняя ветви несут информацию, которая в дальнейшем распространяется по чувствительной порции нервного корешка в центростремительном направлении.
1.Блокады в зоне иннервации задней ветви спинномозгового нерва •паравертебральные блокады мышц, связок, внутрисуставные •параартикулярные блокады дугоотростчатых суставов •паравертебральные блокады задних ветвей спинномозговых нервов на протяжении 2.
Блокады в зоне возвратной ветви спинномозгового нерва •внутридисковые инъекции •эпидуральные блокады •селективная блокада спинномозгового нерва 3.Отдельную группу составляют блокады миотонически напряженных мышц конечностей.
Лечебный эффект блокад обусловлен несколькими механизмами:•фармакологическими свойствами анестетика и сопутствующих лекарственных препаратов •рефлекторным действием на всех уровнях нервной системы •эффектом максимальной концентрации препаратов в патологическом очаге и др.
!!! Основным механизмом лечебного эффекта блокад является специфическое свойство анестетика временно подавлять возбудимость рецепторов и проведение импульсов по нервам.
Анестетик проникает через биологические среды к нервным волокнам, адсорбируется на их поверхности, благодаря взаимодействию с полярными группами фосфолипидов и фосфопротеидов, фиксируется на мембране рецептора и/или проводника.
Молекулы анестетика, включенные в структуру белков и липидов мембраны, вступают в конкурентные взаимодействия с ионами кальция и нарушают обмен натрия и калия, что подавляет транспортировку натрия через мембрану и блокирует возникновение возбуждения в рецепторе и проведение его по нервному волокну.
Степень действия анестетика на нервное волокно зависит с одной стороны от физико-химических свойств анестетика, с другой — от типа нервного проводника. Анестетик оказывает преимущественное воздействия на те проводники, где он связывает большую площадь мембраны, то есть блокирует сначала безмиелиновые, медленные волокна — болевые и вегетативные проводники, затем миелиновые, проводящие эпикритическую боль и в последнюю очередь — двигательные волокна.
Для блокирования проведения возбуждения по миелиновым волокнам необходимо воздействие анестетика, как минимум на 3 перехвата Ранвье, так как нервное возбуждение может передаваться через 2 таких перехвата.
!!! Согласно современной теории «воротного контроля боли» на сегментарном уровне происходит основная регуляция ноцицептивной афферентации, главный механизм которой заключается в том, что раздражение быстрых волокон подавляет афферентацию по медленным — «закрывает ворота».
В патологических условиях преобладает проведение раздражения по медленным волокнам, что облегчает афферентацию — «открывает ворота» и формируется болевой синдром.
1.стимулировать преимущественно быстрые волокна — с помощью чрескожной электронейростимуляции2.угнетать преимущественно медленные — применением местного анестетика.
В условиях патологии более физиологичным и предпочтительным является второй способ — преимущественное подавление афферентации по медленным волокнам, что позволяет не только уменьшить болевую афферентацию, но и нормализовать соотношение между афферентными потоками по медленным и быстрым проводникам на более оптимальном физиологическом уровне.

!!! Преимущественного воздействия на медленнопроводящие волокна можно добиться, вводя в ткани анестетик несколько пониженной концентрации.
Действуя преимущественно на безмиелиновые медленные проводники, анестетик блокирует не только болевые афференты, но и безмиелиновые эфференты — прежде всего вегетативные волокна. Поэтому на время действия анестетика и длительное время после полного выведения его из организма уменьшаются патологические вегетативные реакции в виде спазма сосудов, нарушения трофики, отека и воспаления.
Большую роль в достижении терапевтического действия блокады имеют следующие факторы: 1.правильный подбор концентрации того или иного анестетика, достаточной для блокирования безмиелиновых и недостаточной для блокирования миелиновых волокон 2.
от точности подведения к рецептору или нервному проводнику раствора анестетиа (чем ближе к проводнику будет доставлен анестетик, тем меньше он будет разбавлен межтканевой жидкостью, тем меньшая начальная концентрация анестетика будет достаточна для выполнения качественной блокады, тем меньше риск токсического осложнения)
!!! С этой точки зрения блокада должна быть, по существу, «снайперским уколом, то есть лечебная блокада должна отвечать принципу — «где болит — туда коли».
При выполнении лечебной блокады отмечается характерное, трехфазное изменение болевого синдрома:1)первая фаза — обострение «узнаваемой боли», которое возникает вследствие механического раздражения рецепторов болезненной зоны при введении первых порций раствора (длительность фазы соответствует латентному периоду анестетика) 2)вторая фаза — анестезии, когда под действием анестетика боль уменьшается до минимального уровня — в среднем до 25% от исходного уровня болевого синдрома (длительность этой фазы соответствует длительности действия анестетика в болезненной зоне) 3)третья фаза — лечебного эффекта, когда после окончания действия анестетика и выведения его из организма боль возобновляется, но в среднем до 50% от исходного уровня болевого синдрома (длительность этой фазы может быть от нескольких часов до нескольких суток)
Следут подробнее остановиться на вопросе, упомянутом выше, о применении блокады в качестве диагностического средства.Целью диагностики является определение болезненных зон, пальпация которых приводит провокации болевого синдрома.
В этом случае следует ориентироваться на эффективность лечебных блокад. В такой ситуации перед врачом стоит альтернативная задача: •или проводить инфильтрацию нескольких болезненных точек ?•или блокировать одну наиболее болезненную ?
В первом случае – при блокаде нескольких болевых точек терапевтическая доза лекарственных препаратов будет распределена на несколько точек и в наиболее актуальной зоне их концентрация будет недостаточной, кроме того, одновременное всасывание препаратов из нескольких точек усиливает их токсический эффект.
В этом случае диагностическая ценность такой манипуляции уменьшается, так как блокирование нескольких болевых точек не позволяет определить наиболее актуальную, принимающую преимущественное участие в формировании конкретного болевого синдрома и не позволяет в дальнейшем целенаправленно воздействовать на эту наиболее актуальную зону.
Во втором случае — блокада одной наиболее болезненной зоны позволяет достичь в ее тканях максимальной концентрации лекарственных препаратов и свести до минимума возможность токсической реакции. Естественно, что этот вариант является более предпочтительным.
При одинаковой болезненности нескольких точек, применяют их поочередное блокирование. В первый день производят блокаду одной точки, как правило, более проксимальной, и наблюдают за изменением болевого синдрома в течение суток.

Если лекарственный раствор введен в актуальную болезненную зону, то, как правило, у пациента возникает феномен «узнаваемой боли», а в дальнейшем, болевой синдром регрессирует не только в той точке, в которую проведена блокада, но и в других болезненных точках.
Местные анестетики
Как избавиться от остеохондроза
| Гирудотерапия | В основе метода лежит применение медицинских пиявок для тех, у кого на фоне остеохондроза развилась гипертония, вегето-сосудистая дистония, нарушено мозговое кровообращение, наблюдается варикоз. |
| Рефлексотерапия | метод иглоукалывания имеет противовоспалительный и обезболивающий эффекты, которые пациент может заметить уже после первой процедуры; с помощью методики прекрасно убираются головные боли, невралгия, радикулит, болезни суставов; чудесные результаты рефлексотерапия показывает при болях в спине и гинекологических заболеваниях. |
С помощью методик можно не только восстановить организм, избавиться от остеохондроза, нормализовать давление, но решить проблемы межпозвоночных грыж больших размеров, которые имеют тенденцию уменьшаться или вовсе рассасываться.
Как передается гепатит А?
Источником инфекции являются больные люди на стадиях субклинического течения и начальных проявлений заболевания, в том числе с безжелтушной формой.
После окрашивания склеры и кожи контагиозность значительно снижается. На третьей неделе патогенеза, опасный вирус выделяется только у 5% больных.
Период заразности, с учетом инкубационного периода, длится около месяца, реже до полутора месяцев.
Испражнения, моча, выделения из носоглотки. Такой способ передачи называют фекально-оральный. Основные доказанные факторы передачи вируса гепатита А включают непосредственный контакт здорового и больного.
Вирус также может быть передан с пищей, водой, воздушно-капельным путем (некоторые авторы исключают), при сексуальных контактах, при нестерильных внутривенных введениях, через мух – механических переносчиков вируса.
Непосредственный контакт с больным. Характерен для людей с неразвитыми гигиеническими навыками и людей профессионально с ними контактирующими. Так происходит передача возбудителя в дошкольных и школьных коллективах, интернатах для людей с ограниченными возможностями.
Обсемененная пища. Данный способ передачи имеет большое эпидемическое значение. Однако установить вид опасной пищи практически невозможно из-за длительного инкубационного периода.
продукты приготавливаемые без термической обработки или употребляемые после хранения (салаты, винегреты, холодные закуски, вяленые фрукты и ягоды, особенно из Казахстана и Средней Азии);
садовые ягоды в свежем и мороженном (после оттаивания) виде, особенно если на грядках, рядом с ягодными растениями, обнаруживаются моллюски, слизни, которые могут накапливать вирус, если гряды поливают удобрением из человеческих испражнений.
Вода. Характерен для территорий с неразвитой коммунальной инфраструктурой, плохой организацией водоснабжения, отведения канализационных и сточных вод. Значительно увеличиваются риски заражений в период аварий и стихийных бедствий.
Аэрозольный. Гипотетически возможен в детских коллективах при наслоении вспышек респираторных заболеваний в группах с пониженной резистентностью. Вирус передается при кашле, чихании с выделениями из носоглотки больного человека.
Половой. В литературе указывается как возможный фактор передачи у гомосексуалистов, при этом не расшифровывается причинная связь гомосексуализма и гепатита А.
Трансмиссивный (передача вируса через мух). Исследователями не исключается возможность переноса инфекции через мух, однако распространенность данного фактора не изучена.

Парентеральное. Не исключается передача вируса при переливаниях крови, внутривенных введениях растворов, особенно в обстановке, исключающей соблюдение стерильности (наркоманы).
Клиническая картина
Симптомы остеоартроза локтевого сустава всегда характерные, на начальных стадиях развития болезнь может не проявляться. Иногда могут возникать дискомфортные ощущения, хруст в суставе, крепитация в процессе двигательной активности.
Болевой синдром проявляется утром или при физических нагрузках, данное состояние носит название стартовой боли. В сочленении локтя возникает припухлость, сопровождающаяся интенсификацией дискомфортных ощущений. Клиническая картина по мере прогрессирования остеоартроза локтевого сустава усугубляется.
Кому проводят анализ
Как правило микроальбуминурия или легкая протеинурия не сопровождаются клиническим проявлением. Зачастую симптомов нет или они не выражены. Ниже представлены некоторые симптомы, которые чаше встречаются при длительно присутствующей протеинурии.
Боль в костях из-за потери большого количества белка (чаще при миеломной болезни) Быстрая утомляемость как следствие анемии Головокружение, сонливость как следствие повышенного уровня кальция в крови Нефропатия.
Может проявляться депонированием белка в пальцах рук и ног Измененияе цвета мочи. Покраснение или потемнение мочи как следствие присутствия клеток крови. Приобретение белесоватого оттенка по причине присутствия большого количества альбумина. Озноб и лихорадка при наличии воспаления Тошнота и рвота, потеря аппетита.
наркоманы;люди, ведущие беспорядочную половую жизнь;все, кто практикует незащищенные половые акты, особенно с новым партнером;поклонники тату, пирсинга, салонов красоты (парикмахерских);лица, которые подверглись хирургическим вмешательствам (включая роды, стоматологические патологии);
матери детей, рожденных до 1990 года (дело в том, что в то время болезнь еще не была выявлена, поэтому при переливании крови таких женщин заражали инфекцией);дети больных матерей;родственники и половые партнеры инфицированного;пациенты с хроническими заболеваниями печени невыясненной природы.
Список довольно обширный, поэтому мало кто может с уверенностью сказать, что его риск заражения равен нулю.
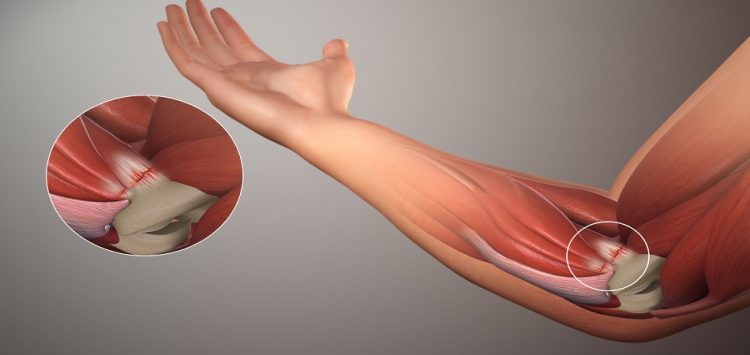
Механизм развития и причины остеоартроза
Патологические изменения в хрящах начинаются с того, что они изнашиваются, что приводит, в свою очередь, к деформации сустава, ограничению двигательной активности поражённого участка.
Толчком к развитию патологии служит перегрузка локтевого сустава, остеоартроз сопровождается нарушениями кровообращения, снижением активности питания хрящей. Процесс приводит к истончению и деформации хрящей, снижается его эластичность, в структуре образуются трещины, поверхность становится шероховатой. Незначительная боль со временем становится всё более интенсивной.
Основные причины патологии:
- возрастные изменения;
- наследственность;
- несбалансированное питание, нарушение обменных процессов;
- повышенные нагрузки на суставы;
- продолжительная микротравматизация, повреждения локтевого сустава.
К факторам риска можно отнести также воспалительные процессы, специфические условия труда, интоксикация алкогольными напитками.
Дексаметазон оказывает мощное противовоспалительное действие за счет торможения выделения медиаторов воспаления (лейкотриенов, интерлейкинов, простагландинов), снижает отечность мягких тканей, улучшает микроциркуляцию и обменные процессы в клетках, снижает температуру тела.
Фенилбутазон уменьшает проницаемость сосудистой стенки, тем самым уменьшая отечность мягких тканей, обладает ярко выраженным обезболивающим эффектом, угнетает активность ферментов циклооксигеназы-1 и циклооксигеназы-2 (ЦОГ-1, ЦОГ-2) уменьшая воспаление в тканях.
Цианокобаламин – витамин В12 – стимулирует процессы обмена белков и жиров в организме, стабилизирует клеточные мембраны, обладает регенераторной активностью и некоторым обезболивающим эффектом.
Лидокаин обладает обезболивающим эффектом.
Схваткообразная боль при приступе почечной колики вызвана рефлекторными спазмами гладкомышечной мускулатуры мочеточника в ответ на возникновение препятствия оттоку мочи.

Кроме того, значительную роль в развитии выраженного болевого синдрома играет нарушение оттока мочи, приводящее к повышению внутрилоханочного давления, венозному стазу и нарушению микроциркуляции почки.
Вышеперечисленные патологические процессы обуславливают чрезвычайно сильный болевой синдром при почечной колике.
Механизм развития и причины остеоартроза
Факторы, способствующие развитию остеоартроза, могут быть наследственными и приобретенными. Последние возникают в результате часто повторяющихся физических нагрузок, изменения структуры локтевого сустава после травм (вывихи, переломы, гемартрозы), воспалительные процессы, вызванные инфекцией, интоксикация солями тяжелых металлов, эндокринные заболевания, гемофилия.
К развитию остеоартроза локтевого сустава у пожилых людей приводит истончение хрящевой ткани с возрастом. Это обусловлено нарушениями в питании клеток. У молодых людей также могут протекать аналогичные процессы в организме, которые считаются преждевременным старением и становятся причиной проблем с суставами.
Хрящ может изменить свои свойства и вследствие нарушения кровообращения, после перенесения различных травм, инфекционных и неинфекционных артритов, гемартроза, нарушениями в обмене веществ. В результате ткани утрачиваются свои обычные свойства. Устойчивость хряща к внешним нагрузкам снижается, и развивается остеоартроз локтевого сустава.
Этим заболеванием часто страдают спортсмены, например, теннисисты. В группу риска также попадают люди, чья деятельность связана с совершением однообразных движений, в которых принимает участие локтевой сустав.
В деятельности каменщиков, шахтеров, литейщиков, кузнецов часто используются инструменты, вызывающие вибрацию. Она приводит к микротравмам локтевого сустава, что в свою очередь становится причиной деформирующего остеоартроза.
Зная факторы, способствующие развитию заболевания, следует проводить его профилактику. Она подразумевает соблюдение правил техники безопасности в работе и во время занятий спортом. Необходимо избегать травм локтевого сустава, при появлении неприятных ощущений обращаться к врачу. При выполнении физических упражнений следует равномерно распределять нагрузку на мышцы и суставы.
Поражений головного мозга. Тиреотоксикоза и других эндокринных нарушений. Хронических заболеваний почек. Стеноза аорты. Клапанной недостаточности. Тромбозов и тромбоэмболий.
Причины повышенного артериального давления
Сильный или хронический стресс. Курение. Наследственная предрасположенность. Избыточная масса тела. Злоупотребление алкоголем. Недостаточная физическая активность. Умственные перегрузки.
Нестабильное АД – распространенное явление среди женщин в период менопаузы, а также у лиц старшего возраста.
Сердечное давление может повышаться и у совершенно здоровых людей. Функциональное повышение АД наблюдается при физических нагрузках и стрессах, но в отличие от патологического, не достигает критических значений, после устранения провоцирующего фактора быстро приходит в норму без медикаментозной коррекции.
Причины, симптомы, последствия и лечение гипертонии и гипотонии
В условиях систематического психоэмоционального напряжения, характерного для деятельности в сферах умственного труда и обслуживания, существует риск развития гипертонической болезни. Стрессогенная обстановка часто сочетается с низкойфизической активностью в течение дня, что лишь усугубляет ситуацию.

Патологическое повышение артериального давления возможно из-за несбалансированного питания, в частности, увлечение полуфабрикатами, которые содержат повышенное количество соли и жиров. Избыток соли увеличивает нагрузку на выделительную систему и пагубно влияет на стенки сосудов.
При систематическом употреблении таких продуктов в пищу стенки сосудов постепенно теряют эластичность, становятся хрупкими. Избыточное количество жирных кислот создает предпосылки для развития атеросклероза.
Среди самых яростных врагов нормального давления – алкоголь и никотин. Небольшие дозы спиртного опасности не представляют, но по мере увеличения концентрации алкоголя в крови возрастает частота сердечных сокращений и минутный объем сердечного выброса.
Причины высокого сердечного давления
Никотин повышает тонус стенок сосудов, сужает их просвет. То есть, нормальный объем выброса крови должен пройти сквозь суженные сосуды, а это неизбежно влечет за собой повышение сердечного давления. Хроническое никотиновое отравление провоцирует потерю эластичности сосудов, образование патологических отложений на стенках. Со временем просвет сосудов необратимо повышается и развивается гипертоническая болезнь.
Повышенный белок в моче может вызываться целым рядом причин
Физиология
Мощные физические нагрузки. Чрезмерное употребление пищи, богатой на протеин. Длительное нахождение в вертикальном положении с соответствующим нарушением кровотока. Поздние сроки беременности. Длительное пребывание на солнце.
Патология
Застойные явления в почках. Гипертония. Нефропатии разной этиологии. Амилоидозы почек. Пиелонефриты, генетические тубулопатии. Канальцевые некрозы. Отторжение трансплантированных почек. Миеломная болезнь. Гемолизы. Лейкозы. Миопатии.
Белок в моче может появляться при сильных физических нагрузках, стрессах, при злоупотреблении белковой пищей, а также после переохлаждения организма и сильной лихорадки. Однако такой повышенный белок в моче остается недолго, пока влияет внешний фактор.

Протеинурия бывает ложной, когда белок в моче появляется при воспалениях в почечных лоханках, мочеточниках и мочевом пузыре. Во время менструации кровь, попадающая в мочу, может вызвать ложную протеинурию.
Как остановить кровь из носа
? Ответ на этот вопрос следует всегда держать в голове, поскольку носовые кровотечения у детей — явление далеко не редкое.
Не менее неприятной проблемой является повышение температуры: о том, стоит ли ее снижать и, если да, то как, можно прочитать здесь.
инфекции мочевыводящих путей (но при этом содержание белка в моче не очень повышается); распад белка в тканях при ожогах, обморожении, гемолитической болезни; повышение белка в моче при пиелонефрите, гломерунефрите, нефрозах, нефропатии и других поражениях ткани почек.
Наиболее частой причиной определения белка в моче является почечная протеинурия. Она связана с нарушениями процесса фильтрации, потому возникает при многих заболеваниях: гломерунефриты, пиелонефриты, нефрозы (нарушение обмена веществ), туберкулез почек, поздние токсикозы (белок в моче при беременности), системное поражение тканей и мелких сосудов, гипертония, гемолитическая анемия.
Довольно часто люди сталкиваются с проблемой присутствия в урине белковых компонентов. Так стоит ли беспокоиться, если обнаружен повышенный белок в моче? Что это значит?
Сразу же стоит отметить, что небольшое количество протеинов может быть связано с физиологическими процессами. В частности, наличие белков может указывать на чрезмерное употребление протеиновой пищи или протеиновых коктейлей, если речь идет о спортсменах. К такому же результату могут привести интенсивные физические нагрузки.
Есть и некоторые другие факторы, включая длительное пребывание под открытыми лучами солнца, сильное переохлаждение организма, длительное пребывание в вертикальном положении, что сказывается на кровообращении.

Также небольшое количество белка может появляться после активной пальпации живота в районе почек. Сильные стрессы, эмоциональное перенапряжение, приступы эпилепсии, сотрясения головного мозга — все это может привести к появлению протеинов в моче (не более чем 0,1-0,3 г на литр в сутки).
Нарушения ЦНС
нарушение функционирования центральной нервной системы;проблемы в работе органов опорно-двигательного аппарата (чаще всего позвоночника);заболевания органов сердечно-сосудистой системы.
Колени немеют при тяжёлом физическом труде и постоянном нахождении на ногах. Онемение нижних конечностей распространено среди кассиров, рабочих, продавцов, расклейщиков, почтальонов.
Онемение колена правой ноги может свидетельствовать о невропатии седалищного нерва с правой стороны (межпозвоночной грыжа, фораминальная и секвестрированная). Онемение левого колена провоцируется выпячиванием межпозвоночного диска в левую сторону.
травматолог;терапевт;хирург;ревматолог.
На данное время известно огромное количество факторов, которые могут привести к потере чувствительности. Очень часто этот недуг возникает вследствие длительного нахождения на ногах, а также в результате сильных физических нагрузок.
Такая неприятная ситуация зачастую возникает у общества, которые работают стоя или много передвигаются пешком. Кроме этого при долгом сидении в одной и той же неудобной позе может также возникать такое явление. Но оно исчезает через некоторое время при смене положения на более удобное.
Клиническая картина
Осложнения в результате лечебных блокад

Статистические исследования показали, что в результате применения лечебных блокад и местной анестезии различные осложнения встречаются менее чем в 0,5% случаев и зависят от вида блокады, качества ее выполнения и общего состояния больного.
•по симпатическому типу•по парасимпатическому типу•при случайной блокаде верхнего шейного симпатического узла4. Пункция полостей:•плевральной•брюшной•спинно-мозгового пространства5. Травматические осложнения:•повреждение сосуда•повреждение нерва6. Воспалительные реакции.7. Местные реакции.
Осложнения принято различать также и по степени их тяжести: •легкая•средняя •тяжелая
Токсические осложнения развиваются при неправильном подборе дозы и концентрации местного анестетика, случайном введении анестетика в сосудистое русло, нарушении техники выполнения блокад и мер профилактики осложнений. Степень выраженности интоксикации зависит от концентрации местного анестетика в плазме крови.
•При легкой интоксикации анестетиком наблюдаются следующие симптомы — онемение языка, головокружение, потемнение в глазах, тахикардия.•При выраженной интоксикации — мышечные подергивания, возбуждение, судороги, тошнота, рвота.
Длительность токсических реакций зависит от дозы введенного препарата, скорости его всасывания и выведения, а также от своевременности и правильности методов лечения. При введении большой дозы местного анестетика внутримышечно признаки интоксикации развиваются в течение 10-15 минут, постепенно нарастая, начинаясь симптомами возбуждения и продолжаясь судорожными, вплоть до комы.
При попадании обычной дозы местного анестетика в сосуд симптомы интоксикации развиваются в течение нескольких секунд, иногда начинаясь сразу с судорожных проявлений, как это может быть при случайном введении в каротидную артерию даже небольших доз анестетика.
!!! При проведении блокад в амбулаторных условиях необходимо иметь наготове весь набор реанимационных мероприятий и уметь ими пользоваться. Даже самые тяжелые токсические осложнения купируются своевременным лечением и реанимационными мероприятиями и не должны заканчиваться летальным исходом.
Аллергические реакции на инградиенты лечебных блокад чаще проявляются в виде: •аллергий замедленного типа — кожные высыпания и зуд, отеки, которые развиваются через несколько часов после блокады. •анафилактический шок — развивается сразу после введения препарата и проявляется быстрым и значительным падением артериального давления, отеками, дыхательной недостаточностью и даже остановкой сердца.
Иногда введение даже минимальных доз лекарственной смеси проявляется аллергической реакцией в виде кратковременного бронхоспазма, сопровождающегося чувством страха, возбуждением, падением артериального давления, симптомами дыхательной недостаточности.
При проведении лечебных блокад у части пациентов наблюдаются вегето-сосудистые реакции. Для них характерно достаточно быстрое начало и кратковременность симптомов нарушения артериального давления без угрожающих признаков раздражения или угнетения ЦНС, дыхательной и сердечной деятельности.

•Вегетативно-сосудистые реакции по симпатическому типу развиваются у симпатотоников и чаще при добавлении к местным анестетикам адреналина. Для них характерны тахикардия, гипертензия, головная боль, беспокойство, гиперемия лица.
Купируются они введением седативных, гипотензивных и сосудорасширяющих препаратов. •Вегетативно-сосудистые реакции по парасимпатическому типу возникают у ваготоников преимущественно при проведении лечебной блокады в вертикальном положении или при быстром вставании после блокады.
Пункции полостей
•Пункция плевральной полости встречается редко и опасна развитием обычного и клапанного пневмоторакса. В течение 1-2 часов после блокады появляются боли в груди, поверхностное дыхание, тахикардия, падение артериального давления, удушье, диспноэ, подкожная эмфизема, перкуторно — коробочный звук, аускультативно — ослабленное дыхание, рентгенологически — уменьшение размеров легочной ткани.
•Пункция брюшной полости чревата развитием в отдаленном периоде после блокады гнойных осложнений, которые могут потребовать хирургического вмешательства.•Пункция спинномозгового пространства и введение в него местногоанестетика при проведении перидуральной или паравертебральной блокады на верхнешейном уровне может произойти при проколе дивертикула спинномозговых оболочек.
•Повреждение сосуда опасно развитием гематомы. •При выполнении блокады в области лица, которая является богато васкуляризированной зоной, возможно образование кровоподтеков. •Повреждение нерва сопровождается болевым синдромом, чувствительными и, реже, двигательными нарушениями в зоне иннервации поврежденного нерва.
Наиболее опасными инфекционными осложнениями являются: •менингит •периостит или остеомиелит после внутрикостной блокады
Местные реакции
Раздражение местных тканей развиваются как от неправильного выполнения техники блокад, так и от некачественного или неправильного состава лекарственной смеси.
Так, чрезмерное травмирование мягких тканей иглой или большим объемом раствора может вызвать: •кровоподтек •отечность •неспецифическое воспаление •усиление болевого синдрома
Введение в местные ткани просроченного или «ошибочного» препарата, коктейля из несовместимых препаратов — может вызвать: •при введении внутримышечно хлористого кальция местную реакцию тканей вплоть до некроза•введение норадреналина или крупной частицы гидрокортизона также может вызвать некроз тканей
При появлении первых симптомов интоксикации необходимо начать больному ингаляцию кислорода. При появлении признаков раздражения (тремор, судороги) вводят диазепам, гексенал или тиопентал натрия, седуксен или реланиум внутривенно.
растворы глюкозы, гемодез, реополиглюкин; форсированный диурез. При развитии коллапса, остановке дыхания и сердечной деятельности проводятся общепринятые реанимационные мероприятия: искусственная вентиляция легких, непрямой массаж сердца и др.
При развитии анафилактического шока необходимо обколоть место блокады раствором адреналина, внутривенно ввести дексаметазон, супрастин, кардиотоники и стимуляторы дыхательного центра; срочно вызвать реаниматологов и при необходимости начать проведение всего комплекса реанимационных мероприятий, включая непрямой массаж сердца и искусственное дыхание.
При возникновении аллергий замедленного типа применяют противогистаминные, десенсибилизирующие и стероидные препараты — супрастин и пипольфен, преднизолон или гидрокортизон в/м, хлористый кальций 10%-10,0 в/в, мочегонные — лазикс в/м или в/в.

При пункции спинномозгового пространства и появления грозных симптомов во время проведения блокады, то необходимо, не вынимая иглы, постараться эвакуировать спинномозговую жидкость с растворенным в ней анестетиком — до 20 мл. Быстрое развитие указанных симптомов является показанием к срочным реанимационным мероприятиям.
При обнаружении после выполненной блокады развивающейся гематомы необходимо на несколько минут придавить пальцем место блокады, наложить давящую повязку и холод, а так же покой на 1-2 часа. Если гематома сформировалась, то ее необходимо пропунктировать и опорожнить, назначить рассасывающую, противовоспалительную терапию, тепловые процедуры.
При образовании кровоподтеков в области лица (хотя это косметическое осложнение и не представляют опасности для здоровья, однако доставляет массу неудобств пациенту, и поэтому требует лечения) немедленно назначают рассасывающую терапию, физиотерапию, гепариновую мазь, свинцовые примочки, тепловые процедуры.
Лечение травмы нерва проводится как при травматической нейропатии: рассасывающая терапия — ионофорез с лидазой или химотрипсином; противовоспалительная и анальгетическая — индометацин, реопирин и др.;
препараты, улучшающие проведение возбуждения (прозерин, ипидакрин) и биохимический обмен нервной клетки (ноотропы); чрескожная электронейромиостимуляция, иглотерапия, массаж, лечебная физкультура. Известно, что нервные волокна восстанавливаются медленно, примерно 1 мм в сутки, поэтому необходимо длительное лечение, требующее от больного и врача упорства и терпения. Отсроченность и пассивность в лечении ухудшают результаты и прогноз.
Воспалительные осложнения в виде инфильтратов и абсцессов требуют соответствующего противовоспалительного, физиотерапевтического, антибактериального а, при необходимости, и хирургического лечения.Менингит, который может возникнуть при перидуральной или паравертебральной блокаде, требующий активного лечения с санацией ликвора и эндолюмбальным введением антибактериальных препаратов.
При развитии периостита и остеомиелита проводится как местная (обкалывание антибиотиками), так и общая антибактериальная терапия.При развитии местных реакций на лечебную блокаду во всех случаях необходима симптоматическая терапия: противовоспалительная, рассасывающая, физическая.

1. Необходимо иметь четкие представления о данной патологии, топографии зоны, выбранной для блокады, правилах и технике выполнения конкретной блокады, фармакологии лечебных блокад, знаний возможных осложнений и их лечения.
Острая почечная колика у детей
К сожалению, в современной педиатрии также нередко сталкиваются с проблемой, когда обнаруживается повышенный белок в моче у ребенка. Что это значит? Насколько может быть опасным?
Сразу же стоит сказать, что в норме у детей белок не должен присутствовать в моче. Допустимыми являются значения, не превышающие 0,025 г/л. Также возможно повышение его уровня до 0,7-0,9 г у мальчиков в возрасте 6-14 лет, что связано с периодом полового созревания.
Бетадин не применяется для лечения детей до 1 года. Новорожденным средство назначают только при крайней необходимости и под строгим контролем врача.
Диффузные изменения печени или поджелудочной железы у детей наблюдаются очень редко.
Обнаруживаемые же изменения и увеличение печени связаны с тем, что у детей данный орган выполняет функцию кроветворения. Такое состояние не требует проведения лечения и пропадает с возрастом, как правило, к 7 годам.
Только врач может выявить причину гепатомегалии!
При отравлениях; В случае отдельных видов аутоиммунных процессов; При поствакцинальном состоянии; Нарушение режима питания; При проблемах сердечно-сосудистой системы.
Печень1.ру » Гепатит » Гепатомегалия диффузные изменения печени и поджелудочной железы
Гепатомегалия (код по МКБ — 10 R16, R16.2, R16.0) – процесс увеличения печени. Свидетельствует о множественных заболеваниях. Признаки гепатомегалии бывают ярко или слабовыраженными. Существует умеренная гепатомегалия, выраженная гепатомегалия.
Причины развития жирового и диффузного изменения – разные. Это может быть ожирение органа или обычное отравление ядами. Своевременное УЗ обследование, лечение и диета поможет навсегда избавиться от патологии.
У новорожденных и детей до 10 лет наблюдается чаще всего развитие умеренной (возрастной) гепатомегалии. Код по МКБ R16, R16.2, R16.0. То есть увеличение печени на 10-20 мм считается допустимой нормой.
боли в правом боку, причем даже в состоянии покоя; тошнота и рвота; пожелтение склер и кожи; неприятный запах изо рта; сонливость и утомляемость.
Если присутствует воспаление, вызванное врожденными инфекциями. Гепатомегалия развивается на фоне краснухи, токсоплазмоза, герпеса, абсцесса печени, обструкции, интоксикации, гепатитов А, В, С. При нарушении обменных процессов, когда беременная женщина неправильно питается.
Если присутствуют генетические нарушения. К ним относятся излишние содержание порфинов в организме; наследственные дефекты ферментов; нарушение белкового обмена, метаболические заболевания соединительной ткани.

При наличии доброкачественного увеличения паренхимы, например, при гепатите, гипервитаминозе, заражении крови. При диагностированном врожденном фиброзе, мультикистозе, циррозе. Причины роста органа у новорожденных и детей до 10 лет – инфильтративные поражения.
Еще одна причина диффузных изменений в печени детей до 10 лет – нарушенный отток крови и секреции, которую вырабатывает желчный пузырь. Развивается при закупорке желчных каналов, стенозах или тромбозах кровеносных сосудов, сердечной недостаточности, циррозе.
Иногда у детей развивается умеренная диффузная гепатомегалия, как ответ организма на попавшую инфекцию. Но такое состояние не является патологией. Лечить его не надо.
Откорректировать размеры печени, поджелудочной можно, устранив причину. Немаловажна и диета в детском возрасте. Симптоматика диффузных изменений у детей такая же, как и у взрослых. Дети до 10 лет становятся капризными, у них пропадает аппетит, наблюдаются нарушения стула.
При этом нужно немедленно обратиться к соответствующему специалисту. Лечение диффузных изменений печени, селезенки и поджелудочной железы проводят педиатры, инфекционисты, гастроэнтерологи, гепатологи.
Эхопризнаки, УЗИ исследование позволяют точно выявить степень увеличения: невыраженную, умеренную и выраженную.
Лечение у детей

Возрастное физиологическое умеренное увеличение печени, поджелудочной железы у детей лечить не нужно. При этом достаточно пройти УЗ обследование.
Лечение назначается только в случае, если присутствует патологический процесс, спровоцировавший изменение размеров печени.
К примеру, если гепатомегалия у ребенка спровоцирована паразитарной инфекцией, то лечение предусматривает прием противоглистных препаратов. Лечение аутоиммунных нарушений проводится с помощью гормональных средств.
Как было сказано выше обязательное условие не только для детей, но и для взрослых – диета. Исключаются все вредные продукты питания. Рацион насыщается овощами и фруктами.
Смещение позвонков у ребенка проявляется с появлением боли в спине, в зависимости от пораженного отдела позвоночника. При смещении шейных позвонков появляется раздражительность, нарушается сон, появляются проблемы со зрением, слухом, пищеварением, повышается внутричерепное давление.
При смещении позвонков в поясничном отделе, сначала появляется боль в ногах, а после появляется стойкая ноющая боль в зоне поражения. Один из признаков – снижение или полное отсутствие ахиллова рефлекса.
При ярко выраженном болевом синдроме показана новокаиновая блокада нервных узлов поврежденного сегмента позвоночника, а также нестероидные противовоспалительные препараты (диклофенак, димексид), показано ношение эластичного корсета.
По факту снижения степени проявления симптомов и купирования острого периода, назначают специальный комплекс физических упражнений, массаж, мануальную терапию. Важный аспект консервативного лечения, заключен не только в уменьшении боли, а в укреплении мышц спины и живота, которые будут выступать в роли естественного корсета, поддерживающего нормальное положение позвоночника.
Среди всех больных около 60% составляют дети. В высоко эндемичных районах по вирусу гепатита А именно дети младшей возрастной группы в возрасте от 3 до 7 лет наиболее подвержены заражению, поскольку они часто тянут в рот грязные овощи и фрукты.
Первые симптомы гепатита А у детей появляются спустя две недели после контакта с инфицированным ребенком. Вирус в организме ребенка приводит к повышению билирубина в крови. До появления желтухи может возникнуть существенное ухудшение самочувствия, по своим симптомам напоминающее кишечную инфекцию или холецистит.
У ребенка повышается температура тела до 39 градусов, появляется слабость и пропадает аппетит. Спустя некоторое время начинается рвота (иногда диарея), ребенок жалуется на боль в животе в области правого подреберья.
Спустя несколько дней температура спадает, а у ребенка появляется желтуха. За неделю до пожелтения кожных покровов моча ребенка темнеет, а кал светлеет, что свидетельствует о высоком уровне билирубина в крови.
Важно! Билирубин в больших количествах приводит к отравлению организма токсинами, поэтому перед желтухой повышается температура, и появляется рвота.
Ребенок желтеет прямо на глазах, но вместе с тем улучшается его самочувствие. На десятый день после появления желтухи все симптомы начинают пропадать. Несмотря на улучшение самочувствия, происходит ухудшение работы печени.
В течение нескольких месяцев после этого ребенок может жаловаться на легкое недомогание или боли в животе.
Гепатит А у ребенка определяется после сдачи анализа крови.
В результате полученных анализов назначается лечение, которое включает прием желчегонных препаратов растительного происхождения, витамины, а также соблюдение диеты.
Ребенок, после перенесенного гепатита А, должен наблюдаться у врача. Первое обследование нужно пройти через два месяца после выздоровления, а второе через полгода. Чтобы восстановить силы ребенка ему нельзя выполнять физические нагрузки в течение года, в школе он освобождается от посещения занятий физкультуры.
Что же происходит у ребенка в организме при гепатите А?

Вирус, попадая с пищей или водой в организм, непосредственно поражает клетки печени. Находясь в крови, он запускает процесс детоксикации. Вирус провоцирует нарушение белкового, липидного, жирового и углеводного обменов.
Несмотря на свое негативное влияние, вирус гепатита А не приводит к массовой гибели клеток печени, и, таким образом, не вызывает рака или цирроза. Гепатит А у ребенка можно вылечить даже в домашних условиях, но при этом нужно придерживаться всех рекомендаций врачей, в частности постельного режима.
После контакта с зараженным человеком, первые симптомы могут появиться уже через две недели. В этот период важно проходить обследование каждые три дня, чтобы начать немедленное лечение в случае заражения.
Поскольку вирус может передаваться не только от больного человека, но также через продукты питания и воду, нужно придерживаться следующих правил: перед употреблением овощей и фруктов в пищу, хорошо их помыть, вымыть руки с мылом после улицы, посещения туалета и перед едой. Пить воду лучше всего кипяченую.
Если в семье есть больной, нужны особые меры предосторожности. Вся посуда и туалет должны проходить специальную обработку, только так можно защитить всех членов семьи.
Отзывы о Бетадине
Екатерина, 37 лет, Ярославль Перед криодеструкцией эктопии шейки матки брали кучу проб на инфекции. Всё шло хорошо, пока не обнаружили кишечную палочку во влагалище. Мой гинеколог назначила мне бетадин суппозитории – вводить утром и перед сном, в течение 5-7 дней (уже забыла).

Первый раз ввела капсулу перед сном, вошла хорошо, без болей, правда ощущалось некоторое жжение – но это из-за йода в препарате. Сразу воспользовалась ежедневкой, чтобы не пришлось стирать постель. Но не тут-то было – ежедневка не подошла, пришлось воспользоваться большой прокладкой.
Содержимое суппозитории вытекает. По цвету консистенции похоже на масло оранжевого цвета. С утра вводить капсулу было намного труднее, но я справилась. Было такое чувство, что там всё набухло. Каждый следующий раз вводить капсулу было всё затруднительнее.
Промучилась я так дня три, потом вычитала на медицинском портале, что набухание там при применении капсул бетадина происходит из-за аллергической реакции на йод, и в такой ситуации нужно немедленно прекратить лечение.
Я, разумеется, послушалась совета. Но это было неприятным сюрпризом, что у меня есть аллергия на эти суппозитории. Так я узнала, что у меня, оказывается, аллергия на йод. Даже когда врач делала мне кольпоскопию (там обрабатывают раствором Люголя), я ощущала только некоторое жжение, и ничего не набухало.
А сейчас даже не знаю, что и думать, аллергия это или что-то другое? У меня же в рационе есть продукты с йодом (ламинария, грецкий орех), и даже йод-актив принимала – и никаких побочных эффектов или аллергических реакций не было. Так что не могу рекомендовать этот препарат, и, тем более, гарантировать его безопасность.
Алла, 24 года, Семипалатинск Когда была беременна, на первом триместре появились симптомы то ли воспаления, то ли кандидоза. Пошла на обследование к гинекологу – и она назначила вагинальные свечи Бетадин.
Поскольку основной элемент в этом препарате – йод, то их можно применять только на первом триместре беременности (если применять позже, то йод проникает через плацентарный барьер и попадает в организм ребёнка, а это крайне опасно).

Купила, начала вводить по одной свече перед сном. Намучалась, конечно, с прокладками, т.к. ясное дело они вытекали, да ещё оставляли коричневые пятна, которые невозможно отстирать — но ради здоровья пришлось подсуетиться.
За неделю лечения симптомы воспаления исчезли. Моя знакомая лечила ими кандидоз – тоже подействовали. Многие предпочитают применять препарат в форме таблеток, но ведь таблетка проходит через желудок, кишечник, и мало ли какие побочные действия могут развиться.
Светлана, 29 лет, Москва Молочница – наша общая женская беда, и я не исключение. Мучилась ею достаточно долго. Каждые 2-3 месяца обострения, и совершенно ничего не помогало. Врач упорно назначал Бетадин, а я привыкла строго соблюдать инструкции врача.
В конце концов, я уже не могла закрыть глаза на то, что препарат совершенно не помогает – симптомы совсем не утихали, даже на короткое время. Чтобы мой врач не назначил мне бетадин в очередной раз, пошла к другому гинекологу – и она объяснила, что, вероятно, у меня выработалась резистентность к бетадину, да и вообще он не каждому подходит.
Назначила Клотримазол, который стоит намного дешевле хвалёного бетадиа, и он сразу подействовал! Уже полгода кандидоз не беспокоит, надеюсь очередное обострение будет не скоро. Но Бетадином больше не пользуюсь.
Ирина, 34 года, Смоленск Когда в семье подрастает мальчишка, да ещё такой, что не сидит на месте и всё время тянет на приключения – раны, ссадины, царапины обычное дело. А недавно порвал себе шкуру на ноге, да так сильно, что пошли к хирургу зашивать.
Когда сняли швы, врач сказала, что шрам нужно обрабатывать йодной мазью Бетадин. Эта мазь также используется для дезинфекции ожогов, пролежней, незаживающих язв. Судя по описанию – хорошо обеззараживает.

Благодаря специальному составу, йод из мази высвобождается постепенно и обеспечивает продолжительный эффект, гарантируя полную дезинфекцию. И что важнее всего для сына – совсем не жжёт. Хотя, как бы хороша ни была эта мазь, список противопоказаний достаточно длинный.
Поэтому советую для начала получить медицинскую консультацию, а уж потом покупать и использовать. Мази в тубе не так уж много, но для одной обработки шрама нужно совсем маленькое количество – наносится она тонким слоем, без втирания, 1-2 раза в сутки.
Поэтому одной тубы нам хватило, и ещё осталось. Есть ещё белорусский аналог Бетадина – Повидон-Йод. Состав, вроде, аналогичный, зато стоит в 2 раза дешевле, как всегда бывает. Когда кончится этот тюбик, пожалуй куплю белорусский аналог.
Мазь выдавливается из тюбика очень легко, поэтому нажимать надо плавно и не сильно, чтобы не потерять всё содержимое одним нажимом.
В общем обрабатывали шрам дней 7-8 – всё прекрасно зажило. Оставшуюся мазь, конечно, сохранили. Скорее всего сына опять потянет на приключение, поэтому далеко её не прячу.

Татьяна, 26 лет, Самара Перед запланированной беременностью прошла полное обследование – анализы показали отсутствие всякого рода инфекции. Как забеременела – мне диагностировали трихомониаз. У мужа трихомонад не нашли, а т.к других партнёров не было, по-видимому это бытовая инфекция.
Мой гинеколог сказала, что этиология болезни не похожа на хроническую форму, а инфекция произошла не так давно. Забеременеть я давно хотела, аборт как вариант даже не рассматривала. Врач сказала, что лечить трихомониаз лучше во втором триместе.
В первом триместре начала пользоваться бетадином, но, как только закончила курс – выделения возобновились. Анализы показывали большую концентрацию
лейкоцитов
, но трихомонад уже не нашли. По всей видимости там уже другая инфекция, и бетадин на неё не действует. В общем пока лечусь, но в бетадин уже не особо верю – не помогает он.
ВНИМАНИЕ! Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется широкому кругу читателей для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
В отзывах, которые оставляют пользователи, речь идет о том, что и раствор, и мазь являются эффективными антисептиками и помогают справиться со многими болезнями. При этом побочные явления практически не проявляются. В качестве минусов упоминается только тот факт, что средство может запачкать одежду и белье.
Отзывы о свечах Бетадин при беременности также положительные: женщины отмечают, что с помощью этого препарата удавалось справиться с проявлениями молочницы.
Прививка от гепатита А

Havrix или Хаврикс (720 ед./доза для детей с 12 месяцев) и (1440 ед./доза для взрослых), производитель: GlaxoSmithKline Biologicals S.A., Belgium. Вакцину вводят внутримышечно, двукратно Обеспечивает протективный иммунитет в течение не менее 15-20 лет (по другим данным не более 8 лет). Рег. в РФ П № 013236/2001.
Vacta или Вакта (25 ед для детей старше 2 лет) и (50 ед для взрослых), производитель: Merck Sharp






Оставить комментарий