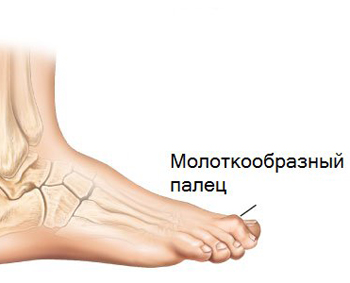
- Что такое молоткообразный палец?
- Вальгусная деформация большого пальца стопы; факторы риска, лечение
- Причины
- Симптомы
- Диагностика
- Лечение
- Деформация пальцев ног: разновидности, симптомы, как лечить
- Суставная патология
- Основные признаки
- Методы коррекции
- Ответы на вопросы
- Заключение
- Диагностика и лечение
- Консервативное лечение молоткообразного пальца
- Операция при молоткообразной деформации пальцев стопы проводится бесплатно в рамках ВМП
- Осложнения, которые провоцирует деформация
- Причины молоткообразной деформации пальцев стопы
- Профилактика деформации пальцев ног
- Реабилитация после операции на молоткообразном пальце
- Симптомы молоткообразной деформации пальцев стопы
- Характерные признаки патологии
Оглавление
- 1 Что такое молоткообразный палец?
- 2 Вальгусная деформация большого пальца стопы; факторы риска, лечение
- 3 Деформация пальцев ног: разновидности, симптомы, как лечить
- 4 Диагностика и лечение
- 5 Консервативное лечение молоткообразного пальца
- 6 Осложнения, которые провоцирует деформация
- 7 Причины молоткообразной деформации пальцев стопы
- 8 Профилактика деформации пальцев ног
- 9 Реабилитация после операции на молоткообразном пальце
- 10 Симптомы молоткообразной деформации пальцев стопы
- 11 Характерные признаки патологии
Что такое молоткообразный палец?

Молоткообразные пальцы ног проявляются, преимущественно, на фоне вальгусной ступни или поперечного плоскостопия. Во втором случае стопа становится длиннее, а мускулатура приходит в тонус и активнее функционирует.
Таким образом, удается не допустить травм костных структур и подвижных сочленений. При плоскостопии тонус неравномерный, вследствие чего происходит сгибание второго пальца ноги. Не вовремя начатое лечение провоцирует неправильную фиксацию пальца в патологическом положении.
- лишний вес;
- суставные болезни;
- псориатическое заболевание;
- дисфункция щитовидной железы;
- остеоартрозное нарушение нервной системы;
- склероз;
- ношение тесной, неудобной обуви;
- наследственность.
Состояние, при котором палец деформируется, напоминая форму молотка. Любой палец кроме большого может деформироваться в классический молоткообразный.
Существует истинная молоткообразная деформация пальца на ноге, а есть деформация вызванная постоянным давлением в обуви. Рассмотрим истинную деформацию на примере 2-го пальца стопы.
Рис. 1
- Когда прогрессирует поперечное плоскостопие, 2 плюсневаяе кость опускаются вниз, то проксимальная фаланга за счет тяги связок и сухожилий вынуждена приподняться (Рис. 1). При этом область проксимального межфалангового сустава натирается в обуви и образуется характерная мозоль.
Рис. 2
- Если второй палец длиннее первого то в обуви он начинает упираться в носок и происходит вынужденное его сгибание (Рис. 2). Сначала мы этого не ощущаем, до того момента пока не образуется болезненная стержневая мозоль, которую можно удалить только скальтпелем или хирургическим лазером. Данная деформация эластична и при смене обуви в течение 6-ти месяцев уменьшается. Но есть пациенты которые прибегают к укорочению 2-го пальца стопы, чтобы была возможность носить модельную обувь.
Вальгусная деформация большого пальца стопы; факторы риска, лечение
Если расшифровать аббревиатуру, то hallux по-латыни переводится как «большой палец на ноге», а valgus – «состояние, при котором возникает отклонение от средней оси».
Следовательно, диагноз «hallux valgus» означает отклонение большого пальца от своей оси, он начинает выпирать в сторону, а возникшее искривление провоцирует появление «косточки» на ноге.
Если лечить вальгусную деформация на ранней стадии, то помогут упражнения гимнастики, массаж стоп, ношение специальной обуви или устройств, о которых расскажем отдельно.

Когда выявляется запущенное состояние, образованная «шишка» и деформация суставов большого пальца вызывают сильные боли, трудности при ношении обуви, тогда назначается операция.
Современная медицина позволяет провести малоинвазивные манипуляции и восстановить форму пальца, уменьшить негативное влияние плоскостопия на другие суставы и позвоночник.
Причины
Причин, при которых происходит искривление плюснево-фалангового сустава 1-го пальца стопы, несколько, но в большинстве случаев заболевание развивается медленно и связано с увеличенной нагрузкой на область стопы и голеностопа.
Причем, если сустав начинает деформироваться, то возникает постоянное прогрессирование заболевания, и если не лечить патологию, то человеку угрожают такие осложнения, как бурсит, артроз, увеличение «шишки» в размерах.
Даже учитывая индивидуальные особенности каждого человека, а также разную степень прогрессирования вальгусной деформации, точную взаимосвязь с какой-либо причиной выявить сложно. Скорее всего, происходит сочетание нескольких негативных факторов, при которых развивается заболевание, сопровождающееся искривлением большого пальца и появлением нароста на ноге – «косточки».
В первую очередь на появление вальгусной деформации влияет обувь. Здесь можно отметить, что больше страдают от патологии все-таки женщины.
Из-за того, что область пятки находится в возвышенном состоянии, нагрузка распределяется неравномерно, страдает передняя часть стопы.
К такому же виду обуви относят ботинки с узким носком, которые, кстати, любят носить и мужчины. Можно отметить, что при негативном влиянии обуви характерно поражение деформацией обеих стоп.

Также к причинам относят образ жизни человека. На появление вальгусной деформации влияет ожирение, работа, связанная с нагрузками на ноги или длительным нахождением на ногах. Особенно быстро патология прогрессирует, если носить неудобную обувь и при этом работать в режиме стоя. Выделяют и другие причины, вызывающие появление «шишки» в области 1-го пальца и его искривление:
- врожденные слабости костно-мышечного аппарата (слабость связочного аппарата);
- хронические заболевания, затрагивающие соединительную, костную ткань (артрозы, остеопорозы);
- заболевания, связанные с нарушением процессов обмена;
- спорт, особенно структура стопы страдает при занятиях футболом, бегом, фигурным катанием, а также танцами.
Выделяют формы, которые не связаны ни с ношением неудобной обуви, ни с нагрузками на ноги в работе или повседневной жизни. Взаимосвязано такое состояние с генетической предрасположенностью. Когда родители страдали от внезапно появившейся «шишки» и деформации 1-го пальца, то нередко такая участь ждет их детей во взрослой жизни.
Симптомы
Вальгусная деформация первого пальца стопы проявляется внешними изменениями и симптомами, влияющими на общее самочувствие и работоспособность пациента. Известно, что заболевание прогрессирует медленно, «косточка» появляется не сразу, должен пройти определенный промежуток времени, на который влияют причины и факторы риска. Так же постепенно происходит отклонение большого пальца стопы.
Вначале появляются жалобы на проблемы с подбором обуви. Так как нередко вальгусная деформация сочетается с плоскостопием, то опускаются своды стопы, отчего нога может стать шире или длиннее. Естественно, привычный размер обуви перестает подходить или его ношение вызывает дискомфорт. На ногах могут появляться мозоли, «натоптыши».
Со временем человек начинает замечать отклонение пальцев, особенного большого. При этом плоскостопие может изменять форму и других пальцев, которые обретают вид «молоточков».
Если плоскостопие отсутствует, то будет заметно только отличие радиуса отклонения большого пальца от других пальцев стопы. После того как возникает деформация сустава 1-го пальца, появляется «косточка», которая выпирает наружу.
Если не проводится лечение, то сдавливание сустава и «косточки» приводит к появлению воспалительного процесса в области 1-го пальца стопы, а при дальнейшем прогрессировании начинает страдать и второй палец, который также может деформироваться и искривляться. В итоге возникает деформация плюсневых костей в переднем отделе стопы.
Кроме внешних признаков в виде искривления пальца и наличия «шишки», появляются такие симптомы:
- ноги быстро утомляются;
- возникает отечность и гиперемия в передней части стопы;
- появляется чувство покалывания и жжения в области стопы;
- усиление боли при надевании и ношении обуви.
Такое проявление заболевания опасно, так как нарушение анатомической формы суставов и костей проявляется воспалением, и тогда нередко присоединяется деформирующий артроз или бурсит, возникают экзостозы головок костей стопы, прогрессирует плоскостопие.
Диагностика
Диагностика вальгусной деформации должна проводиться комплексно, так как за обычным искривлением пальца и формированием «шишки» могут скрываться серьезные патологии, лечение которых включает прием определенных препаратов и выполнение процедур.
Именно для этого, кроме внешнего осмотра и сбора жалоб, назначается рентгенография. С помощью рентген — снимка можно оценить состояние сустава, исключить осложнения и определиться с объемом и вариантом назначаемого лечения.
Изучив результаты рентген — снимков, плантографии и других исследований, врач сможет выбрать необходимый вариант между выполнением оперативного вмешательства и назначением консервативной терапии.
Лечение

Независимо от того, как врач будет лечить вальгусную деформацию, назначается ношение «правильной» обуви и исключение негативных факторов. Увы, но девушкам и женщинам придется отказаться от каблука выше 5 сантиметров.
Назначаемая ортопедическая обувь имеет свои особенности – каблук составляет 2 сантиметра, в ней жесткая подошва, чтобы ступня не «проваливалась» при ходьбе, а также широкий мыс.
Ношение такой обуви не будет вызывать дискомфорт и уменьшит проявления болезненности, кроме того, патология перестанет так быстро прогрессировать.
Чтобы достигнуть положительного эффекта в лечении вальгусной деформации, применяются три основных метода консервативного воздействия. На первой месте стоят упражнения ЛФК. Их подбирает врач, и выполнять их нужно регулярно.
На втором месте стоит массаж. Первое время массаж должен выполнять квалифицированный специалист, который распределит нагрузку и уменьшит воспаление. Со временем можно научиться делать массаж самому себе или попросить близких людей.
Третий метод лечения включает ношение специальной обуви и приспособлений. Для того чтобы устранить деформацию и «косточку», нужно прибегнуть к вальгусной шине. Популярны шины «Hallu fix», которые выпускаются как для применения в течение дня, так и в ночное время.
Шины используются уже давно, раньше применялся твердый материал для изготовления устройства, современные шины делаются из пластика и гелевых прокладок, их можно регулировать.
Если состояние деформации несильно запущено и отсутствуют осложнения, то упражнения, массаж и шины позволяют избавиться от «косточки», в других случаях необходима операция.
Операция проводится по методу остеотомии, во время вмешательства производится реконструкция костей, изменяется ось плюсневых костей и фаланги 1-го пальца.
Операция занимает по времени около часа, выполняется под местной анестезией. После хирургического вмешательства также нужно будет пройти курс реабилитации, делать массаж, упражнения, носить ортопедическую обувь.
Это необходимо для того, чтобы избежать осложнений.
Для профилактики деформации стоит следовать советам специалистов. Нужно носить удобную обувь, чтобы ноге было комфортно. Если работа связана с нагрузками на ноги, то рекомендовано делать перерывы каждый час, чтобы присесть и отдохнуть. При появлении боли в пальцах ног лучше не затягивать с походом к врачу.
Деформация пальцев ног: разновидности, симптомы, как лечить
Распространённой проблемой является патология суставов нижних конечностей, особенно плюснефаланговых сочленений. Деформация пальцев ног может быть вызвана не только использованием тесной и неудобной обуви, но и рядом заболеваний.
К внешним факторам, нарушающим правильное строение ступни, относят использование пуантов, неудобной обуви с некачественной жёсткой подошвой, узким носком и/или высоким каблуком, а также длительные нагрузки на суставы стоп, чаще статического характера.
К внутренним факторам, приводящим к деформации, относят мышечную дистонию, при которой тонус сгибателей пальцев значительно превосходит напряжение разгибателей.
Важную роль играет наследственное предрасположение к заболеваниям опорно-двигательного аппарата.
Суставная патология
Первичный или вторичный артроз также является нередкой причиной деформации. Пальцы искривляются из-за формирования остеофитов на фоне дегенеративно-дистрофических процессов в области суставных структур.
Частой причиной искривления мелких сочленений стопы становится ревматоидный артрит. Также поражения пальцев присущи артритам псориатической или подагрической этиологии. Сочленения изменяют форму из-за воспалительных процессов в суставах и окружающих тканях.
Нередко правильное положение пальцев нарушается из-за снижения эластичности и упругости мышечных или сухожильных волокон. Тогда у человека развивается hallux valgus, плоскостопие, вальгусная, плоско-вальгусная либо варусная стопа.
Иногда патологию вызывает экзостоз (костно-хрящевой нарост) в области плюсневых суставов и дисплазия фаланг пальцев различного происхождения. Мелкие сочленения также утрачивают правильное положение из-за хронического бурсита, когда ткани синовиальной сумки периодически воспаляются.
Выделяют несколько типов фиксированной либо нефиксированной деформации пальцев нижних конечностей. В первом случае искривление руками выпрямить невозможно. При нефиксированной форме пальцам временно можно придать правильное положение.
Обувь с узким носком может стать причиной комплексного типа деформаций
Различают следующие виды искривления:
- вальгус;
- варус;
- деформация Тейлора (шишка на маленьком пальце напоминает косточку при халюс вальгусе);
- когтеобразное;
- молоткообразное;
- комбинированное.
При вальгусе концевая фаланга большого пальца отклоняется в наружную сторону, а у его основания начинает расти косточка. Сходные признаки есть у деформации Тейлора, только шишка появляется у основания мизинца.
Основные признаки
Внешний вид когтеобразного пальца напоминает коготь птицы или крючок. При искривлении типа «колотушка» палец ровный, но последняя (дистальная) фаланга упирается перпендикулярно в пол.
При молоткообразной деформации среднее межфаланговое сочленение «смотрит» вверх, на нём возникает постепенно затвердевающая мозоль. Дистальная фаланга (с ногтем) расположена параллельно поверхности пола или слегка приподнята над ним. При комбинированном виде на одной стопе есть несколько типов деформаций суставов.
Начальные проявления патологии возникают при ходьбе в жёсткой обуви. Человек ощущает дискомфорт, переходящий в тупую боль в области пальцев. При осмотре ноги видны локальные отечность и покраснение кожи.
Вторым признаком патологии считается появление потертостей, натоптышей, мозолей, огрубелостей кожи в передней части ступни. Постепенно в области межфаланговых суставов второго, третьего пальца, сбоку плюснефаланговых сочленений первого пальца или мизинца образуются косточки. Человек быстро устает при ходьбе, боли в ступне беспокоят чаще.
При прогрессировании заболевания движения в суставах пальцев ограничиваются. Они заметно (на 50% и больше) отклоняются от физиологического положения, иногда «налезая» друг на друга.
Постепенно боли при ходьбе становятся более интенсивными, сохраняются и в состоянии покоя, даже если на ноге обуви нет.
В запущенных случаях при формировании выраженных шишек и мозолей на втором и остальных пальцах пациент вынужден ходить в ортопедической обуви.

После сбора анамнеза врач осматривает ступню, а затем направляет человека на рентген. Снимок делают в 3 проекциях. Для точной диагностики проводят бактериологические, клинические и биохимические исследования крови, синовиальной жидкости, мочи. Часто пациенту назначают УЗИ, компьютерную или магнитно-резонансную томографию стопы.
Методы коррекции
При деформации пальцев необходима комплексная терапия. Она включает лекарственные средства, физиотерапевтическое воздействие и систематические занятия лечебной физкультурой. Также необходимо регулярно делать массаж стоп, использовать ортопедические приспособления для обуви. Для закрепления эффекта желательно ежегодно проходить оздоровление в санаторных условиях.
Если деформация возникла из-за внешних факторов, то специалист рекомендует использование ортопедического приспособления либо обуви. Важную роль играет симптоматическая лекарственная терапия, назначаются следующие медикаменты:
- нестероидные противовоспалительные средства;
- миорелаксанты;
- обезболивающие препараты.
Хороший эффект дает лечебный массаж, грязевые аппликации и регулярная гимнастика для стопы.
При деформации пальцев на ногах рекомендуется ежедневно разрабатывать суставы стопы
Если установлен диагноз основной болезни, ставшей причиной отклонения пальцев от нормального положения, то пациенту назначают соответствующую терапию. С помощью НПВС, хондропротекторов, антибиотиков или внутрисуставного введения глюкокортикостероидных гормонов останавливают прогрессирование основной патологии, устраняют ее симптомы и последствия.
Обязательно используют методы физиотерапии, мануальное воздействие.В домашних условиях применяют хорошо себя зарекомендовавшие народные средства. Например, контрастные ванночки, в которые можно добавить морскую соль, отвар ромашки.
Эти два метода хорошо дополняют друг друга. Их задача состоит в разработке плюснефаланговых и межфаланговых сочленений. Упражнения начинают после втирания в кожу стопы разогревающего крема.
Пациент должен совершать сгибание, разгибание, сведение и разведение пальцев ноги, при необходимости помогая себе руками.
После физической нагрузки ступню массируют, чтобы снять мышечное напряжение и чувство усталости.
При деформации плюснефалангового сустава применяют эластичный или жёсткий бандаж, ортез, специальные носки. Приспособление должно возвращать сочленение в правильное физиологическое положение.При других типах искривлений используют различные виды ортопедических изделий: супинаторы, лонгеты, полустельки, кольцеобразные разделители, межпальцевые валики или прокладки.
Операцию делают при ригидной (фиксированной) деформации, если консервативные методы исправления оказались неэффективными. Мягкие ткани корректируют тенотомией, удлинением сгибателей или прочими способами.
На суставах и фалангах проводят следующие виды хирургического вмешательства:
- экзостектомия (иссечение части головки плюсневой кости на большом пальце);
- остеотомия;
- артропластика;
- замена межфалангового сустава эндопротезом;
- артродез (искусственный аналог анкилоза) для полной иммобилизации сочленения.
То есть с помощью операций уравновешивают тонус сгибателей, разгибателей, реконструируют фаланги, а также иссекают хрящевые и костные наросты.
После хирургического лечения пациент проходит реабилитацию в течение 2 месяцев сначала в стационарных условиях, затем — в домашних. Должна быть исключена нагрузка на мышцы нижней конечности, для чего используются костыли, лангеты, шины, обувь на деревянной подошве.
Ответы на вопросы
Обязательно ли носить ортопедическую обувь при искривлении?
Для решения этого вопроса рекомендуется обратиться к ортопеду. После осмотра и инструментального обследования пациента специалист оценит тяжесть деформации. Ортопедическая обувь на ранних стадиях патологии позволяет вернуть сочленения в физиологическое положение. Правильно подобрать ее поможет специалист.
Можно ли исправить форму пальцев стопы без операции?
Сильное искривление полностью устраняют только хирургическим методом, затем человек проходит консервативное лечение. Для предотвращения рецидива пациенты должны получать регулярные курсы ЛФК, физиотерапии и массажа.
Детям и молодым людям с приобретенными дефектами при обращении на ранних стадиях в 98% случаев помогают методы консервативной терапии. Прогноз лечения без операции благоприятный, если они соблюдают все врачебные рекомендации.
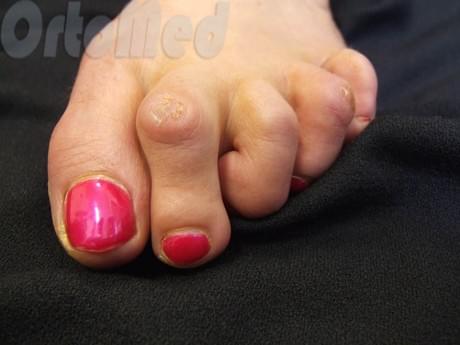
Приобретать адекватные приспособления нужно в ортопедическом салоне. Молоткообразная деформация пальцев стопы нуждается в жесткой фиксации искривленных межфаланговых суставов снизу и воздействие на сочленения средней фаланги сверху. По такому же принципу подбирают изделия при когтеобразном искривлении.
Молоткообразный вид патологии пальцев
Заключение
Деформация пальцев ног значительно ухудшает качество жизни пациента, а отсутствие адекватного лечения может стать причиной его инвалидности.
Поэтому терапию нужно начинать на ранних стадиях болезни, постоянно находиться под наблюдением специалиста, и методы народной или альтернативной медицины применять только с его разрешения.
В профилактических целях и для исключения рецидивов заболевания рекомендуется, кроме массажа и гимнастики, соблюдать диету, вести здоровый образ жизни и ежегодно отдыхать в санаторно-курортных учреждениях.
Диагностика и лечение
При молоткообразной деформации пальцев стопы возникают следующие симптомы:
- Пациент обычно жалуется на боль в передней части стопы, особенно в области головок плюсневых костей.
- Становится проблемой ношение обуви.
- Выпирающие пальцы покрываются болезненными мозолями.
- Пациент сильно утомляется при ходьбе и длительном стоянии.
- При сочетании с вальгусной деформацией мозоли покрывают и внутреннюю часть стопы. Причем они бывают очень болезненными.
Диагностируется это заболевание уже при визуальном осмотре и сборе анамнеза. При необходимости, делается рентгенограмма стопы.
Опытный специалист способен поставить диагноз по внешнему виду пальца и присутствующих симптомах. При проблеме обращаются к врачу-ортопеду. Важно выявить сопутствующие заболевания, которые спровоцировали болезни или развились на ее фоне. С этой целью могут применяться такие инструментальные диагностические методики:
- обследование ультразвуком;
- компьютерная и магнитно-резонансная томография;
- рентгеновские снимки.
Консервативное лечение молоткообразного пальца
Если вовремя обратиться за медицинской помощью, то молоткообразная деформация пальцев стопы успешно лечится с помощью консервативного метода лечения. При первых симптомах молоткообразной деформации пальцев стопы обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России.
Прежде всего, устанавливают причину данного недуга и начинают лечить сопутствующую деформацию стопы в целом. Пациенту подбирают правильную лечебную обувь, ортопедические стельки и другие ортопедические приспособления.
Затем назначают лечебный массаж стоп и специально подобранные гимнастические упражнения, подходящие конкретно под деформацию пальцев каждого пациента. На поздних стадиях деформации пальцев консервативное лечение считается малоэффективным.
Когда молоткообразная деформация пальцев становится фиксированной, происходят значительные изменения в мышцах, связках, суставах и костях, образовываются спайки между сухожилиями и капсулами суставов.
Операция при молоткообразной деформации пальцев стопы проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Подробно о программе высокотехнологичной медицинской помощи
Коррекция искривления осуществляется с помощью различных методов – и консервативных, и хирургических. Радикальное оперативное вмешательство показано в том случае, если молоткообразный палец затрудняет движения вплоть до нарушения походки и вызывает выраженные боли.
К консервативным методам лечения деформации пальцев нижней конечности относятся:
- Использование средств местного применения для устранения болевого синдрома. Чаще всего назначают «Диклофенак» и «Найз».
- Ношение ортопедической обуви, которая способствует правильному перераспределению нагрузки на область стоп.
- Лечебный массаж стоп. Эта процедура позволяет стимулировать кровообращение и подавлять болевые ощущения.
- Специальные упражнения для улучшения функциональности поврежденного пальца. Они несложные и заключаются в захвате пальцами небольших предметов (карандаша, ручки), перекатывании небольшого мяча, сминание ткани или бумаги. Полезно хождение босыми ступнями по небольшим камням или песку. Также рекомендуется ежедневно приподнимать и выпрямлять пальцы. Все упражнения следует выполнять плавно, аккуратно, чтобы не допустить повреждения суставов.
- Использование гелевых разделителей для пальцев, с помощью которых можно избежать трения фаланг и деформации пальцев.
- Ношение специальных бинтовых межпальцевых повязок, которые позволяют выпрямить искривленную фалангу.
Врачи рекомендуют при молоткообразной деформации пальцев совершать пешие прогулки, не перетруждая ноги.
Полезно принимать контрастные ванночки для ног. В жидкость следует добавлять отвар из ромашки или морскую соль. При нарушении целостности кожного покрова пользоваться средствами местного применения нельзя.
Патология не требует особой диеты: достаточно употреблять больше овощей, фруктов и зелени и исключить из рациона жареные и жирные блюда. Последние не только отрицательно сказываются на фигуре, но и способствуют замедлению обменных процессов в организме. Следует кушать блюда, приготовленные способом варки, запекания, отваривания на пару.
Хирургическое лечение патологии показано, если степень деформации слишком выражена. В этом случае молоткообразный палец невозможно выпрямить, что происходит при заполнении рубцовой тканью суставов пальцев.
При фиксированной деформации осуществляют следующие манипуляции:
- Удаляют часть костного выступа, что позволяет восстановить естественное положение пальца. Хотя реабилитационный период после нее не слишком долгий, недостатком указанной разновидности операции является высокий риск рецидива после ее выполнения.
- Осуществляют иссечение межфалангового сустава и болезненного натоптыша на искривленном пальце. Палец приводят в естественное положение и фиксируют с помощью спицы на 4 недели. В том случае, если молоткообразная деформация пальца стопы сопровождается поперечным плоскостопием, провоцирующим подвывих пальцев, дополнительно выполняют остеотомию плюсневой кости. В этом случае искусственным образом создают перелом. Это позволяет поднять головку кости, что в свою очередь способствует исправлению деформации и устранению натоптышей, причиняющих дискомфорт и боль. Период реабилитации в данном случае более продолжительный, но риск рецидива патологии минимален.

Еще один способ коррекции деформации – операция по эндопротезированию межфалангового сустава. В этом случае сустав заменяют на специальный имплант, который выполняет функции последнего.
Средняя продолжительность операции зависит от тяжести случая и длится от 20 до 45 минут.
После оперативного вмешательства пациенту следует в течение месяца носить специальную обувь, которая разгружает передний отдел стопы и создает необходимые условия для скорейшего сращения костей (после остеотомии) и заживления ран.
Безоперационные методы лечения молоткообразных пальцев ног направлены на снижение симптомов (например, боль и / или уменьшение мозолей) и / или ограничение прогрессирования в более серьёзную деформацию.
- Носите поддерживающие обувь
- Используйте стельки супинаторы
- Надевайте обувь с широким носком
- Силиконовые корректоры и напалечники: защищают пальцы от трения в обуви и образования стержневых мозолей.
Также устранить болевые симптомы можно лекарственными препаратами и мазями:
- Противовоспалительные средства: нимесил, ибупрофен, кетонал, чтобы уменьшить боль и воспаление.
- Лечебная физкультура: Укрепить мышцы стопы для сохранения продольного и поперечного свода, минимизируя риск деформации.
- Инъекции кортикостероидов: Инъекции гормональных противовоспалительных препаратов сильные для уменьшения боли, воспаления и отека непосредственно в области деформированного сустава.
Через маленькие проколы кожи 2мм. Вводится специальная фреза с боковой заточкой и происходит остеотомия определенного участка кости для устранения деформации. Как правило, в данной методике не используются металлоконструкции, фиксаторы, будь то спицы или винты.
Пальцы фиксируются эластичной повязкой в заданном положении. Это очень удобно для пациента и не требует повторной операции для удаления фиксатора. В следующем видео представлен пример подобной операции.
В большинстве случаев после операции пациент уезжает домой в тот же день, но иногда остается на сутки. На следующий день происходит первая перевязка с врачом, далее пациент может перевязываться самостоятельно. Через 12-14 дней снятие швов.

Лазерное удаление мозоли пальца. Лазерная хирургия является популярным методом, однако, лазер используется в основном для мягких тканей (а не кости). Поэтому данный метод используется в дополнении к хирургическим инструментам.
И первое, с чего начинают, это комплексное лечение плоскостопия.
С этой целью больному подбирают специальную лечебную обувь, ортопедические стельки или другие приспособления (вкладыши, носочки, накладки, лонгеты, защитные колпачки). Также назначают курс специального лечебного массажа стоп и занятия лечебной физкультурой, способствующей укреплению свода стопы.
Если имеет место более запущенный случай, то можно забыть о методах консервативного лечения, так как от них будет мало толку и они не принесут больному облегчения. С течением времени искривление пальцев фиксируется, происходят опасные изменения в костях, суставах, связках и мышцах стопы.
Между сухожилиями и капсулой сустава начинают образовываться спайки. Для этой стадии болезни подходит исключительно хирургическое вмешательство.
В хирургическом лечении молоткообразной деформации пальцев можно выделить два направления: симптоматическое и радикальное. Симптоматическое лечение подразумевает удаление косточки на большом пальце. Эта операция позволяет добиться неплохих результатов в кратчайшие сроки.
Радикальное лечение плоскостопия представляет собой процесс глубокой пластики связок и костей. Поперечный свод стопы практически формируется заново. Такое лечение направлено, в первую очередь, на ликвидацию одной из основных причин появления молоткообразных пальцев стопы — плоскостопия.
Другой вид оперативного вмешательства при радикальном лечении деформации пальцев направлен на устранение сгибательного напряжения межфаланговых суставов. Во время этой операции производится иссечение поврежденной области основной фаланги деформированного пальца.
После проведения хирургической операции больному на прооперированную стопу накладывают гипсовую повязку или специальную шину, проводят специальную реабилитационную программу, способствующую восстановлению тонуса и баланса мышц голени и стопы.
Послеоперационный реабилитационный период длится намного дольше, чем при симптоматическом способе лечения, однако эффект от радикального способа намного лучше.
Более современным решением проблемы молоткообразных пальцев является операция по эндопротезированию межфалангового сустава, когда функцию сустава исполняет специальный имплантат. После этой операции восстановительный период занимает значительно меньше времени.
Профилактика появления молоткообразной деформации. Основополагающим при проведении профилактических мероприятий является своевременное обнаружение поперечного плоскостопия и косточек на ногах и начало их лечения на ранних стадиях развития заболевания. Не следует забывать и об обуви.
- Причины
- Симптомы
- Диагностика
- Лечение
Осложнения, которые провоцирует деформация

Постоянное прогрессирование патологического процесса влечет за собой такие осложнения, как:
- развитие артроза и остеоартроза;
- подвывих в плюснефаланговом суставе;
- изменения, происходящие во всех тканях стопы, способствующие ограничению подвижности;
- инфицирование раневой поверхности;
- образование спаек между сухожилием и суставом, которые делают искривление фаланги необратимым;
- повреждение нервных структур;
- рецидив патологии.
Осложнения чаще всего возникают у тех пациентов, которые страдают от сахарного диабета, заболеваний эндокринной системы, а также курят. Именно поэтому специалисты рекомендуют в целях предотвращения осложнений отказаться от вредных привычек и своевременно проходить обязательные обследования и курсы лечения.
Причины молоткообразной деформации пальцев стопы
Эти мышцы крепятся с помощью сухожилий к средней и ногтевой фаланге пальцев стопы. Коротая мышца крепиться к внутренней части проксимальной фаланги пальца.
Основные причины молоткообразной деформации пальцев стопы:
- Нарушение мышечного равновесия;
- Неправильная походка;
- Генетическая предрасположенность к деформации стоп;
- Заболевания суставов;
- Артрит;
- Натяжение сухожилия, которое не дает выпрямиться пальцу;
- Второй палец стопы длиннее других;
- Неправильно подобранная обувь;
- Высокий свод стопы;
- Плоскостопие.
Молоткообразные пальцы ног — это патология всех пальцев стопы, за исключением большого, при которой происходит их деформирование: они искривляются и становятся похожими на молоточки. Чаще всего встречаются молоткообразные искривления второго или третьего пальца на ноге.
Скрюченные пальцы на ногах всегда сопровождают более сложное заболевание — изменение формы самой стопы, вызванное развивающимся плоскостопием или другим заболеванием стоп.
Спровоцировать развитие этого недуга способны следующие болезни:
- псориаз;
- атеросклероз;
- ревматоидный артрит;
- сахарный диабет;
- ожирение.

Негативным фактором развития болезни часто становится постоянное ношение обуви с узким мыском и на высоких каблуках.
Первопричиной возникновения молоткообразных пальцев на ногах можно назвать доминирующее натяжение связок, ответственных за сгибание, и ограничение подвижности суставов. Со временем суставы начинают жестко фиксироваться в одном и том же изогнутом крючком положении.
Молоткообразные пальцы наиболее часто сопутствуют серьезным болезням стоп, например, плоскостопию, полой стопе, вальгусной деформации, а также ДЦП, полиомиелиту и многим другим болезням.
Постепенно начинает формироваться привычный подвывих фаланг деформированного пальца, что вызывает развитие остеоартроза. У человека меняется походка и, соответственно, от неправильной ходьбы под головками плюсневых костей разрастаются болезненные натоптыши, а с тыльной стороны пальцев образуются мозоли, причиной которых является непрерывное трение деформированных болезнью пальцев о внутреннюю поверхность тесных ботинок или туфель.
При молоткообразной деформации пальцев стоп больной может испытывать сильные боли, появляющиеся обычно во время движения и усиливающиеся при попытке подняться на цыпочки. Преимущественно причиной возникновения таких болей является деформирующий артроз.
При затяжном течении молоткообразной деформации у больного появляются трудности с передвижением. А неестественно изогнутые пальцы ног упираются в различные места внутри обуви, постоянно испытывая сильное трение. В этих местах возникают раздражения, незаживающие потертости и даже кровоточащие ранки и язвочки.
- Наследственность и деформация халлюкс вальгус (косточка на стопе);
- Ношение тесной узкой обуви, наиболее вероятные причины, развития молоткообразной деформации пальцев стопы;
- Высокие каблуки могут также вызвать деформацию.
Хотелось бы уточнить, чтосмолоткообразная деформация формируется в течение длительного времени, от года и более. У некоторых пациентов с греческим типом стопы может развиться молоткообразная деформация стопы ввиду превалирования длины 2–го пальца над остальными.

Патологии могут подвергаться все пальцы нижних конечностей, кроме большого. Молоткообразные пальцы на ногах – деформация, которая возникает под действием следующих факторов:
- наследственная предрасположенность;
- ношение обуви на высокой платформе или каблуках, с зауженным носком, которая травмирует и сдавливает стопы;
- наличие лишнего веса, что создает усиленную нагрузку на стопы;
- сахарный диабет;
- ревматоидный артрит;
- ДЦП;
- атеросклероз;
- плоскостопие;
- атеросклероз;
- полиомиелит;
- особенности анатомии пальцев, например, преобладание длины второго пальца стопы над длиной остальных или вальгусная деформация (выпирающие косточки на больших пальцах ног).
Упомянутые выше заболевания способствуют деформации пальцев, поскольку провоцируют нарушение обменных процессов в организме.
Патология может быть фиксированной и нефиксированной. В первом случае речь идет о деформации, которую невозможно выровнять даже с помощью рук. При нефиксированной деформации искривление поддается выпрямлению вручную.
Профилактика деформации пальцев ног
Профилактические рекомендации следует соблюдать не только тем, кто хочет избежать деформации, но и пациентам, которые уже перенесли операцию по устранению патологии. Чтобы предупредить развитие патологии, необходимо:
- Носить удобную обувь. Она должна подходить по размеру, не быть чересчур узкой и тесной. Пальцы не должны подвергаться трению и сдавливанию. Высота каблука на обуви не должна превышать 5 см. Идеальный вариант – 2 см.
- Носить ортопедические стельки, если имеется плоскостопие или другие проблемы ортопедического характера.
- Выполнять гимнастические упражнения, уделяя особое внимание области стоп.
- Регулярно проходить обследования и соблюдать рекомендации по лечению при заболеваниях эндокринной, иммунной либо нервной системы.
- Питаться правильно, сбалансировано, употреблять достаточное количество витаминов и минеральных веществ;
- Стараться чаще ходить пешком.
Молоткообразная деформация пальцев стопы – явление, которое ухудшает качество жизни и ограничивает подвижность. С патологией необходимо бороться, так как она способна вызывать осложнения. В зависимости от сложности случая, используются консервативные или оперативные методы терапии.
Чтобы не допустить такого отклонения, как молоткообразные пальцы, необходимо регулярно выполнять профилактику. Важно носить удобную обувь без высоких каблуков и танкеток. Если наблюдается плоскостопие, то применяются специальные ортопедические стельки.

Ежедневно стоит выполнять несложную гимнастику. Важной профилактической мерой служит правильный рацион, чтобы ткани получали все необходимые витамины и минералы. Если есть дисфункции щитовидки, нервной системы или внутренних органов, то необходимо обращаться к врачу и проводить лечение основной патологии.
Реабилитация после операции на молоткообразном пальце
Хирургическое лечение молоткообразной деформации пальцев стопы:
- Симптоматическое. Данное лечение направлено на удаление всех костных наростов и выступов. Данное оперативное вмешательство достигает отличных результатов лечения за короткий промежуток времени. Но существуют случаи, когда деформация пальцев после данного вида лечения появляется опять через несколько лет.
- Радикальное. Данное лечение направлено на глубокую пластику костей и связок. При оперативном вмешательстве производят формирование поперечного свода стопы, так же ликвидируют плоскостопие (одна из главных причин молоткообразной деформации пальцев). Это лечение носит более долгий реабилитационный период, чем при симптоматическом лечении, но оно является значительно эффективнее.
Высококвалифицированные врачи нашего центра ортопедии многие годы практикуют хирургические операции по коррекции молоткообразной деформации пальцев стопы. Наши врачи применяют только самые современные методики хирургического лечения (дистальная остеотомия плюсневой кости, проксимальная остеотомия плюсневой кости, транспозиция сухожилия сгибателя пальцев и многое другое). После проведенных хирургических манипуляций на ногу накладывается гипсовая повязка на 4-5 недель.
-

Подготовка у операции при молотко-
образной деформации пальцев стопы
-

Проведении операции при молотко-
образной деформации пальцев стопы
Рецидивов возникновения молоткообразной деформации пальцев стопы после лечения в нашем Центре травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России не возникало.
При первых симптомах молоткообразной деформации пальцев стопы немедленно обратитесь в наш Центр травматологии и ортопедии клинической больницы № 85 Федерального медико-биологического агентства России для немедленной медицинской помощи.
Иногда достаточно предупредить возникновения ортопедических проблем, чем долго лечить их. Возможно, вам понадобится просто подобрать правильную обувь и научиться технике профилактического массажа. Врачи нашего ортопедического центра всегда готовы помочь Вам.
- В большинстве случаев коррекция положения пальцев при оперативном вмешательстве достигается за счет резекции межфалангового сустава.
- В процессе операции иссекается болезненная мозоль с пальца.
- Палец выравнивается и в него вставляется спица, которую извлекают через месяц после операции.
- Если молоткообразная деформация пальцев стопы усугубляется вальгусной деформацией, то одновременно проводится коррекция и этой патологии в процессе операции.
- В некоторых случаях показана остеотомия – намеренный перелом стопы в нужной зоне, с целью устранения деформации кости.
- Фиксация плюсневой кости после остеотомии осуществляется за счет специальных винтов Барука или Герберта.
- Благодаря фиксации этими винтами, пациент в специальной обуви может ходить сразу же после операции.
Молоткообразная деформация пальцев может быть устранена с помощью операции. Более того, тяжелые и деформации средней тяжести можно устранить только с помощью операции. По большому счету устранить деформацию не представляет большого труда.
Операция выполняется под проводниковой или местной анестезией. Это означает, что стопа не будет чувствовать боль, но пациент может быть в сознании. Если оперируемый беспокоится или боится операции, то анестезиолог обеспечивает седативный эффект, чтобы пациент расслабился.
Мы в своей практике используем методы коррекции деформации пальцев: открытые и чрескожные (миниинвазивные) методики операций.

Открытые методики через небольшие разрезы и миниинвазивные через проколы кожи 2 мм. В зависимости от тяжести и продолжительности деформации, существует несколько методов.
- Если деформация и мозоль образовались ввиду более длинного 2-го пальца стопы, то одновременно с устранением деформации выполняется его укорочение.
- Если проксимальный межфаланговый сустав значительно деформирован, то движения в нем практически отсутствуют. В таком случае выполняется удаление части сустава и его артродез (фиксация в прямом положении для сращения кости). Тем самым устраняется деформация пальца. При этом в некоторых случаях выполняется фиксация пальца спицами или специальными металлоконструкциями.
Установка спиц, винтов из титанового сплава или биодеградируемых имплантатов наиболее часто используется для фиксации кости до того момента пока они срастаются. Спицы удаляются примерно через 1 месяц недель после операции.
Ее удаление не вызывает боли, скорее просто неприятное чувство. Винты удаляют, как правило через 6-12 месяцев после операции. Существуют титановые внутрикостные имплантаты, разработанные специально для таких операций, но есть один минус, что они остаются в кости навсегда.
Учитывая нецелесообразность удаления внутикостных титановых имплантатов, были разработаны материалы, которые рассасываеются в течение 2-х лет в кости. Так называемые биодеградируемые винты, пины. С помощью их выполняется все больше и больше операций. Паиценту очень удобно, что фиксатор не нужно удалять, по сути, выполняя вторую операцию.
Восстановление после операции по устранению молоткообразной деформации пальцев стопы, как правило, зависит от метода выполненной операции. Во всех случаях, лечение занимает около 4-6 недель, у здоровых людей, и нет каких либо способов, чтобы ускорить этот процесс до 1-2-х недель, как бы этого не хотелось.
Пациенты часто возвращаются к нормальной деятельности и обуви с 3-ей недели после операции, при небольшой степени деформации. После простой операции восстановление может быть очень быстрым. Факторы, которые могут продлить восстановление, являются возраст, курение, несоблюдение рекомендаций по ограничению нагрузок в раннем послеоперационном периоде.
Симптомы молоткообразной деформации пальцев стопы
У пациентов с молоткообразной деформацией пальца может появиться боль в переднем отделе стопы, тыльной поверхности пальца в области проксимального межфалангового сустава. Избыточное давление от обуви на деформированный палец или пальцы может привести к образованию стержневой мозоли.
Некоторые люди не могут признать, что у них есть молоток палец ноги, думая, что всему виной тесная обувь. Боль часто усугубляется в тесной модельной обуви, особенно в обуви с высоким каблуком, которые так любят носить наши женщины.

- болезненные ощущения в поврежденной фаланге, которые становятся сильнее после продолжительной ходьбы или ношения обуви;
- формирование мозолей на верхнем участке подвижного сочленения;
- отечность, краснота и жгучее чувство в области повреждения;
- невозможность самостоятельно выпрямить палец.
Основные симптомы молоткообразной деформации пальцев стопы:
- Второй палец стопы согнут;
- Пальцы находятся в согнутом положении;
- Ногтевая фаланга смотрит вниз;
- Натяжение сухожилий;
- Вальгусная деформация большого пальца стопы;
- Боли в пальцах.
Если у человека наблюдается хотя бы один из перечисленных ниже признаков, велика вероятность, что у него может начать прогрессировать молоткообразная деформация пальцев:
- Более длинный, чем первый, второй палец ноги, изогнутый таким образом, что ногтевая фаланга смотрит в пол.
- На искривленном пальце ощущается значительное напряжение сухожилий, которое не позволяет пальцу полностью выпрямиться.
- Наличие косточек на больших пальцах ног, или по-научному вальгусная деформация, при этом, когда нога находится в обуви, второй палец постоянно придавливается первым.
Обнаружив у себя хотя бы один из этих симптомов, следует незамедлительно посоветоваться с врачом-ортопедом, который произведет визуальный осмотр стоп и их пальпацию. При необходимости подтверждения клинической картины назначается рентген с трех проекций. Только после этого врач назначит необходимое лечение.
Молоткообразная деформация пальцев стопы разделяется на:
- Нефиксированную, когда молоткообразный палец еще легко выправляется руками.
- Фиксированную, то есть стойкую деформацию, которую без операционного вмешательства выпрямить уже нельзя.
Характерные признаки патологии
Молоткообразная деформация – это состояние, при котором пальцы меняют форму, становясь похожими внешне на молоточки. Происходит это потому, что они выгибаются в среднем суставе, при этом фаланга опускается вниз.
Деформации пальцев на ногах создают ощущение натяжения, из-за которого становится невозможно распрямить их.
Для молоткообразных пальцев на ногах характерны следующие признаки:
- деформированный палец не может принимать прямого положения самостоятельно;
- на патологически измененных пальцах формируются костные мозоли и язвы;
- выраженный болевой синдром: интенсивность неприятных ощущений повышается при ходьбе, боль локализуется в переднем отделе стопы, а также в области головок плюсневых костей;
- образование натоптышей на подошвенной поверхности стоп, а также на поверхности кожи межфаланговых суставов.
Чаще всего искривлению подвергается второй палец нижней конечности.






Оставить комментарий