- Возможные осложнения
- Грыжа Шморля грудного отдела позвоночника — описание
- Грыжа Шморля и беременность
- Диагностика
- Диета при грыже пищевода
- Понедельник
- Вторник
- Четверг
- Пятница
- Суббота
- Воскресенье
- Суп с кабачками
- Классификация
- Единичные узелки
- Клиническая картина
- Лечение паховой грыжи у детей
- Лечение паховой грыжи у женщин
- Лекарства
- Оперативное лечение
- Медикаментозное лечение паховой грыжи
- Методы лечения ↑
- Курс гирудотерапии
- Лечебная гимнастика
- Народные методы терапии
- Отзывы о лечении грыжи в Израиле
- Причины возникновения
- Причины развития грыжи Шморля
- Профилактические меры
- Берут ли в армию?
- Рецепты диеты при грыже
- Суп-пюре из овощей
- Куриный суп с сыром
- Симптомы и лечение грыжи Шморля грудного отдела позвоночника
- Этиология. Развитие болезни «Грыжа Шморля»
Оглавление
- 1 Возможные осложнения
- 2 Грыжа Шморля грудного отдела позвоночника — описание
- 3 Грыжа Шморля и беременность
- 4 Диагностика
- 5 Диета при грыже пищевода
- 6 Классификация
- 7 Клиническая картина
- 8 Лечение паховой грыжи у детей
- 9 Лечение паховой грыжи у женщин
- 10 Медикаментозное лечение паховой грыжи
- 11 Методы лечения ↑
- 12 Народные методы терапии
- 13 Отзывы о лечении грыжи в Израиле
- 14 Причины возникновения
- 15 Причины развития грыжи Шморля
- 16 Профилактические меры
- 17 Рецепты диеты при грыже
- 18 Симптомы и лечение грыжи Шморля грудного отдела позвоночника
- 19 Этиология. Развитие болезни «Грыжа Шморля»
Возможные осложнения
При грыже Шморля грудного отдела позвоночника возможны следующие осложнения:
- искривления позвоночника;
- переломы позвоночника;
- межпозвоночные грыжи;
- болезнь Бехтерева;
- остеохондроз в грудном отделе;
- радикулит грудного отдела позвоночник;
- ревматоидный артрит грудного отдела позвоночника.
Если человек обнаружит у себя данный диагноз, то необходимо предупредить развитие осложнений – увеличения грыжи. Поэтому самое первое правило – это снижение физических нагрузок, в том числе свести на нет силовые нагрузки.
Грыжа Шморля не является опасным заболеванием, если своевременно провести адекватное лечение. Если признаки ее проявления игнорируются, то последствия могут предстать в виде компрессионного перелома, возникновения межпозвоночной грыжи, корешкового синдрома, развития двигательных патологий и др.
Межпозвоночная грыжа сопровождается сильными болями в спине, груди, частыми проявлениями парестезии (покалывание, мурашки), онемением в некоторых частых тела.
В любой ситуации патологии позвоночника являются серьёзной проблемой. Даже небольшое выпячивание – нарушение целостности позвонка.
Грыжа Шморля в грудной области чревата следующими осложнениями:
- со временем наблюдается всё большее обезвоживание межпозвоночного диска на фоне возрастных изменений, что увеличивает вероятность формирования остеохондроза. Отсутствие лечения может привести к переходу выпячивания в полноценную межпозвоночную грыжу;
- компрессионный перелом повреждённого позвонка, что приведёт к поражениям нервных окончаний, параличу, другим серьёзным осложнениям.
Специалисты рекомендуют своевременно обратиться за медицинской помощью во избежание резко негативных осложнений.
Для профилактики важно регулярно заниматься спортом, плавать, вести здоровый образ жизни, избегать травматических повреждений грудного отдела, исключить поднятие тяжестей. Грыжа Шморля не приговор, при правильной терапии можно обезопасить пациента от появления осложнений. Берегите здоровье, своевременно обращайтесь к доктору и не занимайтесь самолечением.
Грыжи и протрузии диска в грудном отделе, как правило, трудно поддаются лечению. В следующем ролике специалист показывает самые эффективные и проверенные упражнения из своей практики для восстановления здоровья грудного отдела позвоночника:
- Болезнь Бехтерева (5)
- Грыжа (18)
- Диагностика (14)
- Другие заболевания (76)
- Межреберная невралгия (7)
- Остеохондроз (30)
- Симптомы (131)
- Спондилез (7)
- Спондилоартроз (7)
- София — Как принимать хвойные ванны: показания и противопоказания к лечебных процедурам для лечения патологий опорного столба1
- Анна — Наиболее частые причины боли в шее и плечах: лечение дискомфортных ощущений медикаментами и другими эффективными методами3
- Зоя Викторовна — Один из важных элементов терапии при заболеваниях позвоночника — хондропротекторы: список препаратов для замедления разрушения хрящевой ткани1
- Елена — Наиболее частые причины боли в шее и плечах: лечение дискомфортных ощущений медикаментами и другими эффективными методами3
- Елена — После рождения ребенка болит поясница4
Грыжа Шморля грудного отдела позвоночника — описание
Грыжа Шморля – изменение в структуре позвоночника, протекающее бессимптомно, появляющееся в результате вдавливания диска в позвонок. Названо это заболевание по имени своего первооткрывателя, доктора Кристиана Шморля.
Часто встречается врожденная форма данного заболевания, но лечения она, как правило, не требует. Неприятные и болевые ощущения при таком диагнозе связаны с тем, что нарушается статика столба позвоночника, что приводит к дегенеративным изменениям. И впоследствии к дисфункции межпозвоночного диска.
Распространенным явлением приходится врожденность этой болезни, при которой лечение не нужно. Болевой синдром и дискомфорт, сопровождающие ее, взаимосвязаны с нарушением статики позвоночника. А это становится причиной дегенеративных изменений и в дальнейшем уже нарушений дисков между позвонками.
Грыжа Шморля и беременность
Если во время беременности была диагностирована грыжа Шморля, то будущей маме не стоит особо переживать, так как с данным диагнозом можно спокойно выносить и родить здорового и крепкого малыша.
Для предотвращения появления болевых ощущений в позвонке, который и без грыжи испытывает на себе колоссальную нагрузку, будущей маме нужно приобрести специальный корсет или поддерживающий пояс, уменьшающий воздействие на позвонок.
При обнаружении грыжи Шморля до беременности, женщине необходимо заняться укреплением мышечного корсета спины.
Грыжа Шморля и беременность совместимы. В особенности если до беременности грыжа себя никак не проявляла. Но в любом случае, при обнаружении во время беременности грыжи Шморля необходимо находиться под особым контролем врача (ортопед, невролог, акушер-гинеколог) и очень себя беречь. Т.к.
во время беременности нагрузка на позвоночник значительно возрастает. Возможно, во время беременности возникнет необходимость носить поддерживающий пояс, корсет или бандаж, а также ходить в бассейн. Все эти мероприятия будут очень полезны как для беременной, так и для будущего ребенка.
Диагностика
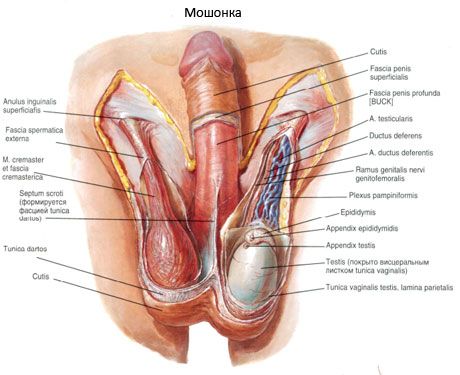
При жалобах пациента на боли в области груди специалист назначает комплексное обследование.

Обязательно для установки диагноза назначается магнитно-резонансная томография.
Для того чтобы поставить диагноз, необходимо пройти рентгенографическое исследование, осмотр у невропатолога. Обязательно назначается компьютерная (КР) или магнитно-резонансная (МРТ) томография, чтобы исключить наличие межпозвоночной грыжи.
При беседе с врачом следует максимально подробно описать те процессы, которые протекают в организме, а также постараться определить, как давно они наметились, с какой интенсивностью себя проявляли и пр.
При посещении невролога и ортопеда клиническая картина дополняется показателями рефлексов, объемом движений и уровнем чувствительности.
Нарушения в позвоночном столбе можно выявить аппаратными методами. Так, на рентгеновских снимках специалист может увидеть признаки такого заболевания, как остеохондроз, которое начало развиваться в грудной части.

На рентгеновских снимках специалист может увидеть признаки остеохондроза, который начал развиваться в грудной части.
Диагностика заболевания основывается на:
- жалобах больного на наличие болевых ощущений, их локализации и зависимости от положения позвоночника и воздействия на него физических нагрузок;
- визуальном осмотре на наличие в районе появления боли покраснения и отека мягких тканей, а также искривления позвоночника;
- изучении истории болезни (были ли раньше травмы и заболевания позвоночника) и наследственности пациента (появлялись ли грыжи Шморля грудного отдела у кого-то в роду).
Но главными методами диагностики этой патологии являются:
- рентгенография (основной способ выявления грыжи Шморля);
- магнитно-резонансная томография;
- компьютерная томография.
Последние две процедуры назначаются дополнительно, больше не для выявления грыжи Шморля, а для убеждения в наличии или отсутствия межпозвоночной грыжи.
Своевременная диагностика помогает избежать развития осложнений в будущем. На это также оказывает значительное влияние корректировка течения развития грыж в грудном отделе и активное лечение. Для обнаружения на ранних этапах их развития используются рентгенологические снимки, компьютерная и магнитная томография. В качестве вспомогательных методов применяются костная денситометрия вкупе с допплерографией.
Для диагностики этого заболевания необходимо записаться на прием к терапевту, травматологу и хирургу. Во время осмотра вам нужно рассказать все симптомы и визуально продемонстрировать локализацию болевых ощущений.
Обратите внимание: в исключительных случаях может понадобиться консультация вертебролога, невролога или ортопеда.Осмотр пациента врачом терапевтом, хирургом или травматологом. Включает в себя опрос, сбор жалоб, истории возникновения заболевания и внешний осмотр, который заключается в прощупывании позвоночника в грудном отделе и установления локализации поражения.
Лабораторное исследование:
- общий анализ крови;
- общий анализ мочи;
- глюкоза крови;
- биохимические исследования (общий и прямой билирубин, общий белок и его фракции, уровень трансаминаз – АЛТ, АСТ, щелочная фосфатаза, тимоловая проба, мочевина, креатинин).
Инструментальное обследование:
- рентгенография позвоночника в грудном отделе, позволяет выявить грыжу Шморля и определить ее локализацию;
- КТ (компьютерная томография) позвоночника в грудном отделе, позволяет выявить грыжу Шморля, установить ее точную локализацию и глубину поражения;
- МРТ (магнитно — резонансная томография) позвоночника в грудном отделе, позволяет выявить причину заболевания, глубину поражения и осложнения, вызванные основным заболеванием.
Диагноз ставится на основании:
- опроса больного: на что он жалуется;
- есть ли болевые ощущения, их локализация и выраженность, зависимость от физических нагрузок и утихание боли в лежачем положении;
- есть ли болевые ощущения, их локализация и выраженность, зависимость от физических нагрузок и утихание боли в лежачем положении;
- осмотра области позвоночника на предмет наличия искривлений, отечности тканей.

Дополнительных методов исследований:
- рентгенографии – основополагающий метод для постановки диагноза;
- компьютерной томографии и магнитно — резонансной томографии – проводятся с целью убедиться, что клинику дает не межпозвоночная грыжа или другая патология (особенно при болевых проявлениях в области грудного и шейного отделов позвоночника).
Диета при грыже пищевода
Понедельник
- 1 завтрак Яйцо всмятку, 60-80 г нежирного творога, зеленый чай
- 2 завтрак Запеченное яблоко, стакан клубнично-бананового фреша
- Обед Легкий овощной с кусочком белого куриного мяса без кожицы и сухариками, рисовая каша с говяжьей тефтелькой
- Полдник Стакан йогурта
- 1 ужин Рыба, запеченная в фольге с любимыми травами, салат из вареной свеклы и кусочков яблок, тост из бездрожжевого хлеба
- 2 ужин Половинка банана, нежирный сладкий сырок с курагой, яблочный сок
Вторник
- 1 завтрак Овсяная каша с ягодами, кусочек рассольного сыра
- 2 завтрак Суфле из банана
- Обед Суп-пюре из тыквы, разварная гречневая каша с паровой куриной котлетой, жидкий фруктовый кисель
- Полдник Творожная запеканка, яблочно-морковный сок
- 1 ужин Мясной пудинг с молочным соусом, чай с бергамотом
- 2 ужин Стакан нежирного молока, галетное печенье, размоченное в молоке
- 1 завтрак Диетические сырники из творога и овсяных хлопьев, запеченные в духовке, мятный чай
- 2 завтрак Салат из яблок и бананов, кусочек пастилы
- Обед Рисовый суп с цветной капустой, салат из огурца и зеленого салатного перца, тост
- Полдник Творог с кусочками фруктов и ягод
- 1 ужин Картофельное пюре, кусочек отварной рыбы, комбинированный салат из овощей
- 2 ужин Паровой омлет, травяной чай
Четверг
- 1 завтрак Молочная рисовая каша, желе
- 2 завтрак Яблоко, запеченное с медом, печенье
- Обед Рыбно-овощной суп, ячневая каша с тефтельками, зеленый чай
- Полдник Стакан ряженки, зефир
- 1 ужин Салат-желе с мясом и овощами,
- 2 ужин Стакан простокваши, печенье с повидлом
Пятница
- 1 завтрак Молочная гречневая каша, тост, некрепкий чай
- 2 завтрак 1-2 банана
- Обед Говяжий суп, картофельное пюре с паровой котлетой и салатом из овощей
- Полдник Творожное суфле, кисель
- 1 ужин Овощное рагу (без обжаривания овощей), зеленый чай с медом
- 2 ужин Молочный кисель, печенье
Суббота
- 1 завтрак Овсяная каша с распаренной курагой и медом, травяной чай
- 2 завтрак Яблоко, запеченное в медом и творогом, кусочек рассольного сыра
- Обед Овощной суп-пюре, гречневая каша с тефтельками и молочным соусом
- Полдник ленивые вареники из творога и манки, фруктовый кисель
- 1 ужин Рыба, запеченная с овощами, фруктовое желе
- 2 ужин 50 г творога, стакан йогурта
Воскресенье
- 1 завтрак Молочная рисовая каша, запеченное яблоко, травяной чай
- 2 завтрак Салат из отварной свеклы и кураги
- Обед Суп-пюре из курицы и овощей, ячневая каша с паровой котлетой
- Полдник Овсянка с творогом и фруктами
- 1 ужин Салат из отварных овощей и мяса, кисель
- 2 ужин Фруктовый салат с йогуртом, ромашковый чай
Вариантов меню диеты при грыже пищевода великое множество, ведь выбор продуктов для него можно считать вполне достаточным. Но нужно учитывать, что салат из овощей, запеканки, пудинги – это блюда, которые больше подходят для периода восстановления, в то время как суп-пюре, кисели и жидкие блюда вполне допустимы при обострении грыжи пищевода.
В интернете можно найти уйму рецептов низкокалорийных блюд из полезных продуктов, которые прекрасно подходят для диетического питания. Но болезнь будет переноситься несколько легче, если ее воспринимать как толчок для полета фантазии, ведь из одного и того же набора продуктов можно придумать несколько совершенно разных блюд, вкус которых будет зависеть от способа приготовления и вкусовых добавок (фрукты, зелень, сушеные травы).
Например, популярное диетическое блюдо «запеченное яблоко» можно разнообразить, добавляя в вырезанное углубление мед, творог, кусочки кураги. А вариантов приготовления столь любимой англичанами овсянки и того больше.
Она вкусна и на молоке, и на воде с медом и различными фруктово-ягодными наполнителями. Овсяные хлопья можно добавлять сырники и запеканки, печь из них вкусное и полезное овсяное печенье, предварительно смолов в муку, чтобы после выпекания не образовалось твердых комков.
Готовя овощные салаты, можно приправлять их небольшим количеством гималайской розовой соли, что будет придавать блюдам некую пикантность. В качестве заправки можно использовать качественные рафинированные растительные масла и нежирный йогурт.
Такое сочетание никак не портит вкус блюда, а наоборот привносит в него нежные молочные нотки. А в сочетании с яичным желтком масло и йогурт составляют вполне достойную конкуренцию майонезу и могут заменять его в салатах из отварных овощей. В период ремиссии можно добавлять заправку и в салаты из свежих овощей.
Фруктовые салаты можно заправлять йогуртом и медом. Творог также хорошо сочетается с этими продуктами и становится не таким сухим и пресным, а добавляя в него фрукты и ягоды можно получить настоящий ресторанный десерт.
Недостаток соли и сахара в диетических блюдах можно компенсировать медом, натуральными неострыми приправами, добавлением ароматных трав и красивым дизайном блюда. Доказано, что красиво украшенное блюдо кажется аппетитнее и вкуснее, чем наложенная беспорядочной горкой кучка овощей или перемешанный с вареньем или фруктами творог.
Но стоит лишь на тарелке с творогом при помощи тех же фруктов и варенья нарисовать улыбающуюся мордашку, и жизнь покажется намного интереснее и ярче, несмотря на болезнь и необходимость соблюдать диету.
Питание в лечении многих заболеваний играет не последнюю роль в восстановлении организма. Перед операцией больному следует набраться сил, поэтому рацион должен быть разноплановым, богатым витаминами и минералами. Питание после удаления паховой грыжи преследует несколько иные цели.
В послеоперационный период, чтобы снизить нагрузку на прооперированную зону, человек должен питаться таким образом, чтобы не возникло никаких проблем с опорожнением. Так как понос, запор, так и вздутие кишечника приводит к повышенному дискомфорту и нагрузкам системы пищеварения, к которой относится и кишечник.
В этот период следует кушать не реже четырех – шести раз в сутки. При этом голодание, как и переедание не приветствуется. Правильное составление рациона даст возможность не допустить в постоперационный период развития осложнений. При этом реабилитация идет много легче.
Одним из основных пищевых элементов восстановительного послеоперационного периода является белок. Поэтому диета после удаления паховой грыжи, в своей основе базируется на:
- Курином мясе.
- Крупах, особенно гречке.
- Рыбе, предпочтение отдается морской.
- Морепродуктах.
- Куриных яйцах.
- Овощи и фрукты, не вызывающие повышенного газоотделения.
- Обезжиренном твороге.
- Молоке пониженной жирности.
- Оливковое масло.
- И другое.
Белок – очень важный «строительный элемент» человеческого организма. Именно он даст силы и возможности для быстрейшего восстановления.

Ряд продуктов необходимо наоборот исключить из рациона такого больного. Под запрет попадают продукты, вызывающие повышенное газообразование, понос или запор:
- Конфеты и шоколад.
- Бобовые.
- Сладкие фрукты и ягоды.
- Капуста (особенно квашенная).
- Кофе и крепкий чай. Можно на время заменить на кофе из цикория.
- Кисломолочные продукты.
- Алкоголь.
- Никотин.
- Следует снизить потребление овощей.
- Копченые блюда.
- Сдоба.
- Газированные напитки.
- Жирная пища.
- Йогурт.
Если придерживаться диеты, которая была рекомендована доктором, можно избежать многих неприятностей послеоперационного периода.
В некоторых случаях паховая грыжа у женщин является результатом регулярных запоров, поэтому правильное питание относится к основным профилактическим мерам. В рационе должно преобладать достаточное количество клетчатки, которая улучшает работу кишечника.
После операции в первые несколько дней также назначается специальная диета, пища должна быть жидкой, в теплом виде (диетические бульоны, отвары трав, овощные супы, фруктовые и ягодные соки, каши, яйца всмятку, омлеты белковые).
Соблюдать диету после операции нужно всего несколько дней, однако следует отрегулировать свой дальнейший рацион и исключить кофеин, алкоголь, шоколад, жирную пищу и кушать небольшими порциями.
Соблюдается диета после удаления паховой грыжи, диета после удаления пупочной грыжи, а также диета после удаления грыжи живота (абдоминальной грыжи) в первые дни после операции и в течение всего периода реабилитации. Эти диеты ничем друг от друга не отличаются.
О рекомендуемых и противопоказанных продуктах мы уже сказали, и теперь несколько слов о лечебной диете №0в, которую определяют также как диета 1б хирургическая. Это именно то питание, которое с точки зрения врачей больше всего подходит как диета после удаления грыжи.
При данной диете следует принимать пищу до 6 раз в течение дня; общая энергетическая ценность должна составлять около 2400 ккал. По ежедневному химическому составу диета после грыжи выглядит так: не более 90 г белков, около 70 г жиров, 300-350 г углеводов, поваренной соли – до 10 г, жидкости (в виде воды) – не менее 1,5 л.
Учитывая рекомендуемые продукты и исключая продукты противопоказанные, меню диеты после грыжи (пупочной, паховой или абдоминальной) может иметь примерно такой вид:
- На завтрак: рисовая каша на воде пополам с молоком, некрепкий чай с медом.
- На второй завтрак: нежирный творог со сметаной.
- На обед: куриный суп с вермишелью, паровая рыба с картофельным пюре, компот.
- На полдник: ягодный кисель.
- На ужин: паровая котлета с гречневой кашей, салат из моркови с оливковым маслом.
Второй вариант меню на день:
- На завтрак: каша из овсяных хлопьев, кофейный напиток с цикорием, сухарики.
- На второй завтрак: яйцо всмятку, чай, ломтик подсушенного хлеба.
- На обед: овощной суп, паровая телятина с салатом, зеленый чай.
- На полдник: запаренные кипятком сухофрукты.
- На ужин: картофельная запеканка с отварной индюшатиной, отвар шиповника.
Третий вариант меню:
- На завтрак: гречневая каша с молоком, чай, хлеб с фруктовым джемом.
- На второй завтрак: чай с галетным печеньем.
- На обед: картофельный суп-пюре, отварное куриное филе с овощами, компот.
На полдник: кефир.
На ужин: макароны с сыром, овощной салат, отвар шиповника.
Суп с кабачками

Для этого супа нужно два небольших молодых кабачка, очищенных от кожуры и нарезанных кубиками, и натертую на мелкой терке небольшую морковку положить в подсоленный кипяток (примерно 1 литр) и варить 10 минут.
- Рыбный суп
- 1-2 тушки речной или морской рыбы
- Лук – 1 шт.
- Морковка – 1 шт.
- Лавровый лист
- Укроп
Классификация
Чаще всего грыжу классифицируют по месту локализации:
- в грудном отделе позвоночника — часто возникающая грыжа;
- в поясничном отделе позвоночника, менее часто возникающая грыжа;
- срединная грыжа Шморля;
- множественная грыжа, когда их возникает несколько.
Выделяют множественные и мелкие грыжи Шморля. Грыжи больших размеров образуются в крупных межпозвоночных дисках, мелкие грыжи формируются в позвонках поменьше (грудной и шейный отдел). Также грыжи могут быть осложнёнными и неосложнёнными.
В зависимости от местоположения грыжи – она может быть центральной или же боковой, а также передней или же задней. А с учетом новообразований она может быть, как одиночная, так и множественной. Многое в данном вопросе определяет первопричина патологических изменений.
Узелки Шморля возникают из-за огромного количества причин. Заслуживают упоминания следующие факторы:
-
- Заболевания костно-мышечного аппарата (остеопения, кифоз, остеопороз);
- При остеопорозе происходит снижение прочности костной ткани. Как следствие – сам диск позвоночника будет давить на само тело позвоночного столба. Провоцируя негативную симптоматику и появление грыжи;
- Некоторые врожденные позвоночные искривления также усложняются грыжей Шморля. Примером являются переднезадние, боковые виды искривления, как патологический лордоз, сколиоз, кифоз;
- Заболевания костно-мышечного аппарата (остеопения, кифоз, остеопороз);
- Изменения в губчатой ткани тел позвонков. Они передаются по наследству – если в семье ранее диагностировали у близких родственников данную патологию, то вероятность развития у пациента возрастает в полтора-два раза;
- Беременность, а также период кормления грудью. Гормональная и физиологическая перестройка в организме может спровоцировать рост и развитие грыжи;
- Интенсивные регулярные физические нагрузки (упражнения с «железом», перенос тяжестей).
Делятся на единичные и множественные.
Множественные узелки встречаются чаще (примерно в 70% случаев). Их отличает то, что межпозвоночные диски входят в позвонки сразу в нескольких местах. Такая разновидность грыж сопровождается достаточно сильными болевыми ощущениями. Их основные симптомы – это:
- Хронические мучительные боли, которые усиливаются в стоячем или сидячем положении;
- Быстрая утомляемость;
- Нарушения сна.
Множественные узелки Шморля
Единичные узелки
Что же касается единичных узелков, то они обычно являются симптомом заболевания Шойерман-Мау (это разновидность кифоза). Проявляется недуг сильными болями в районе хребта. Они обычно возникают, когда человек работает сидя в течение длительного времени или долго стоит.
Рассмотрим некоторые существующие разновидности протрузий, которые различаются в зависимости от локализации и характера выпячиваний.
Наиболее опасный вариант патологии. Чаще встречается в поясничной зоне позвоночника. Отличие данной протрузии от других её разновидностей в том, что при таком нарушении выпячивание направлено в сторону канала спинного мозга.
Это означает, что при определенных условиях сдавливание спинного мозга возможно даже при небольших размерах выпуклости. Это чревато развитием значительного болевого синдрома, особенно после чрезмерной двигательной активности или неудобного и неправильного положения спины.
Во время рецидива патологии боль может причинить даже глубокий вдох или покашливание. Симптомы дорзальной протрузии все же не являются глобальными: патология поддается лечению, если оно предпринято своевременно.
Такой вариант встречается наиболее часто и представляет собой равномерный круговой выступ диска с сопутствующими дегенеративными и дистрофическими процессами в позвоночном столбе. Протрузия может находиться в пределе 3-12 мм, причем разница в выступе диска может быть не больше 1 мм.

Синонимы – срединная, медиальная, центральная, дорзомедианная, заднемедианная). Представляет собой выступ фиброзного кольца, направленный в центральную часть канала спинного мозга. Медиальные протрузии дисков – нечастое явление, их распространенность – не более 6% от общего количества протрузий.
Срединная протрузия диска редко диагностируется на ранних стадиях, болезнь может протекать без каких-либо явных признаков и симптомов, которые заставили бы пациента обратиться к врачу. Опасны такие патологии относительно скрытой симптоматикой, а при отсутствии должного лечения могут увеличиваться, провоцируя более серьезные осложнения, секвестрацию.
Такой вариант протрузии наблюдается при расположении выпячивания, как в центре средней линии, так и в её боковой части. Выступ может быть направлен на спинномозговое отверстие, канал позвоночного столба.
Редкая форма протрузий, которая характеризуется выпячиванием по направлению к наружному или внутреннему краю канала позвоночника. По этому принципу фораминальную протрузию подразделяют на экстрафораминальную и интрафораминальную.
Также встречается и поражение на всем протяжении канала, как осложненное течение перечисленных форм протрузий. Такой вариант называют собственно фораминальной протрузией. Такой форме заболевания наиболее подвержен поястнично-крестцовый отдел позвоночного столба.
Такое название обычно применяют к признакам топического выпячивания кзади по направлению от живота к спине. Особенно часто такая локализация приводит к тесному контакту фиброзного кольца со спинным мозгом, что чревато болезненностью, потерей чувствительности некоторых участков, нарушением моторики, функциональности органов брюшной полости.

Очень распространенный тип протрузии. Название говорит о том, что формирование протрузии проходит кзади и вбок относительно оси позвоночника. Такое расположение патологии увеличивает возможность влияния на нервные окончания с двух сторон, а также и на остальные структурные сегменты спинного мозга.
Такое название применимо ко всем видам протрузий, так как само возникновение патологии напрямую связано с развитием дегенеративного процесса в структуре фиброзного кольца, окружающего диск. Как результат этого процесса, кольцо истончается, становится неэластичным, в нем формируются микротрещины, к которым смещается пульпозное студнеобразное ядро.
- повреждение (набухание пульпозного ядра);
- протрузия (выступ ядра в канал позвоночника без разрыва фиброзного кольца);
- грыжа (нарушение целостности фиброзного околодискового кольца).
Дегенерация тканей может являться следствием остеохондроза, дисплазий, нарушений осанки, травматических поражений позвоночника.
Патология, при которой наблюдаются дегенерация и дистрофические изменения одновременно нескольких сегментов позвоночного столба. Как правило, является следствием полисегментарного остеохондроза, может сопровождаться признаками вертебробазилярной недостаточности (боли в голове, головокружение). Часто определяется в шейном участке позвоночника, реже – в шейно-грудной и среднегрудной зоне.
Для такого вида патологии характерен неравномерный и неоднократный выступ диска какого-либо из отделов позвоночника. Диффузная протрузия говорит о том, что диск поврежден на 25-50% – это достаточно сильное выпячивание. Прогноз при таком повреждении зависит от его размеров и направленности формирования.

Как известно, наиболее часто грыжу в паху обнаруживают у мужчин. По этой причине более распространенным считается мужской бандаж для паховой грыжи. Однако существует также женский вариант, универсальный, детский, а также бандаж для новорожденных.
Бандажные пояса делятся на одно- и двухсторонние, в зависимости от типа грыжи. Соответственно, односторонние могут быть предназначены для правой или левой стороны. Существуют и универсальные варианты, где сторону расположения можно регулировать.
Грамотно выбранный пояс плотно соприкасается с кожей и не доставляет дискомфорта, его не видно под слоем одежды.
Помимо крепежа и самого пояса, основной частью бандажа считается специальная металлическая пластина, вшитая в тканевый мешочек – так называемый «пелот». Размер пелота подбирается под диаметр и форму грыжевого отверстия – он должен быть немного больше по внешним границам, примерно на 10 мм.
Бандаж для грыжи паховой для женщин может ничем не отличаться от мужского варианта, за исключением тех моделей, которые предназначены для ношения во время беременности.
Клиническая картина
Основной симптом грыжи Шморля в области груди – неинтенсивные боли в зоне поражённого позвонка. Неприятные ощущения усиливаются при пальпации этой области. При недуге не происходит сдавливание нервных корешков, поэтому острого дискомфорта, проблем с двигательными функциями не наблюдается.
Выделяют особые признаки грыжи Шморля, которые указывают на течение патологии:
- неприятные ощущения в грудной области усиливаются во время интенсивных физических нагрузок;
- уменьшение гибкости позвоночника, что влияет на способность наклониться или повернуть корпус;
- онемение конечностей (наблюдается у пожилых пациентов);
- в положении лёжа неприятные ощущения стихают, после длительного пребывания в сидячем или стоячем положении дискомфорт усиливается.
Вдавленную деформацию позвонка можно увидеть на рентгеновских снимках, дополнительно проводят МРТ и КТ, делают анализ крови и мочи.
На заметку! Для уточнения диагноза важно своевременно обратиться к доктору. Вышеописанные симптомы могут указывать на другие патологии, заниматься самолечением опасно для здоровья и жизни.
Грыжа пищеводного отверстия диафрагмы – это обобщенное понятие, ведь патология может иметь различные формы течения и степени развития, в зависимости от которых изменяется и клиническая картина болезни.
Так принято различать плавающую и фиксированную грыжу пищевода. Последняя считается более редкой, но в то же время и более опасной патологией, для которой характерны частые осложнения в виде ущемления грыжи, перфораций пищеводной трубки и кровотечений из ЖКТ, нарушений в работе сердца, повышенный риск онкологии пищевода.
Плавающая грыжа пищевода (ее еще называют скользящей или аксиальной) представляет собой выпячивание в грудную полость дистальной части пищевода и некоторой части желудка. Иногда в отверстие может выпадать практически весь желудок, что говорит о большом размере грыжи, которая сдавливает органы грудной клетки (легкие, сердце), вызывая нарушения их работы и соответствующие симптомы в виде кашля и сердечных болей.
Растяжение диафрагмального отверстия, в которое входит пищевод, контролируется пищеводно-диафрагмальной связкой. При снижении ее тонуса и дегенеративных процессах, проявляющихся в виде истончения плотной соединительной ткани, отверстие в диафрагме может увеличиваться.

При повышенном внутрибрюшном давлении, беременности, ожирении, возрастных изменениях, врожденных дефектах диафрагмального отверстия кардиальная часть желудка может смещаться вверх относительно отверстия диафрагмы, тем самым образуя грыжу.
О плавающей грыже пищевода говорят тогда, когда при изменении положения тела и физических нагрузках желудок вместе с пищеводом могут смещаться в отверстии диафрагмы. Таким образом, они то выдаются в грудной отдел, то возвращаются на свое место в брюшной полости.
При небольшой грыже и нормальном функционировании сфинктера скользящий вариант патологии протекает бессимптомно. Но при нарушении тонуса нижнего пищеводного сфинктера наблюдается заброс содержимого желудка в пищевод (гастроэзофагиальный рефлюкс), что сопровождается отрыжкой, изжогой, болевым синдромом, чувством жжения за грудиной.
Просматривается четкая связь появляющихся неприятных симптомов с приемом пищи (особенно обильным) и изменением положения тела, от которых зависит смещение пищевода и кардии желудка. Ущемление грыжи пищевода такого характера не наблюдается.
При фиксированной грыже, которую зачастую называют параэзофагиальной, в грудную полость может выдаваться средняя и нижняя часть желудка и даже 12-перстная кишка, при этом положение пищевода остается фиксированным.
То есть грыжа образуется не по ходу пищевода, а рядом с ним, и ей не свойственно изменять свои размеры и положение. Зато при изменении положения тела грыжа может сдавливаться (ущемляться), что чревато перерастяжением стенок выпадающей части желудка и их разрывом.
Наиболее характерными для этого типа патологии симптомами является давящая боль под ложечкой и чувство тяжести, появляющаяся после плотной трапезы, что заставляет пациентов ограничивать количество пищи, отрыжка, срыгивание пищи и рвота.
Нарушение движения пищи из желудка в кишечник провоцирует развитие пептичекой язвы, которая осложняется перфорацией тканей желудка и активными кровоизлияниями. При скользящей грыже кровоизлияния бывают в пищеводе, но они незначительные и внешне не проявляются.
Рефлюкс при фиксированной грыже не наблюдается, изжога бывает редко. Правда, в случае комбинированной грыжи, появление таких симптомов не исключено.
Симптомы грыжи пищевода могут изменяться в зависимости от степени развития болезни, ведь данная патология считается прогрессирующей, особенно если она вызвана возрастными изменениями, которые негативно сказываются на тонусе связок диафрагмального отверстия и нижнего пищеводного сфинктера.
Грыжа пищевода 1 степени – это начальный период болезни, когда в отверстие проникает нижний отдел пищеводной трубки, а желудок остается по другую сторону диафрагмальной пластины, плотно прилегая к ней и образуя своеобразный купол.
Начальная степень развития грыжи обнаруживается случайно во время инструментальной диагностики других заболеваний. Пальпаторно ее выявить невозможно. Зато лечение данной патологии сводится обычно к соблюдению специальной диеты и наблюдению за поведением органов пищеварения.
Грыжа пищевода 2 степени характеризуется проникновением в грудную часть не только дистального отдела пищевода, но и нижнего пищеводного сфинктера, а также небольшой части желудка. Симптомы патологии начинают проявляться более явно.
Пациенты жалуются на боль за грудиной или в эпигастрии, дискомфорт (чувство сдавливания или распирания), появление отрыжки и жжения в области грудной клетки. Чуть позже появляется ощущение пищевого комка, нарушения процесса глотания, изжога (при скользящей грыже).
Лечение второй стадии заболевания помимо диеты подразумевает медикаментозное лечение: прием спазмолитиков, ферментных препаратов, антацидов и лекарств, уменьшающих выработку соляной кислоты.

Грыжа пищевода 3 степени – это уже не только неприятная, но и опасная патология, которая чревата различными осложнениями. В этом случае в область грудины происходит смещение значительной части желудка, а иногда и петель кишечника, что приводит к нарушению процесса пищеварения.
Помимо вышеописанных симптомов больные жалуются на сильную тяжесть в желудке после еды, комок у горла, сильные боли в грудной клетке, частую отрыжку воздухом, а иногда и срыгивание пищи. На приступы изжоги жалуются преимущественно пациенты с комбинированной грыжей пищеводного отверстия диафрагмы.
Диета и консервативное лечение в этом случае актуальны лишь после проведения хирургического вмешательства (лапароскопическая операция по возвращению органов пищеварения в брюшную полость и ушиванию диафрагмального отверстия, антирефлюксные операции – фундопликация).
Лечение паховой грыжи у детей
Грыжу пищеводного отверстия диафрагмы многие считают возрастным заболеванием в силу того, что данная патология диагностируется в большинстве случаев у людей старше 50 лет. Да, снижению тонуса пищеводного отверстия могут способствовать нарушение обмена веществ в мышечных и соединительных тканях, вызванное накопившимися за долгие годы жизни заболеваниями, и хроническое течение язвенно-воспалительных патологий желудочно-кишечного тракта.
Но согласно статистике, существует определенный процент заболеваемости, причиной которых стали врожденные аномалии или временные состояния, приводящие к повышению внутрибрюшного давления, которое и без того выше грудного.
Грыжа пищевода у ребенка, как и у взрослого человека, это патология, характеризующаяся смещением участка пищеварительного тракта из брюшной полости в грудную. Но в отличие от взрослых, речь идет о врожденной патологии, а не о заболевании приобретенном, поэтому симптомы грыжи пищевода у деток можно наблюдать уже в первые дни их жизни.
Диагностируют патологию обычно уже в раннем возрасте, для подростков она не характерна (врожденная патология напоминает о себе значительно раньше, а для приобретенной еще рановато). Грыжа пищевода у грудничка может возникать из-за недостаточной длины пищеводной трубки или врожденной слабости диафрагмального отверстия, причины которой кроются еще во внутриутробном периоде развития ребенка.
В более позднем возрасте причиной грыжи пищевода может стать травма, приведшая к повышению внутрибрюшного давления, частый надрывный плач, заболевания, протекающие с длительным мучительным кашлем, перекармливание и ожирение, склонность к запорам, чрезмерные физические нагрузки (например, поднятие тяжелых предметов).
Клиническая картина грыжи пищевода у маленьких деток включает в себя упорную рвоту и срыгивание после приема пищи. При врожденной патологии эти симптомы напоминают о себе уже в течение первого месяца, а зачатую даже в первую неделю жизни малыша.

В некоторых случаях врачи диагностируют геморрагический синдром. Его симптомами являются кровавая рвота и наличие крови в кале ребенка. Потеря крови приводит к цианозу тканей и развитию анемии, которые считаются одним из признаков патологии у грудничка, который еще не может рассказать о болях в животе или груди.
Боли за грудиной, на которые жалуются старшие детки, и цианоз тканей врачи связывают с развивающимся рефлюкс-эзофагитом (раздражением и повреждением слизистой пищевода вследствие заброса кислого содержимого их желудка), а также с частичным ущемлением грыжи.
Неприятные ощущения после еды у ребенка могут стать причиной ухудшения аппетита или отказа от приема пищи, что лишь усугубляет течение анемии. Рвота может сопровождаться нарушениями глотания и развитием аспирационной пневмонии, т.е.
Нарушения питания и дыхательной функции вследствие аспирационной пневмонии приводят к тому, что ребенок начинает отставать в развитии от сверстников. После еды у таких деток может отмечаться одышка, учащается пульс, что говорит о сдавливании и нарушении работы сердечно-сосудистой и дыхательной системы.
Выраженность симптомов у детей может отличаться, поэтому болезнь не всегда диагностируют на ранней стадии. Дело в том, что рефлюкс и срыгивания в первые месяцы жизни считаются нормальным явлением, а значит, при отсутствии рвоты и частой отрыжки на этим симптомам родители и врачи могут не придавать должного значения, тем более, что в детском возрасте грыжа пищевода диагностируется очень редко.
Тревога появляется тогда, когда ребенок уже сам заявляет о том, что у него в горле печет и болит в груди. В лучшем случае болезнь обнаружится случайно и удастся вовремя остановить ее прогрессирование.
Грыжа пищевода при беременности не столь редкое явление, правда, во многих случаях она протекает без выраженных симптомов, поэтому может быть замечена уже после родов. Сама по себе беременность становится фактором риска развития грыжи из-за снижения тонуса диафрагмальной пластины и нижнего пищеводного сфинктера (гормональные изменения накладывают отпечаток на обмен веществ и характеристики тканей), повышения внутрибрюшного давления по мере развития малыша и увеличения матки в размерах, токсикоза беременных, который сопровождается рвотой и развитием рефлекторного эзофагоспазма.
Правда, грыжа пищевода появляется далеко не у всех беременных и рожавших женщин. В группе риска находятся женщины старше 30 лет, у которых за плечами уже не одна беременность и роды.
Симптомы грыжи пищевода у беременных женщин не отличаются от таковых у других групп взрослого населения. Их также может мучить изжога и отрыжка, боли за грудиной и в верхней части живота, нарушения глотания, срыгивание пищи.
Некоторые отмечают также усиленное слюноотделение из-за раздражения пищевых рецепторов во рту попадающим туда кислым содержимым желудка. При грыже пищевода и частой рвоте, вызванной ранним токсикозом, женщины отмечают, что голос у них становится сиплым, а слизистая языка – болезненной.
Токсикоз и рвота на ранних сроках у беременных женщин не в новинку, и к грыже пищевода этот симптом обычно не имеет никакого отношения. А вот частая рвота в последнем триместре беременности может оказаться одним из явных симптомов грыжи. О развитии патологии может свидетельствовать и анемия на сроке более 4 месяцев.
Аксиальная грыжа пищевода, характеризующаяся доброкачественным течением и не склонная к ущемлению, лечится в течение беременности консервативными методами и не является преградой к самостоятельным родам.
А вот фиксированная грыжа несет опасность для жизни матери и плода, требует особого контроля за течением болезни и предполагает проведение кесарева сечения. Ведь во время родов при высоком давлении внутри брюшины может произойти ее ущемление, сопровождающееся острыми болями вплоть до потери сознания.
Устранить врожденный патологический процесс можно только лишь путем хирургического удаления. Операция проводится планово, консервативное лечение паховой грыжи не способно принести постоянного эффекта, поэтому у детей сохраняется риск ущемления. Ждать осложнений глупо, необходимо устранять проблему.
Оперативное вмешательство можно применять в возрасте от 6 месяцев. Длительность процедуры не превышает 15 минут. В виду того, что паховое кольцо сформировано не до конца, хирурги просто отсекают грыжевый карман.
Недоношенным и ослабленным деткам грыжу просто вправляют. Для этого вводят растворы Антропина, Пантопона и Промедола. Главной рекомендацией является прием теплых ванн. Если положительной динамики не наблюдается, рекомендуется прибегнуть к экстренной операции.
Консервативное лечение может дать эффект только лишь в том случае, если оно было начато на ранних сроках. Главное вовремя выявить патологический процесс. В таком случае возможно лечение грыжи без операции. Чем раньше будет начато устранение припухлости, тем выше вероятность благоприятного исхода.
Если по каким-то причинам не удалось достичь положительной динамики, проводится экстренная операция. Чаще всего обходятся обыкновенным вправлением припухлости. Делать это должен опытный специалист. Если в грыжевом мешке был кишечник, при вправлении будет слышен характерный звук урчания.
Попробовать устранить грыжу можно с помощью бандажа. Его надевают в положении лежа и носят исключительно в период бодрствования. При отсутствии положительной динамики также прибегают к оперативному вмешательству.
Стоит отметить, что легкая припухлость исчезает самостоятельно. Это возможно только лишь тогда, если она начала развиваться сразу после рождения. Расслабляться в этом случае не стоит, потому, как рецидив может произойти в течение 4-х лет.
Если впервые годы жизни паховая грыжа не приносит беспокойства и никак не донимает ребенка, хирургическое вмешательство здесь не практикуется. Можно попробовать массаж при паховой грыже, у детей этот процесс характеризуется положительной динамикой.
Лечение может происходить посредством массажа и специальных физических упражнений. Основная нагрузка должна укреплять переднюю стенку живота. Массаж необходимо делать в положении на спине. Ребенку массируют животик по часовой стрелке.
При этом необходимо слегка сжимать мышцы животика. После чего ребенка переворачивают на животик и массируют спинку. Проводить массаж необходимо ежедневно, на протяжении 7 минут, до тех пор, пока грыжа не исчезнет. Если к 5 годам припухлость не исчезла, нужно показать малыша хирургу.
Основным показанием для применения бандажа является наличие паховой грыжи. Этот патологический процесс на сегодняшний день является довольно распространенным. Возникает он на фоне генетической предрасположенности и может произойти из-за сильных физических нагрузок.
Такой тип припухлости характерен для представителей мужского пола. Помочь справится с проблемой, поможет бандаж, его широко применяют у детей при паховой грыже. Но только лишь в том случае, если патологический процесс не приносит дискомфорта и не отличается болезненностью.
Носить бандаж необходимо в период бодрствования. Если пациента донимает кашель и чихание, стоит носить его и ночью. Хотя бы раз в сутки он снимается. В первое время бандаж будет доставлять дискомфорт, после к нему наступит привыкание.
Для устранения патологического процесса лекарственная терапия не проводится. В ней нет эффективности, да и в целом лекарства не способны дать положительной динамики. Устранить ее можно исключительно путем вправления или же хирургическим методом.
Лечение паховой грыжи у женщин
При выявлении паховой грыжи у женщины лечение назначается в зависимости от размера грыжи, сопутствующих заболеваний и пр. Если грыжа не доставляет сильного дискомфорта, врач может решить вести динамичное наблюдение, которое покажет, как развивается грыжа.
При стабильности дополнительное лечение может не потребоваться, врач назначает специальное питание и щадящие нагрузки, чтобы не спровоцировать ухудшения. При увеличении грыжи и не эффективности профилактических мер, назначается единственно возможный метод лечения – операция.
Во время операции хирург возвращает выпавшие органы в нормальное положение, убирает отверстие, через которое произошло выпадение, восстанавливает нарушенное кровообращение.
Операция по удалению грыжи не относится к сложным и практически всегда имеет благоприятный исход. Примерно через 14 дней после операции женщина может вернуться к своему обычному образу жизни, она лишь должна придерживаться щадящего режима, не поднимать тяжести, чтобы избежать рецидива.
Ношение бандажа является единственным консервативным средством при паховых грыжах. Бандаж рекомендуется носить при грыжах больших размеров, которые развились после операции на паху либо при невозможности оперативного лечения (при нагноительных процессах, рецидивах, в пожилом или детском возрасте, во время беременности, каких-либо противопоказаниях к операции).
Ношение бандажа не исправляет ситуацию, а только снимает неприятные симптомы и улучшает самочувствие пациента, предупреждает защемление и дальнейший рост грыжи. При прекращении ношения бандажа все признаки патологии сразу возвращаются.
Бандаж следует одевать на голое тело и только лежа. В начале человек может испытывать дискомфорт, но со временем бандаж не доставляет.
Обычно на ночь рекомендуется снимать бандаж, но если во время сна человека беспокоит кашель или чихание, то лучше оставлять его и на ночь, в этом случае снимать его можно только на время приема ванны или душа.
При длительном ношении бандажа мышцы пресса могут атрофироваться, поэтому оперативное лечение остается самым эффективным методом лечения патологии.
Лекарства
Специальных лекарственных препаратов от паховой грыжи не существует, так как данное состояние обусловлено слабыми мышцами пресса, травмами или оперативными вмешательством в области паха, чрезмерными физическим нагрузками.
Выпадение внутренних органов лечится исключительно оперативно, в некоторых случаях для облегчения симптомов назначается ношение бандажа, щадящий режим (уменьшение физических нагрузок, не носить тяжести и т.п.), регулируется питание.

После консультации врача, для облегчения симптомов при паховой грыже можно использовать некоторые средства народной медицины:
- 500мл кипятка, 4 ч.л. листьев крыжовника, настоять около двух часов, процедить и пить 4 раза в день по половине стакана до еды.
- ежедневно делать компресс с кислым листом капусты
- делать компресс с крепким настоем полыни (1ст.л. травы, 200мл кипятка, настоять 2-3 часа).
- измельченные листья крапивы смешать со сметаной высокой жирности и нанести на кожу (потолще), накрыть капустным листом или лопухом и зафиксировать повязкой, оставить на ночь. Курс лечения – 1 месяц.
Оперативное лечение
Хирург может использовать во время операции собственные ткани пациента или сетчатые имплантаты.
Чаще всего выбирается открытый метод проведения операции с применением специальной аппаратуры.
У молодых девушек и девочек обычно используются собственные ткани, так как в молодом возрасте крайне низкий риск развития рецидива и восстановление после операции происходит лучше. В более зрелом возрасте грыжа устраняется при помощи сетчатого имплантата, так как это позволяет уменьшить риск развития рецидива и ускорить процесс восстановления.
Обычно операция проходит под легким общим наркозом в исключительных случаях используется местная анестезия.
После разреза хирург возвращает выпавшие органы в нормальное положение, после этого слой за слоем зашивает рассеченный участок.
Также может быть проведена лапароскопия (проведение операции через небольшие разрезы – до 1 см). Также как при открытой операции используется общий наркоз, в паховой области делается несколько небольших разрезов, затем для расширения хирургической области живот пациентки надувается диоксидом углерода.
Операция проводится при помощи лапароскопа (миниатюрного оптического прибора с камерой), который вставляется в один из разрезов, а в остальные вводятся хирургические инструменты. С помощью монитора хирург может контролировать свои действия.
Лапароскопия менее травматичный метод, поэтому процесс восстановления проходит значительно быстрее, кроме того, за счет небольших разрезов снижается риск заражения инфекцией.

После проведения операции пациенту несколько дней показан полный покой, обычно эти дни проводятся под наблюдением врачей в стационаре. Ежедневно медперсонал делает перевязки, швы обрабатываются специальными средствами. Из больницы выписывают на 7-10 день (при лапароскопии на 3-5 день).
В течение месяца после операции назначается щадящий режим – избегать физических нагрузок, носить бандаж, не носить тяжести и пр.
Полное восстановление происходит через 3 – 6 месяцев, в зависимости от возраста, выбранного способа операции, сопутствующих заболеваний и пр.
Грыжа нередко развивается при ослабленных мышцах передней стенки живота, поэтому специалисты рекомендуют делать специальную гимнастику для укрепления этой группы мышц, которая поможет не только предупредить развитие патологии, но и предупредить повторное образование грыжи после операции.
Следующие упражнения подойдут людям любого возраста и помогают укрепить прямые и косые мышцы живота:
- лечь на спину, ноги выпрямить, положить на живот груз весом 1 кг (можно использовать мешочек, наполненный песком) и на вдохе поднять животом мешочек как можно выше, при выдохе опустить максимально низко. Со временем можно увеличить вес до 2 и 3 кг.
- лежа на спине поднимать сначала левую, затем правую и две вместе до угла 45o, (руки вдоль тела). Со временем на ноги можно одевать утяжелители.
- лежа на спине, ноги расставить и немного согнуть, на выдохе приподнять таз (опора идет только на локти, стопы и плечи).
- лежа на спине, зафиксировать ноги (под диваном или попросить кого-то придержать их). На выдохе сесть, затем вдохнуть и наклониться вперед, на выдохе вернуться в исходное положение.
- сидя на стуле, облокотиться на спинку, руками взяться за сидение, при вдохе приподнять таз (опираться на руки и ноги), на выдохе расслабиться.
Специальную гимнастику рекомендуется делать три раза в день.
При паховых грыжах нельзя заниматься тяжелыми физическими упражнениями (качать пресс, заниматься с гантелями и т.п.).
При противопоказаниях к операции упражнения нужно делать на протяжении всей жизни, но комплекс упражнений должен подобрать специалист, с учетом степени заболевания и общего состояния пациента.
Медикаментозное лечение паховой грыжи
Дело в том, что лекарственных средств, способных устранить грыжевое выпячивание, не существует. Невозможно «зарастить» дефект, не прибегая к оперативному вмешательству. В начале развития заболевания допускается консервативное лечение, направленное на облегчение симптомов грыжи.
Действительно, уменьшить проявления признаков заболевания можно – например, путем ношения бандажа. Это снизит нагрузку на пах и давление в грыжевом мешочке, что положительно скажется на самочувствии пациента. Ношение бандажа приветствуется на ранних стадиях развития патологии и лишь при вправляемой грыже.
В некоторых случаях лечение паховой грыжи при помощи бандажа может спровоцировать возникновение осложнений:
- увеличение выпяченного участка в результате рубцевания;
- давление на внутренности грыжевого мешочка;
- атрофические процессы фациальных контуров;
- давление на семенной канатик.
Ношение пахового бандажа очень распространено, так как многие пациенты думают, что таким способом им удастся избавиться от проблемы. Но это не так: консервативное лечение не избавляет от заболевания, а всего лишь позволяет пациенту облегчить свое состояние и вести привычный образ жизни.
Бандаж может использоваться длительное время только при обнаружении веских противопоказаний к оперативному вмешательству:
- старческий возраст;
- общее истощение (неспособность перенести операцию);
- период вынашивания ребенка;
- острые инфекционные заболевания;
- период реабилитации после других операций.
Методы лечения ↑
Если грыжи не вызывают каких-либо болезненных симптомов, то врач ограничится назначением оздоровительных процедур:
- Плавание;
- Специальные массажи;
- Лечебные упражнения.
Благодаря им мышцы спины станут сильнее.
Ну, а если из-за грыж Шморля возникают болевые ощущения, тогда врач прописывает пациенту один из следующих противовоспалительных препаратов нестероидной группы. Их вводят внутримышечно по утрам на протяжении одной недели:
- Лорноксикам. Одноразово вводится 16 мг;
- Мелоксикам. Обычная доза 1,5 мл;
- Диклофенак. Одноразово вводится 3,0 мл.
Кроме того, от болей доктор обычно предписывает принимать 200 мг ибупрофена или нимесулида. Делать это нужно по вечерам в течение одного месяца – главное не практиковать самостоятельное назначение лекарств и их введение. В этом случае все должно идти под контролем врача.
В некоторых случаях врач также выписывает витамины группы B (B6, B12), релаксанты мышц (мидокалм) и местные противовоспалительные мази (диклафинак). Также врачи назначают и прием в виде таблеток или же уколов витамина Д, кальция, но только в том случае если патологические процессы в позвоночнике сопровождено такой патологией как остеопороз – чрезмерная хрупкость и ломкость кости.
Наравне с приемом медикаментозных составов – врачи часто, в индивидуальном порядке и с учетом общего состояния пациента назначают и курс прохождения лечебной физкультуры, несколько реже назначается и лечебное вытягивание самого позвоночника.
Поскольку сама патология обусловлена частыми приступами болями в области спины и поясничного отдела позвоночника – как элемент лечения и средство для купирования болевого синдрома, врачи часто назначают ношение пациентом мягкого или же жесткого корсета.
Чаще всего ношение специальной фиксирующей конструкции – корсета назначают пациентам, чья работа или же образ жизни часто предусматривает нахождение долгое время в определенной, одной позе, например в положении лежа, стоя или же сидя.
Сама конструкция помогает снять с позвоночника излишек нагрузки на сам пораженный патологией сегмент позвоночного столба и таким образом купирует болевой синдром, уменьшая в разы риски развития невралгии и межпозвонкового типа грыжи.
Ношение корсета при болях в спине
Сама практика применения рефлексотерапии, как и каждая медицинская процедура, направлена на полное восстановление пораженного участка позвоночника, полноценное лечение и восстановление пациента. Курс рефлексотерапии помогает увеличить и улучшит кровоток, питающий позвоночник и это помогает доставить к поврежденному участку больше кислорода и питательных веществ, помогая быстрее восстановить хрящевую, костную ткань.
В процессе лечения грыжи представленным методом – рефлексотерапией, стоит учитывать существующие к ее проведению противопоказания. Если не принимать их в расчет – это может спровоцировать обострение общего состояния пациента и спровоцировать негативное развитие таких патологических процессов как рост опухоли и повышение температуры тела, головные боли и ломоту.
Противопоказано проведение курса рефлексотерапии при диагностировании таких заболеваний как:
- Рост и развитие злокачественных и доброкачественных новообразований, в особенности сопровожденные метастазами.
- Повышение температуры тела, спровоцированное простудой.
- Туберкулез в активной стадии его течения.
- Не практикуют рефлексотерапию и в период вынашивания плода и грудного вскармливания.
- При диагностировании заболеваний крови, например, при лейкозе или же психическом перевозбуждении.
Курс гирудотерапии
Не менее эффективным и действенным методом лечения грыжи Шморля и иных патологий, поражающих позвоночник есть и курс лечения медицинскими пиявками. Сеансы пиявок могут показаться кому-то неприятными, но именно они показывают положительные результаты лечения:
- Они помогают насытить кровь кислородом;
- Улучшить сам кровоток и поставку крови к пораженному участку позвоночного столба;
- Помогают снять повышенное давление;
- Снимают спазмический приступ и ликвидируют застой вредных веществ в тканях.
Тем не менее, при всей своей пользе сеансы лечения пиявками имеют и свои противопоказания:
- Диагностированные опухоли, поражающие ткани и органы метастазами;
- Период вынашивания плода и лактации;
- Заболевания, поражающие кровь, в частности диагностированная гемофилия, отмеченная плохой свертываемостью крови.
Лечебная гимнастика
Курс лечебной ЛФК также оказывает положительные результаты лечения грыжи. Но прежде чем практиковать тот или иной комплекс упражнений – стоит проконсультироваться с лечащим врачом, который и составит индивидуальную программу упражнений, учитывая расположение грыжи, ее размеры и общее состояние пациента.
Сами гимнастические упражнения направлены на укрепление мышц спины и пресса, снимая напряжение и лишний вес с позвоночника, формируя крепкий мышечный корсет. Главное в этом случае – регулярное и правильное выполнение всех упражнений, их проведение под руководством опытного тренера. Если упражнения доставляют дискомфорт и боль – их выполнение немедленно стоит прекратить.
В большинстве случаев, если имеется только грыжа Шморля, лечение проводится исключительно консервативными методами. Все дело в том, что грыжа Шморля не несет в себе никакой опасности для больного. Наряду с этим само это образование почти никогда не проявляет себя.
В зависимости от наличия симптомов заболевание лечится разными схемами. При бессимптомном течении пациентам показана лишь физиотерапия в условиях физиотерапевтического отделения или санатория-профилактория.
При наличии симптомом назначаются медикаменты, а при их неэффективности – оперативное лечение. Однако особого внимания требуют заболевания и патологические состояния, которые провоцируют появление грыжи Шморля.
Если развивается грыжа Шморля в грудном отделе позвоночника, какие-либо болезненные ощущения могут отсутствовать, как и явный дискомфорт, так как этот отдел позвоночника является менее подвижный, чем другие.
В качестве методов лечения применяются:
- Лечебная гимнастика – один из наиболее действенных методов, включающий упражнения, укрепляющий мышечный корсет спины, а также упражнения на увеличение гибкости позвоночника;
- Плавание – активные водные занятия и упражнения в воде также способны эффективно лечить эту патологию позвоночника;
- Лечебный массаж – в этом случае массаж назначается с целью снятия усталости и болей в спине, улучшения крово- и лимфо- обращения;
- Хороший профессиональный массаж также способен укрепить мышцы спины и скорректировать нарушения осанки;
- Мануальная терапия – не менее эффективна, чем массаж, и также направлена на улучшение кровоснабжения пораженного сегмента позвоночного столба и расширение межпозвоночного пространства;
- Рефлексотерапия – иглоукалывание особенно эффективно в комплексе с другими методами;
- Вытяжение (тракция) позвоночника – аппаратное лечение, которое, как и мануальная терапия, и массаж, способствует увеличению межпозвоночного просвета и улучшению трофики тканей;
- Лекарственные препараты, призванные лечить нарушения обмена, снять боль;
- Гирудотерапия, апитерапия – лечение пиявками и продуктами пчеловодства также дает положительные результаты.
Основными целями лечения грыжи Шморля грудного позвоночника являются:
- предупреждение развития осложнений;
- если присутствует боль – ее устранение;
- восстановление полной подвижности позвоночника;
- устранение мышечного спазма;
- нормализация в костной ткани обменных процессов.
Особенно важно включать в рацион следующие продукты:
- кефир;
- сыр;
- молоко;
- творог;
- икра;
- рыба;
- соевое молоко;
- тофа;
- любые белковые продукты.
Помимо всего прочего, в целях профилактики появления осложнений очень важно снизить потребление соли и продуктов, содержащих ее в больших количествах. Наряду с этим необходимо контролировать свой вес и держать его в пределах нормы.
Массаж позволяет значительно улучшить кровообращение в мягких тканях спины, что в дальнейшем приведет снижению риска появления осложнений или каких-либо неприятных симптомов. Лечебная физкультура Применяют ЛФК не только во всех стадиях заболевания, но и для профилактики или в качестве терапии поддерживающего характера.
Медикаментозное лечение при наличии боли:
- Мовалис или ревмоксикам по 1,5мл внутримышечно 1 – 2 раза в сутки. Курс лечения 10 дней, с последующим переходом на мовалис или ревмоксикам в таблетках по 15мг 1 – 2 раза в сутки, длительность приема 5 – 7 дней.
- Нейрорубин 3,0мл внутримышечно 1 раз в сутки. Курс лечения 10 дней, после переход на лечение нейрорубином в таблетках по 1 таблетке 3 раза в сутки, длительность лечения 1 месяц.
- Мидокалм по 1,0мл внутримышечно 2 раза в сутки в течение 10 дней, затем прием таблеток мидокалма по 1 таблетке 3 раза в сутки в течение 30 дней.
При наличии онемения, похолодания верхних конечностей:
- витамин Е по 1 – 2 капсулы в сутки. Длительность приема 1 месяц.
- Пентоксифилин (Трентал) по 100 мг 3 раза в сутки. Курс лечения 30 дней.
- Дипиридамол по 75 мг 1 раз в сутки. Курс лечения 30 дней.
В лечебную физкультуру можно включить:
- плаванье и гимнастика на воде;
- медленный бег;
- ходьба;
- упражнения;
- гимнастика;
- вытяжение позвоночника.
Регулярные занятия лечебной физкультурой способствуют:
- укреплению костного и мышечного корсета позвоночного столба;
- улучшению работы обменного процесса всего организма;
- восстановлению кровообращения;
- повышению иммунной защиты организма;
- улучшению психоэмоционального состояния.
- Оперативное вмешательство с коррекцией грыжевого выпячивания с введением имплантата 5 суток пребывания в клинике – от 28 000 $
- Введение дополнительного имплантата – от 6 500 $
- Процедура МРТ – от 1 500 $
- Консультация специалиста – от 500 $
- Диагностика перед операцией – от 550 $
- Анестезия во время операции – от 2 000 $
Народные методы терапии
Перечисленные безоперационные технологии устранения смещения считаются эффективными и способными обеспечить нормальное функционирование позвоночного столба, они могут снизить боль и поставить на место межпозвоночные диски.
То же самое можно сказать о физических упражнениях и воздействии на акупунктуру с помощью игл. Главное, чтобы делали всё это опытные специалисты, поскольку ошибки могут навредить здоровью. Даже лечебную физкультуру необходимо делать под наблюдением врача на первых порах, и только, освоив комплекс во всех деталях, можно переходить к самостоятельному его выполнению.
Одним из эффективных методов лечения грыжи пищевода, предпринимаемым в тяжелых случаях патологии или при возникновении опасных осложнений, считается хирургическая операция. В большинстве случаев она подразумевает лапароскопическое вмешательство и не требует больших разрезов в области брюшины.
Несмотря на малотравматичность операции некоторые ограничения в питании после нее все же существуют. Например, в первый день после проведения оперативного вмешательства на грыже пищевода предпочтение отдается чистой воде без газа, которой можно выпить не более 300 г.
На следующие сутки рацион больного можно несколько разнообразить, включив в него фруктово-ягодные соки и компоты (не кислые, соки цитрусовых под запретом), некрепкие бульоны из курицы или говядины, овощные бульоны (капусту не используем), некрепкий черный, зеленый и травяные чаи. Блюда должны быть жидкими без включения твердых комочков. Разрешено также съесть немного желе.
Послеоперационная диета при грыже пищевода мало чем отличается от диетического питания после других полостных операций. Предпочтительными считаются легкоусвояемые блюда. На третьи сутки в рационе больного могут уже быть протертые полужидкие супы.
В дальнейшем рацион питания становится более разнообразным: супы-пюре, жидкие и вязкие каши-размазни, молокопродукты (йогурты, ряженка, пудинги, молочные каши и запеканки). При негативной реакции организма на молоко разрешено заменять его соевыми продуктами.
Пища должна быть максимально приближенной к температуре тела. После операции возможен отек прооперированных органов и тканей в местах прокола, а горячая и холодная пища окажутся дополнительными факторами их раздражения, затягивающими процесс восстановления.
Не стоит спешить и с твердой пищей, ведь отек пищевода после операции вызывает уменьшение просвета органа и связанные с этим нарушения глотания (дисфагию). Каши желательно сильно разваривать, супы, отварные и запеченные овощи первое время перетирать, мясо употреблять только в виде фарша, пудингов или пюре (например, использовать мясное детское питание), вареные яйца и омлет хорошо пережевывать.
Хорошим подспорьем привычным мясным, овощным и сладким блюдам станут запеканки (без твердой верхней корочки), пудинги и муссы. Готовя сладкие десерты можно использовать молоко, ваниль, фруктово-ягодные наполнители, но не кофе, какао, шоколад, кокосовую стружку.
Кратность приемов пищи после операции не менее 6 раз в день. Порции должны быть небольшими и оставлять после себя небольшое чувство голода, которое проходит через 20 минут. На вторые и последующие сутки после операции на грыже пищевода можно употреблять в день до 2 литров воды, но делать это нужно не во время приема пищи.
Очень важно не только что и когда кушает пациент, но и как он это делает. Употреблять пищу нужно не спеша, сосредоточившись на самом процессе пищеварения и хорошо пережевывая даже небольшие комочки в блюдах.
При этом очень важно следить за своей осанкой. Спина во время еды должна быть прямой, чтобы органы пищеварения не испытывали никакого давления в это время и в течение как минимум получаса после приема пищи.
Да, после еды нужно стараться сохранять вертикальное положение в течение 30 и более минут. Сидеть не запрещено, но лучше все же немного подвигаться без больших физических нагрузок, наклонов, подъема тяжестей и т.д.
Как свежий дрожжевой хлеб, так и сухари считаются не наилучшим выбором после операции на грыже пищевода. Лучше всего употреблять небольшое количество вчерашнего хлеба или другой выпечки, приготовленной без дрожжей.
Сухарики запрещены из-за способности механически повреждать воспаленные стенки пищевода, но в размоченном виде их употреблять можно (например, добавляя в супы поджаренные в духовке или тостере небольшие кусочки порезанного хлеба).
Такой диеты пациенты должны придерживаться в течение 6-8 месяцев. Далее по своему желанию можно понемногу включать в рацион привычные блюда и напитки, включая газировку, которая до этого времени была табу.
Но как показывает практика, далеко не все возвращаются к прежнему образу жизни. Считается, что привычка формируется за 21 день, понятно, что за несколько месяцев больные так привыкают к новому режиму и рациону питания, что уже не испытывают страсти к прежде любимым тяжелым, жирным, жареным блюдам.
Во многом эффективность и длительность восстановительного периода зависит от вида применяемой анестезии. В случае использования местного наркоза, послеоперационный период будет значительно меньше. И уже спустя несколько часов прооперированный может быть отпущен домой.
При проведении операции под общим наркозом, больному придется задержаться в стационаре на пару дней. Но и в том и в другом случае ему еще требуется не один раз посетить больницу, приходя на перевязки и консультацию доктора.
Если осложнений нет – больной выписывается, в противном случае медикам приходится бороться с возникшей патологией.
Амбулаторным периодом послеоперационного восстановления обычно составляет от семи до десяти дней. В это время преобладает постельный режим и диета. Обязателен мониторинг лечащего врача. Физические нагрузки и упражнения под запретом, но это табу распространяется только на первые несколько дней реабилитации. Впоследствии именно они позволяют быстрее восстановиться и вернуться к нормальной жизни.
- Операция по методике Лихтенштейна протекает под местным обезболиванием – пациент находится в сознании. Врач проводит разрез в паху (примерно 7 см), отделяет семенной канатик (или круглую связку матки), отсекает грыжу или вправляет её. Дефект брюшной стенки ушивается, а между мышечными слоями помещается и пришивается специальная фиксирующая сетка с отверстием под семенной канатик. Поврежденные ткани зашиваются. Для операции применяют специфический шовный материал, саморассасывающийся и не отторгающийся организмом.
Операция может проводиться в амбулаторных условиях, а пациент может отправиться домой уже через 3 часа после вмешательства. Внешние швы снимаются через неделю.
Местное обезболивание во время операции проводится препаратами по типу Маркаина или Наропина.
- Лапароскопическое лечение паховых грыж предполагает использование эндоскопа. В передней брюшной стенке делают три прокола, посредством которых в брюшную полость накачивают газ и вводят специальные инструменты и эндоскоп. В полость вводят сетку и фиксируют её в нужном месте. Дефекты ушивают.
При операции применяется общая анестезия, поэтому пациентам с заболеваниями сердца и дыхательной системы проводить её не рекомендуется.
Лапароскопическая операция малотравматичная, имеет минимальное количество осложнений (среди побочных эффектов – слабость, диспептические расстройства, боли в межреберных мышцах, тромбоз). Реабилитационный период после лапароскопии минимальный.
- Третий используемый метод также эндоскопический, однако, вмешательство проводится через предбрюшинное пространство. Обезболивание преимущественно эпидуральное, перидуральное или общее. Суть операции – это создание искусственного пространства в промежутке между мышечными слоями и брюшной стенкой со стороны грыжевого выпячивания. Посредством этого пространства в полость вводятся инструменты, которыми отделяют грыжу и семенной канатик. В межмышечную и межбрюшинную область устанавливается сетка, которая фиксируется самостоятельно путем удерживания её внутрибрюшинным давлением: специального ушивания сетки не требуется. Благодаря этому риск послеоперационных болей значительно снижается, а пациент может вернуться к обычному ритму жизни уже через неделю. Такое оперативное вмешательство более дорогостоящее, но обладает минимальным периодом восстановления.
Лечение паховой грыжи лазером (одним из наиболее современных методов хирургии) проводится крайне редко – этот метод используется в основном для лечения опухолей и грыж позвоночника. Применение лазера при паховой грыже зачастую нецелесообразно.
Образуется при незамеченной частичной эвентерации брюшной стенки после операций или при заживлении раны вторичным натяжением. Отличительной особенностью является ее формирование в области послеоперационного рубца, с которым она чаще всего интимно связана. Содержимым может быть любой орган.
Принцип хирургического удаления заключается в разобщении брюшной полости и грыжевого мешка. Необходимо также предотвратить попадание в него внутренних органов. Операция является деликатной и требует особых технических навыков.
Важно сохранить все анатомические образования семенного канатика. Для оперативного вмешательства у малышей не используются сетчатые импланты. Операция всегда выполняется под общим наркозом. Длительность удаления грыжи не превышает 30 минут.
Самым распространенным способом избавления от грыжи, является ее пластика. Данная процедура получила название лапароскопия. Применяют ее для осмотра противоположной стороны у пациентов, страдающих односторонней грыжей.
Отзывы о лечении грыжи в Израиле
Диета при грыже пищевода – это один из методов лечения болезни. Понятно, что особого восторга пациенты от нее испытывать не будут, особенно в первые дни и недели, пока организм будет привыкать к новому режиму и рациону питания.
Боль – это хороший стимулятор к действию. Обычно человек готов на многое, чтобы от нее избавиться. И диета является не такой уж великой жертвой. Тем более что болевой синдром при грыже пищевода испытывают около 50% пациентов, а по мере развития болезни этот процент увеличивается.
Многие пациенты отмечают, что уже в первые дни диетического питания начинают ощущать легкость после приема пищи. Правда, это несколько омрачается постоянным ощущением, что в порции не хватает каких-то пары-тройки ложек, чтобы хорошо наесться. Но спустя 15-20 минут приходит желанное насыщение и негатив рассеивается.
Большим плюсом такой диеты является возможность постепенно скинуть несколько лишних килограммов. По статистике, большая часть людей, имеющих грыжу пищевода, имеют и лишний вес. Но при любых заболеваниях ЖКТ строгие диеты для похудения недоступны, поэтому даже при необходимости уменьшения массы тела (а она при грыже пищевода есть!
Есть, конечно, у диеты и небольшой минус – неудобства, связанные с приемом пищи на рабочем месте. Не каждое предприятие имеет столовые, где предусмотрен диетический стол, поэтому зачастую специальную еду приходится носить с собой на работу из дома.
Правда, с этими трудностями можно разобраться или смириться, если речь заходит о здоровье. А многие пациенты пожилого возраста, у которых чаще всего и диагностируют грыжу пищевода, уже не привязаны к рабочему месту.
Отношение пациентов к диете при грыже пищеводного отверстия диафрагмы в большинстве случаев положительное, ведь облегчение отмечают практически все, просто не всем нравится то, что приходится отказываться от ранее любимых блюд, испытывать затруднения с приемом пищи в рабочее время, привыкать к чувству голода после еды, возникающему в первые дни диеты.
Бывает, пациенты срываются, не в силах отказать себе в ароматном кусочке жареного мяса или острой приправе, так аппетитно меняющей вкус постных блюд. И тут же вновь сталкиваются с надоевшими изжогой, отрыжкой, тяжестью в животе.
Это приводит многих к пониманию того, что при их заболевании диета является основным условием комфортного питания и нормального самочувствия. Трудно пережить первые дни диеты, а затем она уже становится частью жизни пациента, которая позволяет чувствовать себя нормально, избегать рецидива болезни и ее прогрессирования, снижает необходимость в операции на грыже пищевода.
Труднее всего смириться с необходимостью соблюдения диеты пациентам с 1 степенью грыжи пищевода, у которых практически нет неприятных симптомов. А пока у человека ничего не болит, ему трудно принять мысль о необходимости профилактики болей.
Отказываясь от диеты, которая в этот период является основным методом лечения, человек со временем приходит к тому, что грыжа продолжает расти и вызывать появление изжоги, отрыжки, болей в грудине и животе и т.д. Но теперь наряду с диетой придется принимать уже кучу различных лекарств и посещать физпроцедуры.
Врачи к диете относятся только положительно, понимая, что без коррекции рациона и режима питания просто невозможно эффективно лечить заболевания пищеварительной системы. А вот к лечебному голоданию отношение медиков неоднозначное.
Диета при грыже пищевода – это способ облегчить состояние пациента и затормозить развитие болезни. Наилучшие результаты она дает в сочетании с медикаментозным лечением и ЛФК, ведь одним лишь изменением рациона и режима питания невозможно восстановить утраченные функции мышц и связок диафрагмального отверстия.
Но с другой стороны без диеты остальные лечебные процедуры будут давать слабые результаты. И чем быстрее человек поймет необходимость и ценность диетического питания, тем эффективнее будет проходить его лечение.
Пользователи сети интернет, которые уже побывали на лечении в Израиле, настаивают: если вы страдаете межпозвонковой грыжей, и врачи предлагают вам оперативное лечение, не затягивайте с ним. Наибольшего эффекта можно добиться, делая операцию на протяжении первых 2-х месяцев после появления выраженных спинальных болей.
По возможности, свяжитесь с представителями выбранного вами медицинского центра и уточните, насколько вероятно провести лечение грыжи в Израиле.
Причины возникновения
Если в позвоночнике наблюдается пролабирование диска, т. е. его опущение во внутреннюю часть тела позвонка, то специалисты диагностируют грыжу Шморля. Наиболее часто такое состояние возникает в грудном отделе позвоночного столба.
Можно выделить целый ряд причин, которые приводят к данной патологии:
- нарушения в ходе формирования костной и хрящевой тканей;
- генетическая предрасположенность человека к заболеванию;
- небольшие переломы, наличие травм в области позвоночного столба;
- занятие спортом, в т. ч. тяжелой атлетикой;
- регулярное поднятие тяжестей;
- нарушения в области позвоночника, в т. ч. сколиоз и грудной кифоз;
- длительное пребывание в сидячей позе за рабочим столом, малоподвижный образ жизни;
- нарушения обмена веществ, в т. ч. минерального;
- инфекции кишечника;
- дефицит необходимых микроэлементов, в т. ч. кальция;
- сбои в работе кровообращения, которые приводят к недостаточному питанию позвонков;
- остеохондроз.
Грыжа данного вида может появиться у людей, которые ходят заниматься в зал для поддержания хорошей физической формы. Большие нагрузки или технически неверно выполненные упражнения могут привести к негативным изменениями в позвоночнике.
Существует целый ряд профессий, которые сопряжены с риском появления заболевания. К ним относятся прежде всего кассиры, водители, повара, программисты и др.
Смещение дисков в грудном отделе позвоночника объясняется тем, что из-за сбоя в обмене веществ меняется структура костной ткани, что приводит к ухудшению ее прочности. В результате чего диски проваливаются.
Грыжа Шморля в грудном отделе формируется на фоне множества негативных факторов, точные причины появления патологии специалистам пока не известны.
Вероятные причины возникновения:
- наследственная предрасположенность. Патологический процесс формируется в детском возрасте на фоне рахита, ожирения, наличия эндокринных заболеваний, других негативных факторов. Опасность патологии в том, что симптоматика проявляется только в подростковый период, затрудняя диагностику и процесс лечения;
- поднятие тяжестей. Данный негативный фактор свойственен не только для взрослых пациентов, но и для деток. Особенно опасно поднятие тяжестей для малышей, их организм не может выдержать нагрузки, наблюдается вдавливание фиброзного кольца или диска;
- травмы. В отношении грыжи Шморля чрезмерную опасность представляют падения с высоты с приземлением на ноги. Нагрузка распределяется таким образом, что удар принимает грудной отдел, вызывая вдавливание диска в тело позвонка;
- способствует развитию патологического процесса течение сколиоза или кифосколиоза, наличие других врождённых заболеваний, связанных с позвоночником.
Только медик может поставить верный диагноз, выяснить причину развития грыжи Шморля. Не занимайтесь самолечением, при появлении неприятных симптомов посетите врача.
Посмотрите обзор и характеристику мазей от хондроза, а также узнайте о правилах применения лекарственных препаратов.
Что делать, если болит позвоночник между лопатками и как избавиться от дискомфортных ощущений? Ответ прочтите в этой статье.
Причин формирования грыжи Шморля грудного отдела множество.
- генетический фактор;
- быстрые или медленные темпы роста;
- нарушение работы обменных процессов;
- особенности развития опорно-двигательного аппарата;
- интенсивные силовые нагрузки;
- нарушение осанки;
- травмы позвоночника, произошедшие во время вертикального удара;
- кифосколиоз;
- отсутствие мышечного корсета позвоночника;
- сколиоз и кифоз грудного отдела;
- возрастные причины;
- статическое напряжение тела при однотипной работе (за компьютером, профессия повара или продавца и т.д.);
- поднятие тяжестей;
- недостаточное присутствие в организме кальция;
- остеохондроз грудного отдела.
К основным причинам возникновения относится:
- Наследственная предрасположенность. Это одни из распространенных фактоов. Как правило, человеку об этом известно ранних лет. В таком случае он должен регулярно проходить обследования у врача и соблюдать ряд профилактических мер;
- Наличие травм. Это приводит к ослаблению позвоночника. Он не способен выдерживать даже привычные нагрузки, поэтому костная ткань начинает проникать через хрящевые диски;
- Остеохондроз. Такое заболевание зачастую приводит к появлению множественных грыж.
Сама патология не имеет четко прописанных возрастных ограничений — ее могут диагностировать как у ребенка, так и у пациента в возрасте. В основе формирования и развития негативных процессов в позвоночном столбе, образовании грыжи Шморля врачи выделяют несколько предрасполагающих факторов:
- Это, прежде всего, нарушение плотности структуры самого межпозвоночного хряща, хрящевой ткани.
- Сбой в обменных процессах и нехватке определенных витаминов, минеральных соединений.
Такие негативные и предрасполагающие факторы чаще всего диагностируются врачами в период активного роста ребенка, либо же при интенсивных физических или же эмоциональных нагрузках на организм, что характерно для спортсменов.
Как следствие стечения негативных факторов – плотный узел хрящевой ткани будет изнутри давить на само тело позвоночного столба и провоцировать его деформирование. Это все достаточно четко видно на рентгеновских снимках.
Причины заболевания до конца не изучены, можно выделить только несколько предполагающих факторов, которые способствуют развитию грыжи Шморля в грудном отделе:
- активный рост ребенка, при котором хрящевая ткань диска опережает развитие кости позвоночника;
- наследственная предрасположенность;
- нагрузки на грудной отдел позвоночника в детском возрасте (поднятие тяжестей с пола, занятие тяжелой атлетикой);
- наличие эндокринологических заболеваний (сахарный диабет, синдром Иценко-Кушинга, гипотиреоз);
- избыточная масса тела;
- ожирение.
- наследственная предрасположенность;
- врожденные аномалии, вызванные негативным влиянием внешней среды в период эмбрионального развития;
- остеопороз (уменьшение плотности костей);
- нарушение структуры соединительной ткани;
- некроз (омертвение) костной ткани вследствие недостаточного кровоснабжения;
- травмы и микро повреждения позвоночника;
- возрастные изменения в организме (старение);
- нарушения осанки;
- малоподвижный образ жизни;
- недостаток физической нагрузки;
- неправильное пищевое поведение человека;
- вредные привычки (курение, злоупотребление алкоголем).
Грыжа Шморля поражает человека в разной возрастной категории. У пожилых людей — в связи с ослаблением костной ткани, у молодого поколения – после поднятия тяжелых предметов или после травмы. Но и дети не застрахованы от образования грыжи Шморля. Когда ребенок находится в стадии роста, все его органы также растут.
Дело в том, что позвоночник во время приземления на землю сильно нагружается, способствуя появлению грыжи. Если не обнаружить болезнь в детстве, то в будущем грыжа обязательно себя покажет. Именно поэтому родители должны объяснить детям, почему прыжки с большой высоты так опасны.
Появление грыжи Шморля может наблюдаться абсолютно у всех, но больше остальных заболеванию подвержены:
- пожилые люди, у которых, как правило, с возрастом снижается прочность и плотность костной ткани;
- спортсмен или любой другой человек, постоянно поднимающий тяжести;
- дети, находящиеся в периоде роста. Причиной этому является очень быстрый рост мягких тканей, за которым костные ткани просто не успевают. В результате в позвоночнике появляются пустоты, внутрь которых продавливаются межпозвоночные диски, образуя тем самым грыжу;
- дети и подростки, любящие совершать прыжки с высоты (с крыш домов, деревьев). Во время самого прыжка позвоночнику комфортно, а вот при приземлении на него действует сильнейшая декомпрессия, вызывающая грыжу Шморля.
Позвоночный диск неоднороден по структуре. Внешняя его часть (фиброзное кольцо) прочная, а внутренняя (студенистое ядро) – состоит из жидкостного компонента, который призван выполнять амортизационные свойства. Фиброзное кольцо плотно срастается с телами выше- и нижележащего позвонка грудного отдела.
При генетической предрасположенности к слабости ткани хрящевого диска, а также постоянной травматизации, в нем возникают микротрещины. Со временем они приводят к разрушению структуры фиброзной ткани и прорыву студенистого ядра под поверхность позвонка.
На начальных стадиях грыжи Шморля грудного отдела позвоночника протекают бессимптомно, и становится случайной находкой лишь при рентгенографии грудного отдела. Выявление грыжи Шморля у детей свидетельствует о слабости поврежденного сегмента, и является предвестником возникновения в будущем межпозвонковой грыжи, остеохондроза, сколиоза или кифоза.
Причины развития грыжи Шморля
В первую очередь это могут быть переломы, если на позвоночник постоянно оказывается большая нагрузка. Именно поэтому при лечении такой грыжи или после её обнаружения рекомендуется отказаться от изнурительных физических тренировок.
В редких случаях не остеохондроз может вызвать грыжу Шморля, а выпячивание может стать причиной развития остеохондроза. Другим осложнением является развитие протрузии. Такие случаи встречаются довольно редко, но игнорировать их нельзя, в особенности, если грыжи носят множественный характер.
Даже при неглубоком и незначительном проникновении в телах позвонков в костную ткань многие врачи и специалисты советуют постоянно проходить обследования, включить в распорядок дня совершение специальных упражнений и найти время для проведения сеансов массажа.
Профилактические меры
- компрессионный перелом позвонков;
- формирование межпозвоночной грыжи;
- серьезное нарушение функционирования внутренних органов.
При необходимости поврежденные сегменты грудного отдела укрепляют с помощью металлических конструкций. После операции по удалению грыжевого образования, пациент находится некоторое время в медицинском учреждении под присмотром персонала больницы.
Далее, он проходит восстановление подвижности позвоночника с помощью физиотерапевта или лечащего врача. Чаще всего прогноз хороший, если пациент соблюдает рекомендации доктора и не нагружает грудной отдел.
Профилактика заболевания заключается в прохождении ежегодного медицинского осмотра. Чтобы не возник рецидив пациенту необходимо соблюдать следующие правила:
- ежедневное выполнение утренней зарядки;
- сбалансированное и правильное питание;
- применение витаминов;
- избегание поднятия тяжелых грузов;
- отказ от вредных привычек и малоподвижного образа жизни;
- контролирование веса, не допускать его увеличения.
Следуя этим нехитрым рекомендация можно избежать повторного повреждения позвонков, а также возникновение осложнений, связанных с грыжей Шморля в грудном отделе. Два раза в неделю полезно ходить в бассейн, заниматься с инструктором по плаванию.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl Enter.
Главная причина, по которой возникает грыжа Шморля грудного отдела, состоит в неправильном образе жизни. Чтобы минимизировать возможность развития патологии, следует больше двигаться, заниматься спортом, есть витаминизированную пищу, беречь позвоночник, давая ему расслабиться.
Если в спине появились болевые ощущения, нужно, не откладывая, посетить врача.
При бессимптомном течении грыжи Шморля, она не требует лечения. Если существует вероятность, что положение выпячивания спровоцирует остеохондроз или протрузию диска грудного отдела, то следует ежедневно выполнять профилактические мероприятия:
- Плавание,
- Массаж,
- Бег,
- Использование кремов, БАДов, мазей,
- Лечебная физкультура,
- Избегание поднятия тяжестей.
В заключение, несмотря на немного загадочное название «грыжа Шморля», патология является лишь сигналом к возникновению в будущем сопутствующих болезней позвоночника. При своевременном ее выявлении и ежедневном выполнении профилактических мероприятий их можно предотвратить.
Профилактика заключается в выполнении следующих рекомендаций:
- как уже было сказано выше – следить за своим питание, исключая все соленые продукты и больше употребляя кисломолочные;
- ежедневно выполнять несложные физические упражнения, заниматься бегом, гимнастикой и плаваньем;
- не допускать увеличения веса, так как он является дополнительной нагрузкой на позвоночник;
- не употреблять спиртных напитков и не курить – эти вредные привычки провоцируют ухудшение кровообращения и питание тканей;
- при работе, предполагающей длительное нахождение спины в одном положении (сидя или стоя) стараться как можно чаще менять его, а при появлении болевых ощущений в позвоночнике обращаться к врачу.
Что делать, если на спине появился жировик? Ответ тут.
Как лечить плечелопаточный периартрит? Смотрите здесь.
Ортопедическая мебель – профилактическая мера, которая позволяет исправить осанку и предотвратить дальнейшее развитие множественных грыж. Профилактика подобных грыж также заключается в исключении тяжелого вида спорта и осуществления деятельности, связанной с поднятием тяжестей.
К другим профилактическим мерам относятся занятия йогой, строгое наблюдение за собственным весом, отказ от курения, сбалансированный режим дня.
Берут ли в армию?
Многих волнует вопрос: берут ли в армию при наличии такого диагноза? Да, берут. Если эта болезнь проходит без симптомов, то военная служба не отменяется, кроме того имеется возможность поступить в военно-учебное заведение.
Однако если грыжевое выпячивание сопровождается нарушением функции позвоночника, что является частым осложнением при множественной грыже, то пациент не пригоден для службы.Причина заключается в чувствительной и двигательной дисфункции.
В любом случае изначально требуется пройти консультацию у невропатолога. Только этот специалист сможет точно ответить на вопрос по поводу пригодности к армии.
Рецепты диеты при грыже
Ну, над украшением блюд каждый может пофантазировать самостоятельно, а вот с рецептами сложнее. Не каждому дано быть великим кулинаром и знать, какие продукты сочетаются в одном блюде, а какие лучше использовать в разных.
Суп-пюре из овощей
Тыква – кусочек, весом 500-600 г
Картофель – 2 шт. (крупный)
Вода – 1 стакан
Молоко, разведенное водой в равных пропорциях – 2 стакана
Любимые приправы и зелень петрушки
Тыкву и картофель очистить от кожуры, порезать небольшими кусочками, залить водой и тушить при закрытой крышке пока овощи не станут мягкими. Содержимое кастрюли высыпаем в блендер (или перетираем сквозь сито) и превращаем в пюре.
Разведенное водой молоко кипятим, добавляем в него наше пюре, доводим до кипения и убавляем огонь. Добавляем в суп-пюре немного соли и приправы и кипятим еще около 10 минут.
Перед употреблением посыпаем блюдо мелко нарезанной петрушкой или укропом.
На основе этого рецепта можно делать и другие супы-пюре, например, взяв вместо тыквы морковь или кабачок. Если вместо соли добавить немного сахара получится сладкое блюдо, которое хорошо подойдет для завтрака или ланча. Если суп-пюре готовить на основе одной лишь тыквы, очень вкусно подсластить его медом.
Мы не будем указывать количество ингредиентов в этом вкусном блюде, которое, несмотря на свою сытность, довольно легко переваривается в ЖКТ. Предоставим возможность читателям поэкспериментировать с пропорциями и выбрать именно те, которые сделают пудинг наиболее нежным и привлекательным.
Готовить диетический мясной пудинг несложно. Его основу составляет говядина, которую нужно предварительно пару раз прокрутить на мясорубке. Далее варим негустую манную кашу на воде или разбавленном молоке, добавляя немного соли и внимательно следя за тем, чтобы не образовывались грубые комки.
После того как манная каша остынет, добавляем к ней подготовленное мясо и хорошо вымешиваем. Теперь берем сырое куриное яйцо, отделяем желток от белка, а сам белок миксером или венчиком взбиваем в крепкую пену.
Желток вливаем в манно-мясную массу, перемешиваем, еще немного солим и лишь после этого аккуратно вводим взбитые белки. Активно перемешивать продукты теперь нельзя, это нужно делать не спеша, максимально осторожно, иначе пудинг не будет иметь необходимую пористую структуру.
Выкладываем массу в смазанную растительным маслом форму, аккуратно разравниваем верх запеканки и ставим в разогретую до 200 градусов духовку примерно на 20 минут. Готовый пудинг можно полить мясным бульоном или подавать с молочным соусом.
По этому же рецепту можно готовить овощной пудинг, взяв вместо мяса любимые овощи. Если пудинг готовить из моркови, измельченной в блендере или натертой на мелкой терке, его можно делать сладким.
Пекинская капуста – 50 г
Картофель – 2 шт.
Яйцо куриное – 1 шт.
Огурец – ¼ шт.
Растительное масло (постное, оливковое)– 1 ч.л.
Йогурт – 2 ст.л.
Пекинскую капусту мелко шинкуем, слегка посыпаем солью и разминаем руками до выделения сока. Картофель и яйцо варим, охлаждаем и режем небольшими кусочками (можно натереть на крупную терку). Огурец трем на терку или режем мелкими кубиками (можно тонкими пластинками).
Вместо яиц в салат можно добавлять небольшими кусочками рассольные сыры, которые прекрасно сочетаются с пекинской капустой.
Все ингредиенты смешиваем, добавляем растительное масло и йогурт, посыпаем гималайской (морской, йодированной или обычной поваренной) солью, украшаем любимой зеленью.
В этом рецепте также не будем указывать пропорции, ведь салат такого плана знаком практически всем и каждый готовит его по-своему, беря продукты в тех сочетаниях и количествах, которые им покажутся наиболее аппетитными.
В составе классического винегрета обязательно присутствуют отварные картофель, морковь и свекла, нарезанные кубиками. Мы уберем из рецепта репчатый лук, а соленые огурцы заменим свежими или кисловатым яблоком.
Готовый салат заправляем любимым растительным маслом, при желании добавляем немного молотой паприки или кориандра, посыпаем измельченной зеленью петрушки или укропа.
Творог с жирностью до 2% – 400 г
Нежирное молоко – 100 г
Желатин – 15 г
Натуральный мед (или сахар) – 1-2 ст.л.
Вода – 1 стакан
Желатин на полчаса замачиваем в воде, после чего ставим его на слабый огонь. Творог протираем сквозь сито и смешиваем с медом. Добавляем творожную массу в нагретый и полностью растворившийся желатин, перемешиваем и отправляем в блендер.
Измельченную и несколько взбитую блендером массу выливаем в формочку и остывшим ставим в холодильник. Готовое суфле перед употреблением держим в тепле (холодные блюда при грыже пищевода нежелательны), а перед подачей на стол украшаем фруктами и ягодами или слегка поливаем вареньем.
Это блюдо готовится без муки и сахара и, несмотря на это, получаются удивительно аппетитными и прекрасно подходят для диетического стола.
Обезжиренный творог – 300 г
Овсяная мука (можно смолоть в кофемолке овсяные хлопья) – 20 г
Банан среднего размера – 1 шт
Свежее куриное яйцо – 1 шт.
Творог перетираем сквозь сито. Банан тщательно раздавливаем вилкой до состояния кашицы. Все ингредиенты смешивают и формируют из получившегося творожного теста небольшие шарики, которые затем выкладывают на пекарскую бумагу и немного придавливают, формируя аккуратные лепешки.
Духовку разогреваем до 180 градусов и отправляем в нее наши сырники на 40 минут. Такая творожная выпечка очень вкусна с йогуртом, фруктово-ягодным соусом или соками.
Протертый сквозь сито нежирный творог – 250 г
Свежие куриные яйца – 2 шт.
Сметана – 1 ст.л.
Сахар – 2-3 ст.л.
Крахмал – 1 ст.л.
Все ингредиенты кроме яичных белков, которые нужно предварительно отделить от желтков, смешиваем и взбиваем вилкой до растворения сахара. Для получения ванильного вкуса можно часть сахара заменить ванильным или добавить немного ванилина.
Белки нужно взбить в крепкую пену и аккуратно подмешать к творожной массе. При желании туда же можно ввести кусочки свежих яблок или кураги.
Выкладываем нашу заготовку в смазанную маслом форму, разравниваем и отправляем на полчаса в духовку, которая предварительно была нагрета до 190-200 градусов.
Запеканка получается очень нежной и не сухой, поэтому очень хорошо идет даже без различных добавок в виде соусов и напитков.
При желании можно найти множество других рецептов полезных легкоусвояемых блюд, достойных быть включенными в меню диеты при грыже пищевода. Если внимательно присмотреться, эти блюда очень напоминают те, которые мы готовим своим деткам, чтобы они росли крепкими и здоровыми.
Но разве какая мама приготовит своему ребенку что-то плохое или не полезное? Конечно же, нет. Так что в итоге, рацион человека с нарушениями в работе пищеварительных органов получается полноценным и способствует выздоровлению, делая процесс переваривания пищи более комфортным и нормализуя внутрибрюшное давление.
Некоторые народные целители советуют проводить лечение паховой грыжи холодом:
- промывать пораженное место холодной уксусной водой;
- прикладывать к грыже кусочки льда, а также проглатывать кусочки льда при болях и диспепсии.
Тем не менее, врачи традиционной медицины не рекомендуют такой способ лечения. Дело в том, что холод может спровоцировать спазм, который повлечет за собой ущемление грыжи.
Лечение паховой грыжи народными средствами представлено следующими рецептами:
- Примочка из коры дуба: 2 чайные ложки измельченной коры добавляем в 400 мл кипящей воды и увариваем в течение 10 мин. Накрываем крышкой и оставляем, пока не остынет. Дальше лекарство фильтруем, смачиваем повязку и перевязываем место грыжи на три часа. Повторяем процедуру ежедневно.
- Примочка из сока квашеной капусты: смачиваем марлю и прикладываем на ночь.
- Примочка с яблочным уксусом: делаем компресс из расчета 4 ст. ложки уксуса на 400 мл воды.
- Примочка полынная: настаиваем 2 ст. ложки полыни в 400 мл кипятка на протяжении часа.
- Антигрыжевая мазь: топим при помощи водяной бани ½ кг свиного жира и выливаем его в емкость. Отдельно смешиваем 100 мл уксуса и одно свежее яйцо. Все смешиваем, доливая растопленный жир до 0,5 л. Помещаем в холодильник на неделю. Через неделю добавляем 2 перепелиных яйца и чайную ложку жира барсука или нутрии. Перемешиваем и используем для повязок. Мазь можно использовать в течение длительного времени. Сохранять в холодильнике.
- Хорошую эффективность приписывают такому средству: равные количества листьев подорожника, лука и растения золотой ус пропускаем через мясорубку и смешиваем со свиным жиром. Мазь используем для повязок на ночь.
Лечение паховой грыжи травами не должно быть единственным методом терапевтического воздействия. Кроме народного лечения, рекомендуется делать физические упражнения, поддерживать иммунитет, правильно питаться и не допускать развития запоров.
Лечение паховой грыжи физическими упражнениями должно проходить только под контролем специалиста по ЛФК. При заболевании не приветствуются упражнения с нагрузкой на мышцы живота, так как это может сопровождаться повышением внутрибрюшного давления, что может значительно усугубить ситуацию. Исключением являются занятия плаванием, которые способствуют укреплению мышечного корсета.
Также нежелательны занятия с использованием силовых тренажеров, в том числе и упражнения в положении лежа с нагрузкой на ноги.
Приветствуются кардионагрузки, умеренно – пробежки, ходьба, занятия аэробикой, йогой, езда на велосипеде.
Готовить блюда, используя рецепты диеты после грыжи, следует на пару (или в пароварке), путем варки или же тушения. Для заправки супов лучше не использовать традиционное пассерование лука с корнеплодами.
Куриный суп с сыром
Чтобы приготовить этот суп потребуется 300 г курятины (на1,2 литра воды), 2 картофелины, небольшая морковка, 100 сыра (или плавленый сырок), немного зелени петрушки.
Варится некрепкий куриный бульон с целой морковью; в конце его приготовления мясо и морковь вынимаются: отварная курятина будет использоваться на второе, а морковь измельчается и возвращается в кастрюлю.
Симптомы и лечение грыжи Шморля грудного отдела позвоночника
Лишь иногда грыжи Шморля имеют ярко выраженные симптомы. Обычно же они никак себя не проявляют.
Эти грыжи особо не влияют на качество жизни: они не вызывают болей в спине и не ограничивают подвижность тела. Но все же опасаться их стоит, ведь мелкие узелки Шморля делают кости хрупкими, а это уже чревато переломами, постепенным развитием артроза, а также других неприятных недугов.
В каких отделах позвоночника узелки Шморля встречаются ? Чем это опасно ?
Симптомы такого заболевания условно разделяют на первичные и вторичные. К первичным можно отнести обнаружение очага болезни, то есть, появление просветов позвоночника в грудине. Это можно обнаружить случайно, когда человека обследовали по другим причинам.
С возрастом, когда к грыже Шморля в грудном отделе позвоночника присоединяются дегенеративно — дистрофические заболевания (остеохондроз, ревматоидный артрит, межпозвоночные грыжи, болезнь Бехтерева) появляются симптомы, к ним относят:
- боли в грудном отделе позвоночника;
- боли при поворотах туловища;
- боли при глубоком дыхании;
- боли при движении верхними конечностями;
- онемение, чувство покалывания на коже верхних конечностей;
- ощущение сердцебиения;
- одышка;
- боли в области желудка и по подреберьем.
Это отклонение может быть врожденным, наследственным, возникает тогда, когда имеется нарушение обмена веществ, травма, нарушение осанки или после чрезмерной физической активности. При травмах и генетической предрасположенности на диске появляются микротрещины, которые приводят к разрушению фиброзной ткани.
Чтобы определить наверняка существование позвоночной грыжи Шморля, необходимо сделать рентгеновский снимок. При помощи аппарата МРТ, а также компьютерной томографии определяются межпозвоночные грыжи. А вот через рентгеновский снимок уже можно определить более узкие анатомические дефекты, в частности – грыжу Шморля.
Если вам поставили диагноз: грыжа Шморля грудного отдела позвоночника, лечение должно быть незамедлительным, чтобы не допустить серьезных осложнений.
Такое заболевание названо в честь немецкого ученого, который впервые его описал, и являет собой проваливание хрящевых тканей замыкательных пластин в губчатую кость внутрь позвонка.
Чаще всего этот недуг передается наследственно или может возникать из-за стремительного роста человеческого организма.
В отличие от других грыж, заболевание Шморля сложно распознать самостоятельно.
Симптомы грыжи Шморля в грудном отделе чаще всего отсутствуют или же являются слабовыраженными.
В результате такого недуга не сдавливаются нервные сосуды и корешки, не появляются асептическое воспаление и спазмы мышц.
Такую грыжу чаще всего обнаруживают во время запланированного медицинского осмотра или при диагностических обследованиях.
В редких случаях у пациентов наблюдаются болезненные ощущения местного (локального) характера. Чаще всего это проявляется при физических упражнениях и утихает в период спокойствия.
По этой причине главные жалобы — невозможность полноценно работать в спортзале.
Также признаками заболевания может стать слабая болезненность в области пораженного позвонка, которая появляется при ощупывании. При этом сосудистые и неврологические изменения не были замечены. Отличить симптоматику грыжи Шморля от обычной межпозвоночной грыжи можно по таким признакам:
- в результате этого недуга не сдавливаются спинномозговые корешки;
- она появляется в подростковом и детском возрасте;
- клиническая картина отсутствует, или она предстает очень скудной.
При грыже грудного отдела позвоночника довольно часто встречаются учащенный пульс и одышка. Спустя какое-то время может проявиться спинная боль, которая отдает в руки.
Если у вас грыжа Шморля грудного отдела, которая не проявляется болезненными симптомами, тогда лечение должно быть направлено на предупреждение развития патологий. При наличии неприятных ощущений понадобится их устранить, убрать мышечный спазм и нормализовать обменные процессы в костной ткани.
К традиционным методам терапии относят лечебную физкультуру. В первую очередь требуется обязательно заняться плаванием, гимнастикой в воде, ходьбой и другими упражнениями. Полезными будут регулярные пешие прогулки.
Такое активное воздействие на организм способно укрепить костный и мышечный корсеты, восстановить кровообращение и улучшить психоэмоциональное состояние.
Отметим, что ЛФК подходит пациентам любого возраста, только упражнения должны подбираться индивидуального для каждого человека. Основной комплекс гимнастики заключается в:
- выгибании тела;
- изменении положения плеч и таза;
- выполнении упражнений с давлением на руки.
Большую эффективность оказывает жим штанги и гиперэкстензия (осуществляется с помощью специального приспособления). Кроме того, специалисты рекомендуют делать пресс и другую гимнастику, которая укрепляет спинные мышцы, грудные и шейные.
Еще один действенный метод терапии — массаж. Он способен уменьшить боль или вовсе избавить от нее. Только обращаться за такой помощью требуется исключительно к опытному специалисту. Ведь плохой массажист может только навредить.
Также полезными будут белковые продукты, ведь они помогают мышечному росту. Необходимо регулярно употреблять рыбу и большое количество фруктов и овощей, содержащих витамины.
Не обойтись при такой грыже и без приема медикаментов. Они должны назначаться специалистами, только если присутствуют болезненные ощущения. Чаще всего врачи приписывают:
- Диклоберл;
- Мовалис;
- Нимесил;
- Диклофенак.
Кроме того, иногда может назначаться курс эпидуральных инъекций стероидов.
Если же в организме не хватает кальция, то рекомендуется принимать средства для укрепления костей — Алостин, Миакальцик и рыбий жир.
Если у вас обнаружена грыжа Шморля в грудном отделе, то можно обратиться за помощью к народным методам. Такие варианты лечения способны снять воспалительный процесс, устранить боль и насытить костную ткань большим количеством питательных веществ.
В домашних условиях можно приготовить препарат из яичной скорлупы. Для этого необходимо взять скорлупу, тщательно ее вымыть и измельчить в порошок (должно быть примерно 500 г).
Затем к такой массе требуется добавить лимонный сок (из 1 кг) и 2 стакана меда. Компоненты необходимо перемешать и поставить на хранение в холодильник. Употреблять это лекарство рекомендуется по 1 ст. л. каждый день в утреннее время.
Эффективно помогает аппликация из хрена и картофеля. Она снимает воспаление, ускоряет регенерацию тканей и уменьшает болезненные ощущения.
Чтобы приготовить такой компресс, требуется взять эти продукты и натереть их на терке (1:1), затем массу нужно перемешать и выложить на салфетку из марли. Ставить аппликацию рекомендуется на 2–3 часа, но при появлении сильного жжения компресс лучше снять.
Еще одна действенная примочка готовится из листьев лопуха. Для этого необходимо взять эту часть растения и приложить ее на больное место на 12 часов.
Лечить множественные грыжи рекомендуют специальными ваннами.
Для приготовления целебного раствора необходимо взять еловые ветки (можно и сосновые, но желательно молодые), измельчить их и проварить в течение получаса (на 3 л воды требуется взять 1 л полученной массы). После этого нужно процедить средство и вылить его в ванну.
Проводить терапию заболевания можно с использованием специальной мази. Ее очень просто приготовить в домашних условиях:
- взять 1 ч. л. мумие и растворить вещество в воде;
- добавить туда 3 ст. л. меда, 1 ч. л. скипидара и 2 зубчика измельченного чеснока;
- ингредиенты требуется тщательно перемешать и ввести 0,5 стакана конского жира.
Хранить такую мазь нужно в холодильном устройстве. Для избавления от грыжи Шморля необходимо ежедневно перед сном смазывать больное место этой массой. Регулярное применение средства позволяет навсегда забыть о проблеме.
В избавлении от недуга эффективно помогают растирки природного происхождения. Чтобы приготовить такой препарат, необходимо взять корень одуванчика и сабельника (по 20 г), аналогичное количество конского каштана и семян болиголова.
Все компоненты требуется измельчить, смешать и поместить в стеклянную емкость, после чего залить содержимое спиртом. Затем нужно оставить препарат на 14 дней, чтобы он настоялся. После того как указанное время пройдет, необходимо использовать лекарство для растираний.
Такую процедуру проводят каждый вечер на протяжении месяца.
Если у вас обнаружили грыжу Шморля, необходимо немедленно приступать к терапии. Для этого существует большое количество традиционных и народных способов.
Повышенная утомляемость спины, ноющая боль при ходьбе, болезненные повороты головы – все это может быть признаком наличия в позвоночном столбе грыжи позвоночника.
Название патологии в межпозвонковых дисках звучит устрашающе, но куда страшнее знать, какими болезнями в дальнейшем может обернуться игнорирование мелкой грыжи.
К ней предрасположены люди, ведущие малоподвижный образ жизни, растущие дети и подростки, люди преклонного возраста.
В медицине этот рентгенологический термин в 1927 году благодаря немецкому медику Христиану Шморлю. В его честь и назван данный недуг. Узелки Шморля образуются в процессе продавливания хрящевой ткани замыкательных пластин в губчатую кость.
Проваливание может происходить как в верхнем, так и в нижнем позвонке. При данных хрящевых узлах наблюдается отсутствие болезненных ощущений.
Для профилактики заболевания нужно вести активный образ жизни, следить за весом, заниматься плаванием, которое поможет укрепить мышцы спины.
Этиология. Развитие болезни «Грыжа Шморля»
Причины грыжи Шморля в грудном отделе позвоночника до настоящего момента установить с точностью не удалось. Врачи выделяют следующие причины, способствующих возникновению патологии:
- предрасположенность к патологии;
- аномалии в строении грудного отдела позвоночника;
- лишняя масса тела;
- заболевание может появиться в подростковом возрасте из-за слишком медленного или быстрого темпа роста;
- микротравмирование сегментов грудного отдела;
- резкое поднятие тяжести, приводящее к травме позвоночника;
- слаборазвитый мышечный корсет;
- несоразмерные силовые нагрузки;
- деформирование костной или хрящевой ткани по причине остеопороза;
- болезнь Шейрмана-Мау;
- недостаточность кальция в костях;
- нарушение метаболизма в межпозвоночных дисках.
К грыже Шморля в грудном отделе позвоночника приводит статистическое напряжение тела при однотипной работе, чаще всего от заболевания страдают повара, продавцы и личности, ведущие малоподвижный образ жизни.
К развитию заболевания приводит кифосколиоз, травмирование позвоночника, произошедшее во время вертикального удара. Наличие эндокринологических патологий тоже способствует развитию грыжи позвоночника, к числу которых относится сахарный диабет, синдром Иценко-Кушинга, гипотиреоз.
Относительно данного вида грыж следует уточнить то, что существуют принципиальные отличия от всем хорошо знакомых горизонтальных грыж. Изменения затрагивают непосредственно межпозвоночные диски. Формирование начинается, когда хрящевая ткань замыкательных пластинок проваливается в тела позвонков деформирую губчатую кость. Иными словами, происходит вдавливание диска в тела верхнего, нижнего позвонка.
- Мелкие грыжи Шморля
- Межпозвоночная грыжа
В большинстве своем патология носит наследственный в своем происхождении либо показывает себя негативной симптоматикой в самом раннем, детском у пациента возрасте. Но постепенно мягкий тип тканей будет успешно вытягиваться по мере роста ребенка, при этом сами костные ткани будут отставать и в губчатом по своей структуре теле позвоночного столба будут постепенно образовываться пустоты.
Так именно эти пустоты и провоцируют в будущем саму суть проблемы – постепенно в них проваливаются замыкательные пластины позвонков. Чаще всего такая патология как узелковое новообразование Шморля локализовано в грудном или поясничном отделе позвоночника (в средней или нижней части спины).
Заболевание обычно начинает развиваться в пубертатный период, однако симптомы проявляются и в детском, и в преклонном возрасте. В юношеском возрасте организм развивается стремительно, а темп роста мягкой (мышечной) ткани превышает рост костной.










Оставить комментарий