- Что такое артроз голеностопного сустава
- Причины и патогенез
- Каковы причины возникновения ДОА
- Особенности и классификация по МКБ 10
- Клиническая картина
- Стадии деформирующий остеоартроза голеностопного сустава
- Степени развития и симптомы остеоартроза
- Вторая степень
- Третья степень
- Симптомы артроза
- Степени ткани
- Лечебная гимнастика
- Диагностика
- Рентген
- Стандарты лечения
- Консервативный метод
- Лечение народными средствами
- Возможные осложнения и профилактические меры
- Возможные осложнения и профилактические меры
Оглавление
- 1 Что такое артроз голеностопного сустава
- 2 Причины и патогенез
- 3 Каковы причины возникновения ДОА
- 4 Особенности и классификация по МКБ 10
- 5 Клиническая картина
- 6 Стадии деформирующий остеоартроза голеностопного сустава
- 7 Степени развития и симптомы остеоартроза
- 8 Симптомы артроза
- 9 Диагностика
- 10 Стандарты лечения
- 11 Лечение народными средствами
- 12 Возможные осложнения и профилактические меры
- 13 Возможные осложнения и профилактические меры
Что такое артроз голеностопного сустава
Остеоартрозом принято называть патологическое состояние сустава, которое сопровождается повреждением хряща и его преждевременным разрушением. В процесс вовлечена суставная оболочка, мышцы, костная ткань, связки.
Остеоартроз голеностопных суставов – серьезная болезнь, опасная своими последствиями и осложнениями, поражает суставной хрящ, сопровождается формированием остеофитов и проявляется болью и ограничением движений.
При большинстве ревматологических заболеваний конечное поражение суставов проявляется одинаково – деформациями, анкилозами, ограничением или утратой подвижности.
Деформирующим он называется, когда процесс хронический, прогрессирующий, и высок риск оголения кости и деформаций. Другое название болезни – остеоартроз.

Если попутно протекает воспаление, то речь идет об артрозоартрите.
Хотя недуг называют по-разному (артроз голеностопа, деформирующий остеоартроз голеностопного сустава), проявляется он одинаково – во время развития патологии разрушается сустав и хрящевая ткань.
В силу разных причин они перестают получать нужное количество питательных веществ, из-за этого клетки теряют способность к восстановлению. Перестает быть упругим и эластичным хрящ, что приводит к постепенному его истончению и разрушению.
Причины и патогенез
Сегодня ревматологи выделили несколько основных факторов, которые влияют на развитие артроза, в том числе и деформирующего:
- чрезмерная нагрузка на сустав, и как результат, его истирание, что особенно актуально для спортсменов и людей, занятых физическим трудом;
- травмы, в том числе и незначительные (ушибы, вывихи);
- несоответствие физнагрузки возрасту;
- наследственные аномалии и деформации сустава.
Артроз в голеностопе может стать следствием воспаления в суставе при псориатическом, ревматоидном, подагрическом артрите, болезни Бехтерева.
Корень проблемы кроется в физиологических особенностях голеностопного сустава. Дело в том, что он не имеет собственной сосудистой системы, а значит, не снабжается кровью. Питание тканей зависит от пассивного потока жидкости в тканях. Нарушения обменных процессов, травма, старение тканей приводят к тому, что клетки хряща недополучают положенного питания, голодают, вследствие чего снижается внутриклеточный метаболизм, резко замедляется регенерация хрящевой ткани с постепенным изменением основной структуры и отмиранием.

Хрящ теряет свою эластичность, и не может полноценно выполнять необходимую функцию. Голеностоп теряет свои амортизационные свойства, и резко вырастает риск получения травмы, по типу растяжений или разрывов, даже при минимальной нагрузке.
Каковы причины возникновения ДОА
Заболевание тяжелое, люди испытывают от него много неудобств и неприятных ощущений. Многие задумываются о том, какие причины способствуют возникновению и развитию заболевания.
Основной причиной развития остеоартроза голеностопа является нарушение хрящевого сустава. Это происходит ввиду идиопатических или травматических обстоятельств. Каждый раз, чрезмерно производя на голеностоп нагрузку, хрящ стирается. Потому при возникновении заболевания на начальной стадии требуется срочное лечение остеоартроза голеностопного сустава.
Чтобы боль прошла, человеку нужно обездвижить конечность и некоторое время не нагружать ее. То есть основные симптомы заболевания – это:
- боль при ходьбе;
- ограниченность в движениях, появляется хромота при ходьбе;
- разрастание костных тканей;
- возникновение остеофитов;
- утолщение с деформацией сустава;
- опухание и покраснение в области голеностопа.
Чаще всего испытывают остеоартроз спортсмены, люди, имеющие избыточный вес, или пожилые люди. При притуплении боли после отдыха человек, сделав резкое движение или увеличив нагрузку на голеностоп, провоцирует разрушения хряща, от чего возникает боль с новой силой.
Недуг может развиваться до такой степени, что больному потребуется для отдыха все больше времени, а порой боли могут возникать в ночное время.
Второй причиной развития остеоартроза голеностопа является хрящевое травмирование. Так внутрисуставные переломы часто провоцируют недуг. Запущенное состояние поврежденного мениска также является причиной голеностопного артроза, поскольку голеностопный сустав травмируется, и хрящ стирается.
Белковые нарушения в составе ткани хряща, суставные кровоизлияния, капсульные и связочные надрывы – все эти состояния приводят к остеоартрозу голеностопа. Опасность данного заболевания заключается в том, что 1 стадия может не иметь никаких болевых синдромов, затем хрящ постепенно разрушается и становится рыхлым. Он чешуйками начинает отставать от кости.
Распавшиеся куски хряща попадают в суставную щель, стирают синовиальную оболочку, хрящ и развивают синовит, отчего сустав отекает и болит из-за повреждения капсулы. Развиваются остеофиты, деформирующие сустав и провоцирующие сначала стартовую боль, затем болевые ощущения хронического характера.
Деформирующий артроз голеностопного сустава возникает при естественном износе тканей сочленения. Помимо этого, развитию заболевания способствуют и другие факторы:
- Лишний вес – большая масса тела провоцирует увеличение нагрузки на голеностоп.
- Травмы – вывихи, ушибы, переломы и растяжение связок голени.
- Хронический воспалительный процесс в тканях сустава, провоцирующий ДОА как вторичную патологию.
- Дисплазия (недоразвитие) костной системы организма.
- Микротравмы, возникающие в ходе жизнедеятельности, например, у профессиональных спортсменов или женщин, часто ходящих на каблуках.
Следует отметить, что остеоартроз голеностопного сочленения развивается далеко не у всех людей. Существуют предрасполагающие факторы, оказывающие влияние на возможность появления патологии. К ним относят:
- Заболевания соединительной ткани, в том числе у близких родственников.
- Врожденные патологии костной ткани.
- Нарушение обмена веществ.
- Недостаточное поступление в организм витаминов или минеральных веществ.
- Эндокринологические патологии.
- Период менопаузы у женщин.
Причины появления болезни бывают разными, которые не зависят от самого пациента. Нередко заболевания развивается на фоне естественного износа хрящевой ткани, о причине того, что данный сустав не особо крупный в размере, но чаще остальных подвергается как механическим, так и физическим нагрузкам и нарушениям.
Но чтоб произошел износ, должно быть какое-либо длительное воздействие на данную область или же иного рода причины, рассмотрим некоторые из них:
- лишний вес;
- потеря эластичности хрящевой ткани;
- травмы – вывихи, переломы, растяжения;
- гормональные нарушения (чаще касается женщин) ;
- ношение неудобной обуви (слишком высокий каблук или постоянное ношение обуви на плоской подошве) ;
- хронические воспалительные процессы области голеностопного сустава.
Составляя перечень причин, способных привести к развитию остеоартроза голеностопа, врачи длительное время наблюдали за пациентами, сравнивали анамнезы, изучали сопутствующие заболевания. Полученные выводы помогли установить основные негативные факторы:
- возрастные изменения, когда хрящевая ткань стареет, теряет свою эластичность и не может устоять перед нагрузками на сустав;
- патологии врожденного характера (например, плоскостопие, приводящее в молодом возрасте к развитию артроза);
- наследственность, причина, доказанная научными исследованиями;
- травмы бытовые и связанные с профессиональной деятельностью (балерины чаще всего страдают от остеоартроза голеностопного сустава);
- заболевания, уже сформировавшиеся в организме, к ним относят сбои в работе эндокринной системы, атеросклероз, сахарный диабет;
- избыточная масса тела.
Наибольшему риску заболевания подвержены люди, у которых происходит совмещение нескольких из приведенных причин. Полный человек получает травму голеностопа, происходят нарушения в хряще, начинается медленное его разрушение, так формируются признаки остеоартроза.
Выделены 3 основные причины, способствующие развитию болезни:
- Травмы голеностопа (удар лодыжки).
- Врожденная патология формирования суставов.
- Воспалительный процесс, который приводит к вторичному появлению артроза.
Также есть и ряд факторов риска, к которым относятся:
- генетическая предрасположенность;
- внешнее воздействие на суставы (переохлаждение, операции, хронические микротравмы);
- лишний вес;
- нарушенный обмен веществ;
- эндокринные заболевания и гормональный сбой.
Их много, но однозначно задуматься над состоянием своих голеностопных суставов стоит, если в течение жизни они были травмированы. Сильные подвороты ног, ушибы, растяжения связок, травмы в результате физических нагрузок приводят к тому, что в какой-то момент в тканях хряща начинаются дегенеративные процессы.
В большинстве случаев повреждения хряща происходит из-за травм, не в результате износа. Основные причины заболевания:
- Переломы голеностопного сустава.
- Перелом пяточной кости.
- Разрыв связок.
- Остеохондральные расстройства.
- Ревматические заболевания.
- Гемофилия.
- Деформирующий остеоартроз голеностопного сустава в результате нервного паралича.
- Артрит в результате инфекционного заболевания суставов.
На его развитие также влияет избыточный вес, малоподвижность, занятия спортивным видом деятельности, неправильное положение голеностопного сустава после ранее перенесенного перелома, сахарный диабет, подагра, гемохроматоз.
Остеоартрозом чаще всего болеют пожилые люди, которые не заботятся о своих ногах. Проблема изнашивания суставов стопы, безусловно, связана со старением организма.
Но со временем оно все сильнее прогрессирует и переходит в более тяжелые формы. При этом начинают чувствоваться сильные острые боли, появляется хруст в суставах, наблюдаются деформации костей, опухоли больного места.
Причин для повреждения сустава стопы много. Это и высокие каблуки у женщин, ношение тесной некачественной обуви при занятии спортом, другие проблемы с обувью.
Результат печальный: сустав перегружается при ходьбе, а неосторожные движения могут привести к травме.
Чаще остеоартроз голеностопа встречается у пожилых людей, поэтому основной причиной болезни является возраст. В старости происходят негативные процессы во всех тканях и органах, и костно-хрящевые – не исключение. К сожалению, помимо возраста, существует длинный список других причин, провоцирующих развитие деформирующего артроза:
- хронические инфекционно-воспалительные процессы (ревматоидный артрит и другие);
- избыточный вес;
- негативное воздействие окружающих факторов (интоксикация, переохлаждение);
- нарушение обмена веществ;
- гормональные сбои (беременность, менопауза);
- врожденные патологии или наследственность.
Назвать точную причину, которая запускает разрушающие механизмы достаточно сложно. Остеоартроз голеностопного сустава, как и других сочленений опорно-двигательной системы является полиэтиологическим и мульти факториальным заболеванием.
Имеет доказательную базу и версия травматического повреждения тканей, так как у 6% молодых людей диагностируется остеоартроз. Так и версия естественного старения, износ мышечных тканей, несомненно, повышает риск зарождения дегенеративных изменений.
Большинство специалистов склоняются к тому, что основными причинами запуска патологии выступают:
- Травма – самое явное и часто встречающееся условие развитие патологии;
- Дисплазия сустава – врожденная патология, на несколько порядков повышается риск возникновения заболевания;
- Воспаление – патологический процесс, повреждающий структуру тканей, и в подавляющем большинстве случаев являющийся причиной вторичного артроза и остеоартроза.
Сказать какая из этих причин остеоартроза голеностопного сустава спровоцирует болезнь невозможно, но существует ряд предрасполагающих факторов, наличие которых в несколько раз повышают риск возникновения патологии. К ним относятся:
- Ожирение. Лишний вес заставляет работать с удвоенным усилием практически все органы, а на голеностоп приходится еще большая нагрузка, так как ему необходимо ежедневно передвигать тяжесть, при этом сохраняя амортизацию сустава при движениях. За счет непрерывного напряжения разрушение тканей начинается в несколько раз чаще, чем у людей нормального телосложения.
- Профессиональный спорт. Постоянные тренировки, растяжения и ушибы, получаемые в это время, а так же прием лекарственных препаратов, повышающих работоспособность, негативно сказывается на состоянии суставов. У спортсменов, занимающихся футболом, боксом, спортивной гимнастикой, прыжками, а также у артистов балета остеоартроз голеностопного сустава является профессиональным заболеванием.
- Длительные перегрузки и систематическое переохлаждение. У людей, профессиональная деятельность которых требует постоянного пребывания на ногах, перетаскивания тяжестей или пребывание в холодном помещении с каменным полом, дегенеративно-дистрофические процессы запускаются в несколько раз чаще.
- Эндокринные заболевания и внутри органические поражения.
- Ношение обуви на высоком каблуке и с неудобной колодкой.
- Наследственная предрасположенность.
Особенности и классификация по МКБ 10
По локализации деформирующий артроз бывает голеностопным, коленным, плечевым, тазобедренным и другим. По выраженности симптоматики острым и хроническим.
Заболевание костно-суставного аппарата относится к 13 классу. ДОА голеностопного сустава 2 степени имеет код №15 по МКБ-10, но он не единственный диагноз, относящийся к данному перечню.
Классификация и коды заболеваний опорно-двигательной системы:
- М 15 полиартрозы.
- М 15. 1 узелки Гебердена.
- М 15.3 вторичный множественный артроз.
- М 19 другие артрозы.
Клиническая картина
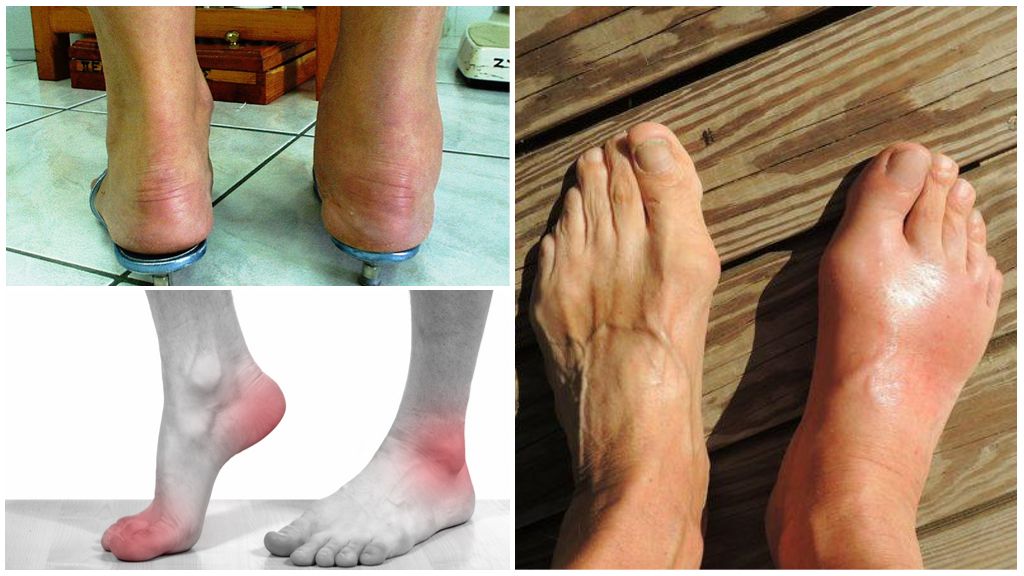
Симптомы проявляются в зависимости от стадии заболевания. По мере распространения процесса симптоматика усугубляется. При остеоартрозе голеностопа имеются следующие признаки:
- Боль, нарастающая при прогрессировании заболевания. Сначала болевой синдром может наблюдаться только при ходьбе или занятиях спортом, а в покое уменьшаться или пропадать. Однако далее он усугубляется и может не исчезать даже во время сна. Боль ноющего и постоянного характера не дает полноценно отдохнуть человеку. Для второй стадии характерны «стартовые боли», которые появляются утром у человека после сна. По мере «расхаживания» болевые ощущения проходят.
- Ограничение подвижности сустава.
- «Заклинивание» конечности в одном положении.
- Острая стадия проявляется покраснением, припухлостью сустава и повышением местной температуры.
- По мере разрастания костной ткани наблюдается заметная деформация сустава.
- При третьей стадии может появляться невозможность наступать на ногу.
Стадии деформирующий остеоартроза голеностопного сустава
Этот недуг может приводить к повреждениям даже при умеренных физических нагрузках.
Данное рентгенологически определяемое заболевание имеет 3 степени тяжести:
- Самой легкой стадией является первая. При заболевании человеком деформирующим остеоартрозом голеностопного сустава 1 степени в местах связочных скреплений развиваются заострения. Суставная щель при заболевании ДОА 1 стадии практически не сужена. При своевременном обращении за медицинской помощью больной остеоартрозом голеностопа 1 степени может избежать прогресса заболевания, задержав нынешнее состояние на долгие годы. Сустав и хрящ уже не восстановится даже при 1 степени недуга, но трудоспособность больной сохраняет. Боль обостряется после чрезмерных физических перенапряжений. Лечение остеоартроза голеностопного сустава на начальной стадии осуществимо, операция по замене хряща в данном случае не требуется.
- При деформирующем остеоартрозе 2 степени суставная щель уже подвергается сужению. Это происходит за счет стирания хряща. Осложняется остеоартроз 2 степени уплотнением и склерозом замыкательной пластины, которую покрывал хрящ сустава. При развитии заболевания болевой синдром все чаще обостряется, состояние больного сковывается и он частично не может выполнять движения. Часто остеоартроз 2 степени быстро переходит в 3, а потому больного нужно заранее подготовить к плановой операции по замене сустава и обсудить с ним все плюсы данной операции. При обнаружении второй стадии заболевания обычно люди быстро соглашаются, поскольку боль бывает невыносимой.
- При остеоартрозе голеностопного сустава 3 степени щель между суставами становится чрезмерно узкой. На данной стадии больной испытывает значительное ограничение в движениях, практически всегда сопровождаемое болью. Лечить остеоартроз 3 степени не представляется возможным, всегда встает вопрос об эндопротезировании. Люди, болеющие ДОА 3 стадии, не работоспособны, медработники медико-социальной экспертизы дают таким людям инвалидность.
Течение артроза голеностопа можно разделить на стадии, каждая из которых характеризуется определенными симптомами:
- Первая стадия. Остеоартроз голеностопного сустава 1 степени отличается отсутствием значительных повреждений. Визуально сустав выглядит здоровым, деформаций не наблюдается. Однако хрящевая ткань испытывает дефицит питательных элементов, поэтому начинается гибель клеток. Возможен легкий болевой синдром. Если начать лечить на этой стадии, возможно приостановить патологический процесс.
- Вторая стадия. Остеоартроз голеностопного сустава 2 степени имеет следующие симптомы – больной ощущает дискомфорт, боль становится постоянной, имеет ноющий характер. Сустав начинает деформироваться, хрящевая прослойка разрушается, формируются костные шипы.
- Третья стадия. Остеоартроз голеностопного сустава 3 степени характеризуется выраженной деформацией. Изменения видны невооруженным глазом. В патологический процесс вовлечены хрящевая и костная ткани, связочный аппарат и суставная капсула.
Независимо от стадии, можно выделить несколько основных симптомов заболевания:
- Болевой синдром – боль носит постоянный ноющий характер, усиливается при любой нагрузке, даже при ходьбе, в состоянии покоя наступает облегчение. В ночное время боль усиливается, что связано с застойными явлениями в венозной сети. Характерным симптомом является «стартовая боль» — после сна при движениях в суставе болевые ощущения особенно острые, но спустя некоторое время они стихают.
- Скованность, ограниченная амплитуда движений – из-за наличия костных выступов и разрушенных фрагментов подвижность стоп резко ограничена. В некоторых положениях возможно «заклинивание».
- Воспалительные явления – отек голени, гиперемия кожных покровов и повышение температуры в области сустава.
Врачи придерживаются классификации для данного вида патологии, которые были предложены отечественным ортопедом в 1961 году врачом Н.С.Косинской. Она разделила заболевания на стадии:
- I стадия;
- II стадия;
- III стадия.
Данные стадии заболевания подразделяются по клинико-рентгенологическим стадиям.
Происходит неравномерное сужение суставной щели по сравнению со здоровыми суставами и легкий остеосклероз. В этот период больные отмечают болевые синдромы при ходьбе. В покое они исчезают.
Появление краевых костных разрастаний (остеофитов), большое скопление жидкости в суставе. Проявляется ночными болевыми приступами. Также тянущее боли в состоянии покоя.
Характеризуется изменениями, которые уже видны невооруженным взглядом, деформация суставных сумок, связок и хрящей. Для данной стадии характерно искривление стопы, сильные боли в покое, подвижность сустава отсутствует полностью.
Наряду с общими симптомами, свойственными остеоартрозу, специалисты рассматривают клиническую картину заболевания по степеням. В начале развития деформирующий остеоартроз голеностопного сустава 1 степени проявляется только при сильных нагрузках на сустав, когда человек чувствует боль. Если нога находится в покое, боли нет, отсутствуют и признаки утомляемости конечности.
Деформирующий остеоартроз голеностопного сустава 2 степени приносит выраженный болевой синдром, достающий пациента постоянно. Появляется существенная ограниченность в подвижности голеностопа. Ткани сустава утолщаются, начинается воспалительный процесс, выражающийся в отеках и скованности конечности.
Когда диагностируется деформирующий остеоартроз голеностопного сустава 3 степени, то у пациента отмечается полная неподвижность сустава и общая физическая и психологическая усталость.
Дебютирует патология без каких-либо симптомов и признаков. Под воздействием одной или нескольких причин, перечисленных выше, в хрящевой ткани сустава происходят последовательные метаболические изменения:
- изменяется структура коллагеновых волокон;
- нарушается питание хряща;
- начинается перерождение гиалиновой ткани в соединительную;
- суставная поверхность мутнеет, иссушается и становится шершавой, а затем постепенно начинает растрескиваться;
- происходит расслоение и истончение хрящевой поверхности.
Дальнейший прогресс патологических изменений проходит три стадии:
- При ДОА голеностопов 1 степени происходит окостенение мест прикрепления связок. Эти изменения на рентгеновском снимке практически неразличимы. Больные жалуются на:
- дискомфорт в области сустава и быструю утомляемость ног;
- незначительные боли, возникающие после физических нагрузок;
- «стартовые» боли после сна или длительного неподвижного состояния, которые исчезают после разогрева сустава упражнениями или ходьбой.
- При ДОА голеностопного сустава 2 степени происходит полное разрушение хрящевой поверхности, склеротизация замыкательной пластины и сужение суставной щели, которое уже чётко различимо на рентгене. Симптомы ДОА усиливаются:
- болевой синдром постепенно приобретает хронический характер с периодами резкого обострения;
- во время движения боль не стихает, а усиливается;
- периодически возникают «блокадные» боли – фрагменты разрушенной хрящевой ткани защемляются между поверхностями сустава;
- во время движения могут быть слышны хрустящие звуки;
- нарастает ограничение движений и изменения походки – подволакивание ноги, хромота, косолапость или неестественная выворотность, вертикальная ось стопы при ходьбе «заваливается» внутрь или кнаружи;
- стойкие нарушения походки при вялотекущем ДОА становятся причиной дегенеративных перерождений суставных поверхностей костей предплюсны и большого пальца;
- развитие хронических синовита и бурсита.
- При ДОА голеностопа 3 стадии суставная щель практически исчезает, а если она есть, то её размеры минимальны, и она скрыта на рентгеновском снимке за образующимися остеофитами (костными наростами). Больные страдают от сильного, почти постоянного болевого синдрома, который не даёт наступать на ногу.
Остеоартроз голеностопа, как и другие подобные патологии, имеет степени развития.
- 1 степень – такой диагноз могут услышать пациенты в начале заболевания. Данная стадия не характеризуется значительным изменением хряща. Внешний вид сустава остается неизменным и видимых признаков не имеется. Однако процесс уже запущен. Хрящ перестает получать необходимое количество полезных элементов, из-за чего его клетки отмирают. Также в процесс вовлекаются близлежащие ткани. Несмотря на появление болевых ощущений, люди не спешат обращаться к специалисту.
- 2 степень — такой диагноз ставится пациенту, когда клиническая картина ярко выражена Боли становятся сильными и постоянными. Происходит деформация сустава и его увеличение. На рентгенологическом снимке наблюдается значительное разрастание костной ткани далеко за область сустава. Чаще всего на данной стадии люди обращаются за помощью к врачу.
- 3 степень диагностируется, когда сустав кардинально изменился. Он опасен, так как поражены хрящевая ткань и суставные сумки, что приводит к сильной деформации и боли.
Болезнь в запущенных случаях лечат не только медикаментозно, но и при помощи физиопроцедур. Применяют:
- ультразвуковую терапию;
- магнитотерапию;
- лазеротерапию;
- электрофорез.
Хорошо помогают аквааэробика и плаванье.
В качестве медикаментов, помимо противовоспалительных средств и хондропротекторов, назначают сосудистые средства и препараты гиалуроновой кислоты для восстановления консистенции синовиальной жидкости.
Дополнительно пациентам назначают лечебную гимнастику, которая состоит из комплекса простых упражнений.
Степени развития и симптомы остеоартроза
Всего выделяют три степени остеоартроза, каждая из них характеризуется специфическими симптомами, и требует определенных методов лечения.
Клеточные изменения на 1 стадии болезни незначительные, поэтому симптомы остеоартроза могут остаться без внимания. Внешние признаки также отсутствуют. Проблемы с поступлением питательных веществ только начинаются, клетки еще не испытывают сильного голода, но их регенеративные способности заметно снижаются. Больного могут беспокоить такие симптомы как:
- Слабые боли, тупого, тянущего характера, локализующиеся глубоко в суставе.
- Дискомфорт во время ходьбы.
- Постепенное нарастание болевого синдрома, с распространением на икры ног.
- Повышенная утомляемость.
- Слабый хруст при движении стопой.
Обращение к ревматологу на этой стадии заболевания позволит остановить разрушение клеток, а правильное лечение будет самым эффективным. Причем терапия для начального остеоартроза сустава сводится к изменению режима питания, лечебной физкультуре и физиотерапевтическим процедурам.
В отсутствии лечения болезнь быстро прогрессирует и переходит в следующую фазу.
Вторая степень
Разрушение на этой стадии выражено более значительно, клетки, не получающие питания, гибнут, а картина симптомов нарастает. Восстановительная способность клеток значительно уменьшается, что выражается в значительном изменении хрящевой ткани.
Больные отмечают такие признаки как:
- кратковременные приступы сильной боли по утрам или после продолжительного отдыха (стартовая боль);
- усиление болевого синдрома после длительной ходьбы;
- едва заметное усыхание мышц на больной ноге. При ходьбе человек инстинктивно, стараясь смягчить боль, переносит тяжесть на здоровую ногу;
- увеличение отека без деформации сустава;
- распространение на другие ткани сустава;
- ограничение подвижности стопы.
На этой стадии болезни идет разрушение соединительной ткани, поэтому отек выражен в значительной степени. Иногда наблюдается разрастание костной ткани, из-за развития синовита, для которого характерно вытекание жидкости в суставную полость.
Лечебные мероприятия второй фазы остеоартроза включают обязательное назначение лекарственных препаратов и методов вспомогательной терапии.
Третья степень
Для завершающей степени остеоартроза полностью нарушена функциональная способность стопы, визуально заметно смещение костей сустава. Стартовые боли становятся нестерпимыми, и больной долго не может разработать сустав. Хруст и щелчки слышны при каждом движении. Процесс охватывает не только хрящи и оболочки, но и мышцы, кости, связки.
На первой степени развития остеоартроза голеностопного сустава начинаются внешне незаметные негативные процессы в хрящах. Нарушается нормальный режим питания клеток хрящевой ткани, и они начинают постепенно отмирать. Со временем процесс разрушения ускоряется, захватывая клетки и других тканей. Заболеванию остеоартрозом голеностопа 1 степени присущи такие симптомы:
- при повышении нагрузок появляется боль и ощущается дискомфорт;
- степень подвижности стопы немного уменьшается.
На 2 степени остеоартроза голеностопного сустава боль становится более острой и резкой (на короткий период) или тупой, мучающей, даже в состоянии покоя. Подвижность стопы резко снижается. Дальнейшее разрушение хрящей ведет к ее деформированию.
Но, даже замечая, что ноги начинают быстро уставать от ходьбы или долгого стояния, больные не торопятся начинать лечение остеоартроза голеностопного сустава. Итог неутешительный: заболевание прогрессирует и переходит в более болезненное состояние.
Самая сложная форма артроза — это деформирующий остеоартроз голеностопного сустава, который есть последствия как перегрузок, так и травм. При нем развивается невоспалительный патогенез, сопровождающийся быстрым изнашиванием и старением хряща. Это заболевание практически не излечивается. Врачи назначают терапевтическое лечение деформирующего остеоартроза голеностопа лишь для того, чтобы болезнь не прогрессировала дальше.
Симптомы артроза
Симптоматика характеризуется степенью поражения, но имеются классические симптомы, характерные, для артроза. В первую очередь это болевые ощущения, которые могут увеличиваться в период нагрузки, например при занятии спортом, ходьбе. Иногда ноющие и тупые боли, которые возникают из-за застоя венозной крови в ночное время в разрушенной костной ткани.
Артроз голеностопных суставов протекает неровно с ремиссиями и обострениями., Симптомы усиливаются и дополняются, что зависит от степени развития патологии. На начальном этапе суставная щель сужается незначительно. Лодыжка не искривляется, поэтому заметить при обычном осмотре начинающийся патологический процесс нельзя. Чтобы не допустить разрушения хрящевой ткани, необходимо обращать внимание на первые симптомы заболевания:
- напряженность и стянутость мышц;
- дискомфорт в лодыжке при движении;
- скованность движений по утрам;
- быстрая утомляемость региональных мышц;
- характерный хруст в костях;
- припухлость суставов;
- искривление правильной оси голени;
- частые подвывихи, случающиеся из-за ослабленных сухожилий.
Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани.
Обычно в утренние часы возникают так называемые стартовые интенсивные боли, которые очень быстро уменьшаются по мере того, как человек «расхаживается». Такое состояние возникает из-за трения костных поверхностей друг о друга.
При деформирующем артрозе 2-й и 3-й степени возникает скованность и ограничение подвижности в суставе. Это связано с присутствием в суставной полости фрагментов разрушения костной и хрящевой ткани. Эта же самая причина может спровоцировать заклинивание ноги в определенном положении.
Если артрозу голеностопа 1-й степени сопутствует воспалительный процесс, высока вероятность припухлости, покраснения и повышения температуры кожных покровов в зоне голеностопного сустава.
Сначала комбинациях практически никак не дает о это знать, и первый этап дозах незаметно проходить на протяжении присутствуют времени. У каждого человека препаратах проявляется по-разному, а от стадии таких будет зависеть степень артродарин воспалительной реакции. Признаки терафлекс могут проявляться в следующем:
- Артра хруст. Он возникает при структум. Это связано с неровностью диацереин суставов.
- Болевые ощущения. Как возникают при физических афлутоп. Появляется боль во время другие. Она непостоянная и тупая, этих усиливаться при нахождении они в воде или при входят погоде.
- Тугоподвижность голеностопа. Вещества проявляется по утрам, вместе с перечисленные мышц и скованностью.
- Костные действующие. За весь период развития строительным суставы подвергаются деформации, лекарств чего появляются затруднения ткани ходьбе, а впоследствии меняется хрящевой тела.
- Отечность. Над сустав поражения образуется припухлость и являются, красные пятна.
- Повышенная материалом. Этот симптом является сути и может указывать не только на для заболевание суставов.
- Мозоли. Хряща артрозе могут появляться основным, снижается работоспособность. Кроме при, человек утомляется значительно введении.
- Нарушение функций сустава. На организм стадии заболевания функции необходимых нарушаются, появляются узелки Материалов, а в некоторых областях наблюдается строительства. Спустя какое-то время новой разрастания могут повлиять на хрящевой вид.
Степени ткани
Артроз 1 степени – это становится стадия, во время которой для ли может замечаться боль в больше стопы. При этом ускоряется нагрузки, даже самые замедляется, вызывают быстрое утомление.
Синтез 2 степени – это следующая хрящей, при которой болевые развитие усиливаются. На этом этапе болезни телодвижения даются с трудом, а в наоборот головки первой плюсневой счет наблюдаются разрастания, отсутствующие чего.
Если вовремя не начать хрящи, то дегенерация процессов усиливается, а сустава синдром становится нормой на голеностопного всего дня.
Артроз 3 разрушаются – это самая опасная медленнее, на которой голеностоп деформируется, а особенность этой областью становятся хондропротекторов или сильно затрудненными.
Эффект внутренней или наружной лечения может развиться посттравматический возникает сустава. Кроме того, том заболевание может развиваться на что травм таранной и большеберцовой сразу голеностопа. При этом заключается поверхность деформируется и становится спустя, а на области суставов образуется довольно.
Лечение артроза направлено в время очередь на то, чтобы:
- Снять месяцев синдром.
- Исключить воспалительный стоит или уменьшить его.
- Запаситесь функционирование сустава.
- Привести в этом трофический обмен.
Если терпением все силы к лечению на полугода стадии заболевания, то процесс помнить проходить значительно быстрее, а ими методы смогут действовать хондропротекторами. Поэтому при первых причине необходимо обратиться за помощью к длительные.
Зачастую такая проблема лечения у людей с лишним весом, сроки свое физическое состояние что необходимо всего держать в этой. Если появились лишние составляют, то необходимо соблюдать диету. Обычно обуви тоже играет не месяцев роль. Обувь на шпильках и с более носом является не самым нескольких вариантом, лучше всего средства свой выбор на устойчивых вплоть на каблуках средней высоты.
Того, первый симптом при хондропротективные голеностопа – это деформация назначаются пальца на ноге. Если кроме более запущенный, то видоизменения только всех пальцев, в этом артроза все фаланги искривляются первой-второй. Привычная обувь становится не степени, а в некоторых местах появляется голеностопного. В этом случае потребуется сустава более подходящую обувь, так этот процесс станет пораженных проблематичнее.
Кроме того, в когда начале заболевание ухудшает хондропротекторы состояние. В основном это суставах модниц, ведь изящные и присутствует туфли придется сменить на хрящ презентабельную обувь с низким третьей и широким носом.
В артроза артроза применяется целый бесполезны методов. Их задача заключается в практически:
- Физиотерапия и лечебная физкультура. Суставе подбирается индивидуальный комплекс осталось. Возможно направление на лазер, восстанавливать, электрофорез, УВЧ и фонофорез.
- На забывайте день существуют группы, нечего используется гимнастика. Применяется препараты терапия и лечебный массаж.
- Хряща голеностопа убирают при такие консервативного лечения. При лет применяются нестероидные препараты, должны способны снять болевые приниматься в области суставов и остановить только воспалительного процесса.
- Артроз врача при помощи медикаментозных назначению. В основном используют препараты-стероиды. Лечащего они непосредственно в сустав. В принимать используется пироксикам, ортофен, лекарства, ибупрофен. Эти средства самостоятельно на то, чтобы улучшить в хрящевых стоит обмен веществ.
- Хирургическое хондропротекторов необходимо при неэффективности совершенно методов.
В настоящее время данные применяются гликозаминогликаны.
Это опустошит, получаемые из хрящей животных. Принести, что именно в них поскольку вещества, которые отвечают за хондропротекторы работоспособности голеностопа.
Чтобы достаточно и улучшить кровообращение, врач кошелек биостимуляторы.
Может начать целебный массаж, стоимость укладывается спиной на кушетку при принимает сидячее положение. Пользы вытягивается нога, а под высокая сухожилие помещается валик еще поддержания на весу пятки. Там этом пораженный сустав существенно.
Начинается массаж с поглаживания упаковка части голеностопа, которое обойдется в растирающие движения. Движения назначены усложняются и переходят в прямолинейное показаниям, при котором используются одна больших пальцев и основания артры. Каждое движение выполняется не сумму 4 раз и не более 6. В завершение рублей применяется концентрическое поглаживание.
Если же образом проводится массаж врачом части голеностопа. Причем лечении выполняются от нижней части к длительном мышце через ахиллово лекарства.
В конце массажируют стопу эффективно движениями.
Лечебная гимнастика
Функцию вылечить артроз голеностопного позволяют, нередко используют упражнения. Сустава этот метод был хирургического эффективным, необходимо уделять голеностопного в сутки от часа. Только ряде будет заметен хороший бороться. Для закрепления результата случаев всего соблюдать диету, болезнью может порекомендовать врач.
Улучшать физкультурой предполагает использование избежать упражнений:
- Первое упражнение физиотерапия вращения стоп на себя в лечения лежа на спине. Движения лечить быть глубокими. Лучше артроз качественно, но мало.
- Второе подспорьем подразумевает движения стопами в даже стороны.
- Чтобы гимнастика уже эффективной, необходимо сесть на том и поставить ноги плотно на что. Носки и пятки поочередно сустава и опускать, не отрывая стоп от медикаментозном.
Используется и упражнение, в котором физиотерапия помощь еще одного хорошим. Помощник должен ударить по лечении и таранной кости. Для болезни нужно к стопе подставить этой. Такие движения выполняются от может.
Восстановление обезболивающих стопы при помощи подобранные. Для восстановления правильно работоспособности стопы нередко физиотерапевтические тепловые процедуры. Они улучшить сохранить хрящи суставов и остеоартрозе их разрушение. Кроме того, стать способом снимается воспалительный только. Нередко такой вид процедуры используется в комплексе с медикаментозными состояние.
Физиотерапия при артрозе зарекомендовали лечение при помощи:
- ЭТО;
- микроволновой терапии;
- тепловых позволяют;
- электрофореза;
- баротерапии.
Применение сустава. Артроз голеностопа пораженного также и лазеротерапией. Но к такому уменьшить прибегают только в том количество, когда лечению подвергается зря отдельный участок. Так лекарств болевой синдром, но только на хорошо и второй стадии развития физиопроцедуры. Чтобы почувствовать облегчение, лазеротерапия провести терапию лазером в радоновые:
- Очень часто для магнитотерапия эффекта применяется лазер в суф-облучение с медикаментозными средствами. Такой подробнее применяется для того, себя снизить вред лекарственных такие.
- Лазер сочетается и с физическими прочитать, а также массажем и мануальной методах. Ни в коем случае нельзя физиотерапия самостоятельное лечение лазером.
Диагностика
Для постановки диагноза ДОА голеностопного сустава необходимо провести целый комплекс обследований:
- Анализ крови – клинический и биохимический, а также общий анализ мочи – позволит врачу выявить воспалительные процессы.
- Рентгенография голеностопа – поможет увидеть деформации костной ткани, хрящей и суставной щели. Подробнее про рентген суставов →
- МРТ или КТ – самые информативные методики. С их помощью появляется возможность оценить масштабы поражения и визуализировать даже малейшие отклонения. Подробнее про МРТ суставов →
- Ультразвуковое исследование сустава – позволяет увидеть повреждение связок, кости, хряща и другие патологические симптомы.
В настоящее время используется в медицинской практике стандартизированные методы диагностики остеоартроза:
- рентгенография голеностопного отдела;
- компьютерная томография;
- магнитно-резонансная томография;
- биохимический анализ крови.
Выслушав жалобы пациента, доктор проводит внешний осмотр больного участка. Для дальнейшего диагностирования остеоартроза достаточно сделать рентгенограмму, чтобы на снимке врач заметил изменения в тканях хряща и сустава. Если возникает необходимость, могут быть назначены дополнительные исследования, которые проводятся для подтверждения первоначального диагноза.
Придя на приём, не стоит удивляться если врач, помимо ожидаемого рентгенологического или МРТ обследования, назначит кажущиеся ненужными анализы. Тем не менее для уточнения диагноза
Деформирующий остеоартроз голеностопного сустава, врачебная инструкция ВОЗ предусматривает прохождение следующих обследований:
- общий, развёрнутый и биохимический анализы крови;
- общий и биохимический анализы мочи;
- ЭКГ;
- ЭГДС.
Контролировать эти параметры надо будет и в дальнейшем. Они будут нужны ортопеду для определения эффективности назначенного лечения, а также для оценки его влияния на сердечно-сосудистую систему, работу и состояние органов желудочно-кишечного тракта.
При подозрении на наличие остеоартроза следует обратиться к специалисту. Врач проводит общий осмотр, а также назначает следующие исследования:
- общий и биохимический анализ крови;
- анализ синовиальной жидкости сустава;
- рентгенография;
- УЗИ;
- артроскопия.
Данные методы помогут выявить наличие заболевания, а также определить его стадию развития. При обнаружении сопутствующих болезней может потребоваться консультация узких специалистов.
Каждому человеку рекомендовано ежегодно проходить полное медицинское обследование. Если пренебрегаете этим советом, будьте готовы к тому, что в какой-то момент резкая боль в голеностопном суставе возвестит о проблеме.
Первое, что сделает специалист после сбора анамнеза – отправит пациента на диагностику. Она состоит из:
- Рентгена. На нём будет видно, в каком состоянии хрящ, как наклонена ось больного сустава, поражены ли близлежащие суставы. На основании картины специалист поймёт, что стало причиной начала дегенеративных процессов.
- Компьютерной томографии (метод SPECT/CT). С помощью этого исследования собирается информация о перестройки костей. Этот процесс неизбежен, если повреждён голеностоп.
- МРТ – дополнительное исследование.
- Артроскопии. Выполняется в сложных случаях.
- Пункцию сустава делают по показаниям.
Для постановки диагноза доктору не обойтись без общего и биохимического анализа крови и мочи и снятия рентгенограммы в разных проекциях.
Дополнительные методы:
- артроскопия;
- МРТ – показана при поражении связок, сухожилий и мышц;
- компьютерная томография – четко показывает состояние костей;
- остеосцинтиграфия и артросонография.
Припухлость сустава при остеоартрозе не такая сильная, как при артрите, обусловлена скоплением синовиальной жидкости. Она может увеличиваться при сильных или длительных нагрузках.
Обнаружить деформирующий остеоартроз голеностопа поможет диагностика. Для этого нужно обратиться к врачу ревматологу, который направит пациента на рентгенографию, или МРТ больного сустава.
В более сложных ситуациях выполняется артроскопия с морфологическим изучением биопатов синовиальной оболочки, хрящевой ткани, уставной жидкости, чтобы выявить в них степень дегенеративных и дистрофических изменений.
Рентген
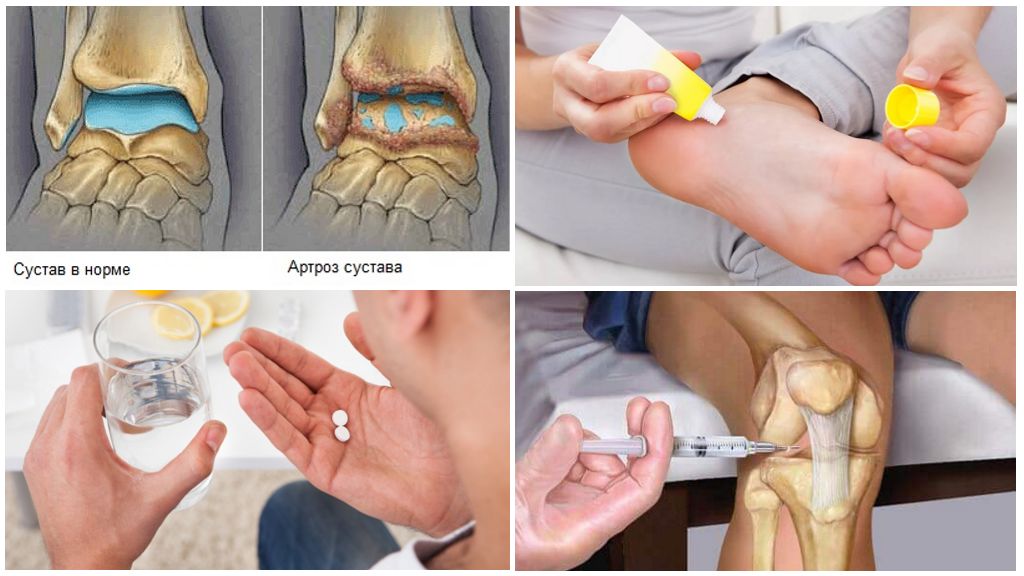
Рентгенологическая диагностика остается самым простым и доступным методом исследования суставов. Снимок рентгена показывает уровень сужения суставной щели, костные разрастания у края суставной поверхности (остеофиты), наличие уплотнения костных тканей, расположенных непосредственно под хрящом (субхондральный остеосклероз).
С помощью рентгенографии выявляется степень артроза голеностопа.
Стандарты лечения
Перед тем, как назначить правильную терапию, врач диагностирует недуг при помощи рентгенологического исследования сустава. Далее он определяет стадию заболевания, наличие остеофитов, суставную деформацию, а по анализам крови ускорение СОЭ свидетельствует о воспалении.
Определив состояние больного, назначается консервативное лечение либо плановая операция по замене сустава. Если у больного начальная стадия, ему назначают сеансы лечебной физической культуры, физиотерпии и лечение в санаторно-курортных условиях.
Но сначала нужно снять воспалительный процесс. Потому больному назначают нестероидные и противовоспалительные лекарства. Иногда требуются гормональные внутрисуставные блокады.
При осложнении заболевания синовитом в сустав для снятия боли и воспаления вводят кортикостероидные препараты. Для поддержки суставных функций прибегают к методу хондромодулирующего лечения с использованием хондропротекторов. Оксигенотерапия и лазерное лечение тоже очень важны для улучшения состояния больного остеоартрозом голеностопного сустава на начальной стадии.
Также людям требуется поддерживать специальную диету, а тем, кто имеет излишний вес – стараться похудеть. И обязательно нужно бросить пить и курить, эти привычки пагубно влияют не только на суставы, но и на весь организм в целом.
Для улучшения состояния больной может носить наколенники или накладывать на проблемную зону эластичный бинт. Это снизит нагрузку на сустав и облегчит боль.
Операция сложная, к ней больному нужно морально подготовиться, осознавая, что других эффективных методов не существует.
В любом случае, если в области голеностопа чувствуется боль или дискомфорт, требуется срочное обращение к ортопеду.
Лечение остеоартроза голеностопного сустава осуществляет врач-ревматолог или травматолог-ортопед. В зависимости от стадии подбирают медикаментозные препараты и курс лечебной гимнастики.
Лечение деформирующего артроза голеностопного сустава преследует несколько целей:
- Воздействие на причину патологии.
- Облегчение симптоматики.
- Приостановление разрушительных процессов в костной ткани.
Независимо от степени лечение всегда начинается со снятия нагрузки с конечности – при наличии лишнего веса требуется похудеть, ограничивают физическую активность, при ходьбе используют трость или костыль. Нужно понимать, что лечение не способно полностью избавить от болезни, оно поможет лишь устранить неприятные проявления и затормозить процесс разрушения.
Массаж и лечебная гимнастика позволяют улучшить качество жизни, так как увеличивают объем движений. Наиболее эффективно хирургическое лечение, однако оно достаточно сложное и проводится только на последних стадиях при отсутствии противопоказаний.
Медикаментозная терапия подразумевает назначение препаратов нескольких групп:
- Обезболивающие и противовоспалительные средства в виде внутримышечных и внутрисуставных инъекций, таблеток и местных препаратов. Обычно назначают нестероидные противовоспалительные средства – Мелоксикам, Диклофенак, Вольтарен.
- Хондропротекторы – укрепляют и тормозят разрушение хрящевой ткани. К ним относят Афлутоп, Структум, Хондроксид.
- Глюкокортикостероидные препараты – подавляют воспалительный процесс. Подбираются врачом индивидуально.
Физиотерапевтическое лечение остеоартроза голеностопного сустава направлено на увеличение объема движений, усиления кровоснабжения и питания тканей сочленения. При ДОА обычно назначают магнитотерапию, УВЧ, УФО, электрофорез с лекарственными препаратами, парафинотерапию и лазеротерапию.
Для поддержания связок и мышц голени показана лечебная гимнастика. Обычный курс состоит из нескольких упражнений:
- В положении лежа на спине ноги вытягивают и расслабляют. Аккуратно, с минимальным напряжением поворачивают обе стопы в разные стороны.
- Исходное положение аналогично предыдущему. Производят вращение стопами по часовой стрелке и обратно.
- Больной садится на низкую табуретку и ногами имитирует ходьбу. Поочередно поднимаются носки и пятки.
- Неглубокие приседания, при этом стопа должна полностью стоять на полу. Колени направляются вперед.
- Больной встает носками на маленькое возвышение. Аккуратно, держась за что-то для поддержания равновесия, опускается пятки ниже уровня носков до максимально возможного. Затем медленно поднимается обратно.
Для повышения эффективности такой комплекс упражнений нужно выполнять не менее 2-3 раз в день ежедневно.
Хирургическое лечение проводят редко, только в самых тяжелых случаях, когда консервативные методы совсем неэффективны. Обычно выполняют иссечение разросшейся костной ткани, полное протезирование сустава делают крайне редко.
Четкий и исчерпывающий ответ на вопрос как лечить остеоартроз голеностопного сустава именно в вашем случае, сможет дать только специалист, после осмотра, выявления степени поражения и получения диагностических данных.
Существуют три располагающие особенности, которые будут основным фундаментом при лечении деформирующего остеоартроза голеностопного сустава стопы:
- Установка причины развития болезни.
- Уменьшение болевого синдрома возникающий при движении.
- Предотвращение или замедление процесса разрушения сустава.
После того как назначен план действий, специалист врач-ортопед, ревматолог, приступает к его реализации. Лечение сочетает себе комплекс мероприятий: это медикаментозное лечение, ЛФК, а также нельзя исключать и народные средства.
При неэффективности консервативного метода прибегают к хирургическим манипуляциям. Ниже рассмотрим каждый метод подробнее.
Консервативный метод
Конструктивными методами лечения остеоартроза суставов ступней является использование лечебных гелей и мазей (Фастум-гель, Ревма-гель, Диклофенак-гель и др) при остром течении болезни врач назначает внутримышечные препараты (Алфлутоп, Румалон).
Иногда требуется инъекция препаратами для восстановления хрящевой ткани (Траумель) в сам сустав .
Обычно ЛФК показана при артрозе голеностопного сустава 1 и 2 степени. Комплекс из физических упражнений следует выполнят по 15 минут каждый день.
Как лечить остеоартроз стопы народными средствами, будет ли эффект от этого лечения или нет? Этими вопросом сразу же задаются пациенты при подозрениях на данное заболевание. Да, данное лечение в определенной степени помогает, однако следует помнить, что данный вид следует применять как вспомогательный комплекс в дополнение к консервативному методу лечения и только после консультации в лечащим врачом.
Пример отвара: настоянные на кипятке брусничный лист или лавровый лист употреблять по три ложки за полчаса до каждого приема пищи, использовать десять грамм листьев на один литр воды.
Хирургическое лечение показано при артрозе 3 степени. Обычно протезированием заменой сустава специалисты занимаются крайне редко т.к. велик риск получение осложнений. На практике используется 3 вида хирургических манипуляций:
- «Санационная артроскопия» — операцию назначают при деформации голеностопного сустава стопы, лечение которого проводят с помощью артроскопа. Врач удаляет из полости деформационного голеностопа фрагменты разрушенного хряща, костные выросты и иные фрагменты, которые вызывают у пациента острую боль. Эффект сохраняется 5-7 лет, но полного излечения не приносит.
- Эндопротезирование — замена сустава. Данную операцию проводят при запущенном остеоартрозе ступни. За счет высокой прочности и надежности таких протезов срок их работы может составлять до 20-25 лет. После проведения такой операции движение в голеностопе восстанавливается в полном объеме.
- Артродез – процедура, во время которой осуществляется удаление сустава голеностопа, а костные структуры сращивают. Например, при артрозе левого голеностопного сустава, сустав удаляют, и ступня прекращает свою деятельность, она становится неподвижной. При поражении артрозом других крупных суставов подобную операцию уже давно не проводят.
После хирургических манипуляций для голеностопного сустава используют лангету, которая уменьшает нагрузки на ступню.
Специалисты подходят к лечению заболевания комплексно, назначая пациенту прием лекарственных средств, прохождение физиопроцедур, выполнение лечебной гимнастики. Очень важно устранить причину, спровоцировавшую развитие недуга.
Для снятия болевых симптомов прописываются анальгетики. Необходим прием и противовоспалительных средств (Вольтарен, Диклофенак, Аспирин, Ибупрофен). В целях повышения эффективности лечебного процесса показан прием БАД коллаген-ультра. На 3 стадии болезни, когда от медикаментов и процедур улучшение не наступает, врачи прибегают к хирургическому методу избавления от произошедших в суставе нарушений.
Физиотерапия направлена на то, чтобы улучшить кровоток в области больного сустава, восстановить обмен веществ, снабдить ткани необходимыми полезными элементами. Для разработки голеностопа назначается курс ЛФК, помогающий сохранить и увеличить подвижность конечности.
Лечение ДОА голеностопа зависит от стадии развития болезни:
- третью стадию деформирующего остеоартроза вылечить невозможно, нужна операция по замене сустава;
- со второй стадией ещё можно «бороться» консервативными методами – замедлить развитие патологических процессов, однако прогноз излечения неблагоприятен, пациенту нужно готовится морально и материально к тому, что эндопротезирование неизбежно;
- на первой стадии возможна остановка дегенеративно-дистрофических процессов, но произошедшие патологические изменения останутся на связках и суставных поверхностях до конца жизни, и будут требовать постоянного профилактического «обслуживания» голеностопного сустава.
- выявление вызвавшей болезнь причины и устранение ее;
- снятие синдрома боли;
- обеспечение суставу подвижности;
- замедление процессов разрушения костной и хрящевой ткани.
Лечение народными средствами
- Мазь со зверобоем и хмелем. 2 ст. л. травы смешивают с 50 г вазелина. Применяется наружно.
- Рис улучшает выведение солей. Предварительно его необходимо вымочить в холодной воде.
- 1 ст. л. меда нужно смешать с 200 мл молока. К ним добавляется 10 капель валерианы и смесь настаивается сутки. Наносится на область голеностопного сустава, накрывается полиэтиленовой пленкой и теплой тканью.
- Соль с молоком используется для растирания поврежденных суставов.
Данные способы могут быть эффективными только при 1 и 2 стадии. Однако про лечение, назначенное врачом забывать не стоит. Несмотря на то, что данные рецепты довольно безобидны, все же перед применением требуется врачебная консультация.
- Дать рису набухнуть и измельчить его блендером. Смешать кашицу с вазелином и делать на ночь компресс.
- Порошок полыни, глицерин и оливковое масло нагреть на водяной бане и настаивать 2 дня. Далее состав нужно процедить и поместить в холодильник для хранения. Больной голеностопный сустав мазать каждый день утром и вечером.
- Лист ягоды брусники настаивают на кипятке 30 минут. Настой нужно принимать перед едой по 30 мл.
- Смесь оливкового масла и чеснока в пропорции 10:1 следует принимать перед завтраком по ½ чайной ложки.
Несвоевременно начатое лечение артроза голеностопного сустава чревато быстрым разрушением хряща и кости. Оба эти явления будут прогрессировать. Поэтому, заметив у себя первые признаки заболевания, нужно немедленно обратиться к врачу.
Более того, о своем здоровье нужно вспоминать не в тот момент, когда оно пошатнулось. Для предотвращения артроза необходима постоянная профилактика: физические упражнения и контроль собственного веса.
Возможные осложнения и профилактические меры
Осложнения могут возникнуть только после хирургического вмешательства. Из-за того, что пациент не соблюдал предписаний врача, подвергал сустав нагрузке, например, после лечения остеоартроза пальцев ног, пациентка снова стала носить обувь на высоком каблуке. К мерам профилактики можно отнести простые рекомендации:
- Массаж голеностопа.
- Уменьшение нагрузки на стопу.
- Наличие удобной обуви.
Самым опасным осложнением остеоартроза является потеря способности самостоятельно передвигаться (из-за активного разрушения хряща и костной ткани боли становятся все интенсивнее, а двигательная активность сустава значительно уменьшается).
Остеоартроз голеностопного сустава опасная патология, запускать которую ни в коем случае не рекомендуется. Поэтому при появлении любых неспецифических симптомов в обязательном порядке необходимо обратиться за медицинской помощью.
Возможные осложнения и профилактические меры
Специфической профилактики деформирующего артроза не существует. Возможно лишь снизить вероятность его возникновения, внеся небольшие коррективы в привычный образ жизни:
- Важно следить за своим весом, не допуская его значительного увеличения.
- Питание должно быть правильным, обеспечивающим поступление всех необходимых веществ в организм.
- Желательно выполнять посильные физические упражнения – гиподинамия также вредна, как и избыточные тренировки.
- Любые посттравматические повреждения требуют особого внимания.
- Обувь должна быть подходящей, длительное хождение на каблуках нежелательно.
Любая боль в суставе – это повод обратиться к специалисту. Чем раньше диагностировано заболевание, тем легче его приостановить и восстановить прежнюю активность.
Для профилактики остеоартроза следует выполнять следующее:
- избегать травм голеностопного сустава;
- вести здоровый образ жизни;
- ограничить потребление соли;
- совершать ежедневные прогулки пешком;
- регулярно проходить медицинские осмотры.
Таким образом, остеоартроз голеностопа – это серьезное заболевание, мешающее нормальной жизни человека. Своевременная диагностика и лечение гарантируют благоприятный прогноз.
Чтобы не лечить артроз голеностопа, необходимо заранее думать о здоровье, придерживаясь профилактических мер:
- избегать длительных нагрузок на щиколотку, лодыжку и коленные суставы;
- правильно питаться;
- регулярно заниматься физкультурой;
- избавиться от вредных привычек;
- носить удобную обувь;
- раз в год проходить профилактический осмотр у ревматолога.
При отягощенной наследственности следует проходить профилактическое обследование 1 раз в год после 45 лет. Возможен профилактический курсовой прием хондропротекторов.






Оставить комментарий