Оглавление
Что такое грыжа белой линии живота
Это процесс выпячивание грыжевого мешка, предбрюшинной клетчатки через щелевидное пространство, которое образовало расхождение белой линии живота. По МКБ-10 заболевание классифицируется в разделе как «К43 – Грыжа передней брюшной стенки».
При данной форме болезни страдает человек от опухолеобразного выпячивания, которое локализуется на передней брюшной стенке. Сопровождается заболевание расстройствами диспепсического типа, болевым синдромом и следующими признаками:
- вздутие;
- тошнота;
- рвота;
- запор;
- метеоризм.
В детском возрасте
Заболевание у новорожденных и детей случается крайне редко.
Причины грыжи белой линии живота у детей:
- слабость фиброзных волокон;
- травмы различного происхождения;
- недостаточная развитость широкой сухожильной пластины;
- ожирение;
- высокое внутрибрюшное давление;
- длительный плач;
- запоры;
- бронхит;
- коклюш.
Выявить заболевание невооружённым глазом невозможно, особенно у детей.
В целях профилактики развития заболевания важно:
- правильно питаться;
- исключить переедание;
- своевременно лечить кашель;
- не допускать запоров;
- не позволять ребёнку долго надрывался от плача или крика;
- организовать умеренную нагрузку во время занятий физкультурой.
Виды
Дефект апоневроза приводит к образованию 2 основных видов патологии, которые зависят от локализации. Разделяют болезнь на непосредственно грыжи белой линии и околопупочные. Последние образовываются рядом с пупочным кольцом, могут располагаться ниже, выше, левее или правее пупка.
Возникает она после проведения операции на месте рубца. Характеризуется такой тип грыжи выпячивание при натуживании, а в горизонтальном положении она не видна. Выделяют следующие виды вентральной грыжи:
- малая – не изменяет строение живота, заметна только при напряжении;
- средняя – заполняет одну из частей брюшной стенки;
- обширная – находится по всей области передней стенки;
- гигантская – расположена сразу на нескольких областях брюшной стенки.
Грыжи белой линии бывают единичными (одно отверстие в белой линии, формирующее ворота) или множественными (несколько крупных ворот, расположенные одно над другим). Второй вариант встречается в порядке исключения.

Также эпигастральные грыжи классифицируют по локализации на:
- эпигастральные (надпупочные, надчревные) — расположены выше пупочного кольца, встречаются чаще всего (80% среди всех грыж белой линии);
- параумбиликальные (околопупочные) — расположены вблизи пупочного кольца, встречаются крайне редко (не более 1%, чаще у детей);
- подчревные (или подпупочные) — образуются ниже пупка, составляют 9% грыж белой линии.
Диагностика
Первичный диагноз может быть поставлен на основании внешнего осмотра больного, для точного выяснения состояния требуется выполнение дополнительных обследований.
- Ультразвуковое обследование состояния брюшной полости. Проверяется состояние внутренних органов.
- Рентгенологическое обследование грыжевого мешка. Перед обследованием больному дается препарат бария для повышения контрастности снимка.
- Мультиспиральная томография. Используется в самых сложных случаях, позволяет полностью исключить ошибки во время постановки диагноза и оценки текущего состояния.
В большинстве случаев диагностика грыжи белой линии живота трудностей не представляет – грыжевое выпячивание:
- определяется визуально во время осмотра срединной линии живота;
- нащупывается в спокойном состоянии пациента или при выполнении им действий, приводящих к увеличению внутрибрюшного давления – покашливании, натуживании.
Диагностика может быть затруднена при избыточной массе пациента. В этом случае для обнаружения грыжи необходимо полностью обнажить переднюю брюшную стенку и изучать буквально каждые ее полсантиметра. Иногда такую грыжу можно выявить с помощью узкого тонкого твердого предмета, который поможет нащупать грыжевые ворота.
Основным способом диагностирования является первичный осмотр больного хирургом. Специалист проводить пальпацию выпячивания, собирает анамнез. Для постановки диагноза могут использоваться и инструментальные методики.
Необходимость этих действий при очевидном развитии патологии необходима для того, чтобы определить стадию болезни, характерные особенности, какие органы попали в мешок. Кроме осмотра могут назначить следующие исследования:
- УЗИ грыжевого образования;
- гастроскопию;
- герниографию с контрастом;
- рентген ДПК и желудка;
- КТ брюшной полости.
При выявлении у себя первичной симптоматики, либо при обнаружении любого выпячивания в области белой линии живота, пациенту необходимо обратиться в медицинское учреждение.
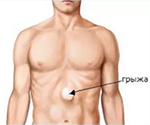
Узкопрофильный специалист при личном осмотре должен собрать полный анамнез заболевания, установить причину появления грыжи. В обязательном порядке врач пальпирует область белой линии живота, благодаря чему может определить размеры появившейся липомы.
Для подтверждения первичного диагноза специалист назначает больному аппаратное обследование, которое позволит определить точные размеры грыжи и её локализацию в брюшной полости.
В большинстве случаев пациентам назначается:
- ультразвуковое обследование;
- герниграфию;
- гастроскопию;
- мультисрезовую компьютерную томографию (спиральную).
Первичный осмотр хирурга. После обнаружения шишки на животе необходимо срочно обратиться к хирургу для дальнейшей диагностики. Врач задает стандартные вопросы, чтобы лучше ориентироваться в конкретном случае пациента, вроде «как давно заметили симптомы?
Фото грыжи белой линии живота
Во время визуального осмотра хирург осуществляет определенные манипуляции, чтобы понять природу выпячивания. Больного осматривают в вертикальном и горизонтальном положении, просят натужиться или покашлять.
Диета
Иногда возникают ситуации, когда немедленное оперативное лечение выполнить по различным причинам невозможно, приходится его откладывать на определенное время. Соблюдение диеты способно облегчить течение болезни и минимизировать риски появления ущемлений.
- Рекомендуется вводить в рацион больше рисовых каш, рыбы, яиц и молочных продуктов. Обязательно следует выпивать физиологическую норму жидкости. Все продукты должны быстро перевариваться с минимальным количеством газов.
- Не рекомендуется употреблять продукты, вызывающие вздутие живота: бобовые, жаренные и копченые блюда, шоколад, орехи, сливочное масло, квашеные овощи.
Если есть начальные проблемы с пищеварением, то следует их устранять любыми средствами, от медикаментозных препаратов до народных методов. Условием выбора правильной диеты служит окончательный диагноз, сделанный в медицинском учреждении.
- снижение веса, а в последующем его поддержание;
- нормализация работы желудочно-кишечного тракта (исключение запоров, чрезмерного газообразования).
Основу рациона составляют нежирные сорта мяса и рыбы, кисломолочные продукты, свежие овощи, фрукты, крупы (не стоит злоупотреблять рисом), цельнозерновой хлеб. Пищу можно варить, тушить, запекать или готовить на пару.

Дневной рацион следует разбить на 5 приемов пищи – 3 полноценных и 2 перекуса. Порции должны быть небольшими! Кушать в последний раз можно за 2-3 часа до сна. Также необходимо поддерживать водный баланс и пить достаточное количество чистой питьевой воды без добавок.
Следует исключить жирное, жаренное, фаст-фуд, полуфабрикаты, алкоголь, сладкие газированные напитки, покупные сладости, сдобную выпечку. Такая еда не только увеличивает вес, но и провоцирует процесс брожения в организме и ухудшает пищеварение.
Женские особенности
Грыжа белой линии живота у женщин возникает из-за диастаза брюшных мышц. По причине ослабленности соединительных тканей возникают отверстия и щели, потому что мышцы расходятся.
Проблема возникает у женщин:
- страдающих ожирением;
- во время беременности;
- при чрезмерных физических нагрузках;
- при врождённой предрасположенности;
- нередко заболевания провоцируют различные травмы брюшной области.
Во время тренировок важно уделять внимание мышцам живота. Они выступают в роли своеобразного барьера, который способен снизить риск развития болезни.
Симптомы:
- болевые ощущения в области живота;
- рвота;
- тошнота;
- снижение аппетита;
- запор.
Если выявлен хоть один из перечисленных симптомов, визит к врачу затягивать нельзя. После тщательного осмотра и прохождения специального обследования, будет назначена операция.
Как избавиться от грыжи
Эпигастральная грыжа тем лучше поддается лечению, чем раньше она диагностирована и взята под врачебный контроль. Образование может увеличиваться очень медленно или не расти вообще, однако всегда сохраняется риск быстрого роста грыжи при внезапном повышении внутрибрюшного давления, от чего не застрахован ни один человек.
Из-за свойств соединительной ткани и ее неспособности восстанавливаться полностью, консервативное лечение невозможно. Операции по устранению грыж называют герниопластикой. Связь с пластической хирургией объясняется необходимостью не только устранения выпячиванию органов, но и восстановления структуры апоневроза для профилактики повторного образования грыжи.
Можно увидеть множество «народных» рекомендаций по лечению грыжи белой линии, а также для замедления ее прогрессирования и улучшения общего состояния больного. Все они могут обеспечить лишь временный эффект, а вот на риск ущемления органов влияния не оказывают.
Более того, применение не признанных медициной способов чревато промедлением с правильной терапией и увеличением грыжевого мешка. В таком случае даже оказание хирургической помощи ставится под вопрос, а спектр возможностей хирурга сужается. Наиболее распространенные способы борьбы с грыжей:
- Прием спазмолитиков или НПВС. Медикаменты такого рода устраняют спазм гладкой мускулатуры или ослабляют чувствительность рецепторов. Это может снизить интенсивность болезненных ощущений, однако на процесс развития грыжи не влияет никоим образом. Применение подобных препаратов при ущемлении грыжи притупляет симптоматику, подавляет бдительность больного и может стать причиной развития необратимых изменений во внутренних органах.
- Прием стимуляторов моторики. Поддержка перистальтики кишечника с помощью стимуляторов перистальтики оказывает благоприятное действие в плане снижения внутрибрюшного давления и предотвращает запоры. Однако по мере увеличения грыжи дисфункции в работе органов нарастают и медикаменты приходится принимать все чаще. На развитие патологии они не влияют.
- Ношение бандажа. Врачи рекомендуют носить бандаж пациентам в послеоперационный период и до операции для замедления увеличения грыжи либо вместо операции, если она противопоказана. Нужно знать, что поддерживающие устройства не способны вылечить грыжу. Они поддерживают мышцы в нужном положении и чисто механически препятствуют дальнейшему выпячиванию органов. При постоянном использовании мышечный корсет атрофируется и ослабевает, отчего грыжа может увеличиться. Бандаж следует носить только по назначению врача и строго ограниченное количество времени.
- Фитотерапия. Для лечения грыжи рекомендуют употреблять настои костянки, лапчатки, а для улучшения пищеварения и устранения симптомов — настои бессмертника, полыни, золототысячника. Ни одна трава не может повлиять на состояние соединительной ткани, стимулировать ее сокращение либо укреплять каким-либо образом. Фитотерапия относится к вспомогательным мерам замедления развития грыжи. Эффективность подобных средств не имеет клинических доказательств.
- Специальные упражнения. Зарядка и щадящие упражнения для пресса благоприятно сказываются на состоянии опорно-двигательного аппарата в целом. Упражнения тренируют только мышцы, не влияя на размеры и прочность соединительной ткани. При диастазе любые упражнения на пресс запрещены. Более того, именно они могут спровоцировать появление грыжи. Если образование уже сформировалось, физические нагрузки могут вызвать осложнения. Любые упражнения в до- и послеоперационный период должен назначить врач.
Единственным эффективным способом лечения грыжи считается хирургическая операция. Обращаться за помощью нужно уже при первых подозрениях. Чем дольше медлить, тем масштабнее и сложнее будет вмешательство.
Герниопластикой называют хирургический способ лечения грыжи брюшной стенки. Такие операции состоят из двух этапов: непосредственно грыжесечения (вскрытия грыжи и удаления мешка) и выполнения пластических манипуляций для профилактики повторного выпячивания внутренних органов.
Герниопластику могут проводить традиционным открытым способом (с разрезом тканей грыжи вдоль по всей протяженности) или закрытым (с помощью современных лапароскопических технологий). Чем больше грыжа, тем меньше шансов на малотравматичный лапароскопический способ проведения операции.
Кроме того, герниопластика может осуществляться натяжным способом (с применением собственных тканей человека, когда грыжевые ворота просто стягивают и ушивают специфическим швом) и ненатяжным (с использованием специальных сетчатых протезов).
Показанием для хирургического вмешательства считается образование полноценной грыжи по срединной линии живота. Размеры и давность выпячивания особенной роли не играют. Врачи обследуют больного, тщательно изучают содержимое грыжевого мешка, а затем подбирают методику хирургического лечения.
Операция невозможна, если грыжевое содержимое невозможно вправить, по результатам обследования в организме пациента протекает острый воспалительный процесс (не связанный с грыжей), выявлены острые инфекционные заболевания или пациент — это беременная женщина (вне зависимости от сроков вынашивания ребенка).
Если принято решение оперировать, больному назначают общий и биохимический анализы крови, анализ мочи, коагулограмму, скрининг на ВИЧ, сифилис, гепатиты. Все эти анализы входят в перечень обязательных предоперационных обследований. Для оценки функционирования сердца (и возможностей анестезии) проводят ЭКГ.
Самостоятельная подготовка включает полноценное питание за 2 недели до операции (это поможет больному легче перенести наркоз и быстрее восстановиться после вмешательства), отказ от лекарственных препаратов, способных изменять картину или свертываемость крови (по согласованию с врачом).
Также следует полностью отказаться от любого алкоголя минимум за 3 суток до операции и ничего не есть, начиная с 20 часов накануне вмешательства. Другие предоперационные мероприятия проводят непосредственно в больнице.
Методику проведения операции подбирают в индивидуальном порядке, ориентируясь на данные обследования и общее состояние больного. Врачи стараются избежать больших разрезов, поскольку это увеличивает период реабилитации, создает ограничения для больного, повышает риск осложнений.
- Открытый доступ. Подразумевает вскрытие грыжевого мешка путем разреза на поверхности грыжи. Метод применяют в тяжелых случаях, когда образование довольно крупное, а также если другие технические способы в данной клинике недоступны. Во время операции врач иссекает грыжевой мешок, вправляет его содержимое, закрывает грыжевые ворота. Открытые операции всегда проводят при ущемлении грыжи. Это позволяет сделать полноценную ревизию содержимого, оценить степень повреждения внутренних органов и при необходимости провести резекцию тканей.
- Лапароскопический доступ. Операцию проводят через 3 прокола в брюшной полости с помощью специального оптического и хирургического оборудования. Техника проведения вмешательства аналогичная: ревизия содержимого, удаление сальника или части брюшины и закрытие апоневроза. Сроки восстановления сокращаются до 10 дней.
- Параперитониальный доступ. Вмешательство также проводят через проколы, однако они не достигают брюшины и затрагивают только кожу. С помощью специальных баллонов между серозной оболочкой и тканями создается воздушное пространство, через которое хирург получает доступ к грыжевому мешку, удаляет его и закрывает грыжевые ворота.
Особого внимания заслуживают методы восстановления апоневроза (натяжной и ненатяжной). Натяжное сращение путем сшивания листков дубликатурой менее предпочтительно. При условии снижения прочности фиброзной ткани есть высокий риск повторного расхождения волокон и образования грыжи. Такое происходит в 20‒40% случаев.
Ненатяжной метод подразумевает использование специальных сетчатых протезов. Со временем они обрастают фиброзными волокнами, а сами нити протеза могут рассасываться. Это обеспечивает полноценное сращение апоневроза с минимальным риском рецидива грыжи. Сетчатый протез может быть установлен методами:
- ONLAY — положение над белой линией;
- INLAY — между листками апоневроза;
- SUBLAY — протез вводят под апоневроз;
- INTRAABDOMINAL — сетку размещают внутри брюшной полости.
Применение протезов сопряжено с некоторым риском осложнений. Среди них образование свищей, миграция сетки в брюшную полость или полостные органы, появление спаек, прорезывание швов, отторжение имплантата иммунной системой.
После герниопластики больной находится в больнице от 3 дней до недели. В это время за его состоянием следит медицинский персонал, проводится курс антибиотикотерапии для профилактики инфекционных осложнений.
В последующие 3 месяца запрещено поднимать предметы тяжелее 5 кг, совершать резкие движения и повороты, долго пребывать в наклонном положении, заниматься тяжелыми физическими упражнениями. Важно сбалансировано питаться, исключить продукты, которые стимулируют газообразование и могут стать причиной запоров:
- шоколад;
- бобовые;
- кофе;
- консервацию;
- жирные мясные и рыбные блюда;
- кондитерские изделия;
- дрожжевой хлеб и сдобу;
- квас и пиво;
- грибы;
- белокочанную капусту.
Врач может назначить регулярное применение слабительных средств. Подобные рекомендации следует выполнять беспрекословно, поскольку именно запоры выступают главными провокаторами рецидива грыжи. Если больной до операции тяжело работал физически, его переводят на «легкий труд» на срок до полугода по медицинским показаниям.
Как отличить грыжу от опухоли
Постановка диагноза обычно не составляет трудностей. Опытному врачу для этого достаточно провести тщательное физикальное обследование. Грыжу подозревают, если:
- обнаруживается округлое выпячивание по срединной линии живота;
- образование упругое, болезненное на ощупь;
- контуры обостряются при отведении туловища назад;
- размеры уменьшаются в положении лежа;
- при умеренных размерах возможно вправление в положении лежа;
- при вправлении можно прощупать щелеобразное отверстие в белой линии.
Однако констатировать наличие грыжи недостаточно. Нужно комплексное обследование, чтобы определить все особенности образования — характер его содержимого, какие органы находятся в зоне риска ущемления, насколько они повреждены и смещены с физиологичного положения.
Наиболее информативным методом диагностики является мультиспиральная компьютерная томография органов брюшной полости. Результаты обследования отражают состояние и положение внутренних органов, выявляют сопутствующие патологии.
Точным и экономически выгодным методом обследования является рентгенография брюшной полости с бариевой взвесью (повышает контрастность снимка). Для оценки состояния желудка и кишечника проводят фиброгастродуоденоскопию (при необходимости). Для обследования содержимого грыжевого мешка образование изучают с помощью ультразвука.
Лечение
Самой эффективной методикой терапии является оперативное вмешательство. Только этот способ дает 100% результат при котором самый низкий шанс рецидивов. Если определить патологии на более раннем этапе, то можно использовать некоторые способы, которые затормозят развитие патологии, помогут избежать серьезных осложнений. К ним относятся:
- предотвращение физически нагрузок;
- диета;
- использование бандажа.
Данное направление терапии допускается только, если щели апоневроза совсем маленькие и липома имеет незначительные размеры, отсутствует ущемление. Медикаментозные средства не дают необходимого эффекта при множественных грыжах и сильном расхождении волокон белой линии.
Существует вероятность, что врач сможет на начальной стадии липомы ее просто вправить. После этого необходимо какое-то время носить бандаж, специальное белье, понадобится лечебный массаж, который должен проводить специалист для устранения диастаза.
Часто при лечении заболевания допускаются ошибки, влияющие на патологию негативным образом:
- Лечение обезболивающими или снимающими спазм препаратами только устранит боль.
- Постоянное ношение бандажа. Устройство нельзя использовать на протяжении длительного периода. Пояс не заменяет полноценной работы мышц. При частом использовании приспособления мышечные волокна могут утратить тонус, что приведет к их атрофии.
- Народные средства (настои из листьев костянки, бессмертника, полыни), принимаемые внутрь, способны уменьшить газообразование и улучшить работу кишечника. Это уменьшит степень выпячивания кишечника, но дефект в сухожилиях не зарастет из-за свойств данной ткани.
- Использование лекарств для усиления перистальтики желудка. На протяжении некоторого времени такой вид лечения действительно приносит облегчение, но не решает проблемы. Лечить патологию рекомендуется с помощью операции.
- Физические упражнения хороши для профилактики грыжеобразования, но не для лечения.
Отказ от самолечения, своевременная диагностика патологии и ее правильная терапия – это единственный способ избежать осложнений и вернуться к полноценному образу жизни.
Лечение грыжи белой линии живота без операции возможно только в том случае, когда липома имеет небольшие размеры и не произошло её ущемления. Медикаментозная терапия не приносит должного эффекта.
Специальные лекарственные средства способны только лишь купировать сильный болевой синдром. У больного может на короткое время улучшиться общее самочувствие, но спустя несколько дней симптомы заболевания проявятся вновь.
В том случае, когда пациент обнаружил у себя выпячивание небольшого размера, врач может попытаться при пальпировании вправить его обратно. Иногда назначаются лечебные массажи, которые должен проводить только высококвалифицированный специалист.
Избавиться от заболевания консервативными способами либо при помощи народной медицины не получится. Самостоятельное лечение без операции может только осложнить заболевание и спровоцировать появление болей.
Ещё не изобретены консервативные методы борьбы с этой болезнью, поэтому устранить выпячивание возможно только при хирургическом вмешательстве.
Оно осуществляется в плановом порядке. После осмотра пациента врач ставит окончательный диагноз. Только после этого специалист назначает необходимые обследования и говорит дату госпитализации в стационар.
Обследования перед операцией:
- общий и биохимический анализ крови;
- анализ на гепатит, ВИЧ, сифилис;
- электрокардиограмма;
- анализ мочи.
Операция по удалению грыжи белой линии живота
Самостоятельная подготовка пациента включает следующие пункты:
- отказ от алкоголя не позже, чем за три дня до назначенной операции;
- исключение препаратов, которые ухудшают свертываемость крови и повышают риск кровотечения (необходимо сообщить доктору обо всех принимаемых медикаментах, и он даст список запрещенных);
- за 14 дней до операции обеспечить себе рациональное питание, которое включает все необходимые микроэлементы и витамины (это поможет легче перенести процедуру и наркоз, а также улучшит реабилитацию);
- полный отказ от еды после 20.00 в день перед оперативным вмешательством.
В больнице должны взять необходимые лабораторные анализы для проверки уровня сахара, исключения ВИЧ, гепатита и других венерических заболеваний, точного определения группы крови и резус-фактора. Также проводят ЭКГ для проверки работы сердца, чтобы удостовериться в том, что пациент перенесет анестезию.
Хирургическое вмешательство осуществляется в плановом порядке. Врач осматривает больного, устанавливает диагноз, назначает обследование и дату госпитализации в стационар.
Виды операций при грыже белой линии живота:
- Открытое хирургическое вмешательство с ненатяжной пластикой. Для укрепления белой линии живота хирург использует специальные сетчатые протезы. Этот способ сегодня применятся чаще всего, так как после него наименее вероятен рецидив.
- Открытое хирургическое вмешательство с натяжной пластикой. После удаления грыжи хирург стягивает швами белую линию живота, тем самым укрепляя её – отсюда и слово «натяжная» в названии. Этот вид операции выполняется просто, но имеет недостатки: приходится делать достаточно длинный разрез (остается большой рубец), высок риск рецидивов.
- Параперитонеальное хирургическое вмешательство. Также делают три прокола, но, в отличие от лапароскопической операции, инструменты не вводят в живот, не протыкают брюшину. Между ней и окружающими тканями помещают специальный баллон и раздувают его – образуется пространство, из которого можно получить доступ к грыжевому мешку и выполнить хирургическое вмешательство. Преимущества такой операции те же, что и у лапароскопической. Однако, её выполнение технически более сложное, невозможно надежно закрепить сетчатый протез.
- Лапароскопическое хирургическое вмешательство. С появлением высокотехнологичного оборудования в современных клиниках этот вид операции при грыже белой линии живота стал все больше набирать популярность. Вместо разреза хирург делает три отверстия, через которые удаляет грыжу и устанавливает сетчатый протез. Лапароскопическое хирургическое вмешательство обеспечивает низкий риск рецидива и позволяет сократить реабилитационный период до 10 дней – после этого пациент может снова заниматься привычными делами. Но данную операцию нельзя проводить при заболеваниях легких и сердца. Также она невозможна, если в клинике нет соответствующего оборудования и специалистов.
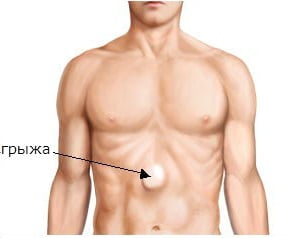
При ущемленной грыже белой линии живота хирургическое вмешательство должно проводиться в экстренном порядке. Хирург вскрывает грыжевой мешок и осматривает находящуюся в нем часть кишки. Если она погибла – её необходимо удалить.
В зависимости от расположения грыжи выделяют разновидности болезни:
- Надпупочная. По-другому её называют эпигастральной.
- Околопупочная. Она располагается внутри пупочного кольца.
- Подпупочная.
Вылечить болезнь можно только хирургическими методами.
Операция несложная. Её выполняют при помощи лапароскопической либо ненатяжной герниопластики.
- Ненатяжная герниопластика.
На поражённый участок накладывают специальную хирургическую сетку. Это необходимо, чтобы предотвратить повторное выпячивание. Процедура спасает от возможного рецидива.
- Лапароскопический метод.
Преимущество — короткий восстановительный период после проведения операции. При её проведении разрез не делают, а проводят несколько проколов маленького размера. Они нужны для того, чтобы ввести эндоскоп и прочие инструменты. На поражённый участок кладут специальную сетку.
- Современные методы полностью исключают рецидив. Достоинством операционного вмешательства является короткое время на восстановление. Очень скоро пациент сможет вернуться домой и вести прежний образ жизни.
- После перенесённой операции можно заниматься спортом без ограничений.
- В целях профилактики проблемы полезно укреплять мышцы живота.
- Женщинам во время беременности рекомендуется носить бандаж, чтобы из-за большой нагрузки не снизился тонус мышц. Приспособление способствует укреплению мышц.
- При ожирении необходимо как можно быстрее нормализовать вес. Мышцы всегда должны быть в тонусе.

Прогноз после операции:
- в большинстве случаев осложнений при проведении операции не происходит, потому что процедура довольно несложная для специалистов;
- открытая операция с натяжной пластикой в 30% случаев заканчивается рецидивом, поэтому этот метод в настоящее время используется редко;
- исключить рецидив возможно лишь при добросовестном выполнении рекомендаций врача.
Главным вариантом оперативного удаления выпячивания – герниопластика. Существует две разновидности проведения операции:
- Герниопластика с использованием местных тканей. Эта методика заключается в ушивании грыжи при помощи соединительных тканей самого больного. Это не самый надежный способ, потому что существует вероятность расхождение шва. По статистке в 20-40% случаев отмечается рецидив патологии.
- Герниопластика с использованием синтетических протезов. Во время операции накладывается специальная сетка, которая закрывает дефект. Данный вариант операции считается более надежным, случаев рецидива болезни очень мало.
Еще один вариант оперативного лечения – лапароскопия. Это самый современный метод терапии заболевания. Для устранения проблемы врач выполняет несколько проколов, разрезы ткани составляют около 1 см (шрамов практически не остается).
После оперативного вмешательства необходим реабилитационный период, который накладывает некоторые ограничения и требует определенного режима. Больной должен принимать обезболивающие средства и выполнять следующие рекомендации:
- по разрешению врача проводить легкие физические упражнения;
- длительные и частые прогулки на улице;
- запрещено курение, употребление алкогольных напитков.
Послеоперационную рану необходим обрабатывать антисептическими средствам, выполнять перевязку. Одно из основных условий этого периода – диета. Это поможет защитить от перезагрузки ЖКТ, избежать запоров, восстановить привычную дефекацию.
Пациенту понадобится специальное белье, которое снижает риск рецидива. Если человек заработал грыжу на тяжелом производстве, то ему нужно будет сменить ее на более легкую. Весь процесс восстановления занимает от 2 до 3 недель.
| Название медицинского учреждения | Стоимость хирургического лечения грыжи белой линии живота (в рублях) |
| Московский Центр Флебологии и лечения грыж клиники Бьюти Доктор | от 32 000,00 до 190 000,00
|






Оставить комментарий