- Почему возникает гонартроз
- Дается ли при третьей степени инвалидность?
- Как избавиться от инвалидности при гонартрозе коленного сустава 3-4 степени
- Как развивается гонартроз?
- Как распознать гонартроз
- Классификация гонартрозов
- Причины
- Симптомы
- Диагностика
- Лечение
- Лечение гонартроза 3-ей степени с помощью методов мануальной терапии
- Медикаменты
- Физиолечение
- Эндопротезирование
- Медикаментозное лечение
- Механизм развития
- Народные рецепты против гонартроза
- Последствия и прогноз
- Признаки
- Причины возникновения проблем со здоровьем
- Симптомы болезни
- Симптомы и диагностика
- Упражнения и диета при гонартрозе коленного сустава 3 степени
- Физиотерапия
- Профилактика
Оглавление
- 1 Почему возникает гонартроз
- 2 Дается ли при третьей степени инвалидность?
- 3 Как избавиться от инвалидности при гонартрозе коленного сустава 3-4 степени
- 4 Как развивается гонартроз?
- 5 Как распознать гонартроз
- 6 Классификация гонартрозов
- 7 Лечение гонартроза 3-ей степени с помощью методов мануальной терапии
- 8 Медикаментозное лечение
- 9 Механизм развития
- 10 Народные рецепты против гонартроза
- 11 Последствия и прогноз
- 12 Признаки
- 13 Причины возникновения проблем со здоровьем
- 14 Симптомы болезни
- 15 Симптомы и диагностика
- 16 Упражнения и диета при гонартрозе коленного сустава 3 степени
- 17 Физиотерапия
Почему возникает гонартроз
Болезни суставов всегда вызывают у людей недоумение своими причинам возникновения. И действительно, им одинаково подвержены как спортсмены, так и люди, которые ведут сидячий образ жизни. Ниже приведены основные причины, по которым развивает гонартроз:
- Возраст. Редко остеохондроз развивается у людей моложе 40-50 лет. Как ни печально, но суставы выходят из строя по мере старения, так как хрящевая ткань теряет свою прочность и пластичность.
- Деформация с рождения, генетические нарушения. Бывает и такое, что человек рождается с предрасположенностью к проблемам с суставами или иными строением коленей. Только постоянный контроль ситуации позволяет не усугублять ситуацию. По данным статистики, гонартроз развивается по этой причине в 40% случаев.
- Различные травмы коленей.
- Проблемы с избыточным весом. Лишние килограммы становятся причиной повышенной нагрузки именно на колени, поэтому хрящевая ткань «изнашивается» быстрее.
Дается ли при третьей степени инвалидность?
Консервативное лечение гонартроза 3 степени направлено на устранение болей, мышечных спазмов, тугоподвижности. Комплексный подход к терапии позволяет предупредить вовлечение в деструктивно-дегенеративный процесс здоровых тканей и суставов.
Несмотря на то что с помощью медикаментов невозможно устранить тяжелые деформации костных и хрящевых структур, они обязательно используются в лечении гонартроза 3 степени. Применение препаратов позволяет устранить симптомы заболевания, затормозить его прогрессирование.
Первоначально силы доктора, пациента направляются на устранение болевых ощущений, борьбу с воспалительным процессом, затем — на восстановление сустава. Чтобы справиться с заболеванием, потребуется грамотный план комплексного лечения.
- Лечение начинается с использования препаратов, которые помогут убрать отёк конечности из-за воспалительного процесса. После частичного снятия боли, воспаления добавляются к лечению массаж, физиотерапия, леечные упражнения. Эта группа препаратов не используется более трёх месяцев, чтобы не вызвать осложнения с другими системами организма.
- Для укрепления, восстановления хрящей параллельно назначают курс препаратов хондропротекторного типа. Они устраняют причину болезни. Лекарственная группа повышает уровень суставной жидкости, иногда на третьей стадии артроза коленного сустава считается бесполезной.
- Гиалуроновая кислота в виде внутрисуставных уколов не так результативна. Приносит облегчение на непродолжительное время, хотя на первых двух стадиях эффективна при лечении артроза.
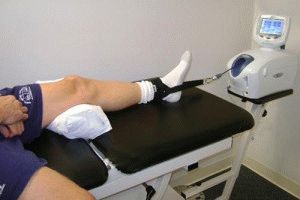
Процесс вытяжения
- Ожидаемого результата добиваются комплексным применением вытяжения, физиотерапевтического лечения. Вытяжение представляет процедуру растяжения кости, которая увеличивает суставное расстояние, снимает с них напряжение. Одновременное проведение физиотерапии улучшает состояние тканей, кровообращение в суставе. При лечении снимаются болезненные спазмы коленного сустава.
- Облегчение при лечении приносит использование трости, которая снимает напряжение с больного сустава. На неё приходится 40% нагрузки. Эффект достигается при правильном подборе высоты вспомогательного элемента.

При регулярной нагрузке на суставы, превышающей допустимую, состояние колена будет ухудшаться. Такие условия могут быть вызваны спортивной или профессиональной деятельностью, а также при индивидуальной склонности к проблемам суставов. Для профилактики болезни суставов в обязательном порядке следует:
- вести активный образ жизни, заниматься спортом, не перегружающим суставы (танцы, плавание, велоспорт);
- исключить переохлаждения и постараться избежать даже минимальных травм и ушибов коленной области;
- носить обувь на низком каблуке, или вообще без него;
- придерживаться норм здорового питания, контролировать свой вес;
- достаточно отдыхать, избегать стрессов;
- оперативно лечить инфекции, не допускать их перехода в хроническую фазу;
Данная патология относится к одной из наиболее часто встречаемых среди всех суставных заболеваний. Она склонна прогрессировать, тем самым существенно угнетать двигательные функции коленного сустава. А ведь именно этот отдел ноги отвечает за удержание веса и возможность воплощать человеком самой разнообразной сложности задачи, а именно ходить, прыгать, приседать, бегать и пр.
Запустив сустав, человек, грубо говоря, обрекает себя на инвалидность. Несвоевременная диагностика, отсутствие необходимого лечения на ранних этапах ни к чему хорошему не приводят. Чем больше запущена клиническая картина, тем остается все меньше шансов избежать операции.
Если рассматривать болезнь согласно общепринятой европейской классификации развития дегенеративно-дистрофических изменений, то 3 стадия – это предпоследняя степень среднетяжелого недуга. В большом количестве случаев консервативное лечение оказывается малорезультативным или неэффективным вообще, а это веские причины для проведения операции по замене коленного сустава искусственным имплантатом.
Что касается всевозможных безоперационных и мининвазивных тактик, знайте, что они если и произведут эффект на весьма сложной стадии, то не более чем временный симптоматический. Остановить развитие гонартроза, обратите внимание, что даже не излечить от него целиком, можно нетравматичными способами, однако исключительно на двух первых стадиях.
Все это мы говорим для того, чтобы наивные люди, далекие от тонкостей ортопедии и травматологии, не испытывали иллюзий в отношении целительных возможностей широко рекламируемых препаратов и физметодик. На данном периоде коленного артроза они непродуктивны.
При переходе болезни в 3 стадию все признаки раннего и среднего патогенеза отягощаются, вдобавок к ним добавляются другие тяжелые симптомы. Клиническая картина характеризуется:
- интенсивными и почти постоянными болями в колене как при движении, так и в покое (нередко они отдают в бедро и голень);
- усилением болезненных ощущений при изменении погоды;
- существенной ограниченностью амплитуды движения;
- серьезным нарушением походки, прогрессированием хромоты;
- невозможностью без мучений преодолевать даже небольшие расстояния, а также подниматься и спускаться по лестничным ступеням;
- хрустом в колене, внезапными заклиниваниями коленного сустава;
- увеличением колена в размерах и выраженной его деформацией, что можно обнаружить даже визуально.
Рентген-снимки отчетливо показывают фатальное сужение суставной щели, хронический синовит, практически полное разрушение хряща, критическое склерозирование подхрящевых тканей, большие и обширные разрастания остеофитов.
Двухсторонний гонартроз коленных суставов 3 степени сочетает все вышеперечисленные признаки одновременно на двух ногах. Недуг, деформирующий сразу правое и левое сочленение, что наблюдается чаще в старческом возрасте, приводит к вальгусным и варусным искривлениям обеих конечностей.
Стоит отметить, что двусторонние деформации переносятся гораздо тяжелее, так как они сковывают движения с двух сторон, из-за чего невозможно ступить нормально ни на одну, ни на другую. И все эти мучения подкрепляются невыносимыми право- и левосторонними болями.
В самом начале данного раздела мы уже дали важную информацию по поводу того, как лечить тяжкую патологию в позднем течении. Возвращать коленям утраченную подвижность и нормальные анатомические пропорции придется при помощи операции по эндопротезированию.
Суть эндопротезирования заключается в удалении искаженного болезнью сустава и установке на его место эндопротеза – искусственной суставной конструкции, повторяющей функции и строение здорового сочленения колена.
Неестественный орган отлично приживается, потому как его структурные части произведены из высокотехнологичных наноматериалов с высокой степенью биосовместимости с организмом человека. Служат современные эндопротезы, при условии качественно выполненной имплантации и идеального поэтапного послеоперационного ухода, в среднем 20-25 лет.
Если по какой-то причине больной не может пройти высококачественное хирургическое лечение, ему будет рекомендована классическая консервативная терапия. Она направлена в первую очередь на купирование болевого синдрома и отеков, которые на данной фазе стойкие и ярко выражены.
Обычные противовоспалительные составы из класса НПВС оказывают незначительное действие или совсем не действуют, поэтому зачастую, чтобы помочь почувствовать облегчение, встает вопрос о необходимости применения внутрисуставных уколов на базе кортикостероидов.
Замедлять дегенеративный процесс хондропротекторами, гиалуроновой кислотой и любыми другими стимуляторами метаболизма в суставных тканях уже поздно. В них нет теперь вообще необходимости. Показано ношение специальных ортопедических устройств (наколенников, стелек, ортезов и др.

При наличии внутри колена патологической жидкости пациент периодически направляется на пункцию (удаление ее избытка). Если протезирование противопоказано или невозможно в силу определенных обстоятельств, хирург советует пройти артродез (полное замыкание коленного отдела) или остеотомию большеберцовой кости (коррекцию оси), но данные методики при всей своей агрессивности имеют краткосрочный эффект и не восстанавливают полноценность движений.
Как избавиться от инвалидности при гонартрозе коленного сустава 3-4 степени
Но все же, как показывают наблюдения, никакие пособия и льготы не заменят желания пациента избавиться от стойкого хронического нарушения статико-динамических функций, адских болей и, естественно от статуса инвалидности.
Вернуться к нормальному образу жизни мечтает каждый. И если старушка лет 85-ти, может еще и смирится со своим состоянием, но только не люди, которым еще жить и жить. Никому ведь не понравится быть инвалидом, страдая от своей неполноценности и чувствуя себя ущербным всю свою оставшуюся жизнь, при этом отказаться от мирских радостей.
Выход есть, несмотря на неизлечимость серьезного заболевания! И мы о нем неоднократно говорили в этой статье. Да, этот выход – эндопротезирование. И, к великому счастью, он отлично справляется с тремя самыми главными задачами, и это:
- избавление от деформаций и болевого синдрома;
- восстановление здоровой подвижности коленного отдела;
- возращение человека к трудоспособному состоянию.
Ни одна операция, кроме эндопротезирования, а уж тем более, малоинвазивное, альтернативное или консервативное лечение, не избавят вас от инвалидности. А замена коленного сустава эндопротезом поставит на ноги даже, казалось бы, самого безнадежного человека. И не только поставит, но и откроет ему все двери к нормальному существованию, такому же, как у здоровых людей. Уникальная пересадка искусственного сустава – это реальный шанс стать полноценным человеком, не вызывающим у посторонних жалость и сочувствие.
С новым коленным суставом вы сможете самостоятельно ходить, не завися от вспомогательных средств, заниматься физкультурой, путешествовать, реализовывать себя на профессиональном поприще, спокойно выполнять дела по дому и многое другое.
Для анестезии специалисты используют преимущественно эпидуральный наркоз – введение через катетер специального обезболивающего препарата в эпидуральное пространство позвоночника. Подобный вид анестезии блокирует нервные импульсы в спинном мозге, за счет чего нижняя часть тела становится полностью нечувствительной к боли.
Человек остается в сознании и хорошо переносит все хирургические манипуляции на нижней конечности. После введения анестетика начинается операционный процесс, который при таком тяжелом диагнозе в основном предполагает полную замену проблемного коленного сустава тотальным протезом.
На передней стороне колена хирургом выполняется небольшой разрез мягкотканых структур, его длина соответствует примерно 10 см. Нежизнеспособное сочленение аккуратно резецируется, после чего врач производит на кости бедра и большеберцовом компоненте несколько опилов. В свою очередь, большую берцовую кость подвергают перфорации, то есть выполняют специальное углубление, чтобы плотно погрузить в него ножку искусственной металлической платформы (большеберцовый компонент эндопротеза).Когда кости подготовлены, приступают к установке протеза. Специалист сначала ставит тестовую эндопротезную систему, чтобы быть уверенным в правильности откорректированной оси и стабилизации соответствующего отдела. Далее подготовленные окончания бедренной и большеберцовой кости покрывают постоянными функциональными компонентами протезной конструкции. Их прочная фиксация осуществляется при помощи медицинского цемента или способом вколачивания. Затем полость колена тщательно промывается физраствором, на рану ставится дренаж, операционный разрез послойно ушивается. Конечность иммобилизируют посредством ортопедических приспособлений.
После оперативного вмешательства больной остается на несколько дней, обычно до снятия швов, в стационаре. В медучреждении обязательно проводят интенсивную профилактику всех возможных осложнений (от тромбоза вен, против инфекций, пневмонии и пр.
) посредством медикаментозной и физической терапии, назначают физиотерапевтические процедуры. Со следующих суток и до конца реабилитации показана лечебная гимнастика. Уже спустя 24 часа после проведенной имплантации пациент начинает осваивать первые навыки ходьбы с применением костылей, несколько позже разрешат перейти на трость, а к концу восстановления в определенный период лечащий врач позволит полноценно использовать ногу без поддерживающих устройств.
После выписки из стационара пациенту необходимо в обязательном порядке продолжить качественную реабилитацию в профильном медицинском учреждении под контролем компетентных специалистов! Это очень важное условие, влияющее на окончательный результат лечения. Чтобы восстановить подвижность конечности, исправить опорно-двигательные расстройства и адаптироваться к новому суставу, одной лишь успешно проведенной имплантации недостаточно! Только безупречно пройденный весь курс реабилитационной программы, составленной на профессиональном уровне, гарантирует вам полноценное восстановление и защиту от нежелательных последствий. Длительность восстановительного лечения после операции составляет в среднем 2,5-3 месяца.При соблюдении всех медицинских рекомендаций неродной сустав-аналог прослужит достаточно долго, от 15 лет и более. В клинической практике были случаи, когда пациентам требовалась переустановка протеза только через 30 лет. Потрясающие перспективы должны помочь людям, мучающимся много лет от злополучного гонартроза, понять, что инвалидность – не всегда окончательный и бесповоротный приговор, и вы сами его можете отменить в любую секунду. Достаточно просто побороть страх перед операцией и обратиться в хорошую клинику для прохождения процедуры протезирования.
Как развивается гонартроз?
Обычно разрушение хряща начинается с местного нарушения обмена веществ и заметных изменений в молекулярно-биохимических процессах. Вследствие этих процессов происходит истончение хрящевого слоя. Со временем он растрескивается и расслаивается.
В связи с этими процессами в хрящевой ткани суставная щель постепенно сужается. Это приводит к нарушению подвижности сустава и возникновению болей из-за трения костей. При отсутствии лечения может развиться полное обездвиживание сустава.
Как распознать гонартроз
Понять, что начинаются проблемы с коленями, довольно просто на любой стадии. Если говорить именно о третьей, то с ней невозможно нормально бегать, приседать – любые нагрузки на ноги вызывают дискомфорт и боль. Тяжело даже просто ходить, особенно на далекие расстояния, проявляется хромота.

Если больной долго сидит в одной позе, то колено может начать ныть. А при подъеме сустав теряет подвижность. Это касается и пробуждения поутру. При длительном стоянии или ходьбе в районе колена появляется отек. Если гонартроз двусторонний, то это касается двух коленей.
Характерный признак именно этой болезни на запущенных стадиях (включая третью) – невосприимчивость к анальгетикам. Боль может быть такой сильной, что обычные препараты не помогают. Только мощные обезболивающие, зачастую продающиеся по рецепту, способны улучшить состояние. Поэтому так важно как можно быстрее обращаться к врачу.
Классификация гонартрозов
Гонартроз коленного сустава представляет собой дегенеративно-дистрофическое заболевание, при котором нарушается нормальная двигательная активность в колене. При отсутствии своевременного лечения может наблюдаться полная обездвиженность.
Артроз коленного сустава (сокращенное название этого заболевания – гонартроз) может быть классифицирован по нескольким признакам. С одной стороны, это наличие или отсутствие причинного фактора, а с другой стороны – выраженность нарушений функции коленного сустава.
О первичной гонартрозе говорят в том случае, когда выявить какую-либо причину заболевания выявить не удается. Это так называемый идиопатический остеоартроз. Он, в свою очередь, делится на две разновидности:
- Локальная – поражен только один сустав
- Болезнь Келгренна, при которой заболевание затрагивает 3 сустава и больше (например, 2 коленных и один межфаланговый, но сочетания могут быть самыми различными).
О вторичном гонартрозе речь идет при наличии определенной причинно-следственной между тем или иным факторов и заболеванием. Это учитывается при определении плана лечения. В данном случае необходимо устранить действие причины, которая приводит к прогрессированию патологического процесса, для того, чтобы излечить заболевание.

Стадийная классификация гонаратроза основывается на результатах клинического и рентгенологического исследования. Так, первая стадия характеризуется следующими признаками:
- Незначительное уменьшение амплитуды движений в коленном суставе
- Незначительные разрастания кости по краю с образованием остеофитов
- Суставная щель не уменьшена или несколько меньше нормы.
При второй стадии гонартроза могут быть выявлены такие симптомы, как:
- Резкое ограничение сгибания и незначительное разгибания
- Выраженный хруст в суставе
- Уменьшение объема мышечной массы, окружающей сустав
- Суставная щель сужена в 2 или 3 раза
- Остеофиты
- Уплотнение кости, которая располагается под суставным хрящом
- Могут быть кисты в костной ткани (они выглядят на рентгенограмме как просветления).
Третья стадия является признаком далеко зашедшего дегенеративного заболевания:
- Выраженное изменение формы коленного сустава, он значительно утолщается
- Мышцы атрофируются не только вокруг колена, но и по всей нижней конечности
- Движения резко ограничены, но суставной хруст не определяется
- На рентгенограмме щели нет, огромное количество остеофитов и суставных «мышей».
При гонартрозе происходят следующие патологические изменения в суставе:
- Дегенерация хряща, покрывающего суставные поверхности костей, и последующая его деструкция (разрушение)
- Вторичные воспалительные изменения в суставе, которые приводят к развитию синовита, остеита и хондрита
- Хроническое воспаление сопровождается подавлением активности хондроцитов и повышением активности хондробластов, которые разрушают хрящевую ткань
- Высвобождающиеся провоспалительные факторы приводят к дополнительному разрушению хряща
- Эти же химические соединения приводят к развитию тромбозов с нарушением микроциркуляции в кости. На этом фоне развиваются ишемические и гипоксические изменения в костной ткани с последующим ее разрушением. Это является причиной усугубления имеющегося болевого синдрома.
Причины
Причины гонартроза зависят от первичности или вторичности патологического процесса. Так, при первичном гонартрозе в большинстве случаев предполагается мультифакториальная природа. Она реализуется при наличии определенных местных факторов и конституциональных особенностей.
- Травматическое повреждение сустава
- Дисплазия соединительно-тканных структур
- Акромегалия – состояние, при котором синтезируется в большом количестве соматотропный гормон, что приводит к избыточному росту костей
- Гиперпаратиреоз – повышенная функция паращитовидных желез, проявляющаяся избыточным образованием кальцитонина (он приводит к задержке кальция в организме)
- Гемохроматоз – заболевание с повышенным накоплением железа в организме и его патологическим отложением в органах и тканях
- Подагра – заболевание с нарушением обмена пуринов, которое приводит к накоплению солей мочевой кислоты. В большинстве случаев они откладываются в суставах
- Ревматоидный артрит
- Воспаление суставов инфекционной природы
- Асептическое разрушение костей.
Также выделяются и факторы риска, на фоне которых риск развития гонартроза повышается. В первую очередь, в этом отношении особенно важно отметить пол и возраст. Так, доказано, что гонартроз чаще всего развивается у женщин, которые страдают избытком массы тела (индекс массы тела 30 и более).
Для сравнения, у мужчин чаще развивается артроз тазобедренных суставов. К тому же у женщин в менопаузе вероятность развития этого заболевания тоже повышается, так как эстрогены оказывают защитное действие на суставы.
Так, даже незначительное превышение массы тела повышает риск этого заболевания в 4 раза для мужчин и в полтора раза для женщин.
Дополнительными факторами риска развития гонартроза являются:
- Определенные виды профессиональной деятельности, при которых человек длительное время находится на ногах
- Занятия спортом
- Подъем тяжестей.
Все эти факторы приводят к постоянной травматизации суставов, создавая условия для развития дегенеративных и дистрофических процессов.
Симптомы
Симптомы остеоартроза зависят от вида пораженного сустава. Так, при гонартрозе в патологический процесс вовлекается коленный сустав. Это приводит к появлению следующих симптомов:
- Боль, которая возникает при ходьбе. Особенно выражен болевой синдром при подъеме или спуске по лестничной клетке
- Бол располагается по передне-внутренней поверхности коленного сустава
- В некоторых случаях она может иррадиировать (отдавать) в голень
- Ощущение того, что ноги подкашиваются
- Уменьшается амплитуда сгибания в коленном суставе, при этом полной его блокады не возникает
- Разгибание в колене страдает вторично, то есть на фоне длительного течения заболевания.
По клиническому проявлению и варианту течения гонартроз может быть разделен на несколько видов:
- Бедренно-надколенный – поражается бедренная кость и надколенник в местах их сочленения друг с другом
- Бедренно-большеберцовый как медиальный так и латеральный.
Как правило, на первом этапе заболевания в патологический процесс вовлекается бедренно-надколенное сочленение. Клинически это приводит к появлению боли, локализующееся на передней поверхности и связанные с разгибанием. Важно, что этот признак выявляется при ходьбе по лестнице.
Также боль усиливается, если постучать по наколеннику. Если же заболевание не лечится, то на фоне его прогрессирования происходит поражение бедренно-большеберцового соединения. Это сопровождается следующими симптомами:
- Боль, локализация которой соответствует ходу суставной щели колена, особенно при ее пальпации
- Отклонения ноги в колене в ту или иную сторону
- Повышенная подвижность в коленном суставе
- Хруст при ощупывании сустава
- Стойкое изменение формы сустава
- Атрофические изменения мышц, окружающих колено и отвечающих за движения в нем
- Блокада сустава, которая объясняется наличием суставной мыши на фоне длительного течения заболевания.
Следует отметить, что гонартроз является второй по частоте нозологической формой после коксартроза – дистрофического поражения тазобедренного сустава. Также врач принимает во внимание возраст пациента – чем он старше, тем выше вероятность диагноза остеоартроза.
Диагностика
Диагностика гонартроза основывается не только на клинической оценке имеющихся симптомов, но и на результатах рентгенологического исследования. Они позволяют определить стадию патологического процесса и выраженность нарушений, а также прогноз для пациента.
Остальные методы исследования рекомендуются с целью проведения дифференциальной диагностики для исключения заболеваний, которые имеют схожую клиническую картину. Для этого назначается ряд ревмопроб. При гонартрозе в отличие от аутоиммунных заболеваний они отрицательные.
Лечение
Лечение гонартроза может быть разделено на четыре группы. К первой относятся немедикаментозные мероприятия, а именно:
- Соблюдение правильного образа жизни
- Оптимальный темп физической активности
- Снижение массы тела у пациентов с ожирением
- Использование ортопедических приспособлений, которые снижают нагрузку на сустав и повышают его стабильность
- Водные спа-процедуры
- Физиопроцедуры
- Применение витаминно-минеральных комплексов
- Применение фитопрепаратов, усиливающих действие фармакологических средств.
Вторая группа лечебных мероприятий представляет собой медикаментозные методы помощи пациенту. Они включают в себя применение лекарственных препаратов из различных групп:
- Нестероидные противовоспалительные, эффективно снижающие выраженность болевого синдрома
- Парацетамол – оказывает аналогичное действие
- Опиоиды (для борьбы с выраженной болью)
- Капсаицин
- Ходропротекторы – препараты, которые восстанавливают разрушенную хрящевую ткань. Эти средства являются базисной терапией остеоартроза.
Хондропротекторы оказывают следующие терапевтические эффекты:
- Увеличивают образование составных компонентов соединительной ткани, например, протеогликанов, хондроитина и других
- Повышают синтетическую активность синовиальной оболочки
- Подавляют активность ферментных систем, которые способствуют разрушению хрящевой ткани
- Улучшают микроциркуляцию в отделах кости, которые расположены под суставными хрящами
- Уменьшают выраженность болевого синдрома
- Уменьшают выраженность воспаления в синовиальной оболочке.
Третья группа терапевтических мероприятий подразумевает проведение внутрисуставных инъекций с различными механизмами действия. Их выполняет только врач травматолог, имеющий соответствующую специализацию.
Введение гиалуроновой кислоты в полость сустава будет способствовать обновлению хрящевой ткани. Однако это достаточно дорогостоящие процедуры, поэтому не каждый пациент может их позволить себе.
Лечение гонартроза 3-ей степени с помощью методов мануальной терапии
Лечение заболевания любой степени предполагает только остановку дальнейшей деформации сустава, но никак не возвращение его в исходное положение. Чем серьезнее степень болезни, тем более сложным будет процесс восстановления подвижности сустава.
Медикаменты
Лечение артроза начинают с применения нестероидных препаратов, снимающих воспаление. Данные препараты снимают болевые ощущения в колене и останавливают воспалительный процесс. При лечении артроза часто одних оральных препаратов недостаточно.
При таких обстоятельствах проводится курс уколов непосредственно в область сустава. Инъекции осуществляются препаратами Преднизолон и Метипред. В случае ярко проявляющихся болевых ощущений, допускается использование препарата Трамадол.

Когда острое состояние миновало, артроз сустава лечится приемом медикаментов под названием Целекоксиб и Рофекоксиб, а также мазей с основой из Диклофенака. Эти медикаменты не имеют отрицательного влияния на желудок, как противовоспалительные препараты, и хорошо убирают болевые ощущения.
Применение хондропротекторов, таких как хондроитинсульфат а также глюкозамин используется для приведения в норму процесса выделения суставной жидкости. Также хондропротекторы частично восстанавливают подвижность больного сустава.
Эффект от применения препаратов заметно проявляется только после двух лет лечения. Для лечения артроза применяются медикаменты, основой которых является гиалуроновая кислота. Эти препараты также обладают восстанавливающим эффектом.
Физиолечение
Такие процедуры как:
- электрофорез,
- магнитная терапия,
- обертывания грязью,
- криотерапия.
Они позволяют существенно ускорить процесс регенерации тканей сустава. Данные процедуры улучшают процесс питания и снабжения кровью больного сустава. Для лечения заболеваний связанных с проблемами суставов применяется комплекс лечебных гимнастических упражнений.
При постоянном соблюдении правил комплекса, состоящего из статических упражнений, не нагружающих колено, но оказывающих влияние на поддерживающие сустав мышцы, реабилитация проходит заметно быстрее. Также применяется лечебный массаж и мануальная терапия.
При переходе болезни к запущенной форме, когда классическое лечение не приносит желаемого результата, выход у больного один – операция с применением хирургического вмешательства. Хирургические методы при заболевании артрозом разделяют на такие виды:
- пункция – устранение лишней жидкости из коленного сустава;
- остеотомия – лечение отклонения оси при изменении формы сустава;
- артролиз – удаление спаек для достижения нормальной подвижности сустава;
- эндопротезирование – замена изношенного сустава искусственным протезом.
Восстановление – это важный период послеоперационной реабилитации. Движение в суставе в послеоперационный период начинается под строгим контролем специалиста. Разрешается подниматься на ноги на третьи сутки после операции, в случае если пациент не испытывает при этом негативных ощущений.
С первых послеоперационных дней больной перемещается с помощью костылей. В будущем костыли заменяются тростью. Для реабилитации рекомендуется много передвигаться, при условии, что движение не доставляет больному дискомфорта.
Также выполняется лечебная гимнастика. Особое внимание следует уделять передвижению по лестничным ступенькам. О минимальном дискомфорте или изменении цвета раны следует сразу же сообщать лечащему врачу. Онемение в конечности говорит о нарушении в работе нерва или сосуда.
Эндопротезирование
Случается так, что процесс нарушения работы сустава при гонартрозе настолько усугублен, что речь о консервативном лечении уже не идет. В ситуации, когда хрящ потерян практически полностью, а структура костей нарушена, использовать метод восстановления нецелесообразно.
В таком случае применяется современный вариант лечения сустава под названием эндопротезирование. Операция заключается в частичном или полном замещении сустава на искусственные части. Качественный эндопротез состоит из надежных частей, выполненных из металла.
После замены сустава начинается период реабилитации, включающий в себя гимнастику и физиотерапию. После периода восстановления к пациентам возвращается способность самостоятельно передвигаться. Пациенты 1 раз в год проходят осмотр, на котором осуществляется проверка эндопротеза.
С использованием средств современной медицины возможно, в том числе, и лечение гонартроза 3 стадии. Однако в этом случае часто возникают осложнения. Осложнения проявляются расшатыванием эндопротеза и воспалением, которые необходимо устранять дополнительными операциями.
Довольно часто при таком заболевании назначают именно консервативную терапию, однако и народными средствами также лечат столь серьезный недуг. Главное, не отказываться при этом от медикаментозных препаратов. Можно выделить такие препараты и способы лечения:
- капсаициновая мазь – состав, получаемый на основе острого перца. Стоимость ее не слишком высока, но это первейшее средство от гонартроза. Преимущество препарата в том, что он довольно быстро снимает болевые симптомы. Для острой формы лекарство не подходит, ведь начинает действовать спустя пару недель. Кроме того, на запущенных стадиях только одной мази для лечения недостаточно;
- мази, в основе которых есть амфора, ментол, эфирные масла, например, эвкалипта. Они не только оказывают прогревающее действие, но и избавляют от боли, снимают воспаление;
- противовоспалительные препараты без стероидов, например, Ибупрофен. Такие лекарства доказали свою эффективность на любой стадии, но при длительном применении проявляются и побочные эффекты. К ним относят изжогу, тошноту, головную боль, аллергию. Особенно осторожными нужно быть людям после 60 лет, когда побочные эффекты наиболее вероятны. Желательно не превышать курс в 2-3 недели;
- кортикостероиды, применяющиеся в виде инъекций. Их делают непосредственно в колено, тем самым практически исключая побочные действия и добиваясь быстрого эффекта.
В самых запущенных ситуациях нужна операция по замене сустава или его части. Не стоит забывать и о том, что наряду с препаратами крайне положительный эффект оказывает и лечебная физкультура. Людям с избыточной массой тела необходимо похудеть, но без экстремальных способов.
Любые консервативные методы лечения на 3 стадии гонартроза малоэффективны. Прием хондропротекторов не имеет смысла, поскольку хрящ практически полностью разрушен, спасать уже нечего. Прием НПВС с обезболивающим эффектом практически не приносит облегчения, иногда приходится прибегать к легким опиоидным или комбинированным анальгетикам.
Если гонартроз сопровождается синовитом, могут выполняться инъекции гормональных препаратов, но из-за нарушения границ суставной щели их вводят не в полость, а в околосуставные ткани. По этой же причине на 3 стадии редко прибегают к внутрисуставным инъекциям гиалуроновой кислоты, которые могут облегчить симптомы.
Физиотерапевтические процедуры приносят кратковременное облегчение, массаж при выраженных деформациях может быть противопоказан. Питание при артрозе коленного сустава должно быть рациональным на любой стадии.
При запущенном гонартрозе из-за ограниченной подвижности легко набрать лишний вес и сложно его сбросить, поэтому важно ограничить потребление калорий. Показан покой, максимальная разгрузка коленей, соблюдение ортопедического режима, использование вспомогательных приспособлений при ходьбе.
На поздней стадии показаны радикальные методы лечения – хирургическое вмешательство. Может выполняться артродез – формирование искусственного анкилоза в функционально выгодном положении. Наиболее прогрессивный метод оперативного лечения – эндопротезирование.

Гонартроз 3 степени коленного сустава обычно развивается в преклонном возрасте. Но при ранней манифестации и быстром прогрессировании он может перейти в последнюю стадию и у пациентов, которые не достигли 50-летнего возраста.
Людям тяжелого физического труда, спортсменам, которые систематически перегружали или часто травмировали колени, угрожает ранняя инвалидность из-за гонартроза. На 3 стадии заболевание приводит к значительному снижению качества жизни, ограничениям жизнедеятельности и практически не поддается консервативному лечению.
Как лечить гонартроз? Несвоевременно обращение за помощью, игнорирование более слабых симптомов гонартроза в зоне коленного сустава приводит к тяжёлым поражениям хрящей. Дегенеративно-дистрофические процессы заходят слишком далеко, невозможно полностью восстановить состояние хряща, вернуть его физиологические функции.
Основные направления терапии при третьей степени суставной патологии:
- купирование болевого синдрома;
- снижение скорости разрушения хрящевой ткани;
- борьба с воспалением, развивающимся в синовиальной оболочке при появлении выпота (выпячивания тканей);
- нормализация двигательной функции.
 Артродез — удаление сустава с последующим сращиванием костей. Эта операция проводится лишь в исключительных случаях, так как конечность после нее станет неподвижной.
Артродез — удаление сустава с последующим сращиванием костей. Эта операция проводится лишь в исключительных случаях, так как конечность после нее станет неподвижной.- Артроскопический дебридмент — удаление деформированной хрящевой ткани. Такая операция полностью устраняет боль, но имеет временный эффект — не свыше трех лет, и на третьей стадии малоэффективна — когда хрящ почти разрушен, становится нечего удалять.
- Эндопротезирование — на данный момент единственная форма оперативного вмешательства, которая позволяет полностью восстановить функцию сустава и жить привычной жизнью. При этом сустав заменяется имплантом, который работает до двадцати лет. К сожалению, после этого придется выполнять замену импланта из-за износа механических частей. После операции необходимо выполнять упражнения для успешного завершения процесса реабилитации конечности.
- Околосуставная остеотомия — при такой операции меняется конфигурация костей сустава. Они подпиливаются и закрепляются под другим углом, что позволяет восстановить подвижность. Такая операция сложна, а восстановление функции сустава после нее занимает в среднем четыре года, для чего подбираются специализированные упражнения.
- Оксигенотерапия — введение кислорода в сустав. Снимает боль и отеки, может быть назначена в качестве замены кортикостероидам.
- Стволовые клетки — трансплантация в сустав стволовых клеток. Дорогостоящая и эффективная процедура, которая, к сожалению, не проводится в РФ.
- Лазеротерапия — обработка сустава низкоинтенсивным лазером, луч которого передается с помощью световода.
- Ортокинотерапия — изготовление лекарственного препарата из крови пациента. Кровь содержит специализированные белки-ортокины, способные снимать воспаление. Ортокины экстрагируются из крови и вводятся в поврежденный сустав.
Медикаментозное лечение
Для купирования воспалительного процесса в коленном суставе применяются нестероидные противовоспалительные средства. Они могут назначаться в виде внутривенных или внутримышечных инъекций, свеч или таблеток.НПВС для лечения гонартроза:
- Диклофенак;
- Диклак;
- Ибупрофен;
- Олфен;
- Индометацин;
- Кеторофен.
Длительное применение препаратов этой группы может оказать отрицательное воздействие на органы желудочно-кишечного тракта, а также на печень и почки, особенно если у пациента имеются хронические заболевания.
В том случае, если препараты данной группы пациент плохо переносит, или имеются осложнения со сторону желудочно-кишечного тракта или почек, то целесообразно назначить селективные ингибиторы ЦОГ-2 (нимесулид, мелоксикам, целекоксиб).
При гонартрозе осложненным синовитом в системную терапию включаются гормональные средства -глюкокортикоиды. Для того, чтобы достигнуть быстрого и выраженного эффекта (уменьшение болевого синдрома, увеличение амплитуды активных движений в суставе) показано внутрисуставное введение глюкокортикоидов (кеналог, гидрокортизон, дипроспан)
Глюкокортикоидные препараты должны применяться с особой осторожностью, так как они отрицательно воздействуют на хрящевую ткань, и имеют много побочных эффектов и противопоказаний.
При гонартрозе коленных суставов могут применяться антиферментные препараты (гордокс, контрикал, овомин). Они нейтрализуют синтез протеолитических ферментов и предотвращают дегенеративные изменения в тканях сустава. Антиферментные препараты при гонартрозе должны вводиться внутрь пораженного коленного сустава.
Препараты из группы хондропротекторов содержат вещества, которые входят в состав хрящевой ткани сустава. Эти лекарства по своему химическому составу являются натуральными и хорошо переносятся организмом .
Хондропротекторы для лечения гонартроза:
- Структум;
- Дона;
- Алфлутоп;
- Румалон;
- Артра;
- Хондроитин Акос;
- Хондролон;
- Зинаксин;
- Артрин;
- Мукосат.
Хондропротекторы в организме человека действуют очень медленно, и поэтому должны применяться длительными курсами. Лекарства назначаются в виде таблеток или уколов. Хондропротекторы с осторожностью назначаются пациентам со склонностью к камнеобразованию.
При гонартрозе широко используется местная терапия – на область коленного сустава наносятся гели, кремы и мази. Они оказывают согревающий и противовоспалительный эффект. Основная цель применения этих лекарств при гонартрозе коленных суставов заключается в активизации обменных процессов и местного кровообращения в тканях сустава, а также снятие признаков воспаления.
Лекарства для местного применения при гонартрозе:
- Апизартрон;
- Финалгон;
- Фастум-гель;
- Долобене;
- Фелоран;
- Никофлекс;
- Меновазин;
- Вольтарен-гель;
- Эспол.
При поражении коленных суставов применяются сосудорасширяющие препараты. Они снижают повышенный тонус внутрисосудистых мышц. Лекарственные средства этой группы (кавинтон, актовегин, трентал) улучшают внутренний кровоток и трофику тканей, которые расположены возле коленного сустава.При гонартрозе применяются препараты для укрепления сосудистой стенки коленного сустава:
- Аскорутин;
- Лецитин;
- Упсавит.
При выраженной утренней скованности суставов больному показаны миорелаксанты (мидокалм, сирдалуд, баклофен, но-шпа, тизалуд). Эти лекарственные препараты помогают убрать повышенное мышечное напряжение в области пораженного коленного сустава, которое является компенсаторной реакцией организма на боль и воспаление.
В последние годы одним из самых современных и эффективных методов консервативного лечения гонартроза коленных суставов является внутрисуставное введение препаратов на основе гиалуроновой кислоты. Она является природным компонентом синовиальной жидкости коленного сустава и его суставного хряща.
Лекарства, содержащие гиалуроновую кислоту:
- Отровиск;
- Синокорм;
- Гиалуаль;
- Ферматрон.
Гиалуроновая кислота введенная внутрь позволяет смягчить движения в суставе . Она уменьшает болевые ощущения в колене во время движения (боль в колене возникает при трении суставных поверхностей).
Механизм развития
Изначально гонартрозом поражается гиалиновый хрящ. Он истончается, уплотняется, становится менее гладким. При скольжении хрящи, выстилающие костные поверхности, теперь «цепляются» друг за друга, что еще более ускоряет их разрушение.
Постепенно перерождается суставная капсула, сгущается синовиальная жидкость. Из-за недостатка питательных веществ хрящ исчезает на значительной поверхности костей. Повышение нагрузок приводит к их деформации, вдавливанию друг в друга.
Народные рецепты против гонартроза
В комплексе с препаратами, физкультурой, правильной нагрузкой и питанием многие используют и различные народные рецепты. Свой положительный эффект показал настой из одуванчиков. Однако готовить ее нужно заранее, желательно вообще сделать и иметь всегда под рукой.
Известно, что пчелиный мед – это настоящий кладезь полезных веществ, в том числе и для суставов. Для приготовления компресса нужно одну чайную ложку меда смешать с 3 столовыми ложками яблочного уксуса.
Лечение артроза, которое предлагает народная медицина, не стоит игнорировать. На ноги поставить они вряд ли смогут, снять болевые ощущения им под силу.
Для снятия отёков делайте компрессы из смеси красной, голубой глины, которая разводится водой до получения густоты сметаны.
Снимет отёк, боль компресс, приготовленный из уксуса, мёда, затем покрытый листом капусты, лопуха, алоэ. Конструкцию на ночь утепляют.
Снимет боль массаж с использованием мёда. Перед процедурой коленный сустав разогревают.
При лечении гонартроза не стоит останавливаться на одном способе. Здесь рекомендуемым вариантом станет комплексное лечение, которое поможет избежать инвалидности.
Последствия и прогноз
Поскольку коленные суставы относятся к опорным, нарушение их функции затрудняет самостоятельное передвижение пациента. Опора на ногу причиняет сильную боль, человек вынужден при ходьбе пользоваться тростью или даже костылями, темп ходьбы значительно снижен.
Гонартрозу 3 степени, как правило, соответствуют выраженные нарушения статико-динамической функции:
- пораженная нога на 7 и более см короче здоровой, обхват бедра уменьшен на 6 см, голени – на 3 см;
- ощущаются интенсивные постоянные боли в пояснице и суставах;
- пациент может ходить только с опорой на костыли, за один раз, без отдыха, преодолевает максимум полкилометра, совершая 25 шагов в минуту;
- динамометрия выявляет уменьшение мышечной силы на 70%.
Таким пациентам присваивают 3, а при двустороннем гонартрозе или сочетании гонартроза с коксартрозом (поражение тазобедренных сочленений) – 2 группу инвалидности. ДОА коленного сустава 3 степени может перейти в анкилоз.
Если в результате обездвиживания сустава конечность фиксируется в функционально невыгодном (порочном) положении, нарушается не только двигательная, но и опорная функция. Анкилоз тоже является основанием для присвоения инвалидности.
Инвалидность при артрозе присваивается не пожизненно, группу нужно ежегодно подтверждать на МСЭК. В зависимости от того, насколько эффективным было лечение, группа может быть как повышена, так и понижена.
Течение гонартроза 3 степени осложняется спонтанными гемартрозами, развитием вторичного реактивного синовита, наружными подвывихами надколенника. Но наиболее тяжелым последствием становится анкилоз. Суставная щель полностью сращивается, колено обездвиживается.
Признаки
Таким образом, можно с уверенностью говорить о том, что запущенная стадия болезни является результатом невнимательного отношения к своему здоровью и непрофессионализма лечащего врача. Выраженные признаки и симптомы артроза коленного сустава появляются уже на 2-ой стадии.
Это сильная боль, деформация суставных тканей, ограниченность подвижности. На этом этапе большинству пациентов ошибочно предлагается выжидательная тактика лечения, при котором используются исключительно симптоматические меры.

Это обезболивание, применение гормональных препаратов и назначение хондропротекторов, эффективность которых пока что не доказана. В результате такого подхода пациент теряет драгоценное время и ускоренными темпами движется к логическому финалу.
Всего этого можно избежать и не ждать, когда появятся выраженные симптомы гонартроза 3-ей стадии, благодаря которым пациент испытывает постоянную боль и невозможность самостоятельно передвигаться без трости или костылей.
Правосторонний гонартроз 3 степени — это особая разновидность патологии, при которой у пациента может не быть времени для её предупреждения. Дело в том, что основной причиной этого заболевания становятся профессиональные и спортивные травмы.
На фоне возникновения асептического и инфекционного воспалительного процесса может начинаться некроз хрящевых и костных тканей. Все это приводит к молниеносному развитию гонартроза 3-ей степени коленного сустава пораженной конечности.
3 степень гонартроза распознается и без консультации врача. Результаты деформации сустава заметны и для больного. Понять, что мыщелки уже практически отсутствуют, можно по таким признакам:
- монотонная боль в суставе, не пропадающая даже в состоянии покоя;
- искажается походка. Больному приходится вносить в свою биомеханику изменения, по возможности снижая нагрузку с больного сустава;
- трудно осуществлять сгибание и разгибание ноги, так как подвижность сустава очень затруднена. При движении происходит трение одной кости о другую, из-за чего слышен хруст;
- происходит утолщение и деформация внешнего вида коленного сустава;
- образуется заметный отек в результате накапливания суставной жидкости.
В результате всего описанного, у пациента полностью пропадает подвижность в суставе, и человек становится инвалидом. Любая стадия гонартроза, а в особенности наиболее тяжелая, требует постоянного наблюдения специалиста.
Лечить данное заболевание очень не просто, и часто не удается достичь улучшений с помощью медикаментов, диеты или специального комплекса упражнений. Диагностирование 3 степени гонартроза практически во всех случаях говорит об инвалидности, помешать которой способна лишь установка в колено искусственного протеза.
Если протезирование не будет сделано, в колене произойдет сращивание, или образуется неестественная подвижность с появлением ложного сустава. Самостоятельное перемещение в каждой из вышеописанных ситуаций будет предельно осложнено.
Причины возникновения проблем со здоровьем
Различают 2 разновидности гонартроза – первичный и вторичный. Первичный называют также идиопатическим и его точные причины не установлены. Этот вид чаще встречается в пожилом возрасте, при этом поражаются обычно оба коленных сустава.
Дегенеративный процесс формируется постепенно. В результате травмы повреждается хрящ, после чего возникают дегенеративные изменения. Изменения затрагивают и обмен веществ, поэтому насыщение сустава уменьшается.
Наиболее значимыми причинами являются следующие факторы:
- Перелом костей колена.
- Возникающие при болезни Педжета артрозы.
- Ревматоидная форма артрита.
- Анкилозный тип спондилита.
- Наличие злокачественных или доброкачественных опухолей в костях сустава.
Гонартроз 3 степени имеет разнообразную симптоматику:
- В суставе накапливается жидкость;
- Сустав колена увеличивается и деформируется;
- Изменяется походка;
- Болезненные ощущения возникают постоянно;
- Вокруг сустава откладываются соли;
- В суставе возникает хруст;
- Уменьшается свобода движений;
- Суставная щель сужается;
- Во время изменения погоды у пациента возникает сильная боль;
- В под хрящевой зоне наблюдается склероз.

Скопление жидкости приводит к сглаживанию контура сустава, а над коленом и в боковой области выпячиваются ткани. Лабораторная диагностика может не распознать патологию, так как исследование крови показывает нормальные результаты.
Гонартроз 3 степени необходимо отличать от других заболеваний:
- Воспаления сухожилий.
- Болей в суставе сосудистого характера.
- Артроза тазобедренного сустава.
- Воспалительных процессов в мениске и от повреждения.
Симптомы болезни
Для гонартроза 3 степени характерны постоянные боли, возникающие как в дневные, так и в ночные часы. Нередко ограничено не только сгибание в коленном суставе, но и разгибание. Человек не может полноценно выпрямить ногу, что патологически изменяет его походку и осанку.
Он переносит вес на здоровую конечность, прихрамывает, наклоняется в противоположную от пораженного сустава сторону. В некоторых случаях ноги искривляются, возникает вальгусная или варусная деформация. Передвижение больного часто возможно только с помощью трости, ходунков, костылей.
Симптомы при артрозе коленного сустава 3 степени аналогичны двум предыдущим, ярко выражены, приносят массу беспокойства обладателям:
- Первостепенное место среди постоянно проявляющихся симптомов, проявлений артроза 3 степени занимают постоянные сильные боли, которые человек испытывают постоянно, даже в лежачем состоянии. Это признак инвалидности. Попытки найти комфортное расположение для повреждённого сустава заканчиваются неудачей.
- Явным признаком наступления третьей стадии становится сильная скованность в движениях сустава из-за поражения, деформации колена, его сустава. Проведение простых операций по самообслуживанию становится невыносимо сложным процессом, иногда невозможным. Чаще требуется помощь посторонних людей, родных. Согнуть на прямой угол ногу сложно, разогнуть до конца не получается. При сильно запущенных стадиях человеку назначается инвалидность, самостоятельная жизнедеятельность под угрозой, лечить таких больных сложно.
- Хрящ сустава подвергается деформации, вызывая изменение походки.
- Часто возникает состояние полного блокирования конечного сустава.
- В колене при движении ощущается отчётливый хруст.
- Часто при перемене погоды ощущаются невыносимые болезненные ощущения.
- Суставная щель сужается, в ней скапливается обильное количество жидкости.
Изменения, характерные для остеоартроза коленного сустава 3 степени, проявляются выраженными клиническими симптомами:
- взаимное давление оголившихся суставных площадок приводит к постоянным интенсивным болям, которые обычно усиливаются при плохой погоде;
- сужение суставной щели и разрастание остеофитов значительно ограничивает объем движений в колене;
- на фоне ограниченной подвижности развивается атрофия мышц и сухожилий, обхваты голени и бедра уменьшаются, пораженная конечность короче здоровой;
- к дефигурации сустава из-за скопления воспалительного выпота прибавляется выраженная деформация, прощупываются костные разрастания;
- развивается Х-образная или О-образная деформация ноги (ног);
- при ходьбе отмечается выраженная хромота, при одностороннем гонартрозе коленного суставе 3 степени пациент старается переносить вес тела на здоровую ногу;
- движения совершаются с трудом и сопровождаются грубым хрустом.
Постановка диагноза при ДОА коленного сустава 3 степени не вызывает затруднений. Жалобы на постоянные боли, прихрамывающая походка, значительное ограничение объема движений, характерная деформация сочленения указывают на это заболевание.
- практически полное отсутствие суставной щели;
- выраженный субхондральный остеосклероз (уплотнение костной ткани), возможно наличие кистоподобных полостей с четким контуром, окруженных склеротическим ободком;
- массивные остеофиты.
Как упоминалось выше, наиболее выражены симптомы на 3 стадии болезни. Это:
- непрерывные сильные боли в колене, требующие постоянного поиска удобного положения;
- скованность суставов;
- нарушение подвижности коленного сустава;
- хруст в колене;
- деформация сустава;
- отечность колена.
Симптомы и диагностика
Диагноз выставляется на основании данных анамнеза, жалоб пациента, внешнего осмотра. При гонартрозе 3 степени колено деформировано, увеличено в размерах. Часто сопровождающие патологию синовиты приводят к его сглаживанию за счет формирования воспалительных отеков.
Упражнения и диета при гонартрозе коленного сустава 3 степени
Врачи запрещают употреблять алкоголь, блюда из жирных сортов мяса, различного рода консервы, фаст-фуды, острые и копченые продукты, сладкие газированные напитки и вредные сладости, белых сортов хлебобулочные изделия, сдобу, жирные соусы и кремы, жареную пищу.
Предпочтение следует отдавать блюдам из постного мяса, крупяным продуктам (кроме риса и манки), свежим овощам и фруктам, бобам, свежевыжатым сокам из апельсина и граната, кисломолочной продукции. Режим питания должен быть дробным: принимать пищу следует пятикратно в сутки небольшими порциями.
Вы должны осознавать, что диета обязательно должна сочетаться с особыми физическими нагрузками. Комплекс упражнений, составленный специалистом, важно выполнять под его наблюдением. Сустав посредством ЛФК на запущенной стадии, конечно, не восстановится, зато вы сможете снизить степень последствий дегенеративно-дистрофического заболевания на мышцы ноги и опорно-двигательный аппарат в целом.
Конкретно проблемный коленный сустав сейчас нельзя напрягать, так как его можно легко травмировать, чем еще больше усугубить и без того нелегкое качество жизни. Поэтому неквалифицированный подход здесь даже и не рассматривается!
Основные принципы
Есть несколько принципов, которые стоит соблюдать в диете, если выставлен диагноз гонартроз. Первое, с чего стоит начать, это питаться малыми порциями четыре раза на протяжении суток. Далее, стоит учесть то, что основное количество пищи должно потребляться только в обед примерно с часу до трех.
В обязательном порядке снижается или же полностью исключается в некоторых случаях потребление поваренной соли. Это относится и к соленым чипсам, рыбе, полуфабрикатам и соусам на основе майонеза. Когда готовится пища, лучше не использовать масло, но полностью отказываться от него не стоит, оптимальным вариантом станет оливковое или рафинированное.
Нередко люди с гонартрозом страдают избыточной массой тела, что в принципе и становится основной причиной развития заболевания. В таком случае рекомендуется использовать диету №8 по Певзнеру. Она способствует снижению веса, нормализует обмен веществ и дает организму все необходимые витамины.
Если происходит употребление спиртного, то это ведет к неизбежному повышению аппетита. В таком состоянии человек переоценивает свои потенциальные возможности и ест намного больше обычного.
Правильное питание осуществляется только маленькими порциями, а пища во время еды должна тщательнейшим образом пережёвываться. Связано это с тем фактом, что сигнал о насыщении мозг получает по прошествии некоторого времени.
Постоянный контроль над опорожнением кишечника также является залогом правильного питания. В норме человек должен посещать туалет не реже одного раза в день.
В организм человека, страдающего гонартрозом должно поступать достаточное количество белка, а также минералов и витаминов. Белок является источником протеина, именно это вещество способствует полному или частичному восстановлению хряща.
Источником протеина является нежирное мясо, такими сортами является курица, индейка, молочные продукты, нежирные сорта рыбы, крупы, такие как гречка. Во время диеты продукты готовятся методом тушения, отваривания или приготовления на пару.
Оптимальным продуктом питания для человека с гонартрозом является холодец. В составе этого продукта содержится коллаген, именно он, согласно данным исследований способствует максимальному восстановлению хрящевой ткани. Такими же функциями обладает и желатин, он же содержится и в желе.
В рационе человека, страдающего гонартрозом, в обязательном порядке должны присутствовать витамины и минералы. Наиболее ценными в витаминном плане является группа В.
Так, фолиевая кислота или витамин В12 содержится в большом количестве в печени, банане, сельди, гречке и мидиях. Содержит его чечевица, брюссельская или белокочанная капуста.
- Источником витамина В6 является банан и отварное куриное мясо, морковь, картофель, помидоры, куриные яйца, особенно желток, любой сорт орехов.
- Витамин В1 получить можно из гороха, сои, фасоли и шпината.
- В большом количестве витамин В2 содержат грибы, печень, миндаль и молочные продукты.
За счет кальция и фосфора укрепляется структура костной ткани и хрящей. За счет омега-3 оказывается выраженное противовоспалительное действие, а витамин D участвует в усвоении микроэлементов.
Источником углеводов, лучше избрать овощи и фрукты, они должны быть только свежими. Предпочтение в этом вопросе отдается винограду, малине, черешне, тыкве, моркови и капусте. Углеводы, содержащиеся в этих продуктах, являются главным источником энергии, а она, в свою очередь, просто необходима для нормальной жизнедеятельности и протекания процессов обмена.
При гонартрозе важно достаточное поступление в организм и витамина С. Этот витамин принимает участие в восстановлении нормальной структуры хряща, обеспечивает его гибкость и прочность. Это соединение имеет антиоксидантные и противовоспалительные свойства. Источником витамина С являются персик, киви, капуста и лук.
Белок, который столь необходим для восстановления тканей сустава, в организм должен попадать из растений, молока, мяса животных.
- Источником растительного белка для человека с гонартрозом является гречка, фасоль, чечевица.
- Животного происхождения белок содержится в нежирном сорте мяса и рыбы.
- Молочный белок попадает в организм с вышеуказанным продуктом.
- Овощи, фрукты и зелень. Все должно быть свежим и поступать в организм регулярно. Очень полезными овощами при гонартрозе является морковь, брокколи, капуста, кабачки и тыква.
- Источник растительного и животного белка. К таким продуктам относится мясо курицы, индейки, кроля, молоко и продукты из него, но невысокой жирности. Источником растительного белка являются бобовые.
- Особое место в питании занимают каши, хлеб из цельного зерна, макароны, картошка, особенно в запечённом виде.
- Полезно есть яйца как куриные, так и перепелиные.

Есть такие продукты, употребление которых в пищу может вызвать прогрессирование или обострение заболевания. Их немного, но всё равно они есть.
Ограничиваются в первую очередь жирные сорта мяса, колбаса, сардельки и сосиски. Крайне нежелательны продукты быстрого приготовления и фаст-фуд, его все чаще предлагают рестораны быстрого питания. Последние продукты опасны не только при гонартрозе, но и при многих других заболеваниях. Обострению способствуют кислые сорта фруктов, а также соки, которые из них были приготовлены.
Нежелательны в рационе питания при гонартрозе и простые сахара, которые в избытке содержат сладкие блюда и сдоба. Эти вещества способны быстро усваиваться и после откладываться в виде жира.
Диетическое питание, применяемое при гонартрозе, должно отличаться сбалансированностью, содержать белки, жиры и углеводы в достаточном количестве и, несомненно, витамины и минералы. Если постоянно придерживаться принципов правильного питания, то ускоряются процессы обмена в организме. За счет этого снижается вес, что благоприятным образом сказывается на состоянии суставов.
Диетическое питание, в комплексе с медикаментами, которые назначаются врачом при гонартрозе, дает положительный эффект на протяжении самого короткого времени. Результатом становится подвижность и гибкость суставов, заболевание постепенно отступает.
Физиотерапия
Физиолечение помогает устранить двусторонний воспалительный процесс, уменьшить болевой синдром, ускорить процесс восстановления пораженного сустава. При использовании в комплексе с медикаментозной терапией достигается более выраженный терапевтический эффект. К наиболее распространенным физиотерапевтическим процедурам относятся следующие:
- электрофорез с использование Новокаина;
- магнитотерапия;
- УВЧ;
- диадинамические токи;
- лазеротерапия;
- фонофорез с гидрокортизоном;
- грязелечение и т.д.
Также широко используется массаж и мануальная терапия.
Лечебная физкультура – назначается в период ремиссии, когда стихнут все симптомы. Необходимо начинать занятия ЛФК с минимальных нагрузок, постепенно увеличивая их объем. Первое занятие не должно длиться более 10 минут.
Запрещено приседать, сгибать/разгибать коленный сустав, ходить длительное время. Если во время занятия появились болевые ощущения в суставе, нужно сразу прекратить. В период обострения физические нагрузки строго противопоказаны.
Ортопедическая терапия при гонартрозе 3 степени – включает в себя использование специальных приспособлений, поддерживающих сустав и снижающих нагрузку на него. К ним относятся наколенники, стельки для обуви, трость. Изготавливается все это в индивидуальном порядке с учетом особенностей заболевания.
Хирургическое лечение – назначается в тяжелых случаях, когда вышеперечисленные методы не дали положительного результата. Наиболее распространенная операция на сегодняшний день – это эндопротезирование.
В настоящее время эндопротезы помогают полностью восстановить двигательную активность пораженного сустава. Срок их службы 15-20 лет, после чего необходима замена протеза, так как в результате нагрузок происходит его изнашивание.
Длительность операции в среднем 1 час, но после требуется длительный реабилитационный период и меры по разработке коленного сустава.
Профилактика
Всегда лучше предотвратить заболевание, чем лечить его. Поэтому необходимо соблюдать следующие меры профилактики:
- заниматься физической культурой;
- следить за весом;
- включить в рацион питания продукты, богатые кальцием;
- избегать чрезмерных нагрузок;
- при травмировании коленного сустава сразу обращаться за медицинской помощью, врач поможет избежать дальнейшего прогрессирования болезни.
Все это поможет предупредить развитие данного заболевания. В любом случае нужно следить за своим здоровьем и при появлении первых симптомов сразу обращаться к врачу. Вовремя начатое лечение поможет избежать операции, предотвратить многие осложнения и трудности реабилитационного периода.
Дегенеративные изменения хрящевой ткани и серьезная деформация колена могут привести к необходимости хирургического вмешательства. Обычно операция на колене необходима пациенту при диагностировании у него гонартроза 3 степени, при условии сильного болевого синдрома может быть рекомендовано проведение оперативного вмешательства и на 2 стадии заболевания.
Существует несколько основных методов хирургической терапии заболевания колена. Каждый из способов отличается методикой проведения операции, а также ее результатами. Хирургическое лечение артроза коленного сустава может проходить следующим образом:
-
- Артродез. Суть процедуры сводится к полному удалению суставной ткани с последующим сращиванием между собой бедренной и большой берцовой кости и надколенника. Этот способ является наиболее радикальным, но в настоящее время применяется крайне редко, так как приводит к ограничению подвижности пациента.
-
 Артроскопический дебридмент. Оперативное лечение артроза коленного сустава таким способом используется в основном на 2 стадии развития заболевания. С помощью артроскопического дебридмента удается устранить болевой синдром, который не удается снять препаратами НПВС. С помощью артроскопа из полости поврежденного сустава извлекают омертвевшие частицы. Недостатком артроскопического дебридмента является временный эффект, который наблюдается при проведении этой процедуры (1-2 года).
Артроскопический дебридмент. Оперативное лечение артроза коленного сустава таким способом используется в основном на 2 стадии развития заболевания. С помощью артроскопического дебридмента удается устранить болевой синдром, который не удается снять препаратами НПВС. С помощью артроскопа из полости поврежденного сустава извлекают омертвевшие частицы. Недостатком артроскопического дебридмента является временный эффект, который наблюдается при проведении этой процедуры (1-2 года).
-
- Околосуставная остеотомия. Во время этой операции при артрозе коленного сустава хирург подпиливает кости и выставляет их под измененным углом. Таким образом, смещается центр тяжести и изменяется нагрузка на хрящевую ткань. На данный момент околосуставную остеотомию также практически не используют, по причине высокой сложности проведения и длительного процесса реабилитации. Положительный эффект имеет временное значение.
- Эндопротезирование. Эта операция коленного сустава при артрозе имеет наиболее длительное воздействие среди аналогов. Болевые ощущения и неудобства устраняются на 20-25 лет. Все остальные методы значительно уступают эндопротезированию в результативности.

Хирургическое вмешательство остается крайней мерой в лечении суставной ткани и назначается только в тех случаях, когда длительное медикаментозное лечение оказалось нерезультативным. Ранняя диагностика лучший способ избежать такого развития событий.
Эндопротезирование или замена коленного сустава при артрозе коленного сустава является одним из прогрессивных методов терапии пациента. Во время эндопротезирования у больного иссекаются поврежденные части хрящевой ткани и кости, а вместо них устанавливается протез. Преимуществом эндопротезирования является:
-
- Полное восстановление двигательных функций человека.
- Долгий срок службы протеза (25-30 лет).
В качестве недостатков протезирования коленного сустава при артрозе можно выделить только один фактор: высокая стоимость. Качественное эндопротезирование обойдется пациенту в зависимости от выбранной клиники от 40 до 100 тыс. руб.
Определить целесообразность того или иного метода оперативного вмешательства может только хирург ортопед. После полного осмотра пациента принимается решение, основываясь на степени развития дегенеративных изменений, которые наблюдаются у пациента.
Операция на коленном суставе при артрозе 3 степени может потребовать полной или частичной замены колена. Сразу после ее проведения пациента переводят в палату интенсивной терапии. Дренаж убирают через 1-2 суток после того, как заканчивает выделять раневой секрет.
Болезненные ощущения являются неизбежным спутником таких операций. Чтобы облегчить самочувствие пациента ему назначают обезболивающие медикаменты, могут применяться специальные охлаждающие средства. Эндопротезирование коленного сустава из-за артроза потребует от пациента пройти курс реабилитации.
Самостоятельно передвигаться после оперативного вмешательства можно начинать на 2-3 сутки. А уже через 10 дней при благоприятном прогрессе пациента переводят в реабилитационный центр. Хирургическое лечение артроза третьей степени с заменой суставной ткани не требует проведения дополнительной медикаментозной терапии в дальнейшем после полного восстановления пациента.
Если операция носила консервативный характер, для пациента потребуется терапия, направленная на восстановление суставной ткани и предотвращению дальнейшего развития дегенеративных изменений. Лечение артроза коленного сустава после операции может потребовать применения следующих препаратов:
-
- НПВС. Негормональные средства, предназначенные: для снятия воспаления и уменьшения болевого симптома.
-
- Гормональные средства. Их применение может дать устойчивый эффект, но также дать определенные побочные результаты, поэтому их назначают с крайней осторожностью.
- Ношение бандажа. Это особенно необходимо для пациентов, у которых наблюдается значительное уменьшение костного просвета. В их случае ношение корсета может быть обязательным даже после проведения операции.
К сожалению, после большинства видов хирургического вмешательства и, несмотря на соблюдение определенных рекомендаций, относительно приемов препаратов, наблюдается послеоперационный артроз коленного сустава. Обычно рецидив случается через 2-5 лет после проведения операции.

Эндопротезирование является единственным способом решить проблему гонартроза третьей и четвертой стадии. Все остальные методы хирургической терапии носят кратковременный характер.
ponchikov.net
В нашей клинике мы предлагаем индивидуальные программы полной реабилитации без хирургического вмешательства. Уже спустя несколько дней пациенты испытывают значительное улучшение состояния и отказываются от приема обезболивающих препаратов.
Как можно этого добиться? Для этого используется остеопатия, лечебный массаж, рефлексотерапия, акупунктура. Также мы широко применяем комплексы лечебной гимнастики.
К ингибиторам циклооксигеназы относятся ибупрофен, кетопрофен, диклофенак, индометацин. Более эффективными и оказывающими меньше влияния на ЖКТ могут оказаться нимесулид или мелоксикам.

Гидрокортизон и подобные ему кортикостероиды вводятся инъекционно прямо в сустав для быстрого снятия воспаления и боли. Но, как в любом случае применения гормональных препаратов, этот метод подойдет не всем.
Для предотвращения дальнейшего разрушения сустава могут внутривенно назначить антиферментные средства, останавливающие синтез эндогенных ферментов, такие как контрикал или овомин.
Но-шпа, мидокалм и подобные им спазмолитики снимают напряжение мышц в ноге, улучшая кровообращение и, соответственно, питание поврежденной ткани, что тормозит развитие заболевания.
Назначаются согревающие и противовоспалительные мази: финалгон, долобене, ализартрон, фелоран. Мази с согревающим эффектом восстанавливают кровообращение, а мази на основе НПВС устраняют отеки.
Для расширения сосудов и усиления кровотока в поврежденном суставе применяются вазодилататоры: актовегин, трентал и кавинтон.
Для восстановления хрящевой ткани применяют специализированные вещества, которые также носят название хондропротекторов. Это полученные экстракцией хрящей натуральные коллагены и глюкозамины.
Они великолепно усваиваются человеческим организмом и стимулируют природные возможности по восстановлению хрящевой ткани, к тому же защищают ее от отрицательного влияния кортикостероидов и ингибиторов циклооксигеназы.
Действие хондропротекторных средств развивается очень медленно, поэтому принимать их следует достаточно долго. Гонартроз 3 степени можно лечить такими препаратами, как дона, структум, мукосат, некоторые из которых применяют перорально, а некоторые в форме инъекций.






Оставить комментарий