Оглавление
Ревматоидный артрит у детей, что делать?
Долгое время считалось, что суставы болят только у взрослых, занимающихся тяжелым физическим трудом или пожилых людей, что связано с естественным старением. Но, увы, поражения костно-мышечной системы случаются и у лиц более молодого возраста.
Такое заболевание как ревматоидный артрит у детей встречается нередко. Правильный диагноз называется – ювенильный ревматоидный артрит (ЮРА). Раньше эту болезнь считали одной из разновидностей артрита у взрослых, однако с течением времени и более глубоким изучением предмета, ЮРА сочли самостоятельным заболеванием.
Ювенильным ревматоидным артритом страдают дети любого возраста, но больше он поражает детей от пяти до шестнадцати лет. Чаще встречается у девочек. Характеризуется хроническим прогрессирующим течением и нередко приводит к инвалидности.
Почему возникает ЮРА, до сих пор никто достоверно не знает. Отмечается генетическая предрасположенность по HLA – системе.
Пусковым механизмом могут стать:
- инфекционные агенты (ротавирусы, вирус Эпштейна-Барра и др);
- вакцины, особенно живые;
- травмы;
- переохлаждение;
- инсоляция (длительное пребывание на солнце).
Какой-либо из этих факторов или их совокупность запускает аутоиммунный процесс, когда собственные клетки начинают восприниматься организмом как чужеродные. Иммунная система усиленно борется со своими тканями, разрушая их.
Это приводит сначала к асептическому воспалению, которое сопровождается скоплением жидкости внутри, утолщением синовиальной оболочки, эрозивными изменениями хряща, что ведет к разрушению сустава и его деформации.
Классификация
Существует несколько разделений ЮРА на группы в зависимости от того, какой фактор оценивается. Например, по количеству больных суставов выделяют:
- моноартрит;
- олигоартрит — подразделяется на тип 1 и тип 2;
- полиартрит;
- системная форма, с вовлечением других органов.
При моноартрите патология затрагивает только один сустав, такая форма встречается довольно редко. При олигоартрите первого типа поражаются чаще крупные суставы (коленные, локтевые), болеют в основном девочки.
Характерным для этого типа является сочетание с заболеванием глаз — иридоциклитом. Вторым типом болеют мальчики, в большинстве случаев – подростки. Сопровождается состояние воспалением крестцово-подвздошного сочленения. Полиартрит поражает больше чем пять суставов одновременно.
По характеру течения ревматоидного, подразделяют на острый, подострый и хронический. По определяемому в крови специфическому антигену (ревматоидному фактору) – на серопозитивный (при наличии РФ) и серонегативный (РФ отсутствует).
По клиническим симптомам различают:
- суставную форму (с увеитом или без него)
- суставно-висцеральную (генерализованную) форму – сочетание артрита с внесуставными поражениями (болезнь Стилла, субсепсис Висслера-Фанкони);
- ограниченные висцериты (васкулит, кардит и т.д).
В течении детского ревматоидного артрита выделяют 4 степени: нулевая – ремиссия, первая – низкая активность, вторая – средняя и третья – высокая.
Симптомы зависят от формы ревматоидного артрита, у детей чаще наблюдается острое начало, с повышением температуры, слабостью, недомоганием. Возможно увеличение лимфоузлов (лимфаденит) и появление характерной узелковой сыпи.
Появление бугорков на коже связано с поражением мелких кровеносных сосудов. Далее развивается воспаление суставов: припухлость, покраснение, боль. Отмечается утренняя скованность, которая может сохраняться до получаса и постепенно проходит.
Боль ноющая, усиливающаяся к вечеру. При подостром течении все симптомы не столь ярко выражены. Поскольку нередко ревматоидный артрит сопровождается поражением глаз, то резкое снижение остроты зрения тоже может появиться в самом начале заболевания.
Самые тяжелые проявления наблюдаются при генерализованной форме болезни. Длительная фебрильная лихорадка, большое количество ревматоидных узелков на коже, сыпь, увеличение селезенки и печени, поражение сердца в виде мио- или перикардита, развитие почечных нарушений вплоть до острой почечной недостаточности.
Если все перечисленные симптомы наблюдаются у ребенка в 2 года, то говорят о такой форме ревматоидного артрита, как синдром Стилла. Течение его более благоприятное. Характерным является воспаление мелких суставов.
Внимание! В силу возраста дети не могут четко локализовать боль и сформулировать жалобы, поэтому родителей должно насторожить то, что ребенок стал раздражительным, плохо ест, теряет в весе, отказывается ходить или ползать. Лучше немедленно проконсультироваться с врачом.
Осложнения ЮРА:
- амилоидоз внутренних органов;
- миокардит;
- задержка роста;
- потеря зрения;
- сердечная, почечная или легочная недостаточность.
Диагностика
В группе ревматических болезней у детей ювенильный артрит занимает ведущее место. Постановка диагноза основывается на жалобах, опросе родителей, клинических симптомах, выявляемых при тщательном осмотре и лабораторно-инструментальных методах.
Обязательно назначаются общие анализы крови и мочи. Они помогут выявить наличие воспалительных изменений (повышение СОЭ, низкий гемоглобин, уменьшение количества эритроцитов, сдвиг формулы влево), а также начальные изменения в работе почек.
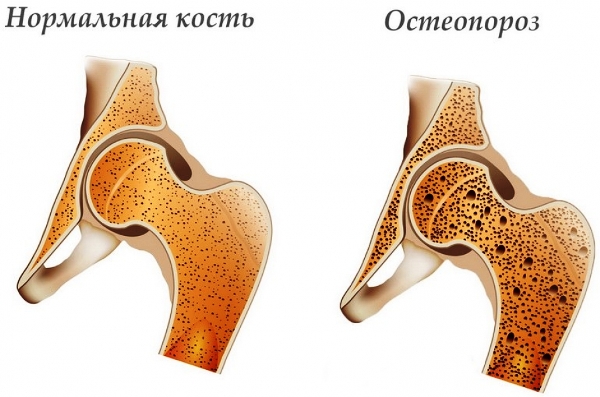
Рентгенологические исследования и магнитно-резонансная томография позволят подтвердить не только диагноз, но и стадию ЮРА:
- остеопороз эпифизов костей;
- сужение суставной щели и появление краевых узур;
- множественные узуры, разрушение не только хряща, но и кости, возможны подвывихи;
- деформация с разрастанием костной или соединительной ткани.
Лечение недуга
Учитывая, что заболевание хроническое и прогрессирующее, то и лечение ревматоидного артрита у детей должно быть длительным. Комплекс включает в себя медикаментозную терапию, физиолечение, правильный режим и питание, лечебную физкультуру.
На период острого состояния ограничивают нагрузку. Диета включает большое количество овощей и фруктов, кисломолочные продукты. Животные белки и жиры ограничиваются, уменьшается потребление соли и сахара. Дополнительно назначают витаминные комплексы.
При ревматоидном артрите применяются препараты нескольких групп. Прежде всего это неспецифические противовоспалительные средства (найз, диклофенак, индометацин, ибупрофен) и ингибиторы ЦОГ — специального фермента (мовалис, пираксикам).
Они снимают боль и уменьшают воспаление. В качестве базовых препаратов используют цитостатики (метотрексат) – подавляют аутоиммунную реакцию. В качестве дополнения, при недостаточной эффективности иммунодепрессантов назначают глюкокртикостероиды (преднизолон).
После снятия острых проявлений важным звеном в лечении становится физиотерапия. Широко используется фонофорез с лекарством, ультрафиолет, озокеритовые и парафиновые аппликации, лазер, грязелечение.
Хирургическое вмешательство показано только в крайнем случае, когда сустав полностью деформирован и неподвижен.
Прогноз заболевания
При серонегативной форме течение более благоприятное, ремиссия достигается быстро и остается на длительное время. Серопозитивный чаще дает обострения, больше риск осложнений, а значит скорее приведет к инвалидности.
Профилактика обострений включает в себя ограничение пребывания на солнце, уменьшение контактов с инфекциями, тщательный контроль применяемых лекарств (запрещены иммуностимуляторы). Профпрививки противопоказаны любыми вакцинами.
Чем раньше обнаружено заболевание, тем больше шансов успешного лечения, а значит возможность вести полноценную жизнь вашему ребенку.
Возможные осложнения
В большинстве случаев после вмешательства не появляются осложнения. Они наблюдаются только в 1% больных.
- Аллергия на препараты, которые применяли для анестезии.
- Инфекционные осложнения. Это редкое явление, так как вещество, которое используется, обладает антибактериальными свойствами.
- Боль не прошла. После процедуры у пациента нет болевых ощущений. Если же этого не случилось, следует немедленно обратиться к врачу.
- Утечка используемого вещества. Применяется определенное давление, когда происходит введение жидкого цемента. Иногда его часть способна просочиться. Редко это приводит к сдавливанию нервных окончаний. В этом случае потребуется дополнительное хирургическое вмешательство.
Диффузный остеопороз – заболевание, которое ведет к ломкости костей. Главное осложнение – частые патологические переломы. В зависимости от выраженности потери плотности костной ткани риск возникновения описанной проблемы резко возрастает.
При локализации процесса в позвоночнике больные страдают от позвоночных грыж, которые обусловлены легким смещением хрящей. Дополнительно прогрессирует неврологическая симптоматика, обусловленная сдавливанием чувствительных корешков нервов.
Переломы костей могут сопровождаться повреждением мягких тканей. При разрывах сосудов развивается внутреннее кровотечение, которое не всегда удается быстро остановить. Плохой прогноз для пациентов имеют патологические переломы позвоночника и шейки бедра.
Диагностика
Рентгенография позвоночника с разных ракурсов поможет обнаружить следующие патологические процессы и явления:
- Истончение костной ткани в позвонках;
- Утолщение вертикальных костных перегородок, которые начинают разрастаться, чтобы компенсировать деформированные горизонтальные;
- Уменьшение высоты позвонков и роста в целом;
- Сплюснутую форму позвонков.
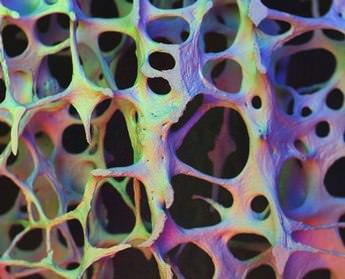
Наиболее достоверным способом диагностировать остеопороз сейчас является денситометрия. Она измеряет уровень кальция в костной ткани позвоночника и ее плотность с помощью:
- УЗИ;
- Абсорциометрии рентгеном;
- МРТ;
- Томографии на компьютере.
Как вспомогательные применяются также следующие диагностические методы:
- Исследование крови и мочи;
- Биохимия;
- Эндокринологические анализы.
К сожалению, ответ на вопрос «Можно ли вылечить остеопороз?» – отрицательный. Патология запускает необратимые процессы в костных тканях позвоночника, и основных лечебных направлений два. Первый – не допустить того, чтобы кости стали еще менее плотными. Второй – не допустить переломов, которые трудно поддаются восстановлению при остеопорозе.
Если вы узнали, что такое остеопороз на собственном опыте, и хотите избавиться от болевого приступа, придерживайтесь постельного режима. Как только острые боли спадут, возвращайтесь к бытовой активности, так как недостаток подвижности тоже не приведет к хорошему.
Купируйте болевые ощущения нестероидными противовоспалительными препаратами (Диклофенак, Мовалис, Найз), миорелаксирующими и обезболивающими лекарствами. В крайних случаях можно прибегать к блокаде позвоночника. Если боль имеет неврологическую природу, иногда назначаются антидепрессанты.
Когда сильная боль отступает, начинайте двигаться, но желательно пользоваться костылями либо поддерживающими корсетами. Эти меры снимут нагрузку с позвоночника.
Ни в коем случае, даже в быту, не поднимайте тяжести. Тем более откажитесь от спортивных занятий с отягощениями. Никотин, кофеин и алкоголь имеют свойство вымывать кальций из тканей организма, поэтому постарайтесь избавиться от вредных привычек.
Когда симптоматика начнет уходить, займитесь упражнениями лечебной гимнастики. При этом не перенапрягайтесь. Уделяйте наибольшее внимание растяжке мышц. Плавайте, осторожно катайтесь на велосипеде, чаще устраивайте пешие прогулки.
Щадящий массаж и физиотерапевтические методы станут хорошим подспорьем. А вот мануальная терапия совершенно недопустима ввиду хрупкости костей при остеопорозе.
Как можно больше употребляйте продукты, богатые кальцием, фосфором и витамином D:
- Молоко и кисломолочную продукцию;
- Жирную рыбу;
- Сухофрукты;
- Бородинский хлеб;
- Женщинам рекомендуются бобовые.
Помимо этого, врач назначит витаминные и минеральные комплексы, стабилизирующие метаболизм в тканях позвоночника.
Избавьтесь от лишних килограммов (в случаях, когда дистрофия – не одна из причин болезни), чтобы уменьшить нагрузку на свой позвоночник. Если человек склонен к полноте, недопустимо злоупотребление мучными изделиями и сладостями, газировками.
Медикаменты
Приостановить деформацию костной ткани при остеопорозе позвоночника могут кальцитонин, бифосфонаты, витамин D, в случае постменопаузального остеопороза – эстроген и основанные на нем гормональные препараты.
Стимулировать рост новых костных клеток помогут гормональные и стероидные препараты, а также фторид натрия. Медикаментозные средства при остеопорозе позвоночника всегда нужно принимать с осторожностью, так как многие из них имеют побочные эффекты.
При остеопорозе появляется большая опасность перелома позвоночника. Чтобы не получить такую травму при остеопорозе, выполняйте следующие рекомендации:
- Не поднимайте ничего тяжелого, на улице используйте сумки в виде тележек;
- Ходите на комфортной обуви без высокой платформы;
- Не покидайте помещение, если на улице скользко, а если все же пришлось, позаботьтесь о том, чтобы обувь плотно цеплялась за поверхность;
- Крепко держитесь за поручни в общественных транспортных средствах;
- Посоветуйтесь с ортопедом и носите поддерживающий корсет;
- Занимайтесь лечебной гимнастикой, почаще гуляйте в хорошую погоду.
Часто симптомы остеопороза можно спутать с остеохондрозом или артрозом. Поэтому обнаруживается заболевание непосредственно при повреждении костной структуры. Вовремя обнаружить и устранить проблему поможет обращение к специалисту. Появление даже незначительных болей в спине, трансформация осанки – тревожные звоночки.
Определить наличие или отсутствие заболевания самостоятельно невозможно. Какой врач лечит остеопороз? Специалист может быть не один. Точный диагноз требует детально изучить симптоматику, провести комплексное обследование.
В первую очередь, необходимо обратиться к травматологу-ортопеду. Он работает с переломами и другими повреждениями костно-мышечного корсета. С помощью рентгена он узнает плотность костей, масштабы потерь.
Эффективное лечение предполагает выявление первопричины. Для этого рекомендуется пройти обследование у узкопрофильных специалистов. Таких, как:
- Эндокринолог. Он выявит наличие или отсутствие сбоя в продуцировании гормонов.
- Ревматолог. Найдет заболевания, которые влияют на целостность структуры костей.
- Терапевт. Объективно оценивает, возможен ли риск для здоровья при проведении той или иной лекарственной терапии, подбирает наиболее подходящее лечение остеопороза.
Разумеется, это не все. Кроме посещения врачей, больному необходимо осуществить дополнительное обследование у врачей, чтобы подтвердить или опровергнуть диагноз. Также это поможет установить первопричину, назначить схему лечения.
Рентгенография позвоночника. Она поможет обнаружить и впоследствии устранить нарушения в позвонках. Например, визуальная прозрачность костной ткани на снимке, снижение высоты тел, деформация, переломы четко указывают на остеопороз.
Денситометрия костей. Процедура оценивает плотность костной ткани на начальных этапах болезни. Может быть применена как для диагностики, так и для своевременного замечания изменений при такой болезни, как остеопороз.
Магнитно-резонансная, компьютерная томография. Используется для уточнения диагноза, оценки изменений.

Анализ крови и мочи. Происходит оценка содержания кальция, щелочной фосфатазы. При остеопорозе уровень кальция понижен, щелочной фосфатаз, наоборот, повышен. Проводится исследование уровня половых гормонов и щитовидной, паращитовидной железы.
Если имеется необходимость, может быть проведено обследование для выявления параллельных патологий, которые могли стать причиной развития остеопороза.
Можно ли вылечить остеопороз? Навсегда избавиться от него невозможно, но можно притормозить или остановить дальнейшее разрушение костной ткани. В этом случае остеопороз поддается лечению. Если болезнь вовремя обнаружить.
Лечение остеопороза позвоночника начинается с составления индивидуального комплекса мер в зависимости от стадии болезни, возраста, пола, особенностей организма пациента.
Терапия остеопороза позвоночного столба нуждается в довольно длительном комплексном лечении. Обычный курс лечения включает приблизительно 3 разные процедуры. Их проведение необходимо 2—3 раза в неделю. Длительность лечения остеопороза занимает от 2 и до 6 месяцев.
Нередко лечение подкрепляется медикаментозной терапией. Но точную дозировку, в зависимости от индивидуальных особенностей больного, назначает врач. Любое самолечение может привести к пагубным последствиям. В основном используют сильнодействующие препараты, в том числе и гормоны.
Лечение народными средствами не рекомендуется. При переизбытке кальция возможно образование камней в почках. И использование любой дополнительной терапии возможно только после консультации с врачом.
Специальная диета
Одним из немаловажных факторов является диета при остеопорозе позвоночника. Отсутствие необходимого режима питания в сочетании с вредными привычками способно сильно замедлить лечение, если не свести его результат к нулю.
Основные принципы питания:
-
Базой питания становятся продукты с повышенным содержанием кальция и белка. Например: сыр, творог, молоко. Единственное, пациентам с мочекаменной болезнью стоит аккуратно употреблять эти продукты, регулируя их дозу.
ЛФК при остеопорозе может выступать значительным бонусом. Особенно если проводить все это каждый день. Комплексы упражнений для укрепления позвоночника описаны во многих книгах и пособиях по остеопорозу.
Большая часть упражнений физкультуры проводится лежа на спине. Они помогают не только улучшить кровоснабжение позвоночника, но и укрепить мышцы спины, не вызывая перенапряжения. Получение травм практически невозможно.
Гимнастика при остеопорозе позвоночника мешает костным потерям, повышает мышечную адаптацию организма к изменившимся нагрузкам.
Первым шагом в лечении остеопороза с помощью ЛФК является дыхательная гимнастика. Она позволяет успокоить нервную систему, снять спазмированность мышц.
После прекращения боли включают физическую активность. Упражнения при остеопорозе включают комплекс для укрепления мышц спины, пресса. Рекомендуется плавание.
Можно ли делать массаж при остеопорозе? Как утверждают врачи, он противопоказан первые полгода с момента начала лечения. И только потом, после заметного улучшения, можно осуществлять подобные процедуры.
Клиническая картина заболевания
У здорового человека процесс обновления костей находится в состоянии идеального баланса и происходит непрерывно. Формируется новая костная ткань, и параллельно с этим происходит резорбция – разрушение уже отслуживших костных клеток. Данный баланс регулируется действием гормонов и химических процессов.
При остеопорозе процесс обновления костей и суставов нарушается, резорбция происходит быстрее, чем рост новых тканей, в результате чего кости становятся пористым и хрупкими.
Ключевые признаки и симптомы
Как отмечалось, проявления изучаемого недуга становятся все более заметными по мере его прогрессирования.
Во-первых, это уменьшение роста. В среднем человек с диффузным остеопорозом становится на 3-4 см ниже, если сравнивать с показателями, актуальными для его 25-30-летнего возраста.
Во-вторых, это выраженное изменение осанки – появляется т.н. «вдовий горб».

Вдовий горб на фото
В-третьих, возникают болезненные ощущения, преимущественно локализирующиеся в спине.

Боли в спине
В-четвертых, это повышенная уязвимость костей, что делает их менее крепкими и более склонными к переломам.

Кости очень уязвимы
Развиваются серьезные проблемы с позвоночником. Прежде всего, образуются компрессионные переломы. Субъективным признаком такого состояния является боль, преимущественно в области нижней части спины. Изменение тела позвонков имеет настолько серьезную выраженность, что позвоночный столб претерпевает существенные деформации вплоть до образования горба.
Не исключено возникновение сколиоза. Параллельно с внешними изменениями, развиваются внутренние проблемы – происходит изменение формы грудной клетки, а это, в свою очередь, приводит к внесению нарушений в нормальную работу сердца, легких и других внутренних органов – они сдавливаются, смещаются и начинают работать неправильно.

При остеопорозе тела позвонков грудного отдела не выдерживают нагрузки
Пациенты с диффузным остеопорозом довольно часто сталкиваются с такой травмой как перелом шейки бедра. Получение подобного повреждения с большой долей вероятности сделает человека инвалидом, не способным самостоятельно передвигаться.

Перелом шейки бедра
Не менее часто встречаются переломы запястья. При этом, чем старше становится человек, тем более высок для него риск получения подобного рода повреждений.
Лекарственные препараты для борьбы с остеопорозом
Остеохин
Лекарственный препарат положительно воздействует на костную ткань, продуцируя новые клетки и останавливая разрушение кости. Одновременно с этим оказывается положительное влияние на суставную ткань и межпозвоночные диски.
Длительность приема Остеохина составляет минимум полгода, при остеопорозе диффузного типа обычно средство назначают курсом не менее двух-трех лет. Доза медикамента – 200 мг три раза в сутки после еды.
Остеохин положительно воздействует на костную ткань, продуцируя новые клетки
Миакальцик
Лекарственное средство выпускают в форме назального спрея. При остеопорозе требуется принимать по 200 МЕ/сут. Чтобы получить максимальный эффект, рекомендуется в одно время с Миакальциком принимать индивидуально подобранные дозы кальция и витамина Д. Продолжительность курса – длительная, определяется и пересматривается врачом каждые полгода.
Препарат Миакальцик

После менопаузы шанс развития остеопороза резко увеличивается
Препарат стимулирует рост костной ткани. Для лечения требуется подбирать индивидуальные дозы препарата. Оссин рекомендуется принимать в количестве 40 мг в утреннее и вечернее время. Курс приема лекарственного средства составляет не менее четырех лет.
Терипаратид
Помимо регенерации костной ткани, лекарственное средство способствует устранению судорог, укреплению мышечной ткани и снижению болевого синдрома. Вводить Терипаратид следует подкожно в бедро или в абдоминальную область.

Здоровый образ жизни помогает сдержать нарушение
В эту группу медикаментов входят несколько препаратов:
- Кальцемин, принимается по одной таблетке утром и вечером;
- Кальцемин Адванс, принимается по одной таблетке утром и вечером;
- Кальций Д3 Никомед, принимается по одной таблетке до трех раз в сутки;
- Витрум Остеомаг, принимается по 1-2 таблетке в сутки.
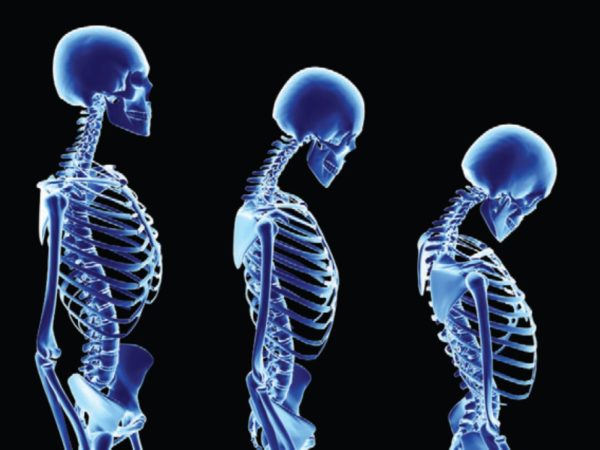
Снижение роста — частый признак болезни

Образ жизни людей с болезнью остеопороз
При диагностировании остеопороза пациент должен тщательно следить за своим здоровьем, чтобы системное заболевание не коснулось всего скелета. При правильном подборе лекарственных средств удастся продлить качество жизни больного, не позволяя нарушению привести к инвалидности и тяжелым поражениям, в том числе внутренних органов.
Для лечения патологии чаще всего используют ингибиторы костной резорбции вместе с препаратами кальция и витамина D3. Среди первых наиболе популярны бисфосфонаты (Актонель, Ризедронат, Алендронат), Стронция ранелат, Кальцитонин лосося.




Оставить комментарий