- Что такое дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника?
- Патогенез заболевания
- Причины развития
- Клиническая картина
- Виды диагностики
- Четвертая стадия
- Как развиваются дегенеративные изменения поясничного отдела позвоночника?
- Первые признаки и симптомы
- Симптомы и признаки дегенеративных изменений поясничного отдела позвоночника
- Виды диагностики
- Лечение
- Осложнения
- Терапевтические мероприятия
- Лечебная гимнастика
- Осложнения
- Профилактика
Оглавление
- 1 Что такое дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника?
- 2 Патогенез заболевания
- 3 Причины развития
- 4 Клиническая картина
- 5 Виды диагностики
- 6 Четвертая стадия
- 7 Как развиваются дегенеративные изменения поясничного отдела позвоночника?
- 8 Первые признаки и симптомы
- 9 Симптомы и признаки дегенеративных изменений поясничного отдела позвоночника
- 10 Виды диагностики
- 11 Лечение
- 12 Терапевтические мероприятия
- 13 Осложнения
- 14 Профилактика
Что такое дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника?
Дегенеративно-дистрофические изменения, происходящие в пояснично-крестцовом отделе – это результат постепенного разрушения хрящевой и костной тканей позвоночника. Со временем ослабевает эластичность межпозвоночных дисков и потеря позвонками своей формы, происходит деформация хрящевых тканей. Утолщаясь, позвонок вызывает ущемление близлежащих нервов, заставляя человека чувствовать боль. В отличие от других органов, межпозвоночные диски не обеспечены системой кровообращения, поэтому они не способны к восстановлению.
Дистрофические изменения поясничного отдела позвоночника протекают достаточно медленно, по этой причине на первых этапах заболевания пациенты могут не обращать внимание на незначительную боль.
Разобравшись, что такое дистрофические изменения поясничного отдела, рассмотрим виды патологий, причины, симптомы и методы лечения заболевания.
Под дегенеративно-дистрофическими изменениями и патологиями (ДДЗП) пояснично-крестцового отдела позвоночника подразумевают обобщение нескольких заболеваний. Они имеют как общие признаки, так и свои особенности. Нередки случаи наличия нескольких заболеваний одновременно. Выделяют следующие виды изменений:
- хондроз – нарушение целостности дисков;
- остеохондроз – истончение и деформация дисков, осложнение хондроза;
- спондилез – образование патологических наростов на позвонках, ограничивающих движение;
- спондилоартроз – разрушение межпозвонковых суставов, вызывающее сильные боли при малейшем движении.
Возьмите любого человека: каждый хоть раз в жизни страдал от болей в пояснице. Медицинская статистика гласит: 20% жалуются на поясничные боли постоянно, а 1-3% необходимо хирургическое лечение. Пояснично-крестцовый отдел – центр тяжести организма, он принимает на себя все нагрузки, сопутствующие любому движению человеческого тела.
Порой эти нагрузки превышают допустимые пределы, в позвоночнике происходят временные изменения и деформация хрящевых тканей. Под действием давления на поврежденную зону позвоночника в ее структуру начинаются активно внедряться соли, присутствующие в кровотоке и плазме.
Происходит начало кальцинации определенного участка хрящевой ткани. Это и есть дегенеративно-дистрофические изменения позвоночника.
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника — это синдром, при котором патология межпозвонкового диска провоцирует появление боли в пояснице.
Хотя существует небольшая генетическая предрасположенность к возникновению этого заболевания, истинная причина появления дегенеративных изменений в позвоночнике, по всей видимости, носит мультифакториальный характер.
Дегенеративные изменения могут быть обусловлены естественным процессом старения организма или же иметь травматическую природу. Тем не менее, они редко становятся результатом обширной травмы, например, автомобильной аварии.
Чаще всего, речь будет идти о медленном травматическом процессе, приводящем к повреждению межпозвонкового диска, которое со временем прогрессирует.
Сам межпозвонковый диск не обеспечен системой кровоснабжения, так что если он повреждается, он не может восстановиться таким образом, каким восстанавливаются другие ткани организма. Поэтому даже незначительное повреждение диска может повлечь за собой т.н. «дегенеративный каскад», из-за которого межпозвонковый диск начинает разрушаться.
Несмотря на относительную серьезность данного заболевания, оно очень распространено, и, согласно современным оценками, у как минимум 30% людей в возрасте 30-50 лет присутствует какая-то степень дегенерации дискового пространства, хотя не все из них испытывают боль или имеют соответствующий диагноз.
В действительности, у пациентов старше 60 лет какой-то уровень дегенерации межпозвонковых дисков, обнаруженный посредством МРТ, является скорее правилом, нежели исключением.
Свыше 80% людей старше 55-летнего возраста страдают от аномалий позвоночного столба. Из них наиболее распространены дегенеративно дистрофические изменения в пояснично крестцовом отделе с разной степенью осложнения.
Стоит обратить внимание, что поражение хрящевых тканей до недавнего времени считалось старческой болезнью. Но с каждым годом возрастной порог уменьшается. Даже в 30-летнем возрасте есть вероятность развития изменений трофики в поясничном отделе позвоночника — около 30% клинических случаев.
Недавние медицинские исследования опровергли информацию о том, что дистрофические изменения поясничного отдела — процессы естественные и наступают из-за старения.
Согласно последней информации, внешние факторы и хронические заболевания также могут быть причинами отклонений. Учёными хорошо изучены механизмы, приводящие к нарушению трофики хрящевых тканей.
Поэтому методов лечения очень много.
Понять что такое дегенеративно дистрофические изменения пояснично крестцового отдела позвоночника можно только изучив основные предпосылки для развития этой аномалии.
Следует также понимать, что человеческий организм — сложный механизм, способный выдерживать разные, даже самые высокие нагрузки.
Однако, негативное влияние внешних факторов ослабляет природные системы защиты, из-за чего хрящевые ткани утрачивают свою прочность.
Особенно сильно состояние позвоночника зависит от образа жизни. Поэтому выделяют ряд триггеров, способствующих развитию дегенеративных и дистрофических аномалий:
- старые, не вылеченные травмы позвоночного столба;
- естественное старение организма;
- воспалительные процессы;
- проблемы с эндокринной системой;
- нарушение обменных процессов;
- сидячий образ жизни;
- интенсивные физические занятия;
- резкие нагрузки на хребет;
- нездоровое питание;
- переохлаждение организма;
- изменения гормонального фона.
Анатомически позвоночник устроен так, чтобы принимать и равномерно распределять нагрузку. В этом ему также помогает поддерживающий мышечный каркас. Поэтому малоподвижный образ жизни приводит к различным отклонениям в развитии хребта.
Такие люди, как правило, испытывают проблемы с лишним весом. Их мышцы слабо развиты и любая нагрузка моментально перегружает межпозвоночные диски.
Так как мышечный каркас не способен принять часть нагрузки на себя, дегенеративно дистрофическое изменение поясничного отдела позвоночника развивается очень быстро.
Поэтому самостоятельно установить источник проблемы практически невозможно.
С другой стороны, воспользовавшись медицинской помощью, можно не только узнать причину заболевания, но и предотвратить прогрессирование дегенеративно-дистрофических отклонений.
Позвоночному столбу приходится сталкиваться с большими объёмами нагрузки каждый день. Независимо от того, выполняются какие-то движения или человек сидит неподвижно, хребет оказывается под влиянием некоторых сил. И самая большая нагрузка приходится на поясничный отдел.
Именно под действием внешних факторов начинаются формироваться аномальные изменения межпозвоночных дисков. В первую очередь страдают хрящевые ткани. Более того, патогенез наступает поэтапно:
- Сначала нарушается питание хрящевой ткани. Важно помнить, что позвонок не имеет собственных кровеносных сосудов. Поэтому получение питательных веществ напрямую невозможно. Из-за отклонений страдают мягкие ткани, окружающие позвоночный столб. Они теряют свою эластичность и со временем разрушаются.
- Следом происходят дистрофические процессы — слой хрящевой ткани становится тонким и постепенно ослабевает. Такие изменения неизменно приводят к уменьшению высоты дисков позвоночника.
- Развитие протрузии и грыжи, как продолжение дистрофии. Сначала разрушается фиброзная оболочка в тех местах, где межпозвоночные диски выпячивают. Следом разрывается кольцо, удерживающее фиброзное ядро. Студенистое тело вытекает наружу, образуя грыжу. Как результат, возникают корешковые защемления, а также изменения пропорций позвоночного столба.
- Ответной реакцией организма является аномальная активность иммунной системы. Происходит усиленный синтез простагландинов, регулирующих воспалительные процессы. Эти вещества немедленно повышают интенсивность кровотока, вызывая отёчные состояния вокруг позвоночного столба. Следом за отёками наступает скованность поясничного отдела и появляется болевой синдром.
- Осложнения и хронические заболевания развиваются из-за медленного течения дегенеративно-дистрофических изменений в позвоночном столбе. Нередко из-за поражения хрящевых тканей и отсутствия своевременного лечения появляется радикулит, остеохондроз и прочие болезни.
На ранних этапах патологию определить достаточно трудно.
Дегенеративно-дистрофические процессы не сопровождаются болевыми ощущениями или дискомфортом и могут протекать бессимптомно очень долгое время.
Естественно, признаки поражения хрящевых тканей проявляются постепенно, с прогрессом негативных изменений:
- Очевидных триггеров нет. Определить начало болезни может только специалист. Редко, после физических нагрузок, появляются тупые боли в районе поясницы. Возможна некоторая ограниченность движений.
- Выразительность симптоматики усиливается. Серьёзно нарушена механика всего тела. Малейшие наклоны сопровождаются резкой болью, описываемую как «прострелы». Появляются «мурашки», онемение и покалывания нижних конечностей и ягодиц. Всё это может свидетельствовать о начале радикулита.
- Болевой синдром усиливается, наступает острая стадия заболевания. Всё чаще немеют конечности. Нарушается питание мягких тканей хребта, возникает компрессия корешковых сосудов.
- С появлением первых признаков дегенеративных изменений позвоночного столба, повышаются шансы повреждения корешковых нервов и спинного мозга в целом. Возможен частичный паралич.
Из-за отсутствия симптомов на ранних стадиях, самостоятельное определение проблемы затруднено.
Часто о дегенеративно-дистрофических изменениях человек узнаёт после планового медицинского осмотра.
Если же визит к врачу вызван неожиданной болью в области поясницы, скорее всего, болезнь начала прогрессировать.
Всё начинается с внешнего осмотра. Врач выслушивает жалобы пациента, осматривает спину, прощупывает позвоночник. Это помогает составить предварительный анамнез и сделать некоторые предположения.
Патогенез заболевания
Позвоночник в области поясницы и крестца подвержен наибольшим нагрузкам в сравнении с его другими отделами. Поэтому дегенеративные и дистрофические изменения в нем развиваются чаще. Заболеваемость высокая – до 30% населения старше 35 лет.
Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника являются мультифакториальной патологией, их развитие провоцирует множество причин. Основные звенья процесса одинаковы, вне зависимости от причины:
- нарушение питания (дистрофия) хрящей дисков между позвонками, которое приводит к их разрушению (дегенерации);
- дегенерация хрящевой ткани вызывает изменение высоты межпозвоночных дисков,
- появление выпячиваний в них с разрушением фиброзной оболочки (грыжа) или без (протрузия).
Все эти факторы вызывают нарушение пропорционального соотношения позвонков, с последующим ущемлением спинномозговых корешков; развитие воспаления в области дегенеративных изменений хрящей – клетки иммунной системы вследствие процессов разрушения вырабатывают вещества-индукторы воспалительного процесса (простагландины), которые обуславливают появление боли, усиление кровоснабжения (гиперемия) и отек тканей.
Патологический процесс протекает длительное время, имеет тенденцию к постепенному прогрессированию и хроническому течению. Основным заболеванием при дегенеративных изменениях в пояснице и крестце является остеохондроз, который может сопровождаться грыжами или протрузиями дисков между позвонками.
В случае преобладания поражения хрящей суставов позвонков развивается спондилез. Чтобы дегенеративные изменения перешли в необратимую фазу, должно пройти немало времени. И это время заболевание отыгрывает у человека, за счет того, что недуг проявляется не сразу.
Выраженные симптомы показывают себя, когда время упущено, а сами дегенеративные изменения стали масштабными и необратимыми. Медицинский термин «дегенеративно-дистрофические изменения позвоночника» обобщает несколько заболеваний.
Причины развития
По мнению ученых развитие ДДЗП отдела позвоночника – это своего рода расплата человека за прямохождение. Патологии могут развиваться особенно бурно, если их провоцируют следующие факторы:
- интенсивные физические нагрузки, связанные с повышенным давлением на поясницу;
- травмы мышц и связок спины;
- малоподвижный (сидячий) образ жизни, ведущий к постепенной атрофии мышц;
- ожирение;
- инфекционные заболевания, нарушение гормонального состояния организма;
- наличие вредных привычек, нарушения в питании;
- пожилой возраст;
- плохие экологические условия;
- наследственная предрасположенность.
Люди, в деятельности и образе жизни которых наличествует один или несколько из перечисленных факторов, входят в группу риска дегенеративно-дистрофических изменений, возникающих в поясничном отделе позвоночника.
Что такое дегенеративно-дистрофические изменения в пояснично-крестцовом отделе? Чтобы понять, разберемся в том, как устроены межпозвонковые диски. Эти своеобразные пружины позвоночника состоят из хрящевой ткани. Сверху они покрыты более плотным фиброзным кольцом, а внутри находится пульпозное ядро. Диски в норме достаточно мягкие, эластичные – ведь они обеспечивают подвижность позвоночника.
Когда мышцы перестают выдерживать нагрузку, они передают ее на позвонки. Позвоночник сжимается, диски испытывают давление, на которое не рассчитаны. Клетки их мягких хрящевых тканей начинают погибать.
Межпозвонковые диски могут также ослабеть и деформироваться потому, что нарушено питание их хрящевой ткани. Произойти это может по той причине, что позвонки уменьшают расстояние между собой и сдавливают кровеносные сосуды и капилляры. Либо к таким же последствиям привел воспалительный процесс, травма поясницы.
Факторы риска следующие:
- Резкие движения, подъем тяжестей;
- Воспалительные процессы;
- Сидячий труд;
- Холод и сквозняки;
- Нездоровая еда;
- Профессиональный спорт;
- Нарушенный гормональный фон;
- Пожилой возраст;
- Патологии обменных процессов;
- Травматические повреждения позвонков.
Чаще всего страдают от проблем в поясничном отделе позвоночника люди, которые очень мало двигаются и при этом имеют лишний вес. Обычно позвоночник стабилизирует мышцы, но если мускулатура ослаблена, а избыточная масса постоянно отягощает спину, даже легкие бытовые нагрузки вызывают деформацию дисков. Современный образ жизни, как видим, увеличивает риск развития дистрофических изменений поясничного отдела.
Организм человека – тонкий и выверенный механизм. Самой природой определено – нагрузки на позвоночник человека должны распределяться равномерно. Здоровый позвоночный столб может выдержать и прыжки, и поднятие тяжестей.
Но, все это работает только тогда, когда человек следит за осанкой, имеет сильный мышечный корсет. Современный образ жизни – малоподвижный. А это приводит к ослаблению мышечного корсета, увеличению веса.
Появлению дегенеративных изменений позвоночника способствует сидячая работа. Из-за дегенеративных изменений межпозвонковые диски утрачивают влагу, в них образуются трещины, всевозможные разрывы. Это способствует появлению межпозвонковых грыж.
Позвонки, при изменении нагрузки, стараются увеличить свою площадь, растут, усиленно утолщаются, защемляя прилежащие нервы.
Причины, которые провоцируют патологические изменения:
- постоянные или резкие нагрузки;
- активные занятия спортом с большими нагрузками;
- травмы; в том числе и родовая;
- естественное старение организма;
- воспалительные болезни позвоночника;
- неправильное питание.
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника обычно бывают спровоцированы одной или же обеими из двух нижеприведенных причин:
- Воспаление, возникающее тогда, когда белки в дисковом пространстве при образовании межпозвонковой грыжи раздражают нервные корешки.
- Патологическая нестабильность микродвижений, когда наружная оболочка диска (фиброзное кольцо) изнашивается и не может эффективно выдерживать нагрузку на позвоночник, что приводит к чрезмерной подвижности в пораженном позвоночном сегменте.
Сочетание обоих факторов может привести к возникновению постоянной боли в пояснице. Сочетание обоих факторов наиболее распространено при образовании межпозвонковой грыжи, которая является осложнением дегенеративно-дистрофического процесса в межпозвонковых дисков.
При появлении грыжи диска добавляется также механическое сдавление сосудисто-нервного пучка, проходящего в позвоночном канале, в результате чего боль в пояснице значительно усиливается и приобретает постоянный характер.
Симптомы заболеваний проявляются по мере развития дегенеративно-дистрофических повреждений, но на начальных этапах проходят без ярко выраженных внешних признаков. По мере развития патологического процесса больной может ощущать скованность и тяжесть в пояснице.
Но, основной симптом всех дегенеративных изменений позвоночника – боль. Болевые ощущения в поясничном отделе возникают во время длительной ходьбы и при физических нагрузках, длительного сидения в одной позе, во время наклонов. Болевой синдром – волнообразный: то возникает, то снижается, исчезает.
Прогрессирующий дегенеративный процесс в межпозвоночных дисках позвоночника может привести к серьезным и опасным осложнениям. Дегенеративные изменения развиваются по стадиям.
Начальная стадия Первый симптом, «кричащий» о наличии патологических изменений в поясничном отделе позвоночника – ярко выраженный болевой синдром внизу спины.
Болевые ощущения столь ощутимы, что пациенту приходиться вынужденно ограничивать свои движения, а это значительно снижает нормальный уровень жизни и работоспособности. Жалобы на боль напрямую зависят от места, где локализован очаг поражения.
Вторая стадия Дальнейшее прогрессирование дегенеративных изменений характеризуется наличием:
- серьезных ограничений подвижности;
- «прострелами», возникающими в нижней части спины;
- покалываниями и «мурашками» в конечностях и ягодицах.
На второй стадии заболевания развивается корешковый синдром – происходит компрессия нервных корешков.
Третья стадия На третьей стадии нарушается кровообращение, обусловленное сдавливанием корешкового сосуда, что влечет развитие ишемии. Помимо усиливающейся боли, третья стадия отмечается:
- частичным или временным онемением в нижнем поясе конечностей;
- судорогами.
Четвертая стадия Дегенеративные патологические процессы позвоночника, не получившие правильного лечения, на четвертой стадии развития чреваты параличами, парезами. Эти осложнения возникают вследствие полного нарушения кровообращение спинного мозга.
Большинство пациентов, имеющих дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночника, испытывают постоянную, но терпимую боль, которая время от времени усиливается на несколько дней и более. Симптомы могут варьироваться в зависимости от конкретного случая, но основная симптоматика при данном заболевании следующая:
- Боль, локализующаяся в пояснице, которая может иррадиировать в бедра и ноги;
- Продолжительная боль в нижней части спины (длящаяся более 6 недель);
- Боль в пояснице обычно описывается как тупая или ноющая, в противовес жгучей боли в тех местах, куда она иррадиирует;
- Боль обычно усиливается в сидячем положении, когда диски испытывают более выраженную нагрузку по сравнению с той, которая оказывается на позвоночник, когда пациент стоит, ходит или лежит. Длительное стояние тоже может усилить боль, так же как и наклоны вперед и поднятие предметов;
- Боль обостряется при выполнении определенных движений, особенно при наклоне, поворотах туловища и поднятии тяжестей;
- При образовании грыжи диска симптомы могут включать ощущения онемения и покалывания в ногах, а также сложности при ходьбе;
- При среднем или большом размере межпозвонковой грыжи, нервный корешок, выходящий из спинного мозга на пораженном уровне, может сдавливаться (фораминальный стеноз), что, в свою очередь, может привести к появлению боли в ногах (ишиасу);
- Неврологические симптомы (например, слабость в нижних конечностях) или нарушения функции тазовых органов (различные расстройства мочеиспускания и дефекации) могут быть следствием развития синдрома конского хвоста. При синдроме конского хвоста требуются немедленные действия по оказанию квалифицированной медицинской помощи.
- В дополнение к боли в пояснице, пациент также может испытывать боль в ногах, онемение или покалывание. Даже при отсутствии сдавливания нервного корешка, другие позвоночные структуры могут стать причиной иррадиации боли в ягодицы и ноги. Нервы становятся более чувствительными из-за воспаления, спровоцированного белками внутри дискового пространства, что становится причиной появления ощущений онемения и покалывания. Обычно в таких случаях боль не опускается ниже колена;
Кроме дегенеративных изменений межпозвонковых дисков, причиной боли могут стать:
- Стеноз (сужение) позвоночного канала и/или остеоартрит, а также другие прогрессирующие заболевания позвоночника, возникновению которых способствует дегенерация межпозвонковых дисков;
- Межпозвонковая грыжа, последствие дегенерации межпозвонкового диска.
Дегенеративно-дистрофические изменения грудного отдела позвоночника формируются с возрастом во всех тканях и органах. Иногда такие изменения выявляются у молодых пациентов. Раннему развитию ДДЗП в грудном отделе позвоночника способствуют:
- врожденные нарушения формы позвоночника (кифоз и сколиоз);
- вынужденная рабочая поза;
- неправильная осанка;
- наследственные нарушения питания хрящей;
- наличие травм в анамнезе;
- физическая перегрузка;
- остеопороз;
- дефицит микроэлементов, особенно кальция и магния приводит к нарушению строения костной ткани и дисфункции нервов;
- метаболические нарушение и болезни эндокринной системы;
- расстройства гормонального фона: прием гормональных препаратов, период менопаузы у женщин.
К факторам риска, способствующим развитию дегенеративно-дистрофических заболеваний позвоночника относятся следующие состояния:
- курение;
- употребление алкоголя;
- гиподинамия;
- высокий рост;
- избыточная масса тела;
- частые переохлаждения;
- генетическая предрасположенность.
В первую очередь страдают элементы межпозвоночных дисков, состоящие из соединительной ткани. Происходит сближение позвонков. В связи с возросшей нагрузкой образуются выросты – благодаря им распределение нагрузки идет более равномерно. Однако в ответ на образование наростов формируется спазм мышц. Напряженная мышечная ткань затрудняет приток артериальной крови к органам и позвоночнику. С течением заболевания затрудняется движение в пораженном отделе позвоночного столба.
- Возрастные изменения. После 30 лет в организме нарушается питание хрящей позвоночного столба. Раньше или позже – зависит от индивидуальных особенностей человека.
- Генетическая предрасположенность. Если у родителей были серьезные дегенеративные изменения позвоночника, то их дети также оказываются в зоне риска. Заболевание может начаться в очень раннем возрасте.
- Врождённые патологии. Отклонения от нормы в строении скелета, в т.ч. плоскостопие, неправильное развитие мышц зажимают позвоночник в мышечном спазме, что опять-таки ухудшает питание тканей и зажимает нервные окончания.
- Большие нагрузки на поясницу и крестец. Это обусловлено уже образом жизни и работы человека: длительное стояние на ногах или перенос тяжестей чревато микротравмами межпозвоночных дисков. Пагубно сказываются на позвоночнике и чрезмерные усилия при профессиональных занятиях спортом.
- Гиподинамия. В результате долгого нахождения в одной позе, хрящевая и костная ткань не получают нужного питания, ослабевают, и любое движение может привести к микротравме.
- Нарушение работы мышц спины. Они поддерживают правильное положение позвонков. Если мышцы воспалены, зажаты или наоборот без тонуса – это пагубно влияет на функциональность позвоночника.
- Травмы позвоночника. Любые удары, падения, могут привести к смещению позвонков, микротрещинам или подвывихам суставов.
- Воспалительные болезни позвоночника. Попавшие в организм инфекции могут поразить хрящевую и костную ткань.
- Гормональные заболевания. Нарушения эндокринной системы снижают эластичность хрящевых тканей позвоночника.
- Неправильный образ жизни. Сюда относится и неправильное питание, вредные привычки, нарушенный режим дня. Все это вызывает сбой в работе организма, нарушение обмена веществ, в том числе и дистрофию позвоночника.
- Избыточный вес. Все лишние килограммы увеличивают нагрузку на позвоночник, особенно в области поясницы. Если болит спина к какому врачу идти? — ответ на вопрос читайте здесь.
Клиническая картина
Симптоматика патологических изменений в пояснице:
- болевые ощущения в пояснице (колющие, режущие, стреляющие, тянущие и другие);
- дискомфорт распространяется на ягодичные мышцы, поверхность бедра, доходит до стоп (пролегает через седалищный нерв);
- пациенты жалуются на онемение нижних конечностей;
- уменьшение двигательной активности или полное обездвиживание;
- нарушения в работе кишечника, половых органов;
- судороги.
На заметку! Признаки дегенеративно-дистрофических процессов в поясничном отделе настолько разнообразны, что самостоятельно выявить причину дискомфорта невозможно. Только опытный медик может поставить правильный диагноз, назначить нужный курс терапии.
Виды диагностики
Те немногие, кто обращается за помощью к врачу с твёрдым намерением вылечить (или хотя бы избавиться от болей) недуг, чаще всего получают такие диагнозы:
- Спондилёз. Образуются нетипичные костные наросты по краям позвонков. Заболевание характеризуется краевыми костными разрастаниями, которые на рентгенограмме похожи на вертикальные шипы. Специалисты считают это заболевание клинически малозначимым. Медики всего мира полагают, что остеофиты (краевые разрастания) и утолщения связок ведут к иммобилизации (immobilis — неподвижный) подверженного проблемам сегмента позвоночника;
- Остеохондроз позвоночника. Происходит видимое истончение межпозвонкового диска, которое протекает без воспаления.Проще говоря, это уменьшение высоты диска, расположенного между позвонками. Как правило, заболевание появляется вследствие процессов дистрофии позвоночных тканей, для остеохондроза характерно отсутствие воспалительных явлений. Во время остеохондроза происходит сближение позвонков и суставных отростков, вследствие чего неминуемо их частое трение — оно неизбежно приведёт в будущем к локальному спондилоартрозу;
- Спондилоартроз. Это заболевание — следствие остеохондроза. Оно представляет собой артроз межпозвонковых суставов. Говоря простым языком, спондилоартроз — это разновидность остеоартроза.
Существует ещё множество подобных заболеваний, последствия каждого из которых сводятся к нарушению работы позвоночника, а в некоторых случаях даже до потери человеком трудоспособности.
Дегенеративно-дистрофические процессы в пояснице обозначают общую картину некоторых заболеваний, имеющие общие признаки. Каждая болезнь обладает своими особенностями, требует специфической терапии. Заболевания могут развиваться в комплексе или отдельно друг от друга.
Разновидности патологических изменений:
- хондроз. Зачастую наблюдается у молодых лиц, патология связана с чрезмерными физическими нагрузками на поясничный отдел. Позвонки постепенно разрушаются, что влечёт за собой яркую клиническую картину;
- остеохондроз. Болезнь характеризуется разрушением межпозвонкового диска, патология протекает в хронической форме;
- спондилёз. При недуге формируются костные наросты (остеофиты). Окостенение поясничного отдела ведёт к полному отсутствию подвижности позвоночника;
- спондилоартроз. Поражаются межпозвонковые суставы, формируются остеофиты, пациент ощущает сильные боли;
- межпозвонковая грыжа. Характеризуется разрушением фиброзного диска. Пульпозное ядро постепенно выпячивается в разные стороны, защемляя нервные корешки.
Для правильной диагностики дегенеративно-дистрофического заболевания позвоночника необходимо составить полную клиническую картину: выявить местные симптомы, понять место локации процесса, получить данные рентгенодиагностики и лабораторных исследований.
При первичном врачебном осмотре с большой вероятностью ставить диагноз ДДЗП можно при следующих симптомах:
- Острые боли в шее с распространением в голову, в области спины, в конечностях, в грудной клетке. Особенно боль возникает при физической нагрузке, неловких движениях, переохлаждении.
- Острые боли в поясничном отделе и нижних конечностях, плохо разгибается большой палец стопы, низкая чувствительность в голенях и стопах.
- Боль в шее, надплечье, руке, слабость в мышцах рук, снижение их чувствительности.
- Двусторонняя боль в позвоночнике, которая обостряется при разгибании и повороте корпуса, и уменьшается в покое.
- Постоянная ноющая боль в спине, руках и ногах, грудной клетке.
- Боль в одной или обеих ногах во время ходьбы выше или ниже колена либо распространенная по всей конечности. Боль уменьшается при наклоне вперед.
- Боли в спине или шее не наблюдается, зато есть стабильный корешковый синдром (болевые ощущения в руке или ноге, снижение чувствительности конечностей, слабость и гипотрофия мышц, снижение рефлексов). Боль появляется или при вертикальной нагрузке на позвоночник или при наклоне в больную сторону.
До 95% случаев боль в спине и конечностях вызвана физической нагрузкой на фоне дегенеративного поражения позвоночника. Поэтому при диагностике в первую очередь необходимо исключить более серьезные причины боли, которые требуют быстрого вмешательства (травмы позвоночника, опухоли позвоночника и спинного мозга, воспаление, заболевания костного мозга и др).
Чтобы уточнить локализацию дегенеративного процесса и узнать насколько серьезно пострадали межпозвоночные диски и позвонки, применяют инструментальную диагностику. Самые информативные методы – рентген, компьютерная томография и магнитно-резонансная томография. Электронейромиография помогает понять, где и каким образом поражен нерв.
Также необходимо провести анализ крови пациента, чтобы выявить возможные инфекции в организме и эндокринные нарушения.
О секвестрированной грыже позвоночника читайте здесь.
Патология проявляется различными заболеваниями, среди которых основным считается остеохондроз. Недуг представляет собой дистрофический процесс, в ходе которого уменьшается высота межпозвоночного диска.
При отсутствии адекватной терапии дегенеративные изменения со временем приводят к развитию другого заболевания позвоночника – спондилоартрозу. Для недуга характерно поражать все составные части позвоночного столба: хрящи, связки, поверхности позвонков. В процессе развития патологии происходит постепенное отмирание хрящевой ткани.
Дегенеративно-дистрофические изменения отдела позвоночника (любого – шейного, грудного пояснично-крестцового) могут выражаться в виде межпозвоночной грыжи, соскальзывания позвонков, сужения канала.
Четвертая стадия
Как и писалось выше, заболевания позвоночника дают знать о себе посредством боли. Причем болевой синдром настолько сильный, что человек вынужден ограничивать свои движения. Это неизбежно сказывается на качестве жизни и, разумеется, работоспособности.
– «прострелы», которые чувствуются в нижней части позвоночника;
– так называемые мурашки или покалывания в ягодицах и конечностях;
– значительные ограничения подвижности.
Также для данной стадии характерно развитие корешкового синдрома. Речь идет о компрессии нервных корешков.

На этом этапе дегенеративно-дистрофические изменения позвоночника приводят к нарушению кровообращения, причиной которого является сдавливание корешкового сосуда. Подобный процесс способствует развитию ишемии.
– судороги;
– временное или частичное онемение конечностей в нижнем поясе.
Этот период имеет место быть только в том случае, если при появлении симптомов на предыдущих стадиях не было оказано квалифицированное лечение. Позволять болезни зайти настолько далеко – это рискованно, поскольку признаки четвертой стадии – это парезы и параличи.
Такие осложнения происходят в том случае, когда полностью нарушается кровообращение спинного мозга.
Данные стадии актуальны при заболеваниях любого отдела позвоночника
Как развиваются дегенеративные изменения поясничного отдела позвоночника?
Именно на пояснично-крестцовую область приходится львиная доля напряжения, именно здесь межпозвонковые диски чаще всего лишаются нужного питания. Хрящевые ткани теряют питательные вещества, хуже регенерируют, перестают быть эластичными.
Фиброзное кольцо становится хрупким, пульпозное ядро резко теряет влагу и высыхает. Как правило, одновременно на поясницу приходятся все большие нагрузки, и пространство между позвонками сужается еще сильнее. Лишние ткани поясничных дисков выпячиваются из границ позвоночного столба – это называется протрузией.
Протрузии и грыжи защемляют, сдавливают нервы, появляется сильная боль. Организм включает иммунитет, чтобы защититься от источника болезненных ощущений. В итоге этой защиты образуются воспаления и отеки в поясничной области, не дающие пациенту нормально жить.
Дегенеративно-дистрофические изменения поясничного отдела позвоночника развиваются незаметно, а когда профилактикой заниматься уже поздно, наносят удар по больному. Даже если повезло, и ни протрузии, ни грыжи не образовались, человек может получить такие последствия, как остеохондроз либо радикулит.
К несчастью, пока болезнь поясницы не подвергает работоспособность пациента опасности, о заболевании человек не подозревает в принципе. Симптомы имеет не сам дегенеративный процесс, а уже его осложнения и последствия.
На появление следующих ощущений стоит отреагировать, посетив невролога или вертебролога:
- Колющие, жгучие или тупые боли поясницы;
- Появление болей после нагрузок;
- Боли после продолжительного нахождения в одной позе;
- Трудности выполнения некоторых движений, например наклонов или поворотов;
- Слабость в ногах;
- Трудности в мочеиспускании, запоры;
- Холодная кожа поясничной области;
- Потеря подвижности, особенно по утрам;
- Нарушение симметрии тела;
- Отеки и красная кожа в поясничной области.
Существует четыре этапа развития этой патологии пояснично-крестцового отдела:
- На первом симптомы появляются очень редко. Правда, часто после физических нагрузок люди испытывают тупые боли и скованное чувство в поясничной области. Но почти всегда это списывают на усталость;
- На втором этапе появляются симптомы. Намного труднее даются движения спиной, пациенту тяжело согнуться или повернуться. В спину «стреляет», то есть говорит о себе радикулит. Из-за сдавленных нервов может покалывать в области таза и ног. Появляется чувство «мурашек»;
- Третий этап – острый. Защемляются кровеносные сосуды, резко нарушается метаболизм мышц поясницы, что приводит к их ишемии. Боли становятся все сильнее. Ноги немеют, их пронзают судороги;
- Четвертый этап диагностируется, если деформирован спинной мозг и корешки его нервов. Это может привести к тому, что ноги парализует.
Только когда симптомы становятся ярко выраженными, а боли регулярными, изменения можно считать масштабными и необратимыми. Обратной силы дегенеративный процесс не имеет, со временем состояние ухудшается либо консервируется в хронической форме.
Стадии развития:
- Начальная стадия. Постоянно болит низ спины. Со временем боли беспокоят все сильнее, снижается работоспособность и качество жизни.
- Вторая стадия. Сдавливаются спинно-мозговые нервы (корешковый синдром), подвижность серьезно ограничена. Периодически в пояснице возникают «прострелы», ощущаются покалывания и «мурашки» в ногах и ягодицах.
- Третья стадия. Корешковый синдром приводит к сужению сосудов и нарушению кровообращения позвоночника, развивается ишемия. Боль усиливается, периодически может наблюдаться онемение в ногах, судороги.
- Четвертая стадия. Если на предыдущих стадиях пациент не получил правильного лечения, кровообращение спинного мозга может оказаться полностью нарушенным. Как следствие – серьезное ослабление или потеря двигательной активности (парез и паралич).
Дегенеративные изменения могут быть вызваны воспалительными процессами, происходящими в связках нервных окончаний и мышцах. Схожие проблемы со здоровьем возникают после перенесенной вирусной, бактериальной патологии. К причинам не воспалительного характера относится межпозвоночная грыжа, сколиоз.
Спровоцировать развитие дегенеративно-дистрофических изменений способны следующие факторы:
- Старение организма (позвонков).
- Патологии кровеносных сосудов.
- Нарушения гормонального фона.
- Ушибы, травмы.
- Малоподвижный образ жизни.
- Генетическая предрасположенность.
Первые признаки и симптомы
Разрушительные процессы в организме могут быть остановлены лишь в случае своевременного обращения за медицинской помощью. Но начальные дегенеративные изменения часто бывают еще слабо выражены, чтобы вызывать сильную обеспокоенность. Люди склонны лечить ноющие боли в пояснице различными домашними средствами или вовсе списывать их на обычную усталость. Таким образом, умеренные дегенеративные изменения постепенно переходят в тяжелые формы заболевания, с трудом поддающиеся лечению.
Очень важно обратить внимание на следующие симптомы:
- постоянные боли ноющего характера в пояснице, усиливающиеся при длительном сидении или наклонах;
- онемение и зябкость нижних конечностей;
- снижение подвижности позвоночника;
- повышенную сухость и шелушение кожи.
Дегенеративно-дистрофические изменения в пояснично-крестцовой области проявляются не сразу. До того, как процесс станет необратимым, может пройти достаточно много времени. Выраженные внешние симптомы изменений появляются, как правило, уже в запущенной стадии заболевания.
Клиническая картина нарастает постепенно и зависит от характера поврежденных структур поясницы и крестца. Первым признаком, указывающим на проблемы в данном отделе позвоночника, является болевой синдром в нижней части спины, который имеет тенденцию к нарастанию. Это ограничивает телодвижения, что сказывается на работоспособности.
На второй стадии дегенеративно-дистрофического процесса появляются:
- прострелы в пояснице;
- скованность и тяжесть в пояснично-крестцовом отделе;
- чувство покалывания и онемения в конечностях.
В этот период развивается компрессия нервных корешков. Болевые ощущения усиливаются при длительной статической позе или после активных физических нагрузок.
Следующий этап патологических изменений характеризуется нарушением кровотока из-за корешкового синдрома. Это вызывает проявления ишемии с возникновением судорог, онемением нижней части конечностей.
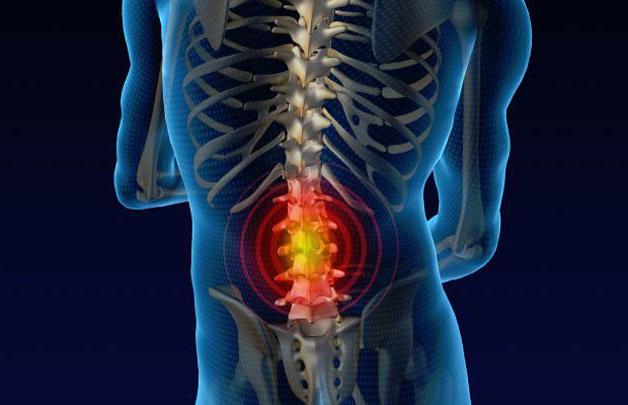
Симптомы, которые требуют незамедлительного обращения к специалисту:
- боль в спине;
- ухудшение подвижности;
- скованность;
- онемение конечностей;
- боли в области сердца, ЖКТ, органов малого таза.
Обратите внимание! Прогресс дегенеративного процесса без своевременной терапии может привести к парезам и параличам из-за отсутствия нормального кровоснабжения спинного мозга.
Симптомы и признаки дегенеративных изменений поясничного отдела позвоночника
Основной признак дегенеративно – дистрофических процессов в пояснице – боль, усиливающаяся при совершении движения, наклонах, вставаниях и т.д. Болезненные ощущения могут носить тупой, резкий, жгучий характер. Боль также может отдавать в ягодицы и бёдра.
Кроме боли, заболевания сопровождают следующие симптомы:
- Ограничение подвижности поясницы.
- Снижение чувствительности в поражённой области, ягодицах и ногах.
- Ощущение покалывания в ягодицах и ногах.
- Слабость в ногах.
- Быстрая усталость после хождения.
- Импотенция у мужчин.
- Гинекологические проблемы у женщин.
- Недержание мочи.
- Проблемы с опорожнением кишечника.
Если у человека в пояснично – крестцовом отделе происходят дегенеративно – дистрофические изменения, то у него наблюдается изменение походки – это вызвано болезненными ощущениями при ходьбе. Также можно заметить некоторую асимметричность ягодичных мышц.
При заболеваниях этой категории симптоматика проявляется тем ярче, чем сильнее разрушительные процессы, что вполне логично. По мере того, как развивается патологический процесс, больной начинает ощущать тяжесть и скованность в области поясницы. Но если рассматривать признаки дегенеративно-дистрофических изменений поясничного отдела позвоночника,равно как и других его областей, то в качестве ключевого симптома можно определить ощутимую боль во время ходьбы, при длительном сидении в одном положении, физических нагрузках и наклонах.
При этом болевые ощущения имеют волновой характер: быстро появляются, а после снижаются или вовсе проходят. Дегенеративный процесс, прогрессирующий в межпозвоночных дисках, может привести к серьезным проблемам. Поэтому, распознав симптомы, не стоит откладывать визит к врачу.
Стоит отметить и тот факт, что дегенеративно-дистрофические изменения отдела позвоночника (любого)развиваются по стадиям.
Поясница – центр тяжести человеческого тела, которая несет основную нагрузку. Поэтому дегенеративно-дистрофические процессы в ней начинаются раньше, чем в других отделах позвоночника.
Если не было серьезных травм, заболевание развиваются постепенно, несколько лет и часто незаметно для пациента. Поначалу может ощущаться скованность и тяжесть в области спины. Но со временем обязательно появятся болевые ощущения, т.к. боль – основной синдром всех дегенеративных изменений позвоночника.
Боль эта имеет определенный характер:
- Возникает в области поясницы и крестца при долгой ходьбе, сидении/стоянии в одной позе, нетипичных физических нагрузках, при наклонах.
- Усиливается и уменьшается волнами, иногда исчезает совсем.
- Боль ноющая.
- Стихает после отдыха лежа.
- Распространяется в ближайшие области, чаще всего отдает в заднюю поверхность бедра. Движения конечностей могут быть скованными, в них чувствуется онемение или «ползанье мурашек».
О смещении крестца, симптомах читайте здесь.
Виды диагностики
Диагностику изменений позвоночника начинают с общего врачебного осмотра с целью определения места локализации боли. Результат осмотра может стать поводом для проведения общего анализа крови, рентгена позвоночника, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Современная медицина рассматривает два последних из вышеперечисленных методов как наиболее надежные и точные.

Диагностика дегенеративно-дистрофических изменений пояснично-крестцового отдела проводится в три стадии:
- Составляется история болезни, указываются симптоматика и обычные условия начала болевого приступа;
- Доктор осматривает больного на признаки дегенерации тканей пояснично-крестцового отдела – изучает уровень подвижности, силу мускулатуры, области локализации болевого синдрома;
- Проводится МРТ. Она обнаружит доказательства того, что пациент испытывает дистрофические изменения пояснично-крестцовой области позвоночника. Найдет физиологические причины, что в конечном итоге и привели к развитию патологии.
Если дегенеративный процесс в пояснице действительно наблюдается, то МРТ наверняка покажет, что симптомы дают о себе знать по одной из следующих причин:
- Межпозвонковые диски деформировались более чем наполовину;
- Диски только начинают деформироваться, например, понижен уровень влаги в них;
- Уже начинает разрушаться фиброзное кольцо, погибают клетки хрящевой ткани;
- Фиброзное кольцо разорвано и пульпозное ядро начинает покидать диск. То есть, развилась грыжа пояснично-крестцового отдела.
Также могут потребоваться:
- Анализы крови;
- Рентгеновское исследование;
- Компьютерная томография.
Однако рентгеновский снимок не сможет показать признаков патологического процесса на ранней стадии. Компьютерная томография и МРТ гораздо глубже исследуют позвоночник. Но к сожалению, к этим диагностическим методам обычно прибегают лишь тогда, когда проблема уже дала о себе знать.
Диагностика наличия дегенеративно-дистрофических изменений в пояснично-крестцовом отделе позвоночника, как правило, осуществляется в три шага:
- Составление истории пациента, включая то, когда появилась боль, описание болевых ощущений и других симптомов, а также действий, позиций и методов лечения (если лечение проводилось), которые ослабляют или, наоборот, усиливают боль;
- Медицинский осмотр, во время которого врач проверяет пациента на наличие у последнего признаков дегенерации межпозвонкового диска. Этот осмотр может включать в себя проверку амплитуды движений пациента, его мышечной силы, поиск болезненных областей и т.д.
- МРТ-сканирование, которое используется для подтверждения подозрений о наличии дегенеративных изменений позвоночника, а также для того, чтобы выявить другие потенциальные причины, приведшие к появлению болезненных симптомов у пациента.
Результаты МРТ, с наибольшей вероятностью указывающие на наличие дегенеративных изменений как причины болевой симптоматики:
- Дисковое пространство разрушено более чем на 50%;
- Начальные признаки дегенерации дискового пространства, такие как обезвоживание диска (на МРТ такой диск будет выглядеть темнее, т.к. в нем будет содержаться меньше воды, чем в здоровом диске);
- Имеются признаки эрозии хрящевой концевой пластинки тела позвонка. Диск не имеет собственной системы кровоснабжения, но, тем не менее, внутри дискового пространства располагаются живые клетки. Эти клетки получают питание посредством диффузии через концевую пластинку. Патологические изменения концевой пластинки в результате дегенерации приводят к нарушению питания клеток. Подобные изменения лучше всего видно на Т2-взвешенных изображениях, сделанных в саггитальной плоскости. Обычно, концевая пластинка на МРТ выглядит как черная линия. Если этой черной линии не видно, это говорит об эрозии концевой пластинки.
- Разрыв в фиброзном кольце
- Наличие протрузии или межпозвонковой грыжи
Превалирующее большинство случаев дегенерации межпозвонкового диска не требуют оперативного вмешательства и лечатся с помощью консервативных методов, которые включают в себя специальную лечебную гимнастику, физиотерапию, различные виды массажей. Кроме того, при дегенерации дисков очень хорошо помогает вытяжение позвоночника, поскольку оно увеличивает расстояния между позвонками, позволяет межпозвонковому диску получать необходимые ему воду и питательные вещества, что способствует его восстановлению.
Безнагрузочное вытяжение позвоночника является идеальным для лечения дегенеративного поражения межпозвонковых дисков (остеохондроза позвоночника) и его осложнений- спондилеза, спондилоартроза, межпозвонковых грыж и протрузий. Вытяжение проходит с сохранением всех физиологических изгибов позвоночника и безопасно, так как при вытяжении не применяется силовое воздействие.
С помощью комплексного лечения можно добиться полного выздоровления пациента, а не только снятия боли на ограниченный период.
При наличии болевого синдрома Вы можете пройти консультацию невролога в одной из наших московских Клиник. Для граждан РФ консультация проводится бесплатно.
Статья добавлена в Яндекс Вебмастер 22.07.2014, 13:32
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
- 1) Гиперссылка может вести на домен www.spinabezboli.ru или на ту страницу, с которой Вы скопировали наши материалы (на Ваше усмотрение);
- 2) На каждой странице Вашего сайта, где размещены наши материалы, должна стоять активная гиперссылка на наш сайт www.spinabezboli.ru;
- 3) Гиперссылки не должны быть запрещены к индексации поисковыми системами (с помощью «noindex», «nofollow» или любыми другими способами);
- 4) Если Вы скопировали более 5 материалов (т.е. на Вашем сайте более 5 страниц с нашими материалами, Вам нужно поставить гиперссылки на все авторские статьи). Кроме этого, Вы должны также поставить ссылку на наш сайт www.spinabezboli.ru, на главной странице своего сайта.
Предлагаем Вашему вниманию классическую статью по данной проблеме.
Н.А. Поздеева, В.А. СороковиковГУ НЦ РВХ ВСНЦ СО РАМН (Иркутск)
Диагностика смещений поясничных позвонков является одним из наименее изученных вопросов в рентгенологии. Интерес к этому патологическому состоянию позвоночника не случаен. Нестабильность — смещение позвонков — как одна из форм дисфункции двигательного сегмента становится причиной болевого синдрома и последующих неврологических нарушений.
DEGENERATIVE-DYSTROPHIC CHANGES IN LUMBOSACRAL PART OF THE SPINE(OCCURRENCE, CLINIC, PROPHYLAXIS)N.A. Pozdeyeva, V.A. SorokovikovSC RRS ESSC SB RAMS, IrkutskDiagnostics of dislocation of lumbar vertebrae is one of the less studied issues of radiology. Interest to this pathological condition is not at all casual.
Instability — vertebrae dislocation. — as one form, of the dysfunction of movement segment becomes a cause of pain syndrome and further coming neurological disorders. Taking into consideration expenses of diagnostics and treatment, and also of compensation of disablement of working patients, invalidity, we may assert that lumbar pain syndrome is the third, of the most «expensive» disease after coronary disorders and cancer.
Дегенеративные заболевания позвоночника — одна из ведущих социальных проблем, имеющих важный экономический аспект, поскольку данной патологией чаще страдают люди молодого и среднего возраста, составляющие наиболее многочисленную категорию трудоспособного населения. По данным Holger Pettersson (1995) диагностика этих заболеваний затруднена, т.к. имеется слабая корреляция между результатами рентгенологического обследования и клинической симптоматикой.
Диагностика смещений поясничных позвонков является одним из наименее изученных вопросов в рентгенологии. Интерес к этому патологическому состоянию позвоночника не случаен. Нестабильность — смещение позвонков — как одна из форм дисфункции двигательного сегмента становится причиной болевого синдрома и последующих неврологических нарушений.
Медицинская и социально-экономическая значимость проблемы диагностики и лечения остеохондроза поясничного отдела позвоночника обусловлена рядом причин. По данным Всемирной Организации дравоохранения (2003) остеохондрозом позвоночника страдает от 30 до 87% наиболее трудоспособного населения в возрасте от 30 до 60 лет.
На долю остеохондроза позвоночника приходится от 20 до 80% случаев временной нетрудоспособности. Показатели заболеваемости в России имеют тенденцию к увеличению, при этом у подавляющего большинства пациентов заболевание сопровождается поражением поясничного отдела позвоночника. По материалам VIII Всемирного конгресса, посвященного боли, который состоялся в Ванкувере в 1996 г.
, боль в спине является второй по частоте причиной обращения к врачу и третьей по частоте причиной госпитализации после респираторных заболеваний, при этом 60-80% населения испытывали ее хотя бы однажды. В структуре заболеваемости взрослого населения нашей страны поясничный остеохондроз составляет 48 — 52%, занимая первое место, в том числе и по числу дней нетрудоспособности.
Временная утрата трудоспособности при 40% неврологических заболеваний обусловлена люмбоишалгическими синдромами [5]. В общей структуре инвалидности от заболеваний костно-суставной системы дегенеративно-дистрофические заболевания позвоночника составляют 20,4%. Показатель инвалидизации при дегенеративных заболеваниях позвоночника равен 0,4 на 10 000 жителей.
Лечение
Главной задачей лечения является снятие болевого синдрома. С этой целью назначаются препараты, восстанавливающие кровоснабжение, снимающие отеки мягких тканей и спазмы мышц, улучшающие состояние хрящей.
Чтобы устранить болевые ощущения в поясничном отделе позвоночника, назначают новокаиновую блокаду. Для общего укрепления врачи прописывают седативные препараты и витамины группы В. В качестве обезболивающих средств используют мази для спины и шеи. Для того, чтобы в процессе терапии сохранилась подвижность позвоночника, больному рекомендуют носить специальный ортопедический бандаж. Он поддерживает спину в правильном положении, снижает нагрузку на мышцы, снимает боль.
Среди других распространенных методов можно выделить лечебную гимнастику, массаж, плавание, аквааэробику. В процессе восстановления поврежденных тканей используют иглоукалывание и гирудотерапию.
Следует упомянуть еще один метод – это вытягивание позвоночника. Не все медики одобрительно относятся к такому методу лечения, он считается болезненным и опасным.
Устранение дегенеративно-дистрофических изменений позвоночника может занять несколько лет. И, поможет улучшить состояние поврежденных участков позвоночника, только комплексное лечение.
Осложнения
При отсутствии надлежащего лечения дегенеративных изменений в поясничном отделе, заболевание может осложниться развитием межпозвоночной грыжи. Это смещение деформированного межпозвоночного диска, нередко требующее оперативного вмешательства. Также к возможным осложнениям следует отнести воспаление седалищного нерва и нарушения в работе мочеполовой системы.
Дегенеративно-дистрофические изменения поясничного отдела позвоночника, увы, наблюдаются у большого числа людей, а потому вопрос, как лечить данные патологии является очень актуальным.
Ведь, если дегенеративные изменения не лечить, они будут прогрессировать, а последствия могут быть самыми плачевными, вплоть до инвалидности из-за нарушения двигательной активности.
Существует два метода лечения дегенеративно-дистрофических изменений позвоночника — консервативный и хирургический. Консервативный метод лечения включает в себя следующие действия: Ограничение подвижности позвоночника (осуществляется с помощью ортопедических бандажей или же прописывается постельный режим).
- Медикаментозное лечение. Применяются препараты, направленные на борьбу с воспалительными и деградационными процессами, улучшение сосудистой проходимости. Также прописываются седативные препараты и витаминные комплексы группы В.
- Новокаиновые блокады.
- Физиопроцедуры (лазеротерапия, диадинамические токи, индуктотермия, электрофорез).
- Терапевтические методы (вытяжение на плоскости, подводное вытяжение). Вытяжение считается самым опасным методом лечения дегенеративно-дистрофических заболеваний.
- Лечебная физкультура.
- Мануальная терапия.
- Акупунктура, иглоукалывание.
Превалирующее большинство случаев дегенерации межпозвонкового диска не требуют оперативного вмешательства и лечатся с помощью консервативных методов, которые включают в себя специальную лечебную гимнастику, физиотерапию, различные виды массажей.
Кроме того, при дегенерации дисков очень хорошо помогает вытяжение позвоночника, поскольку оно увеличивает расстояния между позвонками, позволяет межпозвонковому диску получать необходимые ему воду и питательные вещества, что способствует его восстановлению.
Отдельно стоит выделить чрескожную нуклеотомию. Этот способ является пограничным методом между консервативным и хирургическим лечением. Этот вид лечения подразумевает пункционную биопсию, целью которой является уменьшение объёма пострадавшего межпозвоночного диска.
Такой вид имеет большой перечень противопоказаний. Оперативное вмешательство требуется лишь в случаях быстропрогрессирующего течения неврологических симптомов болезни, стойкого продолжительного болевого синдрома, неэффективности консервативного лечения.
Лечение заболеваний поясничного отдела считается полноценным и содействует выздоровлению, если после его проведения наблюдается:
- уменьшение или исчезновение болевого синдрома;
- снятие напряжения мышц поясничного отдела, таза и нижних конечностей, укрепление мышц;
- улучшение кровотока и снабжения тканей питательными веществами и кислородом, нормализация обменных процессов;
- снятие или уменьшение воспаления;
- нормализация чувствительности поясничного отдела;
Безнагрузочное вытяжение позвоночника является идеальным для лечения дегенеративного поражения межпозвонковых дисков (остеохондроза позвоночника) и его осложнений- спондилеза, спондилоартроза, межпозвонковых грыж и протрузий. Вытяжение проходит с сохранением всех физиологических изгибов позвоночника и безопасно, так как при вытяжении не применяется силовое воздействие.
При увеличении межпозвонкового расстояния происходит улучшение питания всех межпозвонковых дисков, восстановление их структуры и снятие болевого синдрома. С помощью комплексного лечения можно добиться полного выздоровления пациента, а не только снятия боли на ограниченный период.
Задачи, стоящие перед врачом и пациентом при лечении дистрофических изменений позвоночника: купирование болевого синдрома, снижение скорости протекания процессов разрушения, восстановление структуры хрящевой и костной тканей, возвращение подвижности позвоночному столу. Терапия должна быть комплексной, в нее входят следующие составляющие:
- диета;
- медикаментозная терапия;
- использование ортопедического корсета;
- мануальная терапия и массаж;
- лечебная физкультура;
- физиотерапия;
- хирургическое лечение.
При обнаружении подобного заболевания обязательно соблюдение диеты: продукты должны быть богаты витаминами, минералами, в том числе кальцием. В остром периоде лечение начинается с назначения постельного режима. Длится он обычно 4-6 дней. При необходимости применяется кратковременная иммобилизация – ношение поддерживающих устройств, способствуют уменьшению нагрузки. По мене стихания симптоматики обычная двигательная активность должна возвращаться постепенно.
Анальгетики используются осторожно, так как они не устраняют причин патологии, а только позволяют лечить симптомы болезни. После стихания активной симптоматики проводится терапия с помощью массажа и мануальной терапии. Эти техники позволяют снять напряженность спины, снизить болевой синдром. Рекомендуется выполнять подобные процедуры только у профессиональных массажистов.
Упражнения лечебной физкультуры проводится под контролем специалиста, а после стихания симптоматики и облегчения состояния больного, можно продолжить занятия в домашних условиях. Специальные упражнения позволяют устранить скованность позвоночника и укрепить мышечную составляющую спины. ЛФК помогает снизить скорость протекания патологического процесса и улучшает обмен веществ. Возвращает правильную осанку, повышает подвижность позвонков и эластичность всех компонентов связочно-суставного аппарата позвоночника.
Среди физиотерапевтических существует большое количество методик, позволяющих снять болевой синдром и расслабить мышцы. Наиболее распространены электрофорез, индуктотермия и ультразвуковая терапия. УЗ-терапия снимает воспаление и боль, улучшает микроциркуляцию в тканях. Во время электрофореза организм больного подвергается действия электрического тока с одновременным введением лекарственных средств.
Хирургическое лечение проводится в тяжелых, запущенных случаях. Принципом оперативного вмешательства является освобождение корешков от сдавливания: удаление грыжи или сустава. В случае необходимости проводится фиксация позвоночника конструкциями из металлов или установка специальных трансплантатов.
Показания к хирургическому вмешательству:
- сильная запущенность болезни;
- стремительное течение;
- ярко выраженные неврологические проявления;
- сильный болевой синдром;
- отсутствие необходимого эффекта от консервативных методов лечения.
Лечение всех дегенеративных заболеваний позвоночника проводится комплексно и направлено на:
- Устранение болезненных ощущений.
- Восстановление подвижности поясничного отдела.
- Регенерацию хрящевой ткани.
- Лечение осложнений.
Пациенту прописывают обезболивающие препараты, которые не только быстро устраняют боль, но и купируют воспалительный процесс. Также обязательно назначают хондропротекторы – специальные препараты, предназначенные для лечения дегенеративно – дистрофических изменений. Они запускают процесс регенерации в хрящах, улучшают обмен веществ в хрящевой ткани. Дополнительно прописывают витамины и препараты для лечения осложнений.
Для того чтобы восстановить подвижность поясничного отдела, устранить боль и улучшить кровоснабжение данной области, назначают массаж. В результате процедур ткани насыщаются кислородом, что способствует устранению многих неприятных ощущений, улучшению питания межпозвоночных дисков.
Также обязательно назначают курс лечебной физкультуры, заниматься которой можно в поликлинике или дома, предварительно узнав технику выполнения упражнений у врача или инструктора. Рекомендуется несколько занятий провести в поликлинике под присмотром инструктора, а уже после заниматься гимнастикой самостоятельно дома.
Без физиотерапии не обходится ни одна терапия разрушительных заболеваний позвоночника. Эффективными процедурами считаются:
- Электрофорез.
- Магнитотерапия.
- Лазерная терапия.
- Воздействие ультразвуком.
С помощью физиотерапии возможно устранить боль и скованность, нормализовать кровообращение в поражённой зоне, запустить восстановительные процессы в хрящах и межпозвоночных дисках.
Начальные стадии дегенеративных изменений позвоночника можно успешно лечить безоперационными методами. После прохождения подобранного врачом курса процедур частично или полностью исчезает боль, восстанавливается пораженный участок позвоночника, улучшается кровоток, искусственно нормализуются процессы в межпозвоночном диске.
Терапевтические мероприятия
Дегенеративно-дистрофические процессы лечат по-разному, каждый отдельный недуг требует специфической терапии. Врач учитывает степень развития болезни, назначает необходимый лечебный курс. Выделяют универсальную схему мероприятий, которые способствуют ослаблению болевых ощущений, регенерации хрящевых и костных тканей.
Эффективные лекарства:
- НПВС. Лекарства купируют острые болевые ощущения, справляются с воспалительным процессом, положительно влияют на обменные процессы. Медикаменты запрещено принимать длительными курсами во избежание появления резко негативных побочных эффектов;
- миорелаксанты. Снимают мышечные спазмы, которые ведут к защемлению нервных корешков;
- антибиотики, обезболивающие, седативные препараты, средства, улучшающие кровообращение, другие специфические снадобья (выбор конкретной группы медикаментов зависит от первопричины формирования патологического процесса);
- хондропротекторы. Являются обязательной группой медикаментов, средства активно восстанавливают хрящевую ткань, запуская естественный регенерационный процесс;
- витамины группы В. Большинство заболеваний негативно сказывается на нервных корешках, поэтому эти лекарства назначаются в обязательном порядке.
Используется для запуска обменных процессов, предотвращения дальнейших разрушений позвоночного столба во время периода ремиссий.
К физиотерапевтическим методам лечения относят:
- массаж. Снимает мышечные спазмы, уменьшает болезненность в поясничном отделе;
- мануальная терапия направлена на восстановление правильного анатомического расположения позвонков;
- магнитотерапия, УВЧ, акупунктура, электрофорез. Справляются с болевым синдромом, улучшают кровообращение и обменные процессы.
Лечебная гимнастика
Каждый отдельный недуг требует специфических упражнений. Поясничный отдел по-разному реагирует на поражение тех или иных его элементов, поэтому универсальной ЛФК при дегенеративно-дистрофических процессах нет. Специалист порекомендует действенные методы, покажет, как нужно выполнять манипуляции.
Регулярные занятия спортом ведут к следующим эффектам:
- замедляются патологические процессы;
- отсрочивается вероятность потери подвижности нижних конечностей;
- укрепляется мышечный корсет;
- повышается эластичность мышечных сегментов, увеличивается подвижность всего позвоночника.
Хирургические методы используются крайне редко, только в запущенных случаях, когда консервативные методики не дают желаемый результат. Хирурги удаляют причину появления патологии (справляются с наростами, вырезают различные опухоли). В отдельных случаях требуется установка имплантатов, которые будут поддерживать положение позвоночника в нужном положении. Выбор методики зависит от формы и вида болезни, особенностей организма пациента.
Осложнения
Без должного лечения ДДЗП приводят к возникновению патологии в близлежащих тканях, дисфункции органов грудной клетки. Вследствие сдавливания нервов и кровеносных сосудов формируется вегето-сосудистая дистония, проявляющаяся головокружением, головной болью, в тяжелых случаях обмороками.
На фоне усталости развиваются панические атаки – внезапные неконтролируемые приступы страха, сопровождаемые частым сердцебиением и нехваткой воздуха. Вследствие замещения корешков спинного мозга грудного отдела формируется межреберная невралгия, имеющая схожие признаки с другими болезнями: поражениями сердца и органов дыхания.
Профилактика
Не существуют препараты, которые предотвратят возрастные изменения в организме пациента. Но замедлить эти процессы вполне под силу каждому человеку. Различные профилактические меры позволяют уберечь спину от дегенеративных и дистрофических изменений и болей в пояснице на протяжении долгих лет.
К рекомендациям по профилактике можно отнести:
- физические упражнения для укрепления мышц спины;
- ровное положение спины, особенно во время сидения за столом или компьютером;
- сон на качественном ортопедическом матрасе;
- борьба с лишним весом;
- отказ от тяжелых физических нагрузок;
- прогулка на свежем воздухе.
Внимательное отношения к своему здоровью и условиям работы, своевременное устранение болевых синдромов в пояснице, пища богатая витаминами не позволят возрастным изменениям проявить себя преждевременно и воспрепятствовать обычному образу жизни.
Дегенеративно-дистрофические изменения пояснично-крестцового отдела позвоночника – это медленное разрушение тканей межпозвоночных дисков поясницы. Они перестают получать питание, обезвоживаются, становятся сухими и теряют эластичность. Избыточный вес и малоподвижная работа приводят к ослаблению мышц спины и лишнему весу. В результате позвоночник давит на межпозвонковые диски, их структура деформируется.
Патологии дисков опасны тем, что обнаружить их, как правило, удается лишь в критические моменты. Профилактические меры уже не смогут помочь, и пациенту придется употреблять медикаменты, посещать разнообразные лечебные процедуры. Но самого по себе лечения может оказаться недостаточно. Ведь чтобы улучшить состояние позвоночника и не допустить развития серьезных осложнений, нужно пересмотреть свою повседневную жизнь в целом.
В связи с масштабами распространения дегенеративно-дистрофических изменений позвоночника стоит озаботиться соблюдением профилактических рекомендаций.
Эти правила уберегут от потери трудоспособности в молодости и продлят годы активности до глубокой старости:
- Следует поддерживать спину в сухости и тепле. Влажность и переохлаждения — первейшие враги позвоночника.
- Необходимо избегать чрезмерных, резких физических нагрузок. Упражнения, направленные на развитие мышц спины также уберегут от дегенеративно-дистрофических изменений позвоночника.
- При работе, требующей статичной позы необходимо менять положение тела как можно чаще. Для офисных работников рекомендуется каждые полчаса откидываться на спинку стула. Через каждые час-полтора необходимо вставать со стула и совершать небольшие проходы на протяжении 5-10 минут.
К минимальным мерам профилактики заболеваний спины можно отнести:
- ежедневное укрепление мышц спины. Это можно делать, выполняя элементарные физические упражнения каждый день (например, зарядку);
- вставая с кровати, «приземляться» на обе ноги (это позволит избежать резкой нагрузки на позвоночник);
- ни при каких обстоятельствах не держать спину в изогнутом положении (старайтесь, чтобы спина была прямой даже во время чистки зубов);
- серьёзный подход к выбору матраса. С давних времён мы твердим истину о том, что сон — это здоровье, так как во время сна мышцы тела расслабляются: если этот процесс будет сопровождаться неудобной кроватью, неспособной обеспечить спине достаточную поддержку, то это приведёт к тому, что вы будете пробуждаться с синдромом «жёсткой спины».
Сохранить здоровье позвоночника позволяет соблюдение простых правил:
- избегать переохлаждения;
- укреплять мышечный корсет;
- не находиться долго в одной позе;
- соблюдать правильное питание;
- носить удобную одежду;
- контролировать вес;
- отказаться от алкоголя и курения;
- утром вставать сразу на две ноги для равномерной нагрузки на позвоночник;
- держать спину прямо;
- спать на твердом матрасе.
Дистрофические заболевания грудного отдела позвоночника развиваются постепенно, часто скрыто, но небольшая выраженность симптомов не говорит о легком течении заболевания. Кроме неудобств во время выполнения повседневных дел, осложненные ДДЗП могут стать причиной потери подвижности и привести к развитию инвалидности.
Профилактика дегенеративно-дистрофических заболеваний позвоночника не требует много усилий, но зато позволит сохранить его здоровье и подвижность как можно дольше. Мы не можем полностью исключить нагрузку на позвоночник и остановить старение костей и хрящей. Но в силах каждого замедлить процесс дегенерации позвоночника и всего опорно-двигательного аппарата.
Минимальные меры профилактики:
- Будьте активны! Без движения неиспользуемые мышцы атрофируются, а связки теряют эластичность. Ежедневная зарядка – это необходимое условие для здоровой спины.
- Укрепляйте мышцы спины. Помимо общей активности, нужно целенаправленно развивать мышечный корсет. Здесь помогут силовые упражнения в спортзале и плавание.
- Избегайте резкой нагрузки на позвоночник: не поднимайте тяжестей, не прыгайте с большой высоты без группировки, даже с кровати рекомендуется вставать на обе ноги, чтобы не было резкого удара.
- Держите спину всегда прямо, следите за осанкой.
- Выберете хороший матрас, чтобы одновременно обеспечить спине нужно поддержку и дать ей расслабиться.
Поскольку дегенеративные разрушения позвоночника – очень распространенная проблема, необходимо заранее предпринять меры для их предотвращения.
Рекомендации:
- беречь спину от переохлаждения, держать ее в сухости и тепле;
- выполнять специальные упражнения, направленные на укрепление мышц спины;
- не перегружать позвоночник поднятием тяжестей, усиленными занятиями спортом;
- при статичной работе необходимо время от времени делать разминку;
- сбалансировано питаться;
- отказаться от вредных привычек.
Дегенеративно-дистрофические процессы в позвоночном столбе наблюдаются у 80% взрослого населения. Тенденция к росту данных показателей указывает на изменения образа жизни современного общества. Люди стали меньше двигаться, больше употреблять вредных продуктов. Поэтому очень важно как можно раньше заняться профилактикой патологических изменений, следить за здоровьем позвоночника и не пренебрегать обращением к специалистам в случае проявления неприятных симптомов.
Основной метод профилактики заключается в формировании и укреплении мышечного корсета. Для этого нужно регулярно заниматься физическими упражнениями. Лишний вес – это ненужная нагрузка на позвоночник, от которой следует обязательно избавиться.






Оставить комментарий