- Почему возникает патология, и какая она бывает
- Патология крови
- Обменные нарушения
- Диагностика
- Классификация артропатии
- Болезни крови
- Возраст и генетика
- Болезнь Рейтера
- Постиммунизационная
- Факторы риска
- Коды по МКБ-10
- Лечение
- Местная терапия
- Особенности заболевания в детском возрасте
- Предполагаемые причины развития
- Признаки болезни
- Причины и симптомы болезни.
- Прогноз и последствия
- Прогноз и последствия
- Профилактика
- Симптомы
- Физиотерапия при поражении суставов
Оглавление
- 1 Почему возникает патология, и какая она бывает
- 2 Диагностика
- 3 Классификация артропатии
- 4 Коды по МКБ-10
- 5 Лечение
- 6 Особенности заболевания в детском возрасте
- 7 Предполагаемые причины развития
- 8 Признаки болезни
- 9 Причины и симптомы болезни.
- 10 Прогноз и последствия
- 11 Прогноз и последствия
- 12 Профилактика
- 13 Симптомы
- 14 Физиотерапия при поражении суставов
Почему возникает патология, и какая она бывает
Практически любое заболевание может привести к развитию боли и признаков воспаления в суставах. Четкой классификации артропатии суставов не существует, но зависимо от того, какой диагноз ее спровоцировал, выделяют несколько форм патологии.
Поскольку в организме все процессы находятся в тесной связи между собой, то сбой в одной из систем неизбежно проявляется проблемами в другой. Почти любое заболевание внутренних органов может проявиться болезненностью суставов.
- диабет сахарного типа;
- нарушение продуцирования гормонов щитовидной железы и другие эндокринные патологии;
- онкологические заболевания.
К этой же группе относят псориатическую артропатию, которая развивается на фоне аутоиммунного заболевания – псориаза.
При воздействии вышеуказанных заболеваний происходит нарушение процессов, обеспечивающих питание хряща в суставах. В нем начинают происходить явления дистрофического характера, что и приводит к формированию воспалительной реакции и реактивного ответа в виде артропатии.
Патология крови
Любое заболевание крови может вызвать артропатии в суставах. Самым частым провокатором этой группы является гемофилия. Сосуды синовиальной оболочки сильно переполняются кровью, разрываются, и формируется гемартроз, влекущий за собой признаки воспаления и болевые проявления.
Нарушенное кровообращение в этой области подкрепляется интенсивным распадом клеток крови, попавших в полость сустава. Это и вызывает в итоге повреждение хряща. Наиболее часто в такой группе возникает артропатия тазобедренного сустава или колена, а также других крупных сочленений.
Артропатии этой группы появляются как результат жизнедеятельности вирусных, бактериальных или паразитарных агентов, которые попадают в сустав посредством передвижения по крови или лимфатической жидкости.
В эту же категорию можно отнести аллергические артропатии, которые развиваются под влиянием аллергенов, попадающих в организм пациента.
Обменные нарушения
Одним из частых представителей этой группы является пирофосфатная артропатия. Ее другое название – хондрокальциноз. Эта патология возникает тогда, когда в организме нарушается обменный процесс кальциевых солей.
Характерным процессом для такой артропатии является накопление в толще хряща, а затем и на его поверхности пирофосфатных кристаллов, образовавшихся из пирофосфатов. Эти вещества образовываются при синтезировании коллагена, и если нарушений в организме нет, то при участии пирофосфотазы они разрушаются. Если разрушение не происходит по каким-то причинам, то они откладываются в тканях хряща.
Другой характерной для этой группы артропатией является подагрическая. Ее механизм развития схож с предыдущей формой. Только при ней накапливаются в суставах и окружающих их мягких тканях кристаллы из солей мочевой кислоты.
И в том, и в другом случае кристаллические образования приводят к микротравмам в суставах и вызывают болезненность и воспалительные реакции, а также разрушение хряща.
С возрастом у пациентов возникает артропатия дистрофического типа. Это происходит из-за нарушенного питания и изнашивания хрящей в суставах, которые являются результатом старения организма и изменений в тканях, связанных с этим процессом.
Эта форма наиболее благоприятная из всех вышеописанных вариантов. Подобные изменения в организме могут также стать причиной развития травматической артропатии, поскольку разрушение пострадавших ранее от травм суставов в пожилом возрасте значительно ускоряется.
Наследственная форма артропатии скорее проявится еще в юном возрасте. Механизм развития такой патологии сходен с таковым при аутоиммунных патологиях.
Диагностика
Диагноз «реактивная артропатия» выставляется на основании клинических и лабораторно-инструментальных способов исследования. Заподозрить патологию можно на основании жалоб, недавно перенесенного инфекционного заболевания, осмотра пациента.
В лабораторную диагностику входят:
- Общий анализ крови.
- Биохимический анализ крови.
- Общие анализы мочи и кала.
- Мазки из влагалища, шейки матки у женщин, из уретры у мужчин.
- Серологическое исследование крови (поиск антител).
- Выявление HLA-B27 антигена.
В качестве основного инструментального метода выполняется рентгенографический снимок пораженной области в двух проекциях; также применяются УЗИ, артроскопия.
В общем анализе обнаруживается ускорение скорости оседания эритроцитов (в норме у женщин данный показатель составляет 2-15 мм в час, у мужчин 2-10 мм в час), умеренное повышение лейкоцитов. В биохимическом исследовании наблюдается изменение концентрации СРБ (С-реактивного белка), гаптоглобина, сиаловых кислот, серомукоидов.
Вышеперечисленные признаки неспецифичны, они отражают наличие воспаления в организме.
При уретрите в общем анализе мочи обнаруживаются лейкоциты в большом количестве, бактериурия. В анализе кала отражаются признаки кишечной инфекции (непереваренные мышечные волокна, высокое количество клетчатки и нейтральных жиров). Чтобы выявить возбудителя, производится анализ кала на наличие микроорганизмов.
Проводится с помощью метода полимеразной цепной реакции (ПЦР), материалом для исследования служит венозная кровь. Обнаружение антигена позволяет сделать предположение, что у данного пациента высок риск развития артропатии.

С помощью микробиологических исследований удается обнаружить патогенный микроорганизм, который мог привести к развитию реактивной артропатии. При клинической картине мочеполовой инфекции берутся мазки на флору из уретры, влагалища и шейки матки у женщин, из уретры у мужчин. По показаниям проводятся исследования:
- крови;
- мочи;
- кала;
- суставной жидкости.
К микробиологическим видам диагностики относятся микроскопия, бактериологический посев и антибиотикограмма. При проведении микроскопии лаборант исследует биологический материал под микроскопом. Так выявляются особенности внешнего вида бактерии, восприимчивость к красителям.
Бактериологическое исследование (или посев на питательные среды) предполагает помещение микробов в благоприятные для них условия. В результате происходит рост и размножение микроорганизмов. При получении колонии возбудителя проводится анализ на чувствительность к антибактериальным препаратам. После получения результатов составляется антибиотикограмма, с учетом которой назначается лечение.
Выработанные системой иммунитета антитела циркулируют в крови от двух недель до двух месяцев. Серологические методы направлены на их обнаружение.
Высокое содержание антител к какому-либо возбудителю при наличии соответствующей клинической картины позволяет заподозрить реактивный артрит. Метод позволяет провести дифференциальный диагноз с другими воспалительными заболеваниями суставов.
После обезболивания врач вводит иглу в суставную полость и получает синовиальную жидкость. Часть пунктата отправляется на исследование. Для реактивной артропатии характерно:
- обнаружение антител к возбудителям инфекции;
- обнаружение лейкоцитов в большом количестве, что свидетельствует об активно протекающем воспалении.
Проводится с помощью:
- Рентгенографии.
- Ультразвукового исследования.
- Артроскопии.
Для реактивной артропатии нехарактерна выраженная деформация суставов. На рентгенологическом снимке суставные поверхности костей не изменены.
На УЗИ обнаруживаются признаки воспалительных изменений в тканях, окружающих сустав. К таким признакам относятся:
- Бурситы (воспаление сумки сустава).
- Тендиниты (воспаление сухожилий).
- Тендовагиниты (воспаление влагалища сухожилия).
Разрешение аппаратов невысокое, поэтому диагностика минимальных очагов воспаления затруднена. Артроскопическое исследование проводится редко, в основном применяется для коленного сустава. Суть артроскопии состоит в осмотре полости сустава эндоскопом – прибором, который вводится в суставную полость.
При реактивном артрите присутствуют очаговые изменения, фибринозные отложения, гиперемия синовиальной оболочки (покраснение в связи с усиленным кровообращением). Процедура назначается в том случае, когда постановка диагноза вызывает затруднения.
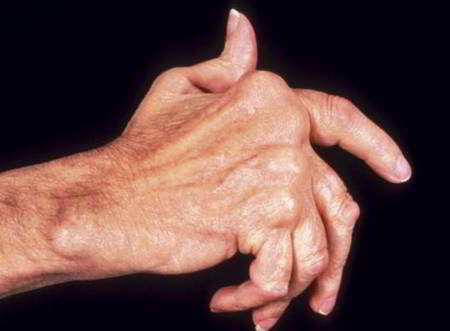
Для определения причины заболевания проводят ряд диагностических исследований:
- Общие и биохимические анализы крови. Позволяют выявить воспалительный процесс в организме, служат диагностикой при заболеваниях внутренних органов, эндокринной патологии;
- Общий анализ мочи указывает на признаки подагры;
- С помощью серологических исследований крови выявляют различные инфекционные заболевания;
- Для установления степени поражения применяют рентгенологическое исследование, артроскопию.
Диагноз выставляют при наличии суставных изменений и признаков основного заболевания.

Диагностика артропатии суставов
Классификация артропатии
Поражение коленных суставов при развитии этой болезни делят на определенные виды:
- Дистрофическая артропатия. Может появиться, если произошло нарушение питания хрящей. В основном недуг возникает в пожилом возрасте из-за общих дегенеративных и дистрофических изменений в организме.
- Реактивный артрит. При такой патологии больной ощущает боли в колене. Основой ее механизма развития служит реакция тканей и хрящей на разные системные болезни: эндокринные нарушения, онкологию, лейкоз, полинейропатию или сирингомиелию.
- Пирофосфатная артропатия. Во время нее нарушается метаболизм солей кальция в организме, из-за чего на поверхность хрящей выпадает осадок. Такой процесс возникает вследствие гипокальциемии, хронических инфекций или перенесенных травм колена.
- Наследственная артропатия. Передается болезнь генетически, причем может себя проявить в детском возрасте.
- Диабетическая артропатия. Развивается патология в результате осложнения сахарного диабета. Она ухудшает трудоспособность больного, к тому же часто становится причиной инвалидности.
- Идиопатическая артропатия. В эту группу отнесли заболевание коленных суставов, при котором не смогли выявить провоцирующий фактор.
- Псориатическая артропатия. Эта воспалительная патология суставов хронического характера ассоциируется обычно с псориазом. Но не у всех людей с таким диагнозом развивается псориатический артрит.
В зависимости от длительности заболевания выделяют острую, подострую и хроническую формы реактивной артропатии. Острая имеет продолжительность до полугода, подострая – от шести до двенадцати месяцев, хроническая диагностируется при длительности клинических симптомов свыше одного года.
Организм человека является единым целым. Поэтому все процессы в нем так или иначе отражаются на каждом органе или ткани. Хотя, казалось бы, между нарушенной функцией щитовидной железы и суставами никакой связи быть не может.
Основное заболевание нарушает механизмы, которые питают хрящевые ткани суставов. Постепенно развивается дистрофия хряща, который теряет свою эластичность, что в итоге может привести к полной потере подвижности и возникает так называемая реактивная артропатия.
Еще одной распространенной формой является псориатическая артропатия, возникающая на фоне псориаза. В этом случае в иммунной системе человека происходит сдвиг и она начинает вырабатывать иммунные клетки, атакующие собственные органы и ткани человека, в том числе и суставы.
Болезни крови
Наиболее часто патологии суставов вызывает гемофилия и возникают они еще в детском возрасте, примерно в 3–5 лет. Однако спровоцировать их может любое заболевание крови. При условии, что оно сопровождается сильной воспалительной реакцией.
Сильная воспалительная реакция вызывает переполнение кровью сосудов в синовиальной оболочке сустава. Из-за их разрыва возникает гемартроз – кровоизлияние в сустав. Помимо нарушенного кровообращения, в месте повреждения происходит интенсивный распад клеток крови.
Инфекционные или паразитарные артропатии, вызываются различными бактериями, вирусами или паразитами. В суставную сумку они попадают по лимфатической или кровеносной системе. Обычно воспаление начинается с внутренней оболочки сустава, в которой накапливается излишек синовиальной жидкости.
Аллергические артропатии провоцируются любыми аллергическими заболеваниями. Причем возникать они могут как практически сразу после контакта с аллергеном, так и через несколько дней. Причина — вызванные аллергеном нарушения в иммунной системе, в результате которых страдают суставные ткани. Причем на фоне аллергии чаще всего появляется артропатия коленного сустава.
Часто этот вид артропатии вызывают хламидии и в 80% случаев им страдают мужчины в возрасте от 20 до 40 лет. Для синдрома Рейтера характерно особое, яркое сочетание симптомов: конъюнктивит, уретрит и артрит.
Хондрокальциоз или пирофосфатная форма артропатии появляется в результате нарушения обмена солей кальция в организме. Провоцировать их могут травмы суставов, хронические инфекции или воспалительные заболевания.
Соединения пирофосфата образуются в организме при синтезе коллагена. В норме они разрушаются специальным ферментом – пирофосфатазой. При нарушениях этого процесса возникает излишек пирофосфата в виде прочных солевых кристаллов.
Возраст и генетика
Дистрофическая артропатия, так же как и реактивная, возникает из-за нарушения питания хряща в суставе. Однако причиной этого являются возрастные изменения и процессы старения организма в целом. Пожалуй, это наиболее безобидная и медленнотекущая форма такой патологии.
Что же касается наследственной артропатии, то обычно она проявляется еще в раннем возрасте. Происходит это из-за нарушения в генах, отвечающих за образование клеток иммунной системы. Собственный иммунитет человека начинает вырабатывать клетки, агрессивно влияющие на суставные ткани.

Иногда в отдельную группу выделяется идиопатическая форма артропатий, при которой врачам не удается точно выяснить причину, вызвавшую разрушение суставов. Чаще всего она поражает коленный сустав, реже кисть и очень редко локтевой, голеностопный или тазобедренный.
Между клетками человека и патогенными возбудителями имеется связь, выражающаяся в том, что в своей структуре они содержат похожие по строению белковые компоненты. Благодаря этим веществам защитные силы организма могут выявить микроорганизм и осуществить атаку на него. А клетки сустава поражаются антителами из-за схожести белковых структур.
Ученые утверждают, что немаловажную роль в развитии реактивного вида артрита играет наследственная предрасположенность. Если у человека имеется специфический ген, риск возникновения заболевания после перенесенной инфекции существенно увеличивается.
Существуют различные виды болезни. Давайте рассмотрим подробнее каждую из них.
Это заболевание, которое развивается сразу либо спустя несколько недель после перенесенной кишечной инфекции. Встречается в редких случаях. Основным возбудителем этой формы считается бактерия шигелла, которая вызывает дизентерию.
Интоксикация происходит после попадания в кровяное русло токсинов шигелл, действующих на центральную и периферическую нервную, сердечно-сосудистую, симпатико–адреналовую систему и печень.
Болезнь Рейтера
Это воспалительное заболевание, которое характеризуется поражением мочеполовой системы, органа зрения, суставными повреждениями.
Ребята! Мы запустили авторское сообщество на тему здоровья, фитнеса и долголетия.
Давай вместе построим экосистему, которая заставит нас развиваться, несмотря ни на что!
Вступай, если тебе не безразлично твое здоровье!
Причиной развития недуга считают генетическую предрасположенность, возбудителей инфекций ЖКТ (сальмонеллы, эшерихия, шигелла) и мочеполовой системы (хламидии).
Постиммунизационная
Такая форма отличается хронологической связью с предшествующей вакцинацией: возникает спустя несколько недель после иммунизации.
Наиболее часто появляется после проведения следующих прививок:
- от кори и эпидемического паротита;
- против краснухи;
- БЦЖ;
- от ветрянки;
- от вирусных гепатитов А и В;
- АКДС.
Иными веществами, вызывающими недуг, могут стать интерфероны, сыворотки. Течение этой формы считается благоприятным, и выздоровление при адекватной терапии наступает спустя 2 недели после первых признаков недуга.
Постстрептококковый артрит развивается после перенесенных воспалительных заболеваний – пневмонии, бронхита, тонзиллита, вызванных стрептококком.
Вирусный чаще всего развивается как осложнение таких болезней, как ОРЗ, грипп, краснуха, гепатит, энтеровирусная инфекция. Характеризуется доброкачественным течением: протекает быстро, а суставное поражение обратимо.
Возбудителем реактивного микоплазменного артрита являются бактерии рода Mycoplasmatacea. Этих микробов насчитывают около 17 видов, однако для человека представляют опасность лишь 3 из них (Mycoplasma genitalium, Ureaplasma urealiticum и Mycoplasma hominis).
Факторы риска
Коды по МКБ-10
Реактивные артропатии относятся к воспалениям суствов инфекционной этиологии и обозначаются кодом М02. А в зависимости от причины, которая вызвала артрит, в нему после точки добавляется цифра:
- 0 – артропатия, которая сопровождает кишечный шунт;
- 1 – постдизентерийная;
- 2 – постиммунизационная;
- 3 – болезнь Рейтера;
- 8 – другие реактивные артропатии;
- 9 – неуточненной этиологии.
Лечение

Лечение реактивной артропатии включает несколько направлений:
- купирование воспаления;
- санация очагов инфекции (борьба с кишечной, дыхательной, хламидийной инфекцией);
- симптоматическое.
| Группа препаратов | Механизм действия | Торговые названия |
|---|---|---|
| Нестероидные противовоспалительные средства (НПВС) | Противовоспалительный и обезболивающий эффект | Диклофенак, Нимесулид, Мелоксикам, Ибупрофен |
| Иммуносупрессоры | Подавляют выработку антител | Метотрексат, Сульфасалазин |
| Глюкокортикоиды | Противовоспалительный эффект | Кортизон, Дексаметазон, Метилпреднизолон |
Выбор препарата зависит от давности заболевания, степени выраженности болевого синдрома, возраста пациента и наличия сопутствующей патологии. Лечение начинают с нестероидных противовоспалительных средств.
Прием препаратов осуществляется курсами. Если имеются заболевания желудка, то НПВС стоит принимать с осторожностью, так как препараты могут вызвать обострение гастрита и язвенной болезни. При тяжелом течении артрита и высоком содержании антител в крови назначаются глюкокортикоидные средства и иммуносупрессоры.
Стероидные гормоны назначаются строго по схеме с постепенным увеличением и последующим снижением дозы. В противном случае возможно развитие острой надпочечниковой недостаточности.
Глюкокортикостероиды, как и иммуносупрессоры, обладают большим количеством побочных эффектов, поэтому их прием осуществляется под строгим контролем врача. Введение глюкокортикоидов возможно прямо в полость сустава, например, при артроскопии. Данный способ введения позволяет избежать системного действия препаратов.
Для борьбы с патогенными микроорганизмами прибегают к антибиотикотерапии. Препарат подбирается в соответствии с чувствительностью возбудителя, поэтому предварительно проводится бактериоскопическое, бактериологическое или ПЦР- исследование. Доказанной эффективностью против хламидий обладают антибиотики групп макролидов и фторхинолонов.
Курс приема препаратов составляет от одной до трех недель, после его окончания обязательно проведение контрольного исследования. Неуточненная реактивная артропатия не требует назначения антибиотиков, однако в случае сохранения интоксикационного синдрома (лихорадки, общей слабости, снижения работоспособности) возможно применение препаратов широкого спектра действия. При сопутствующем увеите, иридоциклите необходима консультация офтальмолога.
Диагностикой и лечением патологии занимается терапевт или врач общей практики. Может понадобиться консультация ревматолога и инфекциониста. При наличии жалоб со стороны глаз, сердца и иных органов назначается обследование у соответствующих специалистов.
- Полное излечение от инфекции, вызвавшей артрит.
- Облегчение болевого синдрома в пораженных сочленениях.
- Лечение процессов, которые спровоцировали недуг.
Чаще всего используются такие группы антибактериальных препаратов:
- макролиды (Азитромицин, Кларитромицин);
- фторхинолоны (Ципрофлоксацин, Офлоксацин);
- тетрациклины (Тетрациклин, Доксициклин);
- аминогликозиды (Амикацин).
Обычно проводится антибактериальная монотерапия. Но если патология переходит в хроническое течение, требуется проведение комбинированного лечения с участием нескольких антибиотиков с иммуномодуляторами. При развитии постдизентерийной формы реактивного артрита применяются аминогликозиды.
Нестероидные противовоспалительные препараты (Диклофенак, Напроксен, Кетопрофен, Индометацин) назначают с минимальной дозировки, постепенно повышая ее каждые 2-3 дня. Обезболивающий эффект наступает в первый час после применения, а противовоспалительный – лишь на 10-14 сутки постоянно использования препарата.
Глюкокортикостероиды (Метилпреднизолон, Бетаметазон) обладают мощным противовоспалительным действием и используются для терапии реактивного артрита в острый период. Способ применения – внутрисуставной, что существенно повышает эффективность и безопасность лекарственного средства.
Местная терапия
Сначала совершают пункцию пораженного сустава и удаляют воспаленную синовиальную жидкость, а внутрь сочленения вводят ГКС (Дипроспан). Затем местно наносят аппликации с диметилсульфоксидом ежедневно по 5-7 процедур за 1 курс. Кроме этого используют НПВС в виде мази, крема или геля (Фастум-гель, Финалгель).
После уменьшения воспаления целесообразно назначение физиотерапевтических процедур:
- магнитотерапия;
- лазеротерапия;
- фонофорез гидрокортизона;
- УФО;
- диатермия;
- парафиновые аппликации на область пораженного сустава.
Ввиду того что иммунная система начинает вырабатывать антитела против своих же клеток соединительной ткани, требуется своевременно подавить защитные силы, чтобы не допустить тяжелого состояния.
Прием таких лекарств чреват развитием побочных эффектов (тромбоцито- и лейкопения, частые инфекции бактериальной и вирусной природы). По этой причине требуется тщательный мониторинг больных.
Лечение артропатии суставов проводится с учётом основного заболевания. Основная терапия — медикаментозная. После устранения клинических признаков артропатии проводится реабилитационное лечение, направленное на восстановление функции суставов.
При инфекционных патологиях используют антибактериальные препараты. Выбор лекарства осуществляется лечащим врачом в зависимости от того, какая инфекция стала причиной поражения суставов. Препараты назначают курсом от 7 до 21 дня, принимают внутрь или в виде внутримышечных инъекций.
При аллергической природе заболевания проводят лечение антигистаминными средствами или глюкокортикоидами, в зависимости от тяжести аллергической реакции.
Для лечения эндокринных патологий требуется нормализация уровня гормонов крови. В случае сахарного диабета — это достижение оптимального уровня глюкозы в крови.
При любом виде артропатии суставов назначаются противовоспалительные средства. В зависимости от вида патологии их принимают коротким курсом или длительно. Наиболее часто для лечения назначают Нимесил, Ибупрофен, Мелоксикам.
При дегенеративном типе заболевания показано применение хондропротекторов. Эти лекарства защищают и восстанавливают хрящевую ткань. Принимают их в течение длительного времени.
Артропатии при заболеваниях внутренних органов исчезают самостоятельно при достижении компенсации состояния.
Хирургическое лечение используется крайне редко, только при развитии тяжёлых деформаций суставов.
Реабилитационное лечение заключается в применении массажа, лечебной гимнастики, физиопроцедур.
Физиопроцедуры способствуют улучшению микроциркуляции в тканях, облегчают болевые ощущения, являются профилактикой осложнений. Применяют разнообразные методы:
- Парафиновые и озокеритовые аппликации;
- Электрофорез лекарственных препаратов;
- Диадинамические токи;
- Магнитотерапия;
- Ультрафиолетовое облучение.
Назначают физиолечение курсами по 10-15 процедур.

Лечение артропатии суставов
Массаж способствует облегчению болевых ощущений, устранению мышечного спазма. Проводят массаж ежедневно, в течение 7-10 дней. Массируют сам пораженный сустав и область вокруг него.
Лечебная гимнастика необходима для восстановления объёма движений, профилактики развития контрактур. Упражнения выполняются в зависимости от вида поврежденного сустава. Гимнастикой рекомендуется заниматься длительно, в течение нескольких месяцев.
Народное лечение носит симптоматический характер. Для облегчения болевых ощущений используют различные компрессы, настойки для растирания, средства для приёма внутрь:
- Компресс из натертого картофеля, накладывают на 20-30 минут;
- Прикладывание капустного листа;
- Компресс из мумия или прополиса;
- Натирание сустава барсучьим или медвежьим жиром.
При появлении аллергических реакций лечение народными средствами следует прекратить.
Клиническая картина
Профилактика
Отек правой стопы
Меры профилактики
Инфекционные заболевания не только подрывают иммунитет больного и подразумевают длительное лечение, но и могут угрожать серьезными осложнениями. Одной из опасностей, которую несет в себе инфекционные заболевания, является реактивный артрит. Это заболевание приводит не только к воспалению различных суставов, но и внутренних органов.
Заболевание может протекать в острой форме, а может развиваться постепенно. Так же проявляют себя и симптомы, которые могут охватить все пораженные участки тела, а могут проявляться избирательно. В группе риска находятся мужчины зрелого возраста и имеющие регулярный секс.
Инфекции, провоцирующие болезнь
- инфекции, передающиеся половым путем (хламидиоз– наиболее распространенное заболевание этого класса );
- инфекции, которые стали причиной заболеваний дыхательных путей (бронхит, воспаление лёгких );
- инфекции в желудочно-кишечном тракте, вследствие которого наступило отравление (сальмонеллез, инфицирование кишечной палочкой ).
Реже реактивной артропатии суставов возникает из-за вирусной атаки и после перенесенных заболеваний. Такими заболеваниями могут стать герпес, краснуха и другие всевозможные энтеровирусы.
Эти три группы возбудителей и формируют подавляющую часть причин, которые провоцируют болезнь
Особенности заболевания
От инфекционных заболеваний, к сожалению, не застрахован никто. Как уже было упомянуто выше, мужчины больше женщин предрасположены к развитию у них реактивного артрита. Женщины от этого недуга страдают гораздо реже, и протекает он у них в менее тяжелой форме. У детей реактивный артрит так же встречается крайне редкой и носит инфекционный характер.

Наибольшую опасность в себе таят хламидийные инфекции, которые как раз и встречаются у мужчин гораздо чаще. Инфицирование пищеварительной системы будут на втором месте после хламидийной инфекции. Последствием таких инфекций может быть воспаление хрящевой ткани.
Так же ученым удалось выделить ген, который в большей степени отвечает за предрасположенность к этому заболеванию. Он носит название HLA-B27. Люди, рожденные с этим геном, имеют риск заболеть реактивным артритом в десятки раз чаще.
Особенности заболевания в детском возрасте
Реактивная артропатия у детей вследствие урогенитальной хламидийной инфекции имеет вялое подострое течение. Развивается через одну-три недели от начала уретрита. Проявляется повышением температуры тела до субфебрильных цифр (до 38 градусов по Цельсию), общей слабостью.
Клинические признаки выражены в слабой степени. Для детей с реактивной артропатией свойственны явления конъюнктивита, увеита или иридоциклита. Хламидийная мочеполовая инфекция у мальчиков проявляется в виде фимоза (затруднение обнажения головки полового члена в связи с сужением крайней плоти) или язвочек на головке полового члена, иногда наблюдается стертое течение.
Для девочек свойственно протекание хламидиоза в виде вульвита, вульвовагинита, цистита. Появление болей в суставах и мышцах обычно наступает после начала глазных симптомов. Реактивная артропатия в большинстве случаев поражает суставы нижней конечности.
Ребенок порой и не предъявляет жалоб, так как процесс протекает вяло, и болевой синдром имеет слабую выраженность. Родители отмечают снижение активности малыша, сопутствующие симптомы (явления конъюнктивита, уретрита, повышения температуры тела).

К сожалению, артропатии не имеют определенного возраста и у детей они возникают почти так же часто, как и у взрослых. Однако причины их появления немного другие. В большинстве случаев поражения суставов у детей вызывают:
- Вирусные заболевания, например, краснуха, ветрянка или паротит.
- Бруцеллез или болезнь Лайма, возникающая из-за укуса иксодового клеща.
- Системные заболевания кровеносных сосудов.
- Аллергические заболевания, особенно спровоцированные приемом медикаментов.
- Нервно-артрический диатез, особое состояние, которое может возникать у детей с нарушенным обменом веществ и повышенной нервной возбудимостью.
Согласно статистике, чаще всего артропатия развивается у детей в возрасте десяти лет и старше. Вызывают её в основном аллергены, инфекции или вирусы.
В отличие от взрослых, у детей артропатии протекают почти безболезненно. В этом и заключается их основная опасность. Обычно возникает общее ухудшение самочувствия и повышение температуры, истинную причину которых установить достаточно сложно.
А вот суставы могут беспокоить только при движении и проходить самостоятельно в покое. Опасны артропатии у детей еще и тем, что довольно быстро могут спровоцировать разрушение и деформацию еще не сформировавшихся до конца суставов.
Появляется она исключительно в промежутке возраста от полугода до 16 лет. Начинается внезапно, с высокой температуры, поражения лимфатических узлов, высыпаний на коже и лейкоза. Точной причины этой патологии до сих пор не выявлено.
Артропатия, к сожалению, не имеет определенного возраста, она встречается так же часто у маленьких пациентов, как и у взрослых. Правда, причины ее возникновения немного отличаются. Во многих случаях изменение сустава у детей возникает вследствие определенных недугов:
- аллергические патологии, особенно из-за приема лекарственных средств;
- клещевой боррелиоз или бруцеллез;
- вирусные инфекции – паротит, краснуха либо ветрянка;
- нервно-артрический диатез, возникающий у малышей с повышенной нервной возбудимостью и нарушенным метаболизмом;
- болезни кровеносных сосудов.
По статистике, чаще всего артропатия суставов появляется у маленьких пациентов в возрасте 10 лет и старше. Заболевание у них протекает практически безболезненно, что затрудняет диагностику. Как правило, при поражении суставов у ребенка повышается температура и ухудшается общее самочувствие, колено же беспокоит лишь при движении и, как правило, самостоятельно проходит в состоянии покоя.
Опасность артропатии у детей еще и в том, что она быстро может деформировать и разрушить не сформировавшийся до конца сустав. Ко всему прочему, у маленьких пациентов встречается особая форма суставного заболевания — ювенильная ревматоидная артропатия.
Болезнь эта возникает только до 16 лет. При таком недуге характерны следующие симптомы: высыпания на кожных покровах, поражения лимфатических узлов, лейкоз и высокая температура. Причина появления названной патологии до сих пор не известна.
В некоторых случаях подобный вид артрита у малышей проходит самостоятельно, а в остальных выздоровление наступает лишь спустя 6-9 месяцев лечебных процедур.

Дети также рискуют заболеть артропатией суставов, как и взрослые, но обычно этому способствуют другие причины. Это может быть вирус, бруцеллез, болезнь Лайма (результат укуса клеща), системные патологии сосудов, аллергия и нервно-артритический диатез.
Проявление у детей происходит в промежутке от полутора до шестнадцати лет и имеет внезапное начало с лихорадкой и увеличением лимфатических узлов, а также иногда возникает сыпь на кожных покровах.
Клиническая картина
- устранение возбудителя из организма;
- предотвращение симптомов;
- сбережение адекватности иммунных реакций.
Так как инфекция размещается внутриклеточно, антибиотики в большинстве случаев становятся бессильными, потому что проникнуть в клетку они не могут. Поэтому существуют препараты для удаления хламидий прямо из клетки.
Реактивная артропатия у детей развивается довольно быстро, потому чтобы сберечь их здоровье, назначается комплекс препаратов:
- Этиотропное лечение. Этот метод предусматривает наличие в программе антибиотиков, которые могут воздействовать на находящиеся внутри клетки возбудители. Дозировку назначают в соответствии с возрастом, но цикл длится не менее 10 дней. В сложных случаях 15-20 суток.
- Патогенетическое лечение. Прописываются иммуномодулирующие и иммуностимулирующие препараты для стимуляции активности иммунной системы. Эти лекарства применяются вместе с антибиотиками по указанной врачом схеме.
- Симптоматическое лечение. Используются либо нестероидные противовоспалительные медикаменты, либо стероидные гормоны, но в более кратком курсе. Если клиническая и лабораторная активность воспаления слишком высокая, назначаются иммуносупрессивные препараты. Из-за вреда для организма делается это только в крайних случаях.
Дети, у которых артропатия имеет острую форму, должны проходить стационарное лечение под тщательным наблюдением ревматолога. Он же назначает терапию в зависимости от симптомов и состояния иммунной системы, рассматривая все причины появления болезни.
Профилактика
Знать о том, когда и чем может заболеть ребенок, невозможно, поэтому следует максимально оберегать его от окружающей инфекции. Но предотвратить попадание бактерий в организм полностью – задача не из легких. Существуют несколько способов, которые исключат возможные причины заболевания:
- Прежде чем забеременеть, матери нужно пройти обследование на наличие хламидий в организме. Если они будут обнаружены, женщине требуется пройти курс терапии. Делается это с целью предотвратить заражение чада внутриутробно.
- Родители должны своевременно провериться и вылечиться от хронических инфекций, чтобы не заразить наследников.
- Важно с детства приучить детей к гигиене.
- Делать прививки домашним животным.
- В подростковом возврате обучить правильной половой гигиене.
- Закаливать, правильно кормить, приучать к режиму – делать всё для укрепления иммунитета детей.
Приучение к здоровому образу жизни – обязанность каждого родителя, которая в будущем положительно отразится на здоровье молодых людей. Профилактику стоит проводить не только после болезни, а на протяжении всей жизни – это защитит не только от артрита, а и от других заболеваний.
На фото поражение коленей при заболевании
Причины и особенности развития реактивного артрита в детском возрасте
Как и у взрослых, у детей данная патология развивается после перенесенных заболеваний, в основном воспалительного характера. Чаще всего реактивный артрит провоцируется хламидийной инфекцией, немного реже – бактериями, вызывающими энтероколит (воспаление желудочно-кишечного тракта).
В отличие от взрослых, заражающихся в основном через сексуальные контакты, в детский организм инфекция попадает иными путями: от домашних животных (кошек и собак), птиц и больных людей. Ребенок чаще заражается от взрослых, чем от своих сверстников, но распространение инфекции в детских коллективах тоже встречается.
Возбудитель может попасть в организм через грязные руки, предметы, пищу и даже воздух. Малыши нередко получают хламидиоз внутриутробно – “в награду” от мамы. Болезнь может долго дремать в организме и дать о себе знать спустя годы после заражения, когда иммунитет ослабнет ( например, после перенесенной простуды).
Проявления реактивного артрита у детей имеют свои особенности. Развитие синдрома Рейтера (одна из форм клинического течения заболевания, проявляющаяся триадой симптомов: конъюнктивитом, уретритом и артритом), протекает менее выражено, чем у взрослых.
Поражение глаз в виде конъюнктивита нередко носит хронический характер и может возникать на несколько лет раньше, чем непосредственно артрит. Зачастую и родители, и детские врачи принимают конъюнктивит за проявление аллергии и не проводят должного обследования ребенка, особенно если при этом нет других симптомов.
Симптомы поражения мочеполовой системы могут быть ярче, чем у взрослых, а воспаление суставов – наоборот, протекать без выраженной боли. Несмотря на то, что половым путем дети, как правило, не заражаются, к уретриту (одному из важнейших симптомов триады Рейтера) часто присоединяется воспаление половых органов: баланиты у мальчиков и вульвовагиниты у девочек.
- При выяснении анамнеза оказывается, что за 1–3 недели до воспаления сустава ребенок перенес острое заболевание дыхательных путей, мочеполовой системы или кишечную инфекцию.
- Реактивный артрит не поражает много суставов, обычно один или два (до четырех).
- Несимметричный характер поражения.
- Чаще страдают суставы ног, особенно ступней. Палец так отекает, что напоминает сосиску и имеет синюшную окраску.
- Начало болезни острое, характерна лихорадка, слабость, отказ от игр.
- Выраженная боль в суставе. Ребенок прихрамывает (при поражении суставов ноги), держит ручку в здоровой (при артрите сочленений руки).
- Покраснение кожи в области сустава, отек и местное повышение температуры.
- Баллотирование надколенника, он как бы приподнят скопившейся в суставной полости жидкостью.
- Воспаление сухожилий у мест их крепления к кости (энтезопатия). Особенно часто страдает пяточный бугор, области остистых отростков позвоночника, подвздошных костей.
- Возможны боли в позвоночнике.
- В некоторых случаях бывает сыпь на коже, эрозии слизистой оболочки рта, воспаление наружных половых органов, глаз, сердца, периферических нервов. Синдром Рейтера – это уретрит (воспаление мочеиспускательного канала), конъюнктивит (слизистой глаза) и артрит.
- Длительность болезни от нескольких дней до нескольких недель. У некоторых детей заболевание становится хроническим.
Предполагаемые причины развития
- хламидийной мочеполовой инфекции;
- того или иного энтеробактериоза (сальмонеллез, дизентерия, иерсиниоз и др.);
- трахеита, бронхита, пневмонии хламидийной или микоплазменной природы.
Если возбудитель не найден, выставляется диагноз «неуточненная реактивная артропатия». На антигены вышеупомянутых микробов иммунная система вырабатывает специфические антитела. Люди, которые являются носителями HLA-B27, имеют схожее с антигенами патогенных микроорганизмов строение клеточного белка.
Антитела с антигенами образуют иммунокомплексы, которые откладываются на синовиальной оболочке суставов и вызывают воспаление тканей, образующих сустав. В большей степени подвержены заболеванию лица мужского пола в возрасте от двадцати до сорока лет.
Признаки болезни
Артропатии относятся к тем коварным патологиям, которые длительное время могут никак себя не проявлять. Особенно такое поведение характерно для реактивной артропатии, первые симптомы которой могут возникнуть через месяц после перенесённого инфекционного или вирусного заболевания.
Симптомы заболевания могут быть общими, характерными для всех форм и специфическими, появляющимися в зависимости от того, какая именно патология явилась причиной. Общими симптомами будут:
- Боль, которая, в отличие от других патологий суставов, может не утихать в состоянии покоя или ночью во время сна.
- Скованность движений, наиболее остро проявляющаяся в утренние часы или после состояния покоя.
- Отек и покраснение суставов, иногда сопровождающееся местным повышением температуры.
- Скопление в пораженном суставе жидкости.
Помимо общих симптомов, для каждой из форм артропатий характерны свои особенности. Например, артропатии, вызванные аллергией, будут сопровождаться сыпью на коже, кашлем и насморком. При эндокринных нарушениях будет возникать хруст в суставах и боли в мышцах.
Артропатия, симптомы которой способны нарастать за считанные часы или дни, имеет острое начало и развитие. При этом происходит деформация коленного сустава, к тому же, как правило, отмечается выхождение жидкости в окружающие структуры ткани и в собственную полость сустава.

Следует упомянуть, говоря о диагнозе “артропатия”, что это такое заболевание, которое может привести в итоге к разрушению хрящевой или костной ткани. Но, несмотря на упомянутые изменения, сильных болевых ощущений, как при остальных патологиях коленных суставов, не наблюдается.
В пораженном суставе объем движения сначала ограничен, однако в дальнейшем, при сильном разрушении, не исключены вывихи. Вот почему так важно начать своевременное лечение, в противном случае колено может перестать выполнять свою функцию, приводя к инвалидности.
Иногда при таком заболевании у больных поднимается температура тела, а при прощупывании сустава появляются болевые ощущения разной интенсивности, в зависимости от стадии патологии. Кожа в пораженном месте становится горячей на ощупь.
Описываемый недуг может протекать в легкой, средней или тяжелой форме. В первом случае пациент практически не страдает от скованности колена, он без труда передвигается и боль ощущает только при больших нагрузках.
Симптомы реактивной артропатии зависят от количества образованных антител. Если система иммунитета вырабатывает их в большом количестве, то клиника развивается быстро, имеет яркие проявления. При ослабленном иммунитете патологический процесс протекает вяло.
Пациент предъявляет жалобы на боль, отечность, утреннюю скованность в пораженных суставах. При объективном исследовании врач отмечает локальное повышение температуры и усиление болевого синдрома при пальпации, миалгию (боль в мышцах).
Важным отличительным признаком является односторонний характер процесса. Чаще других поражаются коленные, голеностопные, предплюсневые, плюснефаланговые и межфаланговые суставы.
Суставной синдром может сопровождаться конъюнктивитом, уретритом, язвенным стоматитом, кератодермией (повышенное ороговение кожи в области ладоней и стоп). Реактивный артрит иногда протекает в виде синдрома Рейтера (сочетание артрита с конъюнктивитом и уретритом).
Эта классическая триада признаков в настоящее время обнаруживается очень редко. Симптомы и лечение зависят от причины патологии, степени выраженности иммунологических реакций, наличия сопутствующих заболеваний.
Симптомы артропатии могут длительное время не проявлять себя никаким образом. Особенно такое характерно для реактивного патологического процесса.
Симптомы могут отличаться в зависимости от причины возникновения, но есть и общие для всех проявления. Среди них:
- не утихающая в любое время суток боль;
- скованные движения после длительного отдыха;
- отек суставов и красная кожа над ними, а также повышение температуры локально над суставом;
- скопление в суставе излишней жидкости.
Причины и симптомы болезни.
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%.
Склонность к развитию РА обусловлена генетически и связана с наличием у человека так называемого антигена гистосовместимости HLA B27.

Непосредственные причины РА:
- мочеполовая инфекция (хламидии, уреаплазма);
- кишечная инфекция (шигеллы, сальмонеллы, кампилобактер, иерсинии);
- поражение дыхательных путей (микоплазма и особый вид хламидий — Clamidia pneumoniae).
Большинство случаев РА у детей вызвано хламидийной инфекцией. Она может попасть в организм ребенка воздушно-капельным, контактно-бытовым путем или с частицами пыли, а также при прохождении через родовые пути. Половой путь передачи может наблюдаться у подростков.
Хламидии в организме быстро попадают внутрь клеток, где сохраняются в течение длительного времени. Часто у таких пациентов изменен иммунный ответ, что способствует хронизации заболевания. При наличии генетической предрасположенности у ребенка с хронической хламидийной инфекцией развивается РА.
Развитие РА после кишечной инфекции тоже связано с генетическими изменениями, а также с перекрестной реакцией организма на антигены бактерий и ткани собственного организма.
Клиническая картина

Классическим проявлением РА у детей является синдром Рейтера: уретрит, конъюнктивит, артрит. Он начинается через 14 – 28 дней после перенесенной инфекции. Вначале развивается поражение мочеполовой системы, затем глаз, а потом и суставов.
Урогенитальные симптомы выражены незначительно. У мальчиков возникает воспаление крайней плоти, появляется фимоз. У девочек развивается вульвит, вульвовагинит, цистит, в моче обнаруживаются лейкоциты.
Поражение глаз чаще проявляется конъюнктивитом, который быстро проходит, но склонен к рецидивированию. Иерсиниоз служит причиной тяжелого гнойного воспаления. Примерно у трети всех больных развивается иридоциклит, осложнением которого может стать потеря зрения. Такие признаки также могут развиваться задолго до поражения суставов.
Артрит поражает один или несколько суставов нижних конечностей: коленные, голеностопные, суставы пальцев стоп. Он развивается остро, иногда сопровождается лихорадкой, покраснением кожи над суставами, их отечностью.
В других случаях проявления артрита не так выражены, но постоянно рецидивируют. Типичным является поражение первого пальца, «сосискообразная» деформация пальцев стоп за счет отека и покраснения кожи.
У мальчиков-подростков довольно часто присоединяются боли в местах прикрепления сухожилий, болезненность в пятке, скованность в шейном отделе позвоночника и в пояснице, поражение илеосакральных сочленений. У таких больных высок риск развития ювенильного анкилозирующего спондилоартрита.
Дополнительными признаками РА у детей служат изменения кожи ладоней и стоп (кератодермия), псориазоподобная сыпь, а также язвенное поражение полости рта (гингивит, стоматит), которое часто остается незамеченным.
В тяжелых случаях поражаются лимфоузлы, печень, селезенка, сердце, аорта.Иногда РА проявляется лишь суставным синдромом без поражения глаз и мочевыводящих путей. В этом случае диагностика его затруднена.

При затяжном (от 6 месяцев до года) или хроническом (более года) течении у детей возникает поражение позвоночника, суставов верхних конечностей. Артрит чаще становится симметричным. У таких детей вероятно развитие ювенильного анкилозирующего спондилоартрита.
Диагностика РА основана на выявлении возбудителей или антител к ним, характерной клинической картине с внесуставными проявлениями. Дифференцировать РА необходимо с инфекционными артритами (вирусный, туберкулезный, постстрептококковый, септический, болезнь Лайма), ювенильным ревматоидным артритом, ювенильным анкилозирующим спондилоартритом, ортопедическими заболеваниями (болезни Пертеса, Осгуд-Шлаттера, Кальве).
Для лечения хламидийной инфекции у детей чаще всего применяют антибиотики из группы макролидов (азитромицин, спирамицин, рокситромицин, джозамицин, кларитромицин) в течение 7 – 10 дней.
У детей старше 10 лет допустимо назначение фторхинолонов или доксициклина.При кишечных инфекциях используются аминогликозиды (амикацин, гентамицин), а у детей старше 12 лет – фторхинолоны.
При хроническом хламидийном артрите наблюдается недостаточная активность иммунитета, поэтому в схемы лечения включают иммуномодуляторы (ликопид, тактивин).
Для уменьшения боли и отека суставов назначают нестероидные противовоспалительные препараты (диклофенак, ибупрофен, нимесулид). Индометацин назначать детям не рекомендуется.
В период обострения артрита можно вводить глюкокортикостероидные гормоны в полость пораженного сустава. Этот метод помогает быстро подавить клинические признаки воспаления.
В тяжелых случаях применяется пульс-терапия глюкокортикостероидами или назначение иммунодепрессантов.
РА у детей чаще всего заканчивается выздоровлением. В более тяжелых случаях, особенно на фоне генетической предрасположенности, развивается хронический РА или ювенильный анкилозирующий спондилоартрит.
Болезнь суставов в подростковом возрасте переносят 80-100 человек на каждые 100 тысяч, основная доля которых припадает на мальчиков. У взрослых же реактивная артропатия встречается в несколько раз реже.
Причины возникновения болезни реактивный артрит у детей
Дети болеют часто, а в момент ослабления иммунной системы молодой организм открывается для всевозможных патологий, в том числе и для артрита. Источником заболевания является патологическая реакция, появляющаяся в момент внедрения микроба в организм. Чаще всего заражение происходит из-за хламидиозной инфекции или вызывающих энтероколит бактерий.
Источником заражения взрослых в большинстве случаев становятся сексуальные отношения. Для детей же переносчиками инфекции являются домашние животные, птицы или больные люди. Заражение происходит в основном не от ровесников, а от взрослых. Но стоит быть осторожным и в детских садах, школах.
Вредоносные микроорганизмы попадают в тело через:
- носоглотку;
- желудочно-кишечный тракт;
- урогенитальный тракт.
Инфекция, провоцирующая реактивный артрит, попадает в организм через грязную пищу, не помытые руки, игрушки и другие предметы. Ещё одним из носителей может стать сама мама, передавшая болезнь по наследству.
Проявляется артропатия у детей синдромом Рейтера, включающим в себя конъюнктивит, артрит и уретрит. Менее опасен он для детей, чем для взрослых. Конъюнктивит на глазах может возникнуть и при аллергии, но и в таком случае необходимо провести должное обследование. Осмотр не повредит, даже если нету других симптомов артропатии.
Могут воспалятся органы мочеполовой системы, причем у детей это проходит сложнее, а вот с суставами это будет протекать почти безболезненно. При уретрите воспаляются половые органы ребенка. У мальчиков начало болезни заключается в признаках баланита, синехий, фимоза.
Лечение может вызвать осложнения в зрительной системе. Поэтому нужно уделить особое внимание антибактериальной терапии и её правильности, изучив все побочные воздействия. Если провести не верное лечение, то может возникнуть иридоциклит, последствия которого ведут к развитию слепоты, а остановить её почти невозможно.
Все симптомы заключаются в общем ухудшении самочувствия заболевшего. Это высокая температура, держащаяся до 7-8 дней, интоксикация, кератит, склерит. Названные симптомы могут проявляться как по очереди, так и одновременно.
При поражении суставов, отекают находящиеся рядом ткани и формируется выпот в суставной полости, вследствие этого активизируется дефигурация. Постоянные боли могут наблюдаться в спокойном состоянии, при попытках активных движений возникают резкие покраснения на коже и повышение температуры тела.
Воспаляются суставы на коленях, голеностопах, больших пальцах стопы и крестово-подвздошных связках. Эти симптомы наиболее выражены и переносятся очень сложно, имеют тяжелые последствия, требуют срочного лечения.
Артропатия характерна болезненностью в месте, где сухожилие прикрепляется к костям. При этом развиваются энтезопатия и энтезит. Реактивный артрит можно диагностировать по болям в пятке, причем это свойственно для любого возраста.
Диагностика и лечение
Обращая внимание на огромное количество клинических заболеваний у детей, а также на отсутствие ярко выраженных симптомов, единственным вариантом верной диагностики является полное иммунологическое обследование.
Чтобы подтвердить реактивный артрит, нужно обнаружить в составе крови антитела к хламидиям и прочим возбудителям. Ещё важно учитывать то, что артропатия может начаться только если ребёнком было перенесено другое подавляющее иммунитет острое заболевание не более, чем 4 недели назад.
Хламидия представляет собой микроорганизм, который при проникновении внутрь разрушает прилегающие тканевые клетки. Для борьбы с этой инфекцией подбирается подходящий препарат, помогающий иммунной системе.
Его задание заключается в разрушении возбудителя, остановке деятельности инфекции и освобождении от неё организма. Эта борьба с простым микробом образовывает иммунные комплексы, которые в свою очередь провоцируют возникновение артропатии.
Прогноз и последствия
Осложнения развиваются редко. Обычно это стойкая деформация сустава или образование контрактуры.
Прогноз благоприятнее при воспалительном типе заболевания. После устранения основного заболевания наступает полное выздоровление. При дегенеративных процессах — при заболеваниях внутренних органов, эндокринной патологии — прогноз хуже. Развиваются стойкие деформации суставов, приводящие к нарушению двигательной функции.
Артропатии суставов – это группа вторичных патологий, сопровождающих различные заболевания. Имеют воспалительный и дегенеративный характер. Могут поражаться различные суставы. Основным проявлением становится боль. Лечение артропатии зависит от характера основного заболевания.
Прогноз и последствия

Если все диагностические мероприятия были проведены вовремя и пациент точно выполняет все врачебные рекомендации, то прогноз относительно жизни благоприятный. При устранении болезни, послужившей причиной развития артропатии, суставы также приходят в нормальное состояние.
Даже если основное заболевание не может быть излечено полностью, то правильное лечение адекватными дозами медикаментов позволяет держать болезнь под контролем и не допускать разрушения суставных тканей.
Благоприятный при вовремя назначенной терапии. При отсутствии или неадекватно подобранном лечении возможна хронизация патологии. Заболевание приобретает подострое течение с частыми периодами обострения.
Наиболее подвержены данному осложнению пациенты, имеющие генетическую предрасположенность к реактивному артриту. Заболевание не приводит к развитию контрактуры (полной неподвижности суставов). У пациента может сохраняться болевой синдром и некоторая тугоподвижность. При сопутствующем поражении глаз в тяжелых случаях наступает снижение зрения.
Профилактика
Чтобы избежать реактивного артрита, нужно:
- использовать барьерные методы контрацепции;
- не заниматься самолечением дыхательных, кишечных и мочеполовых инфекций;
- предупреждать врача перед введением той или иной прививочной вакцины о перенесенном реактивном артрите;
- соблюдать правила личной гигиены и приготовления пищи;
- употреблять продукты в пищу после термической обработки.
Меры по предупреждению болезни:
- Своевременное лечение инфекционных болезней.
- Выявление гена HLA-В27 у родителей при подозрении на генетическую предрасположенность.
- Предупреждение развития ЗППП у беременных и женщин, планирующих зачатие ребенка или их своевременная терапия.
- Занятие спортом, ведение здорового образа жизни.
- Соблюдение личной гигиены и поддержание чистоты в доме.
- Правильное питание.
- Регулярные профосмотры ребенка у педиатра.
Профилактика
Отек правой стопы
Меры профилактики
Симптомы
Клиническая картина
Профилактика
Поражения суставов при заболевании
В воспалительный процесс чаще вовлекаются колени, голеностопные суставы, крестцово-поясничный отдел позвоночника и плюснефаланговое сочленение большого пальца стопы (привлечь внимание может “косточка” в районе большого пальца).
Реже поражаются мелкие суставы кистей. При этом пальцы рук отекают и краснеют, как говорят специалисты – принимают вид сосисок.
Болезненность при поражении суставов у детей часто возникает не при движениях, а при надавливании на сам сустав и область вокруг него, особенно на места прикрепления сухожилий мышц. Так, для реактивного артрита очень характерна болезненность в области прикрепления ахиллесова сухожилия к пяточной кости.
Для артритов у детей характерны выраженные отеки, которые скорее привлекут внимание родителей, чем жалобы на плохое самочувствие. Если артрит протекает легко – ребенок вообще может не предъявлять никаких жалоб.
Дети, склонные к ярко выраженным аллергическим реакциям, напротив, могут болеть очень тяжело: с высокой температурой и множественным поражением суставов, сопровождающимся сильными болями и отеками. У таких детей часто бывают поносы и рвота из-за вовлечения в процесс желудочно-кишечного тракта.
Поражение суставов чаще носит асимметричный характер (в отличие от ревматического артрита). Иногда в болезненный процесс вовлекается только один сустав (олигоартрит), но чаще – несколько.
Подростки старшего возраста иногда предъявляют жалобы на ограничение подвижности в позвоночнике: в пояснично-крестцовом, либо в шейном отделе. У них заболевание может принять форму ювенильного спондилоартрита, приводящего к разрушению суставов и срастанию позвонков. Такое течение болезни встречается только у мальчиков и имеет генетическую обусловленность.
В большинстве случаев при правильном лечении реактивный артрит удается победить полностью, но иногда он все же переходит в хронические формы, преследующие затем человека всю жизнь. Инвалидность развивается редко. Смертельные исходы реактивного артрита в настоящее время – исключительно редкое явление.
Отек правой стопы
Ввиду разнообразия клинических форм болезни в детском возрасте, а также множества случаев хронического течения с неярко выраженной симптоматикой, достоверным диагностическим признаком можно считать только результаты иммунологического обследования.
Подтверждением диагноза “реактивный артрит” является наличие в крови антител к хламидиям или другим возбудителям. Антитела – это особые белки, появляющиеся в сыворотке крови только при наличии в организме конкретного вида микроба.
Другой важный критерий – начало реактивного артрита через 2–4 недели после перенесенного острого заболевания.
В лечении детей с хламидийной инфекцией особую сложность представляет правильный выбор препарата. Хламидия – это микроорганизм с особыми свойствами, который проникает внутрь клеток и вызывает их повреждение продуктами своей жизнедеятельности.
Пораженные клетки стимулируют иммунную систему, которая, пытаясь освободить организм от инфекции, разрушает их и “деактивирует” возбудителя. В результате этого образуются иммунные комплексы, провоцирующие развитие реактивного артрита.
Лечение хламидийной инфекции преследует три цели:
- удаление из организма возбудителя,
- предотвращение развития неадекватной иммунной реакции,
Поскольку микроб находится внутри клетки, уничтожить его обычными антибиотиками не удается – они попросту не могут проникнуть через клеточную оболочку (мембрану). Поэтому в лечении хламидиоза используются особые препараты, способные “выудить” возбудителя из клетки.
Но все эти средства высокотоксичны и применяются в детской практике исключительно редко и только по особым показаниям. Поэтому очень важно доверить лечение вашего сына или дочери высококвалифицированному детскому ревматологу и строго следовать его рекомендациям.
Для устранения симптомов поражения суставов и других органов применяется терапия в зависимости от клиники и жалоб.
Дети с острой формой артрита обследуются и лечатся в стационаре, после чего наблюдаются у ревматолога в поликлинике.
Хламидии под микроскопом
Меры профилактики
Заболеет ребенок или нет, во многом зависит от его родителей и среды обитания. Безусловно, следует оберегать его от инфекций, но все мы понимаем, что поместить ребенка в полностью безмикробную среду – невозможно и даже вредно.
- перед планированием беременности будущей маме необходимо обследоваться на хламидиоз и при его обнаружении пройти курс терапии – это исключит внутриутробное заражение;
- своевременно выявлять и лечить хронические инфекции у взрослых членов семьи;
- приучать ваше чадо с малых лет соблюдать личную гигиену: мыть руки перед едой, не брать в рот еду и любые другие предметы, упавшие на пол (например, игрушки), и т. д.
- следить за здоровьем домашних животных и своевременно делать им прививки;
- повышать иммунитет ребенка с помощь закаливания, правильного питания, режима дня и прочего;
- обучать подростков гигиене половой жизни.
Эти меры носят не только профилактический, но и воспитательный характер – приучение к здоровому образу жизни. И соблюдать их следует не от случая к случаю или когда ребенок уже заболел, а постоянно. Ведь особая польза от профилактики может быть только тогда, когда здоровье еще не утрачено.
Методы диагностики
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Методы лечения
- Основная цель лечения – борьба с инфекционным агентом. Для этого назначаются антибиотики. Выбор антибиотика осуществляет врач исходя из того, какая инфекция у ребенка, чувствительности возбудителя, а также учитывая особенности детского организма. Используются макролиды, реже фторхинолоны. В помощь антибактериальным препаратам, чтобы снять воспаление, приходят нестероидные противовоспалительные средства (НПВС). а иногда и гормоны – глюкокортикоиды. Из НПВС применяются Мелоксикам, Диклофенак, Напроксен. Гормоны детям вводятся внутрисуставно при выраженном обострении, синовиите .
- При затяжном или хроническом течении процесса используются иммуномодуляторы – средства для нормальной работы иммунной системы (Полиоксидоний, Тактивин).
- Если же реактивный артрит постоянно обостряется, ограничена подвижность позвоночного столба, воспаляются места креплений сухожилий, то врач назначает препарат, подавляющий иммунитет, – Сульфасалазин.
- При затихании острого воспалительного процесса назначаются физиотерапевтические процедуры – электрофорез с различными лекарственными веществами, ультрафиолетовое облучение, магнитотерапия, лазеролечение, амплипульс.
- Курс лечебной физкультуры – направлен на восстановление подвижности в суставе.

Методы профилактики
Какой-либо специфической профилактики реактивного артрита не существует. К мерам предупреждения заболевания относятся:
- Ведение здорового образа жизни .
- Соблюдение ребенком правил личной гигиены (мытье рук после посещения общественных мест, перед едой).
- Своевременная санация очагов инфекции.
- Если родители больны хламидиозом, они должны лечиться.
- Выявление носителей гена HLA-В27 у родителей при планировании ребенка.
При появлении признаков реактивного артрита нельзя заниматься самолечением, следует рано обращаться к врачу.
К какому врачу обратиться
При появлении отека и боли в суставе ребенка необходимо показать ревматологу, поскольку такие симптомы могут наблюдаться при разных заболеваниях. Если одновременно поражаются глаза и уретра — следует посоветоваться с офтальмологом и урологом.

При урогенитально инфекции артропатия может развиться спустя 1-3 недели. Проявляется болезнь небольшой температурой, упадком сил и общей слабостью организма. Иногда может сопровождаться незначительным снижением веса.
Эти симптомы не имеют ярко выраженного характера и на первый взгляд можно спутать с обычным ослаблением иммунитета ребенка вызванным переутомлением либо простудными заболеваниями. Далее у ребенка может развиваться конъюнктивит, иридоциклит (при отсутствии лечения может снизиться острота зрения).
Также в симптоматике артропатии может присутствовать воспаление слизистых оболочек и поражение кожных покровов. У мальчиков это может проявляться в появлении фимоза, у девочек в виде вульвита или цистита.
И только через некоторое время в дополнение к вышеперечисленным симптомам могут присоединиться боли в области суставов. Чаще при артропатии страдают тазобедренный, и коленные суставы. Суставы на руках поражаются при артропатии очень редко.
Часто артропатия на фоне хламидной инфекции протекает без болей и скованности суставов либо с незначительными проявлениями. Но при этом характерно довольно частое повторение суставного воспаления.В случае если артропатия вызвана кишечной инфекцией, то симптомы имеют существенные отличия.
В данном случае диагностируется резкое повышение температуры тела до 38 и выше, слабость, признаки отравления. Далее появляются боли в суставах, часто довольно сильные. Вокруг суставов образуется отек, сустав может деформироваться.
А также на кожных покровах проявляются покраснения.Выделяют такие разновидности артропатии как псориатическая артропатия, пирофосфатная артропатия, диабетическая артропатия, спондилоартропатия, нейрогенная артропатия.
Симптомы артропатии сходны с рядом заболеваний поэтому для того, чтобы правильно поставить диагноз необходимо провести различные исследования. И только по результатам анализов врач уже может поставить диагноз и назначить соответствующее лечение.
Физиотерапия при поражении суставов

Артропатия, лечение которой предполагает прием разных лекарственных средств, прохождение физиотерапевтических процедур и местной терапии, требует от больного немало терпения и строгого соблюдения предписаний специалиста. При подборе тактики лечения его индивидуальный подход к каждому пациенту обязателен.
Лечить артропатию начинают с медикаментов, направленных на устранение воспаления и хламидийной инфекции, которая могла спровоцировать появление патологии. Людям с описываемым диагнозом назначают нестероидные препараты, чтобы уменьшить боль и воспалительный процесс в суставе.
Самыми распространенными среди данных медикаментов являются “Ибупрофен”, “Диклофенак”, “Пироксикам” и “Наклофен”. Но долгое бесконтрольное употребление названных средств способно привести к появлению гастропатии.
Если при лечении артропатии нестероидные препараты не помогают, то лучше переходить на глюкокортикоидные лекарственные средства. Наиболее эффективными в этом случае оказываются “Метилпреднизолон” или “Преднизолон”.
При антибиотикотерапии используют лекарственные средства из группы фторхинолов и макролидов, а также из тетрациклинового ряда: “Миноциклин”, “Спирамицин”, “Офлоксацин” и другие. Продолжительность курса лечения составляет не меньше месяца.
Но чтобы полностью избавиться от хламидий, помимо антибиотиков, рекомендуется принимать медикаменты, направленные на восстановление микрофлоры кишечника: “Аципол”, “Лактобактерин”, “Линекс” или “Бифиформ”.
При необходимости проводят и пункцию больного сустава, чтобы ввести внутрь глюкокортикоидные средства и удалить экссудат. Людям, страдающим реактивной артропатией голеностопного и коленного суставов, обычно для этого назначают “Дипросан”.
Для местной терапии используют аппликации из диметилсульфоксида, а еще противовоспалительные кремы и мази: “Долгит”, “Фастум гель”, “Диклофенак”. Возникшие на слизистых оболочках и кожных покровах патологические изменения, как правило, специального лечения не требуют.
Если патология перешла в подострую стадию, то к основной терапии добавляют занятия лечебной физкультурой, массаж и разные процедуры. Самыми эффективными в данной ситуации оказываются:
- электрофорез;
- парафиновые аппликации;
- лазеротерапия;
- магнитотерапия;
- ультрафиолетовое облучение.






Оставить комментарий