Оглавление
- 1 Вертеброгенная пояснично-крестцовая радикулопатия: современные подходы к диагностике и лечению
- 2 Виды заболевания
- 3 Лечебные процедуры
- 4 Лечение
- 5 Операция
- 6 Причины дискогенной радикулопатии поясничного отдела позвоночника
- 7 Симптомы хронической дискогенной радикулопатии пояснично-крестцового отдела позвоночника
Вертеброгенная пояснично-крестцовая радикулопатия: современные подходы к диагностике и лечению
Самое первое, что делает врач – назначает диагностические процедуры. В стандартный набор обычно входит рентгенография в передней и боковой проекции. Но такая диагностика считается только относительно важной, ведь показать, насколько именно поражены нервные корешки, она не может.
Поэтому большинство пациентов сразу же отправляются на МРТ – исследование, которое покажет и причину заболевания, и какой корешок задет, и насколько сильно страдают окружающие ткани. При невозможности сделать МРТ, проводится КТ исследование, которое помогает также довольно быстро поставить диагноз и начать правильное лечение.
Вертеброгенная пояснично-крестцовая радикулопатия – вариант боли в спине, связанный с компрессией/или ирритацией корешка спинномозгового нерва. Она характеризуется особенно интенсивной и стойкой болью, обычно сопровождающейся резким ограничением подвижности, и является наиболее частой причиной стойкой утраты трудоспособности [4, 7, 10, 15].
ЭПИДЕМИОЛОГИЯ
В течение года радикулопатия отмечается у 1–10 %взрослого населения, а кумулятивная распространенность, отражающая вероятность заболеть в течение жизни, варьирует от 1,2 до 43 % [38]. Это самая частая причина боли, вызванная поражением периферической нервной системы.
Заболеваемость мужчин и женщин примерно равна, однако ее пик у мужчин приходится на возраст от 40 до 50 лет, а у женщин – от 50 до60 лет. Факторами риска вертеброгенной радикулопатии являются занятия тяжелым физическим трудом, работа, связанная с действием вибрации, длительным нахождением в вертикальном положении или наклоном вперед, избыточный вес, курение, отягощенный семейный анамнез, наличие тревожно-депрессивных расстройств, наличие в анамнезе предшествующих эпизодов боли в пояснице [5, 7, 11, 24, 31, 35].
Самой частой причиной пояснично-крестцовой радикулопатии, особенно у лиц до 50 лет, является грыжа межпозвонкового диска. В молодом возрасте ввиду более высокого внутридискового давления пульпозное ядро легче проникает между поврежденными волокнами фиброзного кольца, что обусловливает более частое развитие дискогенной радикулопатии в этой возрастной категории.

После 50 лет радикулопатия чаще вызвана сдавлением корешка в области латерального кармана или межпозвонкового отверстия вследствие формирования остеофитов, гипертрофии суставных фасеток, связок или иных причин.
ПАТОГЕНЕЗ БОЛЕВОГО СИНДРОМА
Хотя в инициации боли при грыже диска решающую роль может играть механическая компрессия корешка и/или спинномозгового ганглия, стойкое поддержание интенсивного болевого синдрома может быть связано не столько с механическими факторами, сколько с вторичными токсическими, дизиммунными и дисметаболическими процессами, которые запускаются внедрением диска в эпидуральное пространство и воздействием материала, высвобождаемого из пульпозного ядра [2, 8, 28].
По данным клинико-нейровизуализационных сопоставлений, интенсивность боли, как и последующее ослабление боли, не коррелирует со степенью протрузии диска или механической деформацией корешка[29]. Экспериментальные данные показывают, что ключевую роль в развитии корешковой боли могут играть воспалительные изменения в компримированном корешке и спинномозговом ганглии, связанные с выделением фосфолипизы A2, оксида азота, простагландина E2, ФНО-α, интерлейкинов и т. д.
Эти вещества могут продуцироваться клетками диска и воздействовать на корешок при условии тесного контакта между ним и веществом диска. По-видимому, воспалительные процессы запускает иммунная реакция, которая в свою очередь может быть инициирована контактом двух чужеродных тканей (диск – периневральная ткань), в норме не контактирующих друг с другом.
Итогом являются ирритация нервных волокон, нарушение микроциркуляции, интра- и экстраневральный отек, изменение нейрофизиологических характеристик корешка или блокада проведения по нему, аксональная дегенерация и повреждение шванновских клеток [16, 29, 42].
Кроме того, в результате нервные волокна корешков могут становиться более сенсибилизированными к давлению. В любом случае именно важной ролью воспалительных процессов при компрессионной радикулопатии вследствие грыжи диска можно объяснить эффективность эпидурального введения кортикостероидов.
Корешковый синдром часто сопровождается формированием на периферии (в мышцах ягодицы, бедра, голени) болезненных и триггерных точек, которые могут играть самостоятельную роль в поддержании болевого синдрома [39].
Болевой синдром при вертеброгенной радикулопатии носит смешанный характер. Ноцицептивный механизм связан с раздражением ноцицепторов в наружных слоях поврежденного диска и окружающих его тканях, в том числе твердой мозговой оболочке, а также в спазмированных мышцах, иннервируемых ветвями синувертебрального нерва.
Невропатический компонент болевого синдрома связан с повреждением и ирритацией нервных волокон корешка вследствие его компрессии, воспаления, отека, ишемии, демиелинизации и аксональной дегенерации [37].
КЛИНИЧЕСКАЯ КАРТИНА
Клинически пояснично-крестцовая радикулопатия характеризуется остро или подостро развивающейся пароксизмальной (стреляющей или пронизывающей) или постоянной интенсивной болью, которая хотя бы эпизодически иррадиирует в дистальную зону дерматома (например, при приеме Лассега).
Боль может развиться внезапно – после резкого неподготовленного движения, подъема тяжести или падения. Поначалу боль может быть умеренной (обычно тупой или ноющей), но постепенно нарастает, становясь стреляющей или пронизывающей, реже – сразу же достигает максимальной интенсивности.
Если радикулопатия вызвана грыжей диска, боль, как правило, усиливается при движении, особенно при наклоне вперед, натуживании, подъеме тяжести, сидении, длительном пребывании в одной позе, кашле и чиханье, надавливании на яремные вены и ослабевает в покое, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах.
Отмечается выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа. При осмотре спина часто фиксирована в слегка согнутом положении. Нередко выявляется сколиоз, усиливающийся при наклоне вперед, но обычно пропадающий в положении лежа.
Он чаще всего обусловлен сокращением квадратной мышцы поясницы. При латеральной грыже сколиоз направлен в здоровую сторону, при парамедианной – в больную. Наклон кпереди резко ограничен и осуществляется лишь за счет тазобедренного сустава. Резко ограничен и наклон в больную сторону.
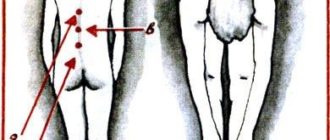
Характерно нарушение чувствительности (болевой, температурной, вибрационной и др.) в соответствующем дерматоме (в том числе в виде парестезий, гипер- или гипалгезии, аллодинии, гиперпатии), снижение или выпадение сухожильных рефлексов, замыкающихся через соответствующий сегмент спинного мозга, гипотония и слабость мышц, иннервируемых данным корешком (см. таблицу).
Локализация парестезий более точно указывает на пораженный корешок, чем зона иррадиации боли, которая отличается большой вариативностью. Поскольку в поясничном отделе позвоночника примерно в 90 % случаев грыжа диска локализуется на уровнях L4–L5 и L5–S1, в клинической практике чаще всего выявляется радикулопатия L5(около 60 % случаев) или S1 (около 30 % случаев).
Типично наличие симптомов натяжения и прежде всего симптома Лассега, однако данный симптом неспецифичен для радикулопатии. Вместе с тем онпригоден для оценки тяжести и динамики вертеброгенного болевого синдрома.
При вовлечении корешка L4 возможен «передний» симптом натяжения – симптом Вассермана: его проверяют у больного, лежащего на животе, поднимая прямую ногу вверх и разгибая бедро в тазобедренном суставе либо сгибая ногу в коленном суставе.
Слабость мышц при дискогенных радикулопатиях обычно бывает легкой. Но иногда на фоне резкого усиления корешковых болей может остро возникать выраженный парез стопы (парализующий ишиас). Развитие данного синдрома связывают с ишемией корешков L5 или S1, вызванной сдавлением питающих его сосудов (радикулоишемия). В большинстве случаев парез благополучно регрессирует в течение нескольких недель.
Острый двусторонний корешковый синдром (синдром конского хвоста) возникает редко, обычно вследствие массивной срединной (центральной) грыжи нижнепоясничного диска. Синдром проявляется быстро нарастающими двусторонними асимметричными болями в ногах, онемением и гипестезией промежности, нижним вялым парапарезом, задержкой мочеиспускания, недержанием кала. Эта клиническая ситуация требует неотложной консультации нейрохирурга.
ДИАГНОСТИКА
Диагноз радикулопатии прежде всего устанавливается на основе характерных клинических признаков: у пациента должна отмечаться боль с характерной корешковой иррадицацией плюс хотя бы один неврологический симптом, указывающий на дисфункцию корешка по типу ирритации или выпадения.
Наличие грыжи диска, стеноза корешкового канала на соответствующем уровне или иной причины компрессии корешка может быть установлено при помощи КТ или МРТ. Однако при интерпретации данных визуализации важно учитывать, что примерно у 1/3–2/3 лиц, никогда не испытывавших боли в спине, эти методы исследования выявляют те или иные изменения в пояснично-крестцовом отделе позвоночника, нередко – на нескольких уровнях.
В частности, у половины из этих лиц выявляется равномерное симметричное выпячивание диска, у четверти – фокальное или асимметричное выпячивание. С радикулопатией четко коррелирует лишь экструзия диска, под которой понимают крайнюю степень его выпячивания, когда длина выпячивания превышает ширину его основания [5, 7, 11, 35, 36].
Экстренное проведение КТ или МРТ показано при наличии симптомов компрессии корешков конского хвоста или вовлечения спинного мозга, а также при подозрении на инфекционное, опухолевое, воспалительное поражение позвоночника.
При отсутствии признаков потенциально опасных состояний КТ или МРТ целесообразно проводить при сохранении выраженного болевого синдрома на 4–6-й неделе – при решении вопроса о целесообразности оперативного лечения.
Виды заболевания
Шейная радикулопатия возникает на фоне грыжи L5 S1, дегенерации диска, протрузии позвоночника, фораминального стеноза. Данное заболевание даёт о себе знать неожиданно, выражаясь в стреляющих болях, отдающих в конечности.
Грудная возникает в районе расположения грудного позвоночного отдела. Движение туловищем и глубокий вдох увеличивают болезненные ощущения. Менее распространённый из всех видов радикулита. Факторами возникновения заболевания являются дегенеративная трансформация, грыжа дисков, различные виды остеохондроза;
Пояснично-крестцовая – наиболее распространённый вид радикулопатии опасность данного заболевания в запущенной форме оно перетекает в приобретённую форму с повторяющимися острыми приступами. Повороты туловища и резкие движения доставляют пациенту сильные приступы боли.
Поясничная радикулопатия бывает 3-х видов:
- Люмбаго – заболевание провоцируется чрезмерными физическими нагрузками, способствующие перенапряжению мышц поясницы и резким переохлаждением;
- Ишиалгия. При данной разновидности радикулопатии неприятные ощущения распространяется на тазобедренную часть постепенно доходят до нижней части ноги. Также сопровождается снижением мышечной силы, вызванное защемлением нерва крестцового сплетения. Болевые ощущения вызванные ишиасом напоминают удар током. Страдающий поясничным радикулитом испытывает трудности со сном, ощущает нестерпимую боль в сидячем положении, теряет способность производить наклоны и повороты туловищем.
- Любоишелгия. Дискогенная радикулопатия диагностируется при искажении соединительной ткани, нарастающей на межпозвоночных дисках. Происходит защемление корешков, сопровождающееся нестерпимой болью которая может не стихать в течение 24 часов.
Возможно вам нужна информация: люмбаго с ишиасом
По международному классификатору МКБ 10 радикулопатия имеет код М54.1.

Ведущую роль в этиологии большинства радикулопатий отводят поражению межпозвоночных дисков.
Наибольшую распространенность имеет первичная, или дискогенная радикулопатия, которую связывают со смещением гелеобразного содержимого межпозвонкового диска и последующим его «выпадением» в позвоночный канал, то есть появлением грыжи. «Выпавший» диск раздражает нервную оболочку.
Своеобразным продолжением предыдущей формы является вторичная, или вертеброгенная радикулопатия. В ответ на образование грыжи в нижних частях позвонковых тел, у внешних частей дисков формируются костные разрастания, напоминающие арку — остеофиты.
Дальнейшие деструктивные процессы ведут к сужению корешковых каналов. Усложняется ток питательных веществ и кислорода. Дефицит питания ведет к ишемии нервного волокна — спондилогенной радикулопатии. При отсутствии ее лечения происходит необратимое повреждение нервной оболочки с блокадой его проводимости.
Все поражения нервного волокна, вызванные межпозвоночной грыжей, сегодня называют общим термином компрессионная радикулопатия.
Компрессионная радикулопатия поражает нервные волокна
Но и здесь есть нюансы. Элементы диска редко напрямую «давят» на нервные волокна. Компрессия с последующей ишемией чаще возникает под воздействием отека, кровоизлияния, при наличии новообразований и пр.
Также отдельно выделяют хроническую радикулопатию, чаще всего пояснично-крестцовую – профессиональное заболевание, развивающееся у лиц, условия работы которых связаны с неизменной рабочей позой.
Лечебные процедуры
На данном этапе нет быстрого и эффективного лечения, способного избавить пациента от этого недуга. Связано это с локализацией процесса.
При оптимальных условиях успех в лечении вертеброгенной торакалгии можно ожидать уже в первый месяц приема препаратов.
При иных условиях лечение затягивается. Для хорошего эффекта нужно комбинировать медикаментозную терапию с физиотерапией, в частности со специальными массажами и лечебной гимнастикой.
Очень редко применяется вытяжение позвоночника, однако в последнее время данный метод часто оспаривается. Для ослабления болевого синдрома можно обратиться к иглорефлексотерапии.
Чаще всего врач-невролог назначает лечение такими препаратами:
- противовоспалительные препараты (мелоксикам, диклофенак);
- миорелаксанты (баклосан, мидокалм, сирдалуд);
- нейропротекторы (тиоктовая кислота);
- витамины группы В.

Для улучшения эффекта в схему лечения включают специальные процедуры. Пациенту не стоит отказываться от такой возможности, так как данные процедуры способствуют быстрому выздоровлению и закреплению эффекта.
Необходимо проводить процедуры в комплексе, заканчивая каждый сеанс массажем, который направлен на работу с подлопаточными мышцами и паравертебральной зоной грудного отдела.
До прохождения курса медикаментозной терапии делать лечебную зарядку не рекомендуется. Массажи увеличивают кровообращение к поврежденному корешку, что приводит к увеличению отека и усугублению состояния.
Поэтому следует пройти курс лечения, а затем прибегать к физиотерапии.
Вертеброгенная торакалгия – это состояние, требующее внимания со стороны пациента. При своевременном обнаружении и правильном, комплексном лечении можно, не теряя качество жизни, разобраться с данной проблемой.
При возникновении симптомов обязательно необходимо обратиться к специалисту для постановки диагноза и назначения индивидуального лечения.
Лечение
Радикулопатия L5 хорошо при своевременном обращении легко поддаётся лечению.
Но не стоит забывать об побочных действиях данных медикаментов. После снятия болевых ощущений, необходимо обратиться пройти комплексное обследование у специалиста, во избежания негативных последствий.
Данные исследования позволяют установить остеохондроз, меж позвонковую грыжу S1 и ряд сопутствующих заболеваний. Осмотр у невролога является обязательной процедурой, для оценки естественных рефлексов.
Консервативное лечение основано на следующих приёмах:
- Физиотерапия;
- Мануальная терапия и массаж;
- Использование специальных пластырей (Нанопласт);
- Иммобилизация позвоночного отдела;
- Растирание;
- Блокады;
- Лечебная гимнастика;
- Применение анальгетиков(Анальгин, Баралгин);
- Вытяжку позвоночника;
- Иглоукалывание.
В первые два-три дня пациенту рекомендован постельный режим. Поверхность для сна должна быть жесткой, не прогибающейся. Любой физический труд строго противопоказан. Наибольший эффект при лечении дают инъекции, при люмбоишалгии назначают витамины группы B. Для достижения полного излечения важно выявить основное заболевание.
Этап реабилитации включает в себя выполнение комплекса лечебной физкультуры под строгим контролем инструктора. Самостоятельное лечение может нанести непоправимый вред организму. Если при надлежащем соблюдении правил в течении 3-х месяцев боли не проходят, требуется оперативное вмешательство. Нейрохирургические методы лечения отвечают всем требованиям современности.
👨⚕️РЕКОМЕНДУЕМЫЕ САЙТЫ И СТАТЬИ👩⚕️
Для лечения радикулопатии поясничного отдела позвоночника может применяться несколько методик. Сразу же стоит сказать, что при обращении в городскую поликлинику вы получите исключительно симптоматическое лечение.
Назначаемые препараты предназначены для устранения симптомов и быстрейшего возвращения вас к активному труду, поскольку срок предоставления больничного листа строго регламентирован медицинскими экономическими стандартами.
Мы предлагаем лечение поясничной радикулопатии без использования фармакологических препаратов. Задействуются скрытые резервы организма. Лечение радикулопатии пояснично-крестцового отдела с помощью методик мануальной терапии основывается на восстановлении диффузного питания хряща, укрепления мышечного каркаса спины и активации резервов организма за счет воздействия на биологически активные точки на теле человека.
Курс лечения пояснично-крестцовой радикулопатии всегда разрабатывается индивидуально. Помимо проводимых сеансов терапевтического воздействия врач дает пациенту исчерпывающую информацию по поводу организации спального и рабочего места, изменения образа жизни и рациона питания.
Для лечения назначают:
-

Нейрорубин-форте лактаб
-

КомплигамВ®
-

Юнигамма
-

Церебролизат
Показать весь список
У большинства пациентов с дискогенной радикулопатией на фоне консервативной терапии удается достичь существенного ослабления и регресса болевого синдрома. Основой консервативной терапии радикулопатии, как и других вариантов боли в спине, являются нестероидные противовоспалительные препараты (НПВП), которые должны применяться с первых часов развития заболевания, предпочтительнее их парентеральное введение.

При интенсивных болях возможно применение трамадола в дозе до 300 мг/сут. Облигатным компонентом лечения должен быть короткий (7–14 дней) курс миорелаксантов (например тизанидина или толперазона).
Кортикостероиды – наиболее эффективное средство подавления воспалительной реакции, при этом предпочтительнее их эпидуральное введение, создающее более высокую локальную концентрацию.
Введение кортикостероидов вызывает существенное ослабление болевого синдрома, хотя, по-видимому, не влияет на отдаленный исход радикулопатии. Эффективность кортикостероидов выше при длительности обострения менее 3 мес.
Вводить их можно на уровне пораженного сегмента (трансламинарным или трансфораминальным способом) либо через крестцово-копчиковое или I крестцовое отверстие. Трансламинарный доступ, при котором игла вводится через паравертебральные мышцы (при парамедианном доступе) или межостистую связку (при срединном доступе), более безопасен, чем трасфораминальный доступ, при котором игла вводится через межпозвонковое отверстие.
Эпидурально лучше вводить кортикостероиды, образующие депо в месте введения, например суспензию гидрокортизона (100 мг), пролонгированный препарат метилпреднизолона (40 мг) или дипроспан. Кортикостероид вводят в одном шприце с местным анестетиком (например с 0,5% раствором новокаина).
Объем раствора, вводимого интерламинарно, обычно составляет до 10 мл, трансфораминально – до 4 мл, в крестцово-копчиковое и I крестцовое отверстие – до 20 мл. В зависимости от эффективности повторные инъекции проводятся с интервалом в несколько дней или недель.
Важное значение может иметь блокада болезненных точек и инактивация триггерных точек при наличии сопутствующего миофасциального синдрома. При вертеброгенной радикулопатии нет достаточных оснований для применения диуретиков или вазоактивных препаратов.
Тем не менее возможно применение пентоксифиллина, учитывая его способность оказывать тормозящее действие на продукцию фактора некроза опухоли-a.
Учитывая смешанный характер болевого синдрома, представляется перспективным воздействие не только на ноцицептивный, но и на невропатический компонент боли.
До сих пор эффективность средств, традиционно применяемых при невропатической боли, прежде всего антидепрессантов и антиконвульсантов, остается недостаточно доказанной. Лишь в единичных небольших исследованиях показан положительный эффект габапентина, топирамата, ламотриджина.
Условием эффективности этих средств может быть раннее начало их применения. Положительный эффект получают и при местном применении пластин с лидокаином.
Постельный режим часто неизбежен в остром периоде, но по возможности должен быть сведен к минимуму.
При радикулопатии, как и при других вариантах боли в спине, более быстрое возвращение к повседневной активности может быть фактором, предупреждающим хронизацию боли. При улучшении состояния присоединяют лечебную гимнастику, физиотерапевтические процедуры и приемы щадящей мануальной терапии, направленные на мобилизацию и релаксацию мышц, что может способствовать увеличению подвижности в позвоночнике.
Традиционно применявшаяся популярная тракция поясничного отдела оказалась неэффективной в контролируемых исследованиях. В ряде случаев она провоцирует ухудшение, так как вызывает растяжение не пораженного заблокированного сегмента (и декомпрессию корешка), а сегментов, расположенных выше и ниже.
Абсолютными показаниями к оперативному лечению является сдавление корешков конского хвоста с парезом стопы, анестезией аногенитальной области, нарушением функций тазовых органов. Показанием к операции может быть также нарастание неврологических симптомов, например слабости мышц.
Что касается других случаев, то вопросы о целесообразности, оптимальных времени и методе оперативного лечения остаются предметом дискуссии.
Недавние масштабные исследования показали, что хотя раннее оперативное лечение несомненно приводит к более быстрому ослаблению боли, спустя полгода, год и два оно не имеет преимуществ по основным показателям болевого синдрома и степени инвалидизации перед консервативной терапией и не снижает риск хронизации боли.
Выяснилось, что сроки проведения оперативного вмешательства в целом не влияют на его эффективность. В связи с этим в неосложненных случаях вертеброгенной радикулопатии решение вопроса об оперативном лечении может быть отсрочено на 6–8 нед, в течение которых должна проводиться адекватная (!
) консервативная терапия. Сохранение интенсивного корешкового болевого синдрома, резкое ограничение подвижности, резистентность к консервативным мероприятиям в эти сроки могут быть показаниями к оперативному вмешательству.
В последние годы наряду с традиционной дискэктомией применяют более щадящие методики оперативного вмешательства; микродискэктомию, лазерную декомпрессию (вапоризацию) межпозвонкового диска, высокочастотную аблацию диска и т.д.
К примеру, лазерная вапоризация потенциально эффективна при радикулопатии, связанной с грыжей межпозвонкового диска при сохранении целостности фиброзного кольца, выбуханием его не более чем на 1/3 сагиттального размера позвоночного канала (около 6 мм) и при отсутствии у пациента двигательных расстройств или симптомов компрессии корешков конского хвоста.
Малоинвазивность вмешательства расширяет круг показаний к нему. Тем не менее остается неизменным принцип: оперативному вмешательству должна предшествовать оптимальная консервативная терапия в течение не менее 6 нед.
Посмотреть профильные лечебные заведения
ЭПИДЕМИОЛОГИЯ

КЛИНИЧЕСКАЯ КАРТИНА
ДИАГНОСТИКА
По показаниям проводят рентгенографию легких, ультразвуковое исследование органов брюшной полости и малого таза, забрюшинного пространства, экскреторную урографию, ректороманоскопию. У женщин обязателен осмотр гинеколога.
Комплекс обследования может включать также клинический анализ крови и общий анализ мочи, определение содержания сахара, электролитов, азота мочевины, креатинина, кальция, фосфора, мочевой кислоты, электрофорез белков сыворотки.
У мужчин проводят тест на ПСА. Особая настороженность необходима, если боль в спине и ноге впервые появляется после 50 лет, носит прогрессирующий характер, сопровождается общей слабостью, снижением массы тела, лихорадкой и другими общими симптомами.
Операция
Вертеброгенная радикулопатия лечится в основном консервативным методом. Есть даже специально предназначенные для этого лекарства, а их назначение чётко прописано в стандартах оказания медицинской помощи.
Основными препаратами являются обезболивающие и противовоспалительные препараты. Причём в самом начале лечения применять лучше те, что выпускаются в форме инъекций, а по мере улучшения переходить на таблетки.
Основной упор делается на применение баралгина, нурофена, диклофенака, кетонала и мовалиса. Эти лекарства необходимо принимать лишь после назначения врача, так как у них немало противопоказаний и побочных эффектов. При самостоятельном назначении они могут нанести серьёзный вред.
При наличии выраженного мышечного спазма используется такое лекарство, как мидокалм. Оно должно применяться только в условиях стационара. Также обязательны к приёму средства, предназначенные для улучшения микроциркуляции в позвоночнике, — это пентоксифиллин или трентал.
Если такого лечения оказывается недостаточно, применяют лечебные блокады, при помощи которых блокируются импульсы, исходящие от повреждённого корешка. Однако такое лечение имеет симптоматический характер и никак не устраняет причину болевых ощущений. Через некоторое время все симптомы чаще всего возвращаются снова.
Если после длительного лечения лекарствами не наступает улучшения, тогда следует подумать о проведении операции. Она поможет избавиться от злокачественной или доброкачественной опухоли, которая сдавливает нервные корешки, а также от грыжи диска, которая и является основной причиной заболевания.
Назначить оперативное лечение может только врач, ведь у такого метода также имеются свои противопоказания, и здесь всё зависит от возраста, общего здоровья и от других не менее важных факторов.
Пояснично-крестцовая радикулопатия (ПКР) – один из наиболее тяжелых вариантов вертеброгенных болевых синдромов, который характеризуется особенно интенсивной и стойкой болью, обычно сопровождающейся резким ограничением подвижности.
Хотя на долю радикулопатии приходится около 5% случаев боли в спине, именно она является наиболее частой причиной стойкой утраты трудоспособности. В то время как у 90% пациентов с острой болью в спине (при включении всех ее вариантов) она самостоятельно проходит в течение 6 нед, не менее чем у 30% пациентов с радикулопатией боль сохраняется дольше.
Эпидемиология.
ПКР возникает примерно у 3–5% лиц среди населения. Заболеваемость мужчин и женщин примерно равна, однако ее пик у мужчин приходится на возраст от 40 до 50 лет, а у женщин – от 50 до 60 лет.
Риск развития вертеброгенной радикулопатии повышен у тех, кто занимается тяжелым физическим трудом, при курении, отягощенном семейном анамнезе. Регулярная физическая активность может снижать риск радикулопатии, но у тех, кто начал ею заниматься после эпизода дискогенной боли в спине, риск может повышаться.
Причины дискогенной радикулопатии поясничного отдела позвоночника
Остеохондроз разных форм главный фактор способствующий появлению радикулопатии L5. Также заболевание может развиться на фоне старых травм, отклонений внутренних органов человека, атакующих позвоночник опухолей, протекающих воспалительных процессов.
Межпозвоночная грыжа L5 S1 часто способствует образованию патологии. Межпозвоночный диск выступает в роли амортизатора, и развивающийся остеохондроз нарушает его эластичность и ведёт к дистрофическим дегенеративным изменениям, которые постепенно переходят в выпуклости диска в определённом месте.
Раздражение корешков происходит по причине стеноза позвоночного прохода или канала откуда берут своё начало нервные окончания. Форамильный стеноз поражает отдел поясницы, в котором от сдавливания страдают корешки спинного мозга, соединяющиеся в нерв крестцового сплетения.
Постоянное раздражение и воспаление корешков спинного мозга приводит к образованию хронической формы радикулопатии. Пациент испытывает дискомфорт в поясничном и шейном отделах. Продолжительное защемление нервных окончаний развивает затруднения в проводимости импульсов, ослаблению жизненных функций человека и к дистрофии мышц.

Остеохондроз, грыжи межпозвоночных дисков, сколиоз чаще всего выступают причиной грудной боли, другие заболевания – значительно реже.
Остеохондроз лидирует в списке, так как он приводит к снижению высоты межпозвонковых дисков, что в свою очередь приводит к уменьшению высоты межпозвоночных каналов и возрастанию вероятности ущемления.
Боль может локализоваться слева или справа от позвоночника, что свидетельствует об ущемлении конкретных корешков спинного мозга. Более распространенной является правостороння локализация.
Остеохондроз проявляется ноющей тупой болью, для которой характерны так называемые «прострелы». Межпозвонковые грыжи являются осложнением остеохондроза.
Например, повышение артериального давления, при отсутствии каких-либо заболеваний сердца.
Среди травм позвоночника ведущую роль играют переломы позвонков при падении с высоты, ударах и т.д. Болезнь Шейермана-Мау характеризуется нарушением процесса формирования позвонков в детском и подростковом возрасте.

Самой частой причиной ПКР является грыжа межпозвонкового диска. В молодом возрасте в виду более высокого внутридискового давления пульпозное ядро легче проникает между поврежденными волокнами фиброзного кольца, что обусловливает более частое развитие дискогенной радикулопатии.
Грыжи межпозвонковых дисков, способные компримировать корешок, условно подразделяются на 3 типа: 1) латеральные (смещаются в сторону межпозвонкового отверстия); 2) парамедианные (медиолатеральные); 3) срединные.
У пожилых людей радикулопатия чаще вызвана сдавлением корешка в области латерального кармана или межпозвонкового отверстия вследствие формирования остеофитов, гипертрофии суставных фасеток, связок или иных причин.
Дискогенная поясничная радикулопатия развивается постепенно. Патология обусловлена травматическим повреждением корешковых нервов, отходящих от спинного мозга через специальные отверстия в позвонках. Они отвечают за иннервацию разных участков тела.
Поэтому клинически их компрессия проявляется не только сильным болевым синдромом, но и неврологическими расстройствами, такими как онемение, нарушение циркуляции крови, парез мышечных волокон, расстройство функций, гиперестезия и т.д.
Радикулопатия поясничного отдела позвоночника может быть спровоцирована следующие факторами риска:
- избыточный вес, увеличивающий многократно физическую нагрузку на хрящевые межпозвоночные диски;
- малоподвижный образ жизни, отсутствие регулярных и соразмерных физических нагрузок на мышечный каркас спины;
- нарушение диффузного обмена между хрящевой тканью фиброзного кольца диска и окружающими его мышечными волокнами (является непосредственным следствием малоподвижного образа жизни);
- недостаточное употребление чистой питьевой виды, в результате чего наблюдается увеличение тромбоцитарной массы и снижение процентного соотношения плазмы, участвующей в питании хрящевой ткани;
- курение и употребление любых алкогольных напитков приводит к нарушению тонуса сосудистой стенки капиллярного кровеносного русла, в результате этого нарушается процесс микроциркуляции крови в миоцитах;
- неправильная организация пространства для работы и отдыха приводит к деформации осанки и неправильному распределению физической нагрузки по позвоночному столбу.
К непосредственным причинам повреждения и разрушения межпозвоночных дисков можно отнести подъем тяжестей, привычку сутулиться, неправильную постановку стопы, разрушение тазобедренных суставов, воспалительные процессы, системные патологии, связанные с разрушением хрящевой и соединительной ткани в организме человека.
Ряд ученых относит остеохондроз и сопутствующую ему дискогенную радикулопатию поясничного отдела позвоночника к наследуемым генетически патологиям. Если у родителей присутствует подобная болезнь, то дети с вероятностью в 50-70 % унаследуют от них генетическую предрасположенность к разрушению хрящевых межпозвоночных дисков.
Симптомы хронической дискогенной радикулопатии пояснично-крестцового отдела позвоночника
Симптомы поясничной радикулопатии длительное время могут скрываться за проявлениями соматических заболеваний внутренних органов брюшной полости. Нередко в лечебной практике встречаются случаи длительно текущего и не поддающегося терапии хронического гастрита.
Для постановки диагноза важно правильно собирать сведения об анамнезе соматической патологии. Каждый пациент должен понимать, что, если сначала появилась боль в области поясницы, а затем начались проблемы с органами брюшной полости, то корень проблем скрывается в позвоночнике.
И обследовать необходимо его. Конечно, УЗИ печени, поджелудочной железы, мочевого и желчного пузыря, колоноскопию и ретророманоскопию сделать будет не лишним. Но первичное обследование – рентгенография поясничного отдела позвоночника.
А можно сократить свой путь к выздоровлению и обратиться сразу в нашу клинику мануальной терапии. Если вас беспокоит боль в спине, чувство онемения, расстройство работы системы пищеварения, гиперестезия кожных покровов нижних конечностей и передней брюшной стенки, скованность движений и ограничение подвижности в поясничном отделе, то запишитесь к нам на первичную бесплатную консультацию.
Опытный врач невролог проведёт осмотр и с помощью мануального обследования поставит точный диагноз. После получения информации о перспективах лечения в нашей клинике мануальной терапии вы сможете принять для себя правильное решение.
Вертеброгенная радикулопатия поясничного отдела является сложным и довольно опасным заболеванием. При отсутствии своевременного лечения могут произойти необратимые патологические изменения в структуре всех внутренних органов брюшной полости. Восстановить утраченную или нарушенную иннервацию будет очень сложно.
Распознать симптомы пояснично-крестцовой радикулопатии не составит труда даже для не очень опытного врача. Эта патология проявляется в виде выраженной люмбалгии (боль в области поясницы) и ишиаса (распространение болевых ощущение по ходу ущемленного нерва).
Дискогенная радикулопатия пояснично-крестцового отдела позвоночника очень часто приводит к появлению синдрома конского хвоста. Это опасная патология, при которой ущемляется целый пучок нервного волокна.

Могут наблюдаться следующие признаки, требующие немедленного медицинского вмешательства:
- выпадение чувствительности в определённых участках передней брюшной стенки или нижних конечностей;
- выраженная мышечная слабость в одной или обеих ногах;
- сильная боль, распространяющаяся по ягодичной, бедренной области и голени к пятке;
- нарушение функции мочевого пузыря (непроизвольное мочеиспускание или его длительная задержка);
- отсутствие перистальтики кишечника.
Если присутствуют такие симптомы, то радикулопатия пояснично-крестцового отдела позвоночника требует немедленного обращения за медицинской помощью. Официальная медицина в подобных ситуациях прибегает к экстренному хирургическому вмешательству.
Наша клиника мануальной терапии предлагает пациентам обойтись без этой варварской операции. С помощью тракционного вытяжения и остеопатии наши доктора снимут компрессию с корешкового нерва и восстановят утраченную иннервацию. Затем будет предложено пройти курс лечения для полного выздоровления.
Радикулопатия (синонимы: радикулит, корешковый синдром) возникает на фоне дегенеративно-дистрофических изменений позвонков и межпозвоночных дисков. Эта патология является актуальной для изучения в наше время, ведь она поражает население всей планеты и мало зависит от возраста.
Развитие медицины позволило максимально усовершенствовать диагностику и лечение корешкового синдрома. Изучение патологии дало возможность понять механизмы развития и причины ее возникновения.

Клиницисты используют множество классификаций этого заболевания, среди которых и классификация по локализации. Итак, в зависимости от локализации выделяют 5 основных форм радикулопатии:
- шейная;
- грудная;
- поясничная;
- пояснично-крестцовая;
- смешанная.
В зависимости от поврежденных структур выделяют вертеброгенную и дискогенную формы радикулопатии. Благодаря этим классификациям разъясняется локализация и характер повреждения, который в дальнейшем привел к развитию болевого синдрома.
Сразу же стоит отметить, что боль при радикулопатии – это всего лишь один из симптомов, а не сама болезнь. Пояснично-крестцовая радикулопатия возникает чаще остальных и характеризуется повреждением позвонков или дисков. Наиболее часто болезнь затрагивает L4, L5 и S1 позвонки.
Чтобы было яснее – термин L4 означает Lumbalis 4, т.е. обозначает повреждение именно четвертого поясничного позвонка. Sacralis 1 (S1) обозначает повреждение первого крестцового позвонка. L5 – повреждение пятого поясничного позвонка и т.д.
Для эффективной постановки диагноза и последующего целенаправленного лечения необходимо рассмотреть самые частые причины возникновения корешкового синдрома. К ним относятся:
- травмы (к примеру, комплексная травма L4, L5, S1);
- рахит;
- смещения позвонков и межпозвоночных дисков;
- беременность;
- дегенеративно-дистрофические и метаболические изменения структур позвоночника (остеопорозы и остеохондрозы);
- старческий возраст;
- доброкачественные и злокачественные опухоли;
- гормональные патологии;
- аутоиммунные процессы.

Вертеброгенная и дискогенная формы радикулопатии отличаются причиной и механизмом повреждения, но имеют общий последующий патогенез.
Высокая частота возникновения пояснично-крестцовой радикулопатии объясняется тем, что на эти отделы позвоночника приходится самая тяжелая нагрузка.
Развитие патологии начинается сразу же после воздействия вредоносного фактора на спинномозговые структуры. Первым делом защемляется спинномозговой корешок, который выходит из спинномозгового канала через очень узкое отверстие.
Воспаленный спинномозговой корешок вызывает резкую боль и изменение характерных для него функций. Стоит отметить, что воспалительные процессы внутри нервного волокна обратимы.
К примеру, при одновременном ущемлении L4, L5, S1 позвонков воспалительный процесс начнется сразу же в трех парах спинномозговых нервов. Такие комплексные ущемления чреваты очень сильным болевым синдромом, который и заставит больного обратиться за профессиональной помощью.
Рассмотрим клиническую картину на примере повреждения L4, L5, S1 позвонков.
При обращении пациент будет жаловаться на очень сильную боль по ходу иннервации этих нервов. Боль будет опоясывающей – от спины до серединной линии живота. Усиливается при физических нагрузках, пальпации.
Для повреждения L4, L5, S1 позвонков характерным является сочетание двух очень сильных болевых синдромов – люмбаго и ишиаса. При этом больные характеризируют боль как «прострел», будто бы им время от времени стреляют из пистолета в спину.
При повреждении L4, L5, S1 позвонков очень часто возникают так называемые имитирующие боли. Это боли, при которых патологию можно перепутать с болью при почечной колике, аппендиците, перитоните, синдроме раздраженного кишечника. Радикулопатия L5 слева имитирует боли при почечной недостаточности.
Пояснично-крестцовая радикулопатия также характеризуется изменением кожных покровов по ходу иннервации. Кожа в области поврежденного нерва может менять свой цвет на красноватый или бледный. Также для пояснично-крестцовой радикулопатии характерны отеки и клонические судороги мышц передней стенки живота. При этом изменения чаще будут симметричными – и слева, и справа.
Диагностика корешкового синдрома не сложная. После сбора анамнеза, осмотра и пальпации следует приступить к дополнительным методам исследований. Чаще всего в клинике пользуются рентгенографией. Этот метод позволяет оценить локализацию и размеры ущерба, к примеру, L4, L5, S1 позвонков.
Также целесообразно использовать компьютерную и магнитно-резонансную томографию, лабораторные методы.
Пояснично-крестцовая радикулопатия (повреждение L4, L5, S1 позвонков) хорошо поддается лечению. Но следует понимать, что лечение корешкового синдрома напрямую зависит от этиологии и требует последовательности действий.
Первым делом необходимо избавиться от болевого синдрома. Этого можно достичь, используя нестероидные противовоспалительные средства (НПВС). Но стоит отметить, что побочные действия этих препаратов – довольно частое явление, поэтому подбор препарата и его количество должны быть рациональными.
Действие НПВС не заставит себя ждать и быстро избавит пациента от болевого синдрома в пояснично-крестцовом отделе.
Лечение будет эффективным лишь в случае четкой идентификации этиологии. Только целенаправленная этиологическая терапия избавит от заболевания.
В некоторых случаях пояснично-крестцовая радикулопатия требует оперативного лечения.
Послеоперациионный период требует полноценной реабилитации. Для этого используют ЛФК и лечебные массажи.
Боли в спине – широко распространенное явление. Такие болевые ощущения испытывает большинство людей минимум раз в жизни. У половины работающих граждан они возникают ежегодно и длятся, самое малое, один день. Вызывают их травмы, различные патологии, в том числе и радикулопатия (радикулит).






Оставить комментарий