- Основные разновидности заболевания «Дорсопатия»
- Почему возникает Дорсопатия?
- Возможные последствия
- Диагностика
- Клиническая картина
- Лечение дорсопатии лечебным противовоспалительным пластырем НАНОПЛАСТ форте
- Факторы риска
- Классификация
- Симптомы
- Как ставят диагноз?
- Комплексное лечение
- Общие группы
- Медикаментозные методы лечения
- Механизм развития
- Особенности патологии у детей
- Признаки заболевания
- Причины
- Классификация
- Общие группы
- Причины заболевания
- Лечение
- Тракционный метод
- Факторы риска
- Прогноз
- Профилактические меры
- Симптомы дорсопатии.
- Общие группы
Оглавление
- 1 Основные разновидности заболевания «Дорсопатия»
- 2 Почему возникает Дорсопатия?
- 3 Возможные последствия
- 4 Диагностика
- 5 Клиническая картина
- 6 Лечение дорсопатии лечебным противовоспалительным пластырем НАНОПЛАСТ форте
- 7 Медикаментозные методы лечения
- 8 Механизм развития
- 9 Особенности патологии у детей
- 10 Признаки заболевания
- 11 Причины
- 12 Прогноз
- 13 Профилактические меры
- 14 Симптомы дорсопатии.
Основные разновидности заболевания «Дорсопатия»
Дорсопатия может быть вызвана дегенеративными и воспалительными процессами различных структур позвоночника: межпозвонкового диска, межпозвонковых суставов, связок позвоночника, паравертебральных мышц.
Согласно международным стандартам, все виды дорсопатии можно разделить на три большие группы:
- деформирующие дорсопатии- патологические деформации позвоночного столба, обусловленные дистрофическими изменениями в межпозвонковых дисках (без нарушения целостности фиброзного кольца, без протрузий и грыж пульпозного ядра). В эту группу включаются лордоз, кифоз, сколиоз, спондилолистез (смещение одного из позвонков относительно другого), остеохондроз и подвывихи;
- спондилопатии – включают все виды воспалительных, дегенеративных и травматических спондилопатий;
- прочие дорсопатии – это дискогенные дорсопатии с прогрессирующими дегенеративно-дистрофическими изменениями в межпозвонковых дисках (фиброзном кольце и пульпозном ядре) с протрузией, межпозвонковыми грыжами, а также различные виды дорсалгий, т.е. болевые синдромы в области шеи, туловища и конечностей без смещения межпозвонковых дисков, без нарушения функций спинномозговых корешков или спинного мозга.
Основная классификация подразумевает то, что патология может делиться на три основные разновидности:
- Дорсопатия позвоночника деформирующего типа. Сюда относятся все разновидности болезней, который могут прямо или косвенно быть связанны с отклонениями позвоночника. В своем большинстве – это смещение позвоночных дисков, без нарушения их структуры. Сюда относятся такие болезни, как сколиоз, остеохондроз, кифоз и прочие;
- Заболевание дорсопатия вертеброгенного типа. Все патологии, которые связаны непосредственно с изменениями в позвонках. Здесь процесс может быть, как хроническим, так и острым. Что касается самых основных заболеваний, это в своем большинстве туберкулез, сифилис и неопределенные патологии инфекционного характера;
- Патология дискогенного типа. Сюда можно отнести заболевания, связанные со смещением позвонков, образование грыж и прочие позвоночные проблемы.
Кроме этого в медицинской практике существует такое понятие, как неуточненная дорсопатия. Сюда можно отнести все возможные болезни спинного отдела, которые не имеют четкого своего обозначения. В своем большинстве деформирующая дорсопатия неуточненная наблюдается вследствие стрессовых ситуаций, психологических травм и прочих нервных перенапряжений. Следовательно, причиной дорсопатии может быть любая неврология.
Важно понимать, что дорсопатия – это такое заболевание, которое объединяет в себе несколько недугов. Тем не менее патология разделяется врачами по временному фактору.
Она может быть:
- Острой. Длительность течения недуга составляет до 3 недель.
- Подострой. От 3 до 12 недель.
- Хронической. Длительность течения более 12 недель.
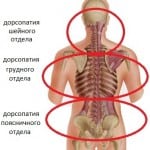
В зависимости от зоны, вовлеченной в патологический процесс, дорсопатия может быть:
- Шейной.
- Грудной.
- Поясничной.
- Полисегментарной. Считается самой тяжелой формой, так как в патологический процесс вовлекаются все отделы.
Наиболее часто диагностируется дорсопатия грудного отдела позвоночника, а также шейного и поясничного.
Почему возникает Дорсопатия?
Для заболевания характерно хроническое течение с периодическим обострением болевого синдрома. Основными причинами патологии можно назвать: остеохондроз позвоночника (дегенеративные изменения между дисками и последующая их деформация), поражения межпозвонковых суставов и связочного аппарата, миофасциальные синдромы.
Возникновению и развитию Дорсопатии способствуют следующие факторы:
- низкая двигательная активность (гиподинамия);
- дегенеративные и дистрофические процессы в позвоночнике и рядом расположенных тканях (вызванные возрастными изменениями и внешними факторами);
- нарушение осанки (сутулость, сколиоз и кифосколиоз);
- простудные заболевания;
- избыточная масса тела;
- болезни органов желудочно-кишечного тракта (на фоне скудного или однообразного питания);
- злоупотребление алкогольными напитками, курение;
- вредные пищевые привычки (частое употребление жареной, соленой, пряной и копченой пищи);
- работа в условиях низкой температуры воздуха и повышенной его влажности;
- незаметная неравномерная нагрузка на позвоночник.
Кроме этого, предпосылками заболевания может становиться продолжительное пребывание тела в физиологически неудобных для человека позах, например, за рабочим столом, рулем автомобиля или компьютером.
Повлиять на развитие болезни может плохая наследственность. Другими словами предрасположенность реализуется особенностями психогенной, гормональной, биохимической, иммунологической и соматогенной конституции, а соединительной ткани в частности.
По частоте встречаемости на первом месте стоят патологии пояснично-крестцового отдела позвоночника, а на втором – поражения шейного отдела.
Дорсопатия (от лат. dorsum – спина) – обобщенное название различных патологий позвоночника, мягких тканей спины (паравертебральных мышц, связок и т.д.).
Обобщающий признак различных видов дорсопатии – это болевые синдромы в области туловища (шейный отдел, спина, поясница), не связанные с заболеваниями внутренних органов. Причиной боли при дорсопатии являются дегенеративно-дистрофические заболевания позвоночника, а также поражения мягких тканей спины (паравертебральных мышц, связок и т.д.). Основные проявления – боли в спине и ограничение подвижности позвоночника.
Для дорсопатий характерно хроническое течение с обострением болевого синдрома.
Дорсопатия – это боль в спине. Термин применяется для обозначения симптомов, вызываемых различными дегенеративно-дистрофическими и воспалительными процессами в спине.
Дорсопатия – нередкое явление. Большинство людей хотя бы раз в жизни испытывали боль в позвоночнике. Более того, дорсопатия также является одной из наиболее распространённых причин обращения к врачу и пропусков работы.
Большинство случаев дорсопатии проходят сами по себе или же после применения простых рекомендаций по купированию болевой симптоматики. Для более серьёзных случаев существуют методы консервативной медицины. Редко пациентам с болью в позвоночнике требуется хирургическое вмешательство.
Возможные последствия
Исход заболевания напрямую зависит от своевременности обращения к врачу. При правильной диагностике и адекватном лечении прогноз в большинстве случаев благоприятный. Если же игнорировать тревожные признаки, повышается риск возникновения инвалидности вплоть до полной потери возможности совершать какие-либо движения.
Кроме того, могут развиться следующие последствия деформирующей дорсопатии:
- Болезненные ощущения хронического характера. Они постоянные и не поддаются лечению.
- Недостаточное кровоснабжение головного мозга.
- Вегетососудистая дистония.
- Паралич как нижних, так и верхних конечностей.
- Тахикардия.
Для того чтобы предупредить развитие заболевания, необходимо следовать принципам здорового питания, вести активный образ жизни, отказаться от табакокурения и чрезмерного употребления спиртосодержащих напитков.
Отказ от лечения или неправильная тактика терапии (часто наблюдается при самолечении) способны привести к усугублению состояния пациента. В этом случае начинают развиваться тяжёлые осложнения:
- Разрушение дисков, хрящевых тканей прогрессирует. Сильные боли становятся постоянными. Ситуация осложняется снижением подвижности позвонков, что в дальнейшем приводит к инвалидности.
- Нарастает симптоматика вегето-сосудистых нарушений. У больного становятся постоянными перепады давления. Периодически возникает ощущение нехватки воздуха. Пациенты мучаются от аритмии.
- Сдавливание позвоночной артерии может стать источником инсульта или ишемии мозга. Компрессия корешков в спинном мозге способна привести к полному или частичному параличу.
- У больных наблюдается стойкое снижение зрения и ухудшение слуха.
Диагностика
Дорсопатия – это не причина, а следствие проблем в позвоночнике, поэтому диагностика направлена на выявление источника боли. Первым делом необходимо посетить врача-вертебролога, который расспросит Вас о ваших симптомах, их длительности, интенсивности, а также проведёт неврологический осмотр.
Осмотр поможет определить предполагаемый источник боли, наличие мышечных спазмов, движений и поз, усиливающих или уменьшающих болевую симптоматику. Врач также проверит ваши рефлексы.
В некоторых случаях для уточнения диагноза врач может выписать направление на дополнительные исследования. К дополнительным исследованиям относятся:
- рентгенография. Рентгенография используется для оценки состояния костной ткани при подозрении на спондилез или компрессионный перелом;
- магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). Эти исследования (в особенности МРТ) позволяют диагностировать грыжу межпозвонкового диска, проблемы с костями, мышцами, мягкими тканями, связками и сухожилиями, нервами и кровеносными сосудами;
- сцинтиграфия костей. В редких случаях ваш врач может дать направление на сцинтиграфию костей позвоночника для определения наличия или отсутствия костных опухолей или компрессионного перелома, вызванного остеопорозом;
- исследование нервной проводимости (электромиография или ЭМГ). Это тест измеряет электрические импульсы, исходящие от нервов, а также мышечный ответ на эти импульсы. ЭМГ может подтвердить наличие компрессии нервного корешка из-за грыжи межпозвонкового диска или стеноза позвоночного канала.
При появлении первых тревожных признаков необходимо обратиться к врачу. В процессе приема специалист проводит первичную диагностику, включающую опрос и осмотр пациента. Врачу необходимо предоставить всю информацию относительно имеющихся признаков, давности их появления и степени выраженности.
Методы диагностики деформирующей дорсопатии:
- Анализ крови (общий и биохимический).
- Рентгенологическое исследование. С помощью снимков возможно оценить строение позвоночника и выявить нарушения.
- Ультразвуковое исследование сосудов.
- МРТ, КТ. С помощью данных методов врач получает возможность послойно рассмотреть позвонки и оценить состояние рядом расположенных тканей.
- ЭКГ. Метод необходим для подтверждения или исключения наличия патологий сердца.
На основании результатов комплексного обследования врач может поставить точный диагноз и составить максимально эффективную схему терапии.
Для определения патологии изначально доктор соберёт детальный анамнез:
- когда впервые возник дискомфорт;
- что изначально беспокоило;
- какие лекарства позволяют избавиться от боли;
- часто ли появляется дискомфорт;
- встречаются ли такие нарушения у родственников.
Следующим этапом станет осмотр, позволяющий выявить:
- различные деформации;
- нарушенную чувствительность в тканях;
- миалгии.
После этого врач может назначить проведение следующих инструментальных методов диагностики:
- Рентгенография. Снимки делаются в 2 проекциях: боковой и передней. Исследование даёт возможность обнаружить подвывихи, вывихи позвонков или переломы. На снимках видна толщина межпозвоночных дисков, лордоз, кифоз. Рентген позволяет выявить кальцификацию связок, остеопороз, сформированные остеофиты. Иногда он показывает некоторые новообразования.
- Миелография. Данное исследование подразумевает рентгенографию с использованием контрастного вещества. Процедура позволяет определить нарушения в позвоночном канале и оболочках спинного мозга.
- Рентгенография с применением функциональных проб. Это обследование характеризует патологическую подвижность позвонков и даёт представление о степени их смещения.
- УЗИ. При помощи этого метода можно определить межпозвоночные грыжи, протрузии, трещины, дегенеративные процессы. УЗИ даст представление о толщине связок, сужении позвоночного канала. Данный метод обладает невысокой информативностью.
- КТ. Исследование позволяет получить информацию о патологии в трёх проекциях. Данное исследование более информативно, чем рентген.
- МРТ. Самый надёжный и точный метод исследования. Он выявляет разнообразные патологии: новообразования, смещения, вывихи позвонков. МРТ покажет изменения в межпозвоночных дисках: протрузии, грыжи. При помощи данного обследования можно обнаружить сниженную гидратацию дисков, сужение канала, ущемление корешков.
- Ультразвуковая допплерография. Данное исследование необходимо для изучения движения кровотока с целью определения препятствий внутри сосудов.
- Электромиография. Метод характеризует степень проводимости нервно-мышечных импульсов.

Для дорсопатии шейного района свойственны симптомы, которые характерны и для достаточно тяжёлых и серьёзных патологий, таких как:
- инфаркт миокарда;
- злокачественные новообразования или доброкачественные опухоли;
- нарушение мозгового кровообращения, протекающее в острой стадии.
В связи с большим количеством заболеваний-инициаторов, в диагностике дорсопатии задействовано множество методов и технологий. На первичном приеме врач проводит опрос пациента: как давно появились признаки болезни, какие симптомы беспокоят, узнает о характере работы пациента, его возрасте, сопутствующих заболеваниях.
Затем проводится визуальный осмотр, поиск неврологических нарушений и взятие функциональных проб. Диагноз дорсопатии может быть поставлен только как предварительный. Врач объясняет пациенту, что такое дорсопатия позвоночника, и рассказывает, какие еще обследования предстоят.
Далее пациент проходит тщательное инструментальное и лабораторное обследование:
- Общий и биохимический анализ крови. В образцах можно распознать интенсивность иммуной реакции, выявить наличие воспалительного процесса, установить вид возбудителя болезни.
- Биопсия. Исследование поможет определить изменения в костных и мягких тканях позвоночника.
- Рентген. Рентгенография делается в нескольких проекциях. Это позволяет обнаружить уменьшение толщины межпозвоночных дисков, их отклонение в сторону позвоночного канала, наличие остеофитов.
- МРТ (фото). При проведении этой диагностической процедуры можно послойно изучить строение позвоночника и окружающих его тканей. Выявить степень истончения дисков и размеры их выпячивания.
Возможно, что пациента направят на консультацию к врачам узких специализаций. И только при наличии всех данных ставится окончательный диагноз.

Компьютерная томография позвоночника
Поскольку боли в спине могут быть связаны не только с дегенеративными процесами в позвоночнике, но могут обуславливаться и патологическими состояниями других органов, то есть быть вторичными, специалисту необходимо выяснить происхождение болевого синдрома, дифференцировать дорсопатию от соматической, а также онкологической патологии.
Критериями для диагностики цервикальной дорсопатии являются:
- вертеброгенность болевого синдрома;
- чувствительные нарушения в мышцах, которые иннервируются пораженным корешком;
- регистрирование нарушений данными электронейрофизиологического исследования, КТ, МРТ или рентгенографического исследования;
Клиническая картина
Дорсопатия поясничного отдела, как правило, проявляется в виде рефлекторного синдрома (практически в 90% случаев). В остальных ситуациях речь идет о компрессионном синдроме.
К рефлекторным следует относить нейродистрофические, нейрососудистые и мышечно-токсические проявления патологии. Они развиваются в результате раздражения болевых рецепторов мышечной ткани спины.
Это может происходить из-за воздействия патологических факторов: раздражение, защемление и воспаление. Синдром сопровождается непроизвольным мышечным спазмом, который уже сам по себе становится причиной боли. Как следствие, развивается так называемый замкнутый круг «боль – спазм – боль».
Компрессионный синдром при заболевании будет обусловлен механическим воздействием костных разрастаний, грыжевого выпячивания и иных патологических структур на сосуды, корешки и спинной мозг пациента.
Ввиду этого компрессионный синдром подразделяют на корешковые (ущемление спинного нерва), спинальные (компрессия спинного мозга) и нейрососудистые (компрессия артерии позвоночника) патологии.
Основным проявлением заболевания является боль. Симптомы зависят от вида поражения, стадии и локализации процесса.
Но можно выделить общие признаки:
- ноющая боль в спине;
- усиление боли при нагрузке, резких движениях, кашле, чихании;
- уменьшение размеров мышечной массы;
- снижение подвижности суставов и спазмы мышц;
- уменьшение объема движений;
- сухость кожи;
- чувство онемения в руках и ногах.
При наличии хотя бы некоторых из этих симптомов необходимо обратиться за помощью в медицинское учреждение. Поможет справиться с проблемой врач-ортопед.
Лечение дорсопатии лечебным противовоспалительным пластырем НАНОПЛАСТ форте
Большинство людей, когда впервые слышат термин ветреброгенная дорсопатия, не могут себе представить, что это заболевание – один из самых распространенных недугов современного человека.
В переводе с латыни это словосочетание означает проблему в спине, связанную с патологией в самом позвоночнике.
По статистике, четыре человека из пяти страдают болями в спине, что зачастую снижает качество жизни и даже приводит к нетрудоспособности.
Факторы риска
К факторам риска, которых желательно избегать, относят:
- Профессиональные – физически тяжелая работа, статические нагрузки, поднятие тяжестей, вынужденное положение тела, вибрация на производстве.
- Физические индивидуальные – неестественное положение тела при повышенных нагрузках, стереотипные движения.
- Травмоопасные виды спорта.
- Малоподвижный образ жизни – длительное времяпрепровождение у компьютера или телевизора.
К сожалению, некоторые факторы риска изменить невозможно:
- Возраст – начиная от 30 лет и особенно старше.
- Генетическая предрасположенность.
Классификация
По расположению:
- Шейного отдела – цервикальная;
- Грудного отдела – торакальная;
- Пояснично-крестцового отдела – люмбальная.
По происхождению (причинам):
- Смещение межпозвонкового диска: незначительное – протрузия, значительное – грыжа;
- Хроническое дегенеративно-дистрофическое изменение межпозвонковых суставов – спондилоартроз;
- Окостенение связочного аппарата позвонков – спондилез;
- Снижение плотности костной ткани позвонков – остеопороз;
- Смещение позвонка относительно соседних – спондилолистез;
- Несращение дуги позвонка – спондилолиз;
- Врожденная патология – деформации позвоночника;
- Излишняя подвижность позвоночника – нестабильность;
- Травмы позвоночника.
Симптомы
При вертеброгенной дорсопатии больных беспокоят многочисленные неприятные симптомы в спине и не только:
- Часто встречается местный болевой синдром, то есть напряжение и боль в одном или нескольких соседних сегментах позвоночника, а также в прилегающих мышцах.
- Позвоночник представляет собой единое целое, является основным каркасом спины, поэтому нарушения в одном его участке могут также вызывать нарушения и боли в удаленных сегментах.
- Через позвонки выходят спинномозговые корешки, поэтому при патологии позвоночника они могут сдавливаться. Это вызывает сильные боли и нарушения функций в том месте человеческого тела, которое иннервирует сдавленный нерв. Например, так появляются боли в голове, шее, пояснице, онемение пальцев рук или ног и так далее.
- В канале позвоночника проходит спинной мозг, поэтому возможно его сдавливание. В результате такого процесса нарушается кровообращение и проводимость спинного мозга, появляется расстройство функций внутренних органов, нарушение чувствительности ниже уровня повреждения, а также частичная или даже полная потеря двигательной активности соответствующих мышц.
Как ставят диагноз?
Диагностика вертеброгенной дорсопатии проводится с учетом клинических проявлений, истории заболевания и данных инструментально-лабораторных исследований.
При сборе анамнеза стоит обращать внимание на совокупность следующих признаков:
- возраст,
- предшествующие сильные нагрузки или травмы,
- сторону, на которой болит,
- характер болевых ощущений,
- сохранение боли при движениях, в различных позах, в покое,
- как изменяется боль в течение суток.
В дополнение к описанным методам необходимы общий анализ крови, общий анализ мочи, биохимический анализ крови.
Пациенту требуется консультация невролога и хирурга.
Комплексное лечение
Цели медицинской помощи пациентам, страдающим вертеброгенной дорсопатией:
- устранить болевой синдром,
- не допустить переход болезни в хроническую,
- провести полную реабилитацию,
- обеспечить профилактику рецидивов.
Комплекс лечения включает медикаментозную и немедикаментозную терапию, в тяжелых случаях требуется хирургическое вмешательство. Наиболее эффективно лечение, начатое в максимально ранние сроки.
При медикаментозном лечении используют:
- Нестероидные противовоспалительные препараты;
- Анальгетики;
- Миорелаксанты;
- Спазмолитики;
- Противоишемические препараты.
Немедикаментозное лечение подразумевает:
- Постельный режим от 1 до 3 суток;
- Физиотерапия;
- Рефлексотерапия;
- Мануальная терапия.
Показания к хирургическому лечению:
- Нарастающий парез;
- Нарушение чувствительности;
- Расстройство функций тазовых органов;
- Тяжелый болевой синдром.
- ← Вдовий горб и его лечение
- Вертеброгенная торакалгия →
Общие группы
Прежде всего, необходимо объяснить пациенту, что лечение будет длительным. Для снятия мышечного напряжения и болевого синдрома, связанных с цервикальной дорсопатией, назначают обезболивающие лекарства и нестероидные противовоспалительные препараты в виде внутримышечных, внутривенных инъекций, а также в виде мазей, гелей для местных процедур.
Кроме этого, назначаются физиопроцедуры (ультразвук, лазер), массаж, ЛФК (упражнения лечебной гимнастики), мануальная терапия. Значительный лечебный эффект имеет рефлексотерапия в виде курсов иглотерапии, проведенных несколько раз в течение года.

Оперативное лечение дорсопатии требуется достаточно редко. Лечение дорсопатии и её осложнений проводят обычно с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника.
Методика лечения дорсопатии в каждом конкретном случае зависит от причины и степени выраженности болевых синдромов. Оптимальным является комплексный подход, основанный на сочетании различных методов лечения. Правильный выбор методик позволяет добиться самых стойких результатов.
При лечении дорсопатии применяются следующие лекарственные средства и методы лечения:
- нестероидные противовоспалительные средства (НПВС) – применяются в стадии обострения для уменьшения боли и подавления воспалительных процессов в зоне пораженных позвонков;
- миорелаксанты – применяются при сильных мышечных спазмах, расслабляянапряженные мышцы спины, существенно снижают боль;
- тракционное лечение дорсопатии (лечение вытяжением). При применении этого метода лечения дорсопатии происходит растягивание околопозвоночных тканей, связок, мышц, в результате чего расстояние между отдельными позвонками увеличивается на 1-4 мм (в среднем на 1,5 мм). В случае компрессии нервного корешка или кровеносных сосудов в позвоночном канале грыжей диска или остеофитом вытяжение способствует уменьшению сдавливания или его полному устранению;
- успокаивающие средства также рекомендуются при лечении дорсопатии, т.к. постоянная боль приводит к взвинченности и утомлению нервной системы. Кроме того, успокаивающие препараты позволяют снизить психогенные мышечные спазмы;
- для лечения дорсопатии назначаются различные виды физиотерапевтических процедур (ультрафиолетовое облучение, дарсонвализация, электрофорез, фонофорез, воздействие магнитного поля, ультразвук, диадинамические токи, подводный душ, массаж, грязевые аппликации и др.);
- находят применение в лечении дорсопатии мануальная терапия, иглорефлексотерапия;
- после снятия болевых ощущений при лечении дорсопатии рекомендуются препараты для ускорения восстановительных процессов – биогенные стимуляторы, витамины группы В, анаболические препараты, сосудистые препараты (улучшают питание нервных корешков и кровоснабжение позвоночника). На этой стадии очень полезна и лечебная физкультура.
Важно помнить, что применяемые при терапевтическом лечении дорсопатии НПВС, анальгетики, спазмолитики эффективны, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие из этих препаратов вообще противопоказаны.
Поэтому очень важная задача – минимизировать побочные эффекты, а, следовательно, и вред, наносимый организму, не снижая эффективности лечения. В этом может помочь препарат нового поколения – обезболивающий противовоспалительный лечебный пластырь НАНОПЛАСТ форте.
Высокую эффективность при лечении многих видов дорсопатии показал лечебный обезболивающий противовоспалительный пластырь НАНОПЛАСТ форте.
Благодаря одновременному воздействию двух физиотерапевтических факторов – глубокое мягкое согревающее тепло инфракрасного излучения и воздействие магнитного поля со специально подобранными характеристиками – этот инновационный препарат позволяет снять боль и воспаление, улучшить кровообращение в пораженном участке, снизить дозу обезболивающих и противовоспалительных средств.
Лечебный обезболивающий противовоспалительный пластырь НАНОПЛАСТ форте может применяться как при комплексном лечении дорсопатии, так и при монотерапии многих видов дорсопатии. Пластырь накладывается на шейный, грудной или поясничный отдел позвоночника – в зависимости от вида заболевания и локализации боли.
Для снятия острой симптоматики при лечении дорсопатии лечебный пластырь применяют от 3 до 5 дней. Продолжительность курсового лечения – от 9 дней. Обычно рекомендуется использовать лечебный пластырь с утра на 12 часов, но возможно применять его и на ночь.
Высокая эффективность, уникальность состава, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении большинства видов дорсопатии различной этиологии.

Подробнее о НАНОПЛАСТ форте
Лечение дорсопатии, как правило, производиться консервативно. Однако, в случае достаточно сильного разрушения позвоночных дисков, требуется оперативное вмешательство.
Прежде всего необходимо максимально эффективно устранить болевое проявление. Чаще всего для этой цели используются разнообразные обезболивающие препараты. Если боль отличается очень сильной интенсивностью, стоит соблюдать постельный режим и максимально исключить разнообразные передвижения.
Если возникает дорсопатия поясничного отдела, лечение предусматривает использование нестероидных противовоспалительных средств. Однако, прежде, чем начинать такое лечение, стоит предварительно проконсультироваться с лечащим врачом. Это обусловлено тем, что, как правильно такая терапия должна быть систематической и длительной.
Медикаментозные методы лечения
Сегодня, в аптеках представлено достаточно много средств для устранения болевых ощущений в области спины. Одним из таких средств можно считать обезболивающий пластырь, который необходимо наклеить на область боли и воспаления.
- Пластырь от боли в спине Вольтарен
- Пластырь от боли в спине Нанопласт
- Пластырь от боли в спине Версатис
Кроме этого, очень сложно переоценить целесообразность приема витаминных комплексов и иммуностимулирующих средств.
Однако, стоит отметить, что для более стойкого и быстрого эффекта в комплексном лечении дорсопатии позвоночника, врачи назначают следующие процедуры:
- Физиотерапевтические процедуры;
- Массаж;
- Мануальная терапия и иглоукалывание;
- Вытяжка хребта.
Однако стоит учитывать то, что все упражнения при дорсопатии должны быть строго взвешенными, осторожными и целесообразно тренировочную программу предварительно обсудить с лечащим врачом.

Если заболевание выявляется вовремя и используются все необходимые методы лечения, в таком случае можно судить о том, что прогноз течения патологии благоприятный для пациента. Однако, в том случае, если пациент не получает надлежащего лечения дорсопатии шейного отдела или другой области, можно судить о возможной скорой инвалидности.
Что касается прочих негативных последствий патологии, то здесь можно выделить то, что очень часто пациент может столкнуться с возникновением хронической боли. Такой патологический болевой синдром ведет к тому, что боль не поддается устранению и влияет на кровеносные сосуды.
В некоторых случаях дорсопатия у детей может вести к возникновению проблем с сердечно-сосудистой системой. В большинстве случаев первыми могут страдать большие кровеносные сосуды и сердечная мышца.
Дорсопатия люмбалгия – состояние, которое не является каким-либо отдельным проявлением. Чаще всего, это понятие включает в себя самые разнообразные болезни спинного отдела и позвоночника.
Механизм развития
Человеческий позвоночник – это сложная структура, способная выдерживать существенные нагрузки. Примерно до 30 лет процессы синтеза и восстановления тканей в организме превалируют. За счет этого позвоночник справляется со значительными нагрузками.
Под воздействием различных неблагоприятных факторов выраженность процесса усиливается, ущемляются спинномозговые корешки, воспаляются окружающие ткани. Подобное состояние и является дорсопатией. Существует несколько ее видов.

О деформирующей дорсопатии принято говорить в том случае, когда в патологический процесс первоначально вовлекаются межпозвоночные диски. В большинстве случаев развитие недуга носит необратимый характер и может привести к инвалидности.
Деформирующей дорсопатии коды в МКБ-10 присвоены следующие: М40 – М43.
Особенности патологии у детей
Несмотря на то что деформирующая дорсопатия – это недуг, который в основном поражает взрослых людей, развиться он может и у любого ребенка под воздействием различных неблагоприятных факторов.
Основные причины возникновения заболевания у детей:
- Осложнения, являющиеся следствием тяжелых родов.
- Аномалии развития мускулатуры и скелета. Они носят врожденный характер.
- Различного рода травмы.
- Осложнения, возникшие вследствие перенесенных инфекционных патологий.
- Несоблюдение осанки. Как правило, оно является следствием отсутствия контроля со стороны родителей.
Если заболевание диагностировано, но при этом основная его причина неизвестна, принято говорить о неуточненной деформирующей дорсопатии у детей.
Если у ребенка нарушилась координация движений, постановка стопы, осанка, появилось плоскостопие и мышечный тонус, его необходимо показать ортопеду. Данные состояния являются симптомами дистрофических изменений в позвоночнике.
Кроме того, признаками заболевания у детей являются:
- Постоянная слабость.
- Головокружение.
- Ухудшение зрения и слуха.
- Головная боль, имеющая острый пульсирующий характер.
- Быстрое наступление утомления.
- Болезненные ощущения в области спины.
Схема лечения патологии у детей включает курс массажа, физиотерапевтические процедуры и комплекс упражнений лечебной физкультуры. Для того чтобы скорректировать осанку, ортопеды назначают ношение специальных корсетов, жилетов и воротников.
Важным этапом в лечении деформирующей дорсопатии является контроль со стороны родителей. Они постоянно должны следить за положением спины ребенка. Кроме того, необходимо регулярно выполнять с ним комплекс лечебной физкультуры, предназначенный для укрепления мышц спины.
Признаки заболевания
Основное проявление патологии — это боль. Она может быть ноющей, вызывающей постоянный дискомфорт в области шеи. Но иногда пациенты жалуются на внезапные «прострелы», спровоцированные резкими или активными движениями.

Характерными симптомами дорсопатии шейной зоны являются такие клинические признаки:
- Болевые ощущения в шее, плечевом поясе. Дискомфорт способен охватывать руки, область сердца.
- Утрата чувствительности (если патология затронула нервные корешки). Может наблюдаться онемение рук, плеч, шеи, языка. Иногда развиваются спазмы в этих тканях, параличи, парезы.
- Головная боль. Неприятные ощущения отдают в глаза, затылок, уши.
- Пониженный мышечный тонус в шее, руках.
- «Похолодание» в верхних конечностях.
- Тремор рук, головы.
- Скачки давления. Показатели периодически снижаются. Затем без причины могут повышаться.
- Нарушение сердцебиения. Появляются жалобы на тахикардию либо брадикардию.
- Покалывание, жжение в районе шеи, плеч, иногда даже рук. Пациенты ощущают «ползание мурашек» в этих зонах.
- Головокружения, сопровождающиеся шумом в ушах, резким потемнением в глазах.
- Напряжённость мышечных тканей шеи. Особенно остро скованность чувствуется утром.
Своевременное обращение к врачу-невропатологу подарит шанс длительное время наслаждаться полноценной жизнью.
Распознать Дорсопатию можно по ее характерным симптомам. Медики к ним относят:
- регулярные боли ноющего характера в спине, болезненность, напряжение в надплечьях, конечностях и шее (особенно на стороне поражения);
- усиление боли во время резких движений, поднятия тяжелых предметов, физической нагрузки, кашле и чихании;
- ощущение онемения и ломоты в руках, ногах, нарушение чувствительности конечностей, слабость в мышцах, их паралич, снижение основных рефлексов и гипотрофия мышечной ткани;
- спазмы мышц, ограничение подвижности и снижение объема возможных движений;
- местные изменения в мягких тканях (сосудистые, дистрофические, нейроостеофиброз).
В зависимости от расположения поражений возможны такие симптомы Дорсопатии:
- шейный отдел позвоночника: боль плечах, руках. Вероятны также жалобы пациента на шумы в голове, головокружение, мелькание цветных пятен и «мушек» перед глазами. Если имеет место сочетание этих симптомов с пульсирующей головной болью, то возможно развитие синдрома позвоночной артерии – одного из осложнений шейной Дорсопатии;
- грудной отдел: боль в грудной клетке, области сердца и других важных внутренних органов;
- пояснично-крестцовый отдел: боли в пояснице, которые иррадируют в ноги, крестец, а иногда в органы малого таза;
- поражения нервных корешков: межпозвоночные грыжи, остеохондроз, гипотрофия, гипотония, стреляющие боли и снижение чувствительности, спондилоартроз, спондилолистез.
По механизму возникновения болевой синдром при заболевании Дорсопатия может быть разделен на такие виды:
- локальная боль – постоянная с локализацией в месте, где поражен позвоночник. Может болеть в разных местах в зависимости от положения тела;
- отраженная боль (проекционная) – очень близка по своему характеру к локальной, но распространяется по всему пораженному нерву;
- корешковая (невропатическая) – в быту такая боль имеет название стреляющая. Она в состоянии покоя будет тупой и ноющей, а при чихании, кашле становится острой и возникает «прострел». Возможна также гипотония, гипотрофия, нарушение чувствительности, снижение основных рефлексов и слабость в иннервируемых мышцах;
- некорешковая боль – это результат мышечного спазма и психогенной боли (гипертонуса мышц).
Причины
Дорсопатия – следствие дегенеративно-дистрофических и воспалительных изменений в позвоночнике.
Выделяют три вида дорсопатии:
- деформирующую дорсопатию, которая характеризуется изменениями в межпозвонковых дисках;
- спондилопатию, характеризующуюся изменениями позвонков (образование остеофитов и т.д.);
- другие дорсопатии, характеризующиеся прогрессирующими дегенеративными изменениями в межпозвонковых дисках со сдавлением нервных корешков и/или структур спинного мозга.

К наиболее частым причинам дорсопатии относятся:
- растяжение мышцы или связки. Повторяющиеся или внезапные нагрузки могут вызвать растяжение мышц или связок позвоночника. Если вы находитесь в плохой физической форме, то постоянная нагрузка на позвоночника может привести к болезненным мышечным спазмам;
- протрузия или грыжа межпозвонкового диска. Между позвонками расположены межпозвонковые диски, которые выполняют функцию амортизаторов трения. Диск состоит из плотной фиброзной оболочки (фиброзного кольца) и мягкого гелеобразного содержимого (пульпозного ядра). Иногда мягкое внутреннее содержимое диска прорывает фиброзное кольцо и сдавливает близлежащие нервные корешки.
- спондилоартроз. Спондилоартроз может затрагивать все отделы позвоночника. В некоторых случаях спондилоартроз и спондилез в позвоночнике может привести к сужению позвоночного пространства вокруг позвоночного столба. Такое состояние называется стенозом позвоночного канала;
- скелетные нарушения. Дорсопатия может возникнуть при аномальном изгибе позвоночника. Сколиоз, состояние, при котором ваш позвоночник изгибается в сторону, также может привести к развитию дорсопатии. Наиболее часто это случается при тяжёлых случаях сколиоза;
- остеопороз. При остеопорозе позвонки теряют прочность и становятся пористыми, что может привести к компрессионному перелому даже после незначительной нагрузки.
Дорсопатия – это группа болезней мышц, костей и соединительной ткани. Главным признаком недомогания является синдром боли в ногах и руках, боль возникает периодически, и может перейти в постоянную. Это распространенный недуг, согласно статистике, им болеет каждый второй человек на протяжении жизни.
Классификация
Зависимо от вида ткани позвоночника, которая подвергается патологическому процессу, выделяют несколько групп дорсопатии. Различаются виды патологии и по месту локализации, и по распространенности.
Общие группы
Основой для разделения типов заболевания по этой классификации служат виды поражения позвоночника:
- Деформирующие дорсопатии – это истончение, разрушение и смещение межпозвонковых дисков, которые играют роль амортизаторов и смягчают движения между позвонками. К этой форме относятся сколиоз, кифоз, а также остеохондроз.
- Спондилопатия или вертеброгенная дорсопатия – это изменения, которые касаются костей позвонков. Данное заболевание проявляется костными наростами и процессом распада позвонков.
- Дискогенные дорсопатии имеют характерность к прогрессирующим нарушениям строения дисков, расположенных между частями позвоночника. При прогрессировании заболевания сдавливается спинной мозг, из-за этого проявляется сильная боль.
Зависимо от того, какую часть тела затрагивают патологические изменения, дорсопатия разделяется на такие разновидности:
- патология отдела позвоночника шеи;
- изменения ткани отдела позвоночника области груди;
- дорсопатия, изменяющая пояснично-крестцовый отдел.
По протяженности:
- ограниченная — поражение 1-2 позвонков;
- распространенная — больше двух позвонков в одном отделе;
- полисегментарная — поражение нескольких или всех сегментов разных отделов позвоночника.
Проявляется недуг одними и теми же симптомами. Но боль проявляется в разных местах — в шее, груди или пояснице, зависимо от того, какие участки поражены.
Причины заболевания
Перенапряжение спины подъемом тяжестей является причиной дорсопатии поясницы.
Причины развития таковы:
- травмы позвоночника (падение, прыжки в с большой высоты);
- высокие нагрузки (в спортзале, при перемещении тяжестей);
- нарушенное кровоснабжение тканей при длительном пребывании в неудобных позах;
- лишний вес и ожирение;
- болезни эндокринной системы, в частности, сахарный диабет;
- инфекционные заболевания;
- сниженный имунитет.
К дорсопатии может привести множество самых разных причин. Но поскольку большинство провоцирующих факторов связаны с нездоровым и малоподвижным образом жизни, то данную патологию позвоночника реально предупредить сменой принципов поведения, труда, питания.
Боли при дорсопатии могут быть:
- отраженными — когда боль чувствуется не в месте поражения, а «отдает» в другую часть спины или конечность;
- невралгическими, они возникают при защемлении нерва смещенными позвонками;
- психогенными — это так называемые «надуманные» боли, которых на самом деле нет. Человек, зная о наличии нарушения в позвоночнике, переживает об этом и на фоне стресса у него возникает чувство непроходящей боли.
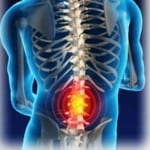
Основной симптом дорсопатии поясничного отдела позвоночника — это боль.
Независимо от формы болевого синдрома, при дорсопатии поясничного отдела пациент ощущает боли в спине и позвоночнике чаще ноющего характера или тянущего. Реже происходят прострелы. При нагрузках боль увеличивается, а в состоянии спокойствия и положении лежа уменьшается.
Мышцы в спине ощущаются как напряженный валик. Боль усиливается, если прикасаться к этой мышце или проводить пальпацию. Из-за этого дискомфорта больной ограничен в движении. Пациент ощущает покалывание, которое может трансформироваться в онемение эпидермиса на конечностях.
Если обнаруживается еще и цервикальная дорсопатия, то есть шеи, то ко всем остальным симптомам присоединяется головокружение, сонливость, нарушенный сон отклонение от нормального артериального давления.
Если дорсопатию не лечить и вести привычный образ жизни, изменения в позвоночнике станут необратимыми.
Если игнорировать все эти симптомы, продолжать делать резкие движения и поднимать тяжести, то сдавливание и смещение дисков приводит к разрушению фиброзной оболочки диска. Усиливается смещение, вследствие чего болевой синдром увеличивается.
Заключительный период недуга характерен сильным мышечным напряжением, вследствие чего изменяется осанка, а промежутки между позвоночниками заполняет фиброзная ткань, в которой откладываются соли.
Лечение

Лечение дорсопатии не ограничивается приемом лекарств, нужно обязательно корректировать образ жизни.
Лечение дорсопатии отдела поясницы, груди, шеи или пояснично-крестцового отдела возможно с использованием нескольких методов. Необходимо ввести ограничения в образ жизни: уменьшить нагрузки на опорно-двигательную систему, не поднимать тяжести или находиться в неудобных позах подолгу.
Если необходима определенная нагрузка на позвоночник человека, то её необходимо научиться распределять равномерно. К примеру, если вам нужно донести сумки, то распределите груз в обеих руках.
Снять напряжение и улучшить общее состояние поможет массаж шейно-воротниковой области и спины. Эффект дает занятия лечебной физкультурой, плаванье, а также посещение комплексов иглорефлексотерапии, с помощью которой мелкие иглы стимулируют восстановление тканей.
Терапия медикаментами включает в себя прием обезболивающих препаратов. Доктор назначает средства, которые уменьшают напряжение мышц — это миорелаксанты.
Запущенные стадии недуга требуют хирургического лечения. В таких случаях спинной мозг сдавлен, и выпадают грыжи. Оперативное лечение подразумевает фиксацию измененной ткани позвоночника или удаление диска.
| Дни заболевания | Назначение |
| 1 — 3 | Использование процедур, режим спокойствия, назначение миорелаксантов. |
| 3 — 10 | Соблюдение полупостельного режима, прием анальгетиков по часам, физиотерапия, миорелаксанты и небольшие физические упражнения. |
| 10 — 20 | Умеренная физическая активность, лечебная физкультура, обезболивание, мануальная терапия, массаж. |
| 20 — 40 | Отсутствие постельного режима, подвижность, прием обезболивающих средств по необходимости, активная физкультура. |
Приведенная схема – это стандартное лечение для пациентов, больных дорсопатией. Она не применяется в таком виде для всех, каждому пациенту схема лечения корректируется.
Лечение проводится только квалифицированным врачом после обследования пациента. Доктор учитывает течение болезни и форму недуга.
Если имеет место неуточненная деформирующая дорсопатия, то диагноз подтвердит проведение комплексного обследования.
Тракционный метод
Вытяжение позвоночника с помощью особых приспособлений — это и есть тракционный метод лечения дорсопатии. Назначают ее с осторожностью, но при отсутствии противопоказаний способ дает хорошие результаты. Данное лечение может быть только составляющей комплекса терапии.
Хотя данное заболевание распространено среди населения, оно является опасным. Лечение недуга нужно начать вовремя, чтобы исключить развитие осложнений, таких как разрушение костных тканей и выпадение грыжи.
Дорсопатия объединяет большое число патологий, каждая из которых обладает своим механизмом развития и причинами, лежащими в её основе.

Чаще всего к развитию патологии приводят следующие причины:
- Инфекционные заболевания (бруцеллёз, туберкулёз позвонков, пиогенная инфекция).
- Перенесённые травмы:
- вывихи;
- подвывихи;
- переломы позвонков;
- растяжение связок.
- Аллергические или аутоиммунные заболевания.
- Наследственный фактор.
- Эндокринные патологии (диабет, тиреотоксикоз).
- Недостаточно развитый мышечный корсет.
- Частые перегрузки и напряжения шеи (нахождение в одной позе, чрезмерная или малая физическая нагрузка, резкое торможение).
- Переохлаждения.
- Нервные перенапряжения.
Факторы риска
Проанализировав основные причины, можно легко выделить те факторы, которые способны привести к развитию дорсопатии:
- неправильное питание (непродуманные монодиеты, неверное вегетарианство и т. д.);
- курение;
- несоблюдение личной гигиены;
- неправильное занятие спортом (пренебрежение разминкой, чрезмерные нагрузки);
- гиподинамия;
- старческий возраст;
- пристрастие к экстремальному спорту (аттракционы, автомобильная езда);
- постоянные стрессы;
- работа в одной позе (офисный сотрудник, швея);
- избыточный вес;
- злоупотребление спиртным.
Поясничная дорсопатия: причины развития.
Прогноз
Прогноз при дорсопатии в основном благоприятный. Большинство случаев боли в позвоночнике не требуют хирургического вмешательства и успешно корректируются с помощью консервативной терапии. Тем не менее, в некоторых случаях боль в позвоночнике может стать постоянной.
Ещё раз напомним, что вам незамедлительно стоит обратиться за врачебной помощью, если у Вас появились признаки синдрома конского хвоста, которые включают сильную боль в спине, покалывания и онемение в паховой области и по внутренней поверхности бедра, нарушение процессов мочеиспускания и/или дефекации или потерю контроля над этими процессами, слабость мышц ног и сексуальную дисфункцию.
Профилактические меры
Профилактика патологии крайне проста:
- Активный отдых. При дорсопатии полезно плавание. Неплохой результат даёт висение на турнике, позволяющее расслаблять мышцы.

Плавание — отличная профилактика дорсопатии шейного отдела позвоночника - Щадящий режим. Необходимо избегать чрезмерных нагрузок. При вынужденном длительном нахождении в определённой позе рекомендуется периодически «разминать» шею.
- Утренняя зарядка и гимнастика. Уделяя по несколько минут в день на несложные занятия физкультурой, можно защитить свой организм от развития многих патологий, затрагивающих опорно-двигательную систему.
Симптомы дорсопатии.
Общие группы
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
- локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.

В зависимости от локализации дорсопатии возможны следующие симптомы:
- при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли. Возможны также жалобы на шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами. В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
- при дорсопатии грудного отдела позвоночника: боль в области грудной клетки, в области сердца и других внутренних органов;
- при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- при поражении нервных корешков (грыжи межпозвонковых дисков, остеохондроз, спондилолистез, спондилоартроз): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
По механизму возникновения боли при дорсопатии можно выделить следующие виды болей:
- локальная боль – обычно постоянная, с локализацией в области поражения позвоночника, изменяется в зависимости от положения тела;
- отраженная (проекционная) боль – по характеру близка к локальной, но распространяется по ходу пораженного нерва;
- невропатическая (корешковая) боль – «стреляющая боль», может быть тупой, ноющей, но при движении, а также кашле, чихании значительно усиливается и становится острой («прострел»). Возможны нарушения чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
- некорешковая боль – боли вследствие мышечного спазма, гипертонуса мышц (психогенная боль).
Для дорсопатии шейного отдела характерно хроническое течение и периодические обострения, когда основными становятся болевые синдромы различного рода. Боль в шее при цервикальной дорсопатии в среднем длится около 10 дней.
У многих пациентов (70%) боль «держится» в течение месяца, а у 10% – боль приобретает хронический характер и не проходит более трех месяцев. Наблюдается усиление боли при резких движениях, чихании, кашле, поднятии тяжестей.
Данное заболевание сопровождается и такими симптомами, как:
- Шум в голове, головные боли, пульсирующая головная боль;
- Обмороки;
- Нарушения сна;
- Слабость и онемение конечностей;
- Шум в ушах;
- Болевые ощущения в плечах, руках, лопатках, в области сердца;
- Нарушение координации движения;
- Так называемое шейное головокружение с внезапным ощущением шаткости или неустойчивости ходьбы или в виде приступа с качанием, вращением и проваливанием;
- Тошнота;
- Рвота;
- Атаксия;
- Слуховые, зрительные и глазодвигательные нарушения;
- Усугубление течения патологий сердца при их наличии;
- Колебания артериального давления.
Несмотря на то что патология объединяет в себе несколько заболеваний, ее можно своевременно заподозрить при появлении общих признаков.
К основным симптомам деформирующей дорсопатии относятся следующие состояния:
- Постоянные болезненные ощущения, при этом выраженность дискомфорта усиливается в ночные часы, а также во время кашля и смеха. Прием или введение медикаментозных средств не приносит облегчения.
- Нарушение температурной и болевой чувствительности, частые эпизоды онемения конечностей.
- Возникновение мышечной дистрофии.
- Значительное ухудшение состояния волос, ногтей и кожи.
Важно также учитывать, что дорсопатия – это такое заболевание, при котором в патологический процесс могут быть вовлечены различные отделы позвоночника. В связи с этим клинические проявления недуга могут отличаться.
Шейная деформирующая дорсопатия является, как правило, следствием малоактивного образа жизни. В группе риска также находятся лица, деятельность которых связана с работой за компьютером. Для заболевания характерны сильнейшие боли в области шеи, нередко иррадирующие в плечи или голову.
Дорсопатия грудного отдела позвоночника объединяет в себе самое большое количество заболеваний. Это обусловлено тем, что данная зона является самой длинной, в ней очень часто развиваются различные деформации. Для данной патологии характерен ярко выраженный болевой синдром.
Поясничная деформирующая дорсопатия – это недуг, от которого страдает практически каждый взрослый человек. Это обусловлено тем, что после 30 лет межпозвоночные диски начинают страдать от обезвоживания.

Симптомы дорсопатии тесно связаны с локализацией патологии, вызвавшей боль в позвоночнике. По локализации дорсопатии принято делить на шейные, грудные и поясничные.
К основным симптомам дорсопатии относятся:
- боль в мышцах;
- боль в позвоночнике (шейном, грудном или поясничном отделах);
- боль, отдающая в верхние или нижние конечности;
- покалывания в руке, ноге;
- онемение в руке, ноге;
- ограничение подвижности позвоночника.


Оставить комментарий