Оглавление
Виды травм
Большинство болезней надколенника так или иначе связано с нагрузкой на коленный сустав, превышающей его возможности. Патологии могут быть врожденными, и в этом случае необходимо беречь колено, и ограничивать физические нагрузки на ноги.
Диагностика
Довольно часто дисплазию коленных суставов у детей путают с другими заболеваниями, вызывающими деформацию коленного сустава и/или смещение надколенника. Поэтому патологию необходимо отличать от таких болезней:
- Подвывих коленного сустава – частичное смещение суставных поверхностей бедренной и большеберцовой костей. Чаще всего возникает вследствие травм, гораздо реже бывает врожденным. Причинами подвывиха колена чаще всего является слишком активные занятия спортом, падения, езда на велосипеде, ДТП, генетически обусловленная слабость связочного аппарата. Для патологии НЕ характерно изменение структуры тканей.
- Смещение надколенника – смещение коленной чашечки со своего привычного положения. Развивается вследствие травм, растяжений связок, некоторых заболеваний опорно-двигательной системы. Для патологии характерна нестабильность и повышенная подвижность коленной чашечки.
- Привычный вывих надколенника. Возникает у людей, ранее переживших травматический вывих. Для патологии характерно частое смещение коленной чашечки, которое случается при легком ушибе, падении, занятии легким спортом или резком движении при выполнении привычной домашней работы.
Для всех травматических повреждений характерны резкие боли, припухлость и отек в области коленного сустава. Также люди жалуются на покраснение кожи и локальное повышение температуры, выраженное затруднение при ходьбе, ограничение движений в больной конечности.
Когда формируется коленная чашечка у ребенка
Коленная чашечка — самая крупная сесамовидная кость человеческого организма, окруженная сухожилиями четырехглавой мышцы, располагающаяся над полостью суставного соединения колена. Надколенник удастся легко нащупать под кожей, он без усилий смещается в разные стороны при расслаблении ноги.
Чашечки формируются еще во время развития ребенка внутриутробно приблизительно в I триместре на 4-м месяце беременности. В этот период образуется хрящ, который и заменяет пока костную ткань. На этом этапе развития у малышей коленные суставы мягкие и хрупкие.
Во время беременности могут возникнуть проблемы с образованием сустава. Но такое нарушение встречается редко. Выделяют ряд негативных факторов, как внешних, так и внутренних, способных пагубно сказаться на здоровье младенцев.
Распространенные причины нарушений:
- злоупотребление или неправильное применение лекарственных препаратов;
- инфекционные заболевания матери в период вынашивания ребенка;
- влияние радиационного излучения и неблагоприятной окружающей среды;
- нарушения обменных процессов.
Формируются коленные чашечки у детей при внутриутробном развитии на сроке от 16 недель. С 4-го месяца беременности у плода начинается процесс образования хрящей, необходимых для дальнейшего сливания и укрепления элементов опорно-двигательного аппарата.
Надколенники появляются еще при внутриутробном развитии плода, но до 2-х лет сформированные коленные чашечки не видны на скелете, т. к. они состоят из мягких, а не костных тканей. В период роста происходит постепенное развитие кости.
В возрасте от 2-х до 6-ти лет у ребенка хрящи полностью обрастают костной тканью, сливаются между собой и образуют самую большую в скелете сесамовидную кость. Рост и взросление ребенка — индивидуальные параметры, за которыми нужно следить не только родителям, но и педиатру.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной ссылки на наш сайт.
Информация на портале представлена для общего ознакомления. За консультацией и лечением обращайтесь к специалисту.
Коленная чашечка играет большую роль в организме и теле человека. Стоит отметить, что это большая сесамовидная кость. Начиная с трехлетнего возраста эту кость легко можно прощупать через кожные покровы, а можно сместить влево-вправо при сгибании или разгибании колена.

К основной функции этого сустава относят защиту от смещения части бедренной и большеберцовой кости, которые являют собой коленное сочленение. Есть миф, что дети рождаются без коленной чашечки. А вот правда это или нет мы разберемся далее.
Коленная чашечка играет большую роль в организме и теле человека. Стоит отметить, что это большая сесамовидная кость. Начиная с трехлетнего возраста эту кость легко можно прощупать через кожные покровы, а можно сместить влево-вправо при сгибании или разгибании колена.
К основной функции этого сустава относят защиту от смещения части бедренной и большеберцовой кости, которые являют собой коленное сочленение. Есть миф, что дети рождаются без коленной чашечки. А вот правда это или нет мы разберемся далее.
Существует множество мифов, связанных с различием между строением тела ребенка и взрослого. Одним из них считается мнение, что у детей нет коленных чашечек до определенного возраста.
Но эта информация ошибочна, и даже у еще не рожденного малыша уже есть надколенники, но по структуре где-то до 6 лет они отличаются от взрослых, поэтому во время рентгенологического исследования на снимке они не видны.
Широко распространенное мнение гласит, что при рождении у младенцев нет коленных чашечек. Они, конечно, есть. Коленные чашечки формируются примерно на 4‑м месяце жизни плода, но на рентгеновском снимке видны не слишком отчетливо, поскольку кости младенца пока еще состоят из мягкой ткани.
Неоднократно замечалось, что матери больше говорят с младенцами женского пола, чем мужского.
Матери демонстрируют особые интонации в голосе, когда поют своим детям колыбельные песни. Интересно, что они не могут воспроизвести их подобным образом, если младенца нет рядом. Когда женщин просят объяснить этот факт, они не знают, что ответить.
Сердечный ритм младенца синхронизируется не только с сердечным ритмом матери, но и с сердечным ритмом отца, если он часто ухаживает за новорожденные. Однако такого не происходит в отношении его бабушки, дедушки, сестер, братьев, няни или любого другого человека, который за ним ухаживает.
2. Вес головы новорожденного ребенка равен четверти его общего веса. Большая голова и крошечное тело младенца — это нормально. Окружность головы новорожденного на 2–5 сантиметров больше обхвата груди и составляет обычно 34 сантиметра.
Когда возраст малыша приближается к 3–5 месяцам, то эти окружности сравниваются, а потом грудь начинает расти активнее и опережает рост головы крохи. У взрослого человека голова составляет 1/8 часть тела.
3. Дети рождаются без коленных чашечек. На рентгеновском снимке их невозможно разглядеть, так как чашечки лишь формируются и состоят на момент рождения из мягкой хрящевой ткани, которая со временем костенеет, и лишь к 2–3 годам у ребенка появляются полноценные коленные чашечки.
Коленные чашечки у младенцев из костной ткани долго находятся на стадии формирования. Сначала у детей коленных чашечек нет. Сначала они состоят из хрящевой ткани, и это стало причиной появления мифа, что коленные чашечки у новорожденных отсутствуют в момент появления на свет.
Когда дети рождаются без коленных чашечек, это врожденная патология, которая может возникнуть из-за тератогенного влияния на плод в утробе матери. У ребёнка с физиологическим внутриутробным развитием сесамовидные кости (в числе которых находятся и коленные чашечки), появляются на 4 месяце развития плода, но состоят из хрящевой кости, которая плохо просматривается на рентгеновском снимке.
В разделе Беременность, Роды на вопрос Правда ли что у новорождённых детей нет коленной чашечки? заданный автором Џрослав Кулавский лучший ответ это У младенцев нет коленных чашечек, вместо них на коленках находится особый хрящ. Лишь к 3-5 годам он затвердевает (костенеет) , превращаясь в коленную чашечку
Есть — курс биологии за 9 класс
Широко распространенное мнение гласит, что при рождении у младенцев нет коленных чашечек. Они, конечно, есть. Коленные чашечки формируются примерно на 4-м месяце жизни плода, но на рентгеновском снимке видны не слишком отчетливо, поскольку кости младенца пока еще состоят из мягкой ткани.
Дисплазия коленного сустава – это нарушение нормального строения соединительной, костной или мышечной ткани, приводящее к неправильному расположению коленной чашечки или любому другому изменению конфигурации колена. У новорожденных патология встречается с частотой 6:1000.
Аномалии развития костно-суставной системы встречаются у детей, которые подверглись в момент внутриутробного роста негативному воздействию различных факторов: лекарственных препаратов, ионизирующего излучения и пр.
Помимо этого, в тех случаях, когда дети рождаются без коленных чашечек или имеют другие врожденные патологии, большое значение принадлежит генетическим нарушениям, влияющим на нормальный эмбриогенез.
Своевременная консультация у лечащего врача с проведением рентгенографии позволяет выявить нарушение строения и подобрать необходимую консервативную или хирургическую терапию.
Лечение

Помимо этого, трение в суставе и болевые ощущения при движении позволяет снизить использование анатомических стелек. Изготовление таких стелек осуществляется индивидуально, после осуществления всестороннего анализа движений. Когда нагрузка на надколенник уменьшится, все восстановительные мероприятия станут эффективнее.
Когда наблюдается тяжелая травма, скорее всего, понадобится хирургическое лечение. В ходе операции хрящи коленной чашечки будут осторожно сглажены. Иногда производится даже трансплантация клеток хряща.
Перецентрализация надколенника приводит к более равномерному распределению внутрисуставных нагрузок. Осуществление стабилизации коленной чашечки может быть произведено несколькими способами, которые относятся к хирургическим.
Практически весь период реабилитации рекомендуется ограничить нагрузки на надколенник, особенно во время сгибания ноги. Для этого придется воспользоваться костылями.
Лечение зависит от степени тяжести заболевания и повреждения колена. При интенсивной нестерпимой боли, первое, что нужно сделать — это провести терапевтическое мероприятие, а именно: купировать боль, иммобилизовать колено и доставить больного в лечебное учреждение.
Если состояние не является тяжелым, необходимо пройти следующие этапы лечения:
- Снять отечность и воспаление сустава в данном случае рекомендуются холодные компрессы, надежная фиксация сустава (щадящее бинтование), нестероидные противовоспалительные препараты (Ибупрофен, Ибупром, Диклофенак), в случае определения инфекции прием антибиотиков;
- Проделать физиотерапевтические процедуры для восстановления стабильности сустава и укрепления мышц;
- Выполнять лечебную физкультуру для поддержания в тонусе определенных групп мышц, а также в целях профилактики атрофии;
- Пройти реабилитационный комплекс упражнений.
К операциям при серьезности заболевания относятся:
- Щадящая Артроскопия (делается при разрыве связок и повреждении мениска, возможны небольшие, малотравматичные надрезы);
- Эндопротезирование (применима в случае безуспешного лечения, часть колена или весь сустав полностью заменяется).
Также существуют современные методы лечения коленного сустава, к ним относятся:
- Введение в сустав хондроитина сульфата и глюкозамина в целях восстановления хрящевой ткани;
- Введение адреностероидов для профилактики артритной боли;
- Применение биопротезов (подкладок, супинаторов, которые снижают нагрузку на сустав и уменьшают боль при подагре, плоскостопии).
У младенцев дисплазия коленных суставов лечится консервативно, а у детей старше двух лет нередко предлагается оперативное вмешательство. Своевременное возобновление правильного функционирования сустава позволяет вернуть ребенку способность нормально передвигаться и жить полноценной жизнью.

Как выглядит ортез для фиксации колена.
Для укрепления мышц и связок применяют лечебную физкультуру, специальный массаж, различные физиотерапевтические процедуры. Однако с данным методиками нужно быть предельно острожными, чтобы не навредить колену.
Нормальное развитие
Существует определенный миф о том, что при рождении у детей отсутствуют коленные чашечки. Это неправда, они, конечно, есть у новорожденных. Эта анатомическая структура начинает формироваться у плода, когда мать находится на 4 месяце беременности.
Но, как и многие другие элементы опорно-двигательного аппарата, еще состоит из хрящевой ткани, а не из костной. Затем хрящ окружают несколько зон роста – так называемые ядра окостенения. Они появляются примерно между 2 и 6 годами жизни ребенка. Эти зоны постепенно сливаются между собой.
Единая кость надколенника формируется к семилетнему возрасту.
Неправильное развитие чашечки довольно редко встречаемая патология и чаще встречается совместно с другими нарушениями костно-мышечного аппарата детей. Считается, что все аномалии коленного сустава, в том числе и надколенника, появляются у новорожденных в результате генетических нарушений или влияния внешних причин на процесс внутриутробного развития.
- ионизирующая радиация;
- некоторые фармацевтические препараты;
- инфекции;
- гормональные нарушения.

Очень часто в случае воздействия фактора на мать в первые три месяца беременности коленная чашечка полностью отсутствует у новорожденного, если в остальные сроки – она обычно остается недоразвитой.
При подозрении на патологию этой кости обычно проводят осмотр ребенка и рентгенологическое обследование.
Такая аномалия довольно редка среди детей и встречается в большинстве случаев вместе с недоразвитием большеберцовой и бедренной кости. Если дети рождаются без чашечки, то у них также могут быть вывихи голени и бедра, косолапость и другие нарушения.
Патология только надколенника не влияет на работу конечности, а проявляется лишь видимым дефектом. Но возможна слабость ноги, и ранняя ее утомляемость при ходьбе или беге.
При отсутствии только чашечки без других нарушений лечение не требуется. Если есть и другие пороки используют оперативное лечение, так как это сильно влияет на качество жизни.
Его выявляют у 2% людей, которым когда-либо в течение жизни был сделан рентген колена. Он становится случайной находкой и чаще всего встречается среди лиц мужского пола. Дольчатый надколенник состоит из 2–3 частей, но его размер является нормальным.
Детям с дольчатым надколенником рекомендуется быть осторожными во время спортивных занятий.
В подавляющем большинстве эта патология является наследственной. Чаще встречается среди мальчиков. Врожденный вывих чашечки характеризуется неустойчивостью при ходьбе. При осмотре можно выявить смещение этой кости кнаружи и ограничение движений сустава.
Когда делают рентген, врачи выявляют смещение и недоразвитие надколенника, которое проявляется уменьшенным размером и неправильной формой, а также другими костными аномалиями.
Это заболевание лечится только путем операции.
Мнение, что коленные чашечки у младенцев отсутствуют, ошибочное. У новорожденных имеются надколенники, но они не настолько развиты, как у взрослых. Их формирование начинается еще при внутриутробном развитии плода. Это происходит на 4 месяце беременности.
У грудничка надколенная часть состоит не из костной, а из хрящевой ткани. Вокруг нее расположены ядра окостенения, которые возникают между 2 и 6 годами. Затем эти зоны подвергаются слиянию, и образуется единая кость. Полностью чашечка формируется к 7 годам.
В медицинской практике нередко встречается нарушение развития колена у детей. Доктора считают, что отклонения появляются вследствие генетических сбоев и неблагоприятного воздействия внешних факторов на женщину в период беременности.
Отрицательное влияние способны оказывать:
- Радиационное облучение.
- Прием лекарственных средств.
- Инфекционные заболевания.
- Гормональные нарушения.

Особенно опасно воздействие указанных факторов в первом триместре беременности.
На ранних сроках начинает формироваться организм плода. В результате коленная чашечка у новорожденного может полностью отсутствовать или иметь отклонения.
При наличии сомнений в развитости колена у ребенка доктора назначают осмотр у ортопеда и прохождение рентгенологического исследования.
Иногда встречаются случаи, когда надколенника у малыша нет. Вместе с этим нередко наблюдается недоразвитость большеберцовой и бедренной костей. Патологии влекут вывихи голени, бедра, а также косолапость.
Если кроме отсутствия чашечки никаких нарушений не имеется, то на функционировании нижних конечностей это никак не сказывается. Но создается косметических дефект, а также ребенок может быстро утомляться при физической активности.
Если малыш родился без коленной чашечки, то терапия не требуется. При наличии дополнительных нарушений применяют хирургическое вмешательство, поскольку происходит сбой деятельности ног.
Коленные чашечки у ребенка формируются еще в утробе матери на 16-й неделе беременности. При нормальном развитии плода они состоят только из хрящевой ткани и множества косточек, которые срастаются только после рождения.
У новорожденных количество костей намного больше, чем у взрослого человека. По мере взросления мелкие костные структуры срастаются. Сам хрящ колена окружен ядрами окостенения (зоны роста), которые и формируют надколенник.
Слитие таких зон происходит постепенно, костная ткань формируется приблизительно с 2-х лет. У каждого малыша абсолютно индивидуальные периоды роста, поэтому полное формирование коленной чашечки может завершиться к 6-ти годам.
Причины боли
Надколенник или коленная чашечка — это небольшая, но довольно значимая кость. Именно она принимает всю силу удара при падении на колено и защищает его от повреждений, а также во время движения препятствует боковым смещениям костей, образующим коленный сустав (большой берцовой и бедренной).
Согласно статистики около 30% жалоб по мышечно-скелетным заболеваниям поступают от мега активных людей и спортсменов — часто они жалуются на боль в коленном суставе или под коленкой.
Болевые ощущения, как правило, обусловлены повреждением или изменением хряща, сухожилий, околосуставной сумки, сосудистой системы и мышц, что связано с такими провоцирующими факторами, как:
- Травмы, вызванные ударом, ушибом, падением или аварией;
- Травматические повреждения из-за постоянных физических нагрузок и невыполнения разминки перед тренировками;
- Воспалительный процесс (подагра, остеоартрит);
- Воспалительный процесс околосуставной сумки (бурсит);
- Системная красная волчанка, ревматоидный артрит;
- Киста Беккера (новообразование, вызванное артритом);
- Инфекционный процесс (венерические заболевания или псориаз);
- Повреждение менисков, смещение надколенной чашки или перелом;
- Тендинит или тендиноз (разрыв или воспаление сухожилий);
- Растяжение или разрыв связок;
- Деформация (размягчение) суставного хряща;
- Болезнь Шляттера;
- Опухоль костной ткани;
- Заболевания тазобедренного сустава;
- Избыточная масса тела как фактор, провоцирующий повреждения коленно-бедренного сустава;
- Варикоз;
- Остеохондроз в пояснично-крестцовом отделе позвоночника;
- Синдром подвздошно-большеберцовой связки («колено велосипедиста»).
Несмотря на такое многообразие причин, боли под коленом в основном связаны с травматическим или воспалительным повреждением сухожилий, что и объясняет локализация болевого симптома.
Сухожилия — это соединительная ткань поперечнополосатых мышц, которая отвечает за крепление мышечной и костной тканей, а также их совместимость; отличаются прочностью, но к сильному растяжению не способны, именно это и обуславливает чувствительность сухожилий к травмам, воспалениям, разрывам и растяжениям.
Повреждениями сухожилий в данном случае часто страдают профессиональные спортсмены. В ревматологии даже существуют определения, которые описывают отдельную этиологию болей в коленной чашечке и симптоматику:
- СТИТ (синдром трения илиотибиального тракта или синдром бегуна);
- Тендинит («колено прыгуна»);
- Хронический теносиновиит («колено пловца») и др.
Врожденная дисплазия чаще всего возникает вследствие воздействия тератогенных факторов в так называемые критические периоды развития плода. Нередко причиной являются преждевременные роды, осложнения в период беременности или генетическая предрасположенность.
Тератогенными факторами могут выступать:
- Неполноценное питание, злоупотребление спиртными напитками и сигаретами;
- Перенесенные во время беременности воспалительные заболевания или вирусные инфекции;
- Прием лекарств, обладающих тератогенным действием (например, антибиотиков тетрациклинового ряда);
- Воздействие на организм ядов, токсинов, вредных факторов окружающей среды;
- Токсикозы беременных или другие факторы.
У взрослых дисплазия может развиваться после перенесенных травм, несвоевременного лечения артритов и артрозов, неблагоприятного воздействия факторов внешней среды. Иногда триггерами выступают вредные привычки, нехватка витаминов и минералов в рационе, профессиональные вредности.
Следует отметить, что дисплазия – это врожденное заболевание, которое может проявляться как сразу после рождения, так и в зрелом возрасте под воздействием провоцирующих факторов. Заболеть им невозможно.
Благодаря научным исследованиям внутриутробного развития детей, доктора хорошо знают, когда формируется коленная чашечка у ребенка и какие факторы способны нарушить данный процесс. Выделяют несколько вероятных причин, которые связаны или с генетическими особенностями развивающегося плода или с неблагоприятными воздействиями на женский организм в период беременности:
- любой вид радиации, в том числе, при проведении медицинских рентгенологических исследований у матери;
- работа с химическими веществами, являющимися эмбрио- и фетотоксичными;
- острые или хронические инфекционные патологии;
- изменения в работе иммунной системы;
- эндокринологические заболевания.
Указанные факторы способны вызывать различные по степени тяжести пороки развития надколенника и коленного сустава. Их выявление позволяет предупредить аномальное течение последующих беременностей за счет устранения перечисленных факторов.
Справка! Тяжесть нарушений формирования коленной чашечки зависит от сроков воздействия неблагоприятных факторов. Если ионизирующее излучение или другие причины наблюдались в первый семестр, то у ребенка наблюдаются тяжелые изменения области колена, вплоть до отсутствия суставного сочленения. При воздействии на более поздних сроках, все структуры присутствуют, однако, недоразвиты.

При выявлении подобной патологии, врачу необходимо помнить о том, что данная аномалия редко бывает в изолированном виде. Как правило, у ребенка дополнительно наблюдают изменения в строении костей и суставных сочленений стопы, голени и бедра.
Если патология носит изолированный характер, то симптомы выражены слабо: нога имеет сглаженный вид по передней поверхности, во время длительной ходьбы возникает быстрая утомляемость. В подобных случаях терапия не требуется, так как постепенное укрепление мышц и связок приводит к компенсации отсутствия надколенника.
В тех случаях, когда аномалия сочетается с другими пороками развития, доктора подбирают консервативные и хирургические методы терапии.
Подобная аномалия развития чаще всего обнаруживается случайно при посещении травматолога и проведении рентгенологического исследования области коленного сочленения поповоду другого заболевания. Считается, что около 1% всех людей имеют дольчатый надколенник, состоящий из двух и более отдельных фрагментов.
Терапевтические мероприятия не требуются, так как какие-либо клинические симптомы отсутствуют. Однако врачи рекомендуют больным придерживаться определенных рекомендаций, связанных с повышенным риском развития дистрофических изменений в колене у данной группы людей:
- избегать чрезмерных физических нагрузок, связанных с профессиональной деятельностью или занятиями спортом;
- не допускать травматических повреждений области коленного сочленения;
- при появлении дискомфорта или боли в области колена, незамедлительно обращаться в лечебное учреждение.
- Дольчатый надколенник редко сочетается с другими аномалиями развития и не представляет угрозы для здоровья человека.
Выявляемое смещение надколенника в любом возрасте – основной признак его врожденного вывиха. Имеются медицинские данные, что патология связана с изменениями конкретных генов, так как аномалию часто выявляют у родственников.
Клинические признаки состояния: быстрая утомляемость и признаки неустойчивости ноги при ее движениях, особенно, во время ходьбы.
Лечащий врач во время осмотра области колена выявляет отклонение чашечки от ее нормального положения и повышенный тонус прямой мышцы бедра.
Амплитуда движений в коленном сочленении при этом снижена. Если состояние не подвергается медицинской коррекции, то голень прогрессивно отклоняется кнаружи, а в колене развивается артроз.
Важно! Любые аномалии развития опорно-двигательного аппарата должны быть скорректированы с помощью консервативных или хирургических методик. В противном случае, даже незначительные изменения могут привести к серьезным последствиям, вплоть до инвалидности.
Терапия в данном случае основывается на хирургическом перемещении связочного аппарата надколенника в анатомическое положение и его фиксацию. Подобная манипуляция позволяет полностью решить проблему с врожденным вывихом и предупреждает все осложнения.
Профилактика
Профилактика при заболеваниях и повреждениях коленей требует соблюдения определенных рекомендаций, которые помогут избежать болевых симптомов и осложнений.
Необходимо разумно распределить нагрузку на сустав, в том числе и для спортсменов. Известно, что значительное количество такого рода травм связано с различными спортивными соревнованиями. Более 45% болевых признаков в коленной чашечке связаны с повреждениями, которые были получены в результате спортивных тренировок.
Кроме этого, людям, занимающимся профессиональным спортом, необходимо соблюдать специальную диету, содержащую продукты, которые укрепляют хрящевую ткань и связки. Также важно контролировать индекс массы тела, так как лишняя весовая нагрузка на колени может привести к их разрушению и деформации.
Если уже проводилось лечение коленной чашечки, то профилактика должна включать в себя такие реабилитационные мероприятия как: разработка сустава, эластичное бинтование колена, прием специальных лекарств.
Рекомендации по профилактике боли под коленом:
- В случае занятия таким видом спорта, при котором есть возможность получить травму колена, следует защищать его, надев специальные наколенники, танкетки или сделать крестовидную повязку;
- При деятельности человека, связанной с однообразными движениями ног, способных разрушить структурные элементы колена, необходимо регулярно выполнять разминки, делая перерывы в этих движениях;
- При повреждении колена в результате ушиба необходимо ограничить двигательную активность и через 2−3 дня колено восстановится и перестанет болеть;
- При деятельности человека, связанной с положением сидя, особенно если приходится сидеть более 5−6 часов, необходимо делать это правильно (колени должны быть не только согнуты, но и вытянуты);
- В целях обычной профилактики следует не допускать переохлаждения суставов, а также укреплять мышцы бедра, выполняя такие упражнения как приседания и «велосипед».
Симптомы
- Болевые ощущения в коленной чашечке при сгибании;
- Боль сверху коленного сустава, усиливающаяся при опоре поврежденной конечности;
- Отечность сустава или появление гематомы;
- Западение чашечки при сильном нажатии на нее;
- Передвижение осколков ниже и выше надколенника при переломе.
Вид и характер
- Тянущая, ноющая боль, сигнализирующая о развитии воспалительного процесса (при артрите, артрозе, ревматоидной этиологии);
- Резкая, сильная боль, характеризующая травматические повреждения, переломы, разрывы связок и сухожилий;
- Острая боль внизу колена — сигнал о повреждении менисков или отражающая боль при поясничной радикулопатии (корешковом синдроме).
Кроме болевого признака, недуг также сопровождается: скованностью, снижением уровня функциональной подвижности, затруднительным сгибанием и разгибанием конечностей.
При трещинах коленной чашечки ее целостность не нарушается, симптомы проявляются спустя короткое время после полученной травмы:
- Появляется отек;
- Колено начинает ныть, находясь в состоянии покоя;
- Постоянная боль при движении.
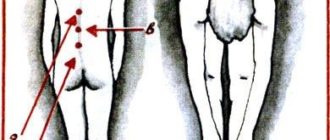
Х- и О-образная деформация ног.
Дисплазия коленного сустава может проявляться нарушением строения любых его структурных элементов (костей, хрящей, связок, сумки и т.д.). Это приводит к деформации и/или смещению надколенника, суставных поверхностей большеберцовой и бедренной кости, сужению суставной щели и даже к сращению костей. Клинически дисплазия проявляется видимым изменением конфигурации суставов.
Типичные симптомы патологии:
- Асимметрия коленных суставов. Как правило, при этом коленные чашечки размещаются в разных плоскостях и на разной высоте, что довольно хорошо заметно в горизонтальном положении. Визуально может казаться, что ноги имеют разную длину. Иногда на дисплазию указывает неправильное положение пальцев – они могут быть вывернуты внутрь или наружу. Нередко изменяется объем сустава.
- Трудности при ходьбе. Из-за патологии ребенок долгое время не может научиться передвигаться, а при ходьбе становится на пальчики. Односторонняя дисплазия коленного сустава нередко является причиной укорочения нижней конечности, что приводит к хромоте. Довольно часто наблюдается изменение осанки.
Изменение положения надколенника при дисплазии.



Оставить комментарий