Оглавление
Механизм возникновения
Ушиб чаще всего является следствием
падения с небольшой высоты или удара,
нанесённого тупым предметом, обладающим
малой кинетической энергией. При
огнестрельных ранениях ушибы мягких
тканей или внутренних органов могут
являться следствием действия бокового
удара ранящего снаряда (пули или осколка),
обладающего большой кинетической
энергией, и образования временной
пульсирующей полости при его прохождении
через анатомическую область.
Тяжесть ушиба определяется как характером
травмирующего предмета (его массой,
скоростью, точкой приложения и направлением
действия силы), так и видом тканей, на
которые пришлось воздействие (кожа,
подкожная клетчатка, мышечная ткань,
паренхима внутренних органов), а также
их функциональным состоянием
(кровенаполнение, сокращение, тонус и
пр.).
Наиболее часто ушибу подвергаются
поверхностно расположенные мягкие
ткани – кожа, подкожная клетчатка, мышцы.
Ушибы внутренних органов (головного
мозга, сердца, лёгких, печени, почек и
др.) относят к разделам повреждений
различных анатомических областей
(голова, грудь, живот и др.) и рассматривают
в соответствующих разделах частной
хирургии, хирургии повреждений и
военнополевой хирургии.
Клиническая картина
• Первый – связан с нарастанием отёка
и проявлением сосудистой недостаточности
(1-3 сут);
• Второй – обусловлен развитием острой
почечной недостаточности (3-14-е сут);
• Третий – реконвалесценция.
В первом периоде сразу после
освобождения конечности отмечаются её
бледность и сильные боли. Затем довольно
быстро развивается и прогрессирует
отёк, конечность становится багрово-синюшной,
отчётливо проявляются участки некроза,
возникают признаки нарушения кровообращения
(тромбозы сосудов мелкого и среднего
диаметра).
Больные жалуются на сильные
распирающего характера боли, значительно
страдает общее состояние: слабость,
озноб, тахикардия, снижение АД, лихорадка.
При большом объёме повреждения
(множественные переломы сдавленных
конечностей) часто развивается картина
травматического шока. Постепенно
развивается олигурия.
Во втором периоде на первое место
выступает картина острой почечной
недостаточности: моча становится бурого
цвета, её количество резко снижается,
в плазме увеличивается концентрация
ионов калия, креатинина, мочевины и пр.
Даже если жизнеспособность конечности
в целом сохранена, местно появляются
пузыри с серозным и геморрагическим
содержимым, в мышечной ткани развиваются
очаговые или обширные очаги некроза,
требующие хирургического лечения.
При благоприятном течении заболевания
после отторжения (удаления) некротических
тканей и восстановления жизнеспособности
сдавленной конечности в третьем
периоде медленно происходит
восстановление функций почек и наступает
выздоровление. Полное восстановления
функций конечности наступает редко,
что обусловлено повреждёнием не только
мышечной ткани, но и костей, суставов,
крупных нервных стволов.
Виды костной мозоли
Различают полныевывихи,
при которых отсутствует соприкосновение
суставных концов, инеполные,
или подвывихи, при
которых бывает частичное смещение
суставных поверхностей.
Вывихи могут быть врождённымииприобретёнными. Такое деление во
многом условно, так как среди врождённых
деформаций основное значение имеет
врождённый вывих бедра, по сути своей
являющийся нарушением развития
тазобедренного сустава.
Подавляющее же большинство вывихов
составляют вывихи приобретённые, а
точнее травматические, так
какпатологическиевывихи
(разобщение суставных поверхностей
вследствие заболевания: опухоль,
туберкулёз, остеомиелит и пр.) возникают
редко и их обычно рассматривают как
суставную форму соответствующего
заболевания.
Травматические вывихи могут быть
открытыми(при наличии раны,
сообщающейся с полостью сустава) изакрытыми. Открытые вывихи,
как правило, подлежат оперативному
лечению.
По времени, прошедшему от момента травмы,
вывихи делят на свежие(до
2-3 сут),несвежие(до 3-4 нед)
изастарелые(более 4 нед).
Невправимыминазывают
вывихи, при которых возникает интерпозиция
мягких тканей, а их вправление без
хирургического вмешательства оказывается
невозможным.
Привычныминазывают постоянно
повторяющиеся вывихи в одном и том же
суставе. Наиболее часто встречается
привычный вывих плеча. Обычно возникновение
привычного вывиха связано с выраженными
повреждениями суставной капсулы при
первичном вывихе (иногда имеются
врождённые изменения). Привычные вывихи
легко вправляются, но потом возникают
вновь даже при незначительной нагрузке.
Радикальное лечение привычного вывиха
состоит в оперативном укреплении или
коррекции вспомогательного аппарата
сустава.
• периостальную (наружную);
• эндостальную (внутреннюю);
• интермедиарную;
• параоссальную.
Механизм образования всех перечисленных
видов мозоли типовой, однако их функции
разные.
Первые два вида мозоли образуются
быстро, особенно периостальная, что
связано с особенностью регенерации.
Основная их функция – фиксация отломков
в месте перелома. Оба этих вида мозоли
являются приспособительным и временным
процессом. Их образование ещё не
свидетельствует о сращении костных
отломков, а лишь подготавливает условия
для этого. Истинное сращение отломков
происходит за счёт интермедиарной
мозоли, после чего ткани пери- и
эндостальной мозолей подвергаются
резорбции.
Рис. 11-4. Составные части костной
мозоли: 1 – периостальная; 2 – эндостальная;
3 – интермедиарная; 4 – параоссальная
В связи с бурным развитием и разрастанием
костной ткани в рубцовых тканях,
образующихся в повреждённых вокруг
сломанной кости, может происходить
метаплазия соединительной ткани с
трансформацией её в костную. Особенно
выраженно это бывает тогда, когда
повреждение окружающих тканей
значительное. Эту часть костной мозоли
называют параоссальной.
Абсолютные и относительные признаки перелома
Клиническое обследование пострадавшего
с переломом проводят по общим принципам.
При сборе анамнеза необходимо дополнительно
уточнить характер нарушения функций
после повреждения (мог ли пациент двигать
конечностью и опираться на неё,
самостоятельно передвигаться и т.д.). В
некоторых случаях в момент получения
травмы пострадавший ощущает хруст
ломающейся кости, что при адекватном
состоянии больного можно считать
достоверным признаком перелома.
При объективном исследовании определяют
характерные для перелома симптомы,
которые разделяют на две группы:
абсолютные и относительные.
Абсолютные признаки перелома
1. деформация в месте перелома;
2. патологическая подвижность;
3. крепитация костных отломков.
Следует отметить, что в ряде случаев
при переломе может не быть ни одного из
абсолютных признаков. Так бывает,
например, при вколоченных переломах,
переломах плоских костей и т.д.
Деформация в месте перелома-
характерное изменение конфигурации
повреждённого сегмента или конечности
(штыкообразная деформация, изменение
по оси, ротация в области перелома),
иногда при этом визуально определяют
костные отломки.
Патологическая подвижность-
наличие движений вне зоны сустава. Её
определяют следующим образом: проксимальную
часть конечности фиксируют рукой, а
дистальную часть, осторожно, не вызывая
боли, пытаются пошевелить лёгкими
качательными движениями. Симптом считают
положительным в случае ощущения
подвижности периферической части
конечности.

Крепитация костных отломков-
характерный хруст или соответствующие
пальпаторные ощущения, возникающие при
касании между собой костных отломков.
Её можно ощутить при попытках пострадавшего
двигать конечностью, а также в момент
наложения либо снятия повязки или
транспортной шины. Специально вызывать
кос- тную крепитацию не следует из-за
усиления боли, а также возможного
повреждения мягких тканей, сосудов,
нервов вследствие смещения костных
отломков.
Относительные симптомы перелома
При отсутствии абсолютных симптомов
перелома этот диагноз может быть
поставлен на основании относительных
признаков, характерных для перелома,
хотя каждый из них может наблюдаться и
при других видах повреждений.
Болевой синдром всегда сопутствует
переломам костей. Боль носит интенсивный
характер, усиливается при движении.
Особенно важно выявление локальной
болезненности и боли в области перелома
при нагрузке по оси конечности.
Так, весьма достоверным признаком
перелома ребра является появление
локальной боли при одновременном
надавливании на позвоночник и грудину.
В области перелома, как правило, имеется
гематома, которая при переломе
крупных костей, например, при переломе
бедра, может достигать довольно больших
размеров – до 1500 мл, а в случае множественных
переломов костей таза – 2500 мл и более.
Для перелома весьма характерно укорочение
и вынужденное положениеконечности.
Следует помнить, что эти же признаки
могут появляться и при вывихе.
Нарушение функцийконечности
при переломе весьма существенно: пациент
не может встать с опорой на конечность,
оторвать конечность от поверхности
(симптом «прилипшей пятки» при переломе
лонных костей, вертлужной впадины, шейки
бедра), конечность не может удерживать
собственный вес и т.д.

Относительные симптомы чаще всего
свидетельствует о возможности перелома
и позволяют клинически его заподозрить
даже при отсутствии абсолютных признаков.
Подтверждать диагноз (перелом) во всех
случаях необходимо с помощью
рентгенологического исследования.
Диагностика
Основные клинические проявления ушиба
– боль, припухлость, гематома и нарушение
функций поврежденного органа.
Боль возникает сразу в момент
получения травмы и может быть весьма
значительной, что связано с повреждением
большого количества болевых рецепторов
в зоне поражения. Особенно болезненными
оказываются ушибы надкостницы. В течение
нескольких часов боль стихает, а её
дальнейшее появление обычно связано с
нарастанием гематомы.
Практически сразу после повреждения
становится заметной припухлость,
болезненная при пальпации, без чётких
границ переходящая в неповреждённые
ткани. Припухлость нарастает в течение
нескольких часов (до конца первых суток),
что связано с развитием травматического
отёка и воспалительных изменений.
Время клинического проявления гематомы
(кровоизлияния) зависит от её локализации
и объёма. При ушибе кожи и подкожной
клетчатки гематома образуется практически
сразу, чаще всего за счёт имбибиции
(пропитывания) кровью тканей (внутрикожная
и подкожная гематомы). При повреждении
более крупных сосудов кровь может
скапливаться в подкожной клетчатке,
ушибленных мышцах, межмышечных и
межфасциальных пространствах. При более
глубоком расположении гематома может
проявиться снаружи в виде кровоподтека
лишь на 2-3-и сутки.
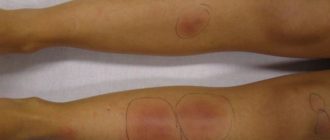
Цвет кровоподтёка подвергается изменениям
во времени в связи с распадом гемоглобина.
Свежий кровоподтёк всегда красного
цвета, затем он становится багровым,
начинает синеть и приобретает синюю
окраску через 3-4 дня. Через 5-6 дней
кровоподтёки становятся зелёными, а
затем жёлтыми, после чего постепенно
исчезают.
Нарушение функций при ушибе происходит
обычно не сразу, а по мере нарастания
гематомы и отёка. При этом возникает
ограничение активных движений, что
связано с выраженным болевым синдромом.
Пассивные движения чаще всего сохранены,
хотя тоже весьма болезненны. Это отличает
ушибы от переломов и вывихов, при которых
нарушение объёма движений возникает
сразу после травмы и касается как
активных, так и пассивных движений.
Диагноз перелома является клиническим.
Его устанавливают на основании жалоб,
анамнеза и клинических симптомов. Важный
момент диагностики перелома –
рентгенологическое исследование.
Первая помощь

Лечение травматического шока начинают
с оказания первой помощи, которая
является очень важной для сохранения
жизни пострадавшего и представляет
непростую задачу. Сложность заключается
в том, что при травматическом шоке
чрезвычайно важное значение для судьбы
пострадавшего имеет правильный алгоритм
действий – последовательность одновременно
протекающих процессов диагностики и
оказания лечебного пособия.
Таблица 11-1. Степени тяжести
травматического шока
• устранение асфиксии и налаживание
адекватного дыхания;
• временная остановка продолжающегося
наружного кровотечения;
• введение анальгетиков;
• введение кровезамещающих растворов;
• наложение асептической повязки;
• транспортная иммобилизация;
• быстрая и щадящая транспортировка в
лечебное учреждение. При нарушении
дыхания следует очистить полость рта
и верхние дыхательные пути. В случае
отсутствия адекватного самостоятельного
дыхания у пострадавшего необходимо
проводить вспомогательное или
искусственное дыхание, включая введение
воздуховода или интубацию трахеи с
последующей ИВЛ.
При наличии продолжающегося наружного
кровотечения следует наложить давящую
повязку, а при её неэффективности –
кровоостанавливающий жгут с обязательной
отметкой о времени его наложения.
Обезболивание обычно подразумевает
введение анальгетиков (наркотических
и ненаркотических). В машине скорой
помощи возможно проведение ингаляционной
аутоаналгезии через специальные
портативные испарители посредством
вдыхания паров метоксифлурана.
Внутривенное введение кровезамещающих
растворов (декстран [ср. мол.масса 50
000-70 000], желатин и др.) следует начинать
как можно раньше, в том числе в машине
скорой помощи.
После наложения на рану асептической
повязки осуществляют транспортную
иммобилизацию повреждённых сегментов,
причём все эти мероприятия можно
производить по ходу транспортировки
пострадавшего в стационар.



Оставить комментарий