- Что представляет собой реабилитационный период?
- Виды операций по удалению грыжи позвоночника
- Эндоскопическое
- Лазерное
- Диета
- Лечение межпозвоночной грыжи за рубежом
- Операция по удалению грыжи позвоночника: методы, возможные риски, последствия и стоимость
- Методы проведения
- Существуют ли риски
- Стоимость операции
- Особенности эндоскопического удаления грыжи: тип анестезии, длительность, стоимость
- Методы проведения
- Существуют ли риски
- Отзывы об удалении межпозвоночной грыжи
- Противопоказания при реабилитации
- Дискэктомия
- Гидропластика диска
- Симптомы заболевания
- Ход операции
- Лазерное
- Суть операции
- Опасна ли операция
- Суть операции
Оглавление
- 1 Что представляет собой реабилитационный период?
- 2 Виды операций по удалению грыжи позвоночника
- 3 Диета
- 4 Лечение межпозвоночной грыжи за рубежом
- 5 Операция по удалению грыжи позвоночника: методы, возможные риски, последствия и стоимость
- 6 Особенности эндоскопического удаления грыжи: тип анестезии, длительность, стоимость
- 7 Отзывы об удалении межпозвоночной грыжи
- 8 Противопоказания при реабилитации
- 9 Симптомы заболевания
- 10 Ход операции
Что представляет собой реабилитационный период?
Главной особенностью является индивидуальная для каждого больного продолжительность, которая определяется видом операции (при грубых методах со сращиванием позвонков – до года), возрастной категорией пациента и размерами межпозвоночной грыжи.
- Врач, который лечил пациента до операции;
- Врач, который проводил операцию;
- Врач, который специализируется на послеоперационной реабилитации.
Основные цели, достичь которые помогает правильное восстановление после операции:
- Формирование правильного мышечного корсета и осанки;
- Перестройка образа жизни под новую высоту позвоночного столба (уменьшение за счет удаления диска при дискэктомии);
- Профилактика рецидивов патологии;
- Устранение болевых ощущений и возвращение к нормальному функционированию.
Виды операций по удалению грыжи позвоночника
Эндоскопическое
Эндоскопическое – оперативное избавление от грыжи межпозвонкового пространства и освобождение передавленных нервных окончаний спинного мозга для уменьшения болей и неврологических повреждений, не требующее больших надрезов на тканях.
Специалисты выделяют такие преимущества эндоскопии грыжи как незначительное травмирование мягких тканей, сохранение целостности межпозвоночного диска, низкий процент развития послеоперационных осложнений, малая кровопотеря в процессе удаления грыжи, отсутствие послеоперационных болей.
- выпячивание грыжи сбоку межпозвоночного диска;
- воспалительные явления в спинномозговом канале;
- развитие неврологического синдрома с сильными болями, отдающими в бок и поясницу;
- отсутствие выраженного эффекта от длительного лечения консервативными методами;
- развитие половой дисфункции.
- онкологические заболевания с вторичными очагами в позвоночнике;
- сужение сосудов канала позвоночника;
- беременность;
- развитие инфекционных поражений в месте локализации грыжи;
- перенесенные заболевания сердечно-сосудистой системы;
- серединная грыжа.
Лазерное
Лазерное – воздействие (нагревание и испарение жидкости) излучением лазерных пучков небольшой мощности на ядро внутри межпозвонкового диска для его уменьшения или удаления с дальнейшим втягиванием грыжевого содержимого, которое давит на нервные корешки и вызывает интенсивные боли.
Диета
- овощи (капуста белокочанная, морковь, брокколи) и фрукты;
- таёжные и болотные ягоды (клюква, брусника, черника) в виде морса или отвара;
- зелень;
- отварное нежирное мясо (индейка, курица, телятина);
- желатин в составе студня, киселя, фруктового желе и мармелада.
Обратите внимание!
Необходимо отказаться от продуктов, провоцирующих метеоризм, вздутие и повышенное газообразование в органах пищеварительной системы и алкоголя даже в самых малых дозах.
Лечение межпозвоночной грыжи за рубежом

Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Пациент обращается в клинику, его амбулаторно обследуют, проводя общие анализы, магнитно-резонансную томографию, консультацию анестезиолога. После операции, в случае отсутствия каких-либо осложнений, при удовлетворительном состоянии, больного выписывают на амбулаторное лечение на 2-3 день.
Среди медикаментозных назначений – приём противоотёчных, антибактериальных препаратов в течении 5 дней, таблетированных нестероидных противовоспалительных до 10 дней. В основные рекомендации по раннему послеоперациионному реабилитационному периоду входят:
- 1 месяц исключить физиопроцедуры, кроме магнито- и лазеротерапии;
- 1 месяц ношения полужёсткого корсета с запрещением сгибания-разгибания туловища до крайних амплитуд;
- 1 месяц запрещена любая физическая нагрузка (тяжёлая работа, бассейн, занятия спортом и прочее);
- не ограничивается обычная физическая активность — ходьба, бытовые дела, сидячая работа, непродолжительная езда на автомобиле.
При этом отмечается, что несоблюдение указанных рекомендаций по реабилитационному периоду значительно снижает эффективность проведенного минимально инвазивного вмешательства, а иногда и усугубляет предшествующую симптоматику.
Хоть облегчение пациент ощущает практически сразу, для полноценной оценки эффекта лечения дожидаются срока в два месяца после операции. К этому сроку на уровне проблемного сегмента нормализуется внутридисковое давление и завершаются процессы восстановления фиброзного кольца.
Операция по удалению грыжи позвоночника: методы, возможные риски, последствия и стоимость

Эндоскопическое вмешательство по удалению позвоночной грыжи может осложняться:
- рецидивами в позднем послеоперационном периоде (повторным возникновением грыжи той же локализации);
- гематомой (появляется в результате травмирования сосудов в месте вмешательства, дополнительной терапии не требует, однако вызывает сильные боли);
- бактериальными инфекциями;
- повреждением нервных окончаний и твердой оболочки спинного мозга (возникает в результате неправильных действий хирурга);
- спаечным эпидуритом (появлением зоны стерильного воспалительного процесса, сопровождающегося активным формированием соединительных тканей);
- образованием фиброзного рубца, снижающего эластичность межпозвоночного диска;
- возникновением патологической подвижности позвонков в зоне вмешательства (связана с уменьшением высоты хряща);
- дегенеративным сужением позвоночного канала (вызывается операционной травмой).

Эндоскопическое вмешательство по удалению позвоночной грыжи может осложняться повреждением нервных окончаний и твердой оболочки спинного мозга.
Отдельно рассматривается синдром оперированного позвоночника — болевые ощущения в пояснице и конечностях, возникающий после правильно выполненного хирургического вмешательства. Он объединяет следующие осложнения:
- разрушение внутренней части диска;
- образование кисты;
- смещение оперированного отдела по отношению к здоровым;
- псевдоменингоцеле (отрыв спинномозгового корешка с излиянием и накоплением спинномозговой жидкости, имеющими локализованный характер);
- перемежающуюся хромоту (парезы конечностей, периодически возникающие при ходьбе, из-за чего человек вынужден постоянно останавливаться);
- псевдоартроз (образование ложного сустава в несвойственном для него месте);
- радикулопатия (совокупность неприятных ощущений, связанных с воспалением или сдавливанием спинномозгового корешка);
- фасеточный синдром (боли, распространяющиеся по ходу нервных окончаний, иннервирующих пораженный участок позвоночника);
- арахноидит (поражение паутинных оболочек спинного мозга).

Арахноидит (поражение паутинных оболочек спинного мозга) может возникнуть как осложнение после операции.
БЕСПЛАТНЫХ
Методы проведения
Возможно многократное применение при возникновении болезни в других двигательных сегментах позвоночника.
нарушение режима во время периода восстановления;операции на позвоночнике;
Ни о каком употреблении алкоголя и табакокурении не может идти и речи. Рацион пациента, перенесшего любой из видов операции по удалению грыжи позвоночника, тоже обязательно должен быть согласован со специалистами.
дискэктомию;
перемежающаяся хромота (парестезии в голенях, периодически возникающие при ходьбе и вынуждающие останавливаться);1 месяц ношения полужёсткого корсета с запрещением сгибанияразгибания туловища до крайних амплитуд;
уменьшение интраоперационной кровопотери и собственно продолжительности оперативного вмешательства;
- Лазеролечение при грыжах включает проведение вапоризации или реконструкции измененных дисков.
- Классическая дискэктомия проводится при наличии большой по размеру грыжи, определении на рентгенографии отломков, секвестра и при возникновении острого нарушения иннервации тазовых органов. Операция выполняется под общим наркозом, в ходе ее проведения удаляется весь диск или его часть, влияющая на спинной мозг и нервные волокна.
- курсов и материалов доступных на данный момент:
- Данный метод также имеет и недостаток, который состоит в его не радикальности, что обусловлено уменьшением объема диска в незначительной степени. Это требует повторного проведения операции. Также использование местной анестезии может доставлять пациенту значительный дискомфорт. Восстановление после удаления грыжи диска лазером продолжается на протяжении месяца. В первые две недели прописываются противовоспалительные нестероидные лекарственные средства (мовалис, целебрекс, нимесил), и рекомендуется проведение магнитной или лазерное терапии. Плавание, бег и гимнастика после удаления грыжи позвоночника при помощи лазера противопоказана, так как в этом случае любые физические нагрузки могут привести к рецидиву заболевания.
физические нагрузки, травмирование и другие неблагоприятные факторы.
- Вот почему возможности данного метода являются довольно ограниченными.
- Показания для проведения операции по удалению позвоночной грыжи могут носить относительный и абсолютный характер. К первому случаю относится непродуктивное медикаментозное и нефармакологическое лечение, а также недостаточная результативность методов консервативной терапии. Абсолютными же показаниями к оперативному вмешательству является секвестрированная грыжа, компрессия грыжевым выпячиванием спинного мозга. Подобная дифференциация необходима для принятия оптимального решения при выборе тактики оперативного вмешательства.
ламинэктомию;
- псевдоартроз (иногда можно встретить название «неоартроз» – ложный сустав, образующийся в нехарактерном для него месте);
1 месяц запрещена любая физическая нагрузка (тяжёлая работа, бассейн, занятия спортом и прочее);
улучшение качества операции (снижение рисков и процента осложнений);
Лазерная вапоризация – это разрушение диска лазерным лучом с правильно подобранной интенсивностью. Пучок света приводит к испарению части клеток диска, за счет чего он уменьшается в размерах и прекращается давление на рядом расположенные ткани и нервные окончания.
Вапоризация преимущественно проводится молодым людям до 50 лет.Хирурги предпочитают убирать весь разрушенный диск, так как оставшиеся части могут привести к образованию повторной грыжи. Для сохранения подвижности позвонков вставляются протезы из титановых сплавов, проводится пластика диска из подвздошных костей.

Бесплатные видеоуроки от дипломированного врача ЛФК по устранению болей в пояснице. Автор уроков – врач, который разработал уникальную методику восстановления и лечения всех отделов позвоночника. Количество пациентов которым уже удалось помочь с проблемами спины и шеи насчитывает
Эндоскопическое удаление грыжи позвоночника представляет собой самый новый и наиболее востребованный метод решения данной проблемы при помощи хирургического вмешательства. Проводится процедура при помощи спинального 6 мм эндоскопа, через рабочий канал которого проводится в необходимую структуру организма оптический канал и микроэндоскопический инструмент. Обезболивание допускается общее и местное, несмотря на отсутствие разрезов.
Существуют ли риски
Интенсивное рубцевание, являющееся естественным процессом послеоперационного восстановления, тем не менее, также часто становится провокатором осложнений. В частности, наблюдается ущемление нервных корешков спинного мозга рубцовыми тканями.
Таким образом, радикальное удаление при позвоночной грыже, по-прежнему, не теряет своей актуальности.
- Удаление грыжи позвоночника может производиться по одному из существующих видов операций:
- эндоскопическое удаление грыжи;
- радикулопатия (второе название – радикулит, обозначающее достаточно общий термин для совокупности симптомов, характерных для воспалённого или зажатого корешка спинного мозга);
не ограничивается обычная физическая активность – ходьба, бытовые дела, сидячая работа, непродолжительная езда на автомобиле.
- снижение интенсивности послеоперационных болевых ощущений;
В более старшем возрасте причиной грыжа в большинстве случаев становятся дегенеративные изменения – лазерный луч остановить их не в состоянии. Лазерная вапоризация рекомендуется к применению у беременных женщин и у пациентов с тяжелыми сопутствующими заболеваниями. Операция проводится под местным обезболиванием.
После операции прооперированному пациенту на несколько дней назначается постельный режим, запрещается в течение месяца и более поднимать тяжести, заниматься активной физической работой, ездить на транспорте.
более 2000

В ходе проведения операции делается прокол, диаметр которого составляет не более 7 мм, через него проводится трубка, соединенная с микроскопическими инструментами, последовательно удаляющие выпавший грыжевой фрагмент.
- Случается, что удаление позвоночной грыжи провоцирует смещение позвонков, влекущее изменение физиологических изгибов позвоночника – появляется спондилолистез (нестабильность межпозвоночного диска, протрузия диска либо новая грыжа).
- Микрохирургический метод
Радикальный метод
микродискэктомию;
Стоимость операции
фасеточный синдром (болевые ощущения, связанные с артрозом сустава, иррадиирующие по ходу нервов, выходящий из зоны проблемного межпозвонкового сустава;
При этом отмечается, что несоблюдение указанных рекомендаций по реабилитационному периоду значительно снижает эффективность проведенного минимально инвазивного вмешательства, а иногда и усугубляет предшествующую симптоматику.
увеличенные темпы реабилитации после операции.
Особенности эндоскопического удаления грыжи: тип анестезии, длительность, стоимость
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана.
Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
Суть процедуры состоит в том, что внутрь межпозвоночного диска помещается игла, через которую пропускают световод, генерирующий дозированную волну лазерного излучения. Под воздействием лазера биоткань, а именно пульпозное ядро, на ограниченном поле нагревается до температуры 60 градусов по Цельсию.
Данный процесс вызывает испарение (вапризацию) ткани, грыжа втягивается внутрь и прекращает раздражать нервные корешки и сосудистые структуры. Сеанс длится 15-40 минут, проходит в амбулаторных условиях под местной анестезией с использованием рентген- или КТ-контроля.
Цена вапоризации грыжи лазером в Москве, в КДЦ МГМУ им. Сеченова составляет порядка 80 тыс. рублей. Аналогичную медицинскую услугу в столице выполняют и в ЦКБ №1 «РЖД», ЦКБ Российской академии наук, Медцентре «Гарант Клиник». В Ст.
В далее представленных городах цена на подобную услугу начинается от 40 тыс. рублей. Восстановление диска лазером в Екатеринбурге проводится в МАУ «Центральная городская больница № 24». Перкутанную лазерную деструкцию диска в Красноярске можно пройти в КГУЗ «Краевая клиническая больница».
Информация по лазерному удалению в городе Великий Новгород отсутствует, но можно обратиться за консультацией в Городскую клиническую больницу №13. В этом медицинском заведении практикуют современные способы мининвазивного воздействия на позвонковые диски.
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.

Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии.
Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Перед операцией по эндоскопическому удалению грыжи позвоночника проводятся лабораторные исследования, делаются кардиограмма и томография позвоночного столба. Приблизительно за 6 часов до манипуляции запрещается есть и пить.
- делается прокол мягких тканей небольших размеров в проблемной зоне;
- вводится эндоскоп, положение которого контролируется рентгенологическим оборудованием;
- новообразование удаляется и выводится наружу микрохирургическим инструментом;
- позвоночное пространство очищается от остатков грыжи, все действия отслеживаются через монитор;
- место разреза промывается, на рану накладываются швы, часто используется стерильный пластырь.
Стоимость эндоскопической операции определяется индивидуально и зависит от набора диагностических тестов, размера опухоли, запущенности болезни, длительности хирургического вмешательства, курса лечебно-реабилитационных мероприятий.
БЕСПЛАТНЫХ
Методы проведения
дискэктомию;
ламинэктомию;
Существуют ли риски
Отзывы об удалении межпозвоночной грыжи
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия.
Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи.
Вера, 30 лет, Пермь: «2 года мучили боли в поясничной области. Решила посетить врача, он назначил обследование, в ходе которого обнаружилась межпозвоночная грыжа. Занялась поисками клиники и хирурга, перечитала множество отзывов.
Через месяц пошла на операцию, которая проводилась эндоскопическим методом. Реабилитационный период занял 2 недели, болевой синдром мучил недолго. Порадовало то, что уже через месяц смогла вернуться к привычному образу жизни».
Мария, 27 лет, Уфа: «В прошлом был обнаружен остеохондроз, лечением которого не занималась. Последствием стала грыжа, которая ухудшала качество жизни. Врач запретил планировать ребенка до избавления от этой проблемы.
Ольга, 29 лет, Омск: «При плановом медосмотре обнаружилась межпозвоночная грыжа. Решила последовать совету врача и пройти хирургическое лечение. Вмешательство прошло без последствий, через 2 месяца смогла выйти на работу. Сильных болей в восстановительный период не возникало».
Противопоказания при реабилитации
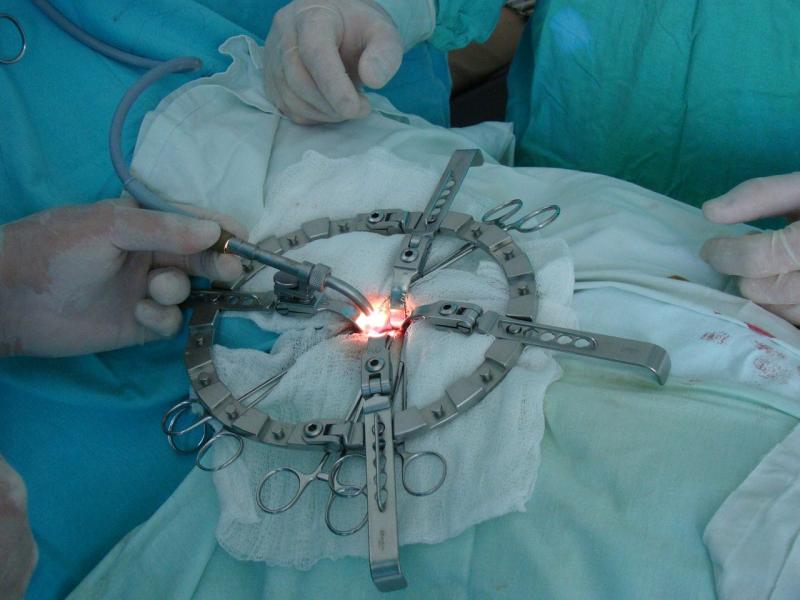
Каждый лечащий врач, в первую очередь, стремится к реализации консервативных методов лечения. Любое оперативное вмешательство, даже самое высокотехнологичное, всегда сопряжено с рядом рисков. И лишь когда все ранее примененные и испробованные методы не дают желаемого результата, а болевой синдром отличается продолжительным и интенсивным течением, приходится задуматься об операции.
Малоинвазивный метод
Как свидетельствуют отзывы экспертов, дискэктомия является устаревшим хирургическим методом. Раньше пациенту делали общий наркоз и во время операции полностью удаляли поврежденный диск. После такого удаления грыжи позвоночник и организм восстанавливались очень медленно.
Такая операция по удалению грыжи проводилась открытым способом, риск инфицирования позвоночника каждый раз был велик. Однако у такого оперативного вмешательства был существенный плюс: крайне низкий процент рецидива недуга.
С удалением позвоночной грыжи у человека часто связана последняя надежда освободиться от боли и вернуть себе подвижность.
гематома в месте вмешательства (не требует дополнительного лечения, но чревато болевыми ощущениями на протяжении нескольких недель);
- секвестрированной фораминальной или задне-латеральной грыже;
- По времени операция занимает около 20 минут, после удаления патологических клеток ткани диска сдвигаются, убирается отек и полностью восстанавливается амортизационная способность. Гидропластику не проводят при разрывах фиброзного кольца, при определении большой грыжи, перекрывающей позвоночный канал на одну треть.
- Травматизация позвоночника и окружающих его тканей минимальна.
- Развивающаяся межпозвоночная грыжа любого отдела позвоночника на первых этапах хорошо поддается лечению лекарственными препаратами и реабилитационными методиками. К сожалению, не все больные уделяют должное внимание лечению грыж на первых стадиях ее развития, поэтому заболевание часто переходит с хроническую фазу с периодами острых болей и ограничений движений.
Осложнения после удаления грыжи позвоночника таким способом, при сохранении врачебных рекомендаций отсутствуют практически полностью. Возможно появление небольших гематом в области введения эндоскопа, которые проходят самостоятельно через некоторое время.
Дискэктомия
Обычно операция по удалению грыжи позвоночника проводилась при помощи использования метода ламинэктомии, но с появлением хирургического микроскопа самым эффективным методом стало интраламинарное микрохирургическое удаление грыжи позвоночника. Преимущества микродискэктомии:
Кроме того, есть и ряд особых показаний, предполагающих обязательное удаление позвоночной грыжи. К ним относятся (если грыжа локализована в нижних отделах позвоночника):
– лазерное лечение. Методика основана на введении световода в межпозвонковый диск в целях нагрева ядра, ведущего к испарению воды – дегидратации. Резкое уменьшение объема ядра диска приводит к уменьшению размера грыжевого выпячивания. Подобные операции допустимы лишь на стадии истинной (неосложненной) грыжи.
Ламинэктомия – еще один из видов хирургических вмешательств, проводимых под общим или местным наркозом. Такой метод предусматривает изъятие только части позвонка. Данный вид хирургического вмешательства отличает быстрое заживление.
Однако, как и у дискэктомии, есть вероятность, что у человека откроется внезапное кровотечение и ухудшится самочувствие. Освобождение нерва, который больше не будет придавливать позвоночный диск, станет главным фактором избавления пациента от боли.
Шанс избавиться от грыжи позвоночника есть даже в безнадежных, на первый взгляд, случаях, когда недуг сопровождают значительные осложнения.
инфицирование (встречается редко);
корешковом (радикулярном) неврологическом синдроме в виде сильных иррадиирующих болей;
- Противопоказанием также является уменьшение высоты диска больше чем на половину и обширный воспалительный процесс, поэтому гидропластика считается оптимальным методом лечения грыж только на ранних стадиях.
- Отсутствует кровопотеря и риск инфицирования.
- Наряду с консервативными методиками воздействия на грыжу проводится операция по удалению грыжи позвоночника, необходимо учитывать, что хирургическое вмешательство проводится не всем пациентам с межпозвоночными грыжами и не всегда, для такого лечения должны быть обоснованные показания.
- Спустя два часа после проведения операции пациент может ходить, и выписывается домой уже на следующий день. Уже через две недели снимается внешний шов и человек может жить обыденной жизнью, не подвергая себя чрезмерным нагрузкам и физической активности. Занятия спортом возможны только через месяц после эндоскопического удаления грыжи позвоночника.
- Устранение давления на пораженный позвоночный диск.
- паралич конечностей (полный либо частичный);
Данному методу присущи следующие преимущества:
Эндоскопическое удаление грыжи не является редкостью в наши дни. Оно относится к категории бескровных операций. Во время такой операции мышцы не повреждаются, а раздвигаются бескровно. Пациенту необязательно соблюдать во время реабилитационного периода постельный режим.

Наличие грыжи на позвоночнике – это постоянные мучительные боли. От них в определенный момент перестают помогать даже анальгетики. Такой недуг несет с собой последствия, отражающиеся на функционировании внутренних органов, чью привычную работку нарушила болезнь.
травматизация нервного окончания или твёрдой мозговой оболочки (относился скорее к ошибке хирурга, чем к осложнению);
неэффективности применяемого долговременно консервативного лечения.
Холодноплазменная нуклеопластика – склерозирование диска при помощи холодной плазмы, вводимой пункционной иглой. Уплотненный диск после этой процедуры прекращает негативное воздействие на окружающие ткани.
Короткий реабилитационный период – в стационаре больной проводит не более трех дней, а к физическому труду может приступить уже спустя две недели.
Решение об оперативном вмешательстве после установки диагноза грыжи принимается совместно несколькими врачами, учитывается состояние больного и данные проведенных исследований (рентгенографии, компьютерной томографии, анализов крови, ЭКГ).
Безоперационное удаление грыжи позвоночника в настоящее время практикуется куда больше, чем хирургическое. Врачи, освоившие мануальные практики, «предводители» лечебной гимнастики и массажисты предлагают неоперативные методики воздействия на позвоночную грыжу.
Конечно, полное устранение данного недуга без «скальпеля» невозможно, но устранение воспалительного процесса, болевых ощущений и укрепление мышечного корсета приходится, как нельзя, кстати, при легких стадиях заболевания.

Отсутствие повреждений костных и мышечных тканей.
нарушение тазовых функций (запоры);
Гидропластика диска
незначительность травмирования;
Еще один из видов хирургического вмешательства – микродискэктомия. Она относится к категории нейрохирургических оперативных вмешательств и проводится под общей анестезией. Такая операция эффективнее, чем перечисленные выше, она снижает болевой синдром.
Однако и медицина не всесильна. Универсальная операция по удалению грыжи позвоночника еще не изобретена. В каждом отдельном случае может применяться тот или иной метод хирургического вмешательства.
рубцово-спаечный эпидурит (развитие зоны пролиферативного асептического воспаления и замещение мягкой соединительной ткани жёсткой фиброзной с параллельным изменением свойств коллагена, формирующего фиброзный рубец, приводящим к повышению плотности и снижению эластичности);
Однако не следует забывать и о противопоказаниях, когда применение данной операции не представляется возможным:
Оперативное лечение грыжи позвоночника не проводится при положительном эффекте от консервативных методов лечения. Отложить операцию могут и при беременности, наличии инфекционных процессов. Успех после хирургического вмешательства определяется не только профессионализмом нейрохирурга, но и терпением пациента, который должен соблюдать в восстановительный период все рекомендации врача.
xn--80aaimi3axn8f.xn--p1ai
Хирургическое вмешательство в строение позвоночника – опасная вещь, которая может иметь множество неприятных последствий. Даже если все прошло успешно, ваш позвоночник уже не будет прежним и важно об это помнить, чтобы избежать рецидивов патологии.
Вот основные принципы успешной реабилитации на ранней стадии:
- Сидеть запрещено.
- Наклоняться или делать резкие повороты также запрещено.
- Упражнения с нагрузкой на спину (небольшой) осуществляются только в специальном корсете. Но корсет долго носить нельзя, максиму по нескольку часов в день.
- Вредные привычки недопустимы, особенно на раннем периоде реабилитации.
- Максимально допустимые предметы, которые можно поднимать в такой ситуации, должны весить не более трех килограммов.
- Массаж любого рода делать запрещено.
Поздний период реабилитации также имеет ряд ограничений:
- Сидеть также не разрешается. Первые попытки могут быть сделаны только после разрешения врача – реабилитолога и не ранее 6 недель после операции. Перемещение в общественном транспорте не допускается, любые путешествия можно осуществлять лишь лежа или полулежа.
- Необходимо часто менять позу, чтобы позвоночник был подвижен.
- Можно совершать некоторые физические упражнения с умеренной нагрузкой на мышцы спины. Но предварительно всегда делается разминка.
- Резкие движения запрещены.
- Корсет также применяется, но всегда необходимо консультироваться с врачом, чтобы знать длительность ношения.
- Тяжести поднимать нельзя, максимально допустимый вес – до 8 килограммов.
Симптомы заболевания
Клиническая картина позвоночной грыжи в период обострения включает следующие признаки:
- боли в пораженной области, распространяющиеся на нижние и верхние конечности;
- онемение пальцев рук и ног;
- скачки артериального давления;
- постоянные головные боли;
- нарушение равновесия, зрения и слуха;
- головокружения;
- снижение чувствительности паховой области;
- слабость в ногах и руках;
- недержание мочи, нарушение перистальтики кишечника.
Ход операции
На данный момент суть эндоскопических оперативных вмешательств в том, чтобы согласно принципам минимизации объёма и травматичности оперативного вмешательства, выполнить операциию максимально бережно по отношению к пациенту и при этом сохранить всю необходимую радикальность и объём этой манипуляции.
К преимуществам эндоскопии относятся:
- минимальный (до 1,5 см) хирургический доступ;
- значительное снижение травматизации окружающих тканей;
- уменьшение интраоперациионной кровопотери и собственно продолжительности оперативного вмешательства;
- улучшение качества операции (снижение рисков и процента осложнений);
- снижение интенсивности послеоперациионных болевых ощущений;
- увеличенные темпы реабилитации после операции.
Итак, для лечения грыжи межпозвонкового диска используется современная минимально инвазивная методика эндоскопии. Операция проводится по различным методикам, однако одной из самых распространённых является трансфораминальная секвестрэктомия.
Разъясним терминологию: удаление грыжи позвоночника производится через отверстие, через которое из спинного мозга выходят корешки нервов. Под контролем электронно-оптического преобразователя (ЭОП) вводится игла вне канала, затем по ней, как по направляющей, вводится трубка эндоскопа, посредством которого удаляется часть диска с целью декомпресссии и секвестр, сдавливающий корешок нерва и являющийся причиной болевых ощущений.
В дальнейшем межпозвонковый диск адекватно выполняет свою амортизационную функцию и за счёт ликвидации секвестра исчезает корешковый неврологический синдром, выраженный резкими иррадиирующими болями.

Среди осложнений, к которым может привести эндоскопическая операциия по удалению межпозвоночной грыжи, возможными являются:
- рецидив в отдалённом периоде (повторное возникновение той же самой патологии в той же локализации);
- гематома в месте вмешательства (не требует дополнительного лечения, но чревато болевыми ощущениями на протяжении нескольких недель);
- инфицирование (встречается редко);
- травматизация нервного окончания или твёрдой мозговой оболочки (относился скорее к ошибке хирурга, чем к осложнению);
- рубцово-спаечный эпидурит (развитие зоны пролиферативного асептического воспаления и замещение мягкой соединительной ткани жёсткой фиброзной с параллельным изменением свойств коллагена, формирующего фиброзный рубец, приводящим к повышению плотности и снижению эластичности);
- нестабильность сегментов в оперированной зоне (обусловлена частичной, хоть и минимальной, резекцией диска);
- дегенеративный стеноз канала позвоночника (провоцируется интраоперациионной травмой);
Несколько особняком стоит так называемый «синдром оперированного позвоночника» — периодичная или длительного характера боль в пояснице или конечностях, возобновившаяся после успешного с анатомической точки зрения оперативного вмешательства на позвоночнике. Среди его причин:
- внутреннее разрушение диска;
- синовиальная киста;
- спондилолистез (заболевание выражающееся в смещении позвонка вперёд или назад по отношению к другим);
- псевдоменингоцеле (отрыв корешка от спинного мозга с изолированным излиянием и скоплением в этом месте цереброспинальной жидкости);
- перемежающаяся хромота (парестезии в голенях, периодически возникающие при ходьбе и вынуждающие останавливаться);
- псевдоартроз (иногда можно встретить название «неоартроз» — ложный сустав, образующийся в нехарактерном для него месте);
- радикулопатия (второе название – радикулит, обозначающее достаточно общий термин для совокупности симптомов, характерных для воспалённого или зажатого корешка спинного мозга);
- фасеточный синдром (болевые ощущения, связанные с артрозом сустава, иррадиирующие по ходу нервов, выходящий из зоны проблемного межпозвонкового сустава;
- арахноидит (серозное воспаление паутинной оболочки спинного мозга).
Однако, несмотря на такой внушительный список возможных осложнений, человечество не в силах отказаться от оперативного минимально инвазивного артроскопического вмешательства при грыжах межпозвоночных дисков по двум причинам.
Так как процент вышеуказанных осложнений невелик и в большинстве случаев с ними можно эффективно бороться; для многих пациентов такая операциия является единственной альтернативой избавиться от непрерывно сопровождающих их жизнь болей.
Лазерное
- общий анализ крови;
- исследование на уровень сахара и личные антигенные характеристики;
- общее исследование мочи;
- ревмотромбы для выявления степени подверженности внутренних органов, суставов и всех видов тканей организма воспалительному процессу;
- описание электрокардиограммы;
- данные МРТ.
В день операции необходимо отказаться от употребления жидкости и пищи за 7-8 часов, а также проконсультироваться с врачом-анестезиологом на предмет затяжных заболеваний и аллергической реакции к препаратам для наркоза.
Перед операцией проводится рентгенологическая разметка для точного определения места выпирания ядра межпозвонкового диска и защемления нерва.
Длительность процедуры зависит от того насколько сильно поражены межпозвонковые диски, от размеров выпячивания и от уровня квалификации хирурга. В среднем она продолжается от 50 до 120 минут.
Суть операции
Пациенту делают местный наркоз – перидуральную анестезию, при которой он может во время проведения манипуляций описывать свои ощущения.
Врач делает надрез размером 0,5 – 1,5 сантиметра в месте, где установлена грыжа и раздвигает ткани для доступа к позвоночнику. Затем вводит в отверстие иглу, которая служит направляющей для медицинского спинального эндоскопа.
Эндоскоп – это прибор, оснащенный электронно-оптическим преобразователем, который помогает врачу без серьёзного травмирования тканей удалить выдвинувшееся пульпозное ядро и наблюдать за точностью своих действий на экране монитора.
Хирург направляет эндоскоп в канал, где спинной мозг соприкасается с нервными корешками. Проводится иссечение и удаление выпирающей части диска и омертвевшей ткани, защемляющей нервное окончание и вызывает болезненный неврологический синдром.
Опасна ли операция
- внесение инфекции;
- гематома, сопровождающаяся длительными болевыми ощущениями;
- повторное появление грыжи в том же месте позвоночника спустя некоторое время;
- снижение эластичности тканей вследствие развития воспалительного процесса и перехода мягкой соединительной ткани в жёсткую фиброзную, формирующую рубец;
- сужение канала позвоночного столба, провоцирующая боли в пояснице и ногах;
- травмирование нервного корешка или твёрдой мозговой оболочки оперирующим хирургов во время проведения манипуляций («человеческий фактор»).
Дополнительная информация!
Если операция проведена успешно, у пациента могут возникнуть симптомы «синдрома оперированного позвоночника» — разрушение межпозвоночного диска, киста синовиальной полости сустава, дислокация позвонка, образование ложного сустава, радикулит.
Суть операции
Лечащим врачом назначаются предварительные клинические исследования, сходные с теми, которые описаны для проведения лазерного и эндоскопического вмешательства. Они помогут оперирующему хирургу понять уместность и необходимость установки стабилизирующего импланта.
Больному вводятся анестезирующие препараты, затем нейрохирург делает надрез на уровне отверстия между дужек позвонков. При помощи хирургического микроскопа удаляется выпячивание и на его место вставляется имплант, механически сдерживающий уменьшение просвета между позвонками и предупреждающий сдавливание нервов.

Многие больные, которые перенесли операцию на позвоночнике, надеются в краткие сроки вернуться к нормальной жизни. Но для полного восстановления необходимо проделать большую работу по устранению последствий хирургического вмешательства.
Видео
О том какие последствия ожидают прооперированный позвоночник, рассказывают квалифицированные хирурги в видео.
Послеоперационный период
Возврат к нормальной жизни после операции по иссечению выпячивания ядра межпозвонкового диска у всех пациентов протекает по-разному. И это зависит от совокупности факторов: общее состояние систем организма, размеры грыжи и сложность ситуации, строгость соблюдения назначений лечащего врача, а также способ удаления выпячивания.
Специалисты выделяют три послеоперационных периода, каждый из которых характеризуется определёнными ощущениями у больного и соответствующими лечебными мероприятиями.
- противовоспалительные препараты – до 10 дней;
- антибиотики и противоотёчные средства – 5 дней.
- антифлогистические средства – до 7 дней;
- индивидуально подобранные физиопроцедуры и плазмолифтинг.
- хонропротекторы;
- сосудорасширяющие препараты
- микрорелаксанты.
Через 2 недели (поздний восстановительный период) специалисты помогают пациенту адаптироваться к нормальной жизни при помощи коррекции образа жизни и медленное введение оптимальных нагрузок. В этот период назначается ношение специального корсета на протяжении 1 месяца, запрещаются физические нагрузки и интенсивные занятия спортом на 1- 3 месяца.
Отсроченный период после двух месяцев реабилитации длится до полного выздоровления больного.
- лёгкое чувство стянутости или сухости в месте манипуляций;
- головокружение;
- незначительные боли или чувство тяжести в пояснице и ногах после ночного сна;
- повышение температуры в пределах 37-38 градусов.





Оставить комментарий