2. Диагностика
2.1 Жалобы и анамнез
Пациенты предъявляют жалобы на боль, припухлость суставах кистей и
стоп, коленных, голеностопных, реже плечевых, локтевых и тазобедренных,
или равномерную припухлость всего пальца кистей и стоп. Одновременно
могут наблюдаться боли в области пяток при ходьбе, в месте прикрепления
ахилловых сухожилий, а также боль в любом отделе позвоночника,
преимущественно в шейном или пояснично-крестцовом, которая возникает в
ночное время, уменьшается после физических упражнений или приема НПВП,
боль в грудной клетке при дыхании.
У большинства пациентов, которые предъявляют данные жалобы, имеется
псориаз кожи и/или ногтей на момент осмотра либо семейный анамнез по
псориазу. У части больных перечисленные жалобы возникли спонтанно,
примерно у трети – после травмы, значительной физической или
эмоциональной перегрузки. Необходимо отметить, что боль в позвоночнике у
большинства больных может быть незамеченной в течение длительного
времени.
2.2 Физикальное обследование
Диагноз ПсА устанавливают, в первую очередь, на основании выявления характерных клинических признаков заболевания.
Периферический артрит клиничски проявляется болью,
припухлостью, ограничением подвижности суставов. Характерные признаки –
артрит дистальных межфаланговых суставов кистей/стоп и «редискообразная»
деформация, осевой артрит (одновременное поражение трех суставов одного
пальца), дактилит и «сосискообразная» деформация пальцев кистей и стоп.
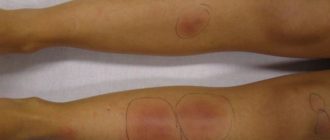
Дактилит (син. – воспаление пальца) возникает в результате
теносиновита сухожилий сгибателей и/или разгибателей пальцев с отеком
окружающих мягких тканей и артритом межфаланговых суставов. Клинически
проявляется болью, равномерной припухлостью всего пальца с
цианотично-багровым окрашиванием кожных покровов, плотным отеком всего
пальца, болевым ограничением сгибания, формируется характерная для ПсА
«сосискообразная» деформация пальца.
Энтезит клинически проявляется болью, иногда припухлостью в
точках энтезов. Локализация – верхний край надколенника, края (крылья)
подвздошных костей, трохантеры, место прикрепления ахиллова сухожилия и
подошвенного апоневроза к пяточной кости, латеральный надмыщелок
плечевой кости, медиальный мыщелок бедренной кости. Энтезиты пяточных
областей часто являются причиной снижения функциональных возможностей
больных.
Спондилит – преимущественное поражение позвоночника
(псориатический спондилит), часто наблюдается в сочетании с
периферическим артритом. Изолированный спондилит встречается редко (до
4%). В целом поражение позвоночника при ПсА может наблюдаться при любой
клинической форме заболевания и проявляется воспалительной болью в спине
(ВБС) по критериям ASAS (Assessment of SpondyloArthritis International
Society, 2009) (см.
ПсА необходимо дифференцировать с ревматоидным артритом, подагрой,
реактивным артритом, анкилозирующим спондилитом, остеоартрозом, реже – с
ревматической полимиалгией и системными заболеваниями соединительной
ткани (например, с системной склеродермией).
|
Баллы 2 1 1 |
точечные вдавления, онихолизис, гиперкератоз |
1 |
|
1 |
|
1 1 |
пролиферации по типу краевых разрастаний (кроме остеофитов) на рентгенограммах кистей и стоп |
1 |
Диагноз спондилита при ПсА устанавливают на основании наличия двух из трех представленных ниже признаков [15]:
-
Наличие воспалительной боли в спине (ВБС) по критериям ASAS (Аssessment ofpondyloArthritis
Internationalociety – международное общество по изучению
спондилоартритов, (см. ниже)), а также перемежающейся боли в ягодицах. -
Ограничение подвижности в шейном, грудном или поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
-
Признаки двустороннего сакроилиита 2 стадии и выше или одностороннего
3 стадии и выше (по Kellgren) на обзорной рентгенограмме таза,
синдесмофиты в позвоночнике. -
Выявление МРТ-активного сакроилиита (остеит/отек костной ткани в
области крестцово-подвздошных сочленений в режиме STIR с подавлением
жира).
– начало в возрасте до 40 лет;
– постепенное начало;
– улучшение после физических упражнений;
– отсутствие улучшения после отдыха;
– ночная боль (с улучшением после пробуждения).
2.3 Лабораторная диагностика
Специфические лабораторные тесты отсутствуют, у 40–60% больных
биомаркеры воспаления – скорость оседания эритроцитов (СОЭ),
С-реактивный белкок (СРБ) остаются нормальными. У трети пациентов
выявляют HLA B27 антиген. Анализ синовиальной жидкости не дает
специфических результатов, иногда выявляют высокий цитоз.
При ПсА в крови пациентов редко обнаруживают РФ (ревматоидный фактор)
и АЦЦП (антитела к циклическому цитруллинированному пептиду) (12% и 15%
случаев соответственно), главным образом, в низких титрах.
В случае выявления РФ и/или АЦЦП в высоких титрах необходим
дифференциально-диагностический поиск для исключения другого
иммунопосредованного заболевания у пациентов с псориазом (например,
ревматоидный артрит, смешанное заболевание соединительной ткани и т.
п.). Определение АЦЦП является более чувствительным тестом для выявления
ревматоидного артрита.

2.4 Инструментальная диагностика
Инструментальная диагностика ПсА включает обязательное стандартное
рентгенографическое исследование кистей, стоп, таза (в прямой проекции) и
переходного отдела позвоночника (нижне-грудного с захватом поясничного в
боковой проекции). По показаниям следует выполнять рентгенографические
исследования других суставов и других отделов позвоночника, вовлеченных в
патологический процесс. Данные исследования проводятся не чаще, чем
один раз в год.
Характерные рентгенологические изменения при ПсА: сужение суставной
щели; костная ремодуляция (резорбция концевых фаланг, крупные
эксцентрические эрозии, остеолиз – деформация «карандаш в стакане») и
пролиферации (краевые костные разрастания, периоститы, энтезофиты и
костные анкилозы), асимметричный двусторонний/односторонний сакроилиит,
паравертебральные оссификаты и краевые синдесмофиты [13].
Для ранней диагностики воспалительных изменений в позвоночнике
(спондилит) и илеосакральных сочленениях (сакроилиит),
сухожильно-связочного аппарата (энтезит, тендинит), периферического
артрита (синовит) у части больных может быть использована
магнитнорезонансная томография (МРТ), ультразвуковое исследование
суставов или сцинтиграфия скелета [13].
2.5 Иная диагностика
– дерматолог – с целью оценки активности ПсО у пациентов с
установленным диагнозом ПсА, а также для диагностики изменений кожи и
ногтей у больных с характерными для ПсА клиническими проявлениями;
– кардиолог – для диагностики кардиоваскулярных заболеваний при
наличии у пациента жалоб со стороны сердечно-сосудистой системы,
назначения или коррекции уже проводимой кардиопротективной терапии, а
также для больных с призаками сердечно-сосудистой недостаточности до
назначения ГИБТ
– эндокринолог –для диагностики заболеваний эндокринной системы,
главным образом, сахарного диабета, что может повлиять на выбор терапии
ПсА
– офтольмолог – для диагностики заболеваний, характерных для СпА и
ПсА, которые могут повлиять на выбор терапии (конъюктивит, ирит,
иридоциклит, увеит)
– гастроэнтеролог – только при подозрении на наличие Язвенного Колита или Болезни Крона
– гинеколог/уролог – только при подозрении на инфекцию мочеполового
тракта, что может повлиять на выбор терапии и дифференциальную
диагностику ПсА.
– фтизиатр – до назначения генно-инженерной биологической терапии, затем каждые 6 месяцев в процессе ее проведения.
Скрининг и ранняя диагностика ПсА.
Без своевременной диагностики ПсА у больных ПсО, консультации
ревматолога и терапии возрастает риск прогрессирования болезни, развития
сакроилиита, эрозии, остеолиза, развития функциональных нарушений и
снижения качества жизни больных. В исследовании D. Kane и соавт. у 47%
больных ПсА обнаружили эрозии суставов через 2 года от начала болезни
[16].
Все пациенты с ПсО при наличии суставных жалоб должны быть
осмотрены врачом-ревматологом с целью ранней диагностики ПсА,
предупреждения развития деструкций суставов и функциональных нарушений
[17]. Врачи-специалисты, осуществляющие лечение и наблюдение за больными
с ПсО, должны помнить о возможности развития ПсА [18].
К предикторам
возможного развития и (или) неблагоприятного течения ПсА являются ПсО
волосистой части головы, инверсный ПсО, ониходистрофии. Диагностика ПсА у
больных ПсО с признаками воспалительного заболевания суставов
осуществляется на основе критериев CASPAR [19]. Алгоритм скрининга на
наличие ПсА среди пациентов с ПсО представлен в Приложении Х.
Лечение ревматоидного артрита биологическими препаратами
3.1 Консервативное лечение
Цель фармакотерапии ПсА – достижение ремиссии или минимальной
активности основных клинических проявлений заболевания, замедление или
предупреждение рентгенологической прогрессии, увеличение
продолжительности и качества жизни пациентов, а также снижение риска
развития коморбидных заболеваний.
Ремиссия ПсА – это отсутствие любых клинических
симптомов заболевания (артрит, дактилит, энтезит, теносиновит,
спондилит, минимальная активность псориаза) [41].
Минимальная активность ПсА признается при наличии
любых 5 из 7 нижеследующих критериев [42, 43]: ЧБС?1; ЧПС?1; индекс
PASI?1 баллы или BSA?3%; ОБП?15мм; ОЗП?20мм; HAQ?0,5; число воспаленных
энтезисов?1, где ЧБС – число болезненных суставов из 68, ЧПС – число
припухших суставов из 66, PASI и BSA – индексы тяжести и
распространенности псориаза, ОБП – оценка боли пациентом по Визуальной
Аналоговой Шкале (ВАШ, 0-100 мм), ОЗП – оценка активности заболевания
пациентом по ВАШ (0-100 мм), мм, HAQ [Health Assesment Questionnaire] –
функциональный индекс качества жизни.
Активный ПсА – это ?1 ЧБС/ЧПС и/или болезненный
энтезис и/или дактилит и/или воспалительная боль в спине (спондилит).
Степень клинической активности ПсА определяется по критериям, указанным в
таблице 2.

Неблагоприятные прогностические факторы – полиартрит (?5 ЧБС/ЧПС),
наличие эрозий на рентгене, повышение СОЭ/СРБ, дактилит, функциональные
нарушения.
Таблица 2. Градации клинической активности ПсА
|
Клинические категории |
Низкая |
Умеренная |
Высокая |
|
Периферический артрит |
ЧБС или ЧПС |



Оставить комментарий