- Почему проявляется онемение ног?
- Как возникает боль
- Признаки того, что камень передвигается из почки
- Взаимодействие с другими медикаментами
- Детям
- Диагностика и лечение
- Осмотр у врача
- Как избавиться от онемения стопы?
- Классификация протрузий
- Лечение хронического пиелонефрита, препараты
- Профилактика
- Меню диеты при подагре
- Мероприятия первой помощи
- Методы лечения
- Осложнения
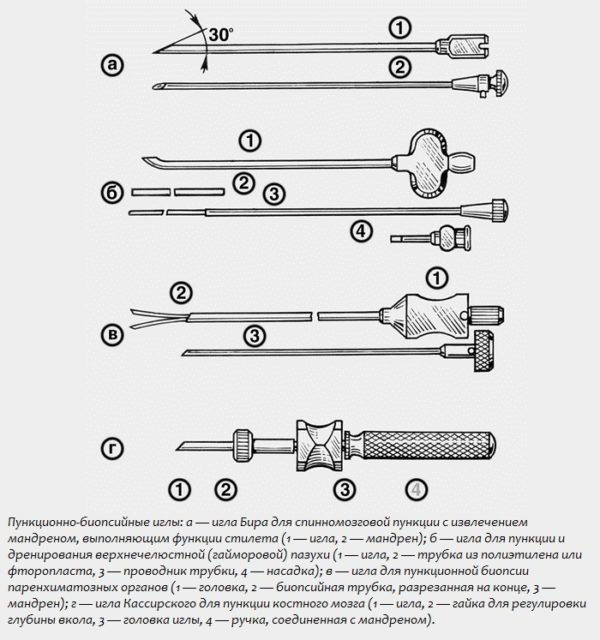
- Пункции полостей
- Местные реакции
- Остеохондроз как причина онемения стопы
- В шейном отделе
- Отзывы специалистов
- Пример проведения процедуры
- Прогноз после разрыва коленных связок
- Противопоказания к постановке блокады
- Местные анестетики
- Глюкокортикоиды
- Витамины группы В
- Противопоказания к применению лечебных блокад
- Местные анестетики
- Профилактика хронического пиелонефрита
- Реабилитационный период после операции
- Рецепты блюд при подагре
- Симптоматика протрузии
- В шейном отделе
- Сколько же еще людей находится в опасности заражения и нуждается в прививании?
- Стадии формирования протрузий
- Стоимость и аналоги
- Факторы риска
- Этиология
Оглавление
- 1 Почему проявляется онемение ног?
- 2 Признаки того, что камень передвигается из почки
- 3 Взаимодействие с другими медикаментами
- 4 Детям
- 5 Диагностика и лечение
- 6 Как избавиться от онемения стопы?
- 7 Классификация протрузий
- 8 Лечение хронического пиелонефрита, препараты
- 9 Меню диеты при подагре
- 10 Мероприятия первой помощи
- 11 Методы лечения
- 12 Осложнения
- 13 Остеохондроз как причина онемения стопы
- 14 Отзывы специалистов
- 15 Пример проведения процедуры
- 16 Прогноз после разрыва коленных связок
- 17 Противопоказания к постановке блокады
- 18 Противопоказания к применению лечебных блокад
- 19 Профилактика хронического пиелонефрита
- 20 Реабилитационный период после операции
- 21 Рецепты блюд при подагре
- 22 Симптоматика протрузии
- 23 Сколько же еще людей находится в опасности заражения и нуждается в прививании?
- 24 Стадии формирования протрузий
- 25 Стоимость и аналоги
- 26 Факторы риска
- 27 Этиология
Почему проявляется онемение ног?
С помощью данной процедуры вертебролог буквально выключает одно звено в большом механизме, который влияет на развитие боли. Фактически с помощью уколов врач вводит в заранее установленный участок местный анестетик.
Данный тип инъекций может иметь не только лечебный эффект, но в некоторых случаях и диагностический. Особенно это касается тех вариантов развития болезни, когда врач не способен определить точный источник боли.
Это достаточно быстрый способ диагностики, потому что после блокады поясничного отдела боль мгновенно выключится. Соответственно, если этого не происходит, следовательно, источник патологии был определён неверно.
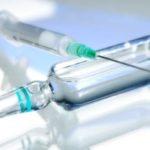
Даже самые простые разновидности такие, как подкожные может делать только специалист: вертебролог, невролог, хирург или травматолог. То есть такой человек, который хорошо знает анатомию, знаком с показаниями и противопоказаниями для различных препаратов, а, главное, разбирается в осложнениях и в методах их устранения.
Кроме этого, такие блокады проводят только при строгом соблюдении всех асептических условий либо в малой операционной, либо в перевязочной.
Чтобы понять механизм действия блокады, необходимо разобраться с тем, как возникает боль, и каким образом она воздействует.
Как возникает боль
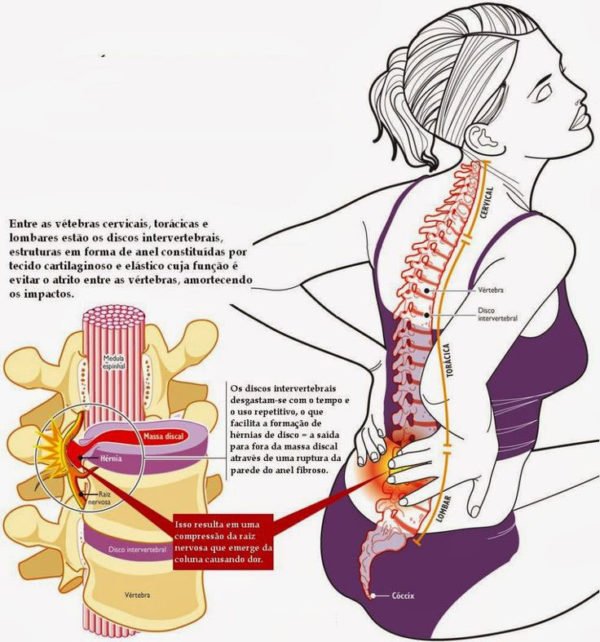
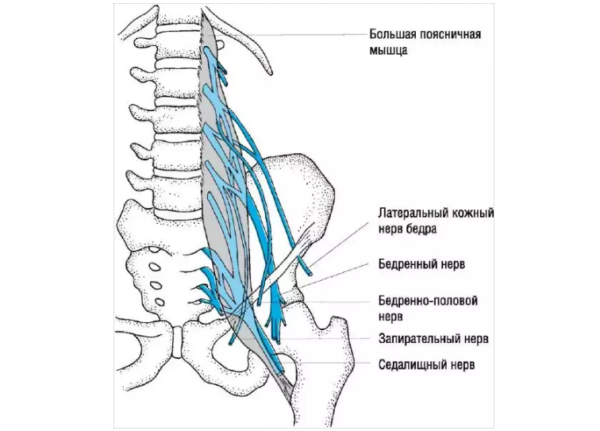
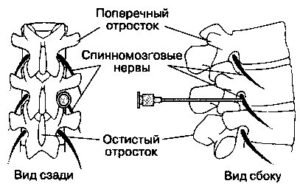
Патологические явления в позвоночном столбе – причина того, что из-за них оказываются защемленными спинномозговые нервы. Когда нерв подвергается сдавливанию, он транслирует боль в конечность или шею, поясницу, и так далее.
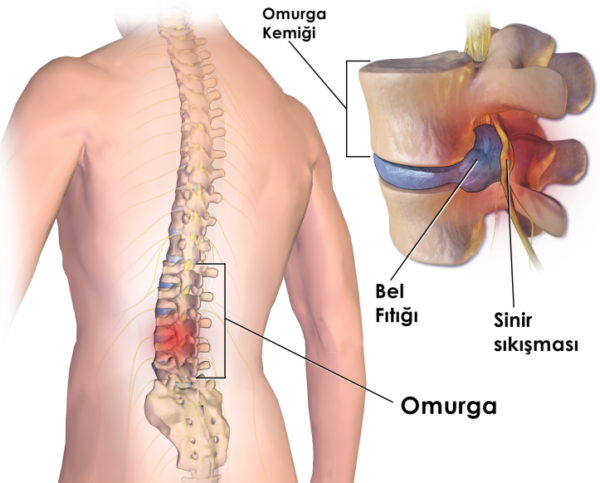
Защемление нерва в пояснице
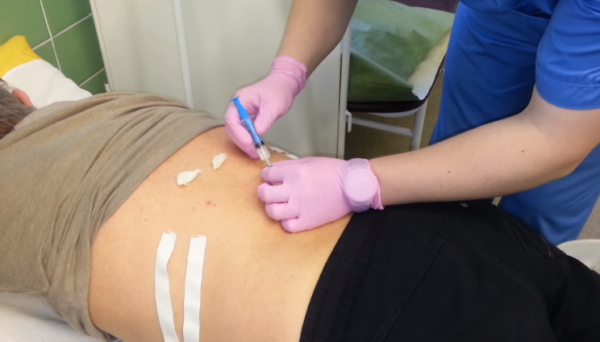
В случае, когда боль в пояснице становится сильной и постоянной, прибегают к блокаде, как к единственному средству снять ее. Укол выключает (выводит из строя) одно из звеньев цепи движения болевого рефлекса, из-за чего все движение боли прерывается, и импульс не доходит до конечностей и органов.
Подобная процедура не является методом лечения заболеваний спины, а лишь способом облегчить болевой синдром
В некоторых случаях блокадный укол используют для проведения диагностических мероприятий, чтобы установить истинную причину появления боли.
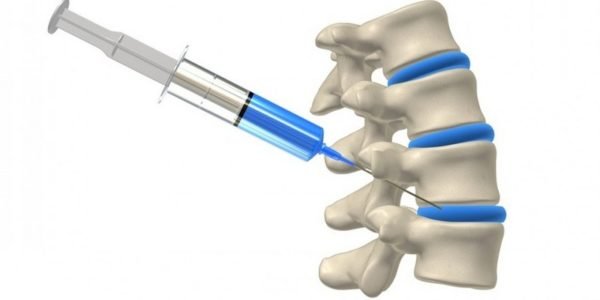
Что собой представляет данная процедура? Посредством укола, нервная проводимость волокон, которые транслируют боль в органы, снижается/отключается. Для этого используются местнодействующие анестетики, которые действуют методом ингибирования для блокирования натриевых каналов.
Болевой синдром отключается практически через минуту-другую, а если этого не случилось, необходима тщательная диагностика и поиск иных причин боли.
Для блокады используют местные анестетики, блокирующие проведение клетки методом ингибирования потенциал-зависимых натриевых каналов
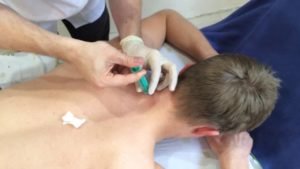
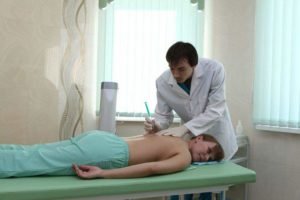
Делают блокадный укол исключительно в клинике, и только доктора, имеющие профессиональный допуск к данной процедуре. Знания специалисту необходимы не только врачебные, но и топографические, и анатомические.
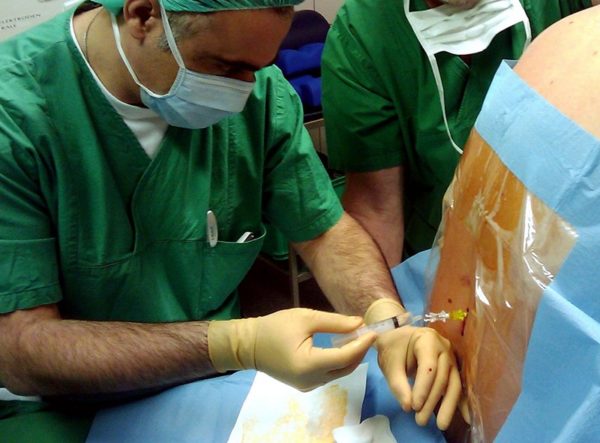
Проведение блокады, фото
В чем сложность осуществления блокады? В незащищенности спинного мозга. Казалось бы, заключенный в прочную оболочку позвоночной дуги, спинной мозг остается одним из самых уязвимых органов, который боится малейшего проникновения бактерий.
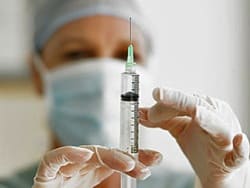
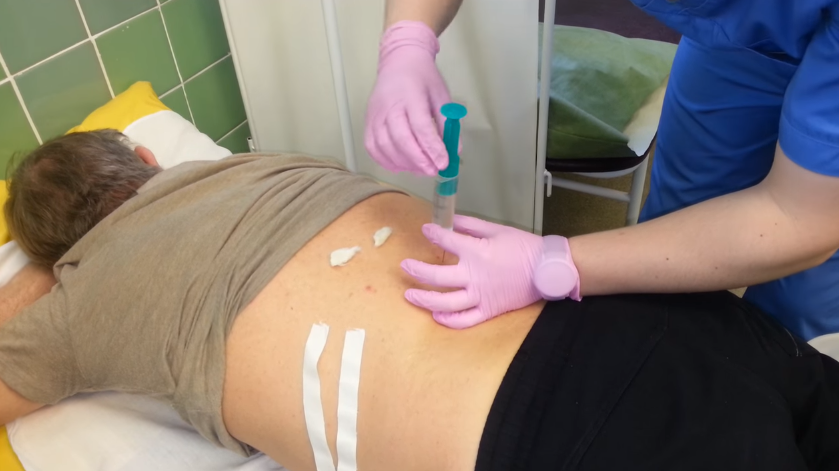
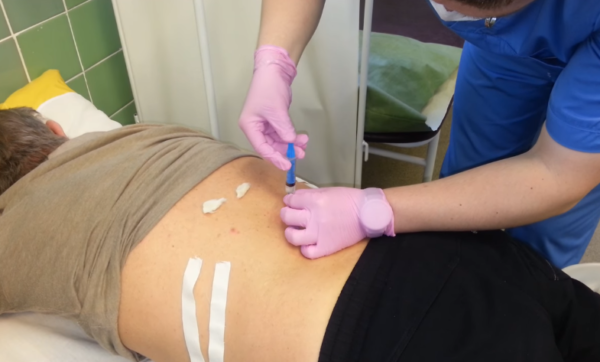
Вирусное заражение спинного мозга может привести пациента к смерти. Поэтому блокаду делают только в условиях стерильности, там, где обычно проводят хирургические операции. Специалист работает в перчатках.
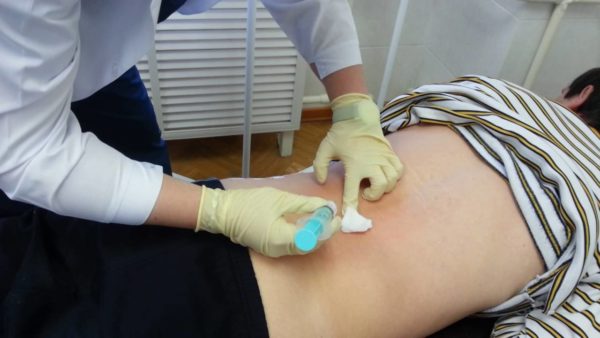
Процедуру проводят в стерильных условиях
У данного способа избавить пациента от болей в пояснице много преимуществ.
- В первую очередь – это быстрое избавление от боли, возвращение пациенту способности двигаться и жить полноценной жизнью.
- Второй положительный фактор – отсутствие длительных негативных последствий. Таким образом снимать боль можно многократно без особого вреда для организма.
- В-третьих, растворы для блокады, кроме составляющей анаболической, включают противовоспалительные компоненты. К ним относятся, к примеру, глюкокортикоиды. Они способны оказывать воздействие на иммунитет, снижая вывод гистамина, что тормозит развитие воспалительного процесса.
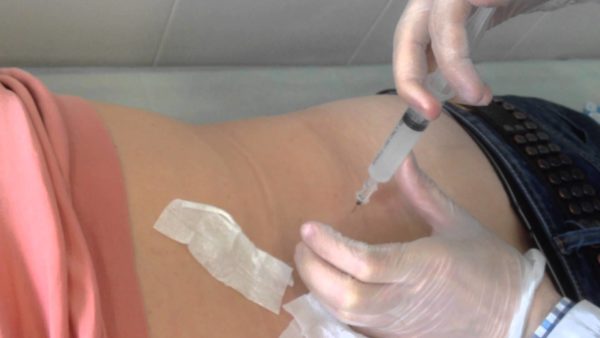
Блокаду может проводить только медицинский работник в соответствующих условиях, на дому процедуру не проводят
Поскольку основной целью блокады является ликвидация болевого синдрома, проводится она при наличии данного синдрома, который может быть связан со следующими заболеваниями:
- межпозвоночная грыжа;
- остеохондроз;
- миозит;
- дисковая протрузия;
- невралгия спинных нервов;
- спондилоартроз;
- межреберная невралгия.
Межпозвоночная грыжа
Протрузия межпозвонковых дисков
Самым популярным показанием к проведению блокадной процедуры являются дегенеративные патологии позвоночных отделов.
Спондилоартроз позвоночника
Блокада позвоночника, что это такое отвечает определение — блокадой называют временное отключение нервной проводимости подверженных боли волокон. Для блокады используют местные анестетики, блокирующие проведение клетки методом ингибирования потенциал-зависимых натриевых каналов.
Кроме лечения симптоматической боли, укол от боли в спине позволяет наиболее точно определить, в каком месте находится очаг боли. Не всегда врачам удается установить место пережима нерва или спинного диска, потому данный метод определяет то, до какого сегмента позвоночника распространяется боль.
Причины онемения рук и ног могут быть связаны как с болезнями, так и с ведением неправильного образа жизни. Иногда онемение ног – это последствие частого употребления алкоголя или наркотиков.
Онемение ног выше колена и ниже колена может являться симптомом остеохондроза. В процессе патологических изменений в позвоночнике, которые происходят ввиду недостаточной активности, в спинном мозге защемляются межпозвонковые нервы, которые определяют чувствительность ног. Как следствие, возможно онемение как стоп, так и больших пальцев ног.
У больных с межпозвоночной грыжей в связи со смещением ядра диска происходит зажатие нервных корешков межпозвоночными дисками, что в итоге ведет к онемению ног. При нейропатии нервные окончания в конечностях поражаются, вследствие чего происходит онемение ног. Это состояние нередко отмечается у больных рассеянным склерозом, сахарным диабетом.
У больных атеросклерозом (чаще всего это люди пожилого возраста) проявляется не только онемение ног и рук, но и боль, периодические судороги, утомляемость, слабость. У пациентов с синдромом Рейно в нижних конечностях ослабляется кровоток, вследствие чего ноги не только немеют, но и отмечаются спазмы и отеки.
При ревматическом артрите у больного постепенно деформируются суставы, и в процессе деформации происходит защемление нервов. Отеки и боли в суставах ног также сопровождают это заболевание.
Кроме описанных причин онемения ног это состояние может сопровождать сахарный диабет, транзиторные ишемические атаки, микроинсульт. Если в организме человека наблюдается недостаток витамина В, то онемение конечностей может наблюдаться в комплексе с общей слабостью, головокружением, нарушением функций ЖКТ.
Витамин В12 принимает активное участие в обменных процессах нервных волокон. При наследственных болезнях, которые связаны с поражением нервов, у больных периодически происходит онемение конечностей. Ноги могут неметь и при гипервентиляции, когда у человека отмечается частое поверхностное дыхание из-за страха или тревоги.
Причины онемения бедра ноги также могут быть связаны с описанными выше причинами. Единичное онемение передней поверхности или внешней стороны бедра часто связано с зажатием тела. Следовательно, если человек меняет положение тела, то онемение и последующее жжение левого и правого бедра быстро исчезает.
Однако иногда мышцы бедра немеют у человека в связи с развитием тех же заболеваний, которые провоцируют онемение стопы. Если онемение поверхности бедра повторяется очень часто, то к врачу обращаться нужно обязательно.

Онемение ног – состояние, которое часто встречается у женщин при беременности. Как правило, оно проявляется сразу после сна, так как в неподвижном состоянии в тканях накапливается жидкость. Также онемение ног у беременных женщин иногда связано со сдавливанием нервов. Это состояние проходит после родов.
Причины онемения стопы после операции на позвоночнике могут быть связаны с восстановительным периодом. Чувствительность волокон в связи со сдавливанием межпозвоночной грыжи могла исчезнуть еще до операции, тогда восстановление чувствительности левой и правой стопы зависит от ряда факторов – степени повреждения, возраста человека и др. Онемение стоп ног иногда проявляется после химиотерапии.
Таким образом, к специалисту нужно обязательно обращаться в том случае, если онемение стоп и голени повторяется регулярно. Если при онемении подошвы стопы или ее верхней части человек чувствует боль, отмечается утрата подвижности ноги и ее слабость, консультироваться с врачом нужно обязательно.
Признаки того, что камень передвигается из почки
Через какое время после заражения появляются первые признаки гепатита С?Скрытый (инкубационный) период при гепатите С составляет около 50 дней (от 20 до 140). Симптомы гепатита С могут не проявиться никогда.
Общие симптомы гепатита С
В целом гепатит С — это бессимптомное заболевание, диагностируется чаще случайно, когда люди обследуются по поводу других заболеваний. Поэтому в своевременной диагностике важны анализы.
Чаще прочих симтомов отмечаются астения, слабость, утомляемость. Но эти симптомы очень неспецифичны (одно их наличие не позволяет говорить о гепатите С).
При циррозе печени может появиться желтуха, увеличивается в объеме живот (асцит), появляются сосудистые звездочки, нарастает слабость.
Какие заболевания могут иметь такие же признаки?
Любые хронические инфекции и интоксикации могут сопровождаться астеническим синдромом, слабостью, утомляемостью.
По каким первым признакам можно заподозрить гепатит С?
Острый гепатит С диагностируется редко и чаще случайно. Характеризуется достаточно высокой активностью трансаминаз печени (нередко увеличение АЛТ в 10 раз и более) при отсутствии клинических проявлений (жалоб больного, каких-либо внешних признаков болезни).
К симптомам острого гепатита С относят интоксикацию, отсутствие аппетита, слабость, тошноту, иногда – боли в суставах. Затем может развиться желтуха, с появлением которой активность трансаминаз снижается. Возможно увеличение печени и селезенки (гепатоспленомегалия).
В целом, интоксикация и повышение трансаминаз менее выражены, чем при гепатитах А и В.
Через какое время после заражения становятся положительными анализы на гепатит С?
Антитела (анти- HCV) находят у 70% заболевших при появлении первых симптомов заболевания, и у 90% заболевших – в течение трех месяцев. Но дело в том, что симптомов часто может и не быть.
РНК вируса в крови (более точный анализ методом ПЦР) выявляется в течение 1-2 недель с момента заражения.
Каковы варианты проявлений и симптомов гепатита C ?
Очень редко отмечается молниеносное (фульминантное) развитие гепатита С. Это может произойти при одновременном заражении вирусом гепатита В или у лиц, уже имеющих заболевание печени (цирроз), или после пересадки печени на фоне лечения иммуносупрессантами.
Могут ли показатели функции печени оставаться нормальными?
Могут. Для хронического гепатита С характерны периодические колебания показателей функции печени. Активность трансаминаз может расти и снижаться, возвращаясь к нормальным значениям и долго на них задерживаясь.
Как избежать ложных результатов при тесте на гепатит С?
Стандартный тест на анти-HCV (ИФА, иммуноферментный анализ) подтверждают вспомогательным тестом рекомбинантного иммуноблотинга (РИБА) или обнаружением РНК вируса (генодиагностика методом полимеразной цепной реакции, ПЦР). Анализ на РНК также может давать ложно-отрицательные результаты, поэтому его повторяют.
Какие анализы однозначно подтверждают диагноз гепатита С?
Наличие антител к вирусу гепатита С (анти-HCV) и HCV-РНК. Положительные результаты обоих тестов подтверждают наличие инфекции. Наличие антител класса IgM (анти-HCV IgM) позволяет отличить активный гепатит от носительства (когда антител IgM нет и АЛТ в норме).
Зачем делают ПЦР диагностику при гепатите С? Что она показывает? ПЦР-диагностика позволяет определить РНК вируса гепатита С в крови. Таким образом, оно подтверждает как наличие инфекции, так и факт репликации (размножения) вирусов в организме.
Можно ли определить количество вируса в организме? Что дает вирусная нагрузка?
Можно. Посредством одной из методик ПЦР (количественной полимеразной цепной реакции). Количество вирусов в крови (вирусная нагрузка) позволяет судить об активности или скорости размножения вирусов. Чем выше вирусная нагрузка, тем активнее репликация вирусов.
Высокая вирусная нагрузка – это фактор, ухудшающий эффективность противовирусной терапии. Чем ниже вирусная нагрузка, тем выше шансы успешного излечения. Кроме того, если содержание вируса высокое, то больной с большей вероятностью может заразить других лиц (половых партнеров, членов семьи).
Как врач ставит диагноз гепатита С? Для полной диагностики гепатита С необходимо выполнить ряд анализов крови, прежде всего биохимический анализ крови, ПЦР на HCV-РНК (качественный, количественный, генотипирование), общий анализ крови, коагулограмму (свертываемость крови).
Нужно выполнить также УЗИ органов брюшной полости, может быть показана пункционная биопсия печени. Имея все результаты, врач сможет поставить полный диагноз, определить уровень развития вирусного процесса в организме, оценить состояние печени и степень ее повреждения, подобрать эффективное и безопасное лечение.
Зачем и когда определяют генотип вируса гепатита C ?
У заболевших людей, инфицированных некоторыми генотипами HCV , эффективность стандартной схемы лечения может быть ниже. В этом случае им подбирают более продолжительную схему лечения, что позволяет улучшить его результат. Генотип определяют только 1 раз.
Во время мочеиспускания, из уретры могут выйти самостоятельно только небольшие по размерам камни, поэтому, рассматривая вероятность устранения конкремента без применения вспомогательных средств, всегда нужно учитывать данный факт.
• Болевой синдром. Острое неприятное ощущение может иметь опоясывающий характер, распространяться не только на поясницу, но и на крестец.
• Жжение – когда оно достигает пика и становится крайне интенсивным, пациент может даже потерять сознание. • Повышение уровня артериального давления до высоких цифр. Гипертензия обусловлена механическим воздействием на почечную артерию.
Чаще данное явление происходит в тех случаях, если камень застрял в мочеточнике и не выходит. • Диспепсические расстройства. Ухудшение самочувствия пациентов часто минует стадию тошноты, перерастая в длительные позывы к рвоте.
• Повышение общей температуры тела до субфебрильных цифр. • Озноб (предшествует гипертермии и сопровождает ее не всегда). • Наличие крови в моче – это обусловлено повреждением стенок мочеточника острыми краями конкрементов.
Когда новообразование перемещается из почечных лоханок, перечисленные проявления возникают в комплексе. Степень их интенсивности у разных людей индивидуальная, но связующим фактором является необходимость оказания первой помощи.
Пациентки часто ассоциируют приступ почечной колики с родовой деятельностью – во многом, это обусловлено сочетанием мышечного напряжения и интенсивной боли. Однако то, как выходят камни из почек у женщин, может указывать и на другие патологические процессы, поскольку симптомы напоминают течение аппендицита, холецистита, панкреатита, внематочной беременности, колита. Важно провести своевременную дифференциальную диагностику.
Взаимодействие с другими медикаментами

Они прерывают проведения нервного импульса по нерву при помощи ингибирования натриевых каналов действия. Кроме данных препаратов могут использоваться глюкокортикостероидные препараты, задачей которых является снижение воспаления в поврежденных суставах.
Отдельно без ледокаина или новокаина их не используют, поскольку не имеют выраженного противоболевого эффекта. Также применяются витамины, лидазы, АТФ или тромболизины, в зависимости от повреждения и развивающейся патологии.
нестероидные противовоспалительные («Вольтарен»);витамины группы В;ферменты («Лидаза», «Папаин»);»АТФ»;спазмолитики («Платифиллин»);»Тромболизин»;хондропротекторы («Румалон»).
Комбинация Лив-52 с ибупрофеном снижает терапевтическое действие последнего; Использование препарата вместе с антибиотиками тетрациклиновой группы снижает их эффективность; Во время прохождения курса лечения не рекомендуется употребление алкоголя.
Детям
С терапевтической целью дети от 6 лет принимают Лив 52 по 1-2 таблетке трижды в день.
С терапевтической или профилактической целью дети от 2 лет принимают Лив 52 К по 11-20 капель дважды в день.
У грудных детей увеличение печени может быть связано с желтухой новорожденного. Она не нуждается в лечении, так как проходит в течении месяца. Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
У ребенка в возрасте до 7 лет гепатомегалия – вполне нормальное физиологическое явление. Считается нормой, если печень у малыша незначительно выступает за края ребер (на 1–2 см). По мере роста ребенка, печень обретает нормальные размеры. В любом случае, врач наиболее точно определит, нуждается ли ребенок в лечении.
Воспалительные процессы в организме.
Врожденные ТОРЧ инфекции
Поражение печени токсинами или лекарственными препаратами.
Патология обмена веществ
Нарушения работы желчевыводящих путей, закупорка желчных протоков
Метастазы или опухоли
Поводом для беспокойства является увеличение печени у детей в сочетании с другими «сигналами опасности»: повышение температуры, венозная сеть на животе, рвота, высыпания на коже, потеря веса, снижение аппетита, желтушность слизистых.
При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
Увеличение печени у ребенка не всегда означает наличие патологий или серьезных заболеваний. Так, у новорожденных и малышей первых месяцев жизни явление говорит о желтушке новорожденного, которая не несет опасности для неокрепшего организма и быстро проходит, хотя, при этом, не стоит исключать родовые травмы, а также диабет и нарушение работы щитовидной железы мамы.
Для ребенка, возраст которого не достигает 7-ми лет, визуальные симптомы увеличения печени считаются нормальным физиологическим состоянием организма, причем предел размеров печени не должен выступать за границы ребер на 1, максимум, 2 см. Тем не менее, исключить заболевания, как причины гепатомегалии, может только лишь врач.
ТОРЧ-инфекция; Нарушение обмена веществ; Интоксикация организма; Закупорка желчных протоков, их нарушенное функционирование; Опухоли, как доброкачественные, так и злокачественные, как внушительных, так и малых размеров; Метастазы от онко-опухоли другого органа.
Повышенная температура; Отсутствие аппетита; Тошнота и рвота; Желтуха; Зудящая сыпь на коже; Снижение веса; Венозный рисунок на животе; Осветление кала и потемнение мочи.
Увеличение печени у ребенка имеет достаточно причин. Так, это могут быть сифилис или туберкулез, генерализованная цитомегалия или токсоплазмоз, врожденный гепатит или аномалии желчных протоков.
При таком патогенезе не только умеренное увеличение печени, но и сильное увеличение печени со значительным уплотнением паренхимы могут быть установлены уже к концу первого года жизни ребенка.
Увеличение печени и селезенки у детей грудного возраста – так называемый гепатолиенальный синдром или гепатоспленомегалия – является результатом врожденного повышенного уровня содержания в крови иммуноглобулинов (гипергаммаглобулинемии).
Эта патология, кроме увеличения указанных органов, проявляется в задержке общего развития ребенка, плохом аппетите и очень бледной коже. Увеличение печени и селезенки (с желтушной симптоматикой) бывает у новорожденных при врожденной апластической анемии, которая возникает из-за разрушения эритроцитов, а также вследствие экстрамедуллярного кроветворения – когда красные кровяные тельца образуются не в костном мозге, а прямо в печени и селезенке.
Жировой гепатоз с увеличением печени у детей практически в половине случаев развивается по причине значительного превышения возрастных норм массы тела. Хотя данная патология может возникнуть при некоторых хронических болезнях ЖКТ, после длительного приема нестероидных противовоспалительных препаратов, антибактериальной или гормональной терапии.
Диагностика и лечение
• беседа с пациентом в целях выяснения обстоятельств получения травмы• прием «выдвижного ящика». В целях диагностики разрывов крестовидных связок врач пробует сместить голень пострадавшего кпереди либо назад.
В случае разрыва передней крестовидной связки голень сильно смещена вперед. В случае же разрыва задней крестовидной связки голень без усилий смещается кзади. Если разрыв случился давно — симптом «выдвижного ящика» становится нечетким по причине развития около места повреждения жировой подкожной клетчатки, стабилизирующей колено.
Рентгеновский снимок: разрыв крестообразных связок колена

После опроса, сбора анамнеза жизни и здоровья начинается фаза осмотра. Врач пытается выяснить, насколько субъективные ощущения совпадают с реальными фактами. Сначала он исследует здоровую ногу, в том числе, уделяя повышенное внимание колену. Это необходимо для того, чтобы можно было сравнить поврежденный и целый сустав.
Для того чтобы проверить, насколько повреждена крестообразная связка коленного сустава, доктор пытается сместить голень вверх и кпереди. Если травма есть, то ему это удастся. Существует несколько специфических проб, применяющихся в этих случаях.
После мануального исследования идет инструментальное. А именно – рентгенография коленного сустава. Она позволяет выявить грубые переломы и разрывы. Следующим этапом является магнитно-резонансная томография.
Она позволяет установить диагноз с потрясающей точностью. Но иногда это может даже навредить. Так как гипердиагностика становится поводом для совершенно не нужных оперативных вмешательств. Крестообразная связка коленного сустава может быть повреждена так, что нестабильности не возникает, а на мониторе отображается огромный разрыв.
Для подтверждения разрыва одной или обеих крестовидных связок пациенту нужно пройти комплексное обследование.
Осмотр у врача
Сбор анамнеза и жалоб. Визуальный осмотр ортопедом-травматологом с пальпацией коленного сочленения. Тест «выдвижного ящика» – симптом передне-заднего смещения голени выявляют при согнутом колене: свободное смещение голени вперед свидетельствует о разрыве ПКС, назад – задней КС.
Целостность боковых связок при разрыве крестообразных определяется аналогичными действиями теста «выдвижного ящика», только при прямой ноге.
Выявление баллотирования (нестабильности) надколенника для определения патологического скопления жидкости в суставе.
Тест «выдвижного ящика»
Рентгенография колена, компьютерная томография или МРТ, артроскопия.
Назначение курса лечения осуществляется только после того, как будет поставлен точный диагноз, а именно – стадия, степень развития заболевания, полная клиническая картина.
вертебролог; невропатолог; хирург.
КТ и МРТ позвоночника; электронейромиелография; УЗИ сосудов головного мозга; рентгеновские снимки в двух проекциях — прямо и боком; радиоизотопное сканирование.
Лабораторные анализы назначаются только в исключительных случаях, так как в целом они, в этом случае, не представляют диагностической ценности.
Для диагностирования хронического гепатита используют анализ крови вирусоносителя. Важными показателями в нем являются: уровень билирубина, наличие антител к ВГВ (вирусу гепатита В), уровень ферментов печени и щелочной фосфатазы.
Важно для верного диагностирования и указать на то, сколько времени прошло с момента контактов с инфицированным лицом или нестерильными инструментами. Сколько же должно пройти времени с момента инфицирования до выявления болезни? Вирус живет в организме бессимптомно примерно 1.5 – 6 месяцев.
Диагностика хронического пиелонефрита должна быть комплексной. Для постановки диагноза потребуются результаты лабораторных и инструментальных исследований.
ОАК. На хроническое течение заболевания будет указывать анемия, повышение количества лейкоцитов, сдвиг формулы крови влево, а также возросшая скорость оседания эритроцитов.
ОАМ. По результатам анализа будет выявлена щелочная среда. Моча мутная, ее плотность снижена. Возможно присутствие цилиндров, иногда определяется бактериурия, число лейкоцитов увеличено.
Проба Нечипоренко выявит преобладание лейкоцитов над эритроцитами, кроме того, в моче будут обнаружены активные лейкоциты.
Выполнение преднизолонового и пирогеналового теста, когда испытуемому вводится преднизолон и спустя определенные промежутки времени собирают несколько порций мочи.
Проба по Зимницкому выявит уменьшение плотности в различных порциях мочи, которые собираются на протяжении суток.
БАК выявит увеличенное количество сиаловых кислот, серомукоида, фибрина, мочевины.
Выполнение обзорного рентгенологического исследования области почек. При хроническом течении заболевания почки в размерах будут уменьшены (либо, обе, либо одна).
Выполнение хромоциотоскопии. Если имеется хронический пиелонефрит, то врач отметит нарушение выделительной функции почек – одно или двустороннее.
Выполнение выделительной или ретроградной пиелографии позволит обнаружить имеющиеся деформации и патологические изменения в чашечках и лоханках органов.
УЗИ почек позволяет обнаружить асимметрию органов, их деформацию, неоднородность.
Радиоизотопное сканирование также выявляет асимметрию почек и диффузные их изменения.
Детальные структурные изменения органа способны обнаружить такие высокоинформативные исследования, как КТ и МРТ.
Биопсию почек и исследование биоптата выполняют при клинически неясных случаях заболевания.
Важно исключить такие заболевания, как амилоидоз почек, хронический гломерулонефрит, гипертонию, диабетический гломерулосклероз, которые могут давать схожую клиническую картину.
Оценку состояния почек методом экскреторной урографии; Выявление возбудителя и проверку его чувствительности к препаратам методом бак посева; Оценку структурных изменений почек методом УЗИ; КТ и МРТ, выявляющие уролитиаз (мочекаменная болезнь) и опухолевые новообразования.
определение толерантности к глюкозе, рентген конечности, сканирование костей, биопсия мышцы, нерва, лимфатического узла, УЗИ кровотока, ректороманоскопия, проверка артериального давления в конечностях.
Понятно, что лечение одной патологии может быть совершенно противопоказано при каком-либо другом нарушении. Только после установления точного диагноза, возможно проведение соответствующей терапии. При очень сильных болях, врач до выяснения окончательного диагноза, может назначить различные обезболивающие, противовоспалительные препараты — мази от боли в спине, уколы от боли в спине.
дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Обычно, первым признаком заболевания является кровь в моче видимая глазом, либо выявляемая лабораторно. Также, при подозрении на онкологию почек выполняется биохимический анализ крови для выявления возможной почечной недостаточности, эти данные могут радикально повлиять на тактику лечения.
Из инструментальных методов исследования наиболее безопасным является УЗИ почек. Современное ультразвуковое оборудование позволяет выявить рак мочевой системы уже на самой начальной стадии. Всем пациентам, имеющим более одного фактора риска рекомендуется выполнять данное обследование не реже чем один раз в год.
Золотым стандартом в диагностике рака почки является компьютерная томография (КТ), это самый надежный и достоверный метод выявления данного заболевания. Если пациенту планируется оперативное лечение, то КТ почек выполняется почти всегда.
Биопсия почки, выполняется тогда, когда инструментальными методами не удается отличить доброкачественную опухоль от злокачественной. Такие ситуации возникают не часто, поэтому и биопсия при данном виде рака используется редко.
Диагностика протрузии не представляет особой трудности.
Анамнез и типичная неврологическая симптоматика позволяют выявить патологический процесс и определить его уровень.
Диагностика при появлении симптомов протрузии, как правило, начинается с физического осмотра больного лечащим врачом. Для этого специалисты используют серию мануальных тестов, которые позволяют определить пораженную область.
При подозрении на межпозвоночные протрузии пациенту назначается дополнительное обследование — УЗИ, МРТ, КГ, ЭМГ, рентген и так далее. Рентген позволяет определить сложность заболевания, МРТ — установить компрессию нервных пучков, а масштабность повреждения нервных волокон помогает узнать ЭМГ.
Как избавиться от онемения стопы?
Следует понимать, что частые проявления онемения стопы опасны, так как со временем человек может потерять возможность полноценно ходить. К тому же онемение ног может являться симптомом развития онкологических болезней.
Таким образом, для лечения онемения ног необходимо точно установить причину этого состояния. Для установления диагноза нужно посетить невролога или ортопеда. Важно исключить или подтвердить наличие грыжи диска или остеохондроза. С этой целью проводится КТ, МРТ, ультразвуковое исследование или рентген позвоночника.
Лечение заболеваний позвоночника в зависимости от их тяжести проводится путем комплексного использования нескольких методов. Широко применяется лечение медикаментозными препаратами, физиотерапия, массаж, остеопатия, рефлексотерапия, мануальная терапия и др.
Если онемение ног связано с проблемами ортопедического характера и врач констатирует, что консервативное лечение невозможно, может практиковаться оперативное вмешательство. К примеру, хирургическая операция назначается при необходимости проведения декомпрессии нервного корешка.
При сахарном диабете, ревматоидном артрите проводится комплексная терапия основного заболевания.
Если онемение ног связано с нарушением кровообращения, то человеку следует чаще делать спортивные упражнения. Полезны прогулки пешком, занятия велосипедным спортом, плаванием. Нежелательно пить крепкие напитки – кофе и чай, так как кофеин, а также алкоголь и никотин вызывают спазм сосудов.
В качестве профилактики и лечебного средства неплохо действуют контрастные ванночки для ног, в процессе которых ноги попеременно нужно опускать то в горячую, то в холодную воду. Поочередно опускать ноги в воду разной температуры нужно, как минимум, пять раз. После такой процедуры следует обязательно надеть теплые носки.
Следует также не допускать переохлаждения в морозные дни.
Народная медицина рекомендует бороться с онемением ног с помощью медовых обертываний. Смазав медом ноги, их обертывают на ночь тканью из натуральных материалов. Применяются также спиртовые настойки с травами, которые используются для компрессов.
Если человек вынужден каждый день выполнять монотонную работу, пребывая в одном и том же положении, то периодически следует обязательно делать перерыв и несколько минут делать активные упражнения. Особенно важно практиковать такие «активные» перерывы людям, которые выполняют работу в положении сидя.
Беременным женщинам, которые жалуются на онемение ног, желательно принимать поливитамины препараты, содержащие комплекс минералов. Также следует позаботиться о восполнении в организме запасов железа. Беременной женщине полезно гулять перед сном, принимать теплый душ. Следует обязательно рассказать о таких проявлениях врачу и четко выполнять все его рекомендации.
Классификация протрузий
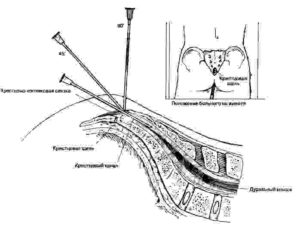
Шейные блокады; Грудные блокады; Торако-люмбальная блокада; Сакро-люмбальная блокада; Копчиковая блокада; Паравертебральные блокады.
монокомпонентные (одно средство);дикомпонентные (два средства);поликомпонентные (три и более средств).
Отделы позвоночника — грудной, шейный, поясничный, крестец.Нервы — седалищный, затылочный, большеберцовый, надлопаточный, задние ветки спинномозговых нервов.Мышечный аппарат — мышцы головы, грушевидная мышца, передняя лестничная.
Трансфораминальное введение характеризуется вкалыванием препарата в отверстия выхода нервных окончаний.При интраламинарной процедуре медикамент вводится между позвоночными отростками прям в хрящевой диск.
Первая степень: разрыв передней крестообразной связки коленного сустава выражен незначительно, присутствует боль, небольшой отек. Движения в суставе несколько ограничены, но в основном, из-за отека, а не вследствие травмы. Стабильность сохранена.
Вторая степень: имеется частичный разрыв крестообразной связки коленного сустава, дополненный всеми признаками травм первой степени. Отличительная особенность состоит в том, что подобные повреждения склонны к рецидивированию. И повторная травма может быть вызвана после гораздо меньших усилий, чем в первый раз.
Третья степень: полный разрыв передней крестообразной связки коленного сустава. Сильная боль, реактивный отек со значительным ограничением пассивных и активных движений. Сустав разболтан, нарушена его опорная функция.
Конечно, эта классификация не может вместить все формы травм связок колена, но она помогает структурировать их по тяжести.
Гепатопротекторные лекарства. Они направлены на улучшение метаболических процессов в органе, повышение устойчивости к различным патогенным воздействиям, ускорению восстановления его функций после повреждений.
В эту группу входят многие эффективные препараты для лечения печени. Список наиболее популярных лекарств: «Эссенциале Форте», «Карсил», «Овесол», «Прогепар», «Гепатамин», «Хепель».Желчегонные препараты.
Такие лекарства повышают секрецию желчи, тем самым способствуя ее выходу в полость двенадцатиперстной кишки. Для этих целей эффективно применяются лекарства «Аллохол», «Холензим».Холелитолитические средства.
Рассмотрим самые эффективные и популярные лекарства для лечения печени.
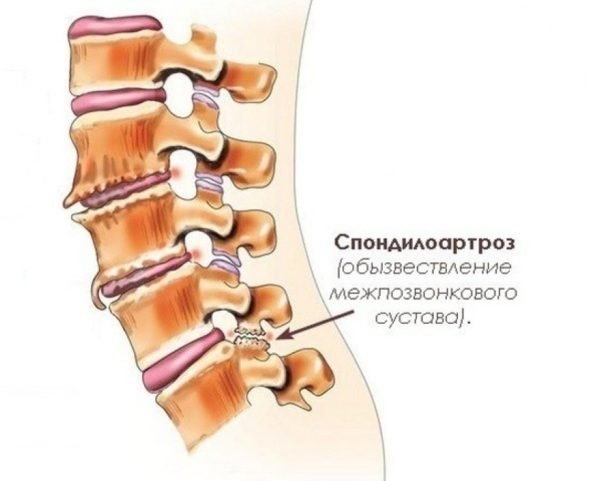
спондилез 1 степени — небольшое изменение физиологических изгибов позвоночника, лёгкая ограниченность в движениях; спондилез 2 степени – существенная ограниченность в движениях, может присваиваться третья группа инвалидности;
медленно прогрессирующий; умеренно прогрессирующий; быстропрогрессирующий; молниеносного типа.
Следует отметить, что болезнь последних двух степеней очень редко развивается как самостоятельный патологический процесс. Чаще всего это следствие уже имеющихся заболеваний, а спондилез выступает осложнением.
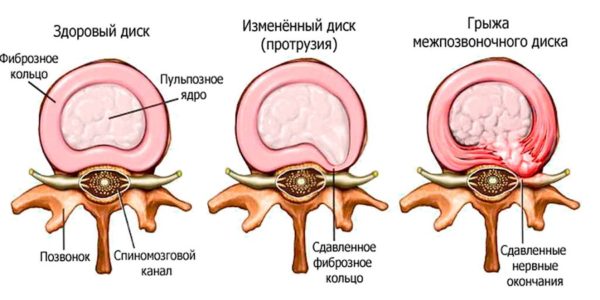
Центральная. Располагается по срединной линии спереди от позвонка. Задняя (или дорсальная). Располагается по срединной линии сзади от позвонка. Левосторонняя. Располагается по левой боковой стороне от позвонка.
Правосторонняя. Располагается по правой боковой стороне от позвонка. Фораминальная. Располагается у отверстия, из которого выходит корешок нерва. Медиальная (или срединная). Диск расколочен ровно по радиусу, грыжа направлена от центра позвонка к периферии.
Задняя медианная. Является разновидностью медианной, или срединной грыжи, и направлена строго назад. Парамедианная. Располагается рядом с медианной грыжей. Циркулярная. Наблюдается круговое повреждение диска. Диффузная. Образование множества грыж как на одном уровне, так и на разных.
протрузия – от 1 до 3 мм; пролапс или выпадение диска – от 3 до 6 мм; собственно грыжа – от 6 до 15 мм.
Известно, что одним из самых распространенных заболеваний позвоночника являются протрузии. Что это такое, и каковы причины их появления — уже ясно. Давайте выясним, по каким параметрам классифицируется эта болезнь.
Итак, протрузия классифицируется по виду, типу выпячивания и расположению.
По видам протрузии классифицируются на циркулярные и диффузные.Диффузная протрузия — это хронический тип заболевания. При этом типе диск выпячивается неравномерно. Если вовремя не лечить данную болезнь, то рано или поздно она приведет к потере трудоспособности и инвалидности.
Циркулярная протрузия — когда межпозвоночный диск выпячивается равномерно. При этом типе происходит нервное ущемление, что становится причиной развития неврологической симптоматики – появление болевых ощущения, онемение нервных конечностей.
Центральная протрузия (медианная) – выпячивание происходит в направлении центра спинно-мозгового канала. В большинстве случаев заболевание этого типа не имеет никаких проявлений, но при этом есть большой риск, так как воздействие на спинной мозг может привести к нарушению его работы.
Задняя протрузия — выпячивание межпозвоночных дисков происходит от живота к спине. Очень часто такой вид негативно влияет на спинной мозг, что приводит к нарушению его функциональности. Ощущается сильными болями в области поражения, нарушением чувствительности, в некоторых случаях нарушением функциональности тазовых органов.
Боковая протрузия (латеральная) — диск выпячивается в правую или левую сторону относительно позвоночника. Может стать причиной образования спинно-мозговых корешков. До тех пор, пока не будут ущемлены нервы, заболевание не имеет никаких симптомов.
Заднебоковая межпозвонковая протрузия (заднелатеральная) — межпозвоночные диски выпячиваются назад к спине и в правый или левый бок. Имеет вредоносное взаимодействие на корешки и структуру спинного мозга. До момента ущемления нервов нет никаких симптомов.
3. Подразделяется заболевание по месту расположения: шейная, грудная и поясничная протрузия.
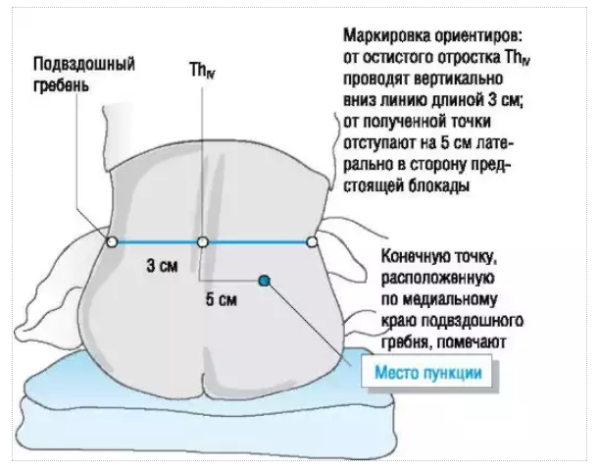
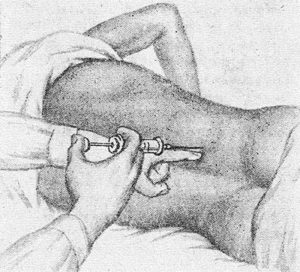
Паравертебральная блокада пояснично-крестцового отдела ставится в околопозвоночное пространство.
- Она может быть тканевой, то есть инъекция производится в мягкие ткани рядом с патологическим сегментом позвоночника.
- Для рецепторных блокад выбираются так называемые биологически активные точки, которые находятся как в коже, так и в мышцах, связках или сухожилиях.
- Проводниковые могут вводить различным образом: эпидурально, перидурально, параваскулярным, параневральным и т.д.
- Ганглионарные ставят в нервное сплетение или в узел. Исходя из показаний место введения может также различаться.
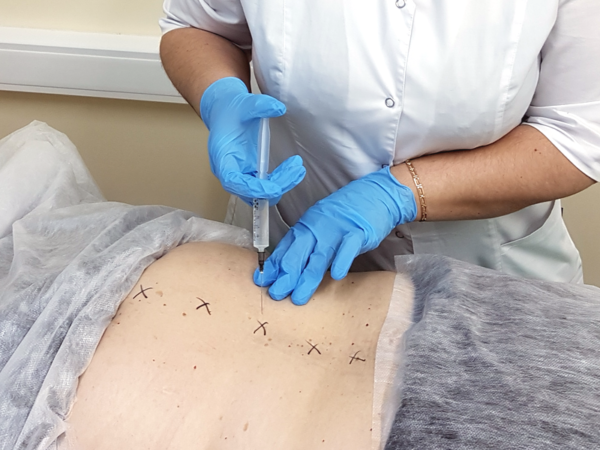
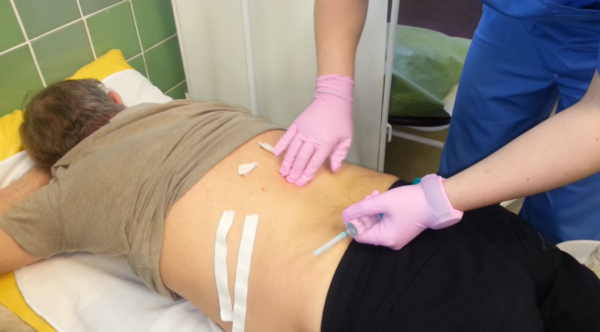
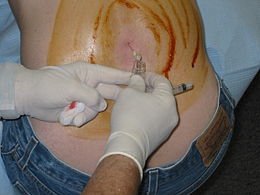
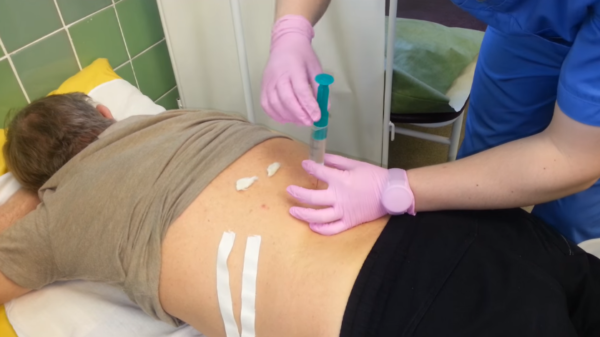
Как ставить блокаду на поясничный отдел позвоночника? Современные методы введения различных препаратов характеризуются тем, что они безболезненные. Шприцы последнего поколения безыгольные, поэтому никакого дискомфорта пациент не чувствует.
В специальный картридж загружается лекарство. Врач определяет самую болезненную зону, обеззараживает её и вводит собственно медикамент. После инъекции нет крови и следов от укола. Обычно врач обнаруживает 2-3 триггерные точки (то есть болевые), куда требуется впрыснуть лекарство.
Конечно, есть и более классические способы доставки препаратов с помощью обычного шприца. Для эпидуральных блокад используются длинные иглы (около 6 см).
После того как боль исчезнет необходимо обязательно будет устанавливать её причину, которую потом устраняют в ходе соответствующего лечения.
Естественно, что для такого способа терапии существуют и свои противопоказания. Сюда относят различные заболевания крови, серьезные инфекции, индивидуальную непереносимость, патологии сердца и печени, миастению, беременность и некоторые другие.
Среди осложнений возможны индивидуальные реакции на анестетики или ГКС, кровотечения, инфицирования. Самые тяжелые из них — это сбои сердечного ритма и неправильное введение иглы в эпидуральное пространство, которое может спровоцировать даже паралич.
Но если вам все же рекомендована блокада в поясничный отдел, отзывы как врачей, так и пациентов чаще всего говорят о положительных результатах.
На сегодня это все, друзья! Надеюсь, что вы нашли здесь много интересной информации и теперь знаете почти все про различные разновидности блокад. Увидимся уже совсем скоро! Жду вас снова на страницах этого блога, дальше будет еще интереснее!
С уважением, автор Людмила Родина.
Разновидностей блокад множество. Они квалифицируются, в основном, по месту локализации боли. Но уколы оказывают не только непосредственное точечное воздействие. Например, блокада в шею, в область 1-7 позвонков, может снять боли со всей спины, на протяжении всего позвоночника.
Таблица. Виды блокад по области действия.
| Разновидность | Область действия |
|---|---|
Шейная |
Делается в область шести верхних позвонков, относящихся к шейному сегменту, и седьмого переходного. Снимает боль в голове и шее, и по всему позвоночнику. Ликвидирует боль в руках. |
Торако-люмбальная |
Обезболивает низ спины, ноги, а также снимает боль в кишечнике. |
Поясничная |
Блокирует боль в отделе позвоночника, отвечающем за поясницу. |
Копчиковая |
Борется с болью пояснично-крестцового уровня. Часто применяется (как и поясничная) в диагностических целях. |
Грудная |
Уровень 1-12 грудной позвонок – место постановки грудной блокады, которая снимает синдромы боли в верхних конечностях, туловище, внутренних органах и на протяжении спины. |
Паравертебральная |
Отличие данного вида в том, что ставится укол в ответвление нерва, не воздействуя на весь спинной мозг. Таким образом обезболивается половина тела или конкретный орган. Этого достаточно для снятия узкоточечного болевого синдрома или проведения диагностической процедуры.
Анестезирующее вещество вводится в область паравертебрального уровня (поперечных позвоночных отростков). |
Лечение хронического пиелонефрита, препараты
Начнем с того, что лекарства могут быть однокомпонентными, двухкомпонентными и, соответственно, многокомпонентными. Для этих разновидностей почти всегда применяются местные анестетики.
Такие препараты для блокады поясничного отдела позвоночника задерживают нервный импульс и тем самым приостанавливают боль и любую другую чувствительность в зоне их введения.
Анестетики
Самый распространенный анестетик это — Новокаин. Именно указанный препарат рекомендуют для блокад чаще всего. Это раствор, который содержит разное процентное содержание препарата: от 0,25% до 2%. Максимум через 5 минут возникнет эффект от медикамента, который продержится до 2 часов. Этого вполне достаточно, чтобы пациент почувствовал себя гораздо лучше.
Еще один распространенный препарат — это Лидокаин. Он также очень хорошо и быстро работает. Действие этого лекарства также продолжается около 2-3 часов.
Последний распространенный анестетик Меркаин начинает работать чуть медленнее: через 15-20 минут после введения. Но зато обезболивает он на протяжении от 3 до 5 часов. Правда, это вещество имеет серьезные побочные действия.
Что касается дозы и концентрации того или иного раствора, то их определяет только ваш лечащий врач, который основывается на индивидуальных особенностях организма, анамнезе и других диагностических данных.
Кортикостероиды
Это более мощные препараты с противовоспалительным эффектом, которые хорошо помогают снимать отеки. Имеется у них и явное антиаллергическое действие.
Однако гормональные кортикостероиды нечасто применяют для блокад поясничного отдела позвоночника, более распространены они для лечения патологий суставов. Чаще всего их используют в комплексе с анестетиками.
Какие самые распространенные кортикостероиды используют для блокад?
- Гидрокортизон можно найти только в виде суспензии, потому что это вещество нерастворимо в воде. Используется для невральных блокад в виде смеси с анестетиком.
- Дексаметазон служит первой помощью для снятия боли в суставах и мягких тканях. Эффект быстрый, но очень кратковременный.
- Депо-медрол имеет ту же область предназначения, в редких случаях может использоваться для эпидурального пространства.
- Дипроспан — это пролонгированный кортикостероид. С его помощью обезболивают мягкие ткани и невральные пространства.
- Кеналог — ГКС с пролонгированным эффектом, однако применять его можно не чаще, чем раз в 2 недели.
Как уже было сказано выше: существуют и другие препараты, которые обычно применяются в комплексной терапии, как одна из составляющих многокомпонентных средств. Сюда могут относиться различные витамины группы B, платифиллин, лидаза, румалон, вольтарен, папаин и так далее.
Препараты гормонального состава в терапии патологий позвоночного столба в виде самостоятельного введения используются крайне редко. Чаще их применяют для лечения суставов. Блокада позвоночника требует сочетание кортикостероидов с другими препаратами (например, анестетиками).
«Преднизолон» смешивают с одним из анальгезирующих препаратов («Прокаин», «Лидокаин», «Новокаин»). Эффективно используется для блокады при грыже позвоночника, радикулитах, остеохондрозе.»Гидрокортизон» применяют для блокад нервов.
Тщательно смешивают с анестетиком перед введением.»Дипроспан» используется для любого вида купирования боли. Препарат хорош быстрым развитием эффекта и пролонгированным действием.Средство «Кеналог», кроме противоаллергического и противовоспалительного, имеет иммунодепрессивный эффект. Применяется для любого вида блокад и лечения суставов.
Рассматривая лучшие препараты для лечения печени, невозможно обойти стороной данное прекрасное средство. Оно широко применяется для восстановления функций железы. Его нередко назначают в целях профилактики, чтобы предупредить патологическое развитие изменений в клетках печени.
Такой препарат создан на основе экстракта плодов пятнистой расторопши. Показаниями к применению служат недуги печени, такие как стеатоз, гепатит, цирроз совершенно различной этиологии (лекарственный, вирусный, токсичный).
Разрешается к приему детям, которым исполнилось 12 лет. Практически всегда переносится прекрасно. Крайне редко могут развиваться побочные эффекты.
Однако препарат имеет и недостатки. Запрещается прием данного средства во время беременности и лактации. Иногда могут наблюдаться побочные эффекты, такие как тошнота, диарея, кожный зуд, облысение, вестибулярные нарушения.
Крайне осторожно должны применять препарат «Карсил» женщины при недугах половой системы, которые протекают с гормональными нарушениями (эндометриоз, фибромиома, карцинома молочной железы, яичников или матки). Осторожность должны соблюдать и мужчины, у которых выявлена опухоль предстательной железы.
Эффективны комбинированные препараты для лечения печени. Именно таким является лекарство «Хофитол». Средство обладает активным гепатопротекторным, желчегонным и умеренным диуретическим воздействием. Способствует снижению азотемии крови в результате усиленного вывода мочевины. Лекарственный эффект обусловлен артишоком.
Возможность применения для лечения хронического холецистита (бескаменного), гепатита, цирроза печени, хронических интоксикаций, дискинезии желчевыводящих путей. Кроме того, эффективен при патологии почек.
Используется в комплексной терапии при ожирении и атеросклерозе.Практически не имеет противопоказаний. Исключение составляют острые недуги почек и печени, обтурация камнями желчных протоков.Может употребляться длительный период времени.
таблетки для лечения печени не предназначены для детей, не достигших 6 лет;может спровоцировать побочные эффекты: кожный зуд, диарею, головную боль.
Препараты, при хронической форме пиелонефрита подбираются по результатам бак посева. Это, как правило, антибактериальные препараты.
Устранение причины патологических процессов в почках (восстановление тока мочи, устранение проблем кровообращения). Подбор эффективного противобактериального лечения нефротоксичной терапией. Назначение иммуномодулирующих и иммуностимулирующих препаратов для иммунной коррекции.
При несостоятельности консервативной терапии назначается лечение хронического пиелонефрита хирургическими методиками, направленными на восстановление оттока мочи. Одна из главных составляющих лечебного процесса – диета.
Сбалансированная диета способствует быстрому выздоровлению. При обострении заболевания в рацион должны быть включены свежие фрукты и овощи, а так же не меньше 2-х литров жидкости. Недопустимы в диете – жареные, острые, жирные и соленые продукты.
включать в рацион небольшое количество мясных или рыбных бульонов; рыбу и мясо не жирных сортов отваривать, либо готовить только на пару; овощи и фрукты в свежем и отварном виде; крупы, молочные продукты и вегетарианские блюда;
Клиническая медицина выделяет различные формы проявления заболевания.
в виде первичной формы, не связанной с предшествующей урологической патологией; вторичной формы заболевания, вызванной патологиями урологического характера.
односторонней или двусторонней локализации; тотальному поражению (всей почки); сегментарной локализации (поражение сегмента или определенного участка).
стадия обострения; стадия ремиссии.
активной фазой воспаления; латентной (скрытной) фазой воспаления; ослаблением/уменьшением процесса воспаления – ремиссией.
латентной или рецидивирующей; гипертонической, анемической и азотемической; гематурической, нефротической и септической.
По степени повреждения нефронов (степень ХПН)
Профилактика
Главное правило профилактики хронического пиелонефрита – своевременность лечения заболеваний, провоцирующих развитие нарушений нормального движения мочи.
Меню диеты при подагре
Правильное питание при хроническом пиелонефрите – это обязательное условие полноценного лечения. Она предусматривает исключение из рациона питания острых блюд, всех наваристых бульонов, различных приправ для усиления вкуса, а также крепкого кофе и алкоголя.
Калорийность пищи занижать не следует, в сутки взрослому человеку необходимо потреблять до 2500 ккал. Рацион должен быть сбалансирован по количеству белков, жиров и углеводов и обладать максимальным набором витаминов.
Оптимальной при хроническом пиелонефрите считается растительно-молочная диета с добавлением мяса и рыбных блюд.
Необходимо включать в ежедневный рацион разнообразные овощи: картофель, кабачки, свеклу, капусту, а также различные фрукты. Обязательно на столе должны присутствовать яйца, молочные продукты и само молоко.
При дефиците железа необходимо есть больше яблок, земляники, гранатов. На любой стадии хронического пиелонефрита рацион должен быть обогащен арбузами, дынями, огурцами, тыквой. Эти продукты обладают мочегонным эффектом и позволяют быстрее справиться с заболеванием.
Диета при подагре может быть разнообразной. Не обязательно строго ограничивать потребление продуктов. Меню диеты при подагре основано на списке разрешенной пищи. Что самое главное, там действительно есть из чего выбрать. Ниже будет представлено примерное меню на каждый день.
Первый день. На завтрак подойдет салат из фруктов, заправленный йогуртом и медом. Запить все это можно чаем с молоком. На полдник предпочтение отдается молоку или кефиру. На обед подойдет овощной суп с зеленью и картофельные котлетки со сливками.
Ужин должен быть легким, предпочтение отдается вареному яйцу с огурцом и творогу. Второй день. На завтрак можно съесть овощной салат на основе помидор и огурцов. Дополнить все кусочком ржаного хлеба и не крепким кофе.
фруктовый салат заправленный йогуртом. На обед: рисовая каша с говядиной, овощной салат из помидор и огурцов. Перекус: овощи с хлебом. Ужин: томат, отваренное яйцо и компот с печеньем. Шестой день. На завтрак:

Диета при подагре предусматривает соблюдение одного разгрузочного дня в неделю. В период обострения любых мясные и рыбные продукты исключаются. Предпочтение отдается кисломолочным продуктам, фруктовым отварам и овощным супам. Ежедневно необходимо выпивать не менее 2-х литров воды.
Подагра – это заболевание, при котором накапливаются соли мочевой кислоты в организме. Нарушение в обмене веществ, происходит из-за чрезмерной выработки мочевой кислоты, которую не успевают выводить почки.
Кроме этого может нарушиться нормальный процесс функционирования почек. В большей мере самочувствие любого человека зависит от того, что он ест. Поэтому давайте подробнее рассмотрим, какие существуют рецепты, а также из каких блюд должно состоять меню при подагре.
Правильно организованный режим питания поможет печени справиться с гепатомегалией. Диета при увеличении печени исключает острую, соленую, жирную пищу. В рационе обязательно должны присутствовать белки, витамины, минеральные вещества и клетчатка.
Еда должна поступать в организм небольшими порциями, чтобы не перегружать больную печень. Рекомендуется дробное питание (6–7 раз в сутки) для лучшего переваривания. Подробнее, что можно есть и что нельзя при заболеваниях печени.
Мероприятия первой помощи
Первая помощь при разрыве крестообразных связок коленного сустава состоит в том, что пострадавшему дают обезболивающее, обеспечивается покой, на поврежденный сустав прикладывается лед, колено фиксируется и приподнимается.
Пострадавшего необходимо доставить в медучреждение. Если такой возможности нет, в первые сутки с момента травмы пострадавший должен ограничивать любые движения поврежденной ногой, чтобы избежать дальнейшего повреждения суставных связок.
Следует наложить шину, бандаж или обмотать конечность эластичным бинтом. При сильной боли пациенту следует принять нестероидные обезболивающие препараты. Ни в коем случае место повреждения нельзя греть, запрещается «вправлять» колено.
То, насколько правильно будет оказана помощь при выходе камней из почек, иногда предопределяет необходимость оперативного вмешательства: действовать нужно грамотно и без промедлений. Прежде всего, необходимо вызвать скорую помощь, а до ее приезда занять удобное положение.
Внимание! Находиться в горячей воде при повышении артериального давления – категорически запрещено! Людям, с сопутствующими заболеваниями сердца и сосудов, нужно наполнить ванну до такого уровня, чтобы вода не достигала области груди.
Основная задача – купировать болевой синдром. Боли, сопровождающие почечную колику, входят в число самых мучительных ощущений, поэтому первостепенной целью является облегчение самочувствия. Однако это не единственная задача, которую преследует первая помощь при камнях в почках.
1. Баралгин. Обезболивающий препарат. Вводится внутримышечно. Если состояние больного расценивается как средней тяжести, лекарственное средство вводят внутривенным способом. Кроме того, это обеспечит снижение общей температуры тела и высокого уровня артериального давления.
2. Но-шпа. Спазмолитик. Позволяет расслабиться напряженным мышцам, что позволит камню беспрепятственно покинуть пределы почечной лоханки, продвигаясь по мочеточнику наружу. Вводят инъекционно, на пике болевого приступа.
3. Папаверин. Чаще вводится одновременно с но-шпой (для создания более мощного спазмолитического эффекта), реже – вводится отдельно.
4. Кетанов. Обезболивающий препарат, вводят внутримышечно, при условии отсутствия аллергии на действующие компоненты.
особенно если учесть, как долго может выходить камень из мочеточника (от 3-6 часов до нескольких дней). Блокируя просвет мочевыделительного канала, конкремент способствует развитию инфекционного процесса, что может обернуться пиелонефритом, почечной недостаточностью.
Следует отметить, что вводить или принимать анальгетики до приезда врача допустимо лишь в тех случаях, когда есть четкое понимание, что возникший приступ обусловлен продвижением камня, а не аппендицитом, колитом или внематочной беременностью.
В обратном случае, врачу будет сложно установить причину приступа быстро, поскольку клинические проявления будут искажены за счет приема анальгетика. То же самое относится и к проведению прогревания пояснично-крестцовой зоны: если есть сомнение в происхождении боли – лучше дождаться осмотра врача.
В определенных клинических случаях, урологи выполняют так называемую водную нагрузку, форсируя диурез: пациенту вводят мочегонное средство (Фуросемид, Лазикс) внутримышечно, затем назначают выпить 1,5 литра очищенной воды без газа и увеличить двигательную активность.
Обоснованный вопрос – каковы последствия этого действия? Камень, если он незначительных размеров, не только покинет полость почечных лоханок, но и эвакуируется из мочевыделительного тракта в целом, однако нужно усилить физическую нагрузку – чаще пациенту предлагают попрыгать на одной ноге по лестнице – это стимулирует смещение и продвижение конкремента.
Поскольку камень может перекрыть просвет мочеточника, не исключено, что отхождение мочи полностью прекратится. Это усугубляет общее состояние пациента и предполагает неотложное вмешательство. Острая задержка мочи – характерный признак того, как выходят камни из почек у мужчин и женщин разных возрастов.
Чаще данный симптом отмечают пациенты с двусторонней почечной коликой. Поэтому нужно выпустить мочу при помощи уретрального катетера – иначе застаиваясь, она вызовет инфекционный процесс – пиелонефрит, или станет причиной гидронефроза. Эвакуацию мочи проводит врач в урологическом стационаре.
Успешность действий определяется благодаря проведению УЗИ. Специалист визуализирует положение конкремента, а также определяет шансы его самостоятельного отхождения.
Здоровье дорогое удовольствие, ее нужно беречь с малых лет особенно это касается почек. Они самые важные в огромной и сложной системе физиологической структуре организма. Их главная роль – фильтрация нескончаемого кровяного потока.

Через хрупкие канальца идет кровь, которая очищается от шлаков, токсинов и других продуктов жизнедеятельности человеческих клеток. Весь этот состав выводится наружу в виде мочи. Незначительные препятствия приводят к нарушению нормальной работы почек.
Одной из таких причин приводящие к препятствию нормального мочеотделения в почках, это камни или нефролитиаз, поэтому вопрос, как выходят камни из почек, актуальный в наше время. Для того, чтобы правильно действовать, при приступе почечной колики, нужно знать все симптомы, физиологию мочеполовой системы и какие осложнения может дать приступ.
Для ознакомления с методикой вывода нефролитиаза нужно знать анатомические нюансы строения почек, мочеточников и мочевого пузыря. Почки состоят из паренхимы, чашек и лоханок. В почечном пространстве, то есть в чашках и лоханках, начинаются патологические процессы по «конструкции» камней.
Факторы, предрасполагающие их появлению самые разнообразные (жаркий климат, особенности питания, стаз мочи, анатомические патологии мочеточников и почек, общие хронические соматические заболевания, онкология, цистит и пиелонефрит).
«Готовый» или «созревший» камень под воздействием определенных факторов (тряске, удара, давлению или беременности) продвигается к выходу из почки. Анатомические особенности мочеточников являются серьезной преградой для почечных конгломератов.
Диаметр мочеточников в 5-7 мм с узким устьем не позволяют камням легко продвигаться, особенно это касается больших и шероховатых. Камень в 1 см продвигается трудно по мочеточнику, длина которого 40 см, он может застревать в нем, ранить мочеточник или «проткнуть его насквозь».
По мочеточникам оксалатовое образование идет очень трудно. Его путь сопровождается такими симптомами, как сильный болевой синдром вплоть до обморочного состояния. Эти симптомы не единственные, к ним присоединяются температура, тошнота, рвота, гематурия и пиурия.
Определить, как выходят камни из почек можно по жуткой боли в люмбарной области и пояснице. Симптомы характеризуются иррадиацией болей в паховую область и половые органы. В некоторых случаях боли, когда камень выходит из почек, отдают в нижние конечности, в зависимости от пораженной почки.
Приступ нефролитиаза, кроме сильной боли, характеризуется общим недомоганием, обморочным состоянием, тошнотой и рвотным рефлексом. Повышается температура до 37-38 градусов. Температура скачет в зависимости от воспалительного процесса.
При хроническом пиелонефрите, сопровожденным литиазом, температура постоянно имеет субфебрильный характер, поэтому пациенты не обращают внимание на начинающийся приступ, ведь температура для них — обычное дело.
Методы лечения
Лечение начинается с пункции травмированного сустава в целях устранения кровяной жидкости из суставной сумки. Врач водит в место повреждения новокаин. Потом, убедившись, что двигательные функции сустава не нарушены, и мениск не поврежден, чуть согнутую в колене конечность мобилизуют гипсовой повязкой на срок до одного месяца.
Стационарное наблюдение не требуется. После того, как гипс уберут, врачом назначается лфк, массаж и физиотерапевтические процедуры. Сразу после травмы хирургическая операция не производится по причине риска возникновения осложнений.
Таким образом, консервативные методы лечения разрыва коленных связок включают в себя:• анастезию• снятие отека • мобилизацию
Показаниями к хирургической операции на крестовидных связках является «разболтанность» сустава и невозможность безболезненного передвижения с опорой на поврежденную конечность. Операция производится спустя 5-6 недель после получения травмы.
Связки не сшиваются, потому что это не приводит к положительному устойчивому результату. Проводится пластическое восстановление с использованием части надколенной связки. В некоторых случаях производится эндопротезирование связок искусственными материалами.
• аутотрансплантаты из надколенной связки• трансплантаты из подколенного сухожилия• аллотрансплантаты (донорские)
Срок службы искусственных связок является ограниченным.
В случае назначения оперативного лечения, больной помещается в стационар, чаще всего, на срок от двух недель.
Травматологи не всегда склоняют своих пациентов к операции. В данном случае показаниями для вмешательства является не сам факт разрыва, а нарушение баланса в суставе. Это решающий фактор. Для суставов и связок часто применяют иммобилизацию и покой до момента восстановления целостности. Можно разделить процесс лечения на несколько этапов.
Острый период. Травмированы крестообразные связки коленного сустава. Лечение направлено на уменьшение болевого синдрома и отека сустава. Пострадавшему лучше не пытаться добраться до больницы своим ходом.
К месту травмы прикладывают холод, дают обезболивающие и обеспечивают полный покой пострадавшей конечности. Если есть скопление крови в суставе, то необходимо периодически отсасывать ее шприцем, не давая сворачиваться и оседать на суставных поверхностях, вызывая воспаление.
Несвежий разрыв. После того как боль отступила, можно начинать тренировки по укреплению мышц. Для суставов и связок нет ничего лучше, чем крепкий мышечный каркас, который будет удерживать их от перерастяжения и разрыва.
Начинают с малого, но с каждым разом тренировки становятся все интенсивнее, амплитуда движений увеличивается. Чтобы ограничить движения, используется ортез (лангета с регулируемой шарнирной системой).Чистый лист.
На этом этапе врач исследует сустав так, как если бы травмы не было. И если результаты его удовлетворяют, то есть вернулась подвижность, нет болевых ощущений, нестабильности и патологических знаков, то лечение можно считать удавшимся.
Но не стоит думать, что на этом все закончилось и можно прямо сразу бежать спринтерскую дистанцию. Еще долгое время после окончания терапии пациенту необходимо будет беречь поврежденную ногу, выполнять специальные упражнения, тренировать мышцы бедра.
Пластика передней крестообразной связки коленного сустава проводится в том случае, если отсутствует стабильность сустава или она не соответствует норме. Обычно ее проводят после консервативного лечения, когда имеются положительные сдвиги относительно мышечного аппарата.
Как правило, такие операции делают через полгода после травмы. Но если разрыв был несколько лет назад, а симптомы проявились недавно – это не повод отказываться от хирургического вмешательства. Как правило, данному виду лечения подвергаются спортсмены, у которых разорвана передняя крестообразная связка коленного сустава.
Операция представляет собой протезирование сухожилия. Для него используют как собственные связки человека, так и синтетические протезы. Простое сшивание концов разорвавшейся связки положительных результатов не дает, а иногда и невозможно чисто технически, из-за неудобного места.
Причины патологии Классификация и симптомы Диагностика Методы лечения Реабилитация Резюме
Полный либо частичный разрыв крестовидной связки коленного сустава – довольно распространенное последствие различных травм колена.
Крестообразных связок две: передняя и задняя. Передняя связка – фиксирует сустав, удерживая голень от патологического смещения вперед. Задняя – предотвращает смещение голени назад.
Передняя связка, испытывающая большие нагрузки из-за своего расположения, повреждается чаще задней. Обе они находятся внутри сустава. Их пучки идут крест-накрест относительно друг друга, чем обусловлено их название.
после травмы, сопровождающейся полным или частичным разрывом связок, колено перестает нормально функционировать; нарушается устойчивость и стабильность положения большинства элементов сустава; коленный сустав существенно ограничен в движении из-за отека;
При возникновении этих симптомов – незамедлительно обратитесь к травматологу-ортопеду, который поможет правильно диагностировать травму и назначит адекватное лечение. Избегайте наступать на поврежденную конечность до того, пока травматолог не установит точную причину болевого синдрома.
Особенность нарушения целостности обеих крестообразных связок – отсутствие кровотечения в суставной полости из-за плохого кровоснабжения связок кровью (гемартроз развивается при травмировании близлежащих к связкам тканей). По этой причине самостоятельное заживление разрывов невозможно.
Полностью восстановить движение в суставе после разрыва одной или нескольких крестообразных связок колена возможно с помощью выполнения реконструктивной пластики связок хирургическим путем с дальнейшей послеоперационной реабилитацией. При незначительных разрывах применяют консервативную терапию.
Игнорирование проблемы приводит к развитию тяжелого артрита, стойким нарушениям двигательной активности и может закончиться инвалидностью.
Ниже я подробно расскажу про главные тезисы и все нюансы разрыва крестообразной связки колена: причины, признаки, методы диагностики и варианты лечения патологии.
Разрывы крестообразных связок коленного соединения лечат консервативным путем, а при его неэффективности – хирургическим.
Как лечить это заболевание может сказать только лечащий врач, после сбора всех клинических данных, результатов диагностики.
При спондилезе грудного отдела позвоночника могут использоваться как консервативные методы лечения, так и радикальные.
приём медикаментов; ЛФК (при спондилезе это обязательный пункт); физиотерапевтические процедуры; коррекция рациона, при необходимости.
обезболивающие; нестероидные противовоспалительные; хондропротекторы; миорелаксанты; околопозвоночные блокады; антидепрессанты.
Виды миорелаксантов
лечебный массаж; гирудотерапия; электрофорез с обезболивающим препаратом (чаще всего это новокаин); магнитотерапия; иглоукалывание.
Обязательно при спондилезе назначается лечебная гимнастика, так как эта процедура не только улучшает подвижность, но и предотвращает усугубление патологического процесса.
Важно понимать – физические упражнения при спондилезе может назначать только врач. Проводить такие мероприятия на своё усмотрение нельзя, так как курс ЛФК расписывается в индивидуальном порядке.
В случае полного сращивания позвоночников и неподвижности туловища, проводят операцию. В последнее время используют новый метод – поражённый участок позвоночника меняют на протез.
Если есть такая информация, необходимо предупредить врача, сколько времени (месяцев, лет) прошло с момента контактирования с возможным источником заражения. Счет на дни не идет, ведь вирус развивается в организме от полутора месяцев до полугода.
Сколько все-таки живут с гепатитом В? При хорошем иммунитете десятки лет, даже иногда не подозревая о наличии болезни. Опять же в редких случаях при отличном иммунном ответе можно излечиться самостоятельно.
Чтобы этого не случилось, врач назначает комплексную терапию.
интерферонов для борьбы с вирусом; нуклеозидов для вирусостатического эффекта; гепатопротекторов для защиты клеток печени.
Также необходимо в течение жизни соблюдать щадящую диету и полностью отказаться от спиртных напитков.
Если же лечения не будет, то прогноз для больного ухудшается. Чем позже поставлен диагноз, тем меньше лет остается жить пациенту.
к циррозу печени (он разовьется менее чем за двадцать лет с момента инфицирования); злокачественным образованиям; печеночной и почечной недостаточности; миокардиту; заболеваниям суставов; отеку головного мозга.

В последнем случае больной может впасть в кому, и тогда жить ему остается совсем недолго.
Схема лечения хронического гепатита В напрямую зависит от того, сколько вирус живет в организме и от тяжести заболевания.
Противовирусные препараты (интерфероны); Нуклеозиды; Гепатопротекторы для защиты печени от поражений; Иммуносупрессоры; Соблюдение диеты №5 и полный отказ от алкоголя.
Осложнения
Статистические исследования показали, что в результате применения лечебных блокад и местной анестезии различные осложнения встречаются менее чем в 0,5% случаев и зависят от вида блокады, качества ее выполнения и общего состояния больного.
•по симпатическому типу•по парасимпатическому типу•при случайной блокаде верхнего шейного симпатического узла4. Пункция полостей:•плевральной•брюшной•спинно-мозгового пространства5. Травматические осложнения:•повреждение сосуда•повреждение нерва6. Воспалительные реакции.7. Местные реакции.
Осложнения принято различать также и по степени их тяжести: •легкая•средняя •тяжелая

Токсические осложнения развиваются при неправильном подборе дозы и концентрации местного анестетика, случайном введении анестетика в сосудистое русло, нарушении техники выполнения блокад и мер профилактики осложнений. Степень выраженности интоксикации зависит от концентрации местного анестетика в плазме крови.
•При легкой интоксикации анестетиком наблюдаются следующие симптомы – онемение языка, головокружение, потемнение в глазах, тахикардия.•При выраженной интоксикации – мышечные подергивания, возбуждение, судороги, тошнота, рвота.
Длительность токсических реакций зависит от дозы введенного препарата, скорости его всасывания и выведения, а также от своевременности и правильности методов лечения. При введении большой дозы местного анестетика внутримышечно признаки интоксикации развиваются в течение 10-15 минут, постепенно нарастая, начинаясь симптомами возбуждения и продолжаясь судорожными, вплоть до комы.
При попадании обычной дозы местного анестетика в сосуд симптомы интоксикации развиваются в течение нескольких секунд, иногда начинаясь сразу с судорожных проявлений, как это может быть при случайном введении в каротидную артерию даже небольших доз анестетика.
!!! При проведении блокад в амбулаторных условиях необходимо иметь наготове весь набор реанимационных мероприятий и уметь ими пользоваться. Даже самые тяжелые токсические осложнения купируются своевременным лечением и реанимационными мероприятиями и не должны заканчиваться летальным исходом.
Аллергические реакции на инградиенты лечебных блокад чаще проявляются в виде: •аллергий замедленного типа – кожные высыпания и зуд, отеки, которые развиваются через несколько часов после блокады. •анафилактический шок – развивается сразу после введения препарата и проявляется быстрым и значительным падением артериального давления, отеками, дыхательной недостаточностью и даже остановкой сердца.
Иногда введение даже минимальных доз лекарственной смеси проявляется аллергической реакцией в виде кратковременного бронхоспазма, сопровождающегося чувством страха, возбуждением, падением артериального давления, симптомами дыхательной недостаточности.

При проведении лечебных блокад у части пациентов наблюдаются вегето-сосудистые реакции. Для них характерно достаточно быстрое начало и кратковременность симптомов нарушения артериального давления без угрожающих признаков раздражения или угнетения ЦНС, дыхательной и сердечной деятельности.
•Вегетативно-сосудистые реакции по симпатическому типу развиваются у симпатотоников и чаще при добавлении к местным анестетикам адреналина. Для них характерны тахикардия, гипертензия, головная боль, беспокойство, гиперемия лица.
Купируются они введением седативных, гипотензивных и сосудорасширяющих препаратов. •Вегетативно-сосудистые реакции по парасимпатическому типу возникают у ваготоников преимущественно при проведении лечебной блокады в вертикальном положении или при быстром вставании после блокады.
Пункции полостей
•Пункция плевральной полости встречается редко и опасна развитием обычного и клапанного пневмоторакса. В течение 1-2 часов после блокады появляются боли в груди, поверхностное дыхание, тахикардия, падение артериального давления, удушье, диспноэ, подкожная эмфизема, перкуторно – коробочный звук, аускультативно – ослабленное дыхание, рентгенологически – уменьшение размеров легочной ткани.
•Пункция брюшной полости чревата развитием в отдаленном периоде после блокады гнойных осложнений, которые могут потребовать хирургического вмешательства.•Пункция спинномозгового пространства и введение в него местногоанестетика при проведении перидуральной или паравертебральной блокады на верхнешейном уровне может произойти при проколе дивертикула спинномозговых оболочек.
•Повреждение сосуда опасно развитием гематомы. •При выполнении блокады в области лица, которая является богато васкуляризированной зоной, возможно образование кровоподтеков. •Повреждение нерва сопровождается болевым синдромом, чувствительными и, реже, двигательными нарушениями в зоне иннервации поврежденного нерва.
Наиболее опасными инфекционными осложнениями являются: •менингит •периостит или остеомиелит после внутрикостной блокады
Местные реакции
Раздражение местных тканей развиваются как от неправильного выполнения техники блокад, так и от некачественного или неправильного состава лекарственной смеси.
Так, чрезмерное травмирование мягких тканей иглой или большим объемом раствора может вызвать: •кровоподтек •отечность •неспецифическое воспаление •усиление болевого синдрома
Введение в местные ткани просроченного или “ошибочного” препарата, коктейля из несовместимых препаратов – может вызвать: •при введении внутримышечно хлористого кальция местную реакцию тканей вплоть до некроза•введение норадреналина или крупной частицы гидрокортизона также может вызвать некроз тканей
При появлении первых симптомов интоксикации необходимо начать больному ингаляцию кислорода. При появлении признаков раздражения (тремор, судороги) вводят диазепам, гексенал или тиопентал натрия, седуксен или реланиум внутривенно.
растворы глюкозы, гемодез, реополиглюкин; форсированный диурез. При развитии коллапса, остановке дыхания и сердечной деятельности проводятся общепринятые реанимационные мероприятия: искусственная вентиляция легких, непрямой массаж сердца и др.
При развитии анафилактического шока необходимо обколоть место блокады раствором адреналина, внутривенно ввести дексаметазон, супрастин, кардиотоники и стимуляторы дыхательного центра; срочно вызвать реаниматологов и при необходимости начать проведение всего комплекса реанимационных мероприятий, включая непрямой массаж сердца и искусственное дыхание.
При возникновении аллергий замедленного типа применяют противогистаминные, десенсибилизирующие и стероидные препараты – супрастин и пипольфен, преднизолон или гидрокортизон в/м, хлористый кальций 10%-10,0 в/в, мочегонные – лазикс в/м или в/в.
При пункции спинномозгового пространства и появления грозных симптомов во время проведения блокады, то необходимо, не вынимая иглы, постараться эвакуировать спинномозговую жидкость с растворенным в ней анестетиком – до 20 мл. Быстрое развитие указанных симптомов является показанием к срочным реанимационным мероприятиям.
При обнаружении после выполненной блокады развивающейся гематомы необходимо на несколько минут придавить пальцем место блокады, наложить давящую повязку и холод, а так же покой на 1-2 часа. Если гематома сформировалась, то ее необходимо пропунктировать и опорожнить, назначить рассасывающую, противовоспалительную терапию, тепловые процедуры.

При образовании кровоподтеков в области лица (хотя это косметическое осложнение и не представляют опасности для здоровья, однако доставляет массу неудобств пациенту, и поэтому требует лечения) немедленно назначают рассасывающую терапию, физиотерапию, гепариновую мазь, свинцовые примочки, тепловые процедуры.
Лечение травмы нерва проводится как при травматической нейропатии: рассасывающая терапия – ионофорез с лидазой или химотрипсином; противовоспалительная и анальгетическая – индометацин, реопирин и др.;
препараты, улучшающие проведение возбуждения (прозерин, ипидакрин) и биохимический обмен нервной клетки (ноотропы); чрескожная электронейромиостимуляция, иглотерапия, массаж, лечебная физкультура. Известно, что нервные волокна восстанавливаются медленно, примерно 1 мм в сутки, поэтому необходимо длительное лечение, требующее от больного и врача упорства и терпения. Отсроченность и пассивность в лечении ухудшают результаты и прогноз.
Воспалительные осложнения в виде инфильтратов и абсцессов требуют соответствующего противовоспалительного, физиотерапевтического, антибактериального а, при необходимости, и хирургического лечения.Менингит, который может возникнуть при перидуральной или паравертебральной блокаде, требующий активного лечения с санацией ликвора и эндолюмбальным введением антибактериальных препаратов.
При развитии периостита и остеомиелита проводится как местная (обкалывание антибиотиками), так и общая антибактериальная терапия.При развитии местных реакций на лечебную блокаду во всех случаях необходима симптоматическая терапия: противовоспалительная, рассасывающая, физическая.
1. Необходимо иметь четкие представления о данной патологии, топографии зоны, выбранной для блокады, правилах и технике выполнения конкретной блокады, фармакологии лечебных блокад, знаний возможных осложнений и их лечения.
Остеохондроз как причина онемения стопы
• силовое воздействие на бедро или голень;• внезапное торможение;• приземление с высоты на выпрямленные ноги;
Одна из самых неприятных травм, которые можно получить на колене – это повреждение крестообразной связки коленного сустава. Мало того, что нарушается стабильность всей конструкции, сокращается объем произвольных и пассивных движений, так еще и процесс лечения будет достаточно долгим.
Причинами получения такой травмы могут быть как бытовые повреждения, так и удары, несчастные случаи, резкие повороты. Наиболее часто она встречается у профессиональных спортсменов – лыжников, конькобежцев, фигуристов, прыгунов или борцов.
Для того чтобы этого избежать, необходимо соблюдать меры безопасности, не допускать повышенных нагрузок на сустав, также требуется соблюдать диету, которая будет поддерживать достаточный уровень коллагена, сохраняющего эластичность связок.
Разрыв крестообразной связки (сокращенно – КС) коленного сустава часто выявляют у профессиональных спортсменов (лыжников, футболистов, баскетболистов) и людей, чья профессиональная деятельность травмоопасна и связана с тяжелыми физическими нагрузками. Также такой травме подвержены любители активного отдыха.
Резкий поворот бедра без смещения голени и стопы в эту же сторону. При этом стопа остается стоять на поверхности, бедро поворачивается наружу, а голень поворачивается внутрь или остается на месте. Удар по колену сзади приводит к разрыву передней крестообразной связки (сокращенно ПКС).
Удар по колену спереди вызывает разрыв задней КС. Падение назад с зафиксированной горизонтально полу (земле) стопой. Такие падения бывают у лыжников, у которых голеностопы зафиксированы высокими лыжными ботинками. Приземление на прямые ноги после прыжка с высоты.
Из-за особенности строения женского организма разрыв крестообразной связки (передней и задней) чаще диагностируют у женщин.
(если таблица видна не полностью – листайте ее вправо)
Межмыщелковая вырезка коленного сустава у женщин уже, чем у мужчин, что способствует разрыву передней крестообразной связки
Вирусные агенты. Они вызывают в железе воспалительные процессы (острые или хронические), которые в медицинской практике называются гепатитами.Токсическое воздействие. Систематические и длительные поступления в человеческий организм вредных соединений способствуют поражению важного органа.
Это могут быть тяжелые металлы, пары, химические соединения. Опасным является и однократное поступление в высокой концентрации вредных веществ. Данное воздействие способно привести к увеличению органа, а иногда и к массивному некрозу.
Медикаментозное влияние. Некоторые лекарства тяжело переносятся печенью. Наиболее агрессивны химиотерапевтические средства, гормоны, антибиотики.Алкоголь. Чрезмерное употребление спиртосодержащих напитков губительно для клеток печени.
Такое воздействие очень часто приводит к циррозу.Инфекции и паразиты. Наиболее опасны для организма альвеококк, аскариды, эхинококк, возбудители лептоспироза.Питание и диета. Постоянное предпочтение жареной, жирной, копченой пищи, большого количества специй приводят к проблемам печени.
Нарушается желчный отток. Застойные процессы нередко являются источником возникновения камней.Наследственная предрасположенность. Травмы. Большинство людей уделяют им внимание непродолжительное время после возникновения.
Однако перенесенная травма в области живота спустя несколько лет может напомнить о себе образовавшейся кистой или другой патологией в печени.Ионизирующее излучение. Опасны химические, физические канцерогены. Они нередко являются причиной ракового перерождения печеночной ткани.
Как видно, зачастую болезни возникают от неправильного образа жизни. Пациенты, которые наладили здоровое питание, отказались от вредных привычек, провели медикаментозное лечение печени, смогли полностью исцелить орган.
Причина хронического пиелонефрита этиологически может быть только одна – это поражение почек микробной флоры. Однако, для того, чтобы она попала в орган и начала активно размножаться, нужны провокационные факторы.
Чаще всего к воспалению приводит заражение паракишечной или кишечной палочкой, энтерококками, протеем, синегнойной палочкой, стрептококками, а также ассоциациями микробов. Особую значимость в развитии хронической формы болезни имеют L-формы бактерий, которые размножаются и проявляют патогенную активность по причине недостаточной антимикробной терапии, либо при изменении кислотности мочи.
Такие микроорганизмы проявляют особую устойчивость к лекарственным препаратам, трудно идентифицируются, могут на протяжении продолжительного отрезка времени просто существовать в межуточной ткани почек и проявлять активность под воздействием благоприятных для них факторов.
Чаще всего развитию хронического пиелонефрита предшествует острое воспаление почек.
Вовремя не выявленные и не леченные причины, приводящие к нарушению оттока мочи. Это может быть мочекаменная болезнь, стриктуры мочевых путей, аденома предстательной железы, нефроптоз, пузырно-мочеточниковый рефлюкс.
Нарушение сроков лечения острого пиелонефрита, либо неправильно подобранная терапия. Отсутствие системного диспансерного контроля за больным, который перенес острое воспаление.
Образование L-бактерий и протопластов, которые могут длительное время существовать в ткани почек.
Снижение иммунных сил организма. Иммунодефицитные состояния.
В детском возрасте болезнь нередко развивается после перенесенных ОРВИ, скарлатины, ангины, пневмонии, кори и пр.
Наличие хронической болезни. Сахарный диабет, ожирение, тонзиллит, заболевания ЖКТ.
У женщин в молодом возрасте стимулом к развитию хронической формы болезни может стать регулярная половая жизнь, ее начало, период беременности и родов.
Возможная причина развития заболевания – не выявленные врожденные аномалии развития: дивертикулы мочевого пузыря, уретероцеле, которые нарушают нормальную уродинамику.
Последние исследования указывают на значительную роль в развитии болезни вторичной сенсибилизации организма, а также развитию аутоиммунных реакций.
Иногда толчком к развитию хронической формы болезни становится переохлаждение организма.
дисбалансом между поступлением и расходованием витамин в организме (гиповитаминозе); следствием гипотермии (переохлаждения); снижением защитных функций иммунитета; следствием физиологических или психологических состояний (утомления или усталости);
У детей раннего возраста проявление хронического пиелонефрита является следствием обструктивных уропатий – состояний блокирующих функции мочеточника.
У мужчин, патология развивается при абсолютной и относительной андрогенной недостаточности, вызванной гормональными изменениями, либо вследствие аденомы простаты.
короткой уретрой (мочеиспускательный канал); постоянным наличием микроорганизмов из прямой кишки и влагалища в наружной трети уретры; несостоятельностью полного опорожнения мочевого пузыря; возможностью проникновения инфекции в мочевой пузырь при половой близости.
У многих женщин заболевание способно активизироваться из-за беременности. В этот период происходит естественное снижение иммунного фактора, чтобы антигены плода не отторгались организмом матери.
Борьба с болезнетворными микроорганизмами идет не на должном уровне, что служит предрасполагающим фактором к развитию хронической формы пиелонефрита при беременности.
Боли в пояснице, отдает в верхнюю часть ноги, бедра
Этот болевой синдром чаще всего бывает на фоне протрузии или пролапса межпозвоночной грыжи поясничного отдела позвоночника. Также корешковые пояснично-крестцовые боли возникают и при опухолевых процессах в крестцовом сплетении, опухолях спинного мозга, бурсите сухожилий ягодичных мышц, если к тому же возникает нарушение потоотделения, это также может быть вызвано васкулитом- нейропатии седалищного нерва (ишемического характера).
Тупые боли в спине, пояснице и задней поверхности ноги
Это может быть синдром грушевидной мышцы — нейропатия, защемление, воспаление седалищного нерва. При этом чаще всего боль возникает в месте выхода седалищного нерва в области грушевидной мышцы и распространяется по задней поверхности бедра, вплоть до стопы. При грубой компрессии, защемлении седалищного нерва, возможно развитие атрофии ягодичной области.
Боль в спине, отдающей в боковую область ноги
Эта локализация — лампасоподобная боль может быть обусловлена межпозвоночной грыжей, когда поражаются верхние поясничные корешки, проявляясь острым люмбаго, слабостью мышцы бедра, при патологии бедренного сустава она может сопровождаться псевдокорешковой иррадиацией.
Мералгия — это боли на наружной поверхности кожи бедра из-за того, что нерв сдавлен паховой связкой или фасцией. Например, при беременности, у тучных людей, страдающих избыточным весом. Кроме болей при движении возникают парестезии (ползание мурашек, покалывание) или снижение чувствительности (онемение). В покое все симптомы, как правило, проходят.
В шейном отделе
Отзывы специалистов
Следует заметить, что отзывы о Лив-52 достаточно противоречивы. Ряд специалистов высоко оценивает терапевтические свойства этого препарата, в то время как другие гепатологи относятся к нему скептически.
В медицинской литературе присутствует информация о том, что заявленные производителем свойства Лив-52 не соответствуют действительности. Если клинические испытания применения лекарства для лечения вирусной формы гепатита продемонстрировали снижение уровня билирубина и незначительную потерю массы тела у больных, то во время лечения алкогольного гепатита эффект от использования Лив-52 был практически равен плацебо. Кроме того, интоксикационный показатель препарата также не был отмечен.
Специалисты также ссылаются на некоторые случаи использования Лив-52 при острых патологических состояниях печени, когда наступало значительное ухудшение состояния больного. Применение препарата при печеночной недостаточности никак не повлияло на показатель смертности пациентов, а в некоторых случаях его даже ухудшило.

Принимая во внимание все вышесказанное, целесообразно перед использованием Лив-52 обязательно проконсультироваться со своим лечащим врачом и строго следовать его рекомендациям.
Цена от 280 до 350 рублей.
Пациенты чрезвычайно хорошо характеризуют препарат Лив 52. А отзывы специалистов, в основном, отзывы врачей-гепатологов и гастроэнтерологов, менее оптимистичны и указывают на слабую доказательную базу и наличие эффекта лишь при невыраженных расстройствах работы печени.
Пример проведения процедуры
Рассмотрим на примере манипуляции. Новокаиновая блокада поясничного отдела позвоночника проводится в положении лежа на животе. Пальпаторно определив место инъекции, его обрабатывают антисептическим раствором. Используя тонкую иглу, препарат вводится внутрикожно до образования «лимонной корки».
Далее игла заменяется на более длинную и вводится между необходимыми позвонками на несколько сантиметров латеральнее остистых отростков. По мере введения иглы выпускается небольшое количество раствора порционно.
Проводится блокада трех основных точек: между 4-м и 5-м люмбальными позвонками, между 5-м люмбальным и 1-м крестцовым, в области 1-го крестцового отверстия. При выраженном болевом синдроме проводят двустороннюю манипуляцию, используя шесть точек.
Прогноз после разрыва коленных связок
Срок потери трудоспособности при разрыве крестовидных связок составляет примерно 2 недели. Пациенты, занятые физическим трудом, могут вернуться к работе спустя 4-6 недель.

В случае поерации уже через шесть — восемь недель после оперативного вмешательства пациент может приступить к выполнению физических упражнений таким, как плавание, пешие прогулки, катание на велосипеде и т. д.
Пациентам категорически не рекомендуется активно заниматься спортом в течение шести месяцев после операции. Спортом рекомендуется заниматься только спустя год.
Ред. врач травматолог-ортопед Савченко В.Р.
Коленный сустав — самый большой в человеческом организме. И понятно, что механика его движений и анатомия будут под стать. Для студентов медицинских вузов нет ничего сложнее, чем артросиндесмология, то есть наука о суставах.
При раке почки 1 стадии она составляет около 90% 2 стадии: 65 – 70% 3 стадии: около 50% Пятилетняя выживаемость при 4 стадии не превышает 10% Наилучший прогноз имеет опухоль Вильмса, если она не дала метастазов, то полное излечение наступает в 70 – 90% случаев.
Противопоказания к постановке блокады
Местные анестетики
Каждый анестетик характеризуется по нескольким параметрам: •сила и длительность действия •токсичность •скрытый период и скорость проникновения в нервную ткань •прочность фиксации к нервной ткани •время и способ инактивации •пути выведения •устойчивость во внешней среде и к стерилизации
!!! С повышением концентрации сила действия анестетика увеличивается примерно в арифметической, а токсичность – в геометрической прогрессии.
Длительность действия местного анестетика в меньшей степени зависит от его концентрации.
Концентрация анестетика в крови существенно зависит от способа введения анестетика, то есть от того, в какие ткани он вводится. Концентрация анестетика в плазме крови достигается быстрее при введении его внутривенно или внутрикостно, медленнее – при подкожном введении.
Для местных анестетиков помимо аналгетического эффекта характерно: •стойкое местное более суток расширение сосудов, это улучшает микроциркуляцию и обмен веществ, •стимуляция репаративной регенерации •рассасывание фиброзной и рубцовой ткани, что приводит к регрессу местного дистрофически-дегенеративного процесса•расслабление гладкой и поперечно-полосатой мускулатуры, особенно при внутримышечном их введении (при этом снимается патологическое рефлекторное напряжение мышц, устраняется патологические позы и контрактуры, восстанавливается нормальный объем движений)
Для каждого анестетика характерны свои особенности.
•Прокаин (новокаин) – эфирный анестетик. Отличается минимальной токсичности и достаточной силы действия. Является эталоном при оценке качества всех других анестетиков. Многие авторы и сейчас отдают предпочтение новокаину при проведении, например, миофасциальных блокад.
Свою точку зрения они обосновывают тем, что новокаин разрушается преимущественно в местных тканях псевдохолинэстеразой, тем самым положительно влияя на метаболизм этих тканей. Основными недостатками новокаина являются частые сосудистые и аллергические реакции, недостаточная сила и длительность действия.
повышенная устойчивость в растворах и к повторной стерилизации, малая токсичность, высокая сила действия, хорошая проницаемость, короткий скрытый период начала действия, выраженная глубина анестезии, практически отсутствие сосудистых и аллергических реакций. Благодаря этому ксилокаин является в настоящее время наиболее часто применяемым анестетиком.
•Тримекаин (мезокаин) очень близок по химическому строению и действию к ксилокаину, применяется довольно часто. Он уступает ксилокаину по всем параметрам на 10-15%, обладая одинаковой с ним низкой токсичностью и практическим отсутствием сосудистых и аллергических реакций.
•Прилокаин (цитанест) – один из немногих анестетиков, который обладает меньшей токсичностью и примерно такой же длительностью анестезии, как и ксилокаин, однако уступает последнему по степени проникновения в нервную ткань.
Обладает удачным сочетанием двух свойств: выраженным сродством к нервной ткани, что вызывает длительную и глубокую местную анестезию, и быстрым распадом в печени под действием амидов, что делает возможные токсические осложнения незначительными и быстропроходящими. Такие качества цитанеста позволяют применять его у беременных и детей.
•Мепивакаин (карбокаин) – по силе действия не уступает ксилокаину, но токсичнее его. Карбокаин не расширяет сосудов, в отличие от других анестетиков, что замедляет его резорбцию и обеспечивает длительность действия большую, чем у ксилокаина.
Карбокаин медленно инактивируется в организме, поэтому при его передозировке возможны выраженные токсические реакции, что необходимо учитывать при подборе дозы и концентрации препарата и применять его с осторожностью.
•Бупивакаин (маркаин) – самый токсичный, но и самый длительно действующий анестетик. Продолжительность анестезии может достигать 16 часов.
•вазоконстрикторы – к раствору анестетика непосредственно перед употреблением, чаще добавляется адреналин, в разведении 1/200 000 – 1/400000, то есть небольшая капля 0,1% адреналина на 10-20 граммовый шприц раствора анестетика (адреналин вызывает спазм сосудов по периферии инфильтрата и, замедляя его резорбцию, продлевает местное действие анестетика, уменьшает его токсические и сосудистые реакции)

•крупномолекулярные соединения – декстраны (пролонгируют действие анестетиков примерно в 1,5-2 раза), кровезаменители (в 4-8 раз), желатиноль (8% раствор – до 2-3 суток), белковые препараты крови, аутокровь (в 4-8 раз) – крупные молекулы, адсорбируя на себе молекулы анестетика и других препаратов, длительно задерживаются в сосудистом русле местных тканей, тем самым, продлевая местное и уменьшая общетоксическое действие анестетика
!!! Идеальным пролонгатором из этой группы можно считать гемолизированную аутокровь, которая продлевает действие анестетика до суток, кроме того, она, в отличие от других крупномолекулярных препаратов, не вызывает аллергии, не канцерогенна, бесплатна и доступна, обладает иммуностимулирующим и рассасывающим эффектом и уменьшает раздражающее действие вводимых препаратов на местные ткани. Другие пролонгаторы используются реже.
Для усиления и/или для получения специального терапевтического эффекта лечебной блокады применяются различные лекарственные препараты.
Глюкокортикоиды
Оказывают мощное противовоспалительное, десенсибилизирующее, антиаллергическое, иммунодепрессивное, противошоковое и антитоксическое действие. С точки зрения профилактики различных осложнений от лечебных блокад, глюкокортикоиды являются идеальным препаратом.
При дистрофически-дегенеративных процессах в опорно-двигательном аппарате важную роль играют аутоиммунные неспецифические воспалительные процессы, протекающие на фоне относительной глюкокортикоидной недостаточности в местных ишемизированных тканях.
Введение непосредственно в такой очаг глюкокортикоида позволяет наиболее эффективно подавить в нем эти патологические процессы.Для достижения положительного эффекта необходимо небольшое количество глюкокортикоида, который практически полностью реализуется в тканях дегенеративного очага, а резорбтивный эффект его минимален, но достаточен для устранения относительной надпочечниковой глюкокортикоидной недостаточности, которая часто наблюдается при хронических болевых синдромах.
Применение стероидных гормонов в минимальных дозах, особенно местно, не опасно. Однако у пациентов с гипертонической болезнью, язвой желудка и двенадцатиперстной кишки, сахарным диабетом, гнойными и септическими процессами, а также у престарелых пациентов глюкокортикоиды должны применяться с особой осторожностью.
•гидрокортизона ацетат или его микрокристаллическая суспензия по 5-125 мг на одну блокаду – его необходимо тщательно взбалтывать перед применением и вводить его только в растворе с местным анестетиком во избежание развития некроза при околосуставном или внутрисуставном введении микрокристаллической суспензии гидрокортизона •дексаметазон – активнее гидрокортизона в 25-30 раз, относительно мало влияет на обмен электролитов, неизвестны случаи некроза мягких тканей при его применении, на одну блокаду используют 1-4 мг дексаметазона•кеналог (триамцинолона ацетонид), благодаря медленному всасыванию, длительно действует в местных тканях (лечебные блокады с кеналогом проводятся в основном при хронических артрозо-артритах для создания длительно действующего депо глюкокортикоида в местных тканях;
повторно вводить кеналог можно только через неделю, поэтому для его введения необходимо иметь точное представление о локализации патологического процесса; при проведении первых блокад, которые несут большую диагностическую нагрузку, применение кеналога нецелесообразно)
Витамины группы В
•Применяются для усиления терапевтической эффективности лечебных блокадах. •Обладают умеренно выраженным ганглиоблокирующим действием. •Потенцируют действие местных анестетиков. •Участвуют в синтезе аминокислот.
Витамин В1 применяется в виде тиамина хлорида – 1 мл 2,5% или 5% раствора или тиамина бромида – 1 мл 3% или 6% раствора. Витамин В6, пиридоксин – 5% 1 мл. Витамин В12, цианокобаламин – 1 мл 0,02% или 0,05% раствора.
!!! Витамины группы B следует применять с осторожностью у пациентов со стенокардией, склонностью к тромбообразованию, неблагоприятным аллергоанамнезом. Не рекомендуется совместное введение витаминов В1, В6 и В12 в одном шприце.
Витамин В12 способствует разрушению других витаминов, может усиливать аллергические реакции, вызываемые витамином В1. Витамин В6 затрудняет превращение витамина В1 в биологически активную (фосфорилированную) форму.
•димедрол 1% – 1 мл •или дипразин 2,5% – 2 мл •или супрастин 2% – 1 мл
Также применяются для усиления терапевтического эффекта лечебной блокады.
•папаверин, являясь миотропным спазмолитиком, понижает тонус и уменьшает сократительную способность гладкой мускулатуры, чем и обусловлено его спазмолитическое и сосудорасширяющее действие. •но-шпа обладает более длительным и выраженным сосудорасширяющим действием.
Обычно добавляют к раствору анестетика 2 мл 2% папаверина гидрохлорида или но-шпы.
Для лечебных блокад возможно пользоваться следующим составом: •лидокаин 1% – 5-10 мл •дексаметазон 1-2 мг – 0,25-0,5 мл •на усмотрение врача, можно добавить к лекарственной смеси витамин В12 – 0,05% – 1 мл, но-шпу 2% – 2 мл, аутокровь – 4-5 мл
Противопоказания к применению лечебных блокад
токсические, инфекционные и лекарственные гепатиты острого и хронического характера; жировой гепатоз;цирроз печени у лиц взрослого возраста; анорексия; предупреждения токсических изменений печени (вызываемых противотуберкулезными препаратами, антибиотиками, жаропонижающими средствами).
Препарат нужно принимать внутрь независимо от приема пищи.
Таблетки Лив 52, инструкция по применению
С профилактической целью лекарство принимают по 2 таблетки дважды в день. С терапевтической целью дети от 6 лет принимают по 1-2 таблетке трижды в день, а взрослые пациенты – по 2-3 таблетки до трех раз в день.
Как принимать препарат в виде капель?
Препарат в виде капель принимают с профилактической и терапевтической целью. Детям от 2 лет рекомендовано принимать по 11-20 капель дважды в день, взрослым – по 82-160 капель (1 или 2 чайные ложки) дважды в день.
Основным показанием к применению метода лечебных блокад является болевой синдром, обусловленный остеохондрозом шейного, грудного и поясничного отделов позвоночника, артралгии, невралгии, лицевые и головные боли, вертебро-висцералгии, послеоперационные и фантомные боли, плексопатии, комплексный регионарный болевой синдром и др.
Анестезирующие блокады являются, тек же методом диагностики ex juvantibus – оценка эффективности блокады, как правило, оказывает существенную помощь врачу в постановке правильного диагноза, позволяет более полно представить себе пути формирования болевого синдрома, определить источники его продуцирования.
Иннервация перечисленных структур осуществляется за счет возвратной (нерв Люшка) и задней ветви спинномозгового нерва. И возвратная, и задняя ветви несут информацию, которая в дальнейшем распространяется по чувствительной порции нервного корешка в центростремительном направлении.
1.Блокады в зоне иннервации задней ветви спинномозгового нерва •паравертебральные блокады мышц, связок, внутрисуставные •параартикулярные блокады дугоотростчатых суставов •паравертебральные блокады задних ветвей спинномозговых нервов на протяжении 2.
Блокады в зоне возвратной ветви спинномозгового нерва •внутридисковые инъекции •эпидуральные блокады •селективная блокада спинномозгового нерва 3.Отдельную группу составляют блокады миотонически напряженных мышц конечностей.
Лечебный эффект блокад обусловлен несколькими механизмами:•фармакологическими свойствами анестетика и сопутствующих лекарственных препаратов •рефлекторным действием на всех уровнях нервной системы •эффектом максимальной концентрации препаратов в патологическом очаге и др.
!!! Основным механизмом лечебного эффекта блокад является специфическое свойство анестетика временно подавлять возбудимость рецепторов и проведение импульсов по нервам.
Анестетик проникает через биологические среды к нервным волокнам, адсорбируется на их поверхности, благодаря взаимодействию с полярными группами фосфолипидов и фосфопротеидов, фиксируется на мембране рецептора и/или проводника.
Молекулы анестетика, включенные в структуру белков и липидов мембраны, вступают в конкурентные взаимодействия с ионами кальция и нарушают обмен натрия и калия, что подавляет транспортировку натрия через мембрану и блокирует возникновение возбуждения в рецепторе и проведение его по нервному волокну.
Степень действия анестетика на нервное волокно зависит с одной стороны от физико-химических свойств анестетика, с другой – от типа нервного проводника. Анестетик оказывает преимущественное воздействия на те проводники, где он связывает большую площадь мембраны, то есть блокирует сначала безмиелиновые, медленные волокна – болевые и вегетативные проводники, затем миелиновые, проводящие эпикритическую боль и в последнюю очередь – двигательные волокна.
Для блокирования проведения возбуждения по миелиновым волокнам необходимо воздействие анестетика, как минимум на 3 перехвата Ранвье, так как нервное возбуждение может передаваться через 2 таких перехвата.

!!! Согласно современной теории “воротного контроля боли” на сегментарном уровне происходит основная регуляция ноцицептивной афферентации, главный механизм которой заключается в том, что раздражение быстрых волокон подавляет афферентацию по медленным – “закрывает ворота”.
В патологических условиях преобладает проведение раздражения по медленным волокнам, что облегчает афферентацию – “открывает ворота” и формируется болевой синдром.
1.стимулировать преимущественно быстрые волокна – с помощью чрескожной электронейростимуляции2.угнетать преимущественно медленные – применением местного анестетика.
В условиях патологии более физиологичным и предпочтительным является второй способ – преимущественное подавление афферентации по медленным волокнам, что позволяет не только уменьшить болевую афферентацию, но и нормализовать соотношение между афферентными потоками по медленным и быстрым проводникам на более оптимальном физиологическом уровне.
!!! Преимущественного воздействия на медленнопроводящие волокна можно добиться, вводя в ткани анестетик несколько пониженной концентрации.

Действуя преимущественно на безмиелиновые медленные проводники, анестетик блокирует не только болевые афференты, но и безмиелиновые эфференты – прежде всего вегетативные волокна. Поэтому на время действия анестетика и длительное время после полного выведения его из организма уменьшаются патологические вегетативные реакции в виде спазма сосудов, нарушения трофики, отека и воспаления.
Большую роль в достижении терапевтического действия блокады имеют следующие факторы: 1.правильный подбор концентрации того или иного анестетика, достаточной для блокирования безмиелиновых и недостаточной для блокирования миелиновых волокон 2.
от точности подведения к рецептору или нервному проводнику раствора анестетиа (чем ближе к проводнику будет доставлен анестетик, тем меньше он будет разбавлен межтканевой жидкостью, тем меньшая начальная концентрация анестетика будет достаточна для выполнения качественной блокады, тем меньше риск токсического осложнения)
!!! С этой точки зрения блокада должна быть, по существу, “снайперским уколом, то есть лечебная блокада должна отвечать принципу – “где болит – туда коли”.
При выполнении лечебной блокады отмечается характерное, трехфазное изменение болевого синдрома:1)первая фаза – обострение “узнаваемой боли”, которое возникает вследствие механического раздражения рецепторов болезненной зоны при введении первых порций раствора (длительность фазы соответствует латентному периоду анестетика) 2)вторая фаза – анестезии, когда под действием анестетика боль уменьшается до минимального уровня – в среднем до 25% от исходного уровня болевого синдрома (длительность этой фазы соответствует длительности действия анестетика в болезненной зоне) 3)третья фаза – лечебного эффекта, когда после окончания действия анестетика и выведения его из организма боль возобновляется, но в среднем до 50% от исходного уровня болевого синдрома (длительность этой фазы может быть от нескольких часов до нескольких суток)
Следут подробнее остановиться на вопросе, упомянутом выше, о применении блокады в качестве диагностического средства.Целью диагностики является определение болезненных зон, пальпация которых приводит провокации болевого синдрома.
В этом случае следует ориентироваться на эффективность лечебных блокад. В такой ситуации перед врачом стоит альтернативная задача: •или проводить инфильтрацию нескольких болезненных точек ?•или блокировать одну наиболее болезненную ?

В первом случае – при блокаде нескольких болевых точек терапевтическая доза лекарственных препаратов будет распределена на несколько точек и в наиболее актуальной зоне их концентрация будет недостаточной, кроме того, одновременное всасывание препаратов из нескольких точек усиливает их токсический эффект.
В этом случае диагностическая ценность такой манипуляции уменьшается, так как блокирование нескольких болевых точек не позволяет определить наиболее актуальную, принимающую преимущественное участие в формировании конкретного болевого синдрома и не позволяет в дальнейшем целенаправленно воздействовать на эту наиболее актуальную зону.
Во втором случае – блокада одной наиболее болезненной зоны позволяет достичь в ее тканях максимальной концентрации лекарственных препаратов и свести до минимума возможность токсической реакции. Естественно, что этот вариант является более предпочтительным.
При одинаковой болезненности нескольких точек, применяют их поочередное блокирование. В первый день производят блокаду одной точки, как правило, более проксимальной, и наблюдают за изменением болевого синдрома в течение суток.
Если лекарственный раствор введен в актуальную болезненную зону, то, как правило, у пациента возникает феномен “узнаваемой боли”, а в дальнейшем, болевой синдром регрессирует не только в той точке, в которую проведена блокада, но и в других болезненных точках.
Местные анестетики
Профилактика хронического пиелонефрита
оптимальный режим питания; достаточное количество физических нагрузок; придерживаться правил безопасности во время тяжёлого физического труда и силовых тренировок.
Кроме этого, нужно систематически проходить медицинский осмотр в профилактических целях.
Профилактика больных пиелонефритом сводится к своевременному и тщательному лечению пациентов на стадии острого пиелонефрита. Такие больные должны состоять на диспансерном учете.
Существуют рекомендации по трудоустройству больных с хроническим пиелонефритом: пациентам не рекомендуется устраивать на предприятия, требующие тяжелого физического труда, способствующих нахождению в постоянном нервном напряжении.
Следует соблюдать режим питания с ограничением соли по рекомендациям врачей.
Успех профилактических мероприятий при вторичных пиелонефритах зависит от полноценной ликвидации причины, приведшей к развитию болезни. Важно в обязательном порядке устранить любые препятствия к нормальному оттоку мочи.
Важно выявление и лечение скрытых очагов инфекции и интеркуррентных болезней.
После выписки из стационара, больные должны быть поставлены на диспансерный учет на срок не менее одного года. Если по прошествии этого времени не выявляется бактериурия, лейкоцитурия и протеинурия, то больного с учета снимают.
Если у больных выявлен первичный пиелонефрит, то лечение многолетнее, с периодическим помещением их в стационар.
Не менее важна коррекция иммунитета и поддержание его в норме. Для этого необходимо соблюдение здорового образа жизни, продолжительное пребывание на свежем воздухе, дозированные физические нагрузки по показаниям врача.
Пребывание в санаторно-курортных учреждениях специализированного профиля позволяет уменьшить количество обострений заболевания.

Отдельного внимания заслуживает профилактика заболевания у беременных женщин и детей, а также у больных с ослабленным иммунитетом.
При латентном течение болезни больные на протяжении долгого времени не утрачивают способности к труду. Иные формы пиелонефрита могут оказать существенное влияние на работоспособность человека, так как существует угроза быстрого присоединения осложнений.
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
постоянно укреплять мышцы спины; для разгрузки спины — применять специальные корсеты.
Реабилитационный период после операции

Трансплантат крестовидной связки обладает наибольшей прочностью во время процесса пересадки. Следовательно, основная задача хирурга — обеспечение скорейшей мобилизации сустава и предотвращение суставной «слабости». Данная цель достигается с помощью оптимальной фиксации трансплантируемой ткани.
Нужно в течение недели ограничивать любое физическое воздействие на коленный сустав, для этого необходимо использовать костыли. Нагрузку увеличивать следует постепенно, это должно происходить в комплексе с физиотерапевтическими процедурами.
Благодаря проведённым клиническим опытам, известно, что умеренная нагрузка на колено способствует наилучшему заживлению трансплантата, так как при этом происходит образование новых коллагеновых волокон, обеспечивающих эластичность и прочность тканей.
Таким образом, на сегодняшний день, врачи отдают предпочтение активному реабилитационному периоду, предполагающему специальный комплекс физических упражнений, которые специально разработаны для возобновления функционирования сустава колена после разрывов крестовидных связок.
• полуприседы с наклоном корпуса • разнообразные щадащие упражнения для ног • умеренную ходьбу
Заболевание диагностируется с помощью серологических маркеров, выявления ДНК вирусов в анализах крови. Для диагностики могут исследоваться ткани печени, полученные при биопсии.
общий анализ мочи и крови; фибротест, оценивающий степень воспалительного и фибротического изменений тканей печени; кровь на онкомаркеры; изучение гормонального фона; ультразвуковое исследование брюшной полости.
Рецепты блюд при подагре
Бытует мнение, что при этом заболевании невозможно вкусно покушать. На самом деле это не так. Рецепты блюд при подагре характеризуются своим разнообразием, вкусовыми характеристиками и полезностью.
Вегетарианский борщ. Для приготовления первого блюда необходимо взять 160 грамм свеклы и картофеля, 60 грамм моркови, 140 грамм капусты, 40 грамм лука. В дополнении используют 100 грамм свежих помидор, 25 грамм зелени и 40 грамм сметаны.
Процесс приготовления: необходимо отдельно отварить свеклу и натереть ее. Затем в емкость помещаются все овощи, в том числе и свеколка. Все ингредиенты заливаются водой и борщ варится до готовности. Перед подачей его можно украсить сметаной и петрушкой.
Картофельный суп. Для его приготовления следует взять: картофель, яйцо, муку, 25 грамм сметаны, зелень и воду. Первым делом очищается картофель, затем его помещают в отдельную емкость. Параллельно этому процессу готовится соус в духовку.
Для этого берется мука и разводится в 40 граммах картофельного отвара. Затем все ингредиенты смешиваются между собой: соус, картофель и отвар. К ним добавляется яйцо и масло. Все это еще раз кипятится и подается на стол, предварительно украшенное зеленью. Овощное рагу.
Для приготовления блюда необходимо взять 6 средних картофелин, 3 моркови, одну луковицу и стакан зеленого горошка. В дополнении берется ложка масла, 100 грамм сметаны и соль по вкусу. Первым делом нарезается лук и обжаривается на масле.
После чего к нему добавляется морковь. Когда она станет мягкой, к зажарке добавляется картофель порубленный кубиками. Затем в сковороду выкладывается сметана. Рагу тушится на протяжении 15 минут. Подавать на стол его нужно со сливочным маслом.
Гречневая каша. Для приготовления необходимо взять 50 грамм крупы и 100 мл воды. Варить гречку на протяжении 20-30 минут, периодически помешивая. Во время процесса приготовления крупу необходимо посолить. Подавать вместе со сливочным маслом.
Супы при подагре играют немаловажную роль. Они позволяют не только насытить организм, но и облегчить состояние. Весь секрет скрывается в отсутствии мясных и рыбных бульонов. Рецепты супов при подагре отличаются особыми вкусовыми характеристиками.
Суп на основе картофеля. Это скорее пюре, нежели традиционное первое блюдо. Для его приготовления необходимо приобрести: картофель, муку, сливочное масло и яйцо. Первым делом отваривается главный ингредиент.
Когда картофель будет готов его нужно протереть через сито. Отвар от овоща не выливается, он послужит хорошей базой для соуса. Отвар вместе с мукой необходимо смешать и вскипятить. Все полученные ингредиенты складываются в одну емкость и еще раз провариваются.
Полученный суп-пюре подается вместе с зеленью. Это не только красиво, но и вкусно. Суп из томатов. Для приготовления первого блюда необходимо отварить помидоры, при этом, не снимая с них шкурку. Затем кожица удаляется, и томаты еще раз провариваются до состояния пюре.
Пока помидоры готовятся, необходимо параллельно заниматься зажаркой. Она стандартная: лук, морковь и растительное масло. Когда все будет готово, ингредиенты перемешиваются между собой и еще раз протушиваются.
Тем временем в кастрюлю опускается очищенный картофель, когда он будет практически готов, к нему добавляется ранее приготовленная зажарка. Все это доводится до кипения. Естественно, в суп добавляется соль и зелень.
Овсяный суп на молоке. Для приготовления необходимо взять 40 грамм овсяной крупы, 350 грамм воды и немного сливочного масла. Для того чтобы суп был более сладким, используется 3 грамма сахара. Процесс приготовления:

овсяная крупа перебирается, промывается и отваривается до готовности. Полученный в ходе варки отвар необходимо пропустить через сито. Крупу следует протереть и смешать с очищенной водой. Сюда же добавляется горячее молоко.
Суп доводится до кипения и снимается с огня. Яйцо смешивается с горячим молоком, эти ингредиенты применяются в качестве заправки. Во время подачи блюда, в него нужно добавить сахар и немного сливочного масла.
Молочный суп с вермишелью. Для приготовления необходимо взять 250 грамм вермишели и 1,5 л молока. В качестве дополнительных ингредиентов выступает 600 грамм воды, ложка сливочного масла, сахар и соль.
Подагра не такое страшное заболевание, как может показаться на первый взгляд. Главное вовремя начать лечение, соблюдать все рекомендации врача и правильно питаться. Большинство людей считает, что диета это строгое ограничение в потреблении многих продуктов.
Тушеные кабачки. Для приготовления этого блюда необходимо взять килограмм основного ингредиента. Естественно, для придания кабачкам вкуса придется взять морковь и лук, достаточно 500 грамм каждого ингредиента.

Так, в отдельной сковороде делается так называемая зажарка. Морковь и лук нарезаются кубиками и тушаться. Для придания блюду особого пикантного вкуса, можно добавить пару ложек густой томатной пасты.
Все это кипятится. Тем временем подготавливаются кабачки. Их необходимо нарезать кубиками и поместить к другим овощам. Все еще раз тушится. Подавать можно как в неизменном виде, так и в измельченном.
Для этого полученное рагу необходимо поместить в блендер. Жареная цветная капуста. Для приготовления необходимо взять цветную капуста, пару яиц, немного сметаны и соли. Основной ингредиент следует разделить на кусочки.
Обжариваться капуста будет во вкусном и простом кляре. Для его приготовления берется пару яиц и немного сметаны. Все это перемешивается между собой. В полученный кляр опускаются кусочки капусты. Обжаривать их необходимо с двух сторон до румяной корочки.
Необычное рагу из овощей. Для приготовления необходимо взять: лук, морковь, картофель, банку зеленого горошка и сметану. Первым делом тушится лук с морковью, предварительно их следует измельчить. Когда ингредиенты станут мягкими и золотистыми, можно добавлять горошек.
Он может быть как консервированным, так и свежим. Если используется свежий ингредиент, то его предварительно необходимо отварить. Затем в общую массу добавляется 6 картофелин, нарезанных кубиками. Все заправляется сметаной и тушится на протяжении 15 минут.
Это немного нестандартное рагу, но очень вкусное. Перед подачей его рекомендуется немного полить растительным маслом. Вкусные и сытные драники. Для приготовления блюда необходимо приобрести 10 картофелин, 3 яйца, пару зубчиков чеснока и немного растительного масла для жарки.
Картофель в сыром виде следует натереть на мелкой терке. Затем он избавляется от лишней влаги. В картофель добавляются яйца и мелко нарезанный чеснок. Все ингредиенты тщательно перемешиваются между собой.
Имбирь очень полезен не только для лечения многих болезней, но и в процессе похудения. Применяют его повсеместно, причем не только в качестве напитков. Рецепты на основе имбиря при подагре пользуются особой популярностью. Блюда с этим корнем становятся вкусными, пикантными и неповторимыми.

Согревающий чай с имбирем и лимоном. Для приготовления вкусного и полезного напитка необходимо взять: имбирь, лимон и воду. Свеженаструганный корень в размере 10-20 граммов заливается стаканом кипятка.
Для улучшения вкусовых качеств добавляется немного лимона. Помимо этих ингредиентов можно использовать мяту и другие травы. Имбирь бодрит по утрам, даже лучше чем чашка горячего кофе. Салат с морковью и редисом.
Для приготовления необходимо взять 2 моркови, 100 грамм редиса, ложку корня имбиря, немного чеснока, петрушки, уксуса и оливкового масла. Первым делом промывается морковь и нарезается мелкими кубиками.
Следом подготавливается редис и смешивается с первым ингредиентом. Сюда же добавляется измельченный корень имбиря и петрушка. Теперь осталось заправить салат. Именно заправка является основной изюминкой всего блюда.
В емкости необходимо соединить уксус, сироп, масло, чеснок и соль. Все это перемешивается между собой и отправляется в салат. Все тщательно перемешивается и вкусное блюдо готово к подаче на стол. Суп на основе моркови и имбиря.
Для приготовления необходимо взять: 2кг моркови, литр овощного бульона (если нет периода обострения, подойдет куриный), имбирь, луковицу, сельдерей, масло и соль. Первым делом мелко нарезается лук и обжаривается вместе с маслом до мягкости.
Сюда добавляется нарезанный мелко сельдерей. Тем временем в кастрюлю необходимо поместить очищенную морковь и измельченный имбирь. Все солится, перчится и варится на медленном огне, на протяжении 30 минут.
Диетические блюда это хороший способ не только избавиться от острого приступа подагры, но и заняться корректировкой собственного веса. Диетические рецепты при подагре очень разнообразны. Они не требуют особых финансовых и временных затрат.
Постный борщ. Для приготовления необходимо взять несколько картофелин, морковь, свеклу и томат. Первым делом кипятиться подсоленная вода, затем в нее добавляется картофель. Тем временем на сковороде готовится зажарка со свеклы и моркови.
Для вкуса и цвета добавляется немного томата. Затем к картофелю отправляют предварительно измельченную капусту. Все варится до полуготовности, в конце добавляется зажарка, соль и перец. Борщ доводится до кипения.
Перед подачей его можно украсить зеленью и перцем. Окрошка на кефире. Для приготовления необходимо взять 3-4 средние картофелины, морковь, пару яиц, 10 редисок, пару огурцов, 500 мл минералки, литр кефира.

Зелень и сметана по вкусу. Первым делом необходимо отварить морковь и картофель. Затем они очищаются от кожуры и нарезаются мелкими кубиками. Предварительно отваренное яйцо следует покрошить, огурец и редис мелко нарезать.
Все ингредиенты перемешиваются между собой, и к ним добавляется кефир. Теперь необходимо влить минералку, ее количество определяется самостоятельно, в зависимости от желаемой густоты. Для вкуса добавляется немного творога или сметаны.
Украшается окрошка зеленью. Для того чтобы блюдо раскрыло свой вкус, необходимо поместить его в холодильник на несколько часов, а потом уже пробовать. Овощной салат со сметаной. Для приготовления необходимо взять 80 грамм огурцов, 60 грамм салата, 30 грамм сметаны и сок лимона. Овощи очищаются и мелко нарезаются. Затем они заправляются лимонным соком и сахаром.
Симптоматика протрузии
• первая степень: в ткани крестовидной связки произошли микро-разрывы. При этом возникает боль в колене, подвижность ограничивается и появляется незначительная отечность.• вторая степень: симптоматика аналогичная, как и в случае малого разрыва, однако если подобная травма имела место быть хоть раз, чаще всего она повторяется.
Следствием этого является снижение эластичности тканей, износ связок. Вторичная травма может произойти при обычном повороте ноги.• третья степень: наиболее опасна, так как представляет собой полный разрыв крестовидных связок, это сопровождается болезненностью и ограниченностью движений. Сустав становится крайне нестабильным, нарушается функция опоры конечности.
Часто случаются «сочетанные» разрывы. Самой опасной травмой считается разрыв двух крестовидных связок, двух боковых связок и самой суставной сумки. Вследствие этого, возникает крайняя неустойчивость сустава и к полная утрата опоры о поврежденную конечность.
К симптомам разрыва крестообразных связок коленного сустава относятся:• болезненные ощущения• отечность, • ограниченность движений в колене• симптом «баллотирования» коленной чашечки• неустойчивость, «разболтанность» сустава.• симптом «выдвижного ящика».
Часто симптомы разрыва крестообразных связок коленного сустава схожи с симптоматикой других травм колена, таких, как ушиб, повреждение мениска, растяжение связок, вывих коленной чашечки. Поэтому при перечисленных симптомах важно обратиться к врачу для правильной диагностики и лечения.
На начальном этапе симптомы спондилеза грудного отдела позвоночника могут не проявляться, если это самостоятельный патологический процесс. Именно это приводит к тому, что недуг диагностируется на 2–3 степени, когда человек уже не может нормально передвигаться.
боль в области лопаток, которая может отдавать в грудной отдел. Болевой синдром особенно ощутим после продолжительного отдыха; нарушение чувствительности в пальцах верхних конечностей, запястье, грудной клетке;
сердце; кишечник; мочеиспускательный канал; печень и почки; селезёнка; лёгкие.
может быть односторонней или опоясывающей; на начальных этапах — непродолжительного, острого характера при физической активности. По мере усугубления – постоянного ноющего характера, усиливается при двигательной активности; при поражении внутренних органов — ноющего, сдавливающего характера, с покалыванием.
ощущение «мурашек»; покалывание в пальцах; онемение; жжение; сильная усталость даже после непродолжительной двигательной активности.
Ввиду того что клиника этого заболевания характерна и для других заболеваний опорно-двигательного аппарата, а при осложнениях может дополняться симптоматикой и относительно других систем организма, самостоятельно сопоставлять симптомы и лечение нельзя. Это крайне опасно и может привести к необратимым патологическим процессам.
Гепатитный вирус штамма В может жить во внешней среде четыре дня. Он коварен тем, что люди легко инфицируются даже от предметов обихода: маникюрных ножниц, жестких расчесок, стоматологических инструментов. Если, конечно, они необработанны: вирус гибнет при температуре выше 60 градусов.
неприятные ощущения в животе, мышцах и суставах; подташнивание и диарея; появление желтого оттенка кожи и глазных белков; потемнение мочи; увеличение в размерах печени и селезенки; кожный зуд и появление сосудистых звездочек; быстрая утомляемость и сниженная работоспособность; резкое снижение веса.
Но во многих случаях этот недуг бессимптомен, и люди много лет живут с вирусом, даже не подозревая, что он есть. Болезнь переходит в хроническую форму, и излечение становится более сложным.
Как можно подхватить вирус такого типа гепатита?
Самый распространенный – от полового партнера при сексуальном контакте без защиты. Две трети зараженных живут с вирусом в крови именно по этой причине. Второй по частоте – через общую иглу в среде наркозависимых.
Возможна также передача инфекции при переливании крови. При рождении от зараженной матери. Инфицирование путем использования нестерильных инструментов и предметов обихода, бывших в контакте с кровью.
Меры профилактики болезни плавно вытекают из возможных путей передачи инфекции. Люди, соблюдающие супружескую верность и правила гигиены, не имеющие зависимости от наркотиков, значительно снижают возможность инфицирования в своей жизни.
Медицинским работникам. Пациентам, нуждающимся в процедурах гемодиализа либо регулярных инъекциях. Находящимся в местах заключения. Тем, кто живет бок о бок с больным в хронической стадии. Наркозависимым. Туристам, направляющимся в страны, где зарегистрированы вспышки инфекции.
Общее недомогание, повышение утомляемости; Пониженная работоспособность; Приступы тошноты; Боли в животе; Болевые ощущения в мышцах и суставах; Понос; Пожелтение кожных покровов, слизистых оболочек и белков глаз; Зуд кожи;
Течение заболевания и симптомы хронического пиелонефрита во многом зависят от локализации воспаления, от степени вовлечения в патологический процесс одного или двух почек, от наличия обструкции мочевыводящих путей, от наличия сопутствующих инфекций.
На протяжении многих лет заболевание может протекать вяло, с вовлечением в воспаление межуточную ткань почки. Симптомы наиболее выражены во время обострения заболевания и могут быть практически незаметны для человека во время ремиссии пиелонефрита.
Повышение температуры тела до высоких значений, иногда до 39 градусов.
Появление болей в районе поясницы как с одной, так и с двух сторон.
Возникновение дизурических явлений.
Ухудшение общего самочувствия больного.
Отсутствие аппетита.
Возникновение головных болей.
Боли в животе, рвота и тошнота чаще возникает в детском возрасте, чем у взрослых больных.
Признаки хронического пиелонефрита разделяют на местные и общие.
Местные симптомы хронического пиелонефрита у женщин более выражены. Проявляется у пациентов с вторичной формой заболевания, вызванной обострением хронического пиелонефрита, обусловленного рядом заболеваний, провоцирующих нарушения оттока мочи из почек – уролитиаза (мочекаменная болезнь), гиперплазии предстательной железы, гормонозависимыми опухолями матки, нефроптозом (опущение почки) и др.
Общая симптоматика заболевания разделена на ранние признаки и поздние. Ранние симптомы не связаны с нарушением почечных функций.
быстрой усталостью; эпизодической астенией (слабостью); отсутствием аппетита; плохой переносимостью привычных нагрузок, что может быть спровоцировано венозным полнокровием почки; небольшим подъемом АД и температуры.
Вероятные осложнения
неприятными или болевыми ощущениями в нижней области спины; сухостью во рту и изжогой; низким уровнем психологической активности; одутловатостью лица и бледностью кожи; выделением более 3-х литров урины (мочи) в день.
Поздние признаки заболевания, как правило, указывают на наличие ХПН и характерны при двустороннем поражении почек.
Огромное значение при составлении лечебного протокола играет клиническая картина, отображающая течение хронического пиелонефрита, симптомы, диагностические показатели и стадии патологического процесса.
Стадии заболевания
В начальной стадии болезни отмечаются воспалительные процессы и отечность соединительных тканей (межуточных) внутреннего слоя (мозгового) почек, вызывающих сдавливание сосудов, снижение почечного кровотока, развитие канальцевой атрофии.
Вторая стадия характеризуется диффузным сужением артериального почечного русла, отсутствием междолевых артерий и уменьшением размеров коркового вещества, что определяется нефрограммой. Последняя, третья стадия – обусловлена сужением и деформацией всех почечных сосудов, замещением почечной ткани рубцовой, образованием сморщенной почки.
1. Сильная боль и воспаление суставов;2. Большие пальцы ног отекают и краснеют;3. Повышается температура тела;4. Слабость во всем теле;5. Боль в области живота.
Важно своевременно начать лечение заболевания, чтобы спасти суставы, так как если вовсе не лечить подагру она может разрушить их, что приведет к инвалидности. Лечение при подагре должно сопровождаться соответственной диетой.
Опасность описываемого заболевания заключаются в том, что оно длительное время может себя никак не проявлять. Иногда первые признаки рака почки могут возникать тогда, когда болезнь уже сильно запущена.
В шейном отделе
Сколько же еще людей находится в опасности заражения и нуждается в прививании?
Несмотря на то что вирус гепатита обладает большой устойчивостью, он не передается воздушно-капельным путем. Заражение происходит в том случае, когда он попадает на поврежденный кожный покров, слизистые оболочки.
Инфицирование может произойти при родах — от больной матери ребенку. Подавляющего большинство младенцев заражаются гепатитом В в течение первых месяцев жизни. Инфицирование также возможно через нестерильный медицинский инструментарий, при проведении операции, лечении зубов.
врачи и медперсонал; наркоманы, использующие нестерильные шприцы; люди, нуждающиеся в частом переливании крови и находящиеся на диализе; люди, пользующиеся услугами тату-салонов, маникюрных и педикюрных кабинетов с непроверенной репутацией.

Инкубационный период может составлять от одного месяца до полугода. Зачастую хроническая форма гепатита протекает без ярко выраженных симптомов. Могут присутствовать признаки простуды: головные и суставные боли, озноб, повышенная температура тела.
Однако способны обнаруживаться и тошнота, темная моча, желтая склера глаз. Человек может жаловаться на боли в правом подреберье, снижение аппетита.
Переливание крови от донора. Повышен риск у людей, которым в течение жизни неоднократно переливали кровь; При эксплуатации одной инъекционной иглы на несколько человек (наркомания); Половой путь – самый распространенный способ передачи гепатита В.
Около 70% людей, которые живут с этим вирусом в организме, заразились им при незащищенном половом контакте; Вертикальный способ передачи инфекции при родах от зараженной мамы к младенцу; При манипуляциях нестерильными инструментами в медицинских учреждениях и салонах красоты.
Школьники, студенты, детсадовцы; Работники медицинских учреждений (особенно имеющие постоянный контакт с кровью); Люди, которые живут благополучно благодаря регулярным процедурам гемодиализа; Пациенты, которым регулярно производятся внутривенные уколы;
Люди, которые живут в тюрьмах и колониях; Те, в чьих семьях живет человек, больной хроническим гепатитом; Лица, ведущие беспорядочную половую жизнь; Наркоманы, делающие регулярные инъекции; Люди, совершающие туристические поездки в место, в котором зафиксированы вспышки заболевания. Время пребывания в среде обитания вируса необходимо по возможности сократить.
Кто чаще болеет гепатитом С? Гепатитом С чаще болеют молодые люди. Однако «возраст» инфекции постепенно растет.
Более 170 млн. населения Земли поражено хроническим гепатитом С. Ежегодно заражается 3-4 млн. человек. Заболевание распространено во всех странах, но неравномерно.
Где можно заразиться вирусом гепатита С? Заразиться можно при выполнении пирсинга, татуировок – в соответствующих салонах. Однако по статистике чаще заражаются в тех местах, где происходит совместное употребление инъекционных наркотиков. Высокий риск заражения в местах лишения свободы.
Медперсонал может заразиться на работе (в больнице, клинике) при травме во время работы с инфицированной кровью. Гемотрансфузии (переливание крови) в настоящее время редко служат причиной инфицирования пациентов, их вклад составляет не более 4%.
Ранее гепатит С характеризовали как «посттрансфузионный». Риск заражения при медицинских манипуляциях может сохраняться в развивающихся странах. Если грубо нарушаются санитарные нормы, то местом заражения может стать любой кабинет, где выполняются медицинские манипуляции.
Нередко при гепатите С установить точный источник инфицирования не удается.
Как происходит передача инфекции?
Основной механизм инфицирования – гематогенный, парентеральный (через кровь). Чаще всего заражение вирусом гепатита C происходит при введении достаточного количества инфицированной крови при инъекциях общей иглой.
Возможно заражение при выполнении пирсинга и татуировок инструментами, загрязненными кровью больного или носителя инфекции, возможно – при совместном использовании бритв, маникюрных принадлежностей, и даже зубных щеток (попавшая на них инфицированная кровь может стать причиной заражения), при укусе.
Заражение гепатитом С при введении препаратов крови при операциях и травмах, введении медицинских препаратов и массовой вакцинации, в стоматологических кабинетах менее вероятно в развитых странах.
Заражение половым путемПоловой путь передачи гепатита С мало актуален. При незащищенном половом контакте с носителем вируса вероятность передачи составляет 3-5%.
В условиях моногамного брака риск передачи инфекции минимален, однако он возрастает при наличии большого количества партнеров, случайных связей. Неизвестно, насколько способствует передаче оральный секс.
Лицам, имеющим половые контакты с больными гепатитом С или носителями вируса, рекомендуется использование презервативов.
При этом, как правило, Вы не можете сказать по внешнему виду человека, болен ли он гепатитом С, и тем более — является ли он носителем вируса.
Передача гепатита С от матери к ребенку От инфицированной матери плоду вирус гепатита С передается редко, не более, чем в 5% случаев. Инфицирование возможно только в родах, при прохождении родовых путей. Предотвратить инфицирование сегодня не представляется возможным.
В большинстве случаев дети рождаются здоровыми. Данных о течении инфекции в долговременной перспективе пока недостаточно, протоколы лечения новорожденных также не разработаны.

Нет данных и указывающих на возможную передачу вируса с молоком матери. Кормление грудью при наличии гепатита С у матери рекомендуют отменить, если имеются нарушения целостности кожи молочных желез, кровотечение.
Происходит ли передача гепатита С при обычных бытовых контактах?
Гепатит С не передается воздушно-капельным путем (при разговоре, чихании, со слюной и пр.), при рукопожатии, объятиях, пользовании общей посудой, едой или напитками. Если в быту произошла передача инфекции, то при этом обязательно имеет место попадание частицы крови от больного или носителя вируса гепатита С в кровь заразившегося (при травме, порезе, через ссадины и пр.).
Больные и носители вируса гепатита C не должны быть изолированы от членов семьи и общества, их не следует ограничивать или создавать особые условия в работе, учебе, уходе за ними (дети, пожилые лица) только на основании наличия инфекции.
Тем не менее, лица, инфицированные вирусным гепатитом С, в России освобождаются от призыва в армию.
Как узнать, есть ли у меня риск заболеть гепатитом С?
Существуют группы людей, подвергающихся более высокому риску заражения гепатитом С. Эпидемиологи CDC выделяют три степени повышенного риска.
Лица, употребляющие инъекционные наркотики Лица, которыми переливали факторы свертывания крови до 1987 г .
Пациенты, находящиеся на гемодиализе (аппарат «искуственная почка») Лица, которым были пересажены органы (трансплантация) или которым переливали кровь до 1992 г ., и всем, кому была перелита кровь от донора, впоследствии оказавшегося с положительным результатом анализов на гепатит С Лица с неустановленными заболеваниями (проблемами) печени Младенцы, родившиеся от инфицированных матерей

Медицинские работники и работники санитарно-эпидемиологической службы Лица, имеющие половые контакты со многими партнерами Лица, имеющие половые контакты с одним инфицированным партнером
Людям, относящимся к группам высокой и средней степени риска, необходимо пройти обследование на гепатит С. При этом, анализы нужно сдать даже в тех случаях, если (например) использование инъекционных наркотиков имело место только один или несколько раз много лет назад.
Анализы на гепатит С сдают также все лица, инфицированные ВИЧ. У детей, родившихся от инфицированных матерей, анализ выполняется в возрасте 12-18 мес. Медицинским работникам обследование следует пройти во всех случаях предполагаемого контакта с инфицированной кровью (например, если укололись иглой или кровь попала в глаз).
Лицам из всех групп риска по гепатиту С следует пройти вакцинацию от гепатита В, поскольку у них есть риск заражения и этой инфекцией.
Какие анализы устанавливают факт инфекции? Первый анализ, который обычно рекомендуют сделать – это антитела к вирусу гепатита С (анти-HCV). Его выполняют в большинстве медицинских учреждений. Этот анализ устанавливает только факт инфицирования в настоящем или прошлом.
Кроме того, этот анализ может давать ложно-положительные (анализ положительный, но инфекции на самом деле нет) и ложно-отрицательные результаты (анализ отрицательный, но инфекция на самом деле есть), по разным причинам. Поэтому для точной диагностики гепатита С выполняется более сложное обследование.
Можно ли заразиться вирусом гепатита С и не заболеть?
Можно заразиться и переболеть гепатитом C, т.е. выздороветь. Вероятность этого составляет около 10-20%. Можно заразиться и стать носителем вируса гепатита С. Вирусы размножаются в организме носителя, но ему самому большого вреда не наносят.

Но все же, однажды заразившись вирусом гепатита С, большинство инфицированных приобретают хронический гепатит С. Вероятность этого составляет около 70%. Все инфицированные нуждаются в постоянном наблюдении врача потому, что риск активации заболевания у них сохраняется.
Можно ли заразиться и заболеть гепатитом С повторно? Да, можно заразиться и заболеть повторно. Даже если проведенное лечение было успешным, иммунитет к вирусу гепатита С не вырабатывается, поэтому повторное инфицирование (в том числе – другим типом HCV) вызывает заболевание.
Стадии формирования протрузий
На первой стадии развития заболевания клубочки почек интактны, то есть не вовлечены в патологический процесс, атрофия собирательных канальцев равномерная.
На второй стадии развития заболевания некоторые клубочки гиалинизируются и запустевают, сосуды подвергаются облитерации, значительно сужаются. Нарастают рубцово-склеротические изменения канальцев и интерстициальной ткани.
На третьей стадии развития болезни происходит гибель большинства клубочков, канальцы сильно атрофируются, межуточная и соединительная ткань продолжает разрастаться.
На четвертой стадии развития хронического пиелонефрита большинство клубочков гибнет, почка становится меньше в размерах, ее ткани замещаются на рубцовую. Орган выглядит как небольшой сморщенный субстрат с бугристой поверхностью.
1 стадия – опухоль до 4 см и не прорастает почечную капсулу; 2 стадия – опухоль до 7 см, прорастает почечную капсулу, но не внедряется в соседние органы, метастазов в регионарные лимфоузлы нет; 3 стадия – опухоль 4 – 7 см, прорастает в соседние органы, как правило это мочеточник иили сосуды, но не выходит за пределы капсулы Героты (соединительнотканный футляр, окружающий почку и околопочечную клетчатку), имеются единичные метастазы в регионарных лимфоузлах; 4 стадия – наличие метастазов в отдаленных лимфоузлах или в органах.
Фиброзное кольцо становится менее эластичным и в нем образуются микротрещины.
При сохранности наружных слоев фиброзного кольца диск начинает выбухать в область его наиболее заметного истончения – образуется протрузия диска; В результате полного разрыва кольца студенистое ядро выходит за пределы диска, даже может свободно лежать в просвете канала позвоночника – образуется грыжа диска.
Чаще происходит боковое смещение в ту область, в которой проходит спинномозговой корешок.
В результате этого происходит сдавление корешка и появление боли – дискогенный радикулит.
В редких случаях выпячивание может располагаться на задней поверхности посередине – задние грыжи.
При нарушении целостности хрящевых пластин ядро диска может перемещаться с соседний позвонок – грыжа Шморля.
Течение такого заболевания обычно бессимптомное.
Рис.: грыжа Шморля
В результате дистрофических изменений дисков может происходить их склерозирование и уменьшение промежутков между позвонками – развивается остеохондроз.
На первой стадии разрушается до 70 % структуры межпозвоночных дисков (диска). Они теряют свою эластичность и образуются трещины в фиброзной оболочке. Эта стадия проявляется острыми локальными болями в области поражения.
Вторая стадия заболевания характерна выпячиванием диска. При этом пульпозное ядро перемещается с центра к краю, таким образом, растягиваются ткани фиброзного диска. На этом этапе диск выпячивается до 2-3-х миллиметров, вследствие этого могут ощущаться резкие боли и дискомфорт в поперечном отделе.
Последний этап характерен сильным выпячиванием позвоночного диска. В таком случае происходит разрыв фиброзы диска и образования позвоночной грыжи, могут возникать боли в пораженной области и появиться различные неврологические нарушения, например онемение конечностей.
Стоимость и аналоги
Цена Лив-52 колеблется в рамках 280-350 рублей. Точную информацию о том, сколько стоит препарат, вы можете получить непосредственно перед покупкой в аптечной сети вашего населенного пункта.
Гепатофит; Гепабене; Карсил; Эссенциале; Резалют про; Антраль; Энерлив; Гептрал и другие.
Цена Лив 52 (таблетки) №100 составляет 245-310 рублей. Это стандартная для России цена.
Цена Лив 52 той же формы выпуска на Украине приближается к 114 гривнам.
Купить данный препарат в форме капель обойдется приблизительно в ту же цену.
Интернет-аптеки УкраиныУкраина
Факторы риска
Как правило, причины рака почки остаются не выявленными, однако ликвидация некоторых факторов риска может существенно снизить угрозу возникновения данного заболевания.
Курение. Данная вредная привычка является основным фактором риска рака вообще и рака почки в частности. Курение увеличивает вероятность развития данного заболевания на 30 – 60%. Если пациент бросает курить, то его состояние медленно возвращается в норму, хотя и не окончательно.
Считается, что отказ от курения может снизить уже имеющийся риск рака почки на 15%. Ожирение. Лишний вес не менее опасен в плане возникновения рака почки, чем сигареты. Избыточная масса тела повышает угрозу заболеть на 20%.

Также играет роль диета. Вегетарианцы болеют раком почки реже, чем люди, потребляющие много животного белка. Повышенное артериальное давление. Существуют данные о том, что артериальная гипертензия увеличивает вероятность возникновения рака почки на 20%.
Однако пока не ясно, рак вызывает повышенное давление или препараты, которые в данном случае принимает пациент. Длительный контакт с химическими токсинами. Работа на химически вредных производствах повышает риск онкологии почек.
Самыми опасными считаются ткацкие, бумажные и резино-каучуковые производства, а также профессиональный контакт с красителями, нефтепродуктами и солями тяжелых металлов. Диализ. Данная процедура используется для лечения отказа почек при их хронических заболеваниях. У больных длительно получающих диализ, а также после пересадки почки риск значительно увеличен.
Этиология
Развитие спондилеза грудного отдела позвоночника в большинстве случаев наблюдается при нескольких этиологических факторах, отчего это заболевание можно рассматривать как мультифакторное.
продолжительные статические нагрузки – подразумевается то, что человек большую часть времени проводит в сидячем положении или стоя; механические повреждения позвоночника, включая последствия трудовой деятельности или занятий спортом; возрастные изменения.
В большинстве случаев спондилез грудного отдела позвоночника выступает осложнением после остеохондроза и других болезней опорно-двигательного аппарата со схожей этиологией.
Спондилез грудного отдела позвоночника


Оставить комментарий